Диабет.ppt
- Количество слайдов: 39

Факторы риска развития диабета Оба родителя больны диабетом - Один из родителей болен диабетом и/или диабет среди кровных родственников Диабет у одного из однояйцевых близнецов Женщины, родившие крупных детей /более 4, 0 кг/ Ожирение Лица, у которых в прошлом было нарушение толерантности к глюкозе -
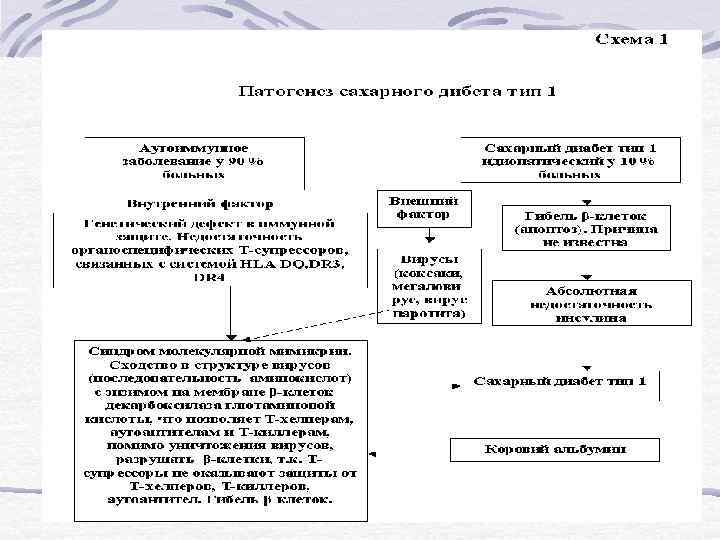

Этиологическая классификация нарушений гликемии (ВОЗ, 1999) . Сахарный диабет тип 1 (деструкция бета клеток, приводящая к абсолютной недостаточности инсулина): а) аутоиммунный, б) идиопатический. 2. Сахарный диабет тип 2 (от преимущественной резистентности к инсулину с относительной инсулиновой недостаточностью до преимущественного секреторного дефекта с относитель ной инсулиновой резистентностью или без нее). 3. Другие специфические типы диабета: а) генетические дефекты бета клеточной функции; б) генетические дефекты в действии инсулина; в) болезни экзокринной части поджелудочной железы; г) эндокринопатии; д) диабет индуцированный лекарствами, 1 химикалиями аллоксан, крысиный яд, гидрогенцианид); е) инфекции; ж) необычные формы инсулино опосредованного диабета; з) другие генетические синдромы, иногда сочетающиеся с диабетом.

Гестационный диабет • Диабет беременных • Наличие НLА класс II: DRЗ/DR 4 • Наличие антител к островковым клеткам (антитела к белку 64 КД Подтипы сахарного диабета тип II: 1. Сахарный диабет тип II молодых (рано начавшийся (до 25 лет)). Характеризуется ожирением и протекает, как у взрослых. 2. MODY (диабет возрослых у молодых). Сахарных диабет тип II без ожирения у детей и подростков. Выделяют 5 типов диабета МОDУ 1 генетический дефект в гене аденозин диаминазы (хромосома 20). МОDУ 2 мутация гена гексокиназы (хромосома 7). МОDУ 3, 4, 5 дефект неизвестен. МОDУ 2 протекает легко. Обычно лечится только диетой. МОDУ 1 более тяжелый. Лечение диетой, пероральными сахароснижающими препаратами, инсулином. 1.

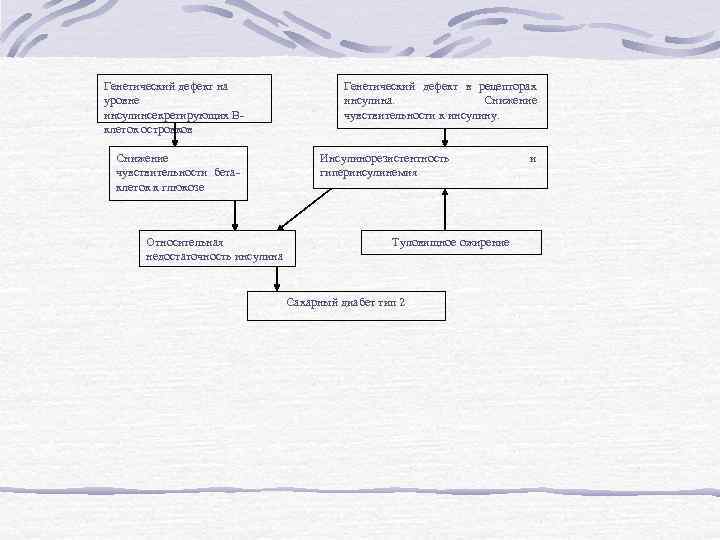
Генетический дефект на уровне инсулинсекретирующих Вклеток островков Снижение чувствительности бетаклеток к глюкозе Относительная недостаточность инсулина Генетический дефект в рецепторах инсулина. Снижение чувствительности к инсулину. Инсулинорезистентность гиперинсулинемия Туловищное ожирение Сахарный диабет тип 2 и
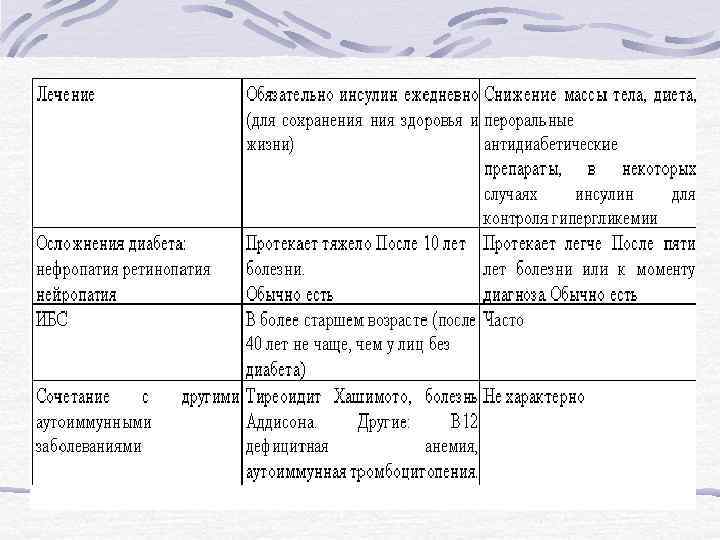

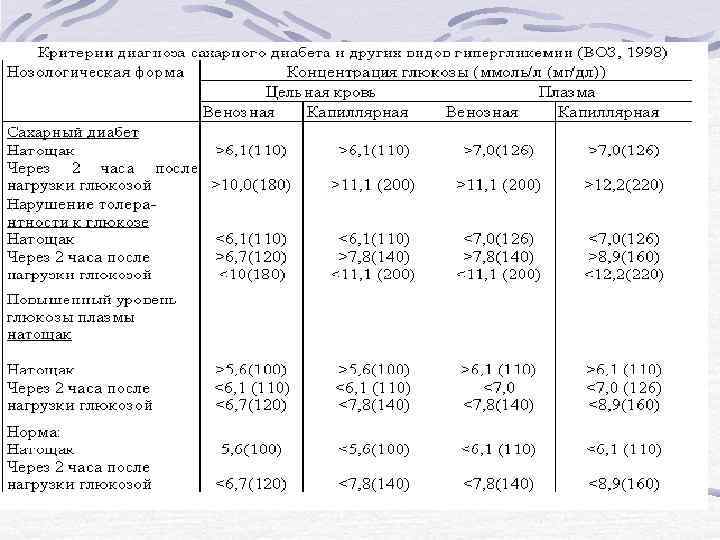
Согласно рекомендациям экспертов интернационального комитета по диабету диагноз сахарного диабета устанавливается: 1. Клинические данные (жажда, полиурия, необьяснимое снижение массы тела). Уровень глюкозы в плазме крови, взятой наугад (случайная выборка) 11, 1 ммоль/л (200 мг%) и более. 2. Концентрация глюкозы в капиллярной и венозной крови натощак 6, 1 ммоль/л (110 мг%) и более, а в плазме 7, 0 ммоль/л (126 мг%) и более. 3. Концентрация глюкозы в капиллярной крови и плазме 11, 1 ммоль/л (200 мг%) и более, а в венозной крови 10, 0 ммоль/л (180 мг%) и более через 2 часа после стандартной нагрузки глюкозой (75 гр глюкозы) в течение перорального глюкозотолерантного теста
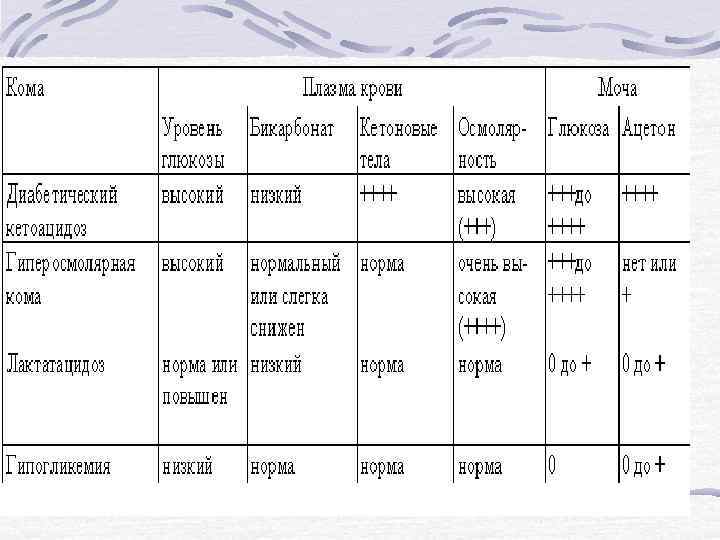



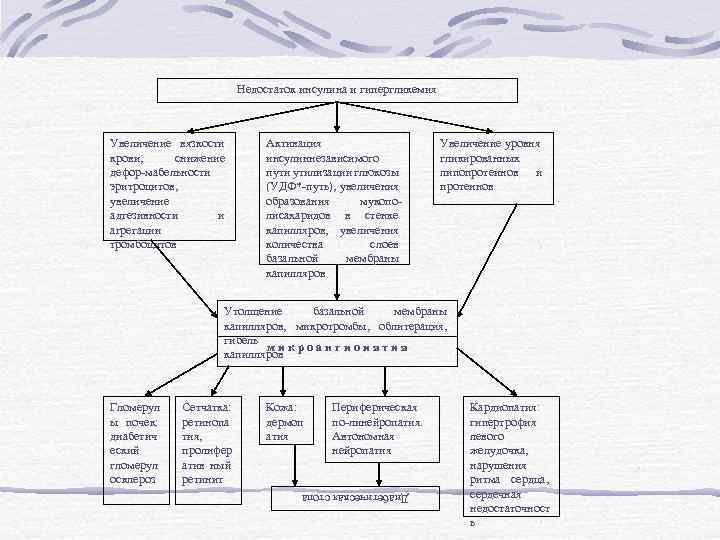
Недостаток инсулина и гипергликемия Увеличение вязкости крови, снижение дефор-мабельности эритроцитов, увеличение адгезивности и агрегации тромбоцитов Активация инсулиннезависимого пути утилизации глюкозы (УДФ*-путь), увеличения образования мукополисахаридов в стенке капилляров, увеличения количества слоев базальной мембраны капилляров Увеличение уровня гликированных липопротеинов и протеинов Утолщение базальной мембраны капилляров, микротромбы, облитерация, гибель м и к р о а н г и о и я т и я капилляров Сетчатка: ретинопа тия, пролифер атив ный ретинит Кожа: дермоп атия Периферическая по-линейропатия. Автономная нейропатия Диабетическая стопа Гломерул ы почек: диабетич еский гломерул осклероз Кардиопатия: гипертрофия левого желудочка, нарушения ритма сердца, сердечная недостаточност ь
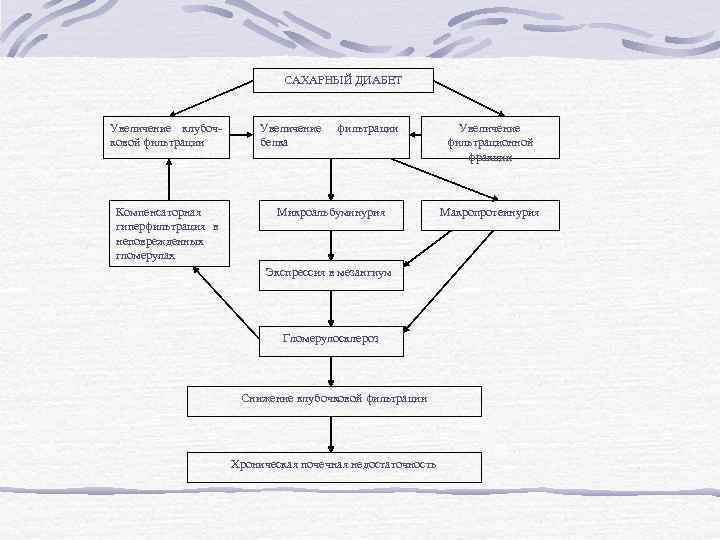
САХАРНЫЙ ДИАБЕТ Увеличение клубочковой фильтрации Компенсаторная гиперфильтрация в неповрежденных гломерулах Увеличение белка фильтрации Микроальбуминурия Экспрессия в мезангиум Гломерулосклероз Снижение клубочковой фильтрации Хроническая почечная недостаточность Увеличение фильтрационной фракции Макропротеинурия
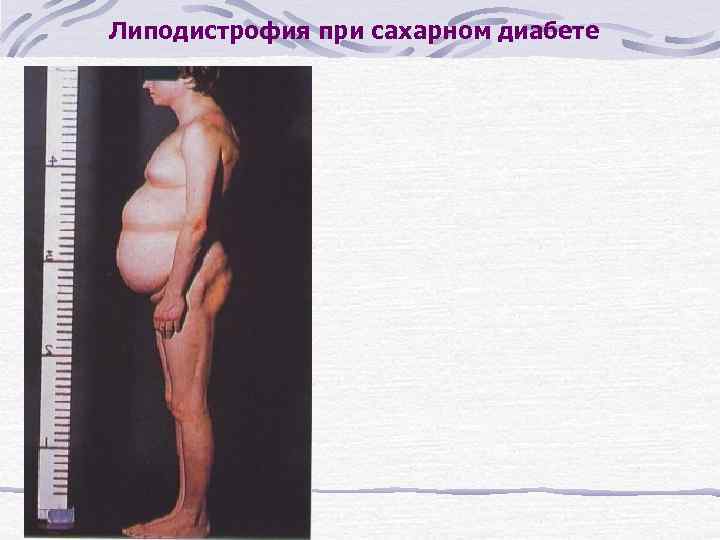
Липодистрофия при сахарном диабете

Больная с диабетическим кетоацидозом


Глюкометры
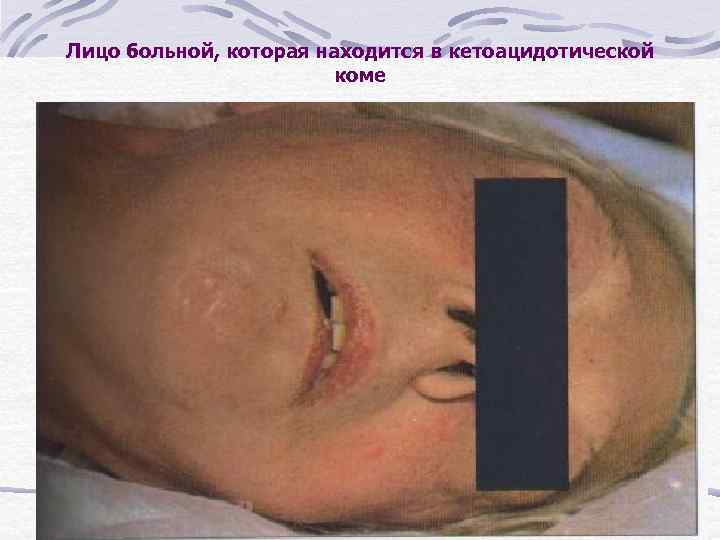
Лицо больной, которая находится в кетоацидотической коме
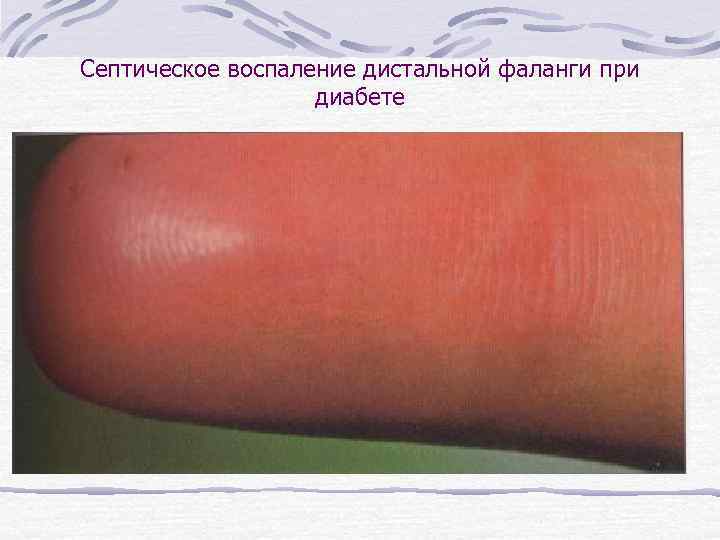
Септическое воспаление дистальной фаланги при диабете
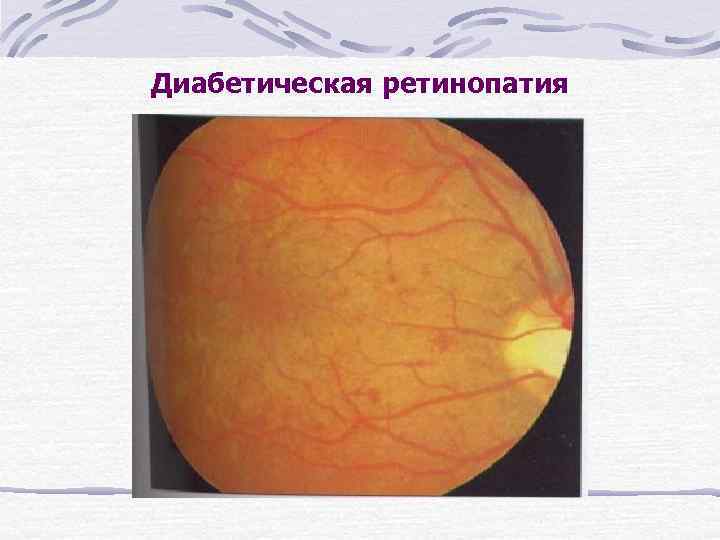
Диабетическая ретинопатия
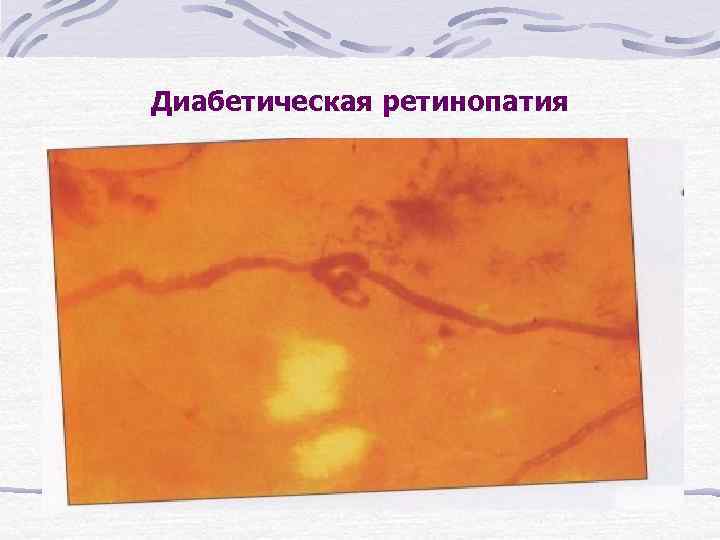
Диабетическая ретинопатия

Лечение сахарного диабета тип II включает: 1. Диету. 2. Производные бигуанидов. 3. Акарбозу (глюкобай). 4. Производные сульфонилмочевины. 5. Новонорм или репаглинид. 6. Сенситайзеры инсулина сиглитазон. 7. Инсулин. 8. При всех видах лечения дозированную физичес кую нагрузку.

Основные принципы диеты I. Калораж. Здоровому человеку с нормальной массой тела в зависимости от физической активности и возраста требуется: женщинам от 1600 до 2400 ккал/ день, мужчинам от 1800 до 2800 ккал/день. У больных диабетом при нормальной массе тела (ИМТ<25 кг/м 2) назначается в зависимости от физической активности вышеописанное количество ккалорий в день, в среднем 1600 -2600 ккал/день.

При ожирении количество калорий в пище уменьшают в зависимости от степени ожирения. При избы точной ассе тела м калораж пищи уменьшают на 300 400 ккал/день (например, вместо 1800 назначается 1400 ккал/день). При ожирении I степени на 400 500 ккал/ день, а при ожирении III степени на 600 800 ккал/ день. Таким образом, в зависимости от индекса массы тела суточный калораж колеблется от 1400 до 900 800 ккал/день, а в редких случаях при большом ожирении назначается 600 ккал/день. При низкокалорийной диете, особенно содержащей менее 1000 ккал/день, необходимо добавление витаминов, минералов (железо, кальций, магний, калий) и увеличение количества бел а до 80 100 г/день, так к в этих случаях наряду с потерей жира увеличивается катаболизм белка.

Качественный состав пищи. Пища должна включать: углеводов 55 60%, белков 15%, жиров 25 30%. Причем 1/3 жиров составляет животный жир насыщенные жиры и 2/3 растительные жиры. Количество холестерина в пище не должно превышать 300 мг в день. Следует помнить, что больным диабетом назначается несколько меньшее количество белка, чем здоровым, в пределах 60 г в день, так как избыток аминокислот увеличивает внутрикапиллярное давление в клубочках почек и способствует развитию и прогрессированию диабетической нефропатии. Желательно использование растительных белков, в частности, сои.

Первым средством выбора для больных с избыточ ной массой тела и ожирением, которые составляют 85 90% больных, являются производные бигуанидов, в ча тности с диметилбигуанид сиофор (метформин). Бри анское т проспективное изучение СД тип II установило, что интенсивное лечение метформином в течение 12 лет снижает: риск развития любых осложнений СД на 32% риск смерти, связанной с осложнениями СД на 42% риск смерти по любой причине на 36% риск инфаркта миокарда на 39%.

Эффекты сиофора (метформина) и глиформина 1. Снижают уровень глюкозы в крови путем повышения чувствительности инсулиновых рецепторов к действию инсулина. В результате устраняется инсулинорезистентность, гиперинсулинемия и нормализует ся утилизация глюкозы тканями. 2. Подавляют глюконеогенез в печени. 3. Уменьшают всасывание глюкозы в кишечнике и уменьшают постпрандиальную (постпищевую) гипер гликемию. 4. Уменьшают аппетит и способствуют снижению массы тела. 5. Снижают уровни общего холестерина (ХС), ХС липопротеинов очень низкой плотности (ЛПОНП), ХС липопротеинов низкой плотности (ЛПНП) и тригли церидов в плазме крови.

Подавляют ингибитор активатора тканевого нлаз миногена (ПАН 1). Улучшают показатели гемореологии. 7. Способствуют снижению артериального давления. 8. Обладают антипролиферативным эффектом. 9. В эксперименте препятствуют развитию холесте ринового атеросклероза. 10. Оказывают положительный эффект на показа тели клеточного и гуморального иммунитета. Не вызы вают гипогликемии. 11. Сиофор назначается в дозе 500 мг или 850 мг в таблетках, принимается после еды 2 3 раза в день (су точная доза до 2500 мг 12. В настоящее время начато использование в лечении СД тип II комбинированного препарата сульфонилмо евины и ч бигуапидов Тлибомет". 1.

Акарбоза ложный тетраполисахарид, блокирует в кишечнике энзимы альфа глюкозидазы, которые катализируют ди и полисахариды до глюкозы. В результа те уменьшается всасывание глюкозы и постпищевая гипергликемия. Акарбоза не всасывается и действует местно в кишечнике. Побочные эффекты: может быть избыточное газо образование, вздутие живота, иногда диарея. Противопоказания для лечения акарбозои: синдром раздражен ной кишки, хронический язвенный колит, синдром Кро на, синдром мальабсорбции. Начальная доза 50 мг один раз в день во время еды, затем дозу постепенно увели ивают до 300 500 мг/день ч

ПРОИЗВОДНЫЕ СУЛЬФОНИЛМОЧЕВИНЫ ВТОРОЙ ГЕНЕРАЦИИ ГЛИБЕНКЛАМИД суточная доза 15 20 мг в 2 приема, микронизированная форма ГЛИПИЗИД суточная доза 2, 5 20 мг в 1 3 приема ГЛИКВИДОН суточная доза 60 180 мг в 1 3 приема ГЛИКЛАЗИД суточная доза 80 320 мг в 1 2 приема ГЛИМЕПИРИД суточная доза 1 8 мг в 1 прием

В настоящее время гипотеза механизма действия ПСМ, направленного на стимуляцию секреции эндогенного инсулина, выглядит следующим образом. ПСМ связываются со специфическими белками на плазматической мембране b клеток. Процесс связывания ПСМ с рецепторами приводит к быстрому закрытию АТФ К+ каналов, пассивному выходу калия из b клеток и деполяризации мембраны. Это, в свою очередь, приводит к открытию потенциалзависимых Са 2+ каналов и облегченному поступлению кальция внутрь b клетки. Быстрое увеличение цитозольного пула Са 2+ приводит к активации эффекторных систем, контролирующих внутриклеточную транслокацию секреторных гранул, дегрануляцию инсулина и его экзоцитоз.

Препарат репаглинид (новонорм) – производное карбомоилметилбензоевой кислоты. Его действие подобно действию препаратов сульфонилмочевины, но короче и быстрее. Его применяют непосредственно перед едой в дозе от 0. 5 до 4 мг. Длительность действия до 5 часов

В настоящее время начинают использовать новую группу ПССП производных тиазолидиндионов (пиоглитазон, троглитазон, энглитазон и др. ). Препараты этой группы способны непосредственно уменьшать периферическую инсулинорезистентность. Вероятнее всего, эффекты тиазолидиндионов обусловлены связыванием и активацией ядерных рецепторов PPARg (peroxisome proliferator activated receptor). Эти рецепторы регулируют активность генов, участвующих в метаболизме глюкозы и липидов.

Перед каждым приемом пищи вводят инсулин короткого действия, а для создания базального уровня гормона вводят инсулин средней длительности действия 1 раз в сутки (перед сном) либо 2 раза в сутки (перед завтраком и перед сном). б. Перед каждым приемом пищи вводят инсулин короткого действия; для создания базального уровня гормона вводят инсулин длительного действия 1 или 2 раза в сутки. в. Два раза в сутки одновременно вводят инсулин короткого действия и средней длительности действия либо комбини рованный препарат инсулина. .

Перед завтраком одновременно вводят инсулин короткого действия и инсулин средней длительности действия либо комбинированный препарат инсулина. Перед ужином дела ют инъекцию инсулина короткого действия и перед сном — инъекцию инсулина средней длительности действия. д. Больной с носимым дозатором инсулина должен перед едой увеличить подачу гормона. Современные модели до заторов, снабженные измерителями концентрации глюко зы в крови, не только поддерживают базальный уровень инсулина, но и автоматически увеличивают подачу гормо на при повышении уровня глюкозы после приема пищи.
Диабет.ppt