Атеросклероз с ИБС2011.ppt
- Количество слайдов: 109

Ежегодно в России от сердечно-сосудистых заболеваний умирает более 1 миллиона человек (примерно 700 человек на 100 тысяч населения).
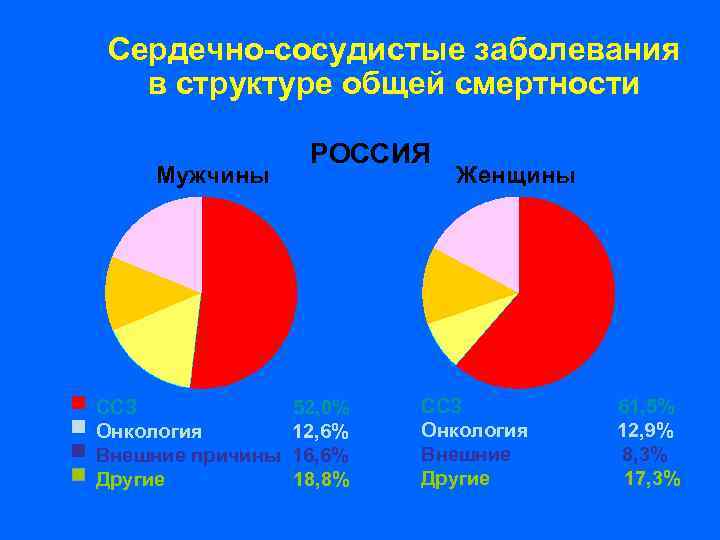
Сердечно-сосудистые заболевания в структуре общей смертности РОССИЯ Мужчины Женщины ССЗ 52, 0% Онкология 12, 6% Внешние причины 16, 6% Другие 18, 8% ССЗ 61, 5% Онкология 12, 9% Внешние 8, 3% Другие 17, 3%

Болезни системы кровообращения составляют 55, 6% в структуре смертности населения России

Среди сердечно-сосудистых заболеваний ведущее место занимают ИБС (51%) и мозговой инсульт (27%), обусловленные атеросклеротическим поражением коронарных и мозговых артерий.

Научной основой профилактики ССЗ, связанных с атеросклерозом, является Концепция факторов риска – этиология этих заболеваний неполностью известна, однако выявлены факторы, способствующие их развитию и прогрессированию.

Немодифицируемые факторы риска сердечно-сосудистых заболеваний • Возраст (мужчины > 45 лет, женщины > 55 лет или с ранней менопаузой) • Мужской пол (женщины после менопаузы) • отягощенная наследственность( начало ИБС среди ближайших родственников мужчин моложе 55 лет, женщин моложе 65 лет - ИМ или внезапная смерть

Модифицируемые факторы риска сердечно-сосудистых заболеваний • • • Гиперхолестеринемия >5 ммоль/л Артериальная гипертензия Курение Сахарный диабет Низкая физическая активность Избыточный вес (индекс массы тела > 30 ), абдоминальное ожирение • Гипоальфа. ХС-немия <0, 9 ммоль/л
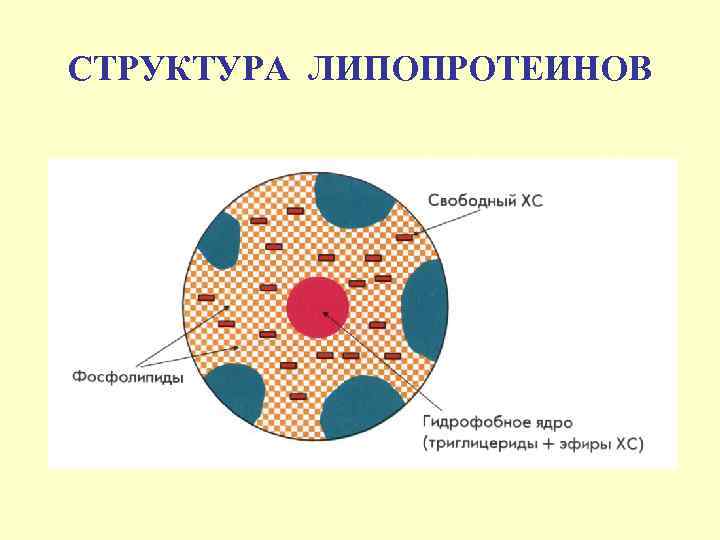
СТРУКТУРА ЛИПОПРОТЕИНОВ
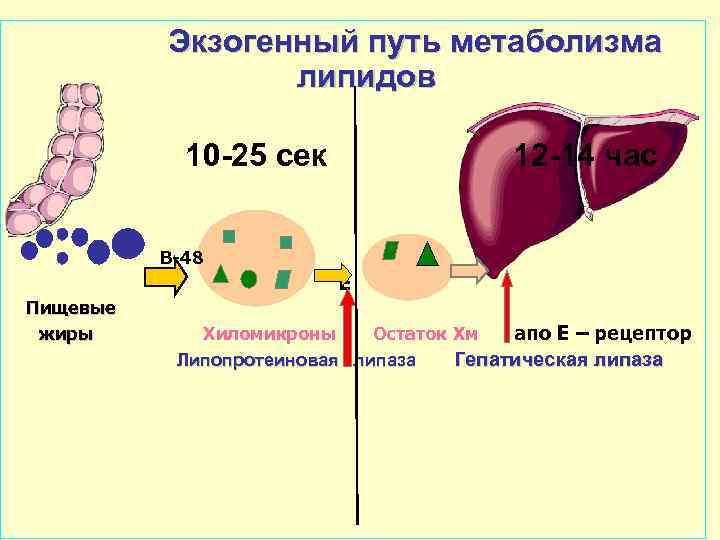
Экзогенный путь метаболизма липидов 10 -25 сек 12 -14 час B-48 Е Пищевые жиры Хиломикроны Остаток Хм апо Е – рецептор Липопротеиновая липаза Гепатическая липаза
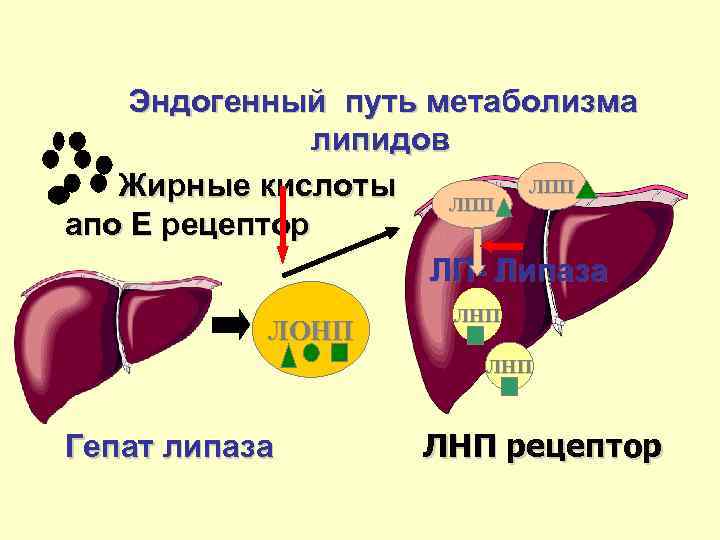
Эндогенный путь метаболизма липидов ЛПП Жирные кислоты Жирные кислоты ЛПП апо Е рецептор ЛП- Липаза ЛОНП ЛНП Гепат липаза ЛНП рецептор

Обратный транспорт холестерина SRB 1 Мембрана клетки Печень ЛНП ЭХС ABCA 1 ЭХС ЛНП рецептор ЛХАТ CETP ЛОНП, ЛПП, ЛНП Св. ХС ЛВП-3 Тг ABCA 1, SRB 1 Рецепторы ЛВП Периферические ткани Св. ХС Свободный холестерин Триглицериды Тг Эфиры холестерина ЭХС ЛХАТ Лецитин-холестерол ацилтрансфераза CETP Белок, переносящий эфиры холестерина
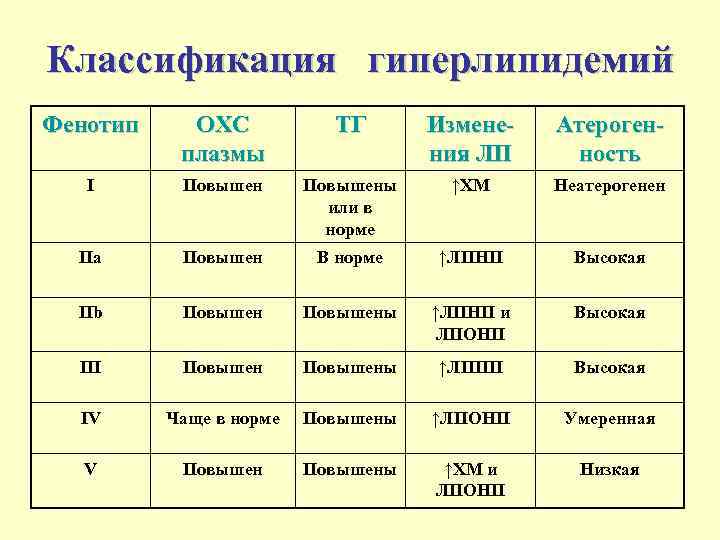
Классификация гиперлипидемий Фенотип ОХС плазмы ТГ Изменения ЛП Атерогенность I Повышены или в норме ↑ХМ Неатерогенен IIa Повышен В норме ↑ЛПНП Высокая IIb Повышены ↑ЛПНП и ЛПОНП Высокая III Повышены ↑ЛППП Высокая IV Чаще в норме Повышены ↑ЛПОНП Умеренная V Повышены ↑ХМ и ЛПОНП Низкая

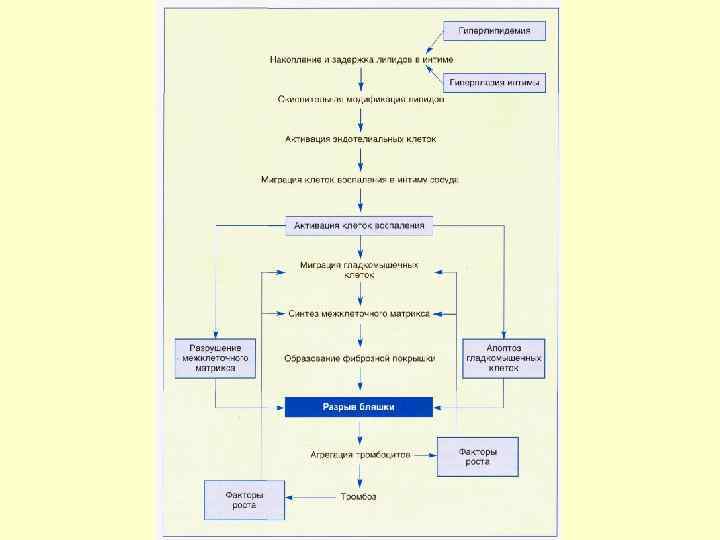
МЕХАНИЗМЫ ФОРМИРОВАНИЯ АТЕРОСКЛЕРОЗА • наследственный генетический фактор (нарушение рецепторного аппарата), • нарушение липидного обмена, • состояние сосудистой стенки,
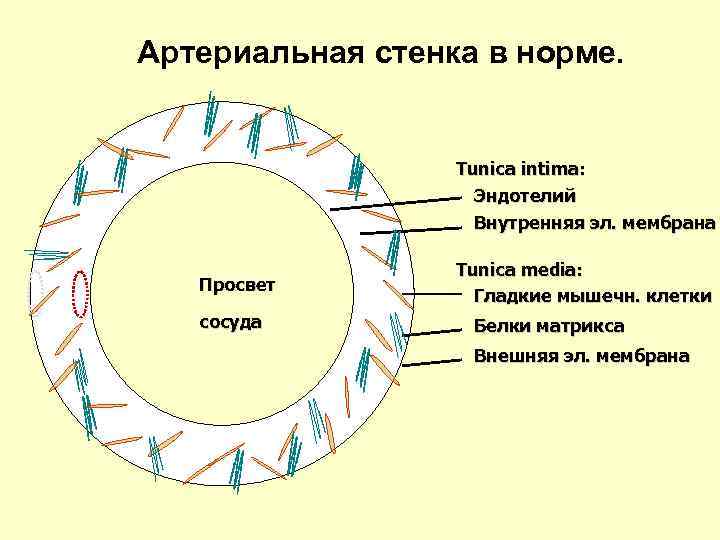
Артериальная стенка в норме. Tunica intima: Эндотелий Внутренняя эл. мембрана Просвет сосуда Tunica media: Гладкие мышечн. клетки Белки матрикса Внешняя эл. мембрана
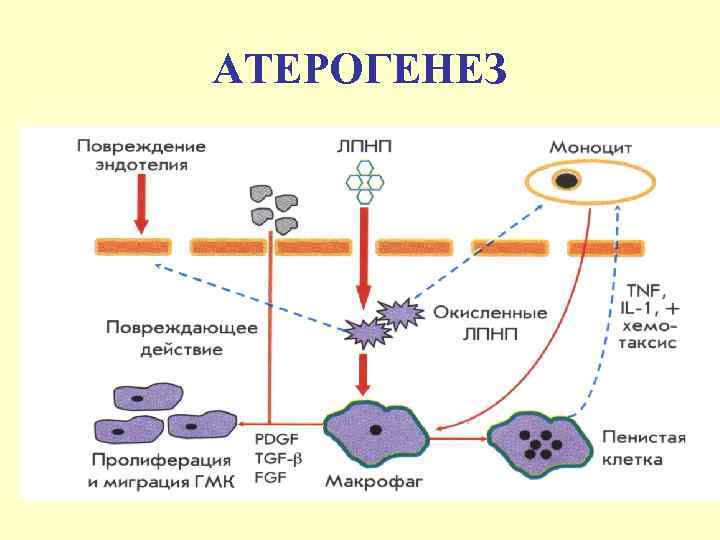
АТЕРОГЕНЕЗ
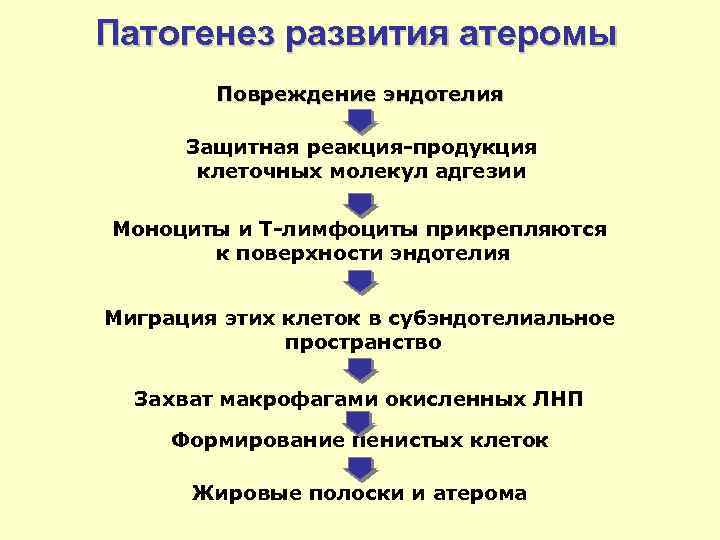
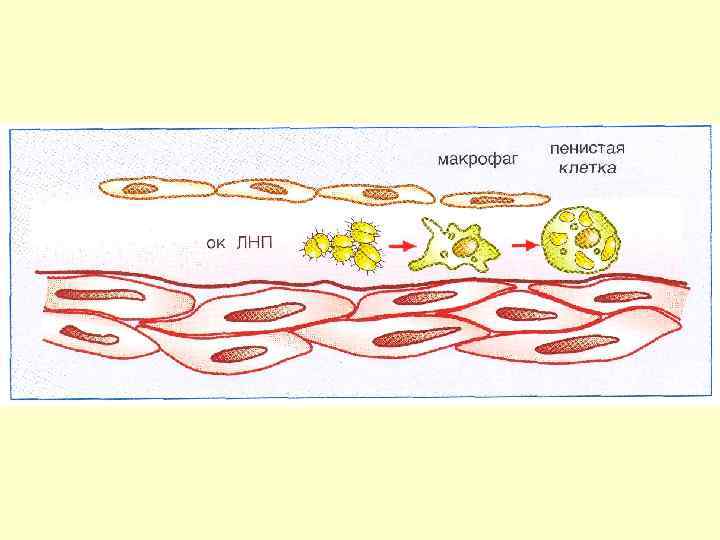
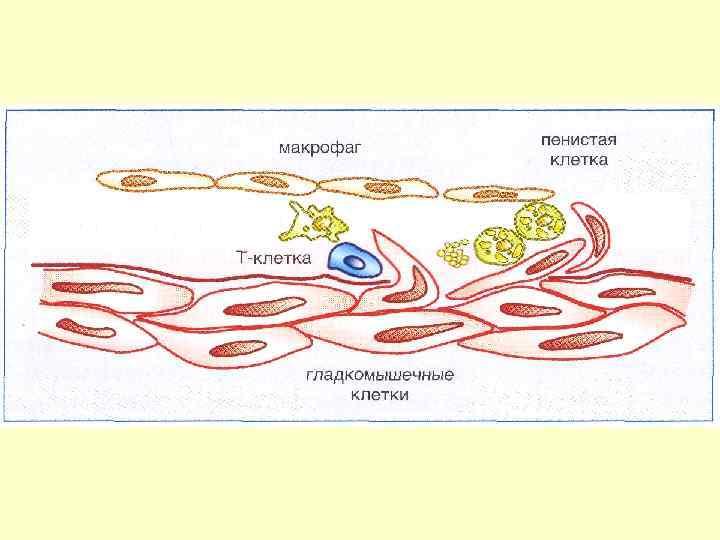
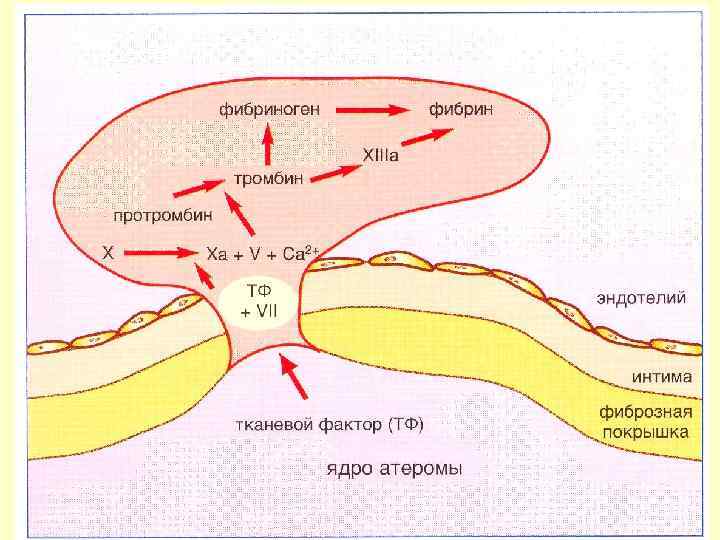
Патогенез развития атеромы Повреждение эндотелия Защитная реакция-продукция клеточных молекул адгезии Моноциты и Т-лимфоциты прикрепляются к поверхности эндотелия Миграция этих клеток в субэндотелиальное пространство Захват макрофагами окисленных ЛНП Формирование пенистых клеток Жировые полоски и атерома
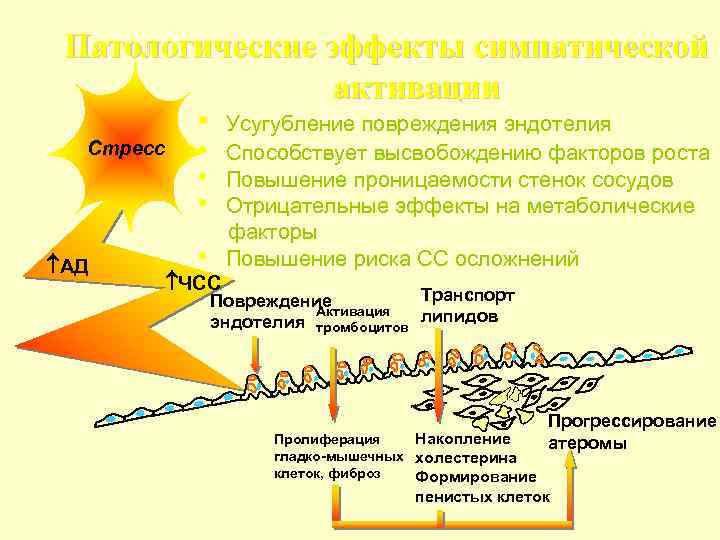
Патологические эффекты симпатической активации • Усугубление повреждения эндотелия Стресс АД • • ЧСС Способствует высвобождению факторов роста Повышение проницаемости стенок сосудов Отрицательные эффекты на метаболические факторы Повышение риска СС осложнений Транспорт Повреждение Активация эндотелия тромбоцитов липидов Накопление Пролиферация гладко-мышечных холестерина клеток, фиброз Формирование Прогрессирование атеромы пенистых клеток
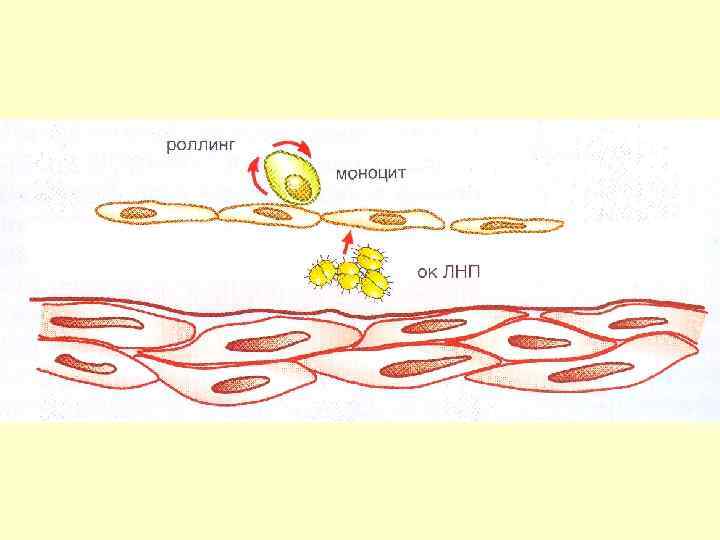
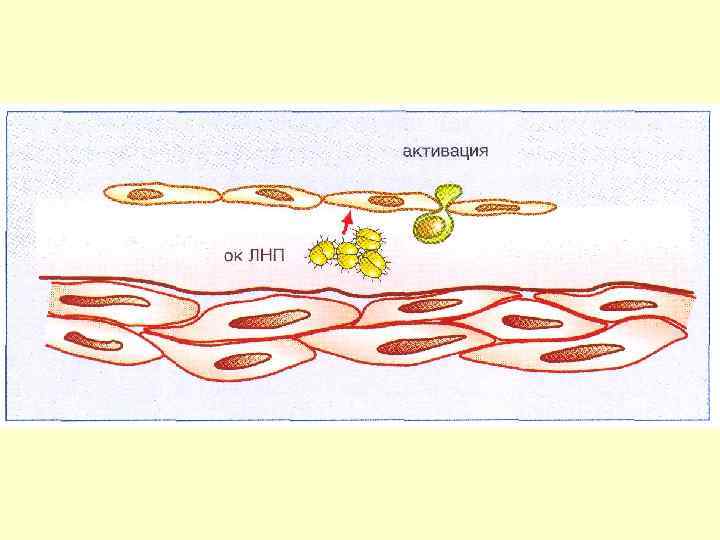
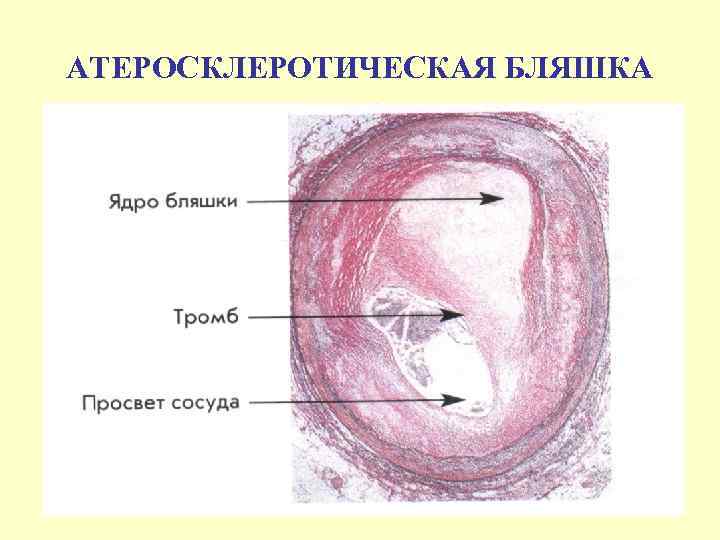
АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА
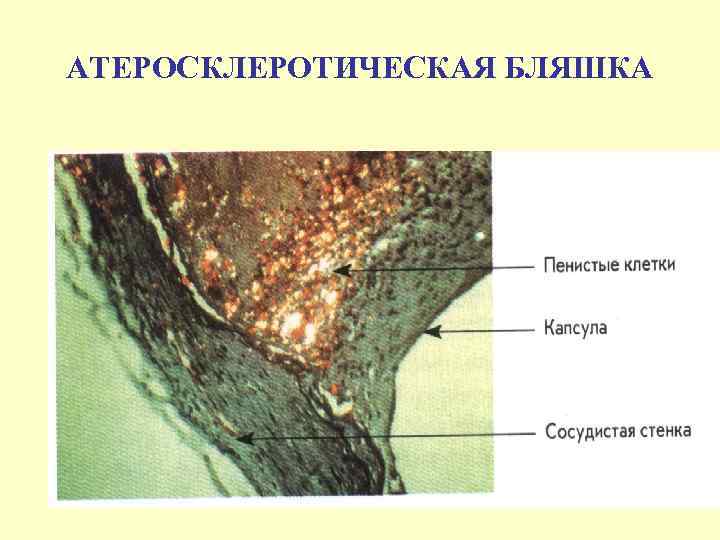
АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА
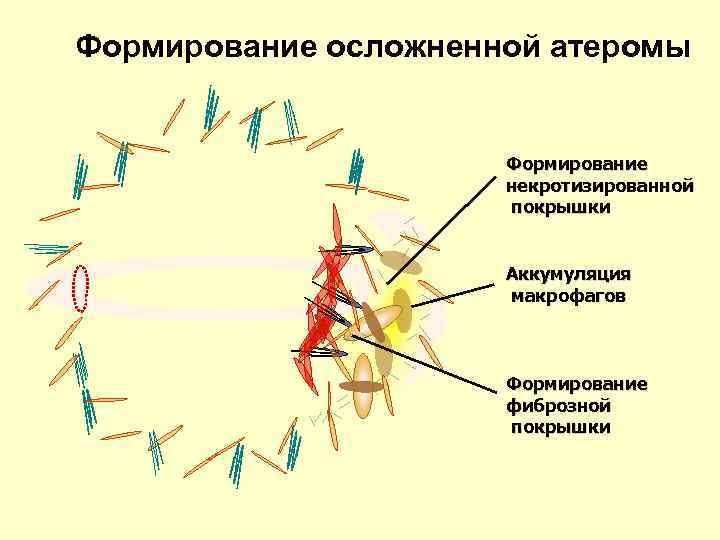
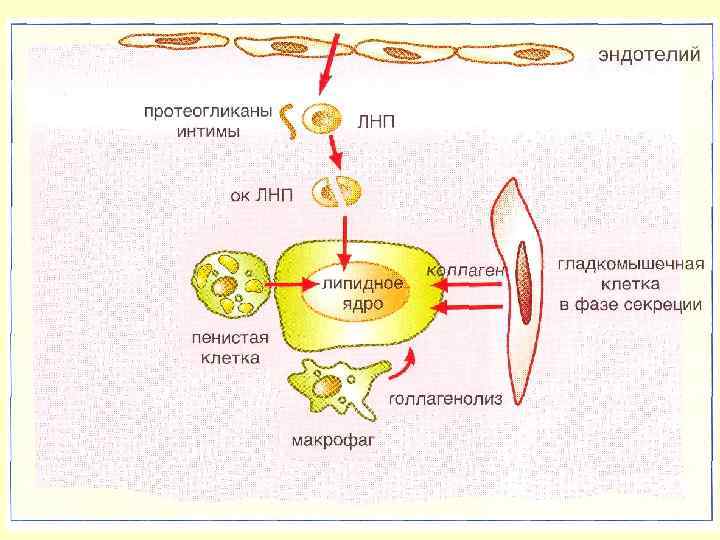
Формирование осложненной атеромы Формирование некротизированной покрышки Аккумуляция макрофагов Формирование фиброзной покрышки
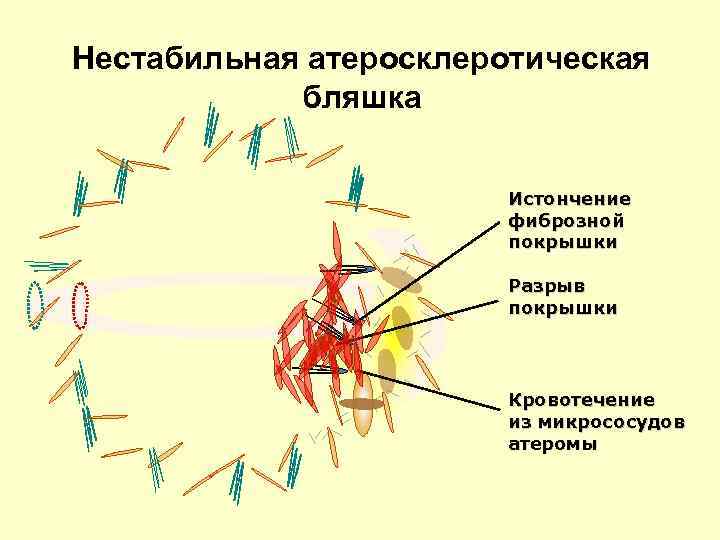
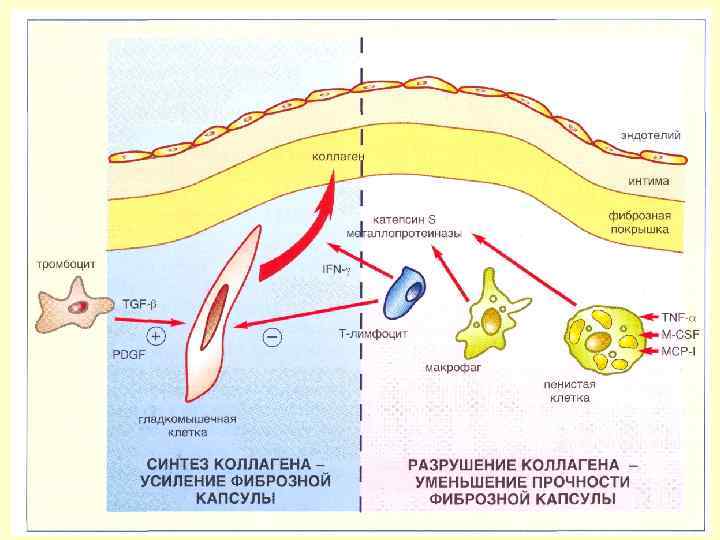
Нестабильная атеросклеротическая бляшка Истончение фиброзной покрышки Разрыв покрышки Кровотечение из микрососудов атеромы
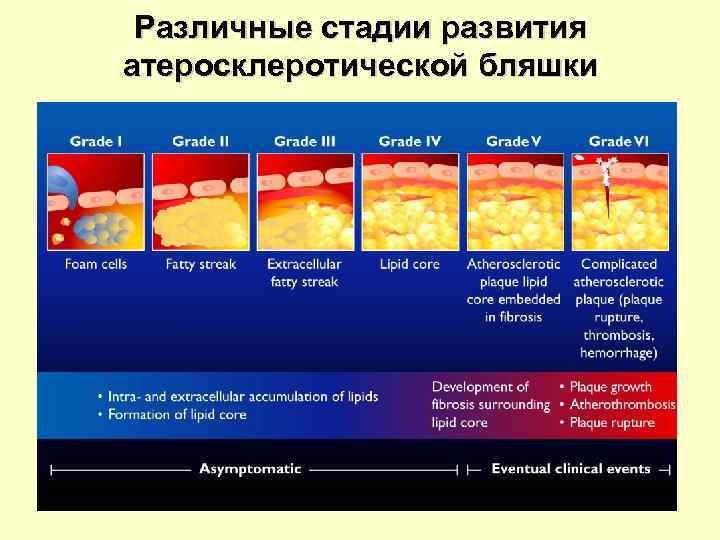
Различные стадии развития атеросклеротической бляшки
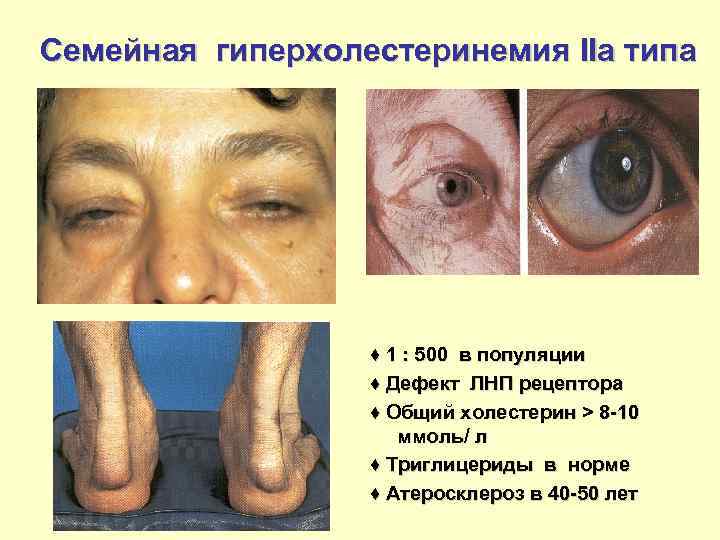
Семейная гиперхолестеринемия IIа типа ♦ 1 : 500 в популяции ♦ Дефект ЛНП рецептора ♦ Общий холестерин > 8 -10 ммоль/ л ♦ Триглицериды в норме ♦ Атеросклероз в 40 -50 лет
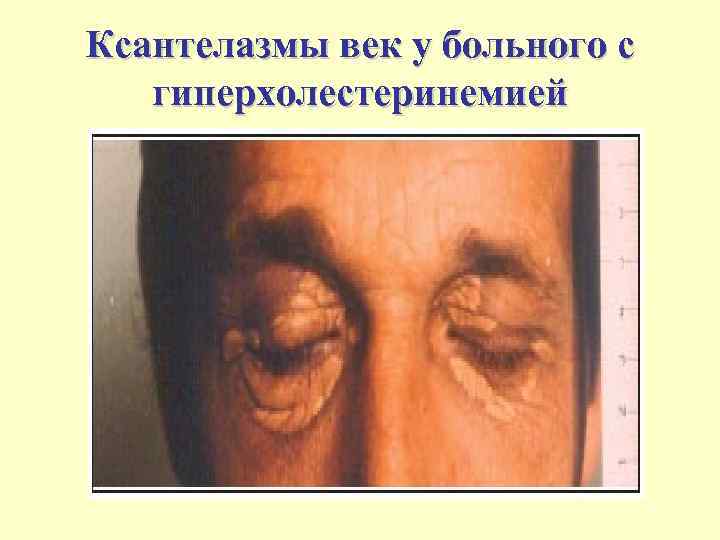
Ксантелазмы век у больного с гиперхолестеринемией
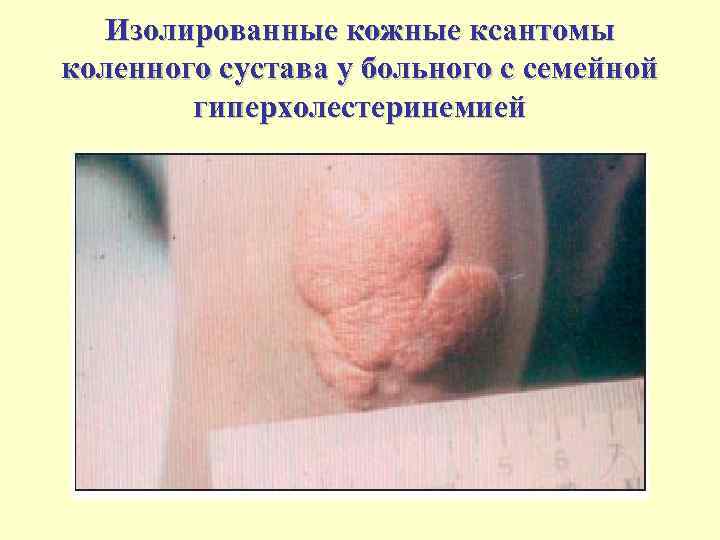
Изолированные кожные ксантомы коленного сустава у больного c семейной гиперхолестеринемией
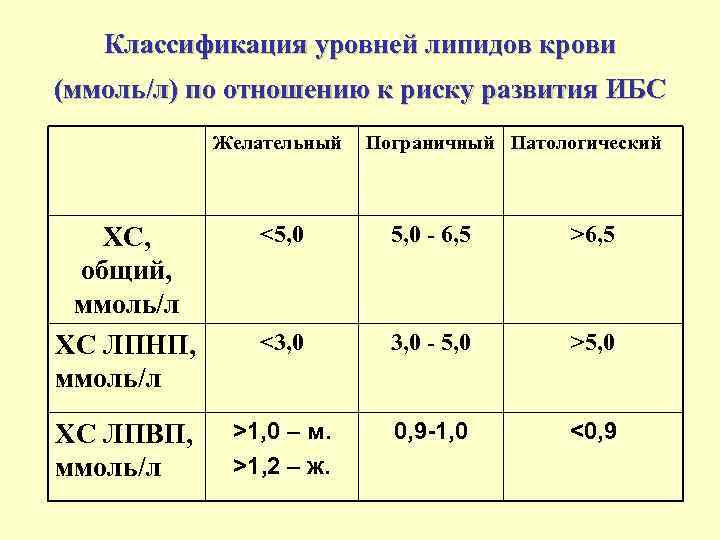
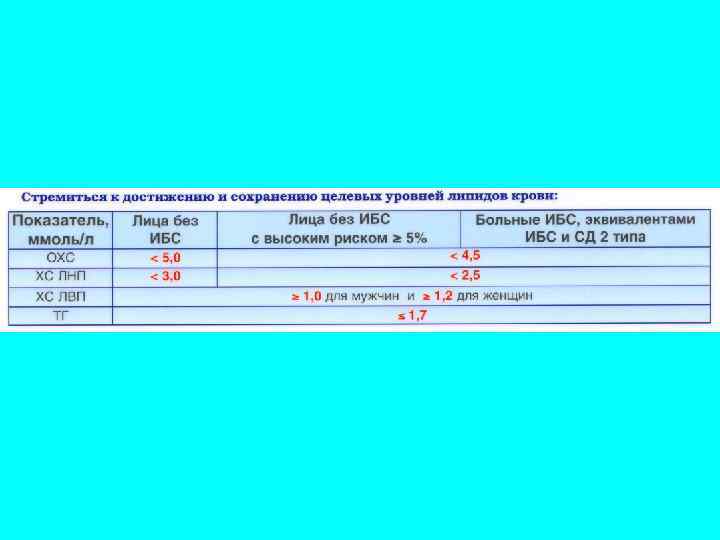
Классификация уровней липидов крови (ммоль/л) по отношению к риску развития ИБС Желательный Пограничный Патологический ХС, общий, ммоль/л ХС ЛПНП, ммоль/л <5, 0 - 6, 5 >6, 5 <3, 0 - 5, 0 >5, 0 ХС ЛПВП, ммоль/л >1, 0 – м. >1, 2 – ж. 0, 9 -1, 0 <0, 9

Индекс, предложенный академиком А. Н. Климовым (ОХС — ХС ЛПВП) / ХС ЛПВП< 4, 0
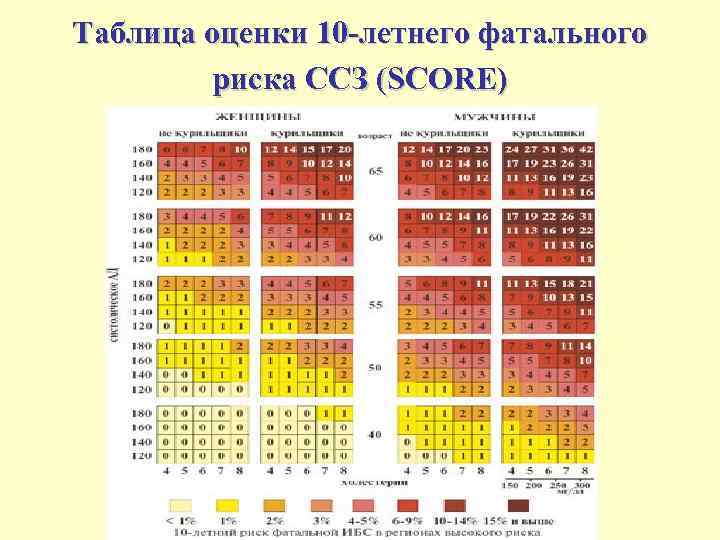
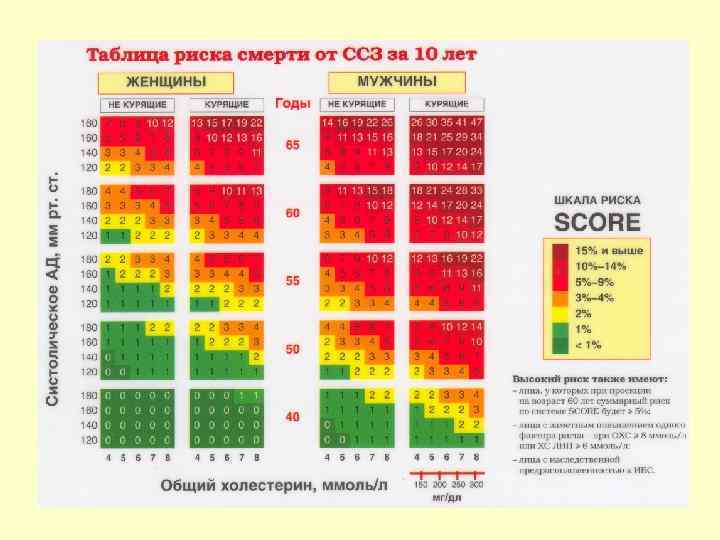
Таблица оценки 10 -летнего фатального риска ССЗ (SCORE)
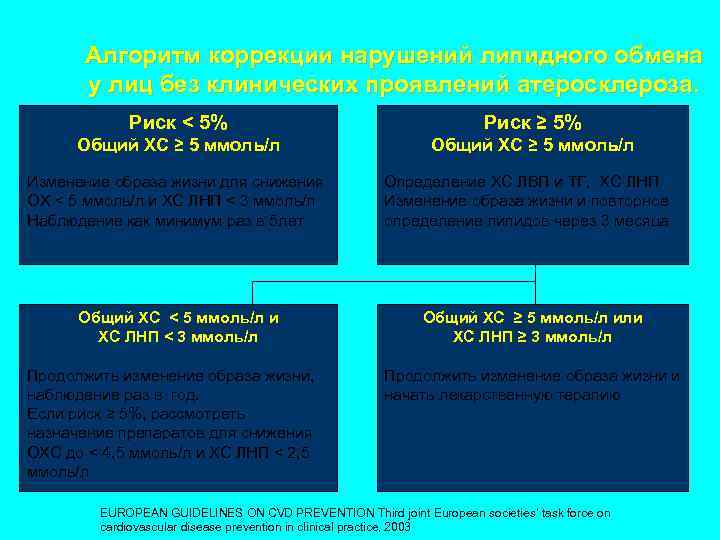
Алгоритм коррекции нарушений липидного обмена у лиц без клинических проявлений атеросклероза. Риск < 5% Риск ≥ 5% Общий ХС ≥ 5 ммоль/л Изменение образа жизни для снижения ОХ < 5 ммоль/л и ХС ЛНП < 3 ммоль/л Наблюдение как минимум раз в 5 лет Общий ХС < 5 ммоль/л и ХС ЛНП < 3 ммоль/л Продолжить изменение образа жизни, наблюдение раз в год. Если риск ≥ 5%, рассмотреть назначение препаратов для снижения ОХС до < 4, 5 ммоль/л и ХС ЛНП < 2, 5 ммоль/л Определение ХС ЛВП и ТГ, ХС ЛНП Изменение образа жизни и повторное определение липидов через 3 месяца Общий ХС ≥ 5 ммоль/л или ХС ЛНП ≥ 3 ммоль/л Продолжить изменение образа жизни и начать лекарственную терапию EUROPEAN GUIDELINES ON CVD PREVENTION Third joint European societies’ task force on cardiovascular disease prevention in clinical practice, 2003


Категория очень высокого риска • Больные с ОКС. • Больные, перенесшие реконструктивные операции на сосудах сердца, церебральных и периферических сосудах и брюшной аорте. • Больные с наличием нескольких ФР, у которых при оценке по таблице SCORE суммарный риск смерти от ССЗ > 10%.

Категория высокого риска • Больные с любыми (не острыми) клиническими проявлениями ИБС или ее эквивалентами по риску: клинически выраженный атеросклероз сонных и/или периферических артерий, аневризма брюшного отдела аорты, СД 2 типа, СД 1 типа с МАУ. • Лица без ИБС и ее эквивалентов, но имеющие несколько ФР, при оценке которых по таблице SCORE 10 летний риск смерти от ССЗ находится в пределах 5 -9%.

Категория умеренного риска • Лица, у которых отсутствуют клинические проявления ССЗ, но у которых существует риск развития атеросклероза вследствие наличия нескольких ФР и у которых 10 летний риск смерти от ССЗ по таблице SCORE составляет 1 -4 %. • Лица без клинических проявлений ССЗ, но с отягощенным семейным анамнезом (начало ИБС или другого сосудистого заболевания у ближайших родственников больного по мужской линии < 55 лет, по женской < 65 лет).

Категория низкого риска • Лица без клинических проявлений ССЗ с одним ФР и с 10 летним риском смерти от ССЗ по таблице SCORE < 1%.

Коррекция липидного обмена. ♦ Изменение образа жизни. Низкохолестериновая диета Отказ от курения Повышение физической активности Снижение веса тела ♦ Гиполипидемическая терапия Монотерапия Комбинированная терапия ♦ Радикальные методы Экстракорпоральные методы Операция илеоцекального шунтирования Пересадка печени Генная терапия

Гиполипидемические препараты ♦ Ингибиторы ГМГ-Ко-А редуктазы (статины) ♦ Дериваты фиброевой кислоты (фибраты) ♦ Ингибиторы абсорбции холестерина ♦ Секвестранты желчных кислот (ионо-обменные смолы) ♦ Никотиновая кислота ♦ Омега – 3 -жирные кислоты (рыбий жир).
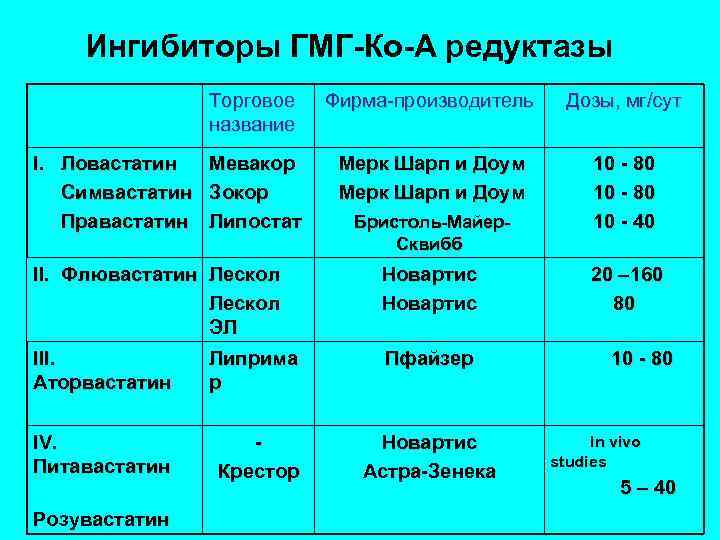
Ингибиторы ГМГ-Ко-А редуктазы I. Ловастатин Симвастатин Правастатин Торговое название Мевакор Зокор Липостат Фирма-производитель Мерк Шарп и Доум Бристоль-Майер- Дозы, мг/сут 10 - 80 10 - 40 Сквибб II. Флювастатин Лескол ЭЛ Новартис III. Аторвастатин Пфайзер Липрима р IV. Питавастатин Крестор Розувастатин Новартис Астра-Зенека 20 – 160 80 10 - 80 In vivo studies 5 – 40

У больных ИБС, атеросклерозом мозговых и периферических артерий, аневризмой брюшного отдела аорты, СД 2 типа или 10 летнем фатальном риске (SCORE) > 5% необходимо снизить ОХС < 4, 5 ммоль/л (175 мг/дл), а ХС ЛПНП < 2, 5 ммоль/л (100 мг/дл). Эти больные нуждаются в безотлагательном назначении гиполипидемической терапии.

ПРАКТИЧЕСКИЕ СОВЕТЫ ПО ПИТАНИЮ • уменьшить общую калорийность пищи (за счет ограничения животных жиров); • использовать постные куски мяса, телятину, филе птицы, снимать кожу с курицы, вырезать жир приготовлении, не использовать мясо межреберий, где много жира; • ограничить употребление сливочного масла, цельного молока, сливок, использовать маложирные молочные продукты, растительные сливки;

ПРАКТИЧЕСКИЕ СОВЕТЫ ПО ПИТАНИЮ • уменьшить употребление приготовленных выпечек, пирожных, бисквитов, шоколада, содержащих много насыщенных жиров; • приготовлении пищи животные жиры заменять на растительные (подсолнечное, соевое масло и др. ) или на маргарины; • для приготовления пищи чаще использовать отваривание;

ПРАКТИЧЕСКИЕ СОВЕТЫ ПО ПИТАНИЮ • ограничить употребление вареных колбас, сосисок, паштетов, содержащих много скрытого жира, соли, холестерина; • употреблять не более двух куриных яиц в неделю; • увеличить употребление продуктов, содержащих растительные волокна: фрукты, овощи, зелень, бобовые, зерновые, отруби, каши, грибы; • увеличить употребление рыбы.

ПОБОЧНЫЕ РЕАКЦИИ СТАТИНОВ • Диспепсия • Кожная сыпь, зуд • Повышение уровня Ас. АТ, Ал. АТ • Поражение скелетных мышц (миопатия, рабдомиолиз)

ПРЕДИКТОРЫ МИОПАТИИ И РАБДОМИОЛИЗА ПРИ КОМБИНИРОВАННОЙ ТЕРАПИИ СТАТИНАМИ И ФИБРАТАМИ Факторы • Возраст, женский пол • Избыточное употребление алкоголя • Травма, хирургическая операция • Тяжелые физические упражнения Метаболические состояния • Гипотиреоз • Сахарный диабет • Болезни печени или почек
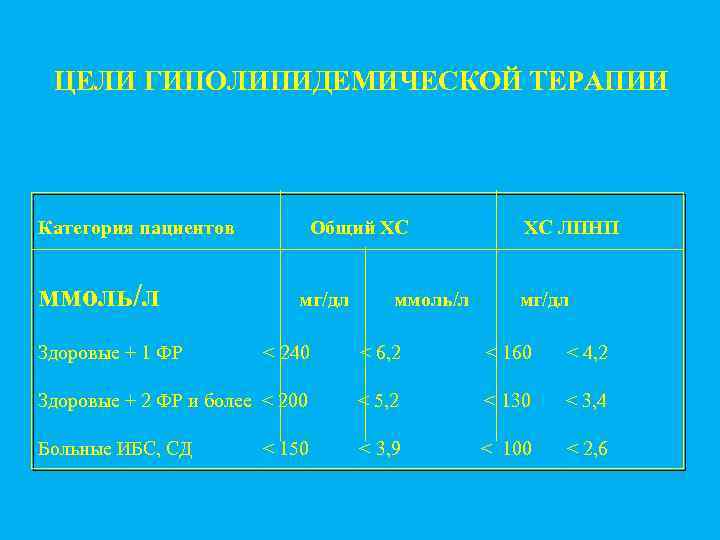
ЦЕЛИ ГИПОЛИПИДЕМИЧЕСКОЙ ТЕРАПИИ Категория пациентов ммоль/л Здоровые + 1 ФР Общий ХС мг/дл ммоль/л ХС ЛПНП мг/дл < 240 < 6, 2 < 160 < 4, 2 Здоровые + 2 ФР и более < 200 < 5, 2 < 130 < 3, 4 Больные ИБС, СД < 3, 9 < 100 < 2, 6 < 150

ПРИ НАЗНАЧЕНИИ СТАТИНОВ ВРАЧ ДОЛЖЕН • Выяснить принимает ли пациент препараты, которые не желательно сочетать со статинами: иммунодепрессанты, противогрибковые препараты, фибраты, никотиновую кислоту, макролиды (эритромицин, кларитромицин), варфарин, дигоксин • Спросить, принимал ли больной ранее статины и если да, то какова их переносимость • Определить уровни Ас. АТ, Ал. АТ и активность КФК • Информировать пациента о цели и побочных эффектах статинов так как планируется многолетний прием • При отсутствии противопоказаний назначить минимальную дозу статина 1 раз в сутки (вечером) • Через 4 -6 недель повторить анализы крови на липиды и биохимические параметры (Ас. АТ, Ал. АТ, КФК)

ТАКТИКА НАЗНАЧЕНИЯ СТАТИНОВ (1) • При достижении целевого уровня ХС ЛПНП, отсутствии нарушений в биохимических параметрах и хорошей переносимости продолжить лечение в прежней дозе (лабораторный контроль через 4 -6 недель, далее через 3 мес. • Целевой уровень ХС ЛПНП не достигнут, но отсутствуют биохимические нарушения и имеется хорошая переносимость – увеличить дозу с контролем через 4 недели • Целевой уровень ХС ЛПНП достигнут, но Ас. АТ и Ал. АТ повышены в 3 и более раза – уменьшить дозу препарата в 2 раза, биохимический контроль через 2 недели

ТАКТИКА НАЗНАЧЕНИЯ СТАТИНОВ (2) • При снижении Ас. АТ и Ал. АТ через 2 недели вернуться к прежней дозе. Если трансаминазы не снизились – прекратить прием статина и повторить анализ через 4 недели. Сохранение повышенного уровня ферментов – свидетельство дисфункции печени, не связанной с приемом статинов • При устойчивом повышении Ас. АТ и Ал. АТ в 3 и более раза, а КФК в 10 и более раз и/или при появлении миопатии (даже без повышения КФК) прием препарата прекратить. Биохимический контроль через 2 недели и далее – до нормализации ферментов • Мониторинг биохимических параметров при хороших эффекте и переносимости 1 раз в 3 месяца (первый год) и 1 раз в 6 месяцев далее
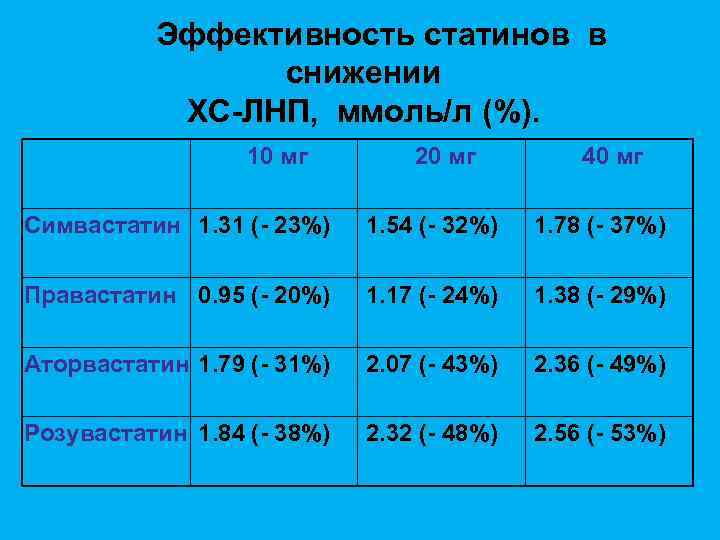
Эффективность статинов в снижении ХС-ЛНП, ммоль/л (%). 10 мг 20 мг 40 мг Симвастатин 1. 31 (- 23%) 1. 54 (- 32%) 1. 78 (- 37%) Правастатин 0. 95 (- 20%) 1. 17 (- 24%) 1. 38 (- 29%) Аторвастатин 1. 79 (- 31%) 2. 07 (- 43%) 2. 36 (- 49%) Розувастатин 1. 84 (- 38%) 2. 32 (- 48%) 2. 56 (- 53%)
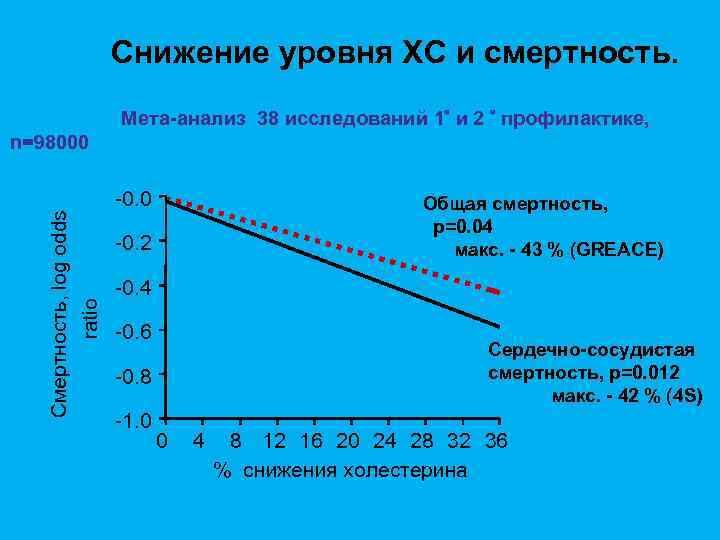
Снижение уровня ХС и смертность. Смертность, log odds ratio Мета-анализ 38 исследований 1 и 2 профилактике, n=98000 -0. 0 Общая смертность, p=0. 04 макс. - 43 % (GREACE) -0. 2 -0. 4 -0. 6 Сердечно-сосудистая смертность, p=0. 012 макс. - 42 % (4 S) -0. 8 -1. 0 0 4 8 12 16 20 24 28 32 36 % снижения холестерина
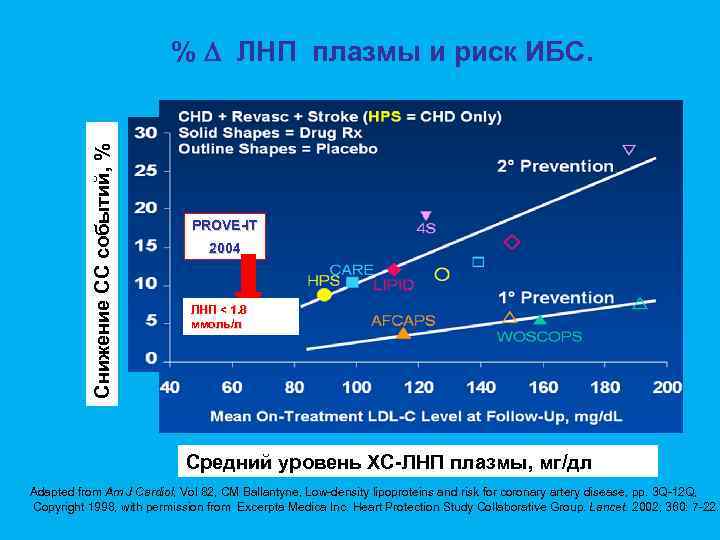
Снижение СС событий, % % ЛНП плазмы и риск ИБС. PROVE-IT 2004 ЛНП < 1. 8 ммоль/л Средний уровень ХС-ЛНП плазмы, мг/дл Adapted from Am J Cardiol, Vol 82, CM Ballantyne, Low-density lipoproteins and risk for coronary artery disease, pp. 3 Q-12 Q, Cardiol, Copyright 1998, with permission from Excerpta Medica Inc. Heart Protection Study Collaborative Group. Lancet. 2002; 360: 7 -22. Lancet.
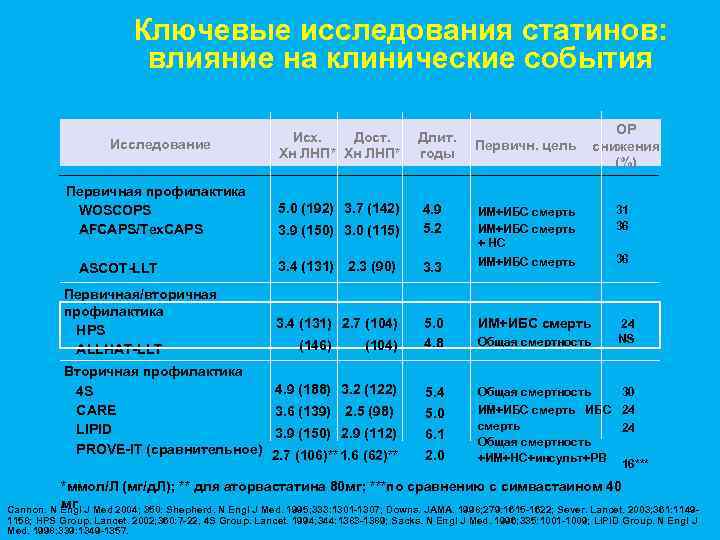
Ключевые исследования статинов: влияние на клинические события Исследование Первичная профилактика WOSCOPS AFCAPS/Tex. CAPS ASCOT-LLT Первичная/вторичная профилактика HPS ALLHAT-LLT Вторичная профилактика 4 S CARE LIPID PROVE-IT (сравнительное) Исх. Дост. Хн ЛНП* 5. 0 (192) 3. 7 (142) Длит. годы Первичн. цель ОР снижения (%) 3. 9 (150) 3. 0 (115) 4. 9 5. 2 ИМ+ИБС смерть + НС 31 36 3. 4 (131) 2. 3 (90) 3. 3 ИМ+ИБС смерть 36 3. 4 (131) 2. 7 (104) ИМ+ИБС смерть 24 (146) (104) 5. 0 4. 8 4. 9 (188) 3. 2 (122) 5. 4 3. 6 (139) 2. 5 (98) 5. 0 3. 9 (150) 2. 9 (112) 6. 1 2. 0 Общая смертность 30 ИМ+ИБС смерть ИБС 24 смерть 24 Общая смертность +ИМ+НС+инсульт+РВ 16*** 2. 7 (106)** 1. 6 (62)** Общая смертность NS *ммол/Л (мг/д. Л); ** для аторвастатина 80 мг; ***по сравнению с симвастаином 40 мг Cannon. N Engl J Med 2004; 350: Shepherd. N Engl J Med. 1995; 333: 1301 -1307; Downs. JAMA. 1998; 279: 1615 -1622; Sever. Lancet. 2003; 361: 1149 - 1158; HPS Group. Lancet. 2002; 360: 7 -22; 4 S Group. Lancet. 1994; 344: 1383 -1389; Sacks. N Engl J Med. 1996; 335: 1001 -1009; LIPID Group. N Engl J Med. 1998; 339: 1349 -1357.
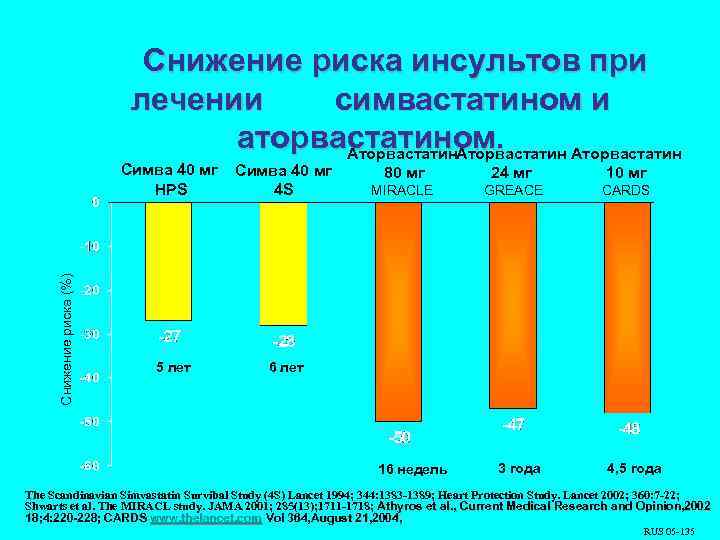
Снижение риска инсультов при лечении симвастатином и аторвастатином. Аторвастатин Снижение риска (%) Симва 40 мг HPS 4 S 5 лет 80 мг 24 мг 10 мг MIRACLE GREACE CARDS 6 лет 16 недель 3 года 4, 5 года The Scandinavian Simvastatin Survibal Study (4 S) Lancet 1994; 344: 1383 -1389; Heart Protection Study. Lancet 2002; 360: 7 -22; Shwarts et al. The MIRACL study. JAMA 2001; 285(13); 1711 -1718; Athyros et al. , Current Medical Research and Opinion, 2002 18; 4: 220 -228; CARDS www. thelancet, com Vol 364, August 21, 2004, RUS 05 -135

В России с 140 млн. населения в 2003 году на статины было потрачено 9, 2 млн. $ US В Голландии с 20 млн. населения в 1997 году на статины было потрачено 100 млн. Евро

СТАТИНЫ • аторвастатин – 10 мг • ловастатин – 20 мг • правастатин – 20 мг • симвастатин – 10 мг • флувастатин– 80 мг

Гиполипидемическая терапия

Клиническая классификация ИБС 1. Внезапная коронарная смерть 2. Стенокардия. 2. 1. 1. Впервые возникшая стенокардия напряжения 2. 1. 2. Стабильная стенокардия напряжения (с указанием функционального класса) 2. 1. 3. Прогрессирующая стенокардия напряжения 2. 2. Спонтанная стенокардия 3. Инфаркт миокарда 3. 1. Крупноочаговый инфаркт миокарда 3. 2. Мелкоочаговый инфаркт миокарда 4. Постинфарктный кардиосклероз 5. Нарушения сердечного ритма 6. Сердечная недостаточность.
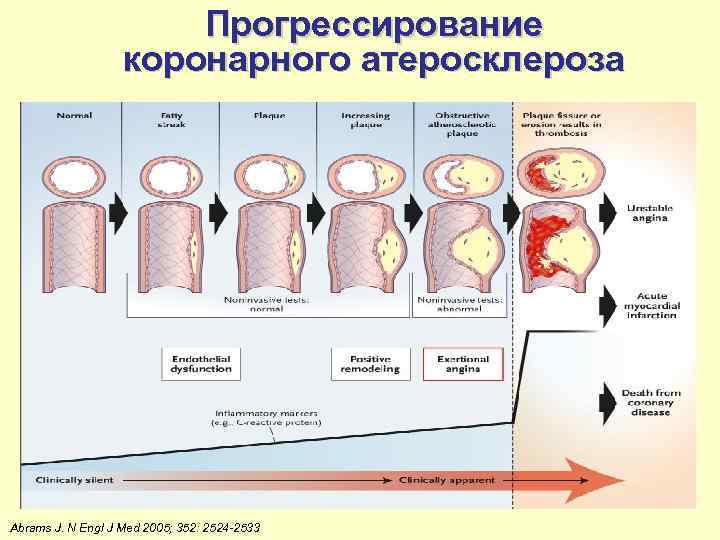
Прогрессирование коронарного атеросклероза Abrams J. N Engl J Med 2005; 352: 2524 -2533

ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА- заболевание, которое связано с несоответствием между коронарным кровотоком и потребностью миокарда в кислороде Coronary heart disease Это несоответствие, приводящее к ишемии, возникает вследствие атеросклеротического поражения коронарных сосудов с возможным коронароспазмом Øфизическая нагрузка Øэмоциональная нагрузка Øповышение артериального давления

СТЕНОКАРДИЯ/ИШЕМИЯ
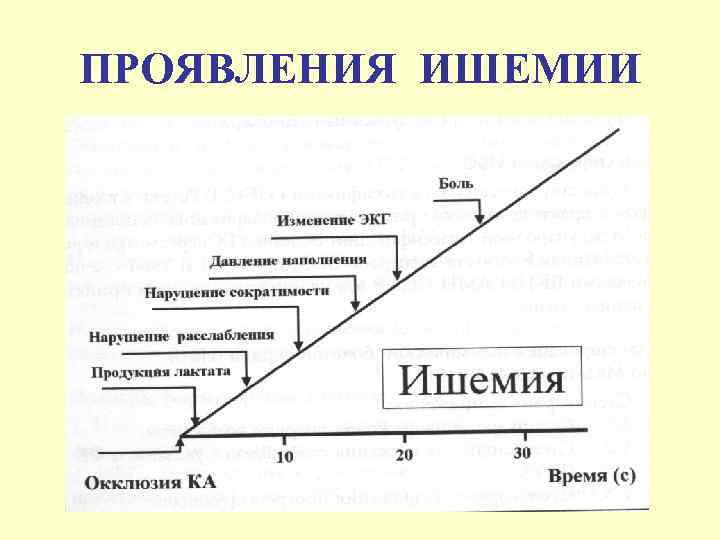
ПРОЯВЛЕНИЯ ИШЕМИИ




Функциональные классы стенокардии напряжения ФК ПРИЗНАКИ I Обычная повседневная физическая активность (ходьба или подъем по лестнице) не вызывает приступов стенокардии. Приступ стенокардии возникает при выполнении очень интенсивной, или очень быстрой, или продолжительной ФН. II Небольшое ограничение обычной физической активности - возникновение стенокардии в результате быстрой ходьбы или быстрого подъема по лестнице, после еды или на холоде, или в ветреную погоду, или под влиянием эмоционального стресса, или в первые несколько часов после подъема с постели; во время ходьбы на расстояние больше 500 м по ровной местности или во время подъема по лестнице более чем на один пролет в обычном темпе при нормальных условиях. III Выраженное ограничение обычной физической активности» – приступ стенокардии возникает в результате ходьбы на расстояние 100 -500 м по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях. IV Невозможность выполнять любой вид физической деятельности без возникновения неприятных ощущений» – приступ стенокардии может возникнуть в покое.
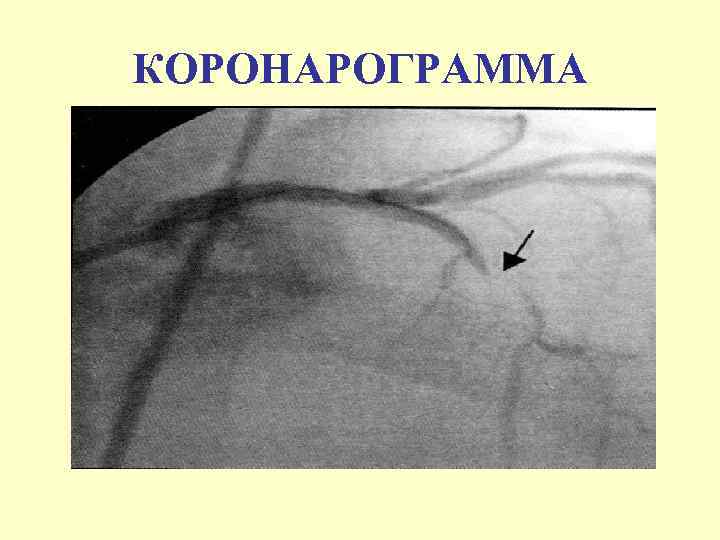
КОРОНАРОГРАММА
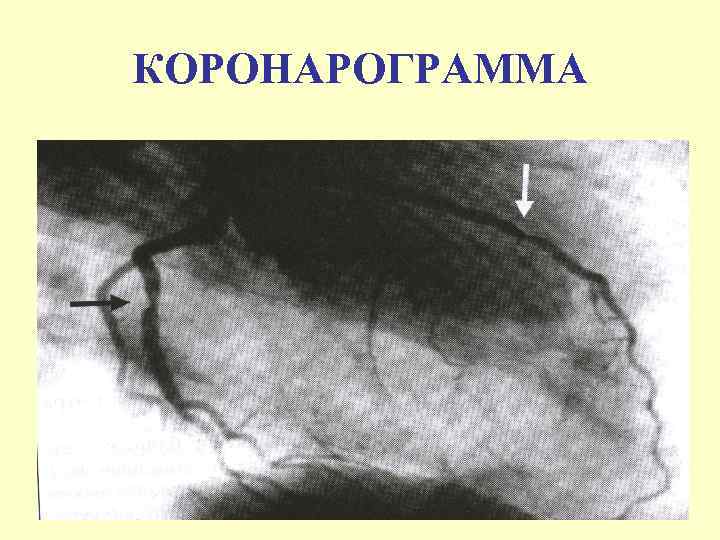
КОРОНАРОГРАММА
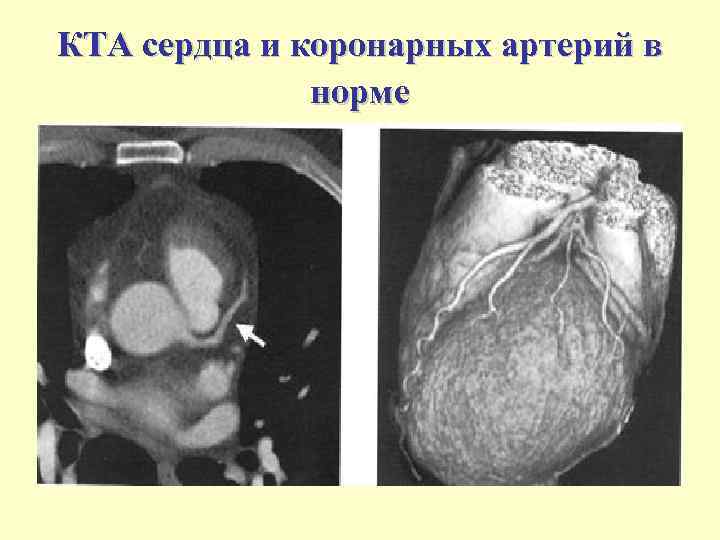
КТА сердца и коронарных артерий в норме
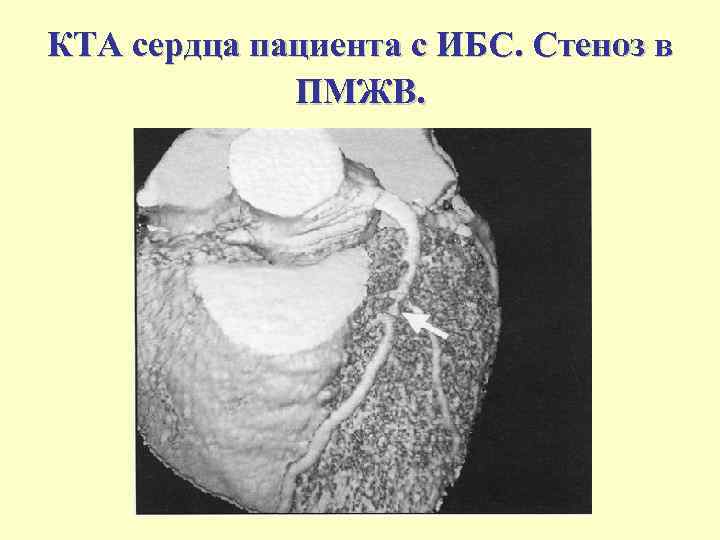
КТА сердца пациента с ИБС. Стеноз в ПМЖВ.

КРИТЕРИИ ПОЛОЖИТЕЛЬНОЙ ПРОБЫ СТРЕСС-ЭХО-КГ 1. Снижение фракции выброса до 35% и менее 2. Увеличение фракции выброса при нагрузке менее, чем на 5% 3. Появление нарушений локальной сократимости левого желудочка на низкой ступени нагрузки или при ЧСС менее 120 в 1 минуту 4. Появление нарушений сократимости в нескольких сегментах левого желудочка

ПОКАЗАНИЯ К ПРОВЕДЕНИЮ ФАРМАКОЛОГИЧЕСКОЙ НАГРУЗОЧНОЙ ПРОБЫ 1. Случаи невозможности выполнения физической нагрузки - тяжелое заболевание периферических сосудов - тяжелое заболевание легких - тяжелые расстройства опорно-двигательного аппарата 2. Случаи, в которых допустима только субпороговая физическая нагрузка - плохая физическая форма - старческий возраст, ослабленность - выраженное ожирение 3. Случаи трудной интерпретации ЭКГ при выполнимой нагрузке - БЛНПГ - гипертрофия левого желудочка, его дилатация - имплантированный ИВР - прием определенных препаратов: дигоксина, бета-блокаторов

ПОКАЗАНИЯ К ПРОВЕДЕНИЮ КОРОНАРНОЙ АНГИОГРАФИИ 1. Пациенты с болью в груди, тревогой, особенно из группы повышенного риска 2. Больные с нестабильной стенокардией (оценка необходимости баллонной ангиопластики или АКШ) 3. Больные с низкой толерантностью к нагрузке при нагрузочной пробе ( ранняя положительная реакция либо выраженная депрессия SТ вне зависимости от уровня нагрузки ) 4. Больные молодого возраста с четкими признаками стенокардии (планирование стратегии, долгосрочный прогноз) 5. Пациенты со стенокардией + эпизоды безболевой ишемии или только с безболевой ишемией (высокий риск внезапной смерти)

ПОКАЗАНИЯ К КОРОНАРОГРАФИИ ПРИ СТАБИЛЬНОЙ СТЕНОКАРДИИ 1. Тяжелая стенокардия (З класс) при недостаточном медикаментозного лечения эффекте 2. Стенокардия (классы 1 и 2) при ранее перенесенном ИМ или появлении ишемии в условиях небольшой нагрузки 3. Блокада ножки п. Гиса в случае, если данные сцинтиграфии ишемию 4. Больные, которым планируется операция на сосудах каротидной артериях) указывают на (аорте, бедренной, 5. Больные с тяжелыми желудочковыми аритмиями 6. Больные с вновь возникшей стенокардией после ранее реваскуляризации миокарда (АКШ, ангиопластика) 7. При необходимости уточнить диагноз по клиническим профессиональным показаниям проведенной или

ОБЩИЕ МЕРОПРИЯТИЯ 1. Отказ от курения 2. Рациональное питание 3. Контроль уровня АД, глюкозы, коррекция анемии 4. Поощрение физической активности в пределах функционального класса 5. Воздействие на психологический статус (методики релаксации, контроля стресса) 6. Сохранение, по-возможности, профессиональной деятельности

ПРЕДУПРЕЖДЕНИЕ ИНФАРКТА МИОКАРДА И ВНЕЗАПНОЙ СМЕРТИ - бета-блокаторы - гиполипидемические средства - дезагреганты АНТИАНГИНАЛЬНЫЕ ПРЕПАРАТЫ ПРИ СТЕНОКАРДИИ - нитраты - бета-блокаторы - антагонисты кальция

ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ НИТРОГЛИЦЕРИНА (общие) 1. Плохая индивидуальная переносимость 2. Резко выраженная артериальная гипотония, аллергическая реакция на нитраты 3. ИМ с артериальной гипотонией, коллапсом 4. Кровоизлияние в мозг, травма головы, повышенное внутричерепное давление 5. Церебральная ишемия, тампонада сердца (для в/в введения) 6. Тяжелая анемия 7. Токсический отек легких 8. Постуральная гипотония: САД ниже 100 мм рт. ст. , ДАД ниже 60 мм рт. ст. 9. Выраженный аортальный стеноз 10. Закрытоугольная форма глаукомы

ПОКАЗАНИЯ К ПРИМЕНЕНИЮ НИТРОГЛИЦЕРИНА (общие) 1. Купирование и профилактика приступов стенокардии 2. Острый инфаркт миокарда и острые коронарные синдромы (без выраженной артериальной гипотонии) 3. Хроническая сердечная недостаточность (без выраженной артериальной гипотонии)

НИТРОГЛИЦЕРИН 1. Сублингвальные формы 2. Ингаляционные 3. Трансдермальные 4. Буккальные 5. Внутривенные 6. Для приема внутрь (сустак, нитронг, нитрогранулонг, нитро-мак и др. ) ИЗОСОРБИДА ДИНИТРАТ (изокет, кардикет, нитросорбид) ИЗОСОРБИДА-5 -МОНОНИТРАТ (мономак, моносан, моночинкве)
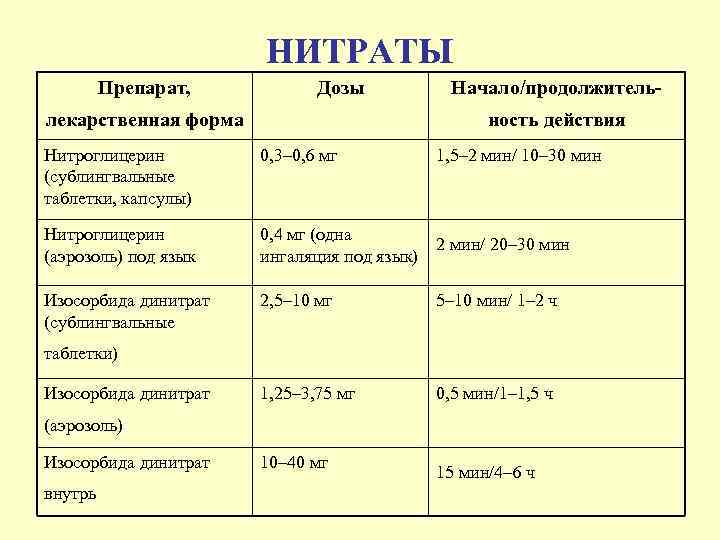
НИТРАТЫ Препарат, Дозы лекарственная форма Начало/продолжительность действия Нитроглицерин (сублингвальные таблетки, капсулы) 0, 3– 0, 6 мг 1, 5– 2 мин/ 10– 30 мин Нитроглицерин (аэрозоль) под язык 0, 4 мг (одна 2 мин/ 20– 30 мин ингаляция под язык) Изосорбида динитрат (сублингвальные 2, 5– 10 мг 5– 10 мин/ 1– 2 ч 1, 25– 3, 75 мг 0, 5 мин/1– 1, 5 ч таблетки) Изосорбида динитрат (аэрозоль) Изосорбида динитрат внутрь 10– 40 мг 15 мин/4– 6 ч

Пролонгированные нитраты • кардикет (20, 40, 60 и 120 мг/сут), • мономак (20– 80 мг/сут), • нитросорбид (40– 80 мг/сут), • оликард ретард (40 мг/сут), • пектрол (40– 60 мг/сут), • эфокс лонг (50 мг/сут).

ПРЕДУПРЕЖДЕНИЕ РАЗВИТИЯ ТОЛЕРАНТНОСТИ К НИТРАТАМ 1. Увеличение дозы препарата 2. Отмена препарата 3. Прерывистый прием нитратов в течение суток 4. Чередование в течение суток приема нитрата и антагониста кальция 5. Влияние на механизмы развития толерантности с помощью «корректоров» : N-ацетилцистеин (донатор SН-групп), ИАПФ, блокаторы рецепторов АТ 2, гидралазин, диуретики, антиоксиданты, витамины С и Е.

b-Блокаторы • пропранолол (80– 320 мг/сут), • атенолол (25– 100 мг/сут), • метопролол (50– 200 мг/сут), • карведилол (25– 50 мг/сут), • бисопролол (5– 20 мг/сут), • небиволол (5 мг/сут).

БЕТА-АДРЕНОБЛОКАТОРЫ 1. Неселективные а) без собственной симпатомиметической активности - пропранолол б) с собственной симпатомиметической активностью - тразикор - вискен 2. Кардиоселективные (бета-1) а) без собственной симпатомиметической активности - атенолол - бетакард б) с собственной симпатомиметической активностью - ацекор - сектраль в) с альфа-1 адреноблокирующей активностью - дилатренд - кредекс

ОСНОВНЫЕ ЭФФЕКТЫ БЕТА-БЛОКАТОРОВ 1. Отрицательный инотропный эффект 2. Снижение ЧСС 3. Угнетение проводимости 4. Уменьшение сердечного выброса 5. Повышение уровней атерогенных фракций липидов 6. Влияние на метаболизм углеводов

ОСНОВНЫЕ ПОКАЗАНИЯ К ПРИМЕНЕНИЮ БЕТА-БЛОКАТОРОВ 1. Первичная профилактика инсульта и коронарной болезни сердца у больных артериальной гипертензией 2. Вторичная профилактика после ИМ 3. Лечение больных со стенокардией напряжения и с безболевыми эпизодами ишемии миокарда 4. Лечение желудочковых и предсердных аритмий 5. Предупреждение внезапной смерти при врожденном удлинении QТ 6. Улучшение систолической функции сердца

ПОБОЧНЫЕ ЭФФЕКТЫ БЕТА-БЛОКАТОРОВ Сердечно-сосудистые - нарушения ритма и проводимости - артериальная гипотония - сердечная недостаточность - периферические сосудистые реакции - усталость и снижение работоспособности Внесердечные - нарушения дыхания (бронхоспазм) - нарушения углеводного и липидного обмена - сексуальные нарушения - желудочно-кишечные расстройства - нарушения со стороны нервной системы (депрессия, нарушения сна)

АНТАГОНИСТЫ КАЛЬЦИЯ 1. Дигидропиридиновые производные нифедипин коринфар кордипин 2. Фенилалкиламиновые производные верапамил 3. Бензотиазепиновые производные дилтиазем

Антагонисты кальция • амлодипин 5– 10 мг/сут, • верапамил 240– 480 мг/сут, • дилтиазем 90– 120 мг/сут, • нифедипин 30– 60 мг/сут.

ОСНОВНЫЕ ЭФФЕКТЫ АНТАГОНИСТОВ КАЛЬЦИЯ Отрицательный инотропный эффект Ингибирующее влияние на проводящую систему сердца Аритмогенный эффект Влияние на атерогенез Влияние на почки Метаболические эффекты Влияние на электролиты и свертывание крови Гипотензивное действие

ПОКАЗАНИЯ К ПРИМЕНЕНИЮ АНТАГОНИСТОВ КАЛЬЦИЯ 1. Предупреждение приступов стенокардии напряжения и покоя 2. Лечение вазоспастической стенокардии 3. Лечение аритмий 4. Лечение гипертензии ОСНОВНЫЕ ПРОТИВОПОКАЗАНИЯ 1. Шок 2. Значительный аортальный стеноз 3. Значительная брадикардия. с-а блокада, а-в блокада 2 -3 степеней, СССУ 4. Некомпенсированная сердечная недостаточность (особенно в комбинации с бета-блокаторами)

ЛЕЧЕНИЕ СТАБИЛЬНОЙ СТЕНОКАРДИИ ФК 1 Монотерапия (как правило) - прерывистая (перед ожидаемой большой физической нагрузкой) - предупреждение приступов: нитроглицерин изосорбида динитрат изосорбид-5 -мононитрат антагонист кальция (нифедипин, дилтиазем) молсидомин

ЛЕЧЕНИЕ СТАБИЛЬНОЙ СТЕНОКАРДИИ ФК 2 -3 1. Начинать с монотерапии: препаратом из трех основных групп. При непереносимости нитратов - молсидомин 2. Комбинированная терапия препаратами из двух групп Рекомендованные комбинации: - бета-блокатор + антагонист кальция - бета-блокатор + пролонгированный нитрат - антагонист кальция + пролонгированный нитрат - пролонгированный нитрат + ИАПФ Не рекомендованные комбинации: - нитрат + антагонист кальция (дигидропиридин) - бета-блокатор + верапамил или дилтиазем

ЛЕЧЕНИЕ СТАБИЛЬНОЙ СТЕНОКАРДИИ ФК 4 1. Желательно начинать с монотерапии наиболее эффективным и безопасным препаратом 2. Переходить к комбинированной терапии - предпочтительно препаратами пролонгированного действия - комбинация 2 препаратов - комбинация 3 препаратов 3. При истинно рефрактерной стенокардии - антиангинальные препараты всех 3 классов - антикоагулянты + аспирин + предуктал - лечебный плазмаферез

ЛЕЧЕНИЕ СТЕНОКАРДИИИ ПРИНЦМЕТАЛА 1. Антагонисты кальция 2. Нитраты 3. Комбинация антагониста кальция и нитрата 4. Комбинация антагонистов кальция из разных химических групп - верапамил + нифедипин - дилтиазем + нифедипин

КОРОНАРНОЕ ШУНТИРОВАНИЕ Коронарное шунтирование приводит к улучшению состояния у 95% больных со стенокардией напряжения. Операционная летальность — 1— 3%. Риск инфаркта миокарда — 5— 10%, окклюзии венозного шунта в раннем послеоперационном периоде — 8— 12%, а всего в течение года после операции 15— 30%. У 75% больных в течение 5 лет после операции нет ни стенокардии, ни каких-либо осложнений ИБС.

КОРОНАРНОЕ ШУНТИРОВАНИЕ

Баллонная коронарная ангиопластика Вероятность ее успеха — 90%, летальность — 1%, инфаркт миокарда развивается у 2— 5%. Эффект баллонной коронарной ангиопластики недостаточно надежен: в 30— 50% случаев за 3— 6 мес развивается повторный стеноз (использование стентов снижает рестеноз до 10— 20%), в 25— 30% случаев в течение года приходится проводить повторную ангиопластику

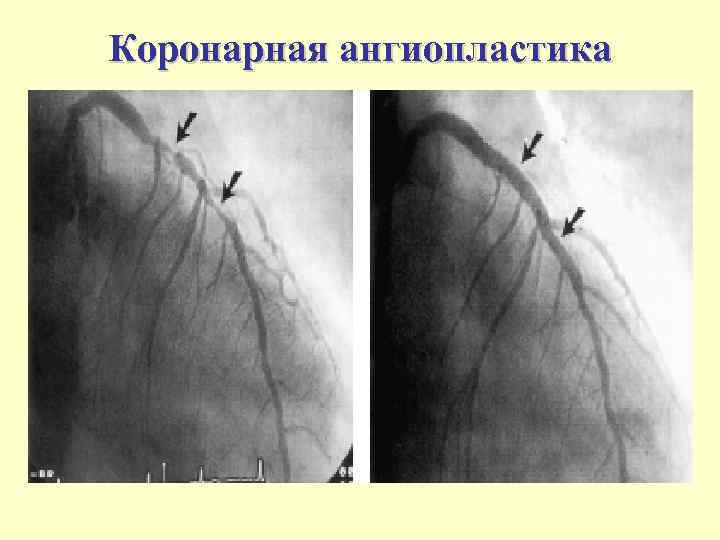
Коронарная ангиопластика
Атеросклероз с ИБС2011.ppt