Эхинококкоз селезенки.pptx
- Количество слайдов: 31
 Эхинококковая киста селезенки
Эхинококковая киста селезенки
 Эхинококкоз • хроническое паразитарное заболевание, поражающее животных и человека, вызываемое цепнем Echinococcus granulosis, характеризующееся поражением внутренних органов, чаще печени и легких, с образованием эхинококковых кист и развитием серьезных нарушений функций пораженных органов.
Эхинококкоз • хроническое паразитарное заболевание, поражающее животных и человека, вызываемое цепнем Echinococcus granulosis, характеризующееся поражением внутренних органов, чаще печени и легких, с образованием эхинококковых кист и развитием серьезных нарушений функций пораженных органов.
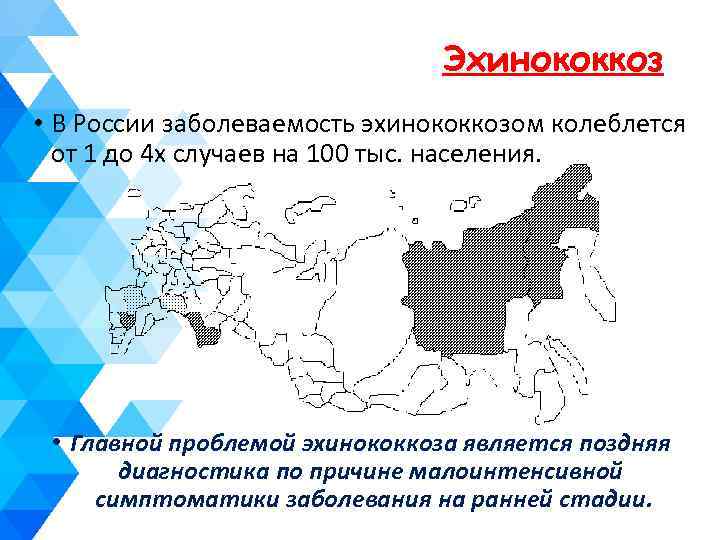 Эхинококкоз • В России заболеваемость эхинококкозом колеблется от 1 до 4 х случаев на 100 тыс. населения. • Главной проблемой эхинококкоза является поздняя диагностика по причине малоинтенсивной симптоматики заболевания на ранней стадии.
Эхинококкоз • В России заболеваемость эхинококкозом колеблется от 1 до 4 х случаев на 100 тыс. населения. • Главной проблемой эхинококкоза является поздняя диагностика по причине малоинтенсивной симптоматики заболевания на ранней стадии.
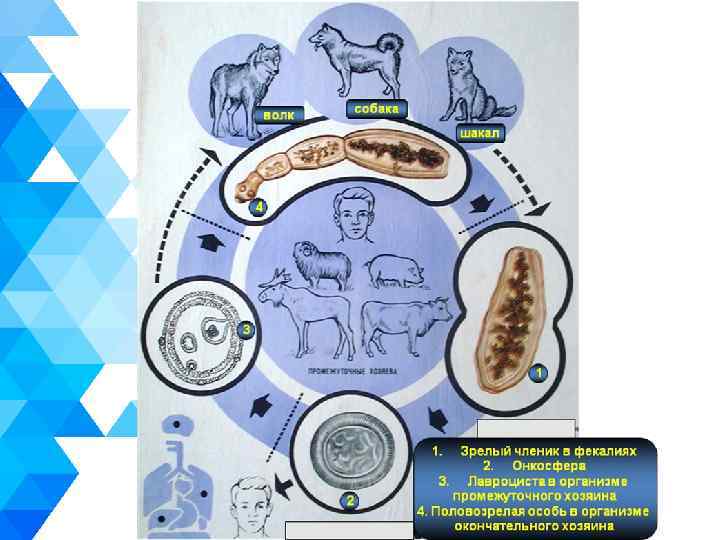
 Возбудитель Заболевание вызывается личиночной стадией цепня Echinococcus granulosis • Это самый мелкий ленточный червь, длиной 2, 5 -8 мм, имеет сколекс с 4 -мя присосками и крючьями. • Половозрелый червь имеет головку, шейку и 3 -4 членика, которые различаются по степени зрелости. Зрелый членик содержит матку с яйцами (их от 400 до 600 шт). • Каждое яйцо содержит онкосферу. Онкосферы достаточно стойки во внешней среде: выдерживают экстремальные температуры от минус 30° до плюс 35 -40°, в поверхностном слое почвы сохраняются до нескольких месяцев при температуре от 12 до 25°, однако солнечный свет губит онкосферы в течение нескольких дней.
Возбудитель Заболевание вызывается личиночной стадией цепня Echinococcus granulosis • Это самый мелкий ленточный червь, длиной 2, 5 -8 мм, имеет сколекс с 4 -мя присосками и крючьями. • Половозрелый червь имеет головку, шейку и 3 -4 членика, которые различаются по степени зрелости. Зрелый членик содержит матку с яйцами (их от 400 до 600 шт). • Каждое яйцо содержит онкосферу. Онкосферы достаточно стойки во внешней среде: выдерживают экстремальные температуры от минус 30° до плюс 35 -40°, в поверхностном слое почвы сохраняются до нескольких месяцев при температуре от 12 до 25°, однако солнечный свет губит онкосферы в течение нескольких дней.
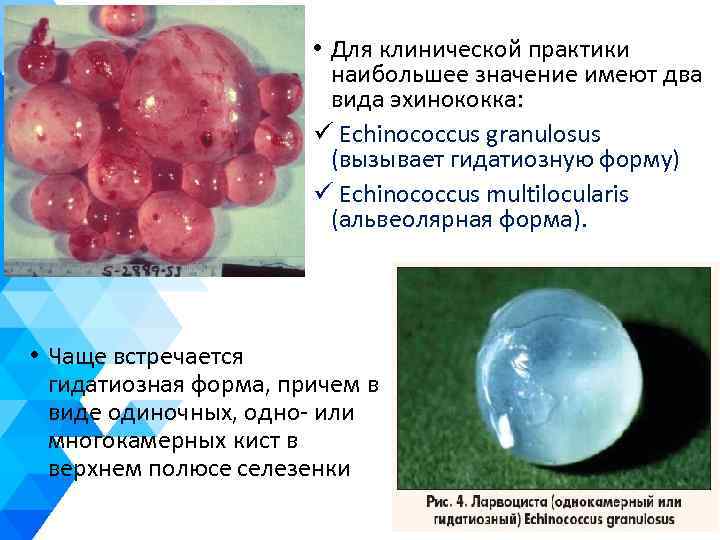 • Для клинической практики наибольшее значение имеют два вида эхинококка: ü Echinococcus granulosus (вызывает гидатиозную форму) ü Echinococcus multilocularis (альвеолярная форма). • Чаще встречается гидатиозная форма, причем в виде одиночных, одно- или многокамерных кист в верхнем полюсе селезенки
• Для клинической практики наибольшее значение имеют два вида эхинококка: ü Echinococcus granulosus (вызывает гидатиозную форму) ü Echinococcus multilocularis (альвеолярная форма). • Чаще встречается гидатиозная форма, причем в виде одиночных, одно- или многокамерных кист в верхнем полюсе селезенки
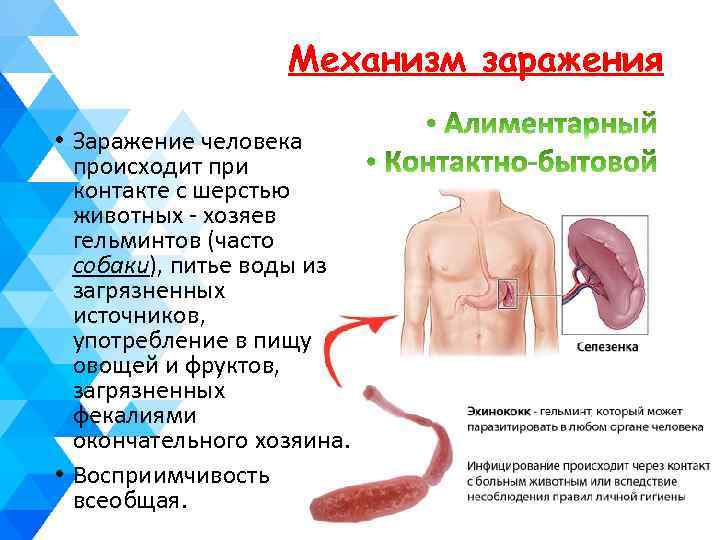 Механизм заражения • Заражение человека происходит при контакте с шерстью животных - хозяев гельминтов (часто собаки), питье воды из загрязненных источников, употребление в пищу овощей и фруктов, загрязненных фекалиями окончательного хозяина. • Восприимчивость всеобщая.
Механизм заражения • Заражение человека происходит при контакте с шерстью животных - хозяев гельминтов (часто собаки), питье воды из загрязненных источников, употребление в пищу овощей и фруктов, загрязненных фекалиями окончательного хозяина. • Восприимчивость всеобщая.
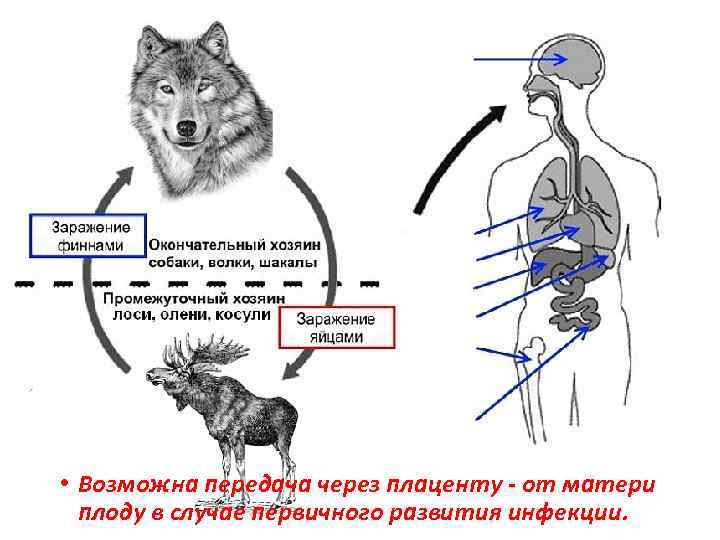 • Возможна передача через плаценту - от матери плоду в случае первичного развития инфекции.
• Возможна передача через плаценту - от матери плоду в случае первичного развития инфекции.
 Патогенез Возраст: от 20 до 40 лет Медленное развитие заболевания (10 -15 лет) Проникает в селезенку гематогенным путем Возможно вторичное поражение селезенки - при разрыве эхинококковой кисты другого внутрибрюшного органа Увеличиваясь, киста может достигать больших размеров и приводить к атрофии паренхимы селезенки ЭК занимает все левой поддиафрагмальное пространство и значительную часть левой половины брюшной полости, вызывает смещение поперечно-ободочной кишки, левой почки, сдавление желудка и близлежащих органов и тканей
Патогенез Возраст: от 20 до 40 лет Медленное развитие заболевания (10 -15 лет) Проникает в селезенку гематогенным путем Возможно вторичное поражение селезенки - при разрыве эхинококковой кисты другого внутрибрюшного органа Увеличиваясь, киста может достигать больших размеров и приводить к атрофии паренхимы селезенки ЭК занимает все левой поддиафрагмальное пространство и значительную часть левой половины брюшной полости, вызывает смещение поперечно-ободочной кишки, левой почки, сдавление желудка и близлежащих органов и тканей
 Патологическое действие Эхинококки оказывают: 1) сенсибилизирующее действие - развитие аллергической реакции немедленного или замедленного типа, а при разрыве кист - вплоть до анафилактического шока; 2) механическое действие - эхинококковая киста, разрастаясь, приводит к существенному нарушению функции пораженного органа, а впоследствии и атрофии органа.
Патологическое действие Эхинококки оказывают: 1) сенсибилизирующее действие - развитие аллергической реакции немедленного или замедленного типа, а при разрыве кист - вплоть до анафилактического шока; 2) механическое действие - эхинококковая киста, разрастаясь, приводит к существенному нарушению функции пораженного органа, а впоследствии и атрофии органа.
 Исход В редких случаях может быть спонтанная гибель эхинококка, сгущение содержимого кисты, сморщивание капсулы и ее обызвествление. В 20 -30% случаев ЭК нагнаиваются, прорываются в соседние органы или полости с развитием перитонита или эмпиемы. Под влиянием травмы, а иногда и самопроизвольно возможен разрыв ЭК с обсеменением брюшной полости.
Исход В редких случаях может быть спонтанная гибель эхинококка, сгущение содержимого кисты, сморщивание капсулы и ее обызвествление. В 20 -30% случаев ЭК нагнаиваются, прорываются в соседние органы или полости с развитием перитонита или эмпиемы. Под влиянием травмы, а иногда и самопроизвольно возможен разрыв ЭК с обсеменением брюшной полости.
 Клиническое течение Скрытый (бессимптомный) период Период явных проявлений заболевания Период осложнений С момента инвазии онкосферы до появления симптомов Период остается незамеченным, протекает бессимптомно Наличие субъективных и объективных симптомов v По мере роста кисты появляются тупые ноющие боли в левом подреберье, чувство тяжести, общая слабость. Позже присоединяются сухой кашель, одышка, тошнота, и рвота съеденной пищей, повышение Т тела до 38, 5*С. v Объективно: живот ассиметричен за счет выбухания левого подреберья. Здесь же при пальпации определяется опухолевидное образование, гладкое, тугоэластической консистенции, неподвижное и безболезненное. Нагноение кисты, разрыв, перитонит
Клиническое течение Скрытый (бессимптомный) период Период явных проявлений заболевания Период осложнений С момента инвазии онкосферы до появления симптомов Период остается незамеченным, протекает бессимптомно Наличие субъективных и объективных симптомов v По мере роста кисты появляются тупые ноющие боли в левом подреберье, чувство тяжести, общая слабость. Позже присоединяются сухой кашель, одышка, тошнота, и рвота съеденной пищей, повышение Т тела до 38, 5*С. v Объективно: живот ассиметричен за счет выбухания левого подреберья. Здесь же при пальпации определяется опухолевидное образование, гладкое, тугоэластической консистенции, неподвижное и безболезненное. Нагноение кисты, разрыв, перитонит
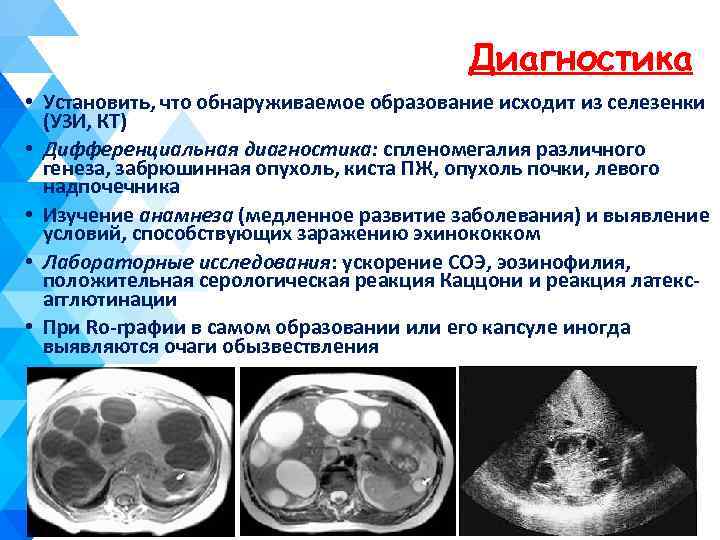 Диагностика • Установить, что обнаруживаемое образование исходит из селезенки (УЗИ, КТ) • Дифференциальная диагностика: спленомегалия различного генеза, забрюшинная опухоль, киста ПЖ, опухоль почки, левого надпочечника • Изучение анамнеза (медленное развитие заболевания) и выявление условий, способствующих заражению эхинококком • Лабораторные исследования: ускорение СОЭ, эозинофилия, положительная серологическая реакция Каццони и реакция латексагглютинации • При Ro-графии в самом образовании или его капсуле иногда выявляются очаги обызвествления
Диагностика • Установить, что обнаруживаемое образование исходит из селезенки (УЗИ, КТ) • Дифференциальная диагностика: спленомегалия различного генеза, забрюшинная опухоль, киста ПЖ, опухоль почки, левого надпочечника • Изучение анамнеза (медленное развитие заболевания) и выявление условий, способствующих заражению эхинококком • Лабораторные исследования: ускорение СОЭ, эозинофилия, положительная серологическая реакция Каццони и реакция латексагглютинации • При Ro-графии в самом образовании или его капсуле иногда выявляются очаги обызвествления
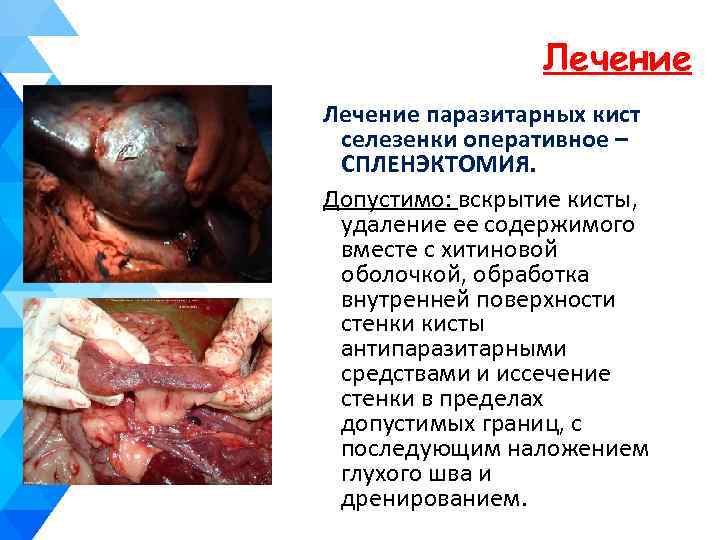 Лечение паразитарных кист селезенки оперативное – СПЛЕНЭКТОМИЯ. Допустимо: вскрытие кисты, удаление ее содержимого вместе с хитиновой оболочкой, обработка внутренней поверхности стенки кисты антипаразитарными средствами и иссечение стенки в пределах допустимых границ, с последующим наложением глухого шва и дренированием.
Лечение паразитарных кист селезенки оперативное – СПЛЕНЭКТОМИЯ. Допустимо: вскрытие кисты, удаление ее содержимого вместе с хитиновой оболочкой, обработка внутренней поверхности стенки кисты антипаразитарными средствами и иссечение стенки в пределах допустимых границ, с последующим наложением глухого шва и дренированием.
 ЗАКРЫТАЯ ЧРЕСКОЖНАЯ РАДИКАЛЬНАЯ ЭХИНОКОККЭКТОМИЯ ПОД УЗ-НАВЕДЕНИЕМ ПРИ ГИГАНТСКОЙ КИСТЕ СЕЛЕЗЕНКИ
ЗАКРЫТАЯ ЧРЕСКОЖНАЯ РАДИКАЛЬНАЯ ЭХИНОКОККЭКТОМИЯ ПОД УЗ-НАВЕДЕНИЕМ ПРИ ГИГАНТСКОЙ КИСТЕ СЕЛЕЗЕНКИ
 • Пациентка 57 лет с кистой селезенки обратилась за помощью в НИИ СП им. Н. В. Склифосовского. • Из анамнеза: ранее на УЗИ и КТ выявлено кистозное образование селезенки и очаговое образование в левом легком. Заподозрена опухоль с метастазом в легкое:
• Пациентка 57 лет с кистой селезенки обратилась за помощью в НИИ СП им. Н. В. Склифосовского. • Из анамнеза: ранее на УЗИ и КТ выявлено кистозное образование селезенки и очаговое образование в левом легком. Заподозрена опухоль с метастазом в легкое:

 • Пациентка перенесла в клинике Израиля операцию на легком - резекция сегмента S 6 с новообразованием. На гистологическом исследовании выявлена погибшая эхинококковая киста. • Анализ крови на Ig. G: титр 1: 12800. • С подозрением на паразитарную кисту селезенки пациентка госпитализирована в НИИ СП им. Н. В. Склифосовского.
• Пациентка перенесла в клинике Израиля операцию на легком - резекция сегмента S 6 с новообразованием. На гистологическом исследовании выявлена погибшая эхинококковая киста. • Анализ крови на Ig. G: титр 1: 12800. • С подозрением на паразитарную кисту селезенки пациентка госпитализирована в НИИ СП им. Н. В. Склифосовского.
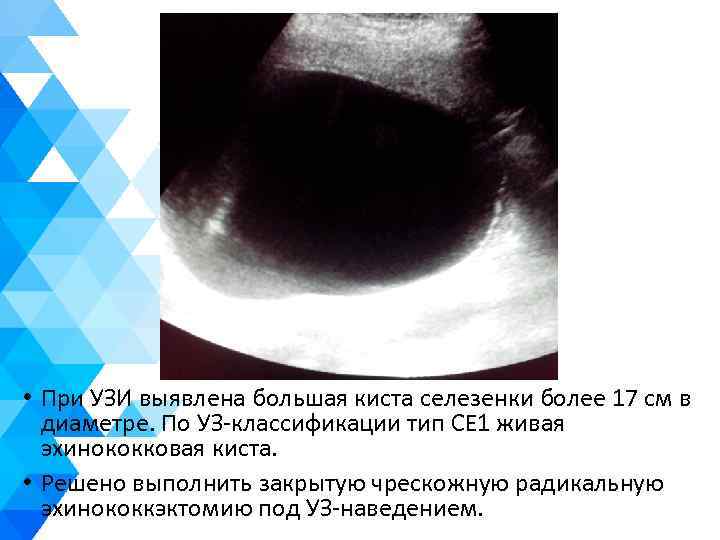 • При УЗИ выявлена большая киста селезенки более 17 см в диаметре. По УЗ-классификации тип СЕ 1 живая эхинококковая киста. • Решено выполнить закрытую чрескожную радикальную эхинококкэктомию под УЗ-наведением.
• При УЗИ выявлена большая киста селезенки более 17 см в диаметре. По УЗ-классификации тип СЕ 1 живая эхинококковая киста. • Решено выполнить закрытую чрескожную радикальную эхинококкэктомию под УЗ-наведением.
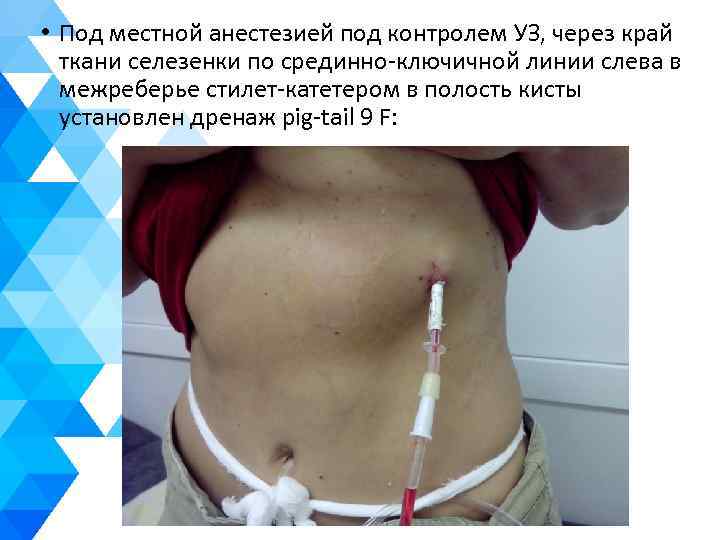 • Под местной анестезией под контролем УЗ, через край ткани селезенки по срединно-ключичной линии слева в межреберье стилет-катетером в полость кисты установлен дренаж pig-tail 9 F:
• Под местной анестезией под контролем УЗ, через край ткани селезенки по срединно-ключичной линии слева в межреберье стилет-катетером в полость кисты установлен дренаж pig-tail 9 F:
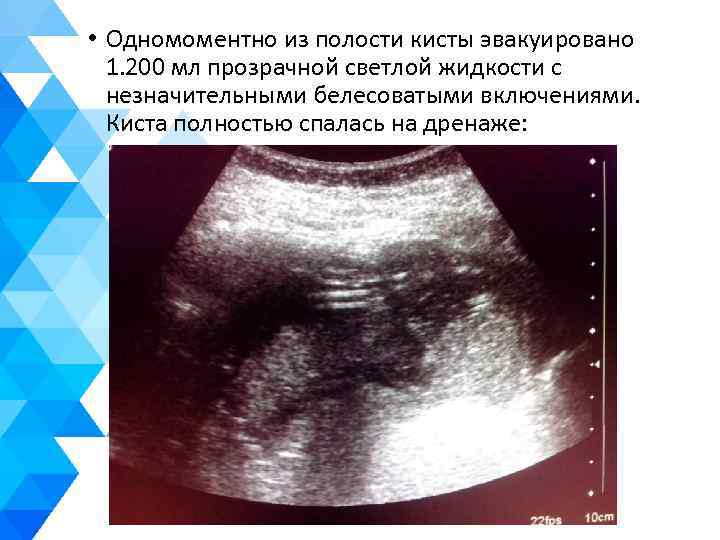 • Одномоментно из полости кисты эвакуировано 1. 200 мл прозрачной светлой жидкости с незначительными белесоватыми включениями. Киста полностью спалась на дренаже:
• Одномоментно из полости кисты эвакуировано 1. 200 мл прозрачной светлой жидкости с незначительными белесоватыми включениями. Киста полностью спалась на дренаже:
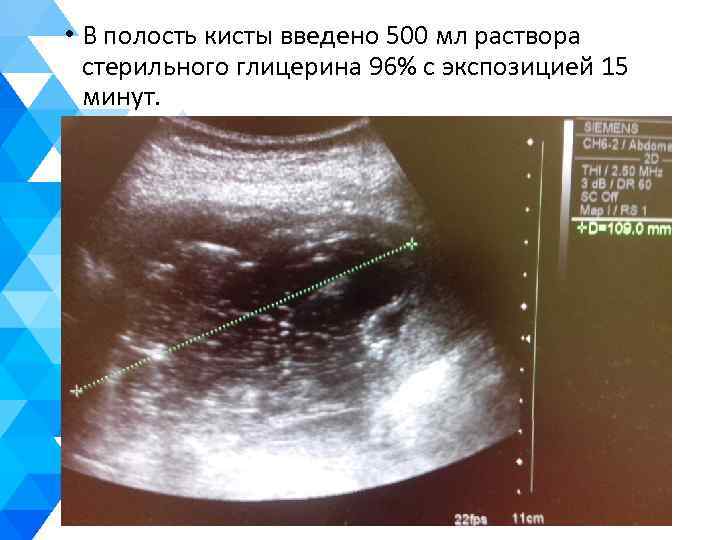 • В полость кисты введено 500 мл раствора стерильного глицерина 96% с экспозицией 15 минут.
• В полость кисты введено 500 мл раствора стерильного глицерина 96% с экспозицией 15 минут.
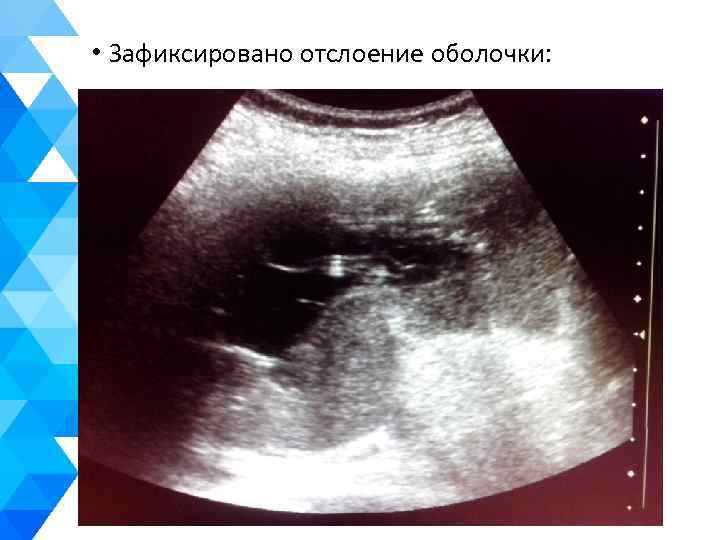 • Зафиксировано отслоение оболочки:
• Зафиксировано отслоение оболочки:
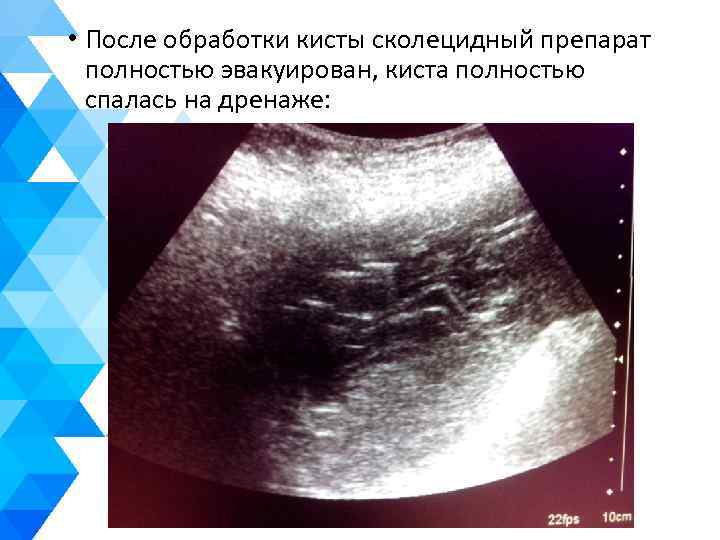 • После обработки кисты сколецидный препарат полностью эвакуирован, киста полностью спалась на дренаже:
• После обработки кисты сколецидный препарат полностью эвакуирован, киста полностью спалась на дренаже:
 • Через сутки произошло незначительное кровотечение в полость кисты, остановленное консервативными мероприятиями (введение е-АКК в полость кисты). • В дальнейшем полость кисты промывалась 3 раза в день растворами антисептика, между промываниями дренаж на активной аспирации "гармошкой". • В сутки по дренажу выделялось до 230 мл серозногеморрагической жидкости. В течение недели количество отделяемого уменьшилось до 70 мл. Затем, в течение следующих двух недель уменьшилось до 10 -15 в сутки.
• Через сутки произошло незначительное кровотечение в полость кисты, остановленное консервативными мероприятиями (введение е-АКК в полость кисты). • В дальнейшем полость кисты промывалась 3 раза в день растворами антисептика, между промываниями дренаж на активной аспирации "гармошкой". • В сутки по дренажу выделялось до 230 мл серозногеморрагической жидкости. В течение недели количество отделяемого уменьшилось до 70 мл. Затем, в течение следующих двух недель уменьшилось до 10 -15 в сутки.
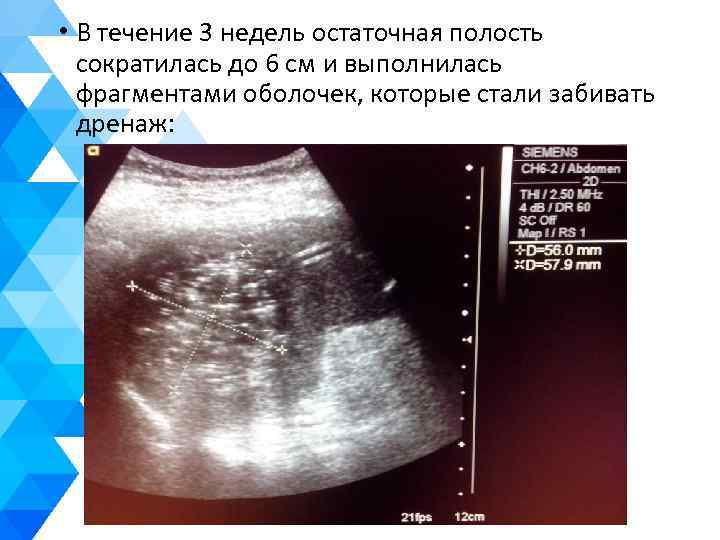 • В течение 3 недель остаточная полость сократилась до 6 см и выполнилась фрагментами оболочек, которые стали забивать дренаж:
• В течение 3 недель остаточная полость сократилась до 6 см и выполнилась фрагментами оболочек, которые стали забивать дренаж:
 • Дренаж по методу Сельдингера заменен на pigtail 12 F. При активном промывании из полости эвакуировано большое количество фрагментов оболочки. В течение последующих трех дней при промывании из полости были полностью эвакуированы все остатки фрагментированной оболочки. Дренаж на активной аспирации с однократным промыванием растворами антисетиков.
• Дренаж по методу Сельдингера заменен на pigtail 12 F. При активном промывании из полости эвакуировано большое количество фрагментов оболочки. В течение последующих трех дней при промывании из полости были полностью эвакуированы все остатки фрагментированной оболочки. Дренаж на активной аспирации с однократным промыванием растворами антисетиков.
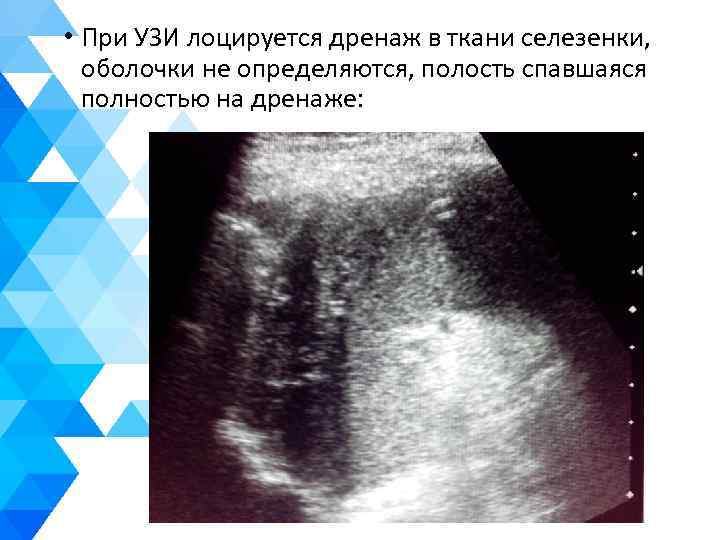 • При УЗИ лоцируется дренаж в ткани селезенки, оболочки не определяются, полость спавшаяся полностью на дренаже:
• При УЗИ лоцируется дренаж в ткани селезенки, оболочки не определяются, полость спавшаяся полностью на дренаже:
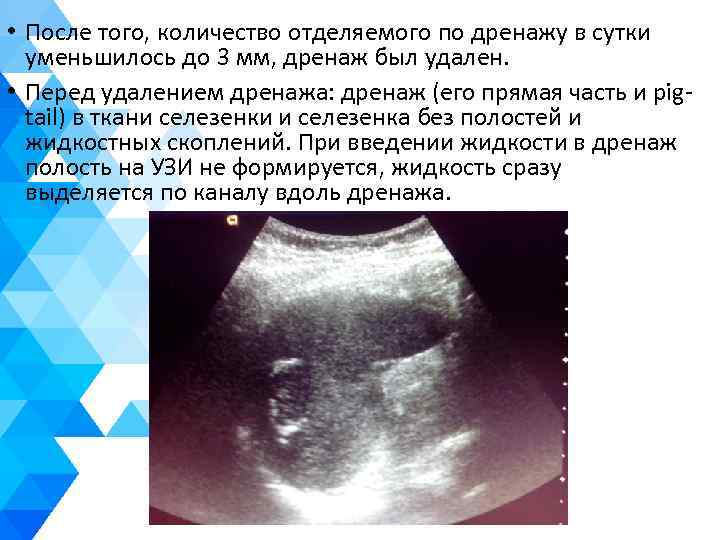 • После того, количество отделяемого по дренажу в сутки уменьшилось до 3 мм, дренаж был удален. • Перед удалением дренажа: дренаж (его прямая часть и pigtail) в ткани селезенки и селезенка без полостей и жидкостных скоплений. При введении жидкости в дренаж полость на УЗИ не формируется, жидкость сразу выделяется по каналу вдоль дренажа.
• После того, количество отделяемого по дренажу в сутки уменьшилось до 3 мм, дренаж был удален. • Перед удалением дренажа: дренаж (его прямая часть и pigtail) в ткани селезенки и селезенка без полостей и жидкостных скоплений. При введении жидкости в дренаж полость на УЗИ не формируется, жидкость сразу выделяется по каналу вдоль дренажа.
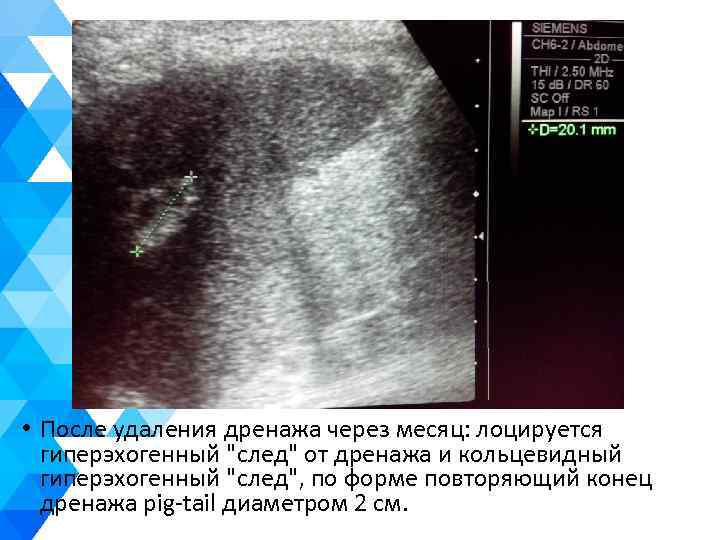 • После удаления дренажа через месяц: лоцируется гиперэхогенный "след" от дренажа и кольцевидный гиперэхогенный "след", по форме повторяющий конец дренажа pig-tail диаметром 2 см.
• После удаления дренажа через месяц: лоцируется гиперэхогенный "след" от дренажа и кольцевидный гиперэхогенный "след", по форме повторяющий конец дренажа pig-tail диаметром 2 см.
 • Анализ крови на Ig. G после удаления дренажа: титр 1: 3200. • Пациентка находится на регулярной амбулаторном наблюдении (каждые три месяца УЗИ органов брюшной полости + анализ крови на Ig. G с титром антител.
• Анализ крови на Ig. G после удаления дренажа: титр 1: 3200. • Пациентка находится на регулярной амбулаторном наблюдении (каждые три месяца УЗИ органов брюшной полости + анализ крови на Ig. G с титром антител.


