Ака -имплантация.pptx
- Количество слайдов: 59

Этапы имплантации зубов Я Док. ЛАд. ЧИК: Гаффаров Ахунжан Врач-интерн 602 группа

КЛЮЧЕВЫЕ ФАКТОРЫ ДЛЯ ПЛАНИРОВАНИЯ ИМПЛАНТАЦИИ Индивидуальный подход к лечению нельзя рассматривать с той точки зрения, что у каждого пациента имеются уникальные, присущие только ему анатомо-топографические и функциональные особенности, которые требуют оригинального метода лечения, типа имплантатов и способа протезирования. Такой принцип не приведёт ни к накоплению клинического опыта, ни к его анализу.

Рациональное протезирование можно определить как способ восстановления целостности зубных рядов, обеспечивающий максимально возможное в определенной клинической ситуации восстановление функции жевания, речи и косметический результат протезирования при минимальном использован и и сохранившихся интактных зубов.

Принципами планирования имплантации являются: 1. Разработка плана комплексного ортопедического лечения. Должна быть проведена санация полости рта в полном объёме, предусмотрено рациональное протезирование не только дефекта зубного ряда, где будет осуществляться имплантация, но и всех дефектов. В противном случае не имеет смысла говорить о создании условий для адекватной нагрузки на имплантаты и об эффективно функционирующей биотехнической системе.

2. Индивидуальный подход. Такой подход к комплексному хирургическому и ортопедическому лечению адентии подразумевает использование различных типов имплантатов, хирургических методик их применения и способов протезирования на основе предварительного анализа анатомо-топографических особенностей зубочелюстной системы пациента.

3. Преемственность и согласованность хирургического и ортопедического этапов лечения. Это положение означает, что при планировании лечения следует предусмотреть несколько вариантов имплантации и способов протезирования, которые позволят достичь желаемого результата. Невозможно полностью подчинить ход операции заранее намеченному плану протезирования. Во время оперативного вмешательства могут быть выявлены анатомотопографические условия, не позволяющие установить имплантаты в запланированном месте с соблюдением их параллельности, а иногда может быть принято решение и об установке принципиально иного типа имплантата. С другой стороны, хирург, проводящий операцию, должен иметь исчерпывающую информацию об ортопедическом этапе лечения и планируемом способе протезирования у каждого пациента.

Задачами планирования лечения являются: - определение оптимального варианта протезирования; - определение типа, размеров и количества имплантатов, которые позволят осуществить рациональное протезирование; - разработка тактики ведения хирургического и ортопедического этапов лечения. Соблюдение принципов и решение задач планирования имплантации могут осуществляться только после анализа анатомо-топографических и функциональных особенностей зубочелюстной системы, основанного на результатах клинико-рентгенологического обследования.

Источниками данной информации служат сбор анамнеза, осмотр полости рта и рентгенологическое обследование. При сборе анамнеза необходимо учитывать следующие факторы: - причину и давность утраты зубов; - способ предшествующего протезирования. Если были изготовлены съёмные протезы, но пациент не может ими пользоваться, следует выяснить причину (рвотный рефлекс, психологический фактор, боли в области протезного ложа);

- перенесенные и сопутствующие заболевания. Следует уточнить наличие местных заболеваний (болезни придаточных пазух носа, слизистой оболочки полости рта, нейростоматологическая патология), а также собрать информацию о проведенных ранее операциях; - социальный статус пациента, его запросы, ожидания от лечения и пожелания.

При осмотре полости рта необходимо определить: - вид адентии; - состояние оставшихся зубов; - протяжённость дефектов зубных рядов; - состояние гигиены полости рта; - прикус; - межальвеолярную высоту в области де фектов зубных рядов; - состояние слизистой оболочки полости рта; - глубину преддверия полости рта; - линию улыбки.

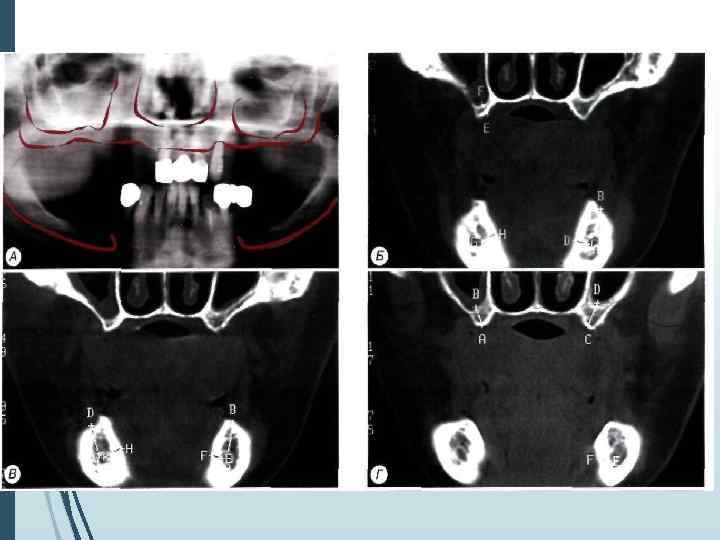
Однако следует учитывать, что даже при правильной укладке и методике ортопантомография даёт искажения реальных размеров челюстей до 10% по вертикали и до 20% по горизонтали. При неправильном положении пациента во время обследования или нарушении режима работы ортопантомографа искажения (увеличение размеров) могут достигать 32% по вертикали и 50 -70% по горизонтали
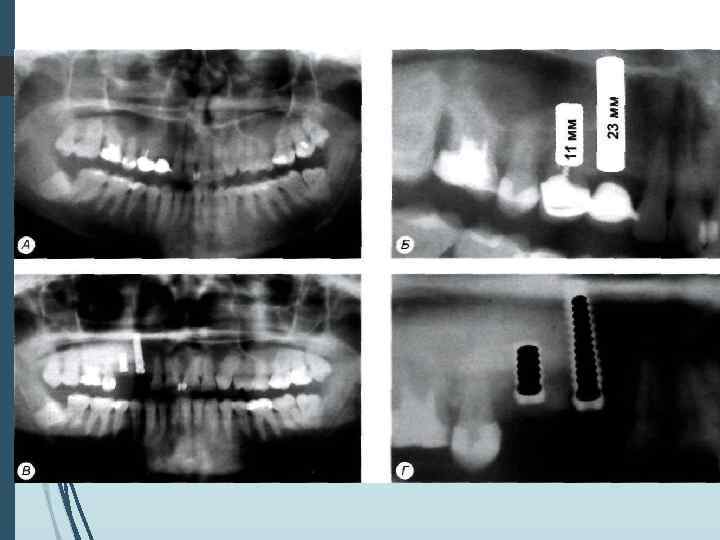

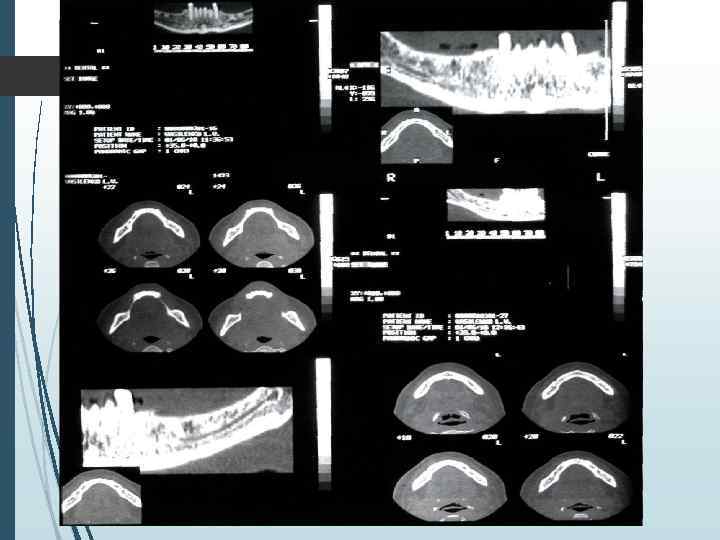
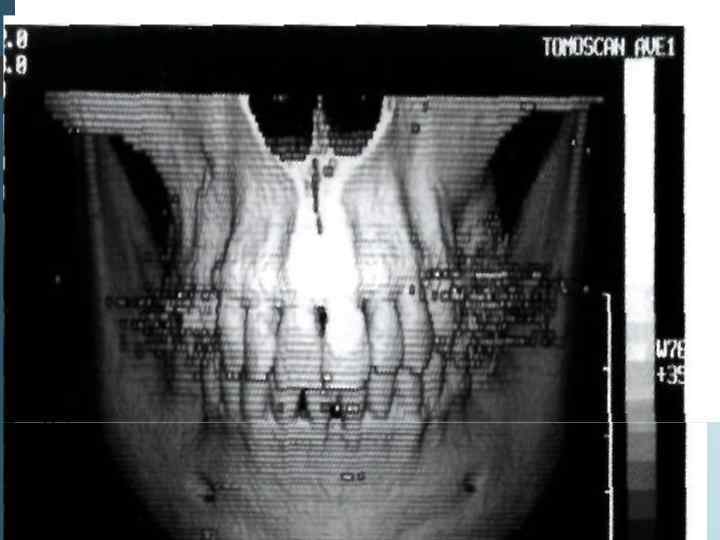
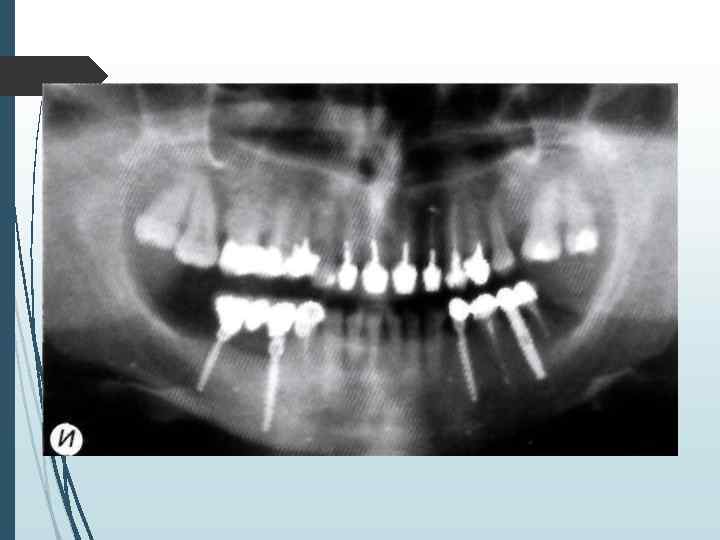
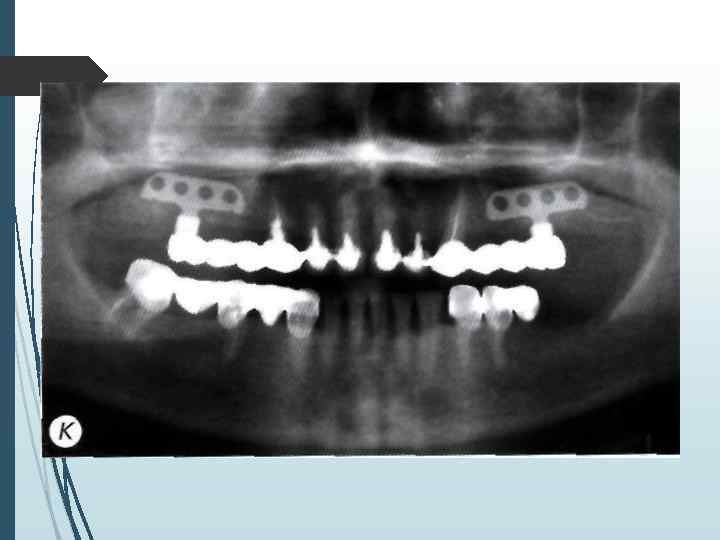
Компьютерная томография является одним из наиболее информативных методов рентгенологического обследования. С высокой степенью достоверности она позволяет определить высоту и ширину кости, топографию нижнечелюстных каналов и верхнечелюстных пазух, особенности архитектоники различных отделов челюстей, соотношение последних, а также создать трёхмерное изображение лицевого отдела черепа

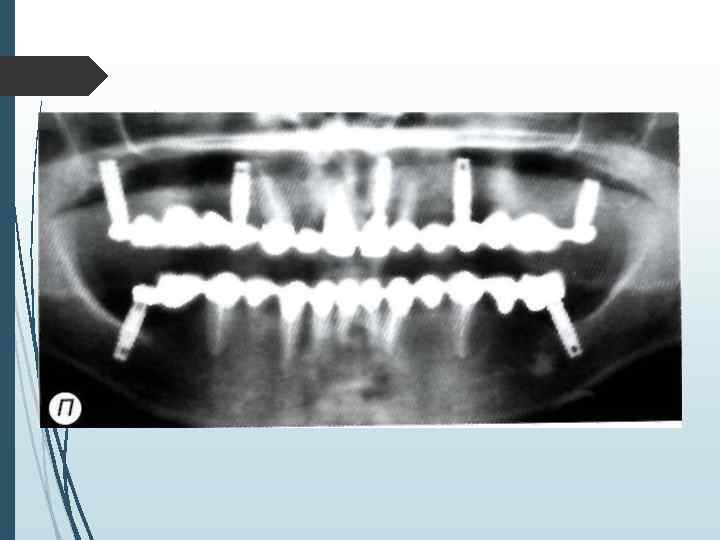
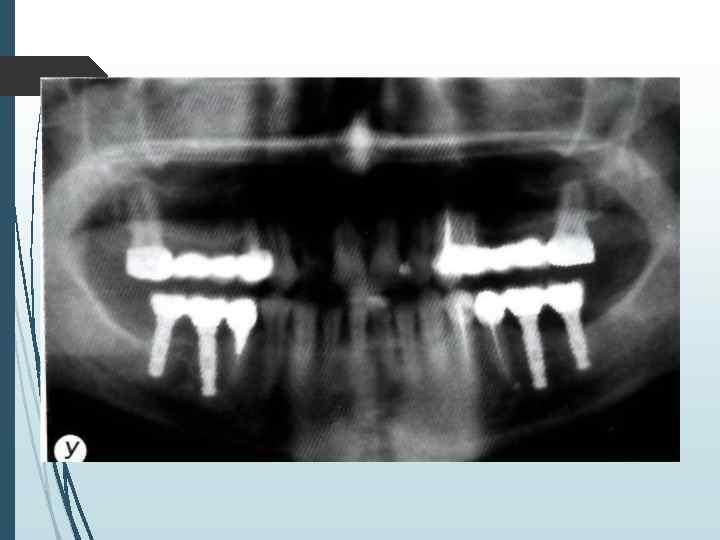
Определение количества имплантатов При одиночных дефектах зубных рядов применяют принцип имплантационной изотопии, обоснованный С Mnratori. Суть его сводится к следующему положению: количество устанавливаемых имплантатов должно соответствовать количеству отсутствующих корней зубов. Исходя из этого принципа, при одиночных дефектах фронтальной группы зубов (включая премоляры) необходимо устанавливать один имплантат, при отсутствии моляра два имплантата Исключение составляютслучаи, когда вследствие конвергенции сосед них с дефектом зубов отсутствует пространство, необходимое для установки двух имплантатов Ватой ситуации можно установить один имплантат на место двух-трехкорневого зуба, но диаметр имплантата при атом должен составлять но меньшей мере 4 мм (лучше
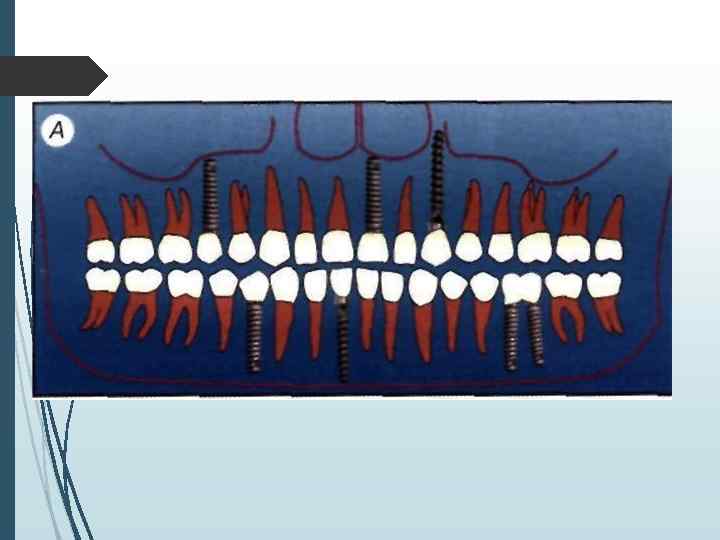
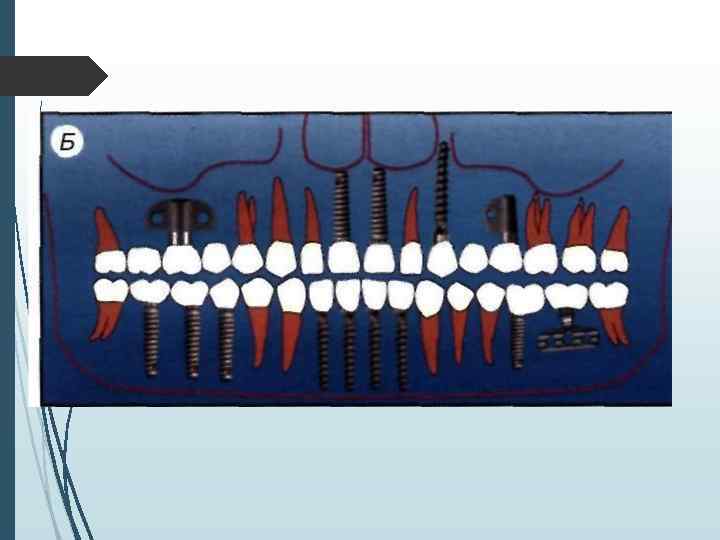
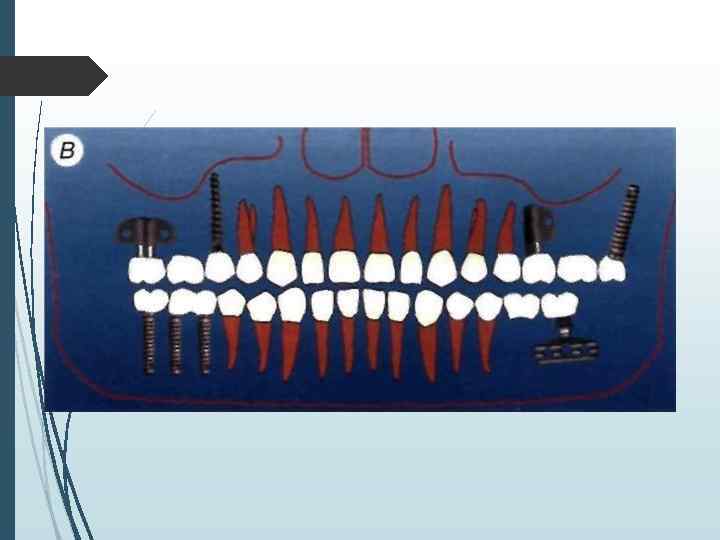

При включенных дефектах может устанавливаться различное количество имплантатов. которое определяется не столько видом адентии, сколько конструкцией протеза и анатомическими условиями. При включении в протезную конструкцию граничащих с дефектомзубов наиболее распространенным вариантом является установка одного-двух винтовых или цилиндрических имплантатов или одного пластиночного имплантата. или одного имплантата комбинированной формы При использовании в качестве опоры зубного протеза только имплантатов лучше придерживаться принципа имилантационной изотопии или использовать формулу расчета: X = N 1. где X — оптимальное количество имплантатов. А' количество отсутствующих корней зубов.
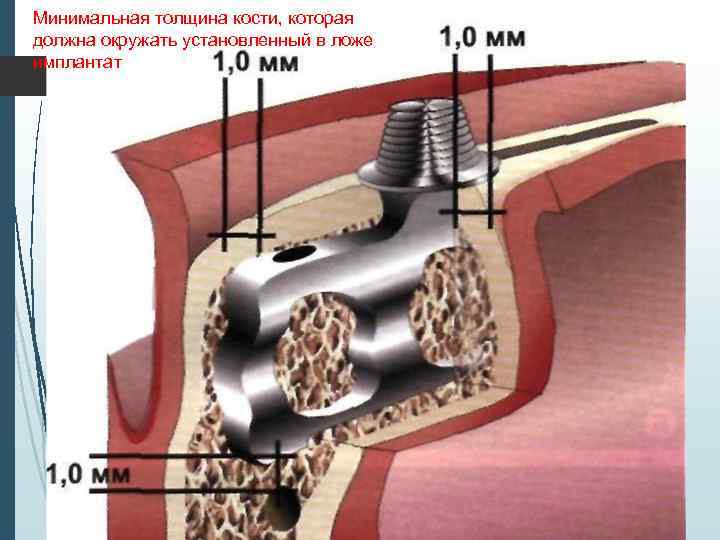
Минимальная толщина кости, которая должна окружать установленный в ложе имплантат

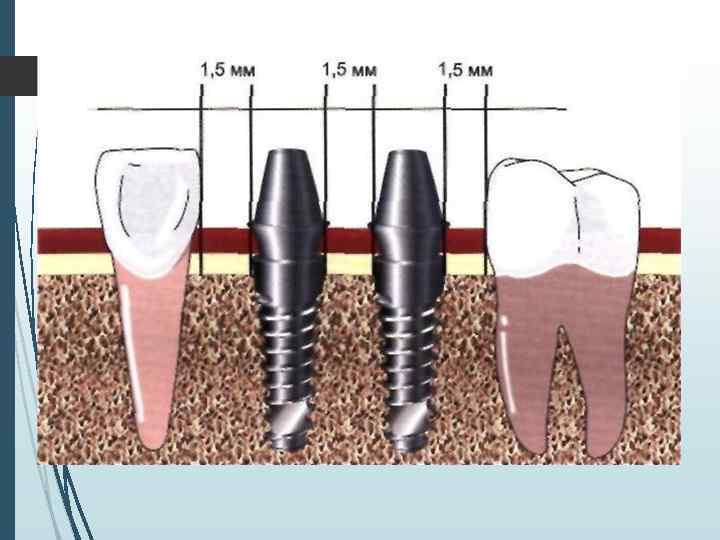

при I и II типах архитектоники кости можно применять имплантаты любой конфигурации и размеров. При Ш типе архитектоники оптимальным является использование двухатанных винтовых, разборных однозтапных пластиночных имплантатов и имплантатов комбинированной формы. При IV типе архитектоники кости целесообразно использовать двухзтапные имплантаты комбинированной формы, поскольку их конфигурация и конструкция позволяют задействовать значительный объем костной ткани и обеспечивают состояние функционального покоя в послеоперационном периоде, что увеличивает вероятность достижения интеграции имплантатов в условиях регионарного остеопороза. При регрессивной трансформации костной ткани челюстей (V и. Диаграмма определения конструкции и формы имплантата, а также методики его установки в зависимости от типа архитектоники костной ткани VI типы архитектоники) необходимо использовать двухзтапные винтовые имплантаты с обязательной бикортикальной или межкортикальной их установкой.


Одиоотапная методика установки имплатагов может применяться при 1 и И типах архитектоники кости и благоприятных для имплантации анатомотонографичееких условиях: • достаточном объеме кости, адекватной межальвеолярной и межокклюзионной высоте, нормальном прикусе; • наличии условий для аккуратной адаптации краев операционной раны в области имплантата: • отсутствии очевидного риска возникновения воспалительных процессов в полости рта в послеоперационном периоде, например, пародонтита. Однозгапная методика может применяться также при 111 и даже IV типе архитектоники кости, но при условии, что имплантаты будут установлены бикортикалыю. В остальных случаях предпочтение следует отдавать двухэтапной методике имплантации.

Факторами, влияющими на определение срока исключения имплантата из функции, являются: тип архитектоники, вариант расположения имплантата по отношению к компактному слою кости и анатомическая ситуация.
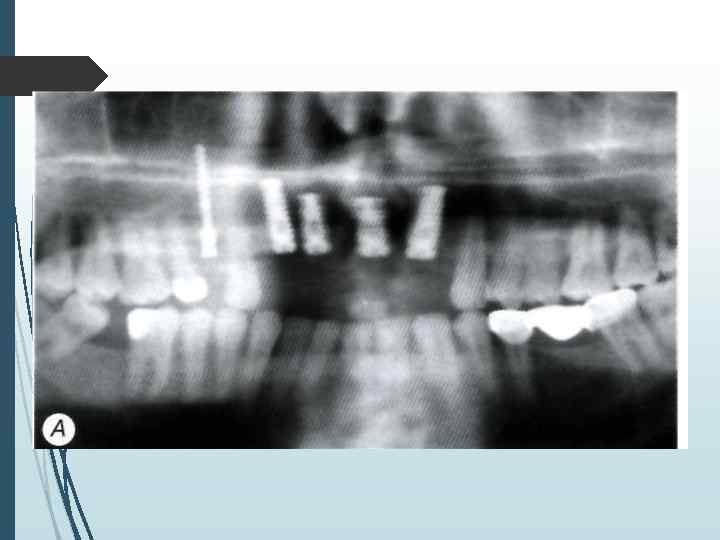
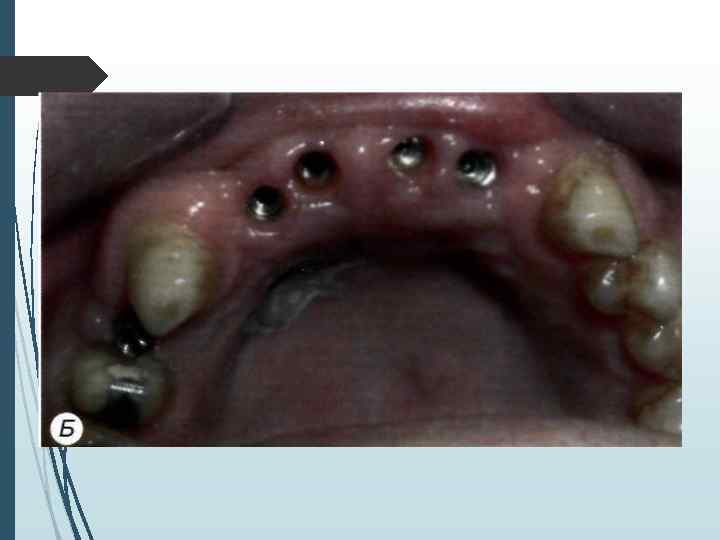
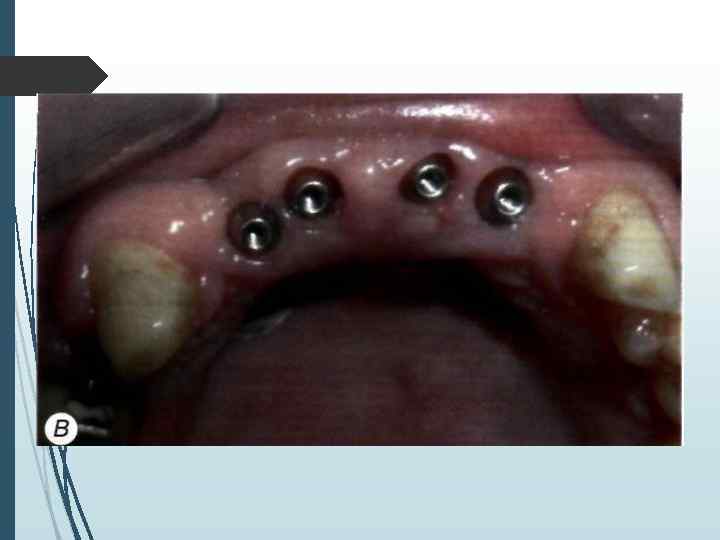
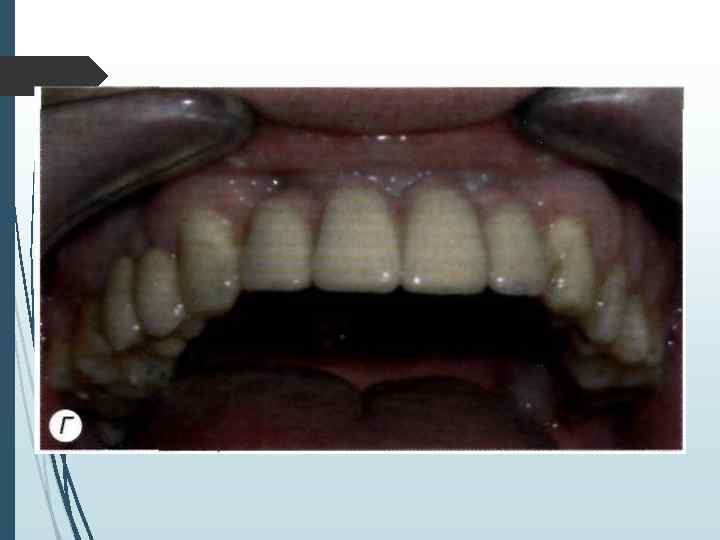

На хирургическом этапе лечения необходимо решить ряд задач: • провести имплантацию по заранее составленному плану; • установить намеченное количество имплантатов в запланированных местах; • создать условия для адекватной репаративной регенерации кости вокруг имплантатов; • обеспечить адекватное заживление дешевой манжетки имплантага; • уточнить план дальнейшего лечения и срок включения имплантата в функцию на основе анализа типа архитектоники кости и расположения имплантатов по отношению к компактному слою. Хирургический зтан лечения включает в себя предоперационную подготовку, хирургическое вмешательство и послеоперационное наблюдение.

ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА Установка дентальных имплантатов относится к амбулаторным оперативным вмешательствам, производимым в подавляющем большинстве случаев под местным обезболиванием, что подразумевает наличие определенных условий для выполнения операции и соответствующую предоперационную подготовку пациента.

Оборудование, инструменты и расходные материалы Имплантацию следует проводить при строгом соблюдении правил асептики и антисептики, в отвечающем современным санитарно-гигиеническим нормам хирургическом кабинете (операционной), оснащенном соответствующим стоматологическому профилю оборудованием, инструментарием и мебелью. Кроме того, для проведения имплантации необходимы дополнительное оборудование и инструменты.

Установка (физиоде спенсер) для препарирования костной ткани Наконечники Вакуумный электроотсос (скальпель, распатор, крючки, ножницы Расходные материалы

Подготовка пациента к операции Приблизительно у 20% пациентов перед хирургическим стоматологическим вмешательством наблюдается выраженное психоэмоциональное возбуждение, связанное с чувством страха, тревоги и боязни боли. В таких случаях можно провести иремедикацию с использованием седативных средств. Обычно для этой пели применяются транквилизаторы бензодиазепинового ряда (седуксен, диазепам, ре. таииум и др. ).

Для снятия психоэмоционального напряжения можно назначить диазепам или седуксен перорал ыю (но схеме: 10 мг вечером накануне операции и дополнительно 20 25 мг за час до one рации) или внутривенно (0. 3 мг кг массы тела пациента) непосредственно перед операцией. Перед имплантацией пациенту дают прополоскать рот 0, 2%-м раствором хлоргексидина. после чего обрабатывают кожу лица спиртом, накрывают стерильными простынями и проводят соответствующую анестезию.

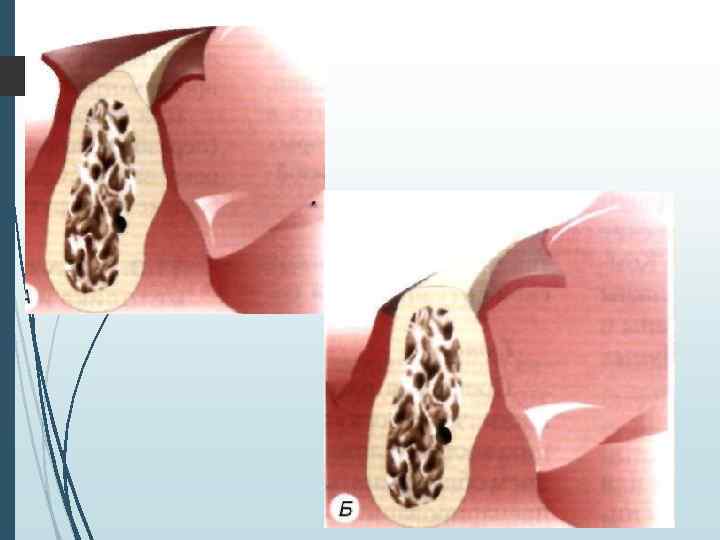
Разрез и обеспечение оперативного доступа к альвеолярному отростку Рассечение слизистой оболочки и надкостницы обычно производится но гребню альвеолярного отростка, При зтом отслаиваются два слизисто-надкоетничных лоскута и таким образом ооеснечивается оперативный доступ к альвеолярному отростку челюсти. Два варианта оперативного доступа к альвеолярным отросткам челюстей: А — разрез по гребню альвеолярного отростка и отслойка двух слизисю-надкостничных лоскутов: Б — разрез в области преддверия полос! и рта и отслойка одного слизисто-надкостничного лоскута

БАЗОВЫЕ МЕТОДИКИ ОПЕРАЦИИ Существуют одно- и двухэтапная методики имплантации, которые являются базовыми, стандартными вмешательствами. Суть двухэтапной методики заключается в том, что вначале устанавливают внутрикостный элемент (первый этап операции). Второй этан операции заключается в иссечении слизистой оболочки над внутрикостным элементом, установке формирователя десневой манжетки, ГОЛОВКИ или другого ортопедического компонента, предусмотренного конструкцией имп. тантата. При одноэтапной методике опорная головка (неразборные конструкции) или модуль, к которому затем будет фиксироваться головка (РАЗборные конструкции), выступает в полость рта.

Двухэтапная методика имплантации I этап Произведя разрез и отслойку слизието-надкостничных лоскутов, приступают к формированию костного ложа иод имплантат с использованием общепринятых принципов атравматнчного препарирования кости. Сверлом диаметром неболее 2 2. 5 мм препарируют направляющий канал в кости на глубину, соответствующую высоте внутрикостного элемента (рис. 11 -2. 11 -3). Формирование направляющего канала необходимо для создания ориентиров расположения и направления вертикальной оси устанавливаемого имплантата. Затем этот канал расширяют при помощи сверла, диаметр которого не превышает 3 -3, 5 мм. Если диаметр внутри костной части имплантата составляет более 3. 5 мм, производят дополнительное препарирование сверлом соответствующего диаметра.
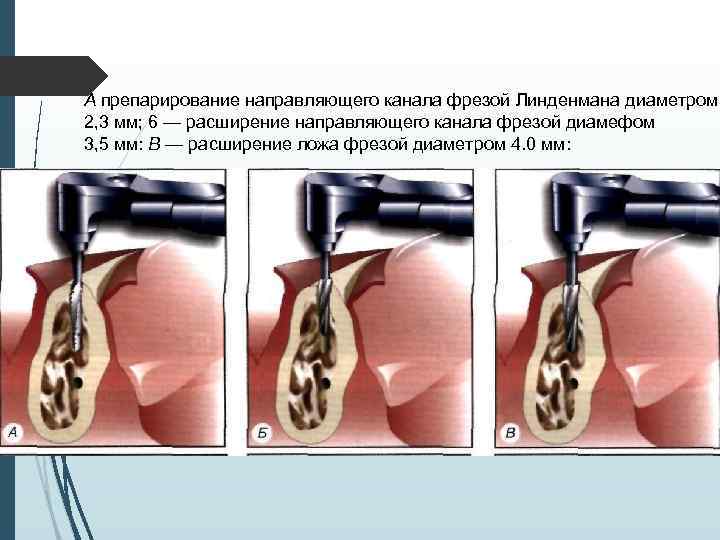
А препарирование направляющего канала фрезой Линденмана диаметром 2, 3 мм; 6 — расширение направляющего канала фрезой диамефом 3, 5 мм: В — расширение ложа фрезой диаметром 4. 0 мм:
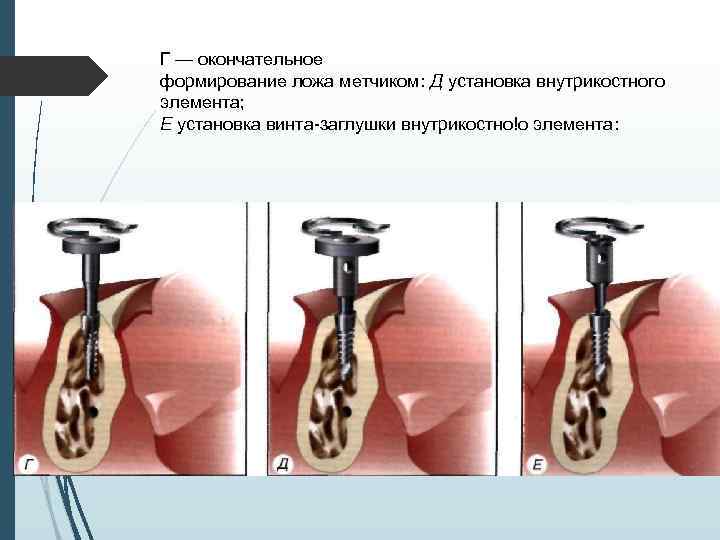
Г — окончательное формирование ложа метчиком: Д установка внутрикостного элемента; Е установка винта-заглушки внутрикостно!о элемента:
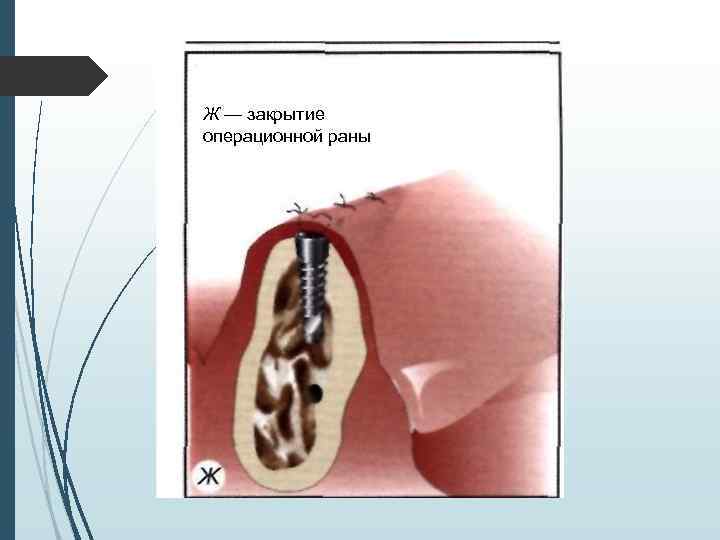
Ж — закрытие операционной раны

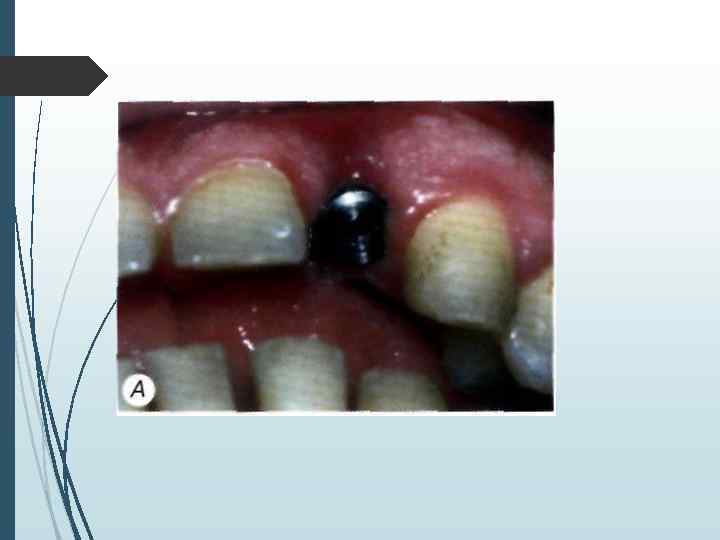
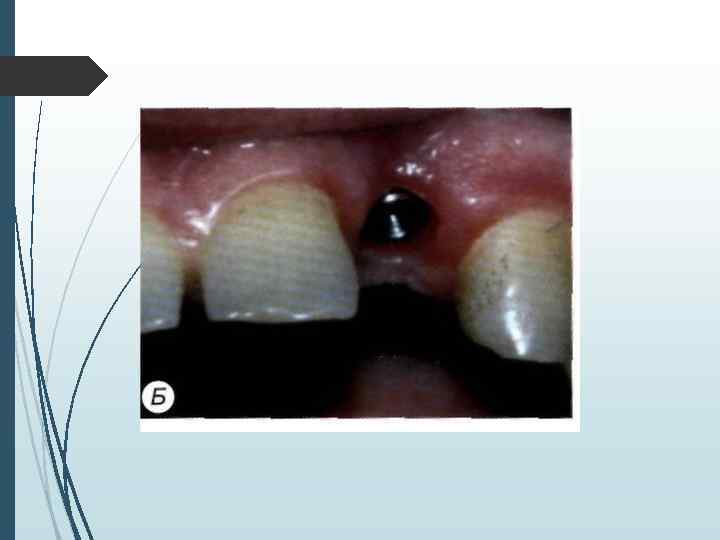
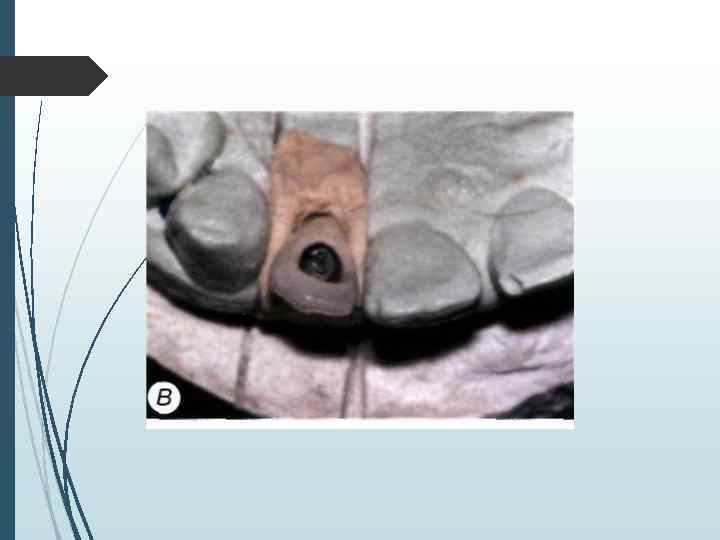
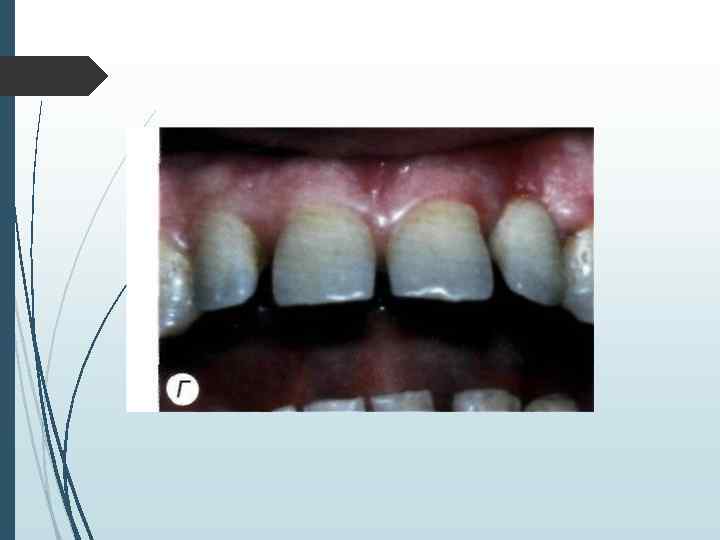
// этап Второй этап операции проводят через 2 3 мес. после установки внутрикостных элементов. Под местной инфи. тьтрапионной анестезией при помощи зонда определяют расположение внутрикостных элементов под слизистой оболочкой. Если из-за значительной ее толщины или нарастания костной ткани на внутрикост-ную часть и заглушку Определить расположение имплантата зондом невозможно, необходимо произвести разрез слизистой оболочки длиной до 10 мм в месте, где должен находиться внутрикостный элемент. Затем, отслаивая слизистую оболочку определяют расположение имплантата визуально. Иссечение слизистой оболочки над внутрикостным элементом производят перфоратором и удаляют иссеченный участок (рис. 11 -5). Выкручивают заглушку. Промывают внутренний резьбовой канал имплантата. Ввинчивают формирователь десневой манжетки, который на ортопедическом этапе. течения заменяют на опорную головку. Если производился разрез, рану зашивают узловыми швами.
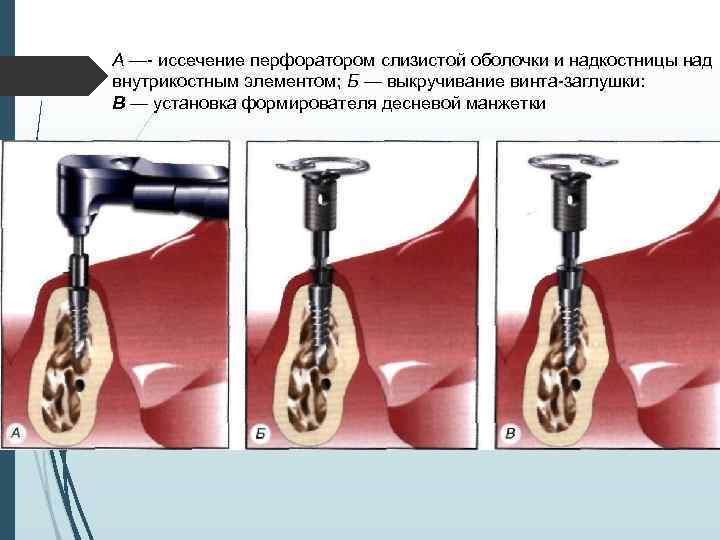
А —- иссечение перфоратором слизистой оболочки и надкостницы над внутрикостным элементом; Б — выкручивание винта-заглушки: В — установка формирователя десневой манжетки
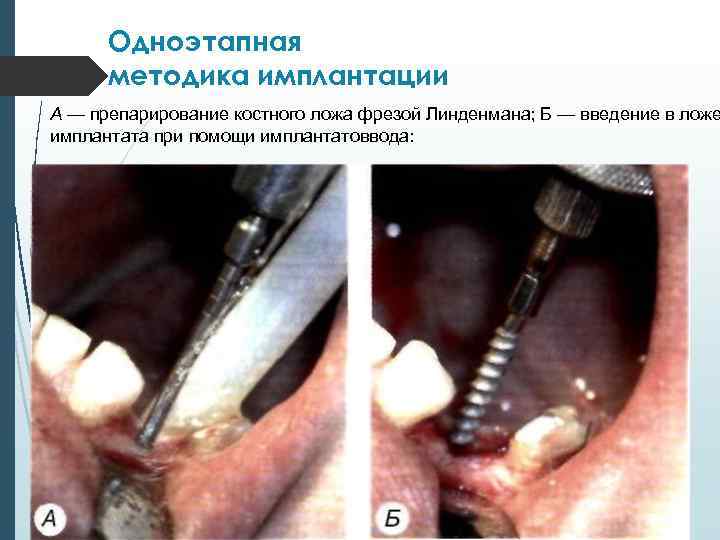
Одноэтапная методика имплантации А — препарирование костного ложа фрезой Линденмана; Б — введение в ложе имплантата при помощи имплантатоввода:
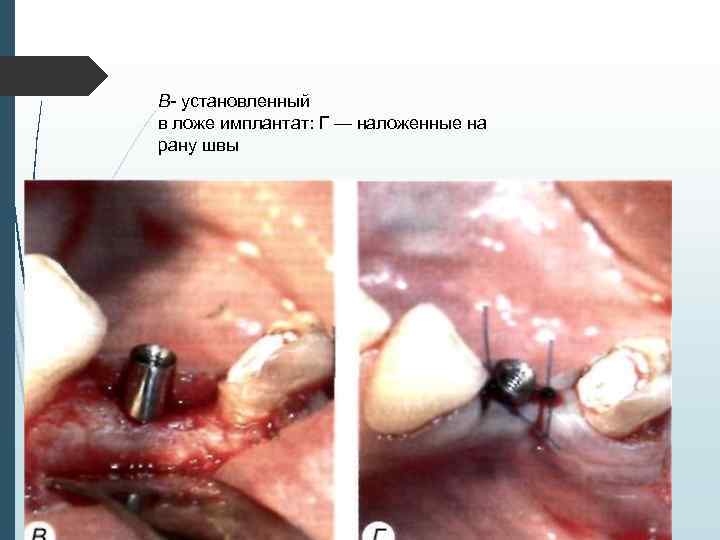
В- установленный в ложе имплантат: Г — наложенные на рану швы

Над презентацией работал Гаффаров А.
Ака -имплантация.pptx