13_Верификация диагноза.ppt
- Количество слайдов: 34
 Этапы диагностического исследования и верификация диагноза Кафедра пропедевтики внутренних болезней Рост. ГМУ Богатырёв В. Г. , 2012 г.
Этапы диагностического исследования и верификация диагноза Кафедра пропедевтики внутренних болезней Рост. ГМУ Богатырёв В. Г. , 2012 г.
 Этапы диагностического процесса Первичная диагностическ ая гипотеза Предварительн ый диагноз Клинический развёрнутый диагноз Окончательны й диагноз Формируется на основании расспроса Устанавливается на основании расспроса и объективных данных Устанавливается на основании клинической картины и лабораторноинструментальных данных (наиболее доступных и широко применяемых) Определяется после полного обследования больного (обоснование диагноза специальными – высоко информативным и диагностически ми тестами)
Этапы диагностического процесса Первичная диагностическ ая гипотеза Предварительн ый диагноз Клинический развёрнутый диагноз Окончательны й диагноз Формируется на основании расспроса Устанавливается на основании расспроса и объективных данных Устанавливается на основании клинической картины и лабораторноинструментальных данных (наиболее доступных и широко применяемых) Определяется после полного обследования больного (обоснование диагноза специальными – высоко информативным и диагностически ми тестами)
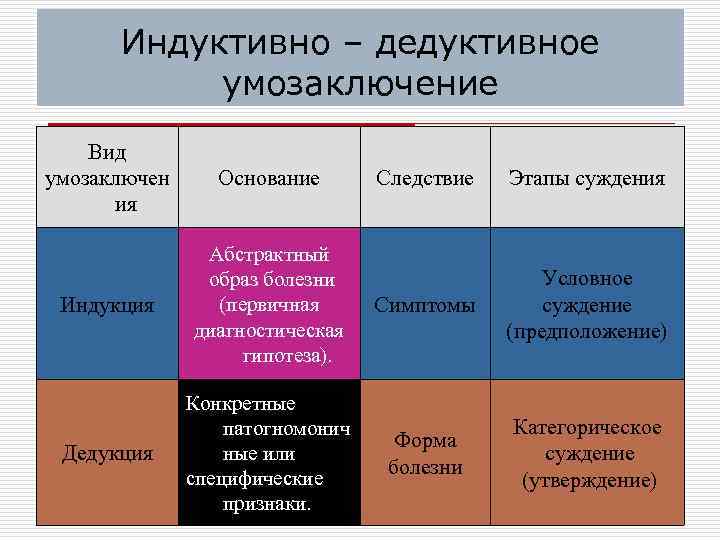 Индуктивно – дедуктивное умозаключение Вид умозаключен ия Основание Следствие Этапы суждения Индукция Абстрактный образ болезни (первичная диагностическая гипотеза). Симптомы Условное суждение (предположение) Дедукция Конкретные патогномонич ные или специфические признаки. Форма болезни Категорическое суждение (утверждение)
Индуктивно – дедуктивное умозаключение Вид умозаключен ия Основание Следствие Этапы суждения Индукция Абстрактный образ болезни (первичная диагностическая гипотеза). Симптомы Условное суждение (предположение) Дедукция Конкретные патогномонич ные или специфические признаки. Форма болезни Категорическое суждение (утверждение)
 Определяющая диагностическая задача врача - углубленное исследование больного с целью выявления ведущего синдрома и патогномоничного (высокоспецифического) симптома
Определяющая диагностическая задача врача - углубленное исследование больного с целью выявления ведущего синдрома и патогномоничного (высокоспецифического) симптома
 Требования, предъявляемые к диагнозу o o o Должен быть правильным, точным (достоверным) Своевременным (ранним) Полным (завершенным)
Требования, предъявляемые к диагнозу o o o Должен быть правильным, точным (достоверным) Своевременным (ранним) Полным (завершенным)
 Удовлетворение требования построение достоверного диагноза o o o Знание врачом патогномоничных и высокоспецифических симптомов или синдромов, свойственных конкретной форме заболевания Углубленный поиск и нахождение доказательного факта (симптома или синдрома у данного больного) На основании выявленных признаков высокой степени достоверности установление диагностического консонанса – логической взаимосвязи между симптомами
Удовлетворение требования построение достоверного диагноза o o o Знание врачом патогномоничных и высокоспецифических симптомов или синдромов, свойственных конкретной форме заболевания Углубленный поиск и нахождение доказательного факта (симптома или синдрома у данного больного) На основании выявленных признаков высокой степени достоверности установление диагностического консонанса – логической взаимосвязи между симптомами
 Виды диагноза o o o По оформлению: Основной Осложнения основного заболевания – следствия его Сопутствующий По времени установления: Ранний Поздний Ретроспективный
Виды диагноза o o o По оформлению: Основной Осложнения основного заболевания – следствия его Сопутствующий По времени установления: Ранний Поздний Ретроспективный
 Удовлетворение требования – построение клинического полного, развернутого диагноза. Основной диагноз o 1. 2. 3. Основным диагнозом считается: Болезнь, которая является более тяжелой и опасной Которая служит причиной обращения к врачу, а при неблагоприятном исходе причиной смерти Лечение которой является главной задачей врача
Удовлетворение требования – построение клинического полного, развернутого диагноза. Основной диагноз o 1. 2. 3. Основным диагнозом считается: Болезнь, которая является более тяжелой и опасной Которая служит причиной обращения к врачу, а при неблагоприятном исходе причиной смерти Лечение которой является главной задачей врача
 Построение полного, развернутого клинического диагноза. Осложнения o o Осложнения патогенетически чаще связаны с основным заболеванием и являются следствием его, иногда (реже) обусловлены сопутствующей патологией Осложнения свидетельствуют о неблагоприятном течении болезни и являются причиной смертельного исхода
Построение полного, развернутого клинического диагноза. Осложнения o o Осложнения патогенетически чаще связаны с основным заболеванием и являются следствием его, иногда (реже) обусловлены сопутствующей патологией Осложнения свидетельствуют о неблагоприятном течении болезни и являются причиной смертельного исхода
 Сопутствующий диагноз o o o Заболевания протекающие параллельно с основным, патогенетически с ним не связанные По остроте и тяжести состояния имеют второстепенное значение и не являются опасными для жизни При отягощения течения в результате обострения или возникновения осложнений могут занять место основного заболевания
Сопутствующий диагноз o o o Заболевания протекающие параллельно с основным, патогенетически с ним не связанные По остроте и тяжести состояния имеют второстепенное значение и не являются опасными для жизни При отягощения течения в результате обострения или возникновения осложнений могут занять место основного заболевания
 Пример оформления диагноза o o o Основной: ИБС, острый повторный крупноочаговый переднебоковой инфаркт миокарда 3 степени тяжести Killip. Постинфарктный кардиосклероз (острый инфаркт миокарда без зубца Q в 2009 г. ) Осложнения: Кардиогенный шок 3 степени. Острая левожелудочковая недостаточность. Отек легких. Фибрилляция желудочков Сопутствующий: ХОБЛ, ДН 2 ст. , Хронический холецистит в стадии ремиссии
Пример оформления диагноза o o o Основной: ИБС, острый повторный крупноочаговый переднебоковой инфаркт миокарда 3 степени тяжести Killip. Постинфарктный кардиосклероз (острый инфаркт миокарда без зубца Q в 2009 г. ) Осложнения: Кардиогенный шок 3 степени. Острая левожелудочковая недостаточность. Отек легких. Фибрилляция желудочков Сопутствующий: ХОБЛ, ДН 2 ст. , Хронический холецистит в стадии ремиссии
 Виды диагноза По методу построения: o диагноз по аналогии o диагноз синтетический (патогенетический) o диагноз дифференциальный o диагноз путем наблюдения o диагноз по лечебному эффекту
Виды диагноза По методу построения: o диагноз по аналогии o диагноз синтетический (патогенетический) o диагноз дифференциальный o диагноз путем наблюдения o диагноз по лечебному эффекту
 Построение синтетического диагноза
Построение синтетического диагноза
 Синдромы (греч. Syndromeскопление, сочетание) o o o Анатомические Функциональные Простые Сложные (большие) Специфические (ведущие, основные для конкретного заболевания) Неспецифические
Синдромы (греч. Syndromeскопление, сочетание) o o o Анатомические Функциональные Простые Сложные (большие) Специфические (ведущие, основные для конкретного заболевания) Неспецифические
 Алгоритм верификации синтетического диагноза o o На основании главных жалоб построение ПДГ по аналогии Формирование основного синдрома на основании данных клинического исследования Применение диагностического теста с целью выявление патогномоничного (высокоспецифического) признака, характерного для данного синдрома Верификация и оформление диагноза
Алгоритм верификации синтетического диагноза o o На основании главных жалоб построение ПДГ по аналогии Формирование основного синдрома на основании данных клинического исследования Применение диагностического теста с целью выявление патогномоничного (высокоспецифического) признака, характерного для данного синдрома Верификация и оформление диагноза
 Первичная диагностическая гипотеза o Умозаключение, построенное на основании фактов расспроса по аналогии при помощи сравнения, на основании схожести отдельных симптомов у данного больного и известного сопоставляемого заболевания
Первичная диагностическая гипотеза o Умозаключение, построенное на основании фактов расспроса по аналогии при помощи сравнения, на основании схожести отдельных симптомов у данного больного и известного сопоставляемого заболевания
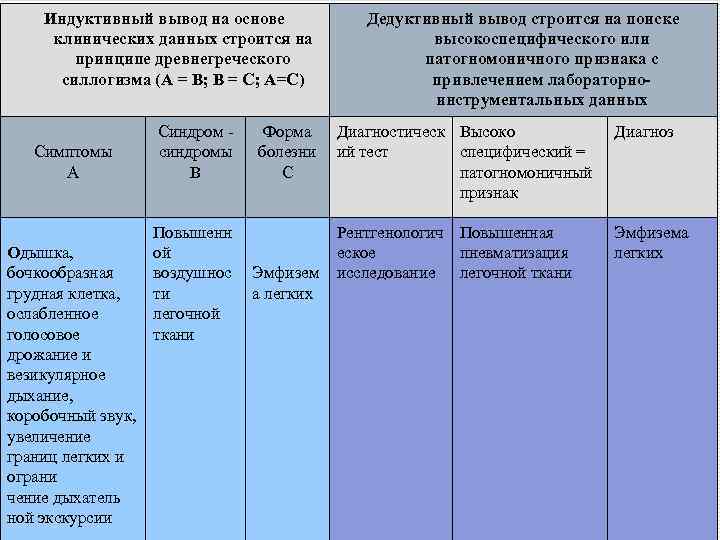 Индуктивный вывод на основе клинических данных строится на принципе древнегреческого силлогизма (А = В; В = С; А=С) Симптомы А Одышка, бочкообразная грудная клетка, ослабленное голосовое дрожание и везикулярное дыхание, коробочный звук, увеличение границ легких и ограни чение дыхатель ной экскурсии Синдром синдромы В Повышенн ой воздушнос ти легочной ткани Форма болезни С Эмфизем а легких Дедуктивный вывод строится на поиске высокоспецифического или патогномоничного признака с привлечением лабораторноинструментальных данных Диагностическ Высоко ий тест специфический = патогномоничный признак Диагноз Рентгенологич Повышенная еское пневматизация исследование легочной ткани Эмфизема легких
Индуктивный вывод на основе клинических данных строится на принципе древнегреческого силлогизма (А = В; В = С; А=С) Симптомы А Одышка, бочкообразная грудная клетка, ослабленное голосовое дрожание и везикулярное дыхание, коробочный звук, увеличение границ легких и ограни чение дыхатель ной экскурсии Синдром синдромы В Повышенн ой воздушнос ти легочной ткани Форма болезни С Эмфизем а легких Дедуктивный вывод строится на поиске высокоспецифического или патогномоничного признака с привлечением лабораторноинструментальных данных Диагностическ Высоко ий тест специфический = патогномоничный признак Диагноз Рентгенологич Повышенная еское пневматизация исследование легочной ткани Эмфизема легких
 Примеры построения синтетического диагноза при наиболее важных заболеваниях в клинике внутренних болезней o o o Система органов дыхания Система органов кровообращения Система органов пищеварения Система органов мочевыделения Эндокринная система Система органов кровотворения
Примеры построения синтетического диагноза при наиболее важных заболеваниях в клинике внутренних болезней o o o Система органов дыхания Система органов кровообращения Система органов пищеварения Система органов мочевыделения Эндокринная система Система органов кровотворения
 Система органов дыхания Верификация диагноза острой пневмонии o o Формирование ПДГ, свидетельствующей о наличии патологии органов дыхания на основании анамнеза (главных жалоб): одышка, боль в грудной клетке при дыхании, кашель сухой или влажный, высокая t и др. данных анамнеза Установление основного (ведущего) синдрома уплотнения (инфильтрации) легочной ткани на основании данных расспроса и объективных данных: отставание в дыхании грудной клетки на пораженной стороне, усиление голосового дрожания и бронхофонии, притупленный или тупой звук, ослабленное везикулярное дыхание или патологическое бронхиальное дыхание, наличие крепитации и/или хрипов Применение диагностического теста – рентгенологическое исследование легких, выявляющего инфильтрацию легочной ткани и др. результатов дополнительных методов исследования, подтверждающих воспалительный процесс Определение и оформление основного заболевания – пневмонии и ее возможных осложнений, а также сопутствующих, если они есть
Система органов дыхания Верификация диагноза острой пневмонии o o Формирование ПДГ, свидетельствующей о наличии патологии органов дыхания на основании анамнеза (главных жалоб): одышка, боль в грудной клетке при дыхании, кашель сухой или влажный, высокая t и др. данных анамнеза Установление основного (ведущего) синдрома уплотнения (инфильтрации) легочной ткани на основании данных расспроса и объективных данных: отставание в дыхании грудной клетки на пораженной стороне, усиление голосового дрожания и бронхофонии, притупленный или тупой звук, ослабленное везикулярное дыхание или патологическое бронхиальное дыхание, наличие крепитации и/или хрипов Применение диагностического теста – рентгенологическое исследование легких, выявляющего инфильтрацию легочной ткани и др. результатов дополнительных методов исследования, подтверждающих воспалительный процесс Определение и оформление основного заболевания – пневмонии и ее возможных осложнений, а также сопутствующих, если они есть
 Система органов дыхания Верификация диагноза эксудативного плеврита o o Формирование ПДГ, свидетельствующей о наличии патологии органов дыхания на основании главных жалоб: одышка, боли в грудной клетке, кашель, лихорадка Установление ведущего синдрома – наличие жидкости в плевральной полости на основании данных анамнеза и объективного исследования: деформация и отставание грудной клетки при дыхании на пораженной стороне, ослабление или отсутствие голосового дрожания и бронхофонии на пораженной стороне, тупой перкуторный звук, ослабление или отсутствие везикулярного дыхания на стороне поражения Применение диагностического теста – рентгенологического исследования, УЗИ легких и плевральной полости, данных диагностической плевральной пункции, выявляющих жидкость в плевральной полости воспалительного характера и др. результатов дополнительных методов исследования указывающих на воспалительный процесс плевры Верификация и оформление основного диагноза – эксудативного плеврита и его возможных осложнений
Система органов дыхания Верификация диагноза эксудативного плеврита o o Формирование ПДГ, свидетельствующей о наличии патологии органов дыхания на основании главных жалоб: одышка, боли в грудной клетке, кашель, лихорадка Установление ведущего синдрома – наличие жидкости в плевральной полости на основании данных анамнеза и объективного исследования: деформация и отставание грудной клетки при дыхании на пораженной стороне, ослабление или отсутствие голосового дрожания и бронхофонии на пораженной стороне, тупой перкуторный звук, ослабление или отсутствие везикулярного дыхания на стороне поражения Применение диагностического теста – рентгенологического исследования, УЗИ легких и плевральной полости, данных диагностической плевральной пункции, выявляющих жидкость в плевральной полости воспалительного характера и др. результатов дополнительных методов исследования указывающих на воспалительный процесс плевры Верификация и оформление основного диагноза – эксудативного плеврита и его возможных осложнений
 Система органов кровообращения Верификация диагноза при ИБС с ОИМ o o o Формирование ПДГ, свидетельствующей о наличии патологии СС системы на основании анамнеза (главных жалоб): интенсивные боли за грудиной продолжительностью несколько часов, не купирующиеся нитратами (облегчение после в/венного Н. П. ), периодические приступы удушья и т. д. Установление ведущего синдрома – ОКС на основании анамнеза и объективных данных: беспокойное поведение, чувство страха, акроцианоз, ритм галопа, в легких застойные влажные хрипы и др. В истории болезни выводится заключение на уровне предварительного диагноза Применение диагностических тестов – ЭКГ, выявляющего патологический зубец Q, дугу Парди над изолинией и повышение уровня кардиоспецифических ферментов (тропониновый тест). Определение и оформление развернутого клинического диагноза: основного, его осложнений, сопутствующей патологии. Основной: ИБС, острый крупноочаговый инфаркт миокарда. Осложнения: острая левожелудочковая недостаточность, отек легких. Сопутствующий: ХОБЛ, ДН 3 ст. Оформление окончательного диагноза. При выписки из больницы оформляется окончательный диагноз: основной, осложнения, сопутствующий
Система органов кровообращения Верификация диагноза при ИБС с ОИМ o o o Формирование ПДГ, свидетельствующей о наличии патологии СС системы на основании анамнеза (главных жалоб): интенсивные боли за грудиной продолжительностью несколько часов, не купирующиеся нитратами (облегчение после в/венного Н. П. ), периодические приступы удушья и т. д. Установление ведущего синдрома – ОКС на основании анамнеза и объективных данных: беспокойное поведение, чувство страха, акроцианоз, ритм галопа, в легких застойные влажные хрипы и др. В истории болезни выводится заключение на уровне предварительного диагноза Применение диагностических тестов – ЭКГ, выявляющего патологический зубец Q, дугу Парди над изолинией и повышение уровня кардиоспецифических ферментов (тропониновый тест). Определение и оформление развернутого клинического диагноза: основного, его осложнений, сопутствующей патологии. Основной: ИБС, острый крупноочаговый инфаркт миокарда. Осложнения: острая левожелудочковая недостаточность, отек легких. Сопутствующий: ХОБЛ, ДН 3 ст. Оформление окончательного диагноза. При выписки из больницы оформляется окончательный диагноз: основной, осложнения, сопутствующий
 Система органов кровообращения Верификация диагноза при ревматическом пороке сердца o o o Построение ПДГ, свидетельствующей о патологии СС системы на основании жалоб и анамнеза: молодой возраст, связь начала заболевания с носоглоточной инфекцией, перенесенный артрит; жалобы на боли, перебои в области сердца, одышку, иногда кровохарканье Установление ведущего синдрома – кардита, на основании анамнеза и объективных данных: акроцианоз лица, кончиков пальцев, диастолическое дрожание в области верхушки сердца, различный пульс на лучевых артериях, митральная конфигурация сердца, ритм перепела, диастолический (пресистолический) шум на верхушке сердца и т. д. В легких застойные влажные хрипы. В истории болезни выводится заключение на уровне предварительного диагноза: ревматическая болезнь с митральным пороком сердца Верификация диагноза на основании применения диагностического теста Эхо. КГ, выявляющего митральный порок сердца : митральный стеноз, а также данных рентгенисследования – митральная конфигурация сердца, ЭКГ- а/в блокада 1 ст. , признаки гипертрофии левого предсердия и правого желудочка, лабораторных данных: положительные ревмопробы и доказательства Киселя – Джонса на основании больших (кардит, артрит) и малых признаков с доказательством стрептококковой инфекции (повышенные титры антистрептококковых анти. и посева из глотки). Оформление развернутого клинического диагноза. Основной: Хроническая ревматическая болезнь сердца. Рецидивирующее течение. Ревматический порок митрального клапана: митральный стеноз. Осложнения: ХСН 2 А. Сопутствующий: Хр. пиелонефрит. Оформление окончательного диагноза при выписки из больницы: основной, его осложнения, сопутствующий
Система органов кровообращения Верификация диагноза при ревматическом пороке сердца o o o Построение ПДГ, свидетельствующей о патологии СС системы на основании жалоб и анамнеза: молодой возраст, связь начала заболевания с носоглоточной инфекцией, перенесенный артрит; жалобы на боли, перебои в области сердца, одышку, иногда кровохарканье Установление ведущего синдрома – кардита, на основании анамнеза и объективных данных: акроцианоз лица, кончиков пальцев, диастолическое дрожание в области верхушки сердца, различный пульс на лучевых артериях, митральная конфигурация сердца, ритм перепела, диастолический (пресистолический) шум на верхушке сердца и т. д. В легких застойные влажные хрипы. В истории болезни выводится заключение на уровне предварительного диагноза: ревматическая болезнь с митральным пороком сердца Верификация диагноза на основании применения диагностического теста Эхо. КГ, выявляющего митральный порок сердца : митральный стеноз, а также данных рентгенисследования – митральная конфигурация сердца, ЭКГ- а/в блокада 1 ст. , признаки гипертрофии левого предсердия и правого желудочка, лабораторных данных: положительные ревмопробы и доказательства Киселя – Джонса на основании больших (кардит, артрит) и малых признаков с доказательством стрептококковой инфекции (повышенные титры антистрептококковых анти. и посева из глотки). Оформление развернутого клинического диагноза. Основной: Хроническая ревматическая болезнь сердца. Рецидивирующее течение. Ревматический порок митрального клапана: митральный стеноз. Осложнения: ХСН 2 А. Сопутствующий: Хр. пиелонефрит. Оформление окончательного диагноза при выписки из больницы: основной, его осложнения, сопутствующий
 Система органов пищеварения Верификация диагноза язвенной болезни 12 перстной кишки o o o Формирование ПДГ – о наличии патологии ЖКТ, на основании анамнеза и жалоб на боли в эпигастрии, изжогу, тошноту, рвоту, запоры Установление ведущего синдрома - болевого, характерного для язвенной болезни, на основании анамнеза: неблагоприятная наследственность по язвенной болезни (у родителя язвенная болезнь), 1 группа крови, связь обострения осенью и весной, боли, связанные с приемом пищи циклического характера (голод – боль, прием пищи – уменьшение, через некоторое время - снова боль); объективных данных: пониженного питания, бледность кожных покровов, болезненность в пилородуоденальной области. В истории болезни формируется заключение в виде предварительного диагноза: язвенная болезнь не уточненной локализации ? Хронический гастрит без указания формы Верификация диагноза с помощью диагностического теста - ЭГФДС, выявляющего язвенный дефект в 12 перстной кишке или рентгенисследование, выявляющего «симптом ниши» Оформление клинического развернутого диагноза. Основной: Язвенная болезнь луковицы 12 перстной кишки в ст. обострения. Осложнение: рубцово-язвенный стеноз пилорического отдела. Сопутствующий: Хр. Холецистит Оформление окончательного диагноза при выписки, который может измениться. Например присоединится в/больничная пневмония. В этом случае в зависимости от тяжести состояния она в диагнозе станет или основным или сопутствующим заболеванием
Система органов пищеварения Верификация диагноза язвенной болезни 12 перстной кишки o o o Формирование ПДГ – о наличии патологии ЖКТ, на основании анамнеза и жалоб на боли в эпигастрии, изжогу, тошноту, рвоту, запоры Установление ведущего синдрома - болевого, характерного для язвенной болезни, на основании анамнеза: неблагоприятная наследственность по язвенной болезни (у родителя язвенная болезнь), 1 группа крови, связь обострения осенью и весной, боли, связанные с приемом пищи циклического характера (голод – боль, прием пищи – уменьшение, через некоторое время - снова боль); объективных данных: пониженного питания, бледность кожных покровов, болезненность в пилородуоденальной области. В истории болезни формируется заключение в виде предварительного диагноза: язвенная болезнь не уточненной локализации ? Хронический гастрит без указания формы Верификация диагноза с помощью диагностического теста - ЭГФДС, выявляющего язвенный дефект в 12 перстной кишке или рентгенисследование, выявляющего «симптом ниши» Оформление клинического развернутого диагноза. Основной: Язвенная болезнь луковицы 12 перстной кишки в ст. обострения. Осложнение: рубцово-язвенный стеноз пилорического отдела. Сопутствующий: Хр. Холецистит Оформление окончательного диагноза при выписки, который может измениться. Например присоединится в/больничная пневмония. В этом случае в зависимости от тяжести состояния она в диагнозе станет или основным или сопутствующим заболеванием
 Система органов мочеиспускания Верификация диагноза при остром гломерулонефрите o o o Построение ПДГ на наличии патологии мочевыводящей системы, на основании анамнеза и жалоб: на дизурические растройства, отеки на лице, боли в поясничной области, жалоб со стороны сердечно-сосудистой системы: головная боль, одышка, боли в обл. сердца и др. Выделение ведущего синдрома или синдромов– нефротического, гипертонического, мочевого (протеинурия, гематурия) на основании анамнеза и объективных данных: бледность кожи, отечность лица, признаки ГЛЖ, высокое АД, изменение цвета мочи. В истории болезни выводится заключение в виде предварительного диагноза: острый гломерулонефрит с выделением ведущего синдрома (напр. нефротический) Верификация диагноза с помощью дополнительных методов исследования: в моче протеинурия 1 -2 г/с и более (н- 30 -50 мг/с), гематурия, цилиндрурия, умеренная лейкоцитурия(более 10 в п/з, почечный эпителий, по Нечипоренко- преобладание эритроцитов, УЗИ почек, радиоизотопного исследования. В сложных случаев диагностики диагноз верифицируется гистологически пункционной нефробиопсией Оформление клинического развернутого диагноза с выделением основного диагноза, осложнений, сопутствующего Оформление при выписки из стационара окончательного диагноза, который может видоизмениться
Система органов мочеиспускания Верификация диагноза при остром гломерулонефрите o o o Построение ПДГ на наличии патологии мочевыводящей системы, на основании анамнеза и жалоб: на дизурические растройства, отеки на лице, боли в поясничной области, жалоб со стороны сердечно-сосудистой системы: головная боль, одышка, боли в обл. сердца и др. Выделение ведущего синдрома или синдромов– нефротического, гипертонического, мочевого (протеинурия, гематурия) на основании анамнеза и объективных данных: бледность кожи, отечность лица, признаки ГЛЖ, высокое АД, изменение цвета мочи. В истории болезни выводится заключение в виде предварительного диагноза: острый гломерулонефрит с выделением ведущего синдрома (напр. нефротический) Верификация диагноза с помощью дополнительных методов исследования: в моче протеинурия 1 -2 г/с и более (н- 30 -50 мг/с), гематурия, цилиндрурия, умеренная лейкоцитурия(более 10 в п/з, почечный эпителий, по Нечипоренко- преобладание эритроцитов, УЗИ почек, радиоизотопного исследования. В сложных случаев диагностики диагноз верифицируется гистологически пункционной нефробиопсией Оформление клинического развернутого диагноза с выделением основного диагноза, осложнений, сопутствующего Оформление при выписки из стационара окончательного диагноза, который может видоизмениться
 Система органов эндокринологии Верификация диагноза при диффузном токсическом зобе o o o Формирование ПДГ о возможном заболевании щ. железы, на основании анамнеза: стрессы, ОРЛ и жалоб: раздражительность, слабость, тревога, потливость, сердцебиение, диаррея, мышечная дрожь, похудание Выделение ведущего или ведущих синдромов: Сердечнососудистого (тахикардия, м. аритмия, повышение САД) офтальмопатического (экзофтальм, с. Грефе, Кохера, Штельванга и др. ), неврологического, на основании анамнеза и объективных данных (зоб щ. железы). Выводится заключение в виде предварительного диагноза о патологии щитовидной железы Верификация диагноза с помощью исследования гормонов щитовидной железы: ТТГ(снижение), Т 3 -Т 4 (увеличение), повышение титра анти. к ТТГ; сцинтиграфия с иодом 131– усиление захвата иода железой, УЗИ – увеличение железы, при необходимости пункционная биопсия
Система органов эндокринологии Верификация диагноза при диффузном токсическом зобе o o o Формирование ПДГ о возможном заболевании щ. железы, на основании анамнеза: стрессы, ОРЛ и жалоб: раздражительность, слабость, тревога, потливость, сердцебиение, диаррея, мышечная дрожь, похудание Выделение ведущего или ведущих синдромов: Сердечнососудистого (тахикардия, м. аритмия, повышение САД) офтальмопатического (экзофтальм, с. Грефе, Кохера, Штельванга и др. ), неврологического, на основании анамнеза и объективных данных (зоб щ. железы). Выводится заключение в виде предварительного диагноза о патологии щитовидной железы Верификация диагноза с помощью исследования гормонов щитовидной железы: ТТГ(снижение), Т 3 -Т 4 (увеличение), повышение титра анти. к ТТГ; сцинтиграфия с иодом 131– усиление захвата иода железой, УЗИ – увеличение железы, при необходимости пункционная биопсия
 Система кроветворения Верификация диагноза при остром лейкозе o o o Формирование ПДГ о возможном заболевании крови, на основании анамнеза и жалоб: острое начало, часто после ангины, молодой возраст, высокая Т, озноб, потливость, слабость, боли в костях, кровоточивость и др. На основании анамнеза, жалоб, объективных данных: бледность кожи с кровоизлияниями, увеличение лимфоузлов, значительное увеличение печени и селезенки нацеливают внимание врача на выявление основного гематологического синдрома Верификация диагноза на основании исследования периферической крови: значительное увеличение лейкоцитов до 28 *1010/л, большинство бластных клеток до 90%, небольшое количество зрелых клеток и отсутствие промежуточных форм, а также эозинофилов и базофилов (лейкемический провал), тромбоцитопения, анемия. Доказательным тестом является миэлограмма: большинство 80 -90% составляют бластные клетки
Система кроветворения Верификация диагноза при остром лейкозе o o o Формирование ПДГ о возможном заболевании крови, на основании анамнеза и жалоб: острое начало, часто после ангины, молодой возраст, высокая Т, озноб, потливость, слабость, боли в костях, кровоточивость и др. На основании анамнеза, жалоб, объективных данных: бледность кожи с кровоизлияниями, увеличение лимфоузлов, значительное увеличение печени и селезенки нацеливают внимание врача на выявление основного гематологического синдрома Верификация диагноза на основании исследования периферической крови: значительное увеличение лейкоцитов до 28 *1010/л, большинство бластных клеток до 90%, небольшое количество зрелых клеток и отсутствие промежуточных форм, а также эозинофилов и базофилов (лейкемический провал), тромбоцитопения, анемия. Доказательным тестом является миэлограмма: большинство 80 -90% составляют бластные клетки
 Спасибо за внимание
Спасибо за внимание
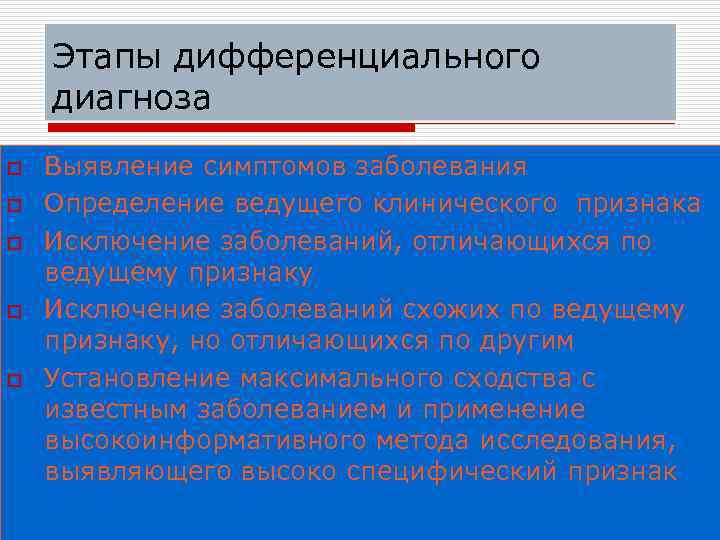 Этапы дифференциального диагноза o o o Выявление симптомов заболевания Определение ведущего клинического признака Исключение заболеваний, отличающихся по ведущему признаку Исключение заболеваний схожих по ведущему признаку, но отличающихся по другим Установление максимального сходства с известным заболеванием и применение высокоинформативного метода исследования, выявляющего высоко специфический признак
Этапы дифференциального диагноза o o o Выявление симптомов заболевания Определение ведущего клинического признака Исключение заболеваний, отличающихся по ведущему признаку Исключение заболеваний схожих по ведущему признаку, но отличающихся по другим Установление максимального сходства с известным заболеванием и применение высокоинформативного метода исследования, выявляющего высоко специфический признак
 Первый этап дифференциального диагноза o Получение симптомов заболевания клиническими методами исследования с использованием стандартной схемы обследования больного. На этом этапе проводится сбор клинических данных до определения диагностически значимого (определяющего) признака высокой степени достоверности (надёжности).
Первый этап дифференциального диагноза o Получение симптомов заболевания клиническими методами исследования с использованием стандартной схемы обследования больного. На этом этапе проводится сбор клинических данных до определения диагностически значимого (определяющего) признака высокой степени достоверности (надёжности).
 Второй этап дифдиагноза o Определение и выделение наиболее яркого, ведущего, диагностически значимого (определяющего) синдрома или симптома высокой степени достоверности (надёжности). Ведущий признак не должен встречаться при слишком большом количестве заболеваний. Предпочтительнее за основу дифференциального отличия принимать ведущий синдром.
Второй этап дифдиагноза o Определение и выделение наиболее яркого, ведущего, диагностически значимого (определяющего) синдрома или симптома высокой степени достоверности (надёжности). Ведущий признак не должен встречаться при слишком большом количестве заболеваний. Предпочтительнее за основу дифференциального отличия принимать ведущий синдром.
 Третий этап дифдиагноза o o Сравнение определяющего синдрома (симптома) изучаемого случая у конкретного больного с рядом возможных заболеваний. На этом этапе необходимо руководствоваться списком заболеваний, имеющих определяющий симптом или синдром. При более глубоком анализе ведущего (определяющего) синдрома или симптома выявляется ряд различий или несовпадений отдельных его характеристик с перечнем возможных заболеваний. Например, синдром желтухи имеет ряд отличительных особенностей, взаимоисключающих надпечёночную (гемолитическую), печёночную (паренхиматозную) и подпеченочную (механическую) желтухи. С учётом наиболее часто встречающейся возможности определяется перечень заболеваний, наиболее вероятных среди сходных по определяющему синдрому. Эти заболевания могут рассматриваться в рамках предварительного диагноза.
Третий этап дифдиагноза o o Сравнение определяющего синдрома (симптома) изучаемого случая у конкретного больного с рядом возможных заболеваний. На этом этапе необходимо руководствоваться списком заболеваний, имеющих определяющий симптом или синдром. При более глубоком анализе ведущего (определяющего) синдрома или симптома выявляется ряд различий или несовпадений отдельных его характеристик с перечнем возможных заболеваний. Например, синдром желтухи имеет ряд отличительных особенностей, взаимоисключающих надпечёночную (гемолитическую), печёночную (паренхиматозную) и подпеченочную (механическую) желтухи. С учётом наиболее часто встречающейся возможности определяется перечень заболеваний, наиболее вероятных среди сходных по определяющему синдрому. Эти заболевания могут рассматриваться в рамках предварительного диагноза.
 Четвертый этап o o Сравнивают и исключают заболевания, имеющих совпадение по ведущему (определяющему) синдрому или признаку с изучаемым больным, но отличающихся несхожестью и различием остальных симптомов, которые могут быть в сравниваемом виде заболеваний. Исключение из ряда предполагаемых заболеваний проводится на основании трёх принципов: 1). Принцип существенного различия. Наблюдаемый случай болезни не относится к сравниваемому виду заболевания, так как в нём отсутствует симптом, который постоянно присутствует в известном заболевании, и, наоборот, наблюдаемый случай заболевания не принадлежит к известному виду, так как имеется симптом, который в сравниваемом известном заболевании не встречается
Четвертый этап o o Сравнивают и исключают заболевания, имеющих совпадение по ведущему (определяющему) синдрому или признаку с изучаемым больным, но отличающихся несхожестью и различием остальных симптомов, которые могут быть в сравниваемом виде заболеваний. Исключение из ряда предполагаемых заболеваний проводится на основании трёх принципов: 1). Принцип существенного различия. Наблюдаемый случай болезни не относится к сравниваемому виду заболевания, так как в нём отсутствует симптом, который постоянно присутствует в известном заболевании, и, наоборот, наблюдаемый случай заболевания не принадлежит к известному виду, так как имеется симптом, который в сравниваемом известном заболевании не встречается
 Четвертый этап (продолжение) 2). Принцип исключения через противоположность. Формально признаки совпадают, но имеют противоположную направленность своих проявлений. Например, желудочная диспепсия при язвенной болезни 12 перстной кишки и раке желудка имеет различный характер проявлений. 3)Принцип несовпадения признаков по их различной характеристики: особенности поведения, времени проявления, интенсивности, периодичности, взаимосвязи с другими явлениями (например с пищей)
Четвертый этап (продолжение) 2). Принцип исключения через противоположность. Формально признаки совпадают, но имеют противоположную направленность своих проявлений. Например, желудочная диспепсия при язвенной болезни 12 перстной кишки и раке желудка имеет различный характер проявлений. 3)Принцип несовпадения признаков по их различной характеристики: особенности поведения, времени проявления, интенсивности, периодичности, взаимосвязи с другими явлениями (например с пищей)
 Пятый этап o На заключительном этапе диагностики на основании установления максимального сходства данного заболевания с известным, сравниваемом, и исключением всех остальных выводится заключение о диагнозе.
Пятый этап o На заключительном этапе диагностики на основании установления максимального сходства данного заболевания с известным, сравниваемом, и исключением всех остальных выводится заключение о диагнозе.


