гипертония.ppt
- Количество слайдов: 56

Эссенциальная гипертензия (гипертоническая болезнь, ЭГ, ГБ) — хроническое заболевание, основным клиническим признаком которого является длительное и стойкое повышение артериального давления (АД 140/90 мм рт. ст. и выше считается повышенным ).

Этиология. n генетическая предрасположенность: примерно у 50% больных обнаруживается наследственная предрасположенность к ЭГ, обусловленная мутацией в генах ангиотензиногена, рецепторов ангиотензина II, ангиотензинпревращающего фермента, ренина и др;

n n избыточное потребление поваренной соли: избыток натрия увеличивает объём циркулирующей крови, вызывает набухание стенок артериол, повышает чувствительность сосудистой стенки к сосудосуживающим факторам; курение : повышает активность симпатического отдела нервной системы, является фактором риска развития ИБС; недостаточное поступление с водой и пищей кальция и магния, микроэлементов и витаминов; злоупотребление алкоголем;

n n n ожирение, избыточная масса тела; низкая физическая активность, гиподинамия; психо-эмоциональные стрессовые ситуации.

Клиническая картина Артериальная гипертония характеризуется длительным бессимптомным течением. Обычно, симптомы болезни проявляются во время гипертонических кризов (головная боль, головокружения и другие неврологические расстройства, боли в груди, одышка, чувство страха). Более выраженная клиническая картина наблюдается при установлении поражений в органах мишенях:

n n Поражение сердца: признаки ИБС и прогрессирующей сердечной недостаточности; Поражение мозга: прогрессирующие неврологические расстройства, гипертоническая энцефалопатия, нарушения зрения;

n n Поражение почек: признаки почечной недостаточности; Поражение периферических сосудов: перемежающаяся хромота.
Первые симптомы гипертонии (при нормальном давлении): n n нарушение сна; головные боли; повышенная раздражительность; сердцебиение, ноющие боли в области сердца.

При дальнейшем развитии гипертонии: n усиление тревожности, беспокойства; n бессонница; n головные боли в лобной и затылочной части головы (чаще ночью и утром); n головокружение и шум в ушах; n повышение артериального давления; n одышка, сердцебиение;
n n дрожание и похолодание конечностей; потливость; нарушение зрения (мелькание мушек, пелена перед глазами); покраснение и побледнение кожи лица.

При 2 стадии гипертонии: n частое повышение давления с переходом от неустойчивого давления к стойкому высокому давлению; n усиление всех предыдущих признаков; n склонность к гипертоническим кризам.
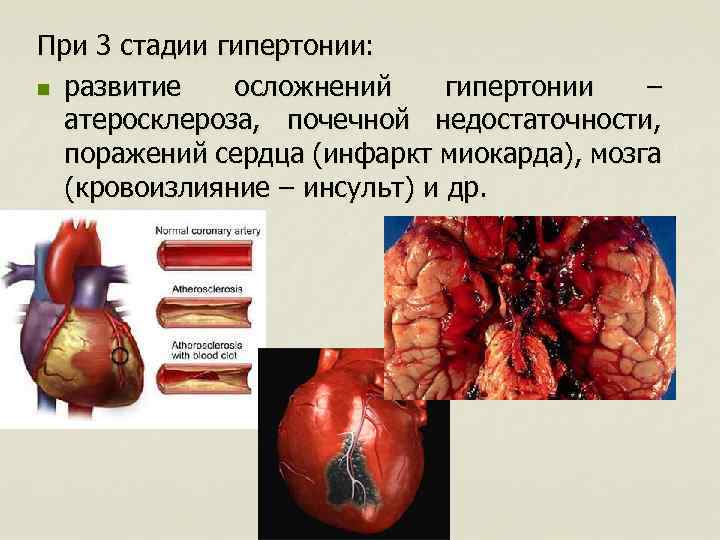
При 3 стадии гипертонии: n развитие осложнений гипертонии – атеросклероза, почечной недостаточности, поражений сердца (инфаркт миокарда), мозга (кровоизлияние – инсульт) и др.

Диагностика Суточное мониторирование АД – это метод исследования заключающийся в одевании на пациента автоматизированного тонометра, фиксирующего артериальное давление в течение 24 часов, с интервалом заданным программой, как правило от 30 -60 минут днем до 60 -120 минут ночью. В результате, за сутки получаются несколько десятков результатов. На основании этих данных можно судить о среднем давлении в течение суток, среднем давлении в течение ночи, среднем давлении в дневное время.

Правила измерения АД 1. Измерение АД проводят в положении человека лёжа или сидя на стуле. В последнем случае пациент должен сесть на стул с прямой спинкой, опереться спиной на спинку стула, расслабить ноги и не скрещивать их, руку положить на стол. Опора спины на стул и расположение руки на столе исключают подъём АД из-за изометрического мышечного сокращения.
2. Измерять АД рекомендуется через 1 -2 ч после приёма пищи и не ранее чем через 1 ч после употребления кофе и курения. 3. Манжета (внутренняя резиновая её часть) сфигмоманометра должна охватывать не менее 80% окружности плеча и покрывать 2/3 его длины.

4. Необходимо произвести не менее трёх измерений с интервалом не менее чем в 5 мин. За величину АД принимают среднее значение, вычисленное из полученных за два последних измерения.
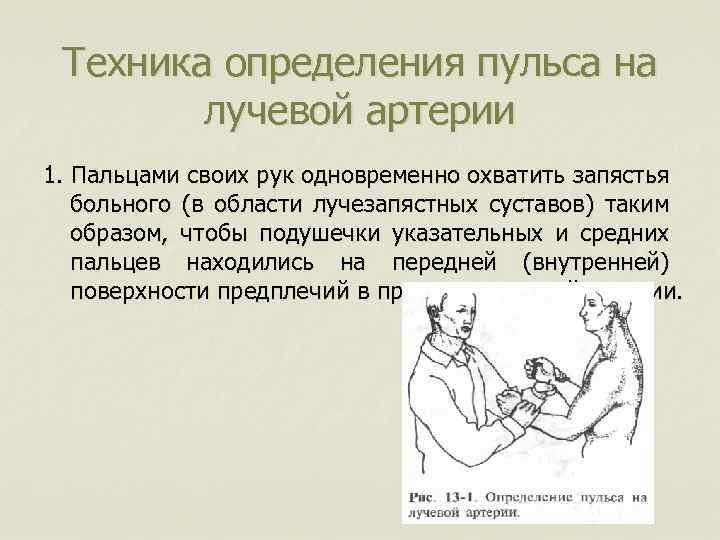
Техника определения пульса на лучевой артерии 1. Пальцами своих рук одновременно охватить запястья больного (в области лучезапястных суставов) таким образом, чтобы подушечки указательных и средних пальцев находились на передней (внутренней) поверхности предплечий в проекции лучевой артерии.

2. Внимательно ощупать область лучевой артерии, прижимая её к подлежащей кости с различной силой; при этом пульсовая волна ощущается как расширение и спадение артерии. 3. Сравнить колебания стенок артерий на правой и левой руках больного. При отсутствии какой-либо асимметрии (неодинаковости) дальнейшее исследование пульса проводят на одной руке. 4. Для определения частоты пульса (если пульс ритмичен) подсчитать количество пульсовых волн за 15 с и умножить полученный результат на 4; в случае аритмии подсчёт проводят в течение 1 мин. 5. Занести данные исследования пульса в температурный лист (отметить точками красного цвета соответственно шкале пульса).

Техника определения пульса на сонной артерии 1. Определить на передней поверхности шеи наиболее выступающую часть щитовидного хряща - так называемый кадык ( «адамово яблоко» ). 2. Сместить указательный и средний пальцы по стенке хряща кнаружи, и установить их между хрящом и прилегающей мышцей. 3. Подушечками пальцев определить пульсацию сонной артерии. При тяжёлом состоянии пациента оценивают наличие пульса на наружной сонной артерии

Наблюдение и уход за пациентами с заболеваниями ССС должны проводиться в двух направлениях.
n Общие мероприятия - мероприятия по наблюдению и уходу, в которых нуждаются пациенты с заболеваниями различных органов и систем: наблюдение за общим состоянием больного, термометрия, наблюдение за пульсом и АД, заполнение температурного листа, обеспечение личной гигиены больного, подача судна и др.

• Специальные мероприятия - мероприятия по наблюдению и уходу, направленные на помощь больным с симптомами, характерными для заболеваний ССС: болью в области сердца и грудной клетке, явлениями острой и хронической сердечной недостаточности, отёками, нарушением ритма сердца и др.

Специальные мероприятия Наблюдение за водным балансом Важен ежедневный контроль водного баланса у таких больных, т. е. сопоставление количества выпитой и введённой парентерально жидкости с количеством выделенной за сутки мочи (суточным диурезом). Суточный диурез должен составлять 1, 5 -2 л (70 -80% от объёма всей потреблённой за сутки жидкости). n

• Если мочи выделяется меньше 70 -80% от объёма всей потреблённой за сутки жидкости, констатируют отрицательный диурез (т. е. часть жидкости задерживается в организме). • Если количество мочи превышает количество выпитой за сутки жидкости, диурез считают положительным. Положительный диурез отмечают в период схождения отёков, приёме мочегонных. Состояние водного баланса можно контролировать и путём взвешивания больного: быстрое увеличение массы тела свидетельствует о задержке жидкости.
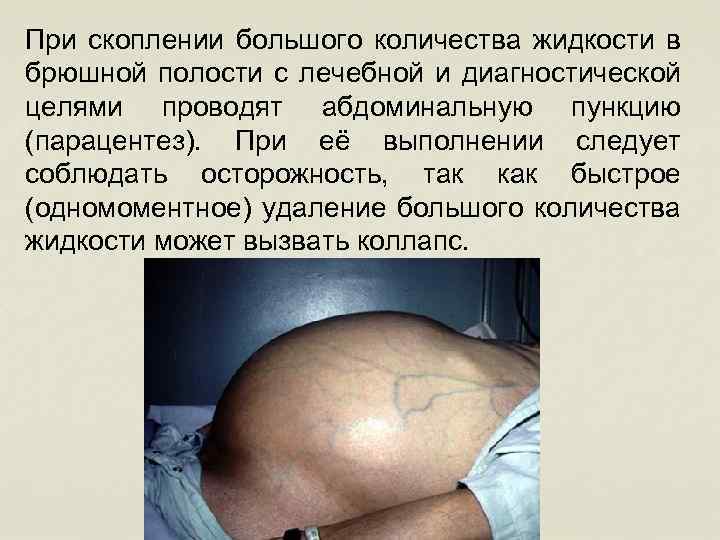
При скоплении большого количества жидкости в брюшной полости с лечебной и диагностической целями проводят абдоминальную пункцию (парацентез). При её выполнении следует соблюдать осторожность, так как быстрое (одномоментное) удаление большого количества жидкости может вызвать коллапс.
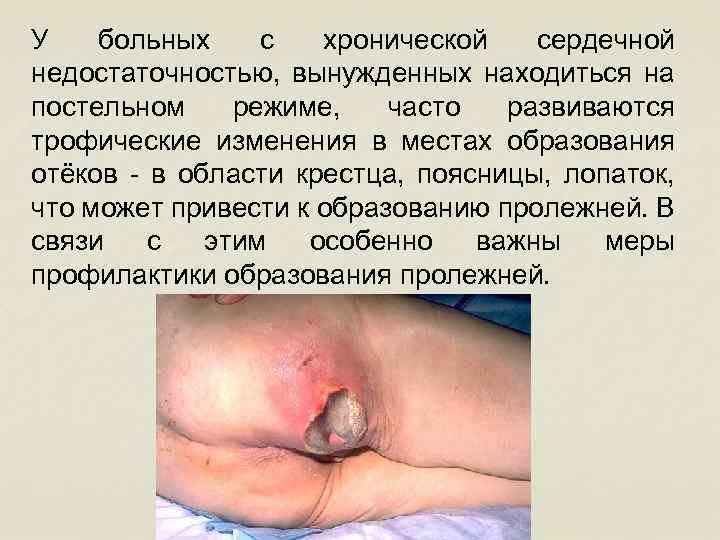
У больных с хронической сердечной недостаточностью, вынужденных находиться на постельном режиме, часто развиваются трофические изменения в местах образования отёков - в области крестца, поясницы, лопаток, что может привести к образованию пролежней. В связи с этим особенно важны меры профилактики образования пролежней.

Диета больных ГБ Диета должна быть полноценной, сбалансированной, содержать достаточное количество белков, жиров, углеводов, витаминов, минеральных солей и микроэлементов. В диете значительно ограничивается поваренная соль, азотистые экстрактивные вещества, а также уменьшается содержание животных жиров и легкоусваиваемых углеводов.

Рацион должен быть обогащен солями калия и магния, витаминами С, Р и группы В, растительными маслами, липотропными веществами (метионин, холин), клеточными оболочками и продуктами моря, содержащими различные минеральные вещества и микроэлементы, в том числе и органический йод, витамины группы В.

n n Напитки - некрепкий чай, кофе некрепкий натуральный с молоком, отвар шиповника, сладкие фруктово-ягодные и овощные соки, квас, минеральные воды - по назначению врача. Хлебные изделия - хлеб бессолевой ржаной и пшеничный, лучше из муки грубого помола, хрустящие хлебцы, сухари, печенье и другие изделия из несдобного теста.

n n Закуски - нежирная ветчина, докторская колбаса, неострый сыр, вымоченная сельдь, винегреты, салаты, овощные диетические консервы, в том числе содержащие продукты моря. Молоко и молочные продукты - молоко и творог, кефир, простокваша, ацидофилин, кумыс, неострые сорта сыра, резко ограничиваются сметана, сливки, мороженое.

n n n Жиры - преимущественно растительные (до 30 г в день), сливочное масло (до 20 г в день). Яйца и яичные блюда - белковые омлеты, цельные яйца (2 -3 штуки в неделю). Супы - преимущественно овощные (борщи, свекольники), крупяные, молочные, фруктовые, разрешается нежирный мясной суп 1 раз в неделю.

n n Блюда из мяса и птицы - мясо нежирных сортов (говядина, телятина, курица, кролик, мозги, печень, постная свинина) в отварном или запеченном (после предварительного отваривания) виде. Блюда из рыбы - нежирная рыба (треска, окунь, навага, карп, щука и др. ) в отварном или запеченном (после отваривания)виде.

n Крупяные и макаронные изделия - различные рассыпчатые и полувязкие каши, пудинги из овсяной, гречневой, рисовой, пшенной круп, из макарон и вермишели, плов.

n Овощи и зелень - винегреты и салаты с растительным маслом из разнообразных овощей (картофель, капуста цветная и белокочанная, тыква, кабачки, помидоры), разрешаются также лук, чеснок, хрен, петрушка, укроп, ограничиваются огурцы, фасоль, горох, бобы, щавель, шпинат, грибы.

n n Фрукты и ягоды – любые. виноград и Ограничивается виноградные соки. Сладкие блюда - крем, желе, кисели, протертые компоты из сладких ягод и фруктов.

Суточное мониторирование ЭКГ. Исследование представляет собой непрерывную регистрацию электрокардиограммы (ЭКГ) в течение 24 часов и более (48, 72 часа). Запись ЭКГ осуществляется при помощи специального портативного регистратора (монитора) небольшого размера и веса (110 грамм), который пациент носит с собой в специальной сумочке.

ПОДГОТОВКА К ДИАГНОСТИКЕ n n Следует объяснить пациенту, что исследование позволяет оценить электрическую активность сердца в течение суток, а также выявить различные нарушения сердечного ритма и проводимости. При выраженном волосяном покрове кожа пациента в местах фиксации электродов выбривается, обрабатывается 75% этиловым спиртом и высушивается сухой салфеткой.
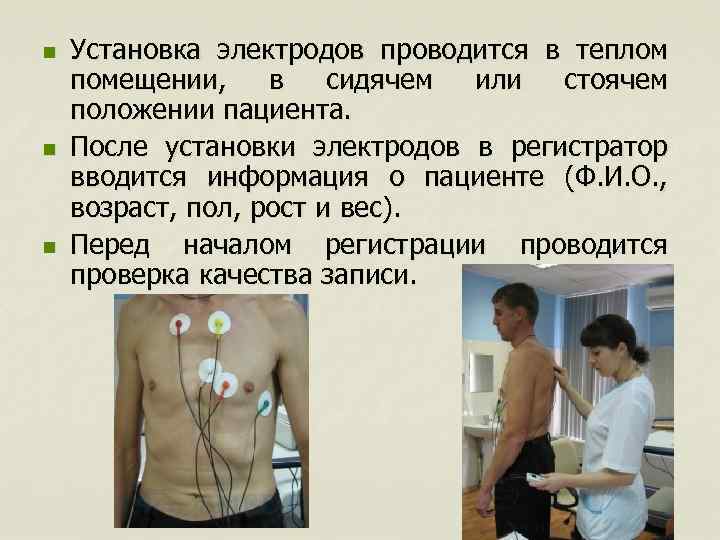
n n n Установка электродов проводится в теплом помещении, в сидячем или стоячем положении пациента. После установки электродов в регистратор вводится информация о пациенте (Ф. И. О. , возраст, пол, рост и вес). Перед началом регистрации проводится проверка качества записи.

От пациента требуется: n Ведение дневника выданного врачом, в который необходимо вносить основные события за сутки: сон, физические и психоэмоциональные нагрузки, прием пищи и лекарственных препаратом. Грамотное ведение дневника пациентом дает возможность врачу правильно трактовать различные выявленные при исследовании изменения ЭКГ.

Пример: у пациента Д. 52 лет, страдающего артериальной гипертензией, в течение суток выявлен единственный эпизод с 20: 30 по 22: 00, когда регистрировалась частая полиморфная желудочковая экстрасистолия (нарушение сердечного ритма). По дневнику в этот период времени пациент занимался тяжелой физической работой. Дана рекомендация обратиться к кардиологу, поскольку возможной причиной возникновения желудочковой экстрасистолии является ишемия миокарда.

n n Во время мониторирования распорядок дня должен быть как можно ближе приближен к обычному режиму. Необходимо следить за электродами и при отсоединении их необходимо приклеить датчик на прежнее место. Необходимо избегать металлодетекторов, находиться рядом с микроволновыми печами, использовать радиопередающие устройства, а также проведение других диагностических процедур (ультразвук, рентген). Использование мобильных телефонов разрешено.

Суточное мониторирование АД Исследование представляет собой регулярную регистрацию АД через определенный интервал времени в течение 24 часов и более (до 48 часов). Измерение АД осуществляется при помощи манжеты, соединенной со специальным портативным регистратором (монитором) небольшого размера и веса (около 200 грамм), который пациент носит с собой в специальной сумочке.

ПОДГОТОВКА К ДИАГНОСТИКЕ n n Следует объяснить пациенту, что исследование позволяет оценить АД в течение суток, выявить нарушения регуляции АД, а также оценить эффективность проводимого лечения. Перед началом исследования необходимо подобрать размер манжеты, подходящей для данного пациента, чтобы не допускать завышения или занижения истинных значений АД.
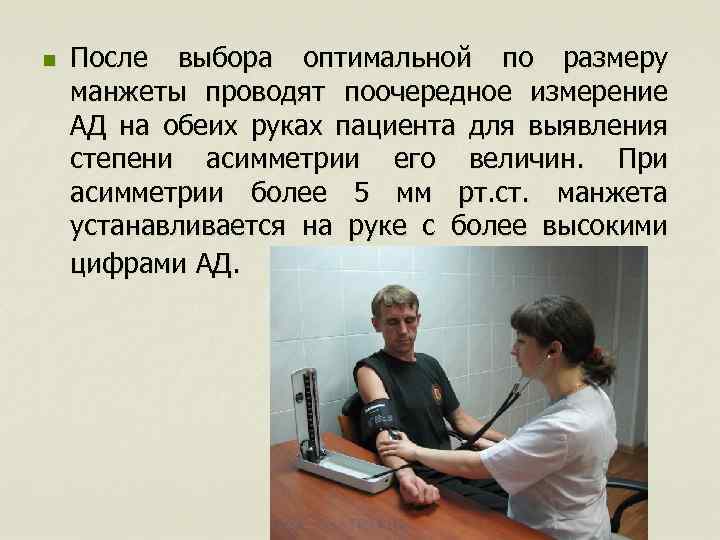
n После выбора оптимальной по размеру манжеты проводят поочередное измерение АД на обеих руках пациента для выявления степени асимметрии его величин. При асимметрии более 5 мм рт. ст. манжета устанавливается на руке с более высокими цифрами АД.

От пациента требуется: n Ведение дневника, выданного врачом, в который необходимо вносить основные события за сутки: сон, физические и психоэмоциональные нагрузки, прием пищи и лекарственных препаратов. Грамотное ведение дневника пациентом дает возможность врачу правильно трактовать выявленные изменения артериального давления.

Пример: у пациентки А. 30 лет за время мониторирования на фоне нормотонического типа АД был выявлен единственный эпизод с 18: 00 по 19: 00, когда регистрировалось умеренное повышение цифр АД выше нормальных значений. По дневнику в этот период времени у пациентки возник неприятный разговор по телефону. Данное повышение цифр АД не следует рассматривать как патологическое, так как оно возникло на фоне психо-эмоциональной нагрузки.

n n n Во время мониторирования распорядок дня должен быть максимально приближен к обычному режиму. При появлении жалоб (головная боль, головокружение, слабость и т. д. ) следует произвести запись в дневнике о характере жалоб, а также о времени начала и конца эпизода. Во время нагнетания и сдувания воздуха в манжете опущенная вдоль туловища рука должна быть неподвижной, а мышцы максимально расслабленны. Если измерение происходит во время движения, необходимо остановиться и подождать конца работы регистратора.
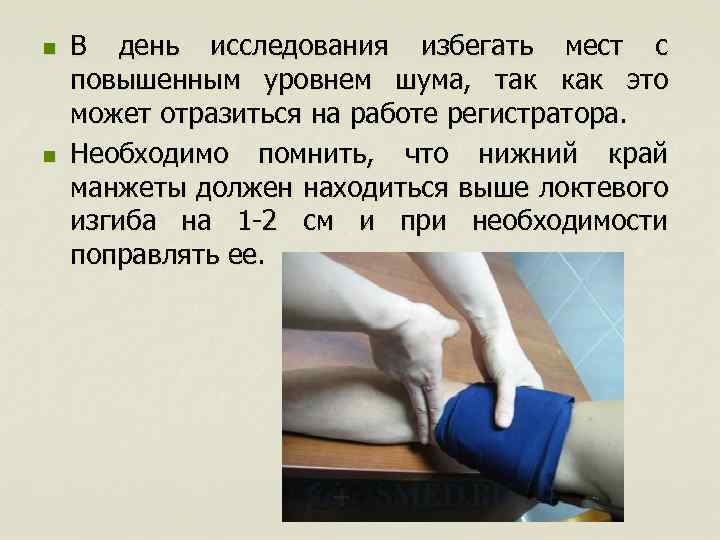
n n В день исследования избегать мест с повышенным уровнем шума, так как это может отразиться на работе регистратора. Необходимо помнить, что нижний край манжеты должен находиться выше локтевого изгиба на 1 -2 см и при необходимости поправлять ее.

Не рекомендуется n n n Самостоятельно отсоединять разъемы прибора во время работы аппарата. Вынимать батарейки из монитора. Механически повреждать или мочить прибор.

Памятка для пациентов с гипертонией Есть 3 направления для коррекции повышенного АД: 1. Само. Контроль Артериального Давления (СКАД). 2. Немедикаментозные методы снижения АД. 3. Медикаментозная терапия (назначается и корректируется только врачом).

Для самоконтроля необходимо: купить тонометр (желательно автоматический, для молодых людей вполне подходят модели на запястье, для пожилых лучше модели с манжетой на плечо); n измерять давление минимум дважды в день (утром после пробуждения и вечером перед сном) на обеих руках, в положении сидя после 5 минут отдыха. Если на одной руке давление стабильно выше - учитывайте цифры именно с этой руки. Полученные данные необходимо записывать в тетрадь. n

Немедикаментозные методы включают в себя: n Отказ от курения. n Нормализация Индекса Массы Тела (снижение массы для людей с избыточным весом). n Снижение потребления алкоголя ниже 30 мл/сут для мужчин и 20 мл/сут для женщин.

n Увеличение физической нагрузки – регулярная аэробная (динамическая) физическая нагрузка по 30 -40 минут не менее 4 раз в неделю (оптимальной кардиологической нагрузкой признана ходьба со скоростью 5 -6 км/ч).

n n Снижение потребления соли до 5 г/сутки. Изменение режима питания с увеличением потребления растительной пищи, увеличением потребления калия, кальция (содержится в молочных продуктах) и магния (содержится в овощах, фруктах, зерновых), а также уменьшением потребления тугоплавких животных жиров (жирных сортов мяса, мясных продуктов (колбас, копченостей), содержащих белый жир, сыров).

Медикаментозная терапия. Подбор препаратов и их доз осуществляет только врач (желательно кардиолог). При тяжелых формах гипертонии принимается одновременно до 4 разных препаратов, при легком течении бывает достаточно одной таблетки в день. Гипертония не излечивается, поэтому нельзя делать перерывы в приеме препаратов, пить их «курсами» .

Целевой уровень АД составляет 140/90 мм ртутного столба, для больных сахарным диабетом – 130/80 мм ртутного столба, а более высокий уровень АД резко увеличивает риск Сердечно-Сосудистых Осложнений.
гипертония.ppt