Эпилепсия.pptx
- Количество слайдов: 46
Эпилепсия



Эпилепсия хронически протекающее заболевание, вызванное поражением центральной нервной системы, проявляющееся различными пароксизмальными состояниями и довольно частыми изменениями личности. При неблагоприятном течении приводит к своеобразному так называемому эпилептическому слабоумию.

Эпилепсия хроническое заболевание головного мозга, характеризующееся спонтанными, повторными непровоцируемыми приступами нарушений двигательных, чувствительных, вегетативных, мыслительных или психических функций, возникающих вследствие чрезмерных нейронных разрядов.

Заболевание может возникнуть в любом возрасте, начиная с самого раннего (несколько месяцев) и заканчивая преклонным, однако преимущественно начало эпилепсии приходится на молодой возраст (до 20 лет). Эпилепсия – довольно распространенная болезнь (по данным разных авторов, эпилепсией страдают от 1 до 5 человек на 1000 населения).

Эпидемиология эпилепсии В мире более 30 млн. больных эпилепсией Распространенность эпилепсии в разных странах - 0, 8 -1, 2 %. 2/3 заболеваемости эпилепсией приходится на детский возраст. В среднем в странах Европы и США заболеваемость эпилепсией составляет около 50 -ти случаев на 100 тыс. населения в год В России 800 тыс. детей и подростков, больных эпилепсией За последние 15 лет количество больных эпилепсией удвоилось В связи с постарением населения прогнозируется рост заболеваемости эпилепсией

Различают наследственную или врожденную и приобретенную эпилепсию Наследственная. Риск повторения болезни у прямого потомства больного эпилепсией в пять раз выше аналогичного показателя в популяции. При эпилепсии у матери он составляет около 8%, а у отца -2, 5%. Приобретённая. Перинатальные, постнатальные повреждения: аноксия (гипоксия) плода, инфекции и интоксикации матери, инфекционные поражения нервной системы плода, травмы живота матери, повреждающие плод, резус- или групповая несовместимость крови плода и матери и другие факторы.

Мозговые инфекции (менингоэнцефалиты, туберкулезный, коревые, коклюшные и другие), травмы черепа; поражения головного мозга, возникающие иногда в связи с вакцинацией, тяжелые формы токсической диспепсии, а также другие общие истощающие заболевания.

Теории данного явления 1. Эпилептического нейрона: повреждение мембраны или метаболизма нейрона приводит к его сверхчувствительности; 2. Эпилептического окружения: нарушение регуляции концентрации экстрацеллюлярных ионов или трансмиттеров либо тех и других приводит к их дисбалансу и повышению нейронной возбудимости; 3. Нейронной популяции: массивная анатомическая и/или функциональная альтерация нейронов, которая вызывает в нервной сети облегчение возбудимости - скорее всего вследствие дефицита ингибирования. В настоящее время к этому можно добавить еще одну концепцию: денервационная сверхчувствительность нейронов,

Эпилептический приступ связан с усиленными и синхронными разрядами группы нейронов коры головного мозга. Совокупность "эпилептических" нейронов образует эпилептический очаг. Эпилептическая активность начинается в эпилептическом очаге и затем в той или иной степени генерализуется. Эпилептический очаг рассматривают как ". . . группу нейронов, вовлеченных в фокальный эпилептический разряд".

Международная классификация эпилепсии и эпилептических синдромов 1. Эпилепсия и эпилептические синдромы, связанные с определенной локализацией эпилептического очага (фокальная, локальная, парциальная эпилепсия): 1. 1. Идиопатическая локально - обусловленная эпилепсия (связанная с возрастными особенностями). 1. 2. Симптоматическая локально обусловленная эпилепсия. 1. 3. Криптогенная локально - обусловленная эпилепсия.

2. Генерализованная эпилепсия и эпилептические синдромы: 2. 1. Идиопатическая генерализованная эпилепсия (связанная с возрастными особенностями). 2. 2. Генерализованная криптогенная или симптоматическая эпилепсия (связанная с возрастными особенностями). 2. 3. Генерализованная симптоматическая эпилепсия и эпилептические синдромы: 2. 3. 1. Генерализованная симптоматическая эпилепсия неспецифической этиологии (связанная с возрастными особенностями). 2. 3. 2. Специфические синдромы.

3. Эпилепсия или эпилептические синдромы, которые не могут быть отнесены к фокальным или генерализованным: 3. 1. Эпилепсия или эпилептические синдромы с генерализованными и фокальными приступами. 3. 2. Эпилепсия или эпилептические синдромы без определенных проявлений, характерных для генерализованных или фокальных приступов. 4. Специальные синдромы: 4. 1. Припадки, связанные с определенной ситуацией. 4. 2. Единичные приступы или эпилептический статус.

Клинические проявления Клиническая картина эпилепсии полиморфна. Своеобразие эпилепсии заключается в пароксизмальности, внезапности проявления большинства ее симптомов. Вместе с тем при эпилепсии, как при всяком длительном заболевании, отмечаются и хронические, постепенно утяжеляющиеся болезненные симптомы.

Все проявления эпилепсии можно объединить следующим образом: 1. Припадки. 2. Так называемые психические эквиваленты припадков (то и другое пароксизмального характера). 3. Изменения личности (длительное, стойкое, прогрессирующее нарушение).

Наиболее характерным симптомом эпилепсии является судорожный припадок, возникающий внезапно, или после предвестников. Нередко припадок начинается с так называемой ауры. Иногда судорожные припадки происходят подряд, один за другим, без прояснения сознания в период между ними. Это патологическое состояние, называется эпилептический статус, является опасным для жизни (набухание и отек мозга, угнетение дыхательного центра, асфиксия) и требует немедленной медицинской помощи.

Наряду с большим судорожным припадком при эпилепсии бывают и так называемые малые припадки. Это кратковременное выключение сознания, чаще всего длящееся несколько секунд, без падения. Обычно оно сопровождается вегетативной реакцией и небольшим судорожным компонентом. Очень близок к малому припадку (многие авторы их не разделяют) другой встречающийся при эпилепсии симптом: абсанс – очень кратковременное выключение сознания, без всякого судорожного компонента.

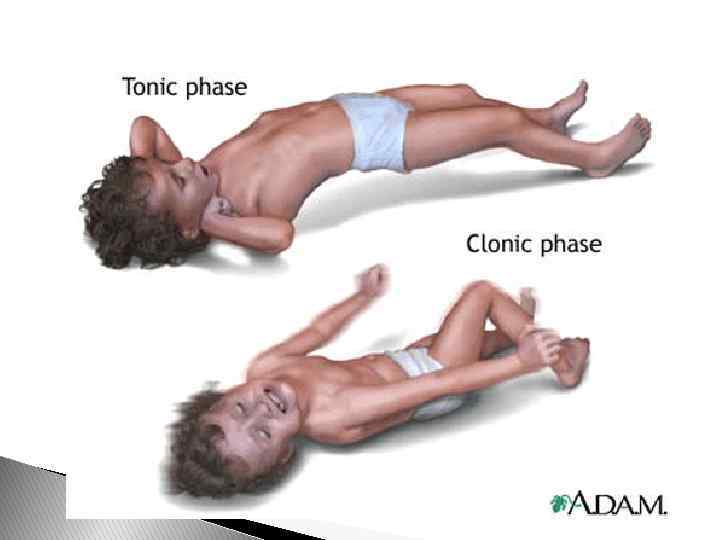
Большой судорожный припадок В развитии большого судорожного припадка различают несколько стадий: предвестников, ауры, фазы тонических и клонических судорог, постприпадочной комы, переходящей в сон. За несколько дней или часов до припадка у части больных наблюдаются предвестники: головная боль, чувство дискомфорта, недомогания, раздражительность, пониженное настроение, снижение работоспособности.

Предвестники За несколько дней или часов до припадка у части больных наблюдаются предвестники: головная боль, чувство дискомфорта, недомогания, раздражительность, пониженное настроение, снижение работоспособности.

Аура это уже начало самого припадка, но сознание еще не выключено, поэтому аура остается в памяти больного. Проявления ауры различны, но у одного и того же больного она всегда одинакова. Аура наблюдается у 38 – 57% больных. Аура может носить галлюцинаторный характер: перед припадком больной видит различные картины, чаще устрашающие: убийства, кровь. Больной может перед припадком слышать голоса, музыку, церковное пение, ощущать неприятные запахи и т. д.

Выделяют висцеросенсорную ауру, при которой ощущение начинается в области желудка: «сжимает, перекатывает» , иногда появляется тошнота, «спазм» поднимается вверх и начинается припадок. Перед припадком могут остро возникать нарушения «схемы тела» и деперсонализационные расстройства. Иногда больные переживают перед припадком состояние необыкновенной ясности восприятия окружающего, подъема, экстаза, блаженства, гармонии во всем мире.

Тоническая фаза Внезапно наступают потеря сознания, тоническое напряжение произвольной мускулатуры, больной падает, как подкошенный, прикусывает язык. При падении он издает своеобразный крик, обусловленный прохождением воздуха через суженную голосовую щель при сдавлении грудной клетки тонической судорогой. Останавливается дыхание, бледность кожных покровов сменяется цианозом, отмечаются непроизвольное мочеиспускание и дефекация. Зрачки на свет не реагируют. Продолжительность тонической фазы не более одной минуты.

Клоническая фаза Появляются различные клонические судороги. Восстанавливается дыхание. Изо рта выделяется пена, часто окрашенная кровью. Длительность этой фазы 2 – 3 мин. Постепенно судороги стихают, и больной погружается в коматозное состояние, переходящее в сон. После припадка может наблюдаться дезориентировка.

Абсанс Различают простые и сложные абсансы. При простыхабсансах происходит кратковременное выключение или помрачение сознания (на 2 -15 секунд) без каких-либо дополнительных проявлений, при этом больной напоминает статую с пустым взглядом. Выполняемое в момент развития припадка действие останавливается, сознание утрачивается, больной застывает в том положении, в котором его застал приступ. Самим больным припадок не осознается, и человек может не знать о нем. Затем так же внезапно действие восстанавливается, но больной при этом теряет связующую нить (не помнит содержания разговора и т. п. ).

При сложном абсансе присоединяются другие симптомы: тоническое мышечное сокращение (закатывание глаз, запрокидывание головы, отклонение туловища назад), автоматические действия (хождение, чмоканье, ощупывание одежды, хрюканье, мычание), утрата тонуса определенной группы мышц (падение головы, расслабление кистей) или всего тела (возникает общее падение). У некоторых больных в состоянии абсанса на протяжении нескольких часов могут отмечаться внешне целенаправленные действия, которые больным не осознаются и о которых после завершения припадка он ничего не помнит.

Простые парциальные (фокальные, джексоновские) припадки. При парциальных припадках чрезмерные нейрональные разряды захватывают не весь мозг, а только какую-то определенную область, преимущественно в коре, что находит отражение в ограниченной распространенности или нерезкой выраженности начальных симптомов. Они характеризуются локальными судорогами в определенных группах мышц, которые могут распространяться и на другие мышечные группы, на фоне ясного сознания больного. Иногда они переходят в генерализованный судорожный припадок, тогда говорят о наличии парциальных припадков с вторичной генерализацией.

Простые парциальные припадки могут быть не только двигательными, но и чувствительными, висцеральновегетативными и с нарушением психических функций. При чувствительных припадках больные ощущают парестезии, онемение, шум, вспышки света или выпадение полей зрения. Висцеральновегетативные припадки проявляются неприятными ощущениями со стороны внутренних органов (болями в области сердца или желудка, внизу живота, прохождением волны жара),

Парциальные припадки с нарушением психических функций могут проявляться возникновением ситуаций «никогда не виденного» , «никогда не слышанного» , «уже виденного» , «уже слышанного» , нарушением мышления ( «застреванием на мысли» , «насильственными мыслями» и др. ), ощущением экстаза) удовольствия, счастья, блаженства или, наоборот, страха и возникновением различных иллюзий.

Эквиваленты припадков В эту группу болезненных симптомов входят приступообразно появляющиеся расстройства настроения и расстройства сознания. Термин «психические эквиваленты» (психические расстройства, возникающие как бы взамен припадка, «равнозначно» ему) не совсем точен, так как эти же расстройства настроения или сознания могут появляться и в связи с припадком – до или после него.

Расстройства настроения. У больных эпилепсией расстройства настроения чаще всего проявляются в приступах дисфории – тоскливо-злобного настроения. В такие периоды больные всем недовольны, придирчивы, мрачны и раздражительны, часто предъявляют различные ипохондрические жалобы, в некоторых случаях формирующиеся даже в бредовые идеи ипохондрического характера. Бредовые идеи в таких случаях появляются приступообразно и существуют столько же, сколько длится период дисфории, от нескольких часов до нескольких дней. Нередко к тоскливо-злобному настроению примешивается страх, порой доминирующий в клинической картине.

Расстройства сознания. Эти нарушения выражаются в приступообразном появлении сумеречного состояния сознания. Сознание больного при этом как бы концентрически суживается, и из всего многообразного внешнего мира он воспринимает только какую-то часть явлений и предметов, главным образом те, которые его эмоционально в данный момент затрагивают. Помимо изменения сознания, у больных появляются также галлюцинации и бредовые идеи. Галлюцинации чаще всего зрительные и слуховые, обычно имеют устрашающий характер.

Больные в сумеречном состоянии сознания бывают очень агрессивными, нападают на окружающих, убивают, насилуют или, наоборот, прячутся, убегают, пытаются покончить с собой. Эмоции больных в сумеречном состоянии сознания чрезвычайно бурны и в основном отрицательного характера: состояния ярости, ужаса, отчаяния. Значительно реже бывают сумеречные состояния сознания с переживаниями восторга, радости, экстаза, с бредовыми идеями величия. Галлюцинации при этом приятны для больного, он слышит «великолепную музыку» , «чарующее пение» и т. д. Сумеречные состояния сознания возникают внезапно, длятся от нескольких минут до нескольких дней и так же внезапно кончаются, причем больной полностью забывает то, что с ним было.

Амбулаторные автоматизмы Больные в состоянии амбулаторного автоматизма, не осмысляя всего того, что вокруг них происходит, уясняют лишь какие-то отдельные моменты, в остальном применяя привычные, ставшие уже автоматизированными действия. Например, больной без всякой цели входит в чужую квартиру, предварительно вытерев ноги и позвонив, или садится в первый встречный транспорт, совершенно не представляя, куда и зачем он едет. Внешне такой больной может произвести впечатление рассеянного, уставшего или слегка подвыпившего человека, а иногда и ничем не обратить на себя внимание. Состояния амбулаторного автоматизма также длятся от нескольких минут до нескольких дней и заканчиваются полной амнезией.

Изменения личности При длительном течении заболевания у больных часто появляются определенные, ранее им не свойственные черты, возникает так называемый эпилептический характер. Своеобразно меняется и мышление больного, при неблагоприятном течении заболевания доходящее до типичного эпилептического слабоумия. Круг интересов больных сужается, они становятся все более эгоистичными. Собственное здоровье, собственные мелочные интересы – вот что все более отчетливо ставится в центр внимания больного.

Внутренняя холодность к окружающим нередко маскируется показной нежностью и любезностью. Больные становятся придирчивыми, мелочными, педантичными, любят поучать, объявляют себя поборниками справедливости, обычно понимая Справедливость очень односторонне. В характере больных появляется своеобразная полюсность, легкий переход от одной крайности к другой. Они то очень приветливы, добродушны, откровенны, порой даже слащавы и навязчиво-льстивы, то необыкновенно злобны и агрессивны. Склонность к внезапно наступающим бурным приступам гневливости вообще составляет одну из самых ярких черт эпилептического характера.

Вместе с тем больным эпилепсией свойственны инертность, малоподвижность эмоциональных реакций, что внешне выражается в злопамятстве, «застревании» на обидах, часто мнимых, мстительности. Типично меняется мышление больных эпилепсией: оно становится вязким, с наклонностью к детализации. Больной обычно оперирует очень небольшим количеством слов, стандартными выражениями. У некоторых больных появляется склонность к уменьшительным словам – «глазоньки» , «рученьки» , «докторочек, миленький, посмотри, как я свою кроваточку убрала» .

Первая помощь ◦ Поддержите руками падающего человека, опустите его на пол. ◦ Присядьте рядом с человеком и придерживайте голову человека, удобнее всего это делать, зажав голову лежащего между своими коленями и придерживая её сверху руками. ◦ Придерживая голову, приготовьте сложенный носовой платок или часть одежды человека. если рот открыт, то можно вставить кусочек этой материи, сложенный в несколько слоев, между зубами, это предотвратит прикусывание языка, щеки или даже повреждение зубов друг об друга во время судорог. ◦ После окончания судорог и расслабления тела, необходимо положить пострадавшего в на бок, это необходимо для предотвращения западения корня языка. Обычно по прошествии десятка минут после приступа, человек полностью приходит в своё нормальное состояние и первая помощь ему больше не нужна.

Общие принципы лечения 1. 2. 3. 4. 5. 6. 7. 8. 9. Лечение эпилепсии следует начинать после повторного приступа. Принцип монотерапии. Антиэпилептические препараты (АЭП) назначаются строго в соответствии с формой эпилепсии и характером приступов. Лечение эпилепсии необходимо начинать с малых доз препарата и постепенно увеличивать дозировки до достижения полного контроля припадков. Терапия должна быть индивидуальной, непрерывной. В случае неэффективности одного препарата, он должен быть постепенно заменен другим АЭП, эффективным при данной форме эпилепсии. При неэффективности одного АЭП нельзя сразу прибавлять к нему второй препарат, то есть переходить на политерапию, не используя всех резервов монотерапии. Постепенная отмена препаратов при достижении контроля над припадками (2 -4 года отсутствия приступов). При необходимости комплексность терапии (этиопатогенетический подход). Преемственность терапии. Улучшение качества жизни.

Лечение эпилепсии направлено на нормализацию электрической активности мозга и прекращение приступов. Противоэпилептические препараты стабилизируют мембрану нервных клеток головного мозга и таким образом повышают порог судорожной готовности и уменьшают электрическую возбудимость. В результате такого воздействия лекарств значительно уменьшается риск возникновения нового эпилептического приступа. А вальпроаты и лакмиктал способны уменьшать и межприступную возбудимость головного мозга, что позволяет дополнительно стабилизировать состояние и предотвратить развитие эпилептической энцефалопатии.

Противоэпилептические препараты – карбамазепин (финлепсин), вальпроаты (депакинхроно), ламиктал, топамакс, габапентин, клоназепам и др. – препарат и его дозы врач подбирает индивидуально В случае вторичной эпилепсии дополнительно проводят лечение основного заболевания Симптоматическое лечение – например, препараты, улучшающие память или уменьшающие депрессию




Эпилепсия.pptx