Эпидемиология, диагностика и профилактика лямблиоза.


Эпидемиология, диагностика и профилактика лямблиоза.
5 декабря 1824(1824 -12 Дата рождения: -05) Летины, Королевство Место рождения: Богемия, Австрийская империя 12 февраля 1895(1895 - Дата смерти: 02 -12) (70 лет) Варшава, Царство Место смерти: Польское, Российская империя Страна: Австро-Венгрия Харьковский университет, Место работы: Варшавский университет Учёное звание: профессор первооткрыватель Известен как: Giardia lamblia
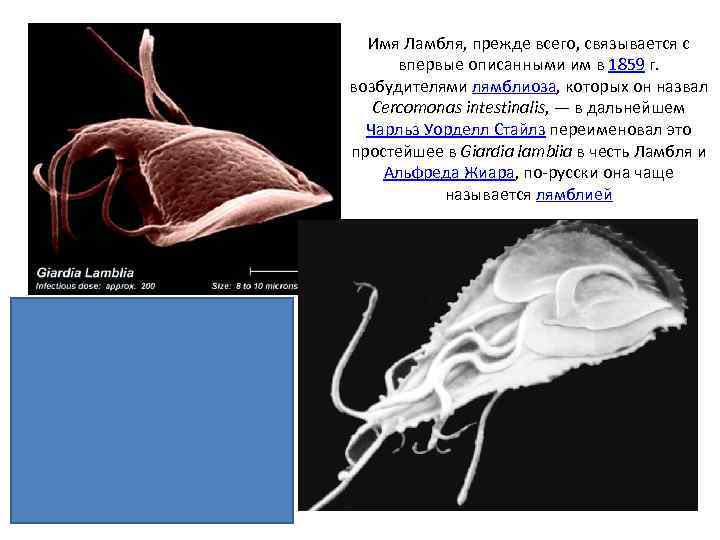
Имя Ламбля, прежде всего, связывается с впервые описанными им в 1859 г. возбудителями лямблиоза, которых он назвал Cercomonas intestinalis, — в дальнейшем Чарльз Уорделл Стайлз переименовал это простейшее в Giardia lamblia в честь Ламбля и Альфреда Жиара, по-русски она чаще называется лямблией
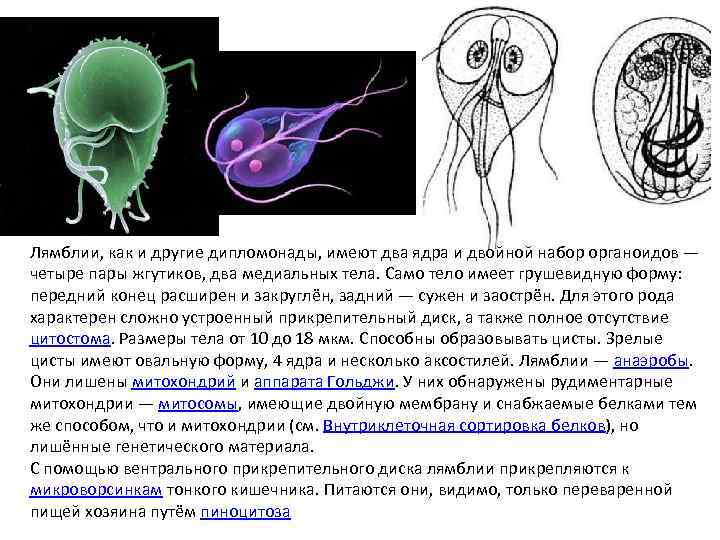
Лямблии, как и другие дипломонады, имеют два ядра и двойной набор органоидов — четыре пары жгутиков, два медиальных тела. Само тело имеет грушевидную форму: передний конец расширен и закруглён, задний — сужен и заострён. Для этого рода характерен сложно устроенный прикрепительный диск, а также полное отсутствие цитостома. Размеры тела от 10 до 18 мкм. Способны образовывать цисты. Зрелые цисты имеют овальную форму, 4 ядра и несколько аксостилей. Лямблии — анаэробы. Они лишены митохондрий и аппарата Гольджи. У них обнаружены рудиментарные митохондрии — митосомы, имеющие двойную мембрану и снабжаемые белками тем же способом, что и митохондрии (см. Внутриклеточная сортировка белков), но лишённые генетического материала. С помощью вентрального прикрепительного диска лямблии прикрепляются к микроворсинкам тонкого кишечника. Питаются они, видимо, только переваренной пищей хозяина путём пиноцитоза

Эпидемиология q Lamblia intestinalis является возбудителем лямблиоза – паразитарного заболевания характеризующееся расстройствами функций пищеварительной системы. q Лямблиоз распространен повсеместно. Заболеваемость лямблиозом колеблется в широких пределах и проявляется как спорадическим, так и эпидемиологическим характером распространения. q Показатели пораженности: ü Средние мировые - от 1 до 50%. ü В странах Африки, Азии и Латинской Америки ежегодно регистрируется около 200 млн. случаев инфекции, ü В России более 100 000 случаев, причем 80% заразившихся – дети. ü У детей, посещающих детские дошкольные учреждения, уровень пораженности лямблиозом достигает 40 – 80 %; ü среди детей младшего школьного возраста лямблиоз регистрируется в 20 – 30%; ü среди студентов высших учебных заведений – в 10 -15%.

L. intestinalis поражает различные виды животных: ü собак, ü кошек, ü кроликов, ü морских свинок и других млекопитающих. q Цистами от человека в эксперименте удавалось заразить крыс, песчанок, морских свинок, собак, енотов. q Заражению не подвержаны крупный рогатый скот, овцы, козы. q Доказана роль бобров как возможного источника заражения человека при водных вспышках лямблиоза. q Насекомые могут способствовать распространению цист лямблий. q Заражающая доза составляет 10 – 100 цист, поэтому достаточно минимального фекального загрязнения факторов передачи для заражения человека. q Средняя продолжительность инвазии у практически здоровых людей составляет 6 -8 месяцев.

q Источником инвазии служит больной человек или, очень редко, животные. q Больной выделяет зрелые инвазионные цисты. ü В одном грамме фекалий может содержаться до 22 млн. цист; ü Период выделения цист у человека начинается в среднем на 9 – 12 -й день после заражения. ü Период выделения цист в среднем составляет 21 день, длительность «немых» промежутков составляет 8 -12 дней. ü Для диагностики лямблиоза необходимо исследовать пробы фекалий 3 -5 раз через 2 -3 дня. q Механизм передачи инвазии – фекально–оральный. q Пути распространения возбудителей: ü контактный; ü пищевой; ü водный; ü анально-оральный при гомосексуальных связях; ü у большинства больных возникает аутоинвазия. q В качестве факторов передачи важную роль играют: полы, ковры, игрушки, туалеты и особенно грязные руки детей и персонала.

q Более высокая частота лямблиоза встречается у детей в возрасте до 9 лет. ü При этом дети, как правило, начинают заражаться лямблиозом с 3 -месячного возраста, а иногда и с 1 месяца. ü Мальчишки поражаются в 2 -3 раза чаще, чем девочки, в возрасте старше 16 лет пораженность женщин уже достоверно превышает пораженность лямблиями мужчин, особенно в возрасте 28 -37 лет и старше. q Группами профессионального риска являются: ü работники детских, школьных учреждений, ассенизационной и ирригационной служб; ü преподаватели начальных классов общеобразовательных школ; ü младший медицинский персонал детских больниц и поликлиник; ü дети интернатов, домов ребенка; ü больные психиатрических отделений; ü работники зоопарков. q В эпидемиологии лямблиоза существенную роль играют такие предрасполагающие факторы к заболеванию, как: ü белковое голодание, ü гиперхлоргидрия, ü иммунодефицитные состояния, ü наркомания; ü ряд паразитарных глистных заболеваний: описторхоз, аскаридоз, энтеробиоз и др.

q Описано большое число вспышек лямблиоза, связанных с водным путем распространения инвазии. q Известны случаи заражения в бассейнах, через воду открытых водоемов и водопроводной сети. q В настоящее время лямблиоз во многих странах рассматривается как одно из основных кишечных заболеваний, которые передаются с питьевой водой. q Жизнеспособные цисты лямблий неоднократно обнаруживались в водопроводной воде летом в ряде городов Среднего Урала: Екатеринбурге, Нижнем Тагиле, Верхней Салде и др. q Во время водных вспышек инфицированными оказываются лица всех возрастов. Риск заражения лямблиозом у лиц, употребляющих воду для питья и хозяйсвенно-бытовых целей из колодцев, частных водоисточников и открытых водоемов, в 2 раза выше, чем у тех, кто пользуется водопроводной водой.

q Пищевые вспышки возникают значительно реже. q При описанных пищевых вспышках факторами передачи послужили: ü овощные салаты; ü пудинги с подливом; ü овощи и фрукты, вымытые в водопроводной воде из открытого водоема; ü некачественная кулинарная обработка некоторых пищевых продуктов. q В эндемичных по лямблиозу районах при высокой пораженности детей, особенно дошкольного и раннего школьного возрастов, сравнительно невысокую пораженность взрослых можно объяснить тем, что у последних развивается определенный иммунитет, за исключением лиц пожилого возраста с выраженной возрастной патологией со стороны пищеварительного тракта. Особенно это касается женщин в возрасте 55 -60 лет.

Резистентность лямблий q В окружающей среде цисты лямблий выживают достаточно долго. q Оптимальными являются температура 2 -С и относительная влажность воздуха 80 -100%. q В песчаной почве цисты лямблий остаются жизнеспособными 9 -12 суток, в черноземе 9 -45 суток. В водопроводной воде выживают в течение 35 -86 дней, особенно благоприятна для них вода с температурой от 4 до 2 С. q Кипячение быстро ведет к гибели лямблий. q Замораживание до 13 -15 град. С снижает их жизнеспособность, но не более чем на 1% случаев. q Высушивание в течение 24 часов приводит их к полной гибели. q В сточной воде даже после ее очистки и обеззараживания выживают в течение 112 -123 дней. В молочных продуктах от 8 до 112 дней. На твердых предметах – до 20 суток, на продуктах питания, особенно при высокой влажности, выживают очень длительное время.

Лабораторная диагностика q Диагностика лямблиоза должна быть комплексной и основываться на данных эпидемиологического анамнеза, клиники заболевания и лабораторных исследований.

Методика подготовки больного перед исследованием фекалий на лямблиоз: ü На 7 -10 дней исключить жирную, острую пищу, ограничить прием сахара, исключить прием антибиотиков, противопаразитарных и гормональных препаратов; ü Добиться, если имеются запоры, нормализации стула путем приема изюмной воды или легкого солевого слабительного; ü Тюбажи с минеральной водой: Смирновская, Славяновская, Джермурк, Нарзан или раствором 40%-ной глюкозы, или 25%-ным раствором сернокислой магнезии через день, до 5 раз; ü Отвар желчегонных трав: кукурузные рыльца, бессмертник, тысячелистник по 30 мл х 3 раза в день за 30 -40 мин до приема пищи в течение 10 дней, а затем утром сдать свежую порцию фекалий в чистой баночке для исследования из последней порции (кал из содержимого тонкого кишечника), наиболее жидкие части. ü Промежуток времени между забором фекалий и исследованием не должен превышать 10 -15 минут.

q Если фекалии оформленные, то в нативном мазке при микроскопии обнаруживаются цисты. Параллельно просматривают мазок, окрашенный раствором Люголя. q В свежевыделенных жидких испражнениях и материале, полученном при дуоденальном зондировании, можно обнаружить подвижные вегетативные формы. q Для достоверного диагноза достаточно обнаружить цисты в фекалиях, в связи с чем отпадает необходимость срочного исследования обязательно свежевыделенных испражнений и дуоденального зондирования с целью нахождения вегетативных стадий. q Однако в ряде случаев сочетание методов копроскопии и дуоденального зондирования повышает частоту выделения лямблиоза. q При слабой инвазии применяют методы обогащения (эфир-формалиновый и эфир-уксусный). q Выделение фекалий может происходить нерегулярно, что требует многократных исследований. q Следует отметить, что широкое распространение лямблий (носительство) нередко вводит в заблуждение и вызывает гипердиагностику лямблиоза. Поэтому при наличии клинической картины поражения желудочно-кишечного тракта или желчных путей необходимо исключить возможные причины заболевания, например, провести бактериологическое исследование.

Иммунологические методы q Применяется метод выявления специфических антител в образцах фекалий при иммуноферментном анализе. Преимуществом метода является возможность определения инфицированности даже при отсутствии цист лямблий в фекалиях. q Специфические антитела в сыворотке крови выявляются в реакции непрямой иммунофлюоресценции, при ИФА и иммуноблоттинге. Определение иммуноглобулинов позволяет не только диагностировать инфекцию, но и определить сроки заражения. Значимость этих методов высока, но практическое применение пока ограничено. q Специфические противолямблиозные антитела могут быть обнаружены в слюне больных. Их появление обусловлено стимуляцией лимфоидного аппарата слюнных желез антигенами лямблий, попавшими в циркуляцию, а также антигенами, сенсибилизированными лимфоидными клетками кишечника с последующей миграцией антител в слюнные железы. Процент обнаружения диагностических антител в слюне выше, чем сывороточных.

Профилактика лямблиоза Профилактика гельминтозов – задача не только медицинских работников, но и общества в целом. • Профилактику лямблиоза подразделяют на социальную и медицинскую, а последнюю – на первичную и вторичную. • Основу первичной профилактики, направленной на здоровых и практически здоровых людей, составляют санитарно-гигиенические, поведенческие и функционально-биологические принципы, • Основу вторичной – лечебно-оздоровительные мероприятия в отношении здоровых людей (формирование групп риска, их профилактические осмотры) и выявление больных (лечение, реабилитация).

Ведущей стратегией профилактики лямблиоза является: q Организация комплексных оздоровительных мероприятий в детских дошкольных учреждениях, домах ребенка, психиатрических больницах; q Повышение уровня личной гигиены у населения всех возрастных групп; q Обеспечение качественной питьевой водой как жителей городов, так и сельского населения; q Оказание индивидуальной медицинской помощи больным, носителям и лицам, контактным с ними; q Широкая санитарно-просветительская работа среди населения, особенно школьников, студентов и различных профессиональных групп.

q Проведение санитарно-гигиенических мероприятий в детских учреждениях во многих случаях приводит к значительному снижению пораженности лямблиозом в этих коллективах за сравнительно короткий срок. q Санация больных и носителей в детских учреждениях дает быстрый и достаточно устойчивый эффект, если одновременно проводятся оздоровительные мероприятия по показаниям в семьях и домашних очагах инвазии. q Учитывая высокую резистентность цист лямблий к хлорсодержащим препаратам, можно рекомендовать применение 3 -5%-ного раствора лизола и фенола, 2 -3%-ный водный раствор метасиликата натрия, кипячение отдельных вещей (нательного, постельного белья). Особое внимание обращается на чистоту рук детей и обслуживающего персонала. q Следует обратить внимание на качество кулинарной и термической обработки пищевых продуктов в детских коллективах, больницах и на предприятиях общественного питания. Следует тщательно мыть овощи, используемые для приготовления салатов, не брать для этих целей воду из открытых водоемов, тщательно мыть руки после контакта с домашними животными, особенно кошками и собаками.

q Наиболее эффективным способ профилактики водного пути распространения лямблиоза является кипячение воды, употребляемой для питья и бытовых целей, использование высокоэффективных фильтров для дополнительной очистки воды. Нельзя использовать для питья и бытовых целей без кипячения воду из открытых водоемов. В открытые водоемы цисты лямблий попадают с фекально- хозяйственными сточными, паводковыми и ливневыми водами. В неочищенных сточных водах концентрация цист лямблий достигает 2000 – 8500 экземпляров на 400 г воды. Даже очищенные канализационные стоки содержат от 500 до 2000 цист. В воде открытых водоемов, особенно в летний период, в районе рекрационных зон (пляжей) цисты обнаруживаются в 45% взятых проб в водоемах, не используемых для рекрационных целей – в 10 -16% проб.

q Охрана водоемов от загрязнения хозяйственными водами является одним из важнейших мероприятий по профилактике лямблиоза. q Гарантией очистки водопроводной воды является ее не хлорирование, а осаждение (коагуляция) и эффективное фильтрование через биофильтры. При некачественном проведении этих методов обработки воды цисты могут проникать в систему водопровода, то есть воду, используемую для питья населением. q Не следует забывать, что возможным дополнительным резервуаром лямблий могут служить и домашние животные.

q Санитарное просвещение должно проводиться систематически, дифференцированно по группам населения в комплексе с профилактикой лямблиоза и всех кишечных заболеваний как инфекционной, так и неинфекционной природы, с учетом того, что многие заболевания, особенно пищеварительного тракта, являются разрешающим фактором для заражения и трансформации инвазии нередко в тяжелое и длительное заболевание. q До сведения населения необходимо доводить весь комплекс противоэпидемических и профилактических мероприятий.

Эпидемиология, диагностика и профилактика описторхоза

Эпидемиология q Описторхоз – пероральный биогельминтоз q Окончательные хозяева паразитов – человек, кошки, лисы, собаки, песцы, выделяющие с фекалиями яйца гельминтов. q Источником инвазии является больной человек, реже – домашние и дикие плотоядные животные. В связи с возможностью циркуляции описторхиса в природе без участия человека, роль окончательных хозяев играют дикие животные, описторхоз относят к природно-очаговым болезням. q Промежуточные хозяева – пресноводные моллюски – Bithynia laechi , дополнительные хозяева – карповые рыбы.

q Заражение человека происходит при употреблении в пищу сырой (строганина) или недостаточно проваренной (прожаренной, просоленной) рыбы карповых пород, пораженной метацеркариями. Особенно опасно употребление рыбы из пресных водоемов с медленным течением – излюбленных мест обитания моллюска. Очаги инвазии в таких местах формируются при условии их загрязнения фекалиями из населенных пунктов или с судов, или диких животных. q Восприимчивость к инвазии всеобщая, более яркая картина наблюдается у приезжих в эндемичный очаг людей. q Уровень поражения населения описторхозом классифицируется как очаги низкой (до 10%), средней (от 10 до 35%) и высокой (свыше 35%) степени инвазированнности.

q Различную степень пораженности населения можно объяснить неодинаковыми способами приготовления пищи из рыбы, использование в рационе ассортимента эпидемиологически опасных рыбных блюд, а также степенью ее инвазированности. q В очагах инвазированность описторхисами регистрируется с одно – трехлетнего возраста, достигая максимума к 14 -15 годам, остается на этом уровне до возраста 50 – 60 лет, после чего процент инвазированых несколько снижается. q Отмечается быстрая вовлекаемость приезжего населения в эпидемиологический процесс. q Установлено, что у зараженных описторхисами людей, проживающих постоянно на территории вновь выявленных очагов, в одном грамме фекалий обнаруживается от10 до 2250 жизнеспособных яиц данного вида гельминта. q У жителей Украины, выезжавших в Сургут Тюменской области на временные работы, обнаруживается в 1 грамме фекалий от 625 до 6670 яиц описторхиса, что в 8 – 15 раз превышает интенсивность выделения яиц гельминта у населения в местных очагах

q В 1 кг содержимого надворных туалетов, расположенных на территории детских дошкольных учреждений, в которых зараженность описторхисами детей составляет 18, 5%, содержится в среднем 1300 жизнеспособных яиц описторхиса, а при наличии этой инвазии только у взрослого населения (до 4, 9% от числа обследованных) – 584. Отмечается, что в эндемичных по описторхозу зонах почва загрязнена яйцами описторхисов в 6 – 38 раз чаще, чем за пределами. q Известно, что яйца описторхисов, попавшие в водоемы в мае, выживают в них весь весеннее-летне-осенний период года. К моменту ледостава они сохраняют значительную жизнеспособность, выживают до весны и июля следующего года, а яйца, попавшие в водоемы в сентябре и октябре, выживают весь период активности моллюсков в следующем году. q Наиболее интенсивные очаги описторхоза существуют в бассейнах Иртыша, Оби, Камы, Волги, Дона, в реках Западной Сибири, в Казахстане.

ПРОФИЛАКТИКА И МЕРЫ БОРЬБЫ С ОПИСТОРХОЗОМ q Личная профилактика сводится к необходимости правильной обработки употребляемой в пищу рыбы. q Специальные исследования показали, что горячее копчение полностью убивает метацеркарий, при засолке они гибнут через 3, 5 суток, к замораживанию же метацеркарии довольно устойчивы. Выдерживание мелкой рыбы при температуре до - 1 q убивает метацеркарий только через 4 – 5 суток, а в крупной рыбе метацеркарии остаются живыми в течение 2 – 3 недель.

q Общественная профилактика должна состоять в охране водоемов от загрязнения фекалиями (т. к. человек может чрезвычайно длительно до 30 лет быть носителем паразита и выделять с фекалиями яйца описторхиса). q Планы местных органов здравоохранения должны предусматривать мероприятия по выявлению и лечению больных описторхозом. q Копрологическому обследованию на описторхоз в его очагах должны подвергаться в первую очередь члены рыболовецких хозяйств, работники рыбоперерабатывющих пунктов, водного транспорта, а также лица, проживающие в прибрежной зоне, любители рыбной ловли или члены семьи рыбака.

q. Санитарное просвещение: население должно быть осведомлено об имеющихся водоемах с зараженной рыбой, о соблюдении правил личной гигиены и общественной профилактики, о технологических приемах приготовления рыбы, гарантирующих безопасность.

Лабораторная диагностика q Диагноз описторхоз может быть поставлен на основе комплексного клинико-лабораторного обследования. q Основное значение придается паразитологическому диагнозу, базирующемуся на данных исследования фекалий и дуоденального содержимого

q Исследование дуоденального содержимого проводят после центрифугирования. В дуоденальном содержимом, особенно при слабой инвазии, концентрация яиц может быть большей, чем в фекалиях. Следует учесть, что обнаружение яиц возможно не ранее чем через месяц после заражения (срок начала откладки яиц гельминтом). q Исследование фекалий проводят трехкратно с интервалом 3 – 5 дней методами копроовоскопии: мазок по Като (при длительном до 15 минут просмотре препаратов), флотационные методы (Горячева, эфир-формалиновый и эфир-уксусный).

Методика подготовки больного перед исследованием фекалий q На 7 -10 дней исключить жирную, острую пищу. q Тюбажи с минеральной водой или 40%-ной глюкозой, или 25%-ным раствором сернокислой магнезии через день, до 5 раз. q Отвар желчегонных трав: кукурузные рыльца, бессмертник, тысячелистник по 30 мл – 3 раза в день за 30 -40 минут до приема пищи в течение 10 дней. q Утром сдать свежую порцию фекалий в чистой баночке для исследования.

q Косвенным признаком описторхоза уже в ранней фазе болезни (когда яйца описторхисов еще в фекалиях не обнаруживаются) служит эозинофилия крови. q Разработаны серологические методы диагностики описторхоза: РНГА, РЭМА, ИФА. Однако, все эти методы играют роль скрининга и в большинстве случаев требуют копроовоскопического подтверждения. q Существенное значение имеют эпидемические данные (проживание в эндемичной по описторхозу зоне, частое употребление в пищу рыбных блюд – карповых пород) q Контрольные анализы для оценки эффективности лечения проводят не ранее чем через 3 -4 месяца, т. к. по окончании лечения яйца описторхов выделяются в течение длительного времени.

конец
лямблии.ppt
- Количество слайдов: 34

