СпиринНН-Ярославль-ОбщийРС.ppt
- Количество слайдов: 167
 Эпидемиология, диагностика и дифференциальная диагностика рассеянного склероза Н. Н. Спирин
Эпидемиология, диагностика и дифференциальная диагностика рассеянного склероза Н. Н. Спирин
 Рассеянный склероз (PC) хроническое прогрессирующее заболевание нервной системы, протекающее с обострениями и ремиссиями или неуклонно прогредиентно, с множественными очагами поражения, преимущественно в центральной нервной системе
Рассеянный склероз (PC) хроническое прогрессирующее заболевание нервной системы, протекающее с обострениями и ремиссиями или неуклонно прогредиентно, с множественными очагами поражения, преимущественно в центральной нервной системе
 В последнее время наблюдается увеличение числа случаев РС во многих странах, что связано не только с улучшением его диагностики, но и с реальным ростом заболеваемости. Россия относится к зоне со средней распространенностью заболевания, в большинстве регионов РФ условный показатель распространенности составляет от 35 до 70 случаев на 100 тыс. населения, примерная численность пациентов, страдающих РС, составляет около 150 000 человек.
В последнее время наблюдается увеличение числа случаев РС во многих странах, что связано не только с улучшением его диагностики, но и с реальным ростом заболеваемости. Россия относится к зоне со средней распространенностью заболевания, в большинстве регионов РФ условный показатель распространенности составляет от 35 до 70 случаев на 100 тыс. населения, примерная численность пациентов, страдающих РС, составляет около 150 000 человек.
 Современные аспекты эпидемиологии РС 1. Расширение географии РС и сглаживание градиентов «юг-север» и «восток-запад» 2. Появление РС в этнических группах, ранее свободных от данного заболевания 3. Появление зон с эспоненциальным ростом заболеваемости
Современные аспекты эпидемиологии РС 1. Расширение географии РС и сглаживание градиентов «юг-север» и «восток-запад» 2. Появление РС в этнических группах, ранее свободных от данного заболевания 3. Появление зон с эспоненциальным ростом заболеваемости
 Эпидемиология РС на примере крупного промышленного города (Ярославль) Н. Н. Спирин, Д. А. Качура, А. Н. Бойко
Эпидемиология РС на примере крупного промышленного города (Ярославль) Н. Н. Спирин, Д. А. Качура, А. Н. Бойко
 На данный момент времени в исследуемой группе 257 больных РС – 155 женщин, 102 мужчины (1, 51: 1). Распространенность рассеянного склероза на территории города Ярославля в настоящее время составляет 42, 6 на 100 000 населения. По имеющимся данным Ярославль соответствует зоне со средним риском развития рассеянного склероза.
На данный момент времени в исследуемой группе 257 больных РС – 155 женщин, 102 мужчины (1, 51: 1). Распространенность рассеянного склероза на территории города Ярославля в настоящее время составляет 42, 6 на 100 000 населения. По имеющимся данным Ярославль соответствует зоне со средним риском развития рассеянного склероза.
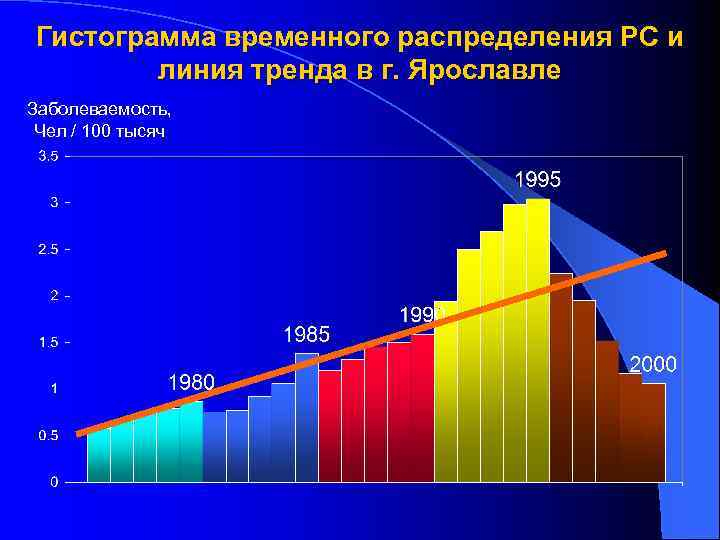 Гистограмма временного распределения РС и линия тренда в г. Ярославле Заболеваемость, Чел / 100 тысяч
Гистограмма временного распределения РС и линия тренда в г. Ярославле Заболеваемость, Чел / 100 тысяч
 За период времени с 1975 до 2000 года отмечен отчетливый рост показателей заболеваемости РС. Минимальные значения показателей заболеваемости регистрировались в 1975 году – 0, 51 человек на 100 тысяч населения. Максимальный показатель был зарегистрирован в 1994 году и составил 3, 08 человек на 100 тысяч населения.
За период времени с 1975 до 2000 года отмечен отчетливый рост показателей заболеваемости РС. Минимальные значения показателей заболеваемости регистрировались в 1975 году – 0, 51 человек на 100 тысяч населения. Максимальный показатель был зарегистрирован в 1994 году и составил 3, 08 человек на 100 тысяч населения.
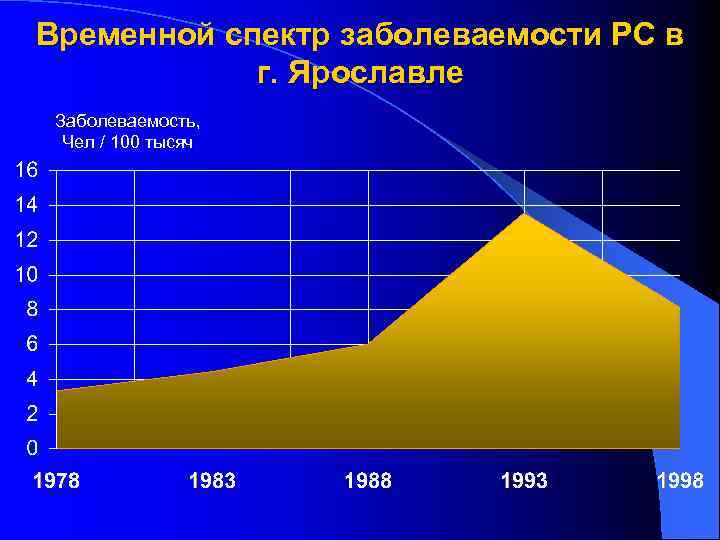 Временной спектр заболеваемости РС в г. Ярославле Заболеваемость, Чел / 100 тысяч
Временной спектр заболеваемости РС в г. Ярославле Заболеваемость, Чел / 100 тысяч
 Характеристика по полу больных РС в г. Ярославле
Характеристика по полу больных РС в г. Ярославле
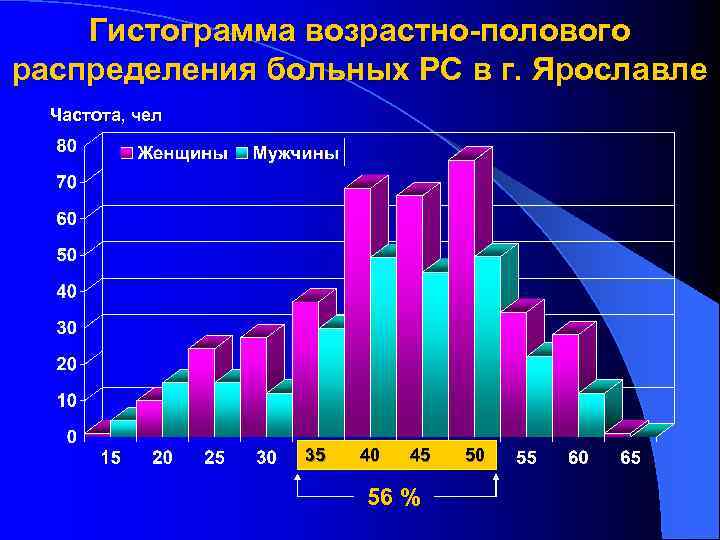 Гистограмма возрастно-полового распределения больных РС в г. Ярославле Частота, чел 35 40 45 56 % 50
Гистограмма возрастно-полового распределения больных РС в г. Ярославле Частота, чел 35 40 45 56 % 50
 Гистограмма распределения больных РС в зависимости от возраста дебюта В 62 % случаев возраст дебюта находился в интервале от 13 до 33 лет Частота, чел 15 20 25 30 35 40 45 50 лет
Гистограмма распределения больных РС в зависимости от возраста дебюта В 62 % случаев возраст дебюта находился в интервале от 13 до 33 лет Частота, чел 15 20 25 30 35 40 45 50 лет
 Установлена значимость возраста дебюта для прогнозирования скорости прогрессирования РС. При увеличении возраста дебюта наблюдалась более высокая скорость прогрессирования заболевания (r=0, 3; p<0, 01).
Установлена значимость возраста дебюта для прогнозирования скорости прогрессирования РС. При увеличении возраста дебюта наблюдалась более высокая скорость прогрессирования заболевания (r=0, 3; p<0, 01).
 Показана корреляция между возрастом дебюта и временем достижения EDSS-3 и EDSS-6. Более раннее начало РС характеризуется более длительным временем достижения EDSS-3 (r=-0, 46; p<0, 01) и EDSS-6 (r=-0, 6; p<0, 01).
Показана корреляция между возрастом дебюта и временем достижения EDSS-3 и EDSS-6. Более раннее начало РС характеризуется более длительным временем достижения EDSS-3 (r=-0, 46; p<0, 01) и EDSS-6 (r=-0, 6; p<0, 01).
 Факторы, провоцирующие развитие или обострение РС, %
Факторы, провоцирующие развитие или обострение РС, %
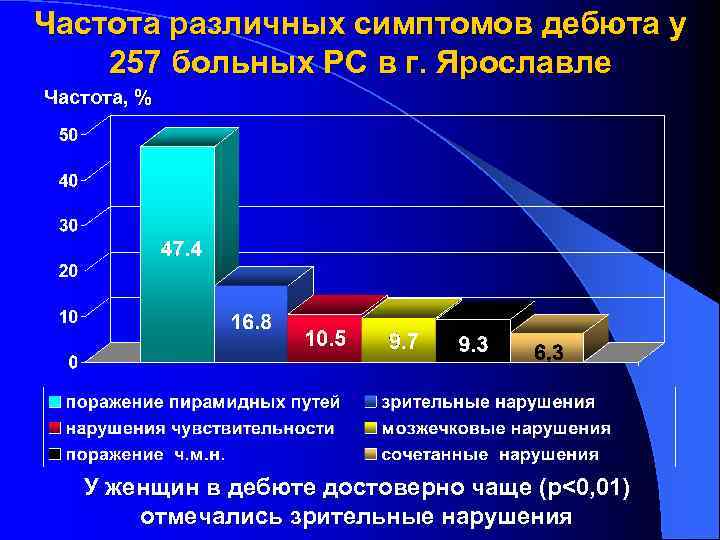 Частота различных симптомов дебюта у 257 больных РС в г. Ярославле Частота, % У женщин в дебюте достоверно чаще (p<0, 01) отмечались зрительные нарушения
Частота различных симптомов дебюта у 257 больных РС в г. Ярославле Частота, % У женщин в дебюте достоверно чаще (p<0, 01) отмечались зрительные нарушения
 Ремиттирующий тип течения РС ассоциировался с наличием зрительных нарушений – ретробульбарного неврита (t=2, 80; p<0, 01) и поражением черепных нервов в дебюте (t=2, 00; p<0, 05), что позволяет рассматривать данные варианты дебюта в качестве маркера возможного последующего ремиттирующего течения заболевания
Ремиттирующий тип течения РС ассоциировался с наличием зрительных нарушений – ретробульбарного неврита (t=2, 80; p<0, 01) и поражением черепных нервов в дебюте (t=2, 00; p<0, 05), что позволяет рассматривать данные варианты дебюта в качестве маркера возможного последующего ремиттирующего течения заболевания
 Первично-прогредиентное течение РС ассоциировалось с полисимптомным дебютом (t=2, 30; p<0, 05), что позволяет рассматривать данный вариант дебюта в качестве маркера возможного первично-прогредиентного течения заболевания
Первично-прогредиентное течение РС ассоциировалось с полисимптомным дебютом (t=2, 30; p<0, 05), что позволяет рассматривать данный вариант дебюта в качестве маркера возможного первично-прогредиентного течения заболевания
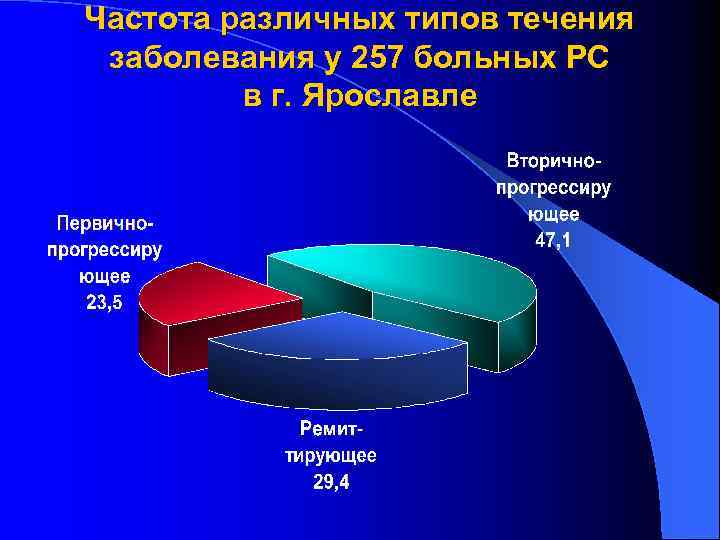 Частота различных типов течения заболевания у 257 больных РС в г. Ярославле
Частота различных типов течения заболевания у 257 больных РС в г. Ярославле
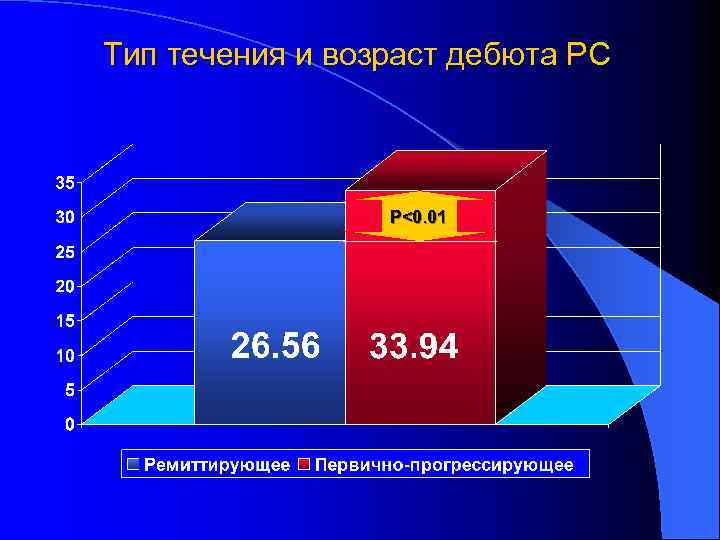 Тип течения и возраст дебюта РС P<0. 01
Тип течения и возраст дебюта РС P<0. 01
 Тип течения и скорость прогрессирования РС (балл EDSS/год) P<0. 01
Тип течения и скорость прогрессирования РС (балл EDSS/год) P<0. 01
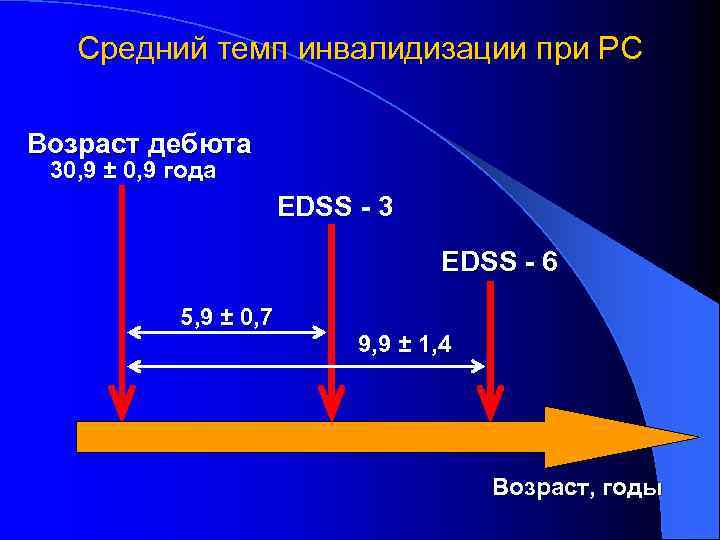 Средний темп инвалидизации при РС Возраст дебюта 30, 9 ± 0, 9 года EDSS - 3 EDSS - 6 5, 9 ± 0, 7 9, 9 ± 1, 4 Возраст, годы
Средний темп инвалидизации при РС Возраст дебюта 30, 9 ± 0, 9 года EDSS - 3 EDSS - 6 5, 9 ± 0, 7 9, 9 ± 1, 4 Возраст, годы
 Выявлена зависимость между длительностью 1 ремиссии и временем достижения уровня инвалидизации по шкале EDSS в 3 и 6 баллов. Более короткая первая ремиссия коррелировала с более быстрым достижением уровня EDSS-3 и, особенно, EDSS-6 (r=0, 4; p<0, 01).
Выявлена зависимость между длительностью 1 ремиссии и временем достижения уровня инвалидизации по шкале EDSS в 3 и 6 баллов. Более короткая первая ремиссия коррелировала с более быстрым достижением уровня EDSS-3 и, особенно, EDSS-6 (r=0, 4; p<0, 01).
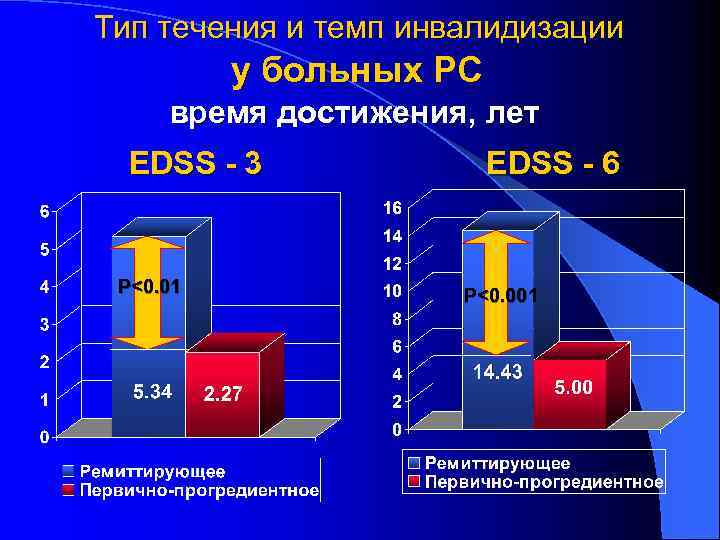 Тип течения и темп инвалидизации у больных РС время достижения, лет EDSS - 3 P<0. 01 EDSS - 6 P<0. 001
Тип течения и темп инвалидизации у больных РС время достижения, лет EDSS - 3 P<0. 01 EDSS - 6 P<0. 001
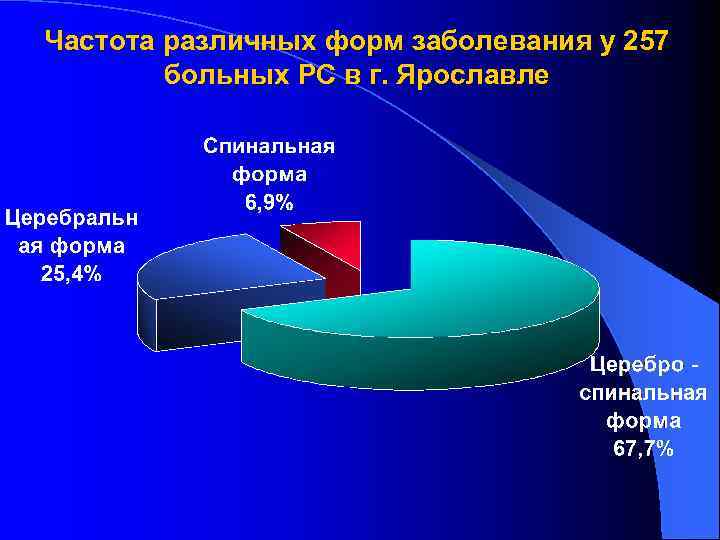 Частота различных форм заболевания у 257 больных РС в г. Ярославле
Частота различных форм заболевания у 257 больных РС в г. Ярославле
 По результатам эпидемиологического анкетирования выявлено, что факторами риска развития РС в популяции г. Ярославля являются: Возникновение хронических тонзиллитов в возрасте до 15 лет Второй порядковый номер ребенка при рождении
По результатам эпидемиологического анкетирования выявлено, что факторами риска развития РС в популяции г. Ярославля являются: Возникновение хронических тонзиллитов в возрасте до 15 лет Второй порядковый номер ребенка при рождении
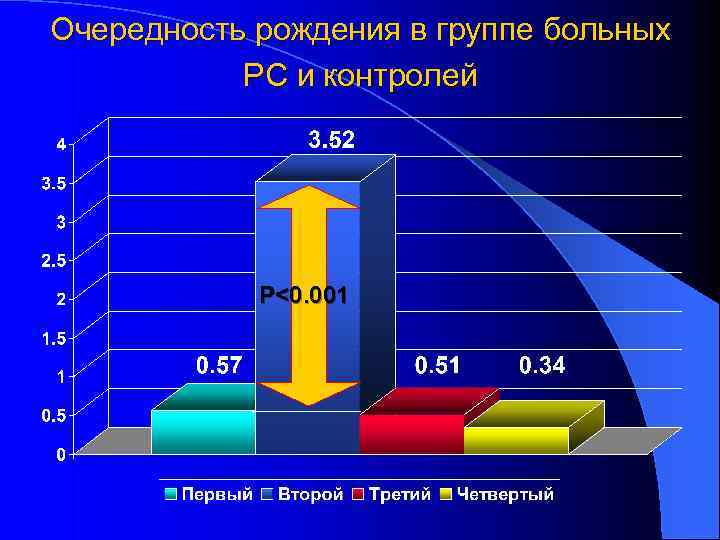 Очередность рождения в группе больных РС и контролей P<0. 001
Очередность рождения в группе больных РС и контролей P<0. 001
 Экологическая ситуация в г. Ярославле и основные эпидемиологические показатели РС Создана экологическая карта города, оценивающая загрязненность почвы, снежного покрова, водных источников и воздушной среды Для суммарной оценки экологической ситуации использована формула расчета суммарного показателя загрязнения (СПЗ): СПЗ = ( С i ан / С i ф ) – ( n – 1 ) , где С i ан - аномальная концентрация i – го компонента С i ф - фоновая концентрация i –го компонента n – число слагаемых
Экологическая ситуация в г. Ярославле и основные эпидемиологические показатели РС Создана экологическая карта города, оценивающая загрязненность почвы, снежного покрова, водных источников и воздушной среды Для суммарной оценки экологической ситуации использована формула расчета суммарного показателя загрязнения (СПЗ): СПЗ = ( С i ан / С i ф ) – ( n – 1 ) , где С i ан - аномальная концентрация i – го компонента С i ф - фоновая концентрация i –го компонента n – число слагаемых
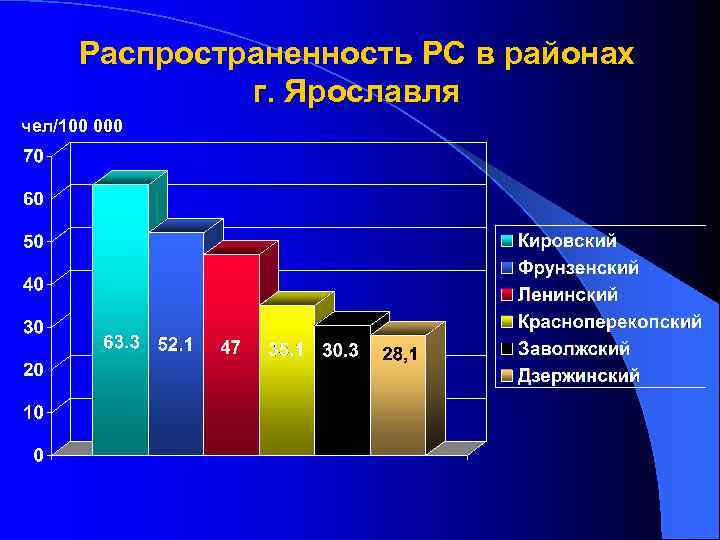 Распространенность РС в районах г. Ярославля чел/100 000
Распространенность РС в районах г. Ярославля чел/100 000
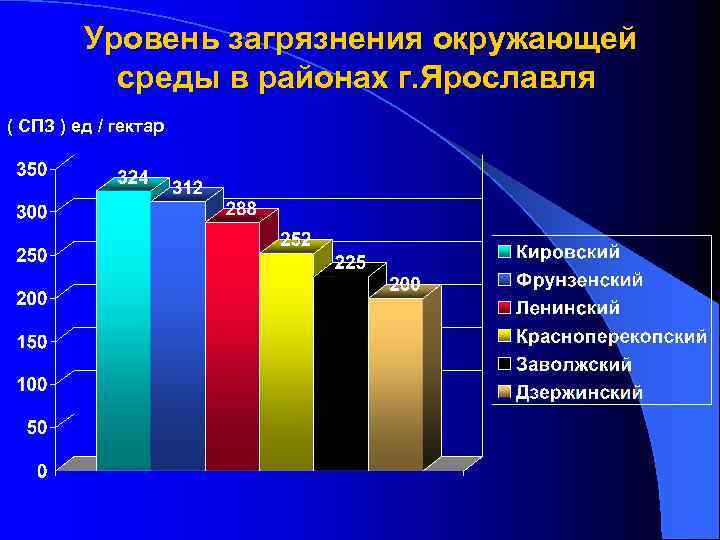 Уровень загрязнения окружающей среды в районах г. Ярославля ( СПЗ ) ед / гектар
Уровень загрязнения окружающей среды в районах г. Ярославля ( СПЗ ) ед / гектар
 Обнаружена высокая степень связи между уровнем загрязнения окружающей среды и показателями распространенности (r=0. 967; p<0, 01) и заболеваемости РС (r=0. 966; p<0, 01) в г. Ярославле. В районах города с более высокими показателями загрязнения среды (СПЗ) отмечается и более высокий уровень распространенности и заболеваемости РС
Обнаружена высокая степень связи между уровнем загрязнения окружающей среды и показателями распространенности (r=0. 967; p<0, 01) и заболеваемости РС (r=0. 966; p<0, 01) в г. Ярославле. В районах города с более высокими показателями загрязнения среды (СПЗ) отмечается и более высокий уровень распространенности и заболеваемости РС
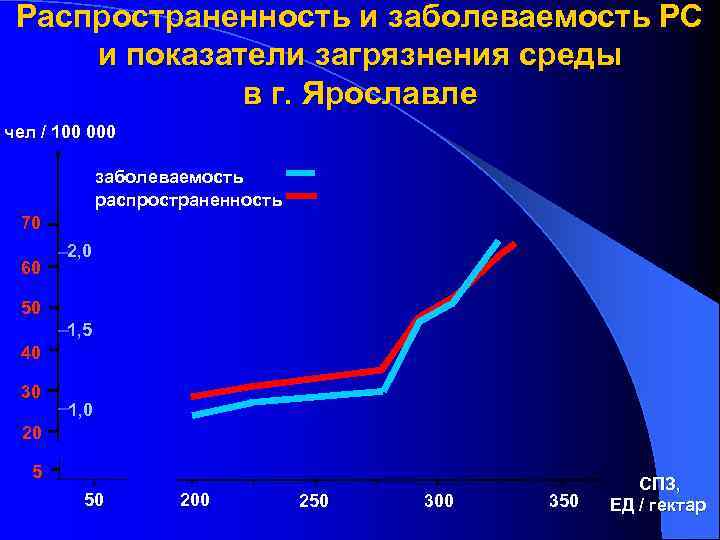 Распространенность и заболеваемость РС и показатели загрязнения среды в г. Ярославле чел / 100 000 заболеваемость распространенность 70 60 2, 0 50 1, 5 40 30 1, 0 20 5 50 200 250 300 350 СПЗ, ЕД / гектар
Распространенность и заболеваемость РС и показатели загрязнения среды в г. Ярославле чел / 100 000 заболеваемость распространенность 70 60 2, 0 50 1, 5 40 30 1, 0 20 5 50 200 250 300 350 СПЗ, ЕД / гектар
 Анализ симптомов начала РС выявил: Преобладание случаев полисимптомного дебюта в условиях с более высоким уровнем загрязнения среды (СПЗср=188, 2 Ед/га), Для территорий с менее выраженным загрязнением (СПЗср=142, 8 Ед/га) характерно начало болезни с координаторных расстройств. Случаи РС с другими симптомами дебюта чаще отмечались на территориях с сопоставимыми по значению СПЗ уровнями загрязнения среды (СПЗср=150 -164, 5 Ед/га).
Анализ симптомов начала РС выявил: Преобладание случаев полисимптомного дебюта в условиях с более высоким уровнем загрязнения среды (СПЗср=188, 2 Ед/га), Для территорий с менее выраженным загрязнением (СПЗср=142, 8 Ед/га) характерно начало болезни с координаторных расстройств. Случаи РС с другими симптомами дебюта чаще отмечались на территориях с сопоставимыми по значению СПЗ уровнями загрязнения среды (СПЗср=150 -164, 5 Ед/га).
 Диагностика РС Н. Н. Спирин, И. О. Степанов
Диагностика РС Н. Н. Спирин, И. О. Степанов
 Этапы диагностики РС I. Дифференциальная диагностика с другими демиелинизирующими заболеваниями и постановка диагноза II. Определение: - формы заболевания - типа течения - стадии - синдромального диагноза - степени инвалидизации - патогенетических механизмов, преобладающих у данного пациента
Этапы диагностики РС I. Дифференциальная диагностика с другими демиелинизирующими заболеваниями и постановка диагноза II. Определение: - формы заболевания - типа течения - стадии - синдромального диагноза - степени инвалидизации - патогенетических механизмов, преобладающих у данного пациента
 Сложность постановки диагноза РС подтверждается данными разных исследований, свидетельствующих, что от 5% до 10% больных с диагнозом «достоверный» и «лабораторноподтвержденный достоверный» РС (по критериям Ч. Позера) при аутопсии вообще не имеют рассеянного склероза. Izquirdo G. et al. , 1985 У половины больных до установления диагноза РС проходит 5 и более лет.
Сложность постановки диагноза РС подтверждается данными разных исследований, свидетельствующих, что от 5% до 10% больных с диагнозом «достоверный» и «лабораторноподтвержденный достоверный» РС (по критериям Ч. Позера) при аутопсии вообще не имеют рассеянного склероза. Izquirdo G. et al. , 1985 У половины больных до установления диагноза РС проходит 5 и более лет.
 Основные методы диагностики РС 1. Клиника 2. МРТ-исследование: - Т 2 -ВИ, - Т 1 -ВИ с контрастным усилением (Gd) - МРС 3. Вызванные потенциалы: - зрительные - слуховые стволовые - соматосенсорные - моторные 4. Исследование ликвора (ЦСЖ)
Основные методы диагностики РС 1. Клиника 2. МРТ-исследование: - Т 2 -ВИ, - Т 1 -ВИ с контрастным усилением (Gd) - МРС 3. Вызванные потенциалы: - зрительные - слуховые стволовые - соматосенсорные - моторные 4. Исследование ликвора (ЦСЖ)
 Критерии диагностики РС I. Критерии Мак. Альпина (1985) – «диссеминация в месте и времени» II. Критерии Позера (1983) – « 2 обострения + 2 очага» III. Критерии Мак. Дональда (2001) – « 2 обострения + 2 очага + »
Критерии диагностики РС I. Критерии Мак. Альпина (1985) – «диссеминация в месте и времени» II. Критерии Позера (1983) – « 2 обострения + 2 очага» III. Критерии Мак. Дональда (2001) – « 2 обострения + 2 очага + »
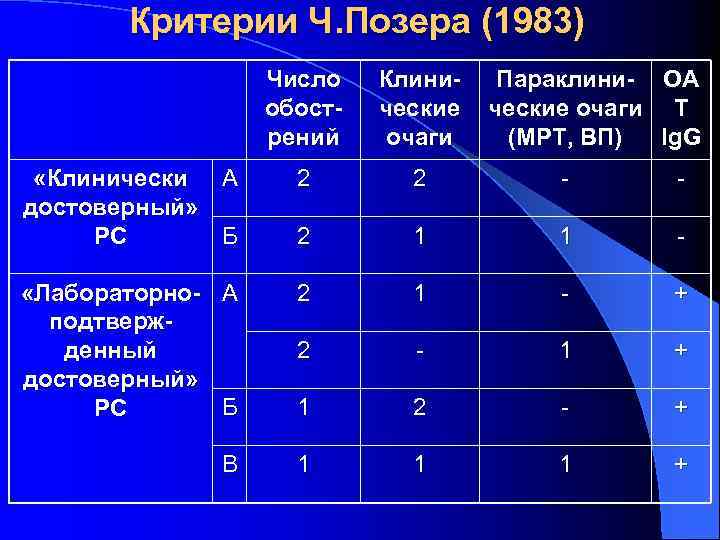 Критерии Ч. Позера (1983) Число обострений Клинические очаги Параклини- ОА ческие очаги Т (МРТ, ВП) Ig. G «Клинически А достоверный» Б РС 2 2 - - 2 1 1 - «Лабораторно- А подтвержденный достоверный» Б PC 2 1 - + 2 - 1 + 1 2 - + В 1 1 1 +
Критерии Ч. Позера (1983) Число обострений Клинические очаги Параклини- ОА ческие очаги Т (МРТ, ВП) Ig. G «Клинически А достоверный» Б РС 2 2 - - 2 1 1 - «Лабораторно- А подтвержденный достоверный» Б PC 2 1 - + 2 - 1 + 1 2 - + В 1 1 1 +
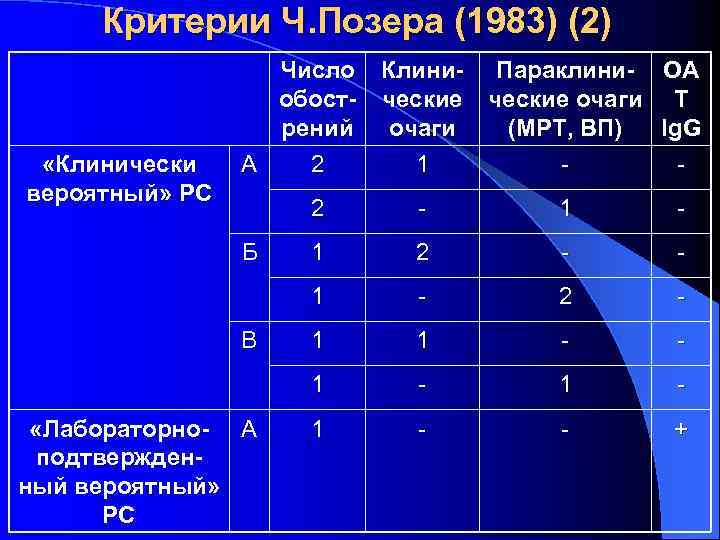 Критерии Ч. Позера (1983) (2) «Клинически вероятный» PC Число обострений А 2 Клинические очаги 1 Параклини- ОА ческие очаги Т (МРТ, ВП) Ig. G - 2 «Лабораторно- А подтвержденный вероятный» PC - 1 2 - - - 2 - 1 1 - - 1 В 1 1 Б - - 1 - - +
Критерии Ч. Позера (1983) (2) «Клинически вероятный» PC Число обострений А 2 Клинические очаги 1 Параклини- ОА ческие очаги Т (МРТ, ВП) Ig. G - 2 «Лабораторно- А подтвержденный вероятный» PC - 1 2 - - - 2 - 1 1 - - 1 В 1 1 Б - - 1 - - +
 Критерии W. I. Mc. Donald (2001) Критерий 1. МРТ-критерии «диссеминации в месте» (3 из 4) 1. 1 очаг Gd+ или 9 гиперинтенсивных очагов на Т 2 -ВИ (СМ=ГМ) 2. >= 1 очаг инфратенториально, 3. >= 1 очаг юкстакортикально, 4. >= 3 перивентрикулярных очага. Критерий 2. МРТ-критерии «диссеминации во времени» . Через 3 и более месяца от начала клиники, то 1 очаг Gd+, если он не расположен в месте, связанном с предшествующим появлением клинических симптомов. Если такого очага нет, то необходимо дальнейшее наблюдение с повторным обследованием через 3 месяца. Критерий 3. Изменения в ликворе: наличие олигоклональных групп Ig при изоэлектрическом фокусировании ликвора, которые не выявляются в сыворотке и/или повышение индекса Ig. G, клеток в ликворе меньше 50 на мм 3.
Критерии W. I. Mc. Donald (2001) Критерий 1. МРТ-критерии «диссеминации в месте» (3 из 4) 1. 1 очаг Gd+ или 9 гиперинтенсивных очагов на Т 2 -ВИ (СМ=ГМ) 2. >= 1 очаг инфратенториально, 3. >= 1 очаг юкстакортикально, 4. >= 3 перивентрикулярных очага. Критерий 2. МРТ-критерии «диссеминации во времени» . Через 3 и более месяца от начала клиники, то 1 очаг Gd+, если он не расположен в месте, связанном с предшествующим появлением клинических симптомов. Если такого очага нет, то необходимо дальнейшее наблюдение с повторным обследованием через 3 месяца. Критерий 3. Изменения в ликворе: наличие олигоклональных групп Ig при изоэлектрическом фокусировании ликвора, которые не выявляются в сыворотке и/или повышение индекса Ig. G, клеток в ликворе меньше 50 на мм 3.
 Схема постановки диагноза РС 2 и > атаки, объективно 2 и > очагов Достоверный РС Вероятный РС, для подтверждения: 2 и > атаки, диссеминация в месте (критерий 1), объективно 1 очаг или изменения в ликворе (критерий 3), или следующая клиническая атака 1 атака, диссеминация в месте (критерий 1), или следующая клиническая атака объективно 2 и > очагов 1 атака, диссеминация в месте (критерий 1), объективно 1 очаг или изменения в ликворе (критерий 3) + диссеминация во времени (критерий 2), или вторая атака
Схема постановки диагноза РС 2 и > атаки, объективно 2 и > очагов Достоверный РС Вероятный РС, для подтверждения: 2 и > атаки, диссеминация в месте (критерий 1), объективно 1 очаг или изменения в ликворе (критерий 3), или следующая клиническая атака 1 атака, диссеминация в месте (критерий 1), или следующая клиническая атака объективно 2 и > очагов 1 атака, диссеминация в месте (критерий 1), объективно 1 очаг или изменения в ликворе (критерий 3) + диссеминация во времени (критерий 2), или вторая атака
 Клиническая картина РС Больные с PC условно могут быть разделены на 2 группы: Группа с несомненным диагнозом: больные без четких ограничений возраста с множественным поражением нервной системы (в том числе и по анамнестическим данным), имеющие ремиттирующее или прогредиентное течение, дробное появление симптомов и нестойкость отдельных из них. Завалишин И. А. , Невская О. М. , 1991
Клиническая картина РС Больные с PC условно могут быть разделены на 2 группы: Группа с несомненным диагнозом: больные без четких ограничений возраста с множественным поражением нервной системы (в том числе и по анамнестическим данным), имеющие ремиттирующее или прогредиентное течение, дробное появление симптомов и нестойкость отдельных из них. Завалишин И. А. , Невская О. М. , 1991
 Клиническая картина РС (2) Больные с PC условно могут быть разделены на 2 группы: Группа сомнительных случаев: а) первая атаки заболевания с дальнейшим регрессирующим течением, в том числе изолированный ретробульбарный неврит; б) множественное поражение нервной системы без отчетливых колебаний в состоянии больных; в) наличие одного очага поражения и ремиттирующего или прогредиентного течения. Завалишин И. А. , Невская О. М. , 1991
Клиническая картина РС (2) Больные с PC условно могут быть разделены на 2 группы: Группа сомнительных случаев: а) первая атаки заболевания с дальнейшим регрессирующим течением, в том числе изолированный ретробульбарный неврит; б) множественное поражение нервной системы без отчетливых колебаний в состоянии больных; в) наличие одного очага поражения и ремиттирующего или прогредиентного течения. Завалишин И. А. , Невская О. М. , 1991
 Наиболее типичные клинические симптомы PC 1. Двигательные нарушения: пирамидный синдром с наличием слабости и спастичности. 2. Координаторные нарушения: мозжечковая, сенситивная или вестибулярная атаксия. 3. Чувствительные нарушения: боли - пароксизмальные по типу невралгий или хронические (дизестезии в конечностях); нарушение двухмерно-пространственного чувства или сенситивная атаксия. 4. Стволовые симптомы: вестибулярные нарушения (головокружение), дизартрия, поражение черепных нервов (парез лицевого нерва, тригеминальная невралгия). Bates D. , 1995
Наиболее типичные клинические симптомы PC 1. Двигательные нарушения: пирамидный синдром с наличием слабости и спастичности. 2. Координаторные нарушения: мозжечковая, сенситивная или вестибулярная атаксия. 3. Чувствительные нарушения: боли - пароксизмальные по типу невралгий или хронические (дизестезии в конечностях); нарушение двухмерно-пространственного чувства или сенситивная атаксия. 4. Стволовые симптомы: вестибулярные нарушения (головокружение), дизартрия, поражение черепных нервов (парез лицевого нерва, тригеминальная невралгия). Bates D. , 1995
 Наиболее типичные клинические симптомы PC (2) 5. Зрительные и глазодвигательные нарушения: ретробульбарный неврит, межъядерная офтальмоплегия. 6. Вегетативные нарушения: тазовые нарушения (императивные позывы, учащение мочеиспускания и задержки при мочеиспускании, упускание мочи, запоры), сексуальные расстройства. 7. Неспецифические симптомы: общая слабость, когнитивные нарушения (нарушения памяти, внимания, мышления). 8. Пароксизмальные симптомы: кратковременные двигательные и чувствительные нарушения, приступы дизартрии, атаксии, симптом Лермитта, эпилептические припадки. Bates D. , 1995
Наиболее типичные клинические симптомы PC (2) 5. Зрительные и глазодвигательные нарушения: ретробульбарный неврит, межъядерная офтальмоплегия. 6. Вегетативные нарушения: тазовые нарушения (императивные позывы, учащение мочеиспускания и задержки при мочеиспускании, упускание мочи, запоры), сексуальные расстройства. 7. Неспецифические симптомы: общая слабость, когнитивные нарушения (нарушения памяти, внимания, мышления). 8. Пароксизмальные симптомы: кратковременные двигательные и чувствительные нарушения, приступы дизартрии, атаксии, симптом Лермитта, эпилептические припадки. Bates D. , 1995
 Триада Шарко - нистагм, интенционный тремор (атаксия) и скандированная речь – 13% Пентада Марбурга - нистагм, интенционный тремор, скандированная речь, битемпоральное побледнение дисков зрительных нервов (первичная атрофия) и выпадение брюшных рефлексов – 15% Секстада Маркова - зрительные нарушения, лабильные симптомы поражения глазодвигательных нервов, вестибулярные расстройства, нарушение всех видов чувствительности (прежде всего, изолированное поражение вибрационной чувствительности) – 17%
Триада Шарко - нистагм, интенционный тремор (атаксия) и скандированная речь – 13% Пентада Марбурга - нистагм, интенционный тремор, скандированная речь, битемпоральное побледнение дисков зрительных нервов (первичная атрофия) и выпадение брюшных рефлексов – 15% Секстада Маркова - зрительные нарушения, лабильные симптомы поражения глазодвигательных нервов, вестибулярные расстройства, нарушение всех видов чувствительности (прежде всего, изолированное поражение вибрационной чувствительности) – 17%
 Синдром «клинической диссоциации» В оптической сфере: - нормальная острота зрения и бледность дисков зрительного нерва (особенно с темпоральной стороны) - сужение полей зрения и наличие скотом при нормальном глазном дне. В двигательной и рефлекторной сферах: - мышечная слабость без нарушения рефлексов - выраженные патологические знаки и гиперрефлексия без значительного изменения мышечного тонуса и силы в конечностях. В чувствительной сфере: - значительное снижение вибрационной при сохранности других видов чувствительности. Отмечается наличие других клинико-электрофизиологических, клинико-МРТ, клинико-лабораторных и клинико-анатомических диссоциаций. Д. А. Марков, А. Л. Леонович, 1975
Синдром «клинической диссоциации» В оптической сфере: - нормальная острота зрения и бледность дисков зрительного нерва (особенно с темпоральной стороны) - сужение полей зрения и наличие скотом при нормальном глазном дне. В двигательной и рефлекторной сферах: - мышечная слабость без нарушения рефлексов - выраженные патологические знаки и гиперрефлексия без значительного изменения мышечного тонуса и силы в конечностях. В чувствительной сфере: - значительное снижение вибрационной при сохранности других видов чувствительности. Отмечается наличие других клинико-электрофизиологических, клинико-МРТ, клинико-лабораторных и клинико-анатомических диссоциаций. Д. А. Марков, А. Л. Леонович, 1975
 Клинические признаки, свидетельствующие в пользу диагноза РС 1. Возраст начала заболевания от 10 до 59 лет; 2. Ремиттирующий характер заболевания с двумя и более эпизодами ремиссий; 3. Достоверное повреждение в двух и более участках ЦНС, с длительностью проявлений не менее 24 часов, которые появились с интервалом не менее чем в 1 месяц ( «диссеминация в месте и времени» ); 4. Наличие поражения двух и более систем (глазодвигательной, зрительной, вестибулярной, мозжечковой, пирамидной и др. );
Клинические признаки, свидетельствующие в пользу диагноза РС 1. Возраст начала заболевания от 10 до 59 лет; 2. Ремиттирующий характер заболевания с двумя и более эпизодами ремиссий; 3. Достоверное повреждение в двух и более участках ЦНС, с длительностью проявлений не менее 24 часов, которые появились с интервалом не менее чем в 1 месяц ( «диссеминация в месте и времени» ); 4. Наличие поражения двух и более систем (глазодвигательной, зрительной, вестибулярной, мозжечковой, пирамидной и др. );
 Клинические признаки, свидетельствующие в пользу диагноза РС 5. Преимущественное поражение белого вещества; 6. Длительность заболевания 1 год и более; 7. Лабильность, обратимость симптомов (особенно в начале заболевания); 8. Отсутствие в дебюте заболевания признаков поражения периферической нервной системы; 9. Наличие клинических диссоциаций, в том числе между субъективным состоянием и объективными данными; 10. Ухудшение симптоматики при повышении температуры (симптом Утгоффа, тест горячей ванны) 11. Отсутствие других (лучших) объяснений симптоматики
Клинические признаки, свидетельствующие в пользу диагноза РС 5. Преимущественное поражение белого вещества; 6. Длительность заболевания 1 год и более; 7. Лабильность, обратимость симптомов (особенно в начале заболевания); 8. Отсутствие в дебюте заболевания признаков поражения периферической нервной системы; 9. Наличие клинических диссоциаций, в том числе между субъективным состоянием и объективными данными; 10. Ухудшение симптоматики при повышении температуры (симптом Утгоффа, тест горячей ванны) 11. Отсутствие других (лучших) объяснений симптоматики
 Клинические признаки, делающие диагноз РС сомнительным 1. При жалобах на утомляемость и слабость не выявляется объективной неврологической симптоматики 2. Определяется один очаг поражения 3. Спинальная симптоматика прогрессирует с самого начала заболевания у пациента моложе 35 лет без нарушения функции тазовых органов 4. Ведущим симптомом является боль 5. Имеются атипичные симптомы Т. Е. Шмидт, 2004
Клинические признаки, делающие диагноз РС сомнительным 1. При жалобах на утомляемость и слабость не выявляется объективной неврологической симптоматики 2. Определяется один очаг поражения 3. Спинальная симптоматика прогрессирует с самого начала заболевания у пациента моложе 35 лет без нарушения функции тазовых органов 4. Ведущим симптомом является боль 5. Имеются атипичные симптомы Т. Е. Шмидт, 2004
 Атипичные для РС симптомы 1. Нарушенный уровень сознания 2. Лихорадка 3. Остро возникшие гемипарез или глухота 4. Выпадения полей зрения, за исключением скотомы 5. Афазия 6. Фасцикуляции 7. Экстрапирамидные нарушения 8. Значительная ранняя деменция Т. Е. Шмидт, 2004
Атипичные для РС симптомы 1. Нарушенный уровень сознания 2. Лихорадка 3. Остро возникшие гемипарез или глухота 4. Выпадения полей зрения, за исключением скотомы 5. Афазия 6. Фасцикуляции 7. Экстрапирамидные нарушения 8. Значительная ранняя деменция Т. Е. Шмидт, 2004
 Диагноз остается сомнительным, если через 5 лет: Нет глазодвигательных нарушений Нет ремиссий у больных моложе 40 лет Нет «многоочаговости» симптоматики Нет чувствительных и тазовых расстройств Однако, ни один из этих признаков не исключает диагноз РС!!! Т. Е. Шмидт, 2004
Диагноз остается сомнительным, если через 5 лет: Нет глазодвигательных нарушений Нет ремиссий у больных моложе 40 лет Нет «многоочаговости» симптоматики Нет чувствительных и тазовых расстройств Однако, ни один из этих признаков не исключает диагноз РС!!! Т. Е. Шмидт, 2004
 МРТ-исследование Чувствительность 95 -99%. Отсутствие изменений на МРТ головного и спинного мозга делает диагноз РС сомнительным. “Диссеминация в пространстве” – гиперинтенсивные очаги на Т 2 -ВИ. “Диссеминация во времени” – накопление контраста в части очагов на Т 1 -ВИ, появление новых очагов на Т 2 -ВИ.
МРТ-исследование Чувствительность 95 -99%. Отсутствие изменений на МРТ головного и спинного мозга делает диагноз РС сомнительным. “Диссеминация в пространстве” – гиперинтенсивные очаги на Т 2 -ВИ. “Диссеминация во времени” – накопление контраста в части очагов на Т 1 -ВИ, появление новых очагов на Т 2 -ВИ.
 Типичные МРТ-находки при РС: - “Открытое кольцо” при накоплении контраста - Перивентрикулярные очаги (иногда сливающиеся) - Вовлечение мозолистого тела (пальцы Доусона) - Вовлечение инфратенториальных структур - Вовлечение U-образных волокон, прилежащих к коре - Вовлечение височной доли - Овальная форма очагов - Накопление контраста в некоторых очагах Диагноз РС никогда не должен ставиться на основании МРТ!!!
Типичные МРТ-находки при РС: - “Открытое кольцо” при накоплении контраста - Перивентрикулярные очаги (иногда сливающиеся) - Вовлечение мозолистого тела (пальцы Доусона) - Вовлечение инфратенториальных структур - Вовлечение U-образных волокон, прилежащих к коре - Вовлечение височной доли - Овальная форма очагов - Накопление контраста в некоторых очагах Диагноз РС никогда не должен ставиться на основании МРТ!!!
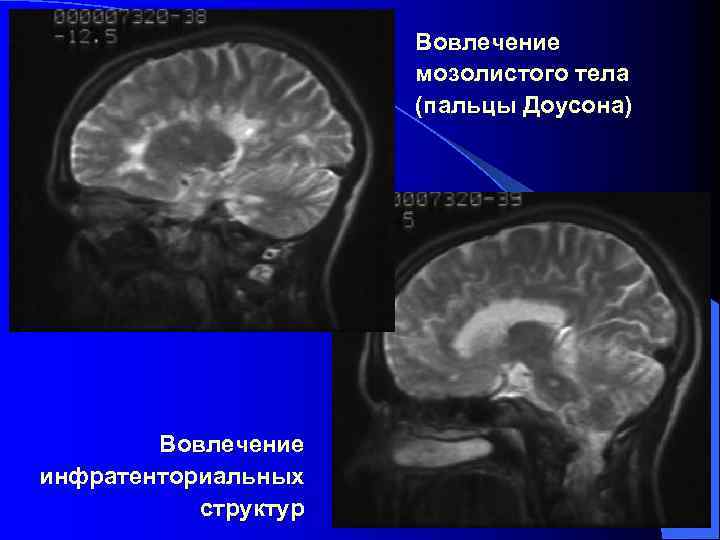 Вовлечение мозолистого тела (пальцы Доусона) Вовлечение инфратенториальных структур
Вовлечение мозолистого тела (пальцы Доусона) Вовлечение инфратенториальных структур
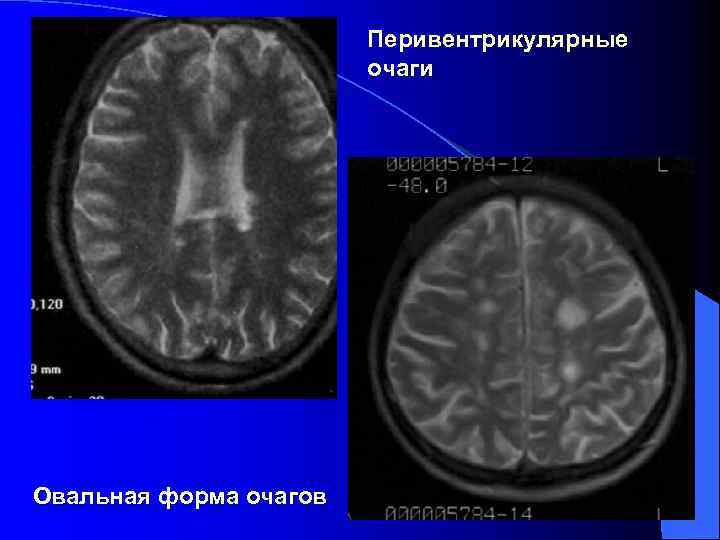 Перивентрикулярные очаги Овальная форма очагов
Перивентрикулярные очаги Овальная форма очагов
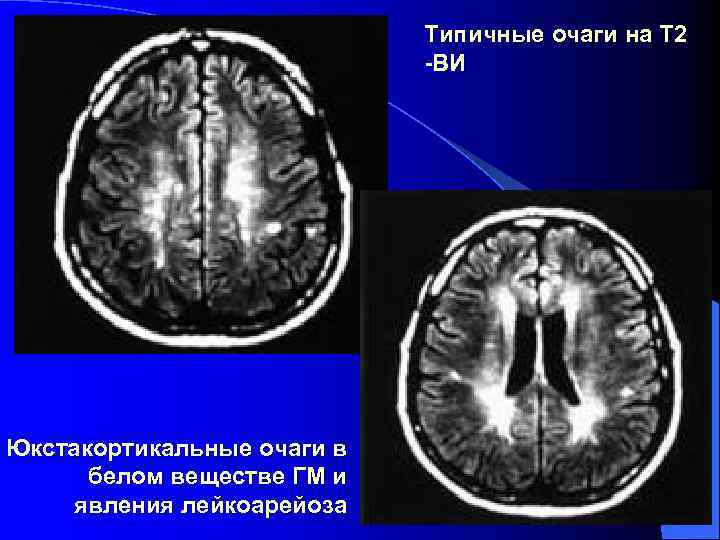 Типичные очаги на Т 2 -ВИ Юкстакортикальные очаги в белом веществе ГМ и явления лейкоарейоза
Типичные очаги на Т 2 -ВИ Юкстакортикальные очаги в белом веществе ГМ и явления лейкоарейоза
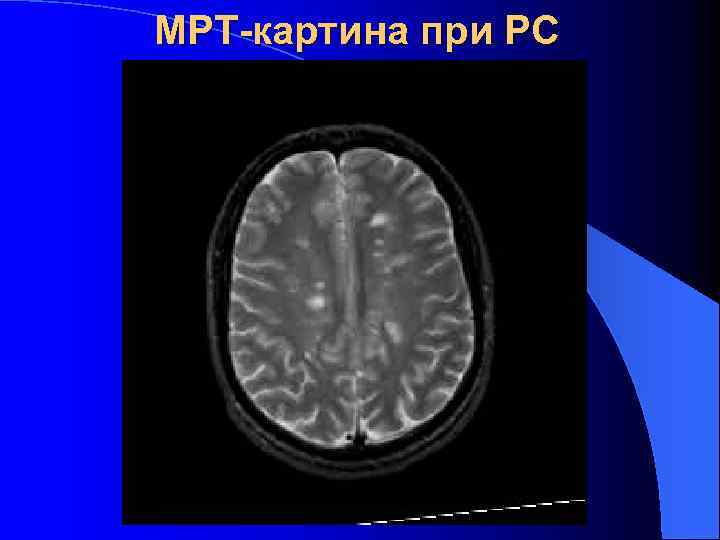 МРТ-картина при РС
МРТ-картина при РС
 Используемые диагностические МР-критерии РС Paty – « 4 очага, либо 3 очага, один из которых перивентрикулярный» Fazekas – « 3 очага, удовлетворяющие 2 из следующих критериев: 1) очаг более 6 мм, 2) очаг, прилежащий к желудочку, 3) инфратенториальный очаг» Barkhof – « 1) наличие не менее 9 очагов на Т 2 ВИ; 2) инфратенториальные очаги; 3) контрастирование Gd части очагов; 4) очаги в затылочных и височных долях; 5) очаги, прилежащие к коре»
Используемые диагностические МР-критерии РС Paty – « 4 очага, либо 3 очага, один из которых перивентрикулярный» Fazekas – « 3 очага, удовлетворяющие 2 из следующих критериев: 1) очаг более 6 мм, 2) очаг, прилежащий к желудочку, 3) инфратенториальный очаг» Barkhof – « 1) наличие не менее 9 очагов на Т 2 ВИ; 2) инфратенториальные очаги; 3) контрастирование Gd части очагов; 4) очаги в затылочных и височных долях; 5) очаги, прилежащие к коре»
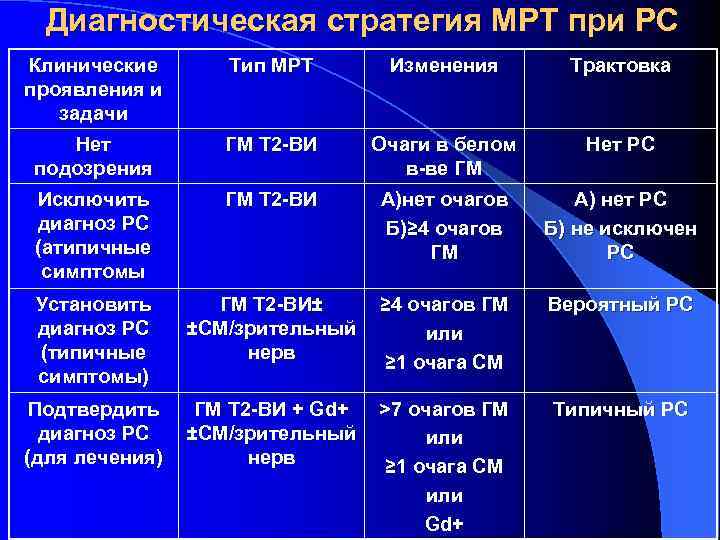 Диагностическая стратегия МРТ при РС Клинические проявления и задачи Тип МРТ Изменения Трактовка Нет подозрения ГМ Т 2 -ВИ Очаги в белом в-ве ГМ Нет РС Исключить диагноз РС (атипичные симптомы ГМ Т 2 -ВИ А)нет очагов Б)≥ 4 очагов ГМ А) нет РС Б) не исключен РС Установить диагноз РС (типичные симптомы) ГМ Т 2 -ВИ± ±СМ/зрительный нерв ≥ 4 очагов ГМ или ≥ 1 очага СМ Вероятный РС Подтвердить диагноз РС (для лечения) ГМ Т 2 -ВИ + Gd+ ±СМ/зрительный нерв >7 очагов ГМ или ≥ 1 очага СМ или Gd+ Типичный РС
Диагностическая стратегия МРТ при РС Клинические проявления и задачи Тип МРТ Изменения Трактовка Нет подозрения ГМ Т 2 -ВИ Очаги в белом в-ве ГМ Нет РС Исключить диагноз РС (атипичные симптомы ГМ Т 2 -ВИ А)нет очагов Б)≥ 4 очагов ГМ А) нет РС Б) не исключен РС Установить диагноз РС (типичные симптомы) ГМ Т 2 -ВИ± ±СМ/зрительный нерв ≥ 4 очагов ГМ или ≥ 1 очага СМ Вероятный РС Подтвердить диагноз РС (для лечения) ГМ Т 2 -ВИ + Gd+ ±СМ/зрительный нерв >7 очагов ГМ или ≥ 1 очага СМ или Gd+ Типичный РС
 МРТ-признаки, делающие диагноз РС сомнительным - Нормальная МРТ-картина головного мозга - Очень маленькие очаги - Подкорковая локализация (внутренняя капсула) - Преимущественно субтенториальная локализация - Значительное вовлечение серого вещества (базальные ганглии) - Симметричные сливные очаги в полушариях - Значительный масс-эффект - Фокальная атрофия мозжечка, ствола - Отсутствие перивентрикулярных очагов или очагов в мозолистом теле
МРТ-признаки, делающие диагноз РС сомнительным - Нормальная МРТ-картина головного мозга - Очень маленькие очаги - Подкорковая локализация (внутренняя капсула) - Преимущественно субтенториальная локализация - Значительное вовлечение серого вещества (базальные ганглии) - Симметричные сливные очаги в полушариях - Значительный масс-эффект - Фокальная атрофия мозжечка, ствола - Отсутствие перивентрикулярных очагов или очагов в мозолистом теле
 Вызванные потенциалы Зрительные – 75– 97% (включены в диагностические критерии) Соматосенсорные – 96% Слуховые стволовые – 43– 85% Число пациентов с измененными ВП увеличивается по мере нарастания длительности заболевания. Предпочтительно сочетанное исследование ВП различных модальностей Транскраниальная магнитная стимуляция
Вызванные потенциалы Зрительные – 75– 97% (включены в диагностические критерии) Соматосенсорные – 96% Слуховые стволовые – 43– 85% Число пациентов с измененными ВП увеличивается по мере нарастания длительности заболевания. Предпочтительно сочетанное исследование ВП различных модальностей Транскраниальная магнитная стимуляция
 Цереброспинальная жидкость при РС - Цитоз: >5 клеток в 1 мм 3 - 30%; >15 клеток в 1 мм 3 - 5%; >20 клеток в 1 мм 3 - 1%; >50 клеток в 1 мм 3 - диагноз сомнителен. - Содержание белка в норме - ОАТ к ОБМ – в большинстве случаев - Увеличение концентрации Ig. G в ЦСЖ
Цереброспинальная жидкость при РС - Цитоз: >5 клеток в 1 мм 3 - 30%; >15 клеток в 1 мм 3 - 5%; >20 клеток в 1 мм 3 - 1%; >50 клеток в 1 мм 3 - диагноз сомнителен. - Содержание белка в норме - ОАТ к ОБМ – в большинстве случаев - Увеличение концентрации Ig. G в ЦСЖ
 Заболевания, при которых встречаются олигоклональные полосы в ЦСЖ Воспалительные заболевания: рассеянный склероз, системная красная волчанка, первичный синдром Шегрена, болезнь Бехчета, узелковый периартериит Инфекционные заболевания: вирусные энцефалиты, нейроборрелиоз, хронические грибковые менингиты, нейросифилис, подострый склерозирующий панэнцефалит, прогрессирующий краснушный панэнцефалит Саркоидоз Цереброваскулярные заболевания Синдром Гийена—Барре
Заболевания, при которых встречаются олигоклональные полосы в ЦСЖ Воспалительные заболевания: рассеянный склероз, системная красная волчанка, первичный синдром Шегрена, болезнь Бехчета, узелковый периартериит Инфекционные заболевания: вирусные энцефалиты, нейроборрелиоз, хронические грибковые менингиты, нейросифилис, подострый склерозирующий панэнцефалит, прогрессирующий краснушный панэнцефалит Саркоидоз Цереброваскулярные заболевания Синдром Гийена—Барре
 ЦСЖ-признаки, делающие диагноз РС сомнительным 1. Нормальная ЦСЖ 2. Исчезновение АТ к ОБМ 3. Нормальное содержание Ig. G в ЦСЖ 4. Лимфоциты свыше 50 в 1 мм 3 5. Белок свыше 1‰. Т. Е. Шмидт, 2004
ЦСЖ-признаки, делающие диагноз РС сомнительным 1. Нормальная ЦСЖ 2. Исчезновение АТ к ОБМ 3. Нормальное содержание Ig. G в ЦСЖ 4. Лимфоциты свыше 50 в 1 мм 3 5. Белок свыше 1‰. Т. Е. Шмидт, 2004
 Определение формы заболевания 1. Цереброспинальная. 2. Церебральная (возможно с наличием ретробульбарного неврита). Некоторые авторы выделяют в рамках этой формы оптический и гиперкинетический вариант (характерный для мозжечковой формы РС), который является прогностически неблагоприятным и, как правило, сопровождается выраженными психическими нарушениями, (Хондкариан О. А. , Завалишин И. А. , Невская О. М. , 1987) возможно также выделение стволовой формы, характеризующейся массивной неврологической (). симптоматикой, остротой развития и нарушением жизненно важных функций (А. Л. Леонович, 1991) 3. Спинальная.
Определение формы заболевания 1. Цереброспинальная. 2. Церебральная (возможно с наличием ретробульбарного неврита). Некоторые авторы выделяют в рамках этой формы оптический и гиперкинетический вариант (характерный для мозжечковой формы РС), который является прогностически неблагоприятным и, как правило, сопровождается выраженными психическими нарушениями, (Хондкариан О. А. , Завалишин И. А. , Невская О. М. , 1987) возможно также выделение стволовой формы, характеризующейся массивной неврологической (). симптоматикой, остротой развития и нарушением жизненно важных функций (А. Л. Леонович, 1991) 3. Спинальная.
 Определение формы заболевания Следует отметить, что выделение церебральной и спинальной формы достаточно условно, и возможно, как правило, только на начальных этапах заболевания. Почти у 80% больных РС к моменту постановки диагноза имеется цереброспинальная форма, что свидетельствует о запоздалой диагностике. И. А. Завалишин, 2001 Вопрос о выделении острого рассеянного склероза с быстрым летальным исходом остается открытым.
Определение формы заболевания Следует отметить, что выделение церебральной и спинальной формы достаточно условно, и возможно, как правило, только на начальных этапах заболевания. Почти у 80% больных РС к моменту постановки диагноза имеется цереброспинальная форма, что свидетельствует о запоздалой диагностике. И. А. Завалишин, 2001 Вопрос о выделении острого рассеянного склероза с быстрым летальным исходом остается открытым.
 Определение типа течения заболевания Ремиттирующий тип протекает с обострениями и ремиссиями, полным или неполным восстановлением функций в периоды между обострениями и отсутствием нарастания симптомов в периоды ремиссий. Этот вариант встречается наиболее часто. В начале болезни 75 -85% больных имеют такое течение.
Определение типа течения заболевания Ремиттирующий тип протекает с обострениями и ремиссиями, полным или неполным восстановлением функций в периоды между обострениями и отсутствием нарастания симптомов в периоды ремиссий. Этот вариант встречается наиболее часто. В начале болезни 75 -85% больных имеют такое течение.
 Определение типа течения заболевания Вторично-прогредиентный тип при наличии четких обострении и ремиссий в анамнезе наступает стадия хронического прогрессирования с периодами стабилизации, всякий раз с отчетливой остаточной симптоматикой. Эту форму можно рассматривать как этап развития ремиттирующей формы у большинства больных.
Определение типа течения заболевания Вторично-прогредиентный тип при наличии четких обострении и ремиссий в анамнезе наступает стадия хронического прогрессирования с периодами стабилизации, всякий раз с отчетливой остаточной симптоматикой. Эту форму можно рассматривать как этап развития ремиттирующей формы у большинства больных.
 Определение типа течения заболевания Первично-прогредиентный тип имеет с самого начала заболевания хроническое прогрессирование с временной стабилизацией или временным незначительным улучшением. (Шумахер с соавт. вносят критерий «не менее 6 месяцев прогрессирования» ). Этот вариант отмечается у 10% больных, среди которых преобладают мужчины и больные старшего возраста. Болезнь, начавшаяся в возрасте старше 40 лет, в 40% случаев принимает изначально неуклонно прогредиентное течение.
Определение типа течения заболевания Первично-прогредиентный тип имеет с самого начала заболевания хроническое прогрессирование с временной стабилизацией или временным незначительным улучшением. (Шумахер с соавт. вносят критерий «не менее 6 месяцев прогрессирования» ). Этот вариант отмечается у 10% больных, среди которых преобладают мужчины и больные старшего возраста. Болезнь, начавшаяся в возрасте старше 40 лет, в 40% случаев принимает изначально неуклонно прогредиентное течение.
 Определение типа течения заболевания Прогрессирующее течение с обострениями относительно недавно выделенная форма, характеризуется прогрессированием с самого начала болезни, на фоне которого в дальнейшем возникают обострения. Между обострениями продолжается прогрессирование заболевания. Такой тип течения встречается в 6% случаев.
Определение типа течения заболевания Прогрессирующее течение с обострениями относительно недавно выделенная форма, характеризуется прогрессированием с самого начала болезни, на фоне которого в дальнейшем возникают обострения. Между обострениями продолжается прогрессирование заболевания. Такой тип течения встречается в 6% случаев.
 Определение типа течения заболевания В последние годы описываются «мягкие» малопрогредиентные формы РС, сопровождающиеся очень медленным нарастанием неврологического дефицита и уровня инвалидизации.
Определение типа течения заболевания В последние годы описываются «мягкие» малопрогредиентные формы РС, сопровождающиеся очень медленным нарастанием неврологического дефицита и уровня инвалидизации.
 Определение стадии заболевания Обострение (экзацербация) появление нового симптома или группы симптомов или отчетливое ухудшение уже имевшихся симптомов, на фоне стабильного состояния или периода улучшения, длящихся не менее 1 месяца. Длительность обострение должна составлять не менее 24 часов (по некоторым авторам - 48 часов). При диагностике обострения необходимо учитывать особенности личности больного, для разграничения функционального и органического характера жалоб. При динамическом наблюдении следует опираться на данные неврологического статуса и дополнительных методов диагностики.
Определение стадии заболевания Обострение (экзацербация) появление нового симптома или группы симптомов или отчетливое ухудшение уже имевшихся симптомов, на фоне стабильного состояния или периода улучшения, длящихся не менее 1 месяца. Длительность обострение должна составлять не менее 24 часов (по некоторым авторам - 48 часов). При диагностике обострения необходимо учитывать особенности личности больного, для разграничения функционального и органического характера жалоб. При динамическом наблюдении следует опираться на данные неврологического статуса и дополнительных методов диагностики.
 Определение стадии заболевания Ремиссия - отчетливое улучшение состояния больного PC в виде уменьшения выраженности или исчезновения симптома и/или симптомов, которое должно длиться не менее 24 часов. При длительности ремиссии более месяца она определяется как стойкая. Хроническое прогрессирование - увеличение тяжести симптомов заболевания на протяжении не менее 2 -х месяцев без стабилизации или улучшения. Стабилизация - отсутствие обострений, ремиссий или хронического прогрессирования на протяжении по крайней мере одного месяца. Стабильный PC характеризуется неизменной клинической картиной на притяжении не менее 6 месяцев наблюдения.
Определение стадии заболевания Ремиссия - отчетливое улучшение состояния больного PC в виде уменьшения выраженности или исчезновения симптома и/или симптомов, которое должно длиться не менее 24 часов. При длительности ремиссии более месяца она определяется как стойкая. Хроническое прогрессирование - увеличение тяжести симптомов заболевания на протяжении не менее 2 -х месяцев без стабилизации или улучшения. Стабилизация - отсутствие обострений, ремиссий или хронического прогрессирования на протяжении по крайней мере одного месяца. Стабильный PC характеризуется неизменной клинической картиной на притяжении не менее 6 месяцев наблюдения.
 Определение стадии заболевания Возможно введение понятий: Ухудшение - нарастание тяжести состояния больного, как правило, увеличении DSS на 1 балл или EDSS на 0, 5 - 1 балл. Улучшение - уменьшение индекса DSS или EDSS по крайней мере на 1 балл или начало стабилизации процесса.
Определение стадии заболевания Возможно введение понятий: Ухудшение - нарастание тяжести состояния больного, как правило, увеличении DSS на 1 балл или EDSS на 0, 5 - 1 балл. Улучшение - уменьшение индекса DSS или EDSS по крайней мере на 1 балл или начало стабилизации процесса.
 Определение синдромального диагноза В большинстве случаев используются шкалы балльной оценки повреждения функциональных систем по J. F. Kurtzke: - Симптомы поражения пирамидного пути Нарушение координации Нарушения черепных нервов (кроме II пары) Нарушение чувствительности Нарушение функции тазовых органов Поражение зрительного нерва Изменение интеллекта
Определение синдромального диагноза В большинстве случаев используются шкалы балльной оценки повреждения функциональных систем по J. F. Kurtzke: - Симптомы поражения пирамидного пути Нарушение координации Нарушения черепных нервов (кроме II пары) Нарушение чувствительности Нарушение функции тазовых органов Поражение зрительного нерва Изменение интеллекта
 Определение степени инвалидизации Для этого обычно используются шкалы тяжести состояния больных EDSS, MSFC, SCRIPSS, а также «амбулаторный индекс» . В отечественной практике достаточно широкое распространение получила шкала оценки тяжести РС Института неврологии РАМН (И. А. Завалишин, О. М. Невская, 1991)
Определение степени инвалидизации Для этого обычно используются шкалы тяжести состояния больных EDSS, MSFC, SCRIPSS, а также «амбулаторный индекс» . В отечественной практике достаточно широкое распространение получила шкала оценки тяжести РС Института неврологии РАМН (И. А. Завалишин, О. М. Невская, 1991)
 Амбулаторный индекс (Weiner H. L. et al. , 1983) 0 1 Клинических симптомов нет Нормальная походка, но при активной деятельности быстро появляется усталость 2 Изменение походки, эпизоды пошатывания, которые замечают другие люди, больной проходит 25 шагов за 10 секунд и быстрее 3 Необходима односторонняя поддержка для ходьбы, которую использует менее 80% времени, тогда проходит 25 шагов за 20 секунд и быстрее 4 Необходима односторонняя поддержка для ходьбы, которую использует более 80% времени, тогда проходит 25 шагов за 20 секунд и быстрее
Амбулаторный индекс (Weiner H. L. et al. , 1983) 0 1 Клинических симптомов нет Нормальная походка, но при активной деятельности быстро появляется усталость 2 Изменение походки, эпизоды пошатывания, которые замечают другие люди, больной проходит 25 шагов за 10 секунд и быстрее 3 Необходима односторонняя поддержка для ходьбы, которую использует менее 80% времени, тогда проходит 25 шагов за 20 секунд и быстрее 4 Необходима односторонняя поддержка для ходьбы, которую использует более 80% времени, тогда проходит 25 шагов за 20 секунд и быстрее
 Амбулаторный индекс (Weiner H. L. et al. , 1983) 5 6 7 8 9 Необходима двустороння поддержка, тогда проходит 25 шагов за 20 секунд и быстрее, или нужна односторонняя поддержка, но тогда проходит 25 шагов медленнее, чем за 20 секунд Необходима двустороння поддержка, проходит 25 шагов медленнее, чем за 20 секунд, иногда может использовать кресло-коляску, что определяется стилем жизни и мотивациями Возможно несколько шагов с двусторонней поддержкой, не может пройти 25 шагов, чаще использует кресло-каталку В передвижении ограничен креслом-каталкой, может сам передвигаться в ней В передвижении ограничен креслом-каталкой, но не может передвигаться в ней самостоятельно
Амбулаторный индекс (Weiner H. L. et al. , 1983) 5 6 7 8 9 Необходима двустороння поддержка, тогда проходит 25 шагов за 20 секунд и быстрее, или нужна односторонняя поддержка, но тогда проходит 25 шагов медленнее, чем за 20 секунд Необходима двустороння поддержка, проходит 25 шагов медленнее, чем за 20 секунд, иногда может использовать кресло-коляску, что определяется стилем жизни и мотивациями Возможно несколько шагов с двусторонней поддержкой, не может пройти 25 шагов, чаще использует кресло-каталку В передвижении ограничен креслом-каталкой, может сам передвигаться в ней В передвижении ограничен креслом-каталкой, но не может передвигаться в ней самостоятельно
 Шкала оценки тяжести РС Института неврологии РАМН Первая степень: пациенты не предьявляют существенных жалоб, но при клиническом осмотре у них определяются различные нарушения, главным образом, в рефлекторной сфере. Вторая степень: пациенты предъявляют те или иные жалобы, а при клиническом осмотре выявляются симптомы нерезко выраженного многоочагового поражения центральной нервной системы, однако пациенты обычно могут выполнять свои профессиональные обязанности. Третья степень: четкая картина РС, пациенты обслуживают себя в пределах дома, могут пройти короткое расстояние вне дома (200 -300 м). Четвертая степень: четкая картина РС, пациенты обслуживают себя с трудом в пределах квартиры. Пятая степень: четкая картина РС, обездвиженные, а также полностью утратившие зрение пациенты.
Шкала оценки тяжести РС Института неврологии РАМН Первая степень: пациенты не предьявляют существенных жалоб, но при клиническом осмотре у них определяются различные нарушения, главным образом, в рефлекторной сфере. Вторая степень: пациенты предъявляют те или иные жалобы, а при клиническом осмотре выявляются симптомы нерезко выраженного многоочагового поражения центральной нервной системы, однако пациенты обычно могут выполнять свои профессиональные обязанности. Третья степень: четкая картина РС, пациенты обслуживают себя в пределах дома, могут пройти короткое расстояние вне дома (200 -300 м). Четвертая степень: четкая картина РС, пациенты обслуживают себя с трудом в пределах квартиры. Пятая степень: четкая картина РС, обездвиженные, а также полностью утратившие зрение пациенты.
 Определение патогенетических механизмов, преобладающих у данного пациента − − − − Нарушения иммунного статуса, Нарушения липидного обмена, Нарушения монооксидазной системы печени, Нарушения микроциркуляции, Нарушения холино-глицинового цикла, Активация ПОЛ, Нейроэндокринные нарушения.
Определение патогенетических механизмов, преобладающих у данного пациента − − − − Нарушения иммунного статуса, Нарушения липидного обмена, Нарушения монооксидазной системы печени, Нарушения микроциркуляции, Нарушения холино-глицинового цикла, Активация ПОЛ, Нейроэндокринные нарушения.
 В настоящее время «золотым стандартом» диагностики РС являются: ü данные анамнеза ü клиническая оценка заболевания ü результаты МРТ ü исследование ликвора (Barkhof F. , Filippi M. , 1995) Результаты иммунологических, биохимических, нейрофизиологических исследований имеют вспомогательное значение в диагностике заболевания До настоящего времени нет патогномоничных для РС лабораторных тестов, в силу чего диагноз РС остается диагнозом в первую очередь клиническим
В настоящее время «золотым стандартом» диагностики РС являются: ü данные анамнеза ü клиническая оценка заболевания ü результаты МРТ ü исследование ликвора (Barkhof F. , Filippi M. , 1995) Результаты иммунологических, биохимических, нейрофизиологических исследований имеют вспомогательное значение в диагностике заболевания До настоящего времени нет патогномоничных для РС лабораторных тестов, в силу чего диагноз РС остается диагнозом в первую очередь клиническим
 Дифференциальная диагностика РС Н. Н. Спирин, Н. В. Пизова, Н. С. Баранова
Дифференциальная диагностика РС Н. Н. Спирин, Н. В. Пизова, Н. С. Баранова
 Группы заболеваний, имитирующие клиническую картину РС Воспалительные заболевания с аутоиммунными механизмами развития: - Острый рассеянный энцефаломиелит (ОРЭМ) - Изолированные васкулиты ЦНС - Системная красная волчанка (СКВ) - Синдром Шегрена - Болезнь Бехчета - Узелковый периартериит - Гранулематозы (саркоидоз, гранулематоз Вегенера) Е. И. Гусев, Т. Л. Демина, А. Н. Бойко, 1997
Группы заболеваний, имитирующие клиническую картину РС Воспалительные заболевания с аутоиммунными механизмами развития: - Острый рассеянный энцефаломиелит (ОРЭМ) - Изолированные васкулиты ЦНС - Системная красная волчанка (СКВ) - Синдром Шегрена - Болезнь Бехчета - Узелковый периартериит - Гранулематозы (саркоидоз, гранулематоз Вегенера) Е. И. Гусев, Т. Л. Демина, А. Н. Бойко, 1997
 Группы заболеваний, имитирующие клиническую картину РС Инфекционные заболевания (также с аутоиммунным компонентом): - Поствакцинальные и постинфекционные энцефаломиелиты - Деменция и вакуольная миелопатия при СПИД - Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) - Миелопатия при HTLV-1 инфекции, или тропический спинальный парапарез - Болезнь Лайма (клещевой боррелиоз) - Бруцеллез Е. И. Гусев, Т. Л. Демина, А. Н. Бойко, 1997
Группы заболеваний, имитирующие клиническую картину РС Инфекционные заболевания (также с аутоиммунным компонентом): - Поствакцинальные и постинфекционные энцефаломиелиты - Деменция и вакуольная миелопатия при СПИД - Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) - Миелопатия при HTLV-1 инфекции, или тропический спинальный парапарез - Болезнь Лайма (клещевой боррелиоз) - Бруцеллез Е. И. Гусев, Т. Л. Демина, А. Н. Бойко, 1997
 Группы заболеваний, имитирующие клиническую картину РС Дегенеративные и дисметаболические заболевания: - Адренолейкодистрофии - Болезнь Штрюмпеля - Спиноцеребеллярная и оливопонтоцеребеллярная дегенерации - Мальформация Арнольда-Киари - Острая интермиттирующая порфирия - Дефицит витамина В 12 (фуникулярный миелоз) Е. И. Гусев, Т. Л. Демина, А. Н. Бойко, 1997
Группы заболеваний, имитирующие клиническую картину РС Дегенеративные и дисметаболические заболевания: - Адренолейкодистрофии - Болезнь Штрюмпеля - Спиноцеребеллярная и оливопонтоцеребеллярная дегенерации - Мальформация Арнольда-Киари - Острая интермиттирующая порфирия - Дефицит витамина В 12 (фуникулярный миелоз) Е. И. Гусев, Т. Л. Демина, А. Н. Бойко, 1997
 Группы заболеваний, имитирующие клиническую картину РС Заболевания, вызывающие компрессию спинного мозга Токсические и радиационные лейкоэнцефалопатии Сосудистые заболевания головного и спинного мозга Опухоли головного и спинного мозга Посттравматическая энцефалопатия Е. И. Гусев, Т. Л. Демина, А. Н. Бойко, 1997
Группы заболеваний, имитирующие клиническую картину РС Заболевания, вызывающие компрессию спинного мозга Токсические и радиационные лейкоэнцефалопатии Сосудистые заболевания головного и спинного мозга Опухоли головного и спинного мозга Посттравматическая энцефалопатия Е. И. Гусев, Т. Л. Демина, А. Н. Бойко, 1997
 Заболевания, похожие клинически, но отличные по МРТ
Заболевания, похожие клинически, но отличные по МРТ
 Заболевания, сходные с PC по клиническим критериям, но имеющие четкие отличия на МРТ Гранулематоз Вегенера Мальформация Арнольда—Киари (нистагм, “бьющий вниз”) Изолированные синдромы поражения спинного мозга Экстра- или интрамедуллярные компрессионные поражения, в том числе вертеброгенная шейная миелопатия (медленное прогрессирование, выпадение рефлексов, с-м Лермитта) Внутричерепные новообразования – опухоли ствола ГМ Дефицит витамина В 12
Заболевания, сходные с PC по клиническим критериям, но имеющие четкие отличия на МРТ Гранулематоз Вегенера Мальформация Арнольда—Киари (нистагм, “бьющий вниз”) Изолированные синдромы поражения спинного мозга Экстра- или интрамедуллярные компрессионные поражения, в том числе вертеброгенная шейная миелопатия (медленное прогрессирование, выпадение рефлексов, с-м Лермитта) Внутричерепные новообразования – опухоли ствола ГМ Дефицит витамина В 12
 Заболевания, похожие на РС клинически и по МРТ
Заболевания, похожие на РС клинически и по МРТ
 Заболевания, сходные с PC по МРТ-картине Варианты PC: тип Шарко; тип Девика; тип Шильдера; тип Марбурга; изолированные синдромы Возрастные изменения Болезнь Альцгеймера Мигрень Подкорковая артериосклеротическая энцефалопатия, болезнь Бинсвангера Множественные метастазы Васкулиты: синдром Шёгрена; узелковый периартериит; системная красная волчанка; болезнь Бехчета; гигантоклеточный артериит Саркоидоз Лейкодистрофии
Заболевания, сходные с PC по МРТ-картине Варианты PC: тип Шарко; тип Девика; тип Шильдера; тип Марбурга; изолированные синдромы Возрастные изменения Болезнь Альцгеймера Мигрень Подкорковая артериосклеротическая энцефалопатия, болезнь Бинсвангера Множественные метастазы Васкулиты: синдром Шёгрена; узелковый периартериит; системная красная волчанка; болезнь Бехчета; гигантоклеточный артериит Саркоидоз Лейкодистрофии
 Заболевания, сходные с PC по МРТ-картине Энцефалиты: вирусные (HTLV-I миелопатия, подострый склерозирующий панэнцефалит, прогрессирующая мультифокальная лейкоэнцефалопатия (папова-вирусная), острый рассеянный энцефаломиелит (ОРЭМ)), микоплазменные (туберкулез), вызванные спирохетами (сифилис, нейроборрелиоз (болезнь Лайма)) Хроническая демиелинизирующая воспалительная полиневропатия Подострая комбинированная дегенерация спинного мозга (дефицит витамина В 12) Метаболические нарушения Митохондриальные заболевания Лейкоэнцефалопатия после химио- и радиотерапии Осмотический миелинолизис
Заболевания, сходные с PC по МРТ-картине Энцефалиты: вирусные (HTLV-I миелопатия, подострый склерозирующий панэнцефалит, прогрессирующая мультифокальная лейкоэнцефалопатия (папова-вирусная), острый рассеянный энцефаломиелит (ОРЭМ)), микоплазменные (туберкулез), вызванные спирохетами (сифилис, нейроборрелиоз (болезнь Лайма)) Хроническая демиелинизирующая воспалительная полиневропатия Подострая комбинированная дегенерация спинного мозга (дефицит витамина В 12) Метаболические нарушения Митохондриальные заболевания Лейкоэнцефалопатия после химио- и радиотерапии Осмотический миелинолизис
 Заболевания Диагностика СПИД Антитела к ВИЧ в сыворотке Протромботические состояния Экстракраниальная допплерография (сонных артерий) и Эхо. КС Коагулограмма: определение протеина S, протеина С, антитромбина III, выявление люпусного антикоагулян-та, определение концентрации ткане-вого активатора плазминогена, ак-тивность ингибиторов активатора плазминогена Спиноцеребеллярные дегенерации Клиническое течение и отсутствие изменений других лабораторных тестов
Заболевания Диагностика СПИД Антитела к ВИЧ в сыворотке Протромботические состояния Экстракраниальная допплерография (сонных артерий) и Эхо. КС Коагулограмма: определение протеина S, протеина С, антитромбина III, выявление люпусного антикоагулян-та, определение концентрации ткане-вого активатора плазминогена, ак-тивность ингибиторов активатора плазминогена Спиноцеребеллярные дегенерации Клиническое течение и отсутствие изменений других лабораторных тестов
 Заболевания Диагностика Митохондриальные энцефалопатии Определение лактата и пирувата в плазме и ЦСЖ, определение мутаций митохондриальной ДНК, биопсия скелетных мышц для выявления митохондриальных нарушений Церебральная ауто- Клиническое течение, анализ сомно-доминантная генетического сцепления, артериопатия с артериопатические проявления субкортикальными инфарктами и лейкоэнцефалопатией (ЦАДАСИЛ)
Заболевания Диагностика Митохондриальные энцефалопатии Определение лактата и пирувата в плазме и ЦСЖ, определение мутаций митохондриальной ДНК, биопсия скелетных мышц для выявления митохондриальных нарушений Церебральная ауто- Клиническое течение, анализ сомно-доминантная генетического сцепления, артериопатия с артериопатические проявления субкортикальными инфарктами и лейкоэнцефалопатией (ЦАДАСИЛ)
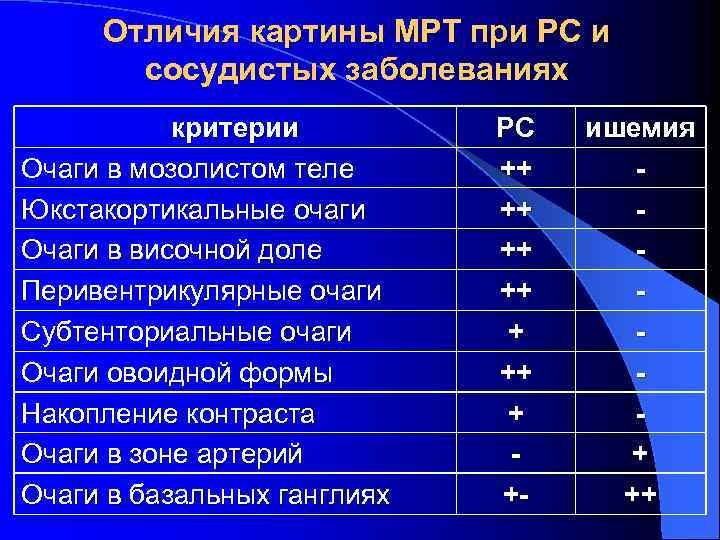 Отличия картины МРТ при РС и сосудистых заболеваниях критерии Очаги в мозолистом теле Юкстакортикальные очаги Очаги в височной доле Перивентрикулярные очаги Субтенториальные очаги Очаги овоидной формы Накопление контраста Очаги в зоне артерий Очаги в базальных ганглиях РС ++ ++ + +- ишемия + ++
Отличия картины МРТ при РС и сосудистых заболеваниях критерии Очаги в мозолистом теле Юкстакортикальные очаги Очаги в височной доле Перивентрикулярные очаги Субтенториальные очаги Очаги овоидной формы Накопление контраста Очаги в зоне артерий Очаги в базальных ганглиях РС ++ ++ + +- ишемия + ++
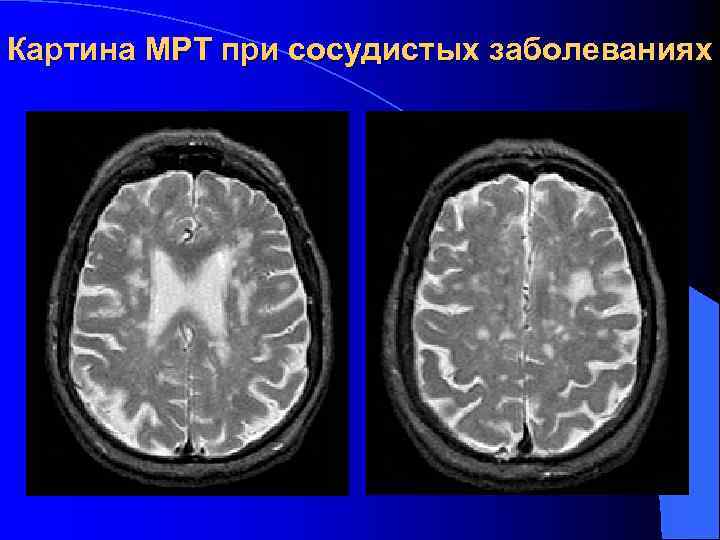 Картина МРТ при сосудистых заболеваниях
Картина МРТ при сосудистых заболеваниях
 Дефицит витамина В 12 Более позднее начало (ППРС) Симметричная спинальная симптоматика Вовлечение ПНС Заболевания ЖКТ Ахлоргидрия, Картина крови (мегалобластный тип кроветворения) Снижение концентрации В 12 в крови может быть и при РС!!!
Дефицит витамина В 12 Более позднее начало (ППРС) Симметричная спинальная симптоматика Вовлечение ПНС Заболевания ЖКТ Ахлоргидрия, Картина крови (мегалобластный тип кроветворения) Снижение концентрации В 12 в крови может быть и при РС!!!
 Заболевания, похожие на РС клинически, по данным МРТ и по ЦСЖ
Заболевания, похожие на РС клинически, по данным МРТ и по ЦСЖ
 Заболевания Диагностика Васкулиты: синдром Шёгрена узелковый периартериит, системная красная волчанка Определение антикардиолипиновых антител, антинуклеарных антител, антител к нативной ДНК, Ro SS-A и La SS-B. При необходимости — церебральная ангиография, ретинальная флюороангиография, исследование с помощью щелевой лампы и биопсия Болезнь Бехчета Клинические проявления (кожнослизистые изъязвления) Нейроборрелиоз Определение антител к Borrelia burgdorferi в сыворотке и ЦСЖ Положительные реакции подтверждены Lues-TPHA-тестом
Заболевания Диагностика Васкулиты: синдром Шёгрена узелковый периартериит, системная красная волчанка Определение антикардиолипиновых антител, антинуклеарных антител, антител к нативной ДНК, Ro SS-A и La SS-B. При необходимости — церебральная ангиография, ретинальная флюороангиография, исследование с помощью щелевой лампы и биопсия Болезнь Бехчета Клинические проявления (кожнослизистые изъязвления) Нейроборрелиоз Определение антител к Borrelia burgdorferi в сыворотке и ЦСЖ Положительные реакции подтверждены Lues-TPHA-тестом
 Заболевания Диагностика Саркоидоз Тест Квейма, определение уровня ангиотензин-превращающего фермента в сыворотке и ЦСЖ, биопсия любого доступного очага Адренолейкодистрофия Определение длинноцепочечных (высших) жирных кислот Инфекция HTLV-I Определение антител к HTLV-I Зрительная атрофия Лебера Анализ митохондриальной ДНК для исключения мутации в положении 11778 ОРЭМ Повторное МРТ-исследование и клиническое течение
Заболевания Диагностика Саркоидоз Тест Квейма, определение уровня ангиотензин-превращающего фермента в сыворотке и ЦСЖ, биопсия любого доступного очага Адренолейкодистрофия Определение длинноцепочечных (высших) жирных кислот Инфекция HTLV-I Определение антител к HTLV-I Зрительная атрофия Лебера Анализ митохондриальной ДНК для исключения мутации в положении 11778 ОРЭМ Повторное МРТ-исследование и клиническое течение
 Ретробульбарный неврит
Ретробульбарный неврит
 РБН - снижение или потеря зрения, связанная с первичной демиелинизацией зрительного нерва (ЗН) В 1/3 случаев - в дебюте РС; в разные периоды - у 2/3 больных РС
РБН - снижение или потеря зрения, связанная с первичной демиелинизацией зрительного нерва (ЗН) В 1/3 случаев - в дебюте РС; в разные периоды - у 2/3 больных РС
 Клиника РБН 1. Подострое развитие (3 -7 дней) 2. Односторонность 3. Неполная потеря зрения 4. Болезненность при движении глаз (90%) 5. Афферентные нарушения зрачковых реакций (зрачок Маркуса-Гунна) 6. Центральная или парацентральная скотома 7. Полное или частичное восстановление зрения 8. Симптом Утгоффа (1/3) 9. Нет корреляции со степенью демиелинизации ЗН 10. Начало восстановления зрения через несколько недель Т. Е. Шмидт, 2004
Клиника РБН 1. Подострое развитие (3 -7 дней) 2. Односторонность 3. Неполная потеря зрения 4. Болезненность при движении глаз (90%) 5. Афферентные нарушения зрачковых реакций (зрачок Маркуса-Гунна) 6. Центральная или парацентральная скотома 7. Полное или частичное восстановление зрения 8. Симптом Утгоффа (1/3) 9. Нет корреляции со степенью демиелинизации ЗН 10. Начало восстановления зрения через несколько недель Т. Е. Шмидт, 2004
 Диссоциация симптомов при РБН Нормальное глазное дно в остром периоде Деколорация височной половины или всего ДЗН в период восстановления Параклинические изменения при РБН МРТ – демиелинизация ЗН – 60% (в 20% и в здоровом глазу) ЗВП на обращение шахматного паттерна – 100%
Диссоциация симптомов при РБН Нормальное глазное дно в остром периоде Деколорация височной половины или всего ДЗН в период восстановления Параклинические изменения при РБН МРТ – демиелинизация ЗН – 60% (в 20% и в здоровом глазу) ЗВП на обращение шахматного паттерна – 100%
 Дифференциальный диагноз при РБН - Болезнь Лебера (наследственная невропатия ЗН) - СКВ - Токсические невропатии ЗН: метанол, лекарственные препараты (транквилизаторы, антибиотики, дигоксин; аспирин, хинин) - Ишемическая невропатия ЗН (гигантоклеточный артериит) - Нейросифилис - Риногенный РБН
Дифференциальный диагноз при РБН - Болезнь Лебера (наследственная невропатия ЗН) - СКВ - Токсические невропатии ЗН: метанол, лекарственные препараты (транквилизаторы, антибиотики, дигоксин; аспирин, хинин) - Ишемическая невропатия ЗН (гигантоклеточный артериит) - Нейросифилис - Риногенный РБН
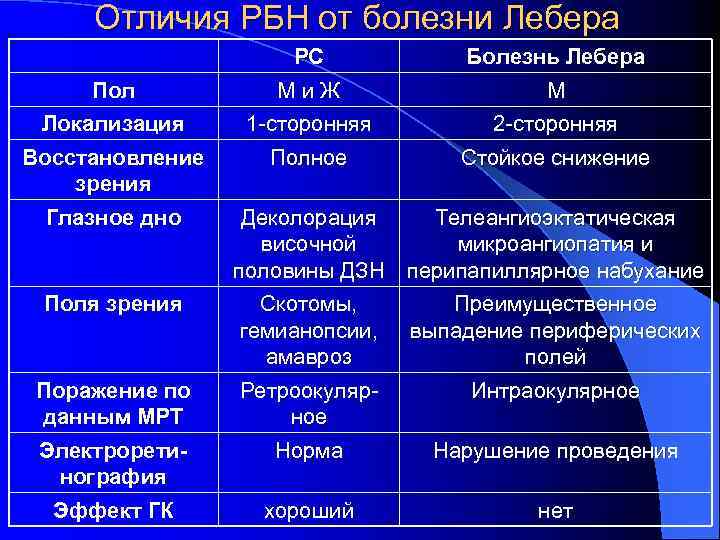 Отличия РБН от болезни Лебера Пол Локализация Восстановление зрения Глазное дно Поля зрения Поражение по данным МРТ Электроретинография Эффект ГК РС М и Ж Болезнь Лебера М 1 -сторонняя Полное 2 -сторонняя Стойкое снижение Деколорация Телеангиоэктатическая височной микроангиопатия и половины ДЗН перипапиллярное набухание Скотомы, Преимущественное гемианопсии, выпадение периферических амавроз полей Ретроокуляр. Интраокулярное Норма Нарушение проведения хороший нет
Отличия РБН от болезни Лебера Пол Локализация Восстановление зрения Глазное дно Поля зрения Поражение по данным МРТ Электроретинография Эффект ГК РС М и Ж Болезнь Лебера М 1 -сторонняя Полное 2 -сторонняя Стойкое снижение Деколорация Телеангиоэктатическая височной микроангиопатия и половины ДЗН перипапиллярное набухание Скотомы, Преимущественное гемианопсии, выпадение периферических амавроз полей Ретроокуляр. Интраокулярное Норма Нарушение проведения хороший нет
 Факторы, повышающие риск развития РС после РБН - Молодой (но не детский) возраст - Повторные РБН - Женский пол - Наличие неврологической симптоматики - Очаги на МРТ (в 80% - развитие РС) - Олигоклональные Ig. G в ликворе - АТ к ОБМ в ликворе
Факторы, повышающие риск развития РС после РБН - Молодой (но не детский) возраст - Повторные РБН - Женский пол - Наличие неврологической симптоматики - Очаги на МРТ (в 80% - развитие РС) - Олигоклональные Ig. G в ликворе - АТ к ОБМ в ликворе
 Острый рассеянный энцефаломиелит
Острый рассеянный энцефаломиелит
 Клинические отличия ОРЭМ от РС 1. Монофазное течение 2. Предшествующая инфекция или вакцинация – 70% 3. Острое начало с наличием общеинфекционных, общемозговых, оболочечных и очаговых симптомов 4. Детский и юношеский возраст 5. Одинаковая частота среди мужчин и женщин 6. Грубая энцефалопатия с мультифокальной симптоматикой
Клинические отличия ОРЭМ от РС 1. Монофазное течение 2. Предшествующая инфекция или вакцинация – 70% 3. Острое начало с наличием общеинфекционных, общемозговых, оболочечных и очаговых симптомов 4. Детский и юношеский возраст 5. Одинаковая частота среди мужчин и женщин 6. Грубая энцефалопатия с мультифокальной симптоматикой
 Клинические отличия ОРЭМ от РС 7. Псевдотуморозная симптоматика, психоз 8. Более высокая частота поражения ПНС с развитием смешанных парезов, корешковой симптоматики 9. Более высокая частота поражения черепных нервов (в том числе с развитием бульбарных расстройств) 10. Выраженные нарушения ВНС (гипергидроз, тахикардия и др. ) 11. Высокая летальность (до 20%)
Клинические отличия ОРЭМ от РС 7. Псевдотуморозная симптоматика, психоз 8. Более высокая частота поражения ПНС с развитием смешанных парезов, корешковой симптоматики 9. Более высокая частота поражения черепных нервов (в том числе с развитием бульбарных расстройств) 10. Выраженные нарушения ВНС (гипергидроз, тахикардия и др. ) 11. Высокая летальность (до 20%)
 МРТ-картина ОРЭМ 1. Двусторонние, обширные, иногда симметричные очаги 2. Очаги округлые или неправильной формы с нечеткими контурами 3. Перивентрикулярные очаги относительно редки 4. Очаги создают масс-эффект 5. Асимптомные очаги в базальных ганглиях (до 40%) 6. Много очагов, накапливающих контраст 7. В динамике - уменьшение очагов без образования новых
МРТ-картина ОРЭМ 1. Двусторонние, обширные, иногда симметричные очаги 2. Очаги округлые или неправильной формы с нечеткими контурами 3. Перивентрикулярные очаги относительно редки 4. Очаги создают масс-эффект 5. Асимптомные очаги в базальных ганглиях (до 40%) 6. Много очагов, накапливающих контраст 7. В динамике - уменьшение очагов без образования новых
 МРТ-картина острого рассеянного энцефаломиелита
МРТ-картина острого рассеянного энцефаломиелита
 ЦСЖ при ОРЭМ 1. Умеренный плеоцитоз 2. Наличие олигоклональных АТ нехарактерно или преходяще 3. Возможно увеличение концентрации белка
ЦСЖ при ОРЭМ 1. Умеренный плеоцитоз 2. Наличие олигоклональных АТ нехарактерно или преходяще 3. Возможно увеличение концентрации белка
 Оптикомиелит Девика Абсолютные критерии: – Оптический неврит – Острый миелит – Отсутствие клинических признаков поражения других систем Основные дополнительные критерии: – Отсутствие очагов на МРТ головного мозга в начале болезни – Очаги на МРТ спинного мозга занимают 3 и более сегментов – Лимфоциты свыше 50 или более 5 нейтрофилов Дополнительные критерии: – Двусторонний ОН – Значительное снижение зрения по крайней мере на 1 глаз – Значительный двигательный дефект по крайней мере в 1 -й конечности.
Оптикомиелит Девика Абсолютные критерии: – Оптический неврит – Острый миелит – Отсутствие клинических признаков поражения других систем Основные дополнительные критерии: – Отсутствие очагов на МРТ головного мозга в начале болезни – Очаги на МРТ спинного мозга занимают 3 и более сегментов – Лимфоциты свыше 50 или более 5 нейтрофилов Дополнительные критерии: – Двусторонний ОН – Значительное снижение зрения по крайней мере на 1 глаз – Значительный двигательный дефект по крайней мере в 1 -й конечности.
 Саркоидоз Поражение ЦНС в 5% случаев Одно- или двусторонний оптический неврит Рецидивирующий невропатия лицевого нерва (редко других ч. н) Прогрессирующая миелопатия Накопление контраста в оболочках по данным МРТ
Саркоидоз Поражение ЦНС в 5% случаев Одно- или двусторонний оптический неврит Рецидивирующий невропатия лицевого нерва (редко других ч. н) Прогрессирующая миелопатия Накопление контраста в оболочках по данным МРТ
 Дифференциальная диагностика рассеянного склероза и хронического нейроборрелиоза
Дифференциальная диагностика рассеянного склероза и хронического нейроборрелиоза
 Иксодовый клещевой боррелиоз (КБ) или болезнь Лайма инфекционное полисистемное природно-очаговое заболевание, возбудителем которого являются спирохеты комплекса Borrelia burgdorferi sensu lato, а переносчиком - иксодовые клещи. Заболевание отличается стадийным течением и системностью проявлений, причем в процесс могут вовлекаться кожа, опорно-двигательный аппарат, нервная система, сердце, печень, глаза.
Иксодовый клещевой боррелиоз (КБ) или болезнь Лайма инфекционное полисистемное природно-очаговое заболевание, возбудителем которого являются спирохеты комплекса Borrelia burgdorferi sensu lato, а переносчиком - иксодовые клещи. Заболевание отличается стадийным течением и системностью проявлений, причем в процесс могут вовлекаться кожа, опорно-двигательный аппарат, нервная система, сердце, печень, глаза.
 Поражение нервной системы или нейроборрелиоз наблюдается у 15 -64% больных КБ и на ранних сроках заболевания характеризуется в основном следующими тремя синдромами: ü лимфоцитарным менингитом, ü радикулопатией, ü нейропатией черепных нервов (чаще лицевого). Часто вовлекаются несколько уровней нервной системы. Kristoferitsch W. , 1993; Hansen K. , 1994; Лесняк О. М. , 1999
Поражение нервной системы или нейроборрелиоз наблюдается у 15 -64% больных КБ и на ранних сроках заболевания характеризуется в основном следующими тремя синдромами: ü лимфоцитарным менингитом, ü радикулопатией, ü нейропатией черепных нервов (чаще лицевого). Часто вовлекаются несколько уровней нервной системы. Kristoferitsch W. , 1993; Hansen K. , 1994; Лесняк О. М. , 1999
 Поздние поражения нервной системы, проявляющиеся месяцы и годы после начала заболевания, часто после длительного латентного периода, также включают в себя признаки поражения всех отделов нервной системы. Выделяют три основных его варианта: ü прогрессирующий энцефаломиелит; ü полинейропатия, ассоциированная с хроническим атрофическим акродерматитом; ü хронический лимфоцитарный менингит. Ackermann R. , Gollmer E. , Kupper B. , 1985; Logigian E. L. , Kaplan R. F. , Steere A. C. , 1990
Поздние поражения нервной системы, проявляющиеся месяцы и годы после начала заболевания, часто после длительного латентного периода, также включают в себя признаки поражения всех отделов нервной системы. Выделяют три основных его варианта: ü прогрессирующий энцефаломиелит; ü полинейропатия, ассоциированная с хроническим атрофическим акродерматитом; ü хронический лимфоцитарный менингит. Ackermann R. , Gollmer E. , Kupper B. , 1985; Logigian E. L. , Kaplan R. F. , Steere A. C. , 1990
 Хронический прогрессирующий боррелиозный энцефаломиелит и РС имеют ряд сходных клинико-инструментальных черт, таких как спастические парезы, атаксия, зрительные нарушения, наличие перивентрикулярных очаговых изменений на МРТ. Нейроборрелиоз, как и рассеянный склероз, может иметь ремитирующее течение. В настоящее время частота выявления энцефаломиелита при КБ невысока и составляет в среднем 4 - 5% всех случаев нейроборрелиоза Hansen K. , 1994; Бондаренко А. Л. и др. , 2002
Хронический прогрессирующий боррелиозный энцефаломиелит и РС имеют ряд сходных клинико-инструментальных черт, таких как спастические парезы, атаксия, зрительные нарушения, наличие перивентрикулярных очаговых изменений на МРТ. Нейроборрелиоз, как и рассеянный склероз, может иметь ремитирующее течение. В настоящее время частота выявления энцефаломиелита при КБ невысока и составляет в среднем 4 - 5% всех случаев нейроборрелиоза Hansen K. , 1994; Бондаренко А. Л. и др. , 2002
 Ведущими симптомами прогрессирующего боррелиозного энцефаломиелита являются: ü спастические парезы, ü атаксия, ü экстрапирамидные нарушения, ü парезы черепных нервов, ü зрительные нарушения, ü дисфункция тазовых органов ü когнитивные расстройства в виде снижения памяти, концентрации внимания, раздражительности. У 25% больных наблюдается сопутствующее поражение корешков и периферических нервов. Kristoferitsch W. , 1993; Hansen K. , 1994; Лесняк О. М. , 1999
Ведущими симптомами прогрессирующего боррелиозного энцефаломиелита являются: ü спастические парезы, ü атаксия, ü экстрапирамидные нарушения, ü парезы черепных нервов, ü зрительные нарушения, ü дисфункция тазовых органов ü когнитивные расстройства в виде снижения памяти, концентрации внимания, раздражительности. У 25% больных наблюдается сопутствующее поражение корешков и периферических нервов. Kristoferitsch W. , 1993; Hansen K. , 1994; Лесняк О. М. , 1999
 Возможно наличие полиорганного поражения, с вовлечением сердца, глаз, причем наиболее характерно сочетание поражения нервной системы и суставов. На МРТ у части больных определяются множественные перивентрикулярные очаги, схожие с таковыми при РС Kristoferitsch W. , 1993; Hansen K. , 1994; Лесняк О. М. , 1999
Возможно наличие полиорганного поражения, с вовлечением сердца, глаз, причем наиболее характерно сочетание поражения нервной системы и суставов. На МРТ у части больных определяются множественные перивентрикулярные очаги, схожие с таковыми при РС Kristoferitsch W. , 1993; Hansen K. , 1994; Лесняк О. М. , 1999
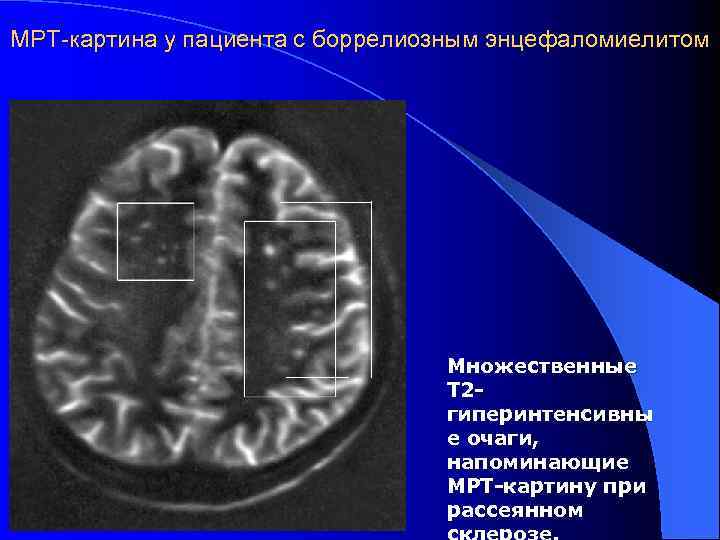 МРТ-картина у пациента с боррелиозным энцефаломиелитом Множественные Т 2 гиперинтенсивны е очаги, напоминающие МРТ-картину при рассеянном
МРТ-картина у пациента с боррелиозным энцефаломиелитом Множественные Т 2 гиперинтенсивны е очаги, напоминающие МРТ-картину при рассеянном
 Дифференциально-диагностические признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Дифференциальные признаки Боррелиозный энцефаломиелит Рассеянный склероз Наличие «лесного» фактора, укуса клеща, мигрирующей эритемы в анамнезе Характерно Не характерно Возраст начала заболевания 40 – 60 лет 16 – 45 лет Зрительные нарушения + +++ Когнитивные нарушения +++ + Тазовые нарушения + +++ Двусторонняя невропатия лицевого нерва Патогномонична (в эндемичных районах) Отсутствует Радикулопатия Часто Редко Полиневропатия Часто Редко
Дифференциально-диагностические признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Дифференциальные признаки Боррелиозный энцефаломиелит Рассеянный склероз Наличие «лесного» фактора, укуса клеща, мигрирующей эритемы в анамнезе Характерно Не характерно Возраст начала заболевания 40 – 60 лет 16 – 45 лет Зрительные нарушения + +++ Когнитивные нарушения +++ + Тазовые нарушения + +++ Двусторонняя невропатия лицевого нерва Патогномонична (в эндемичных районах) Отсутствует Радикулопатия Часто Редко Полиневропатия Часто Редко
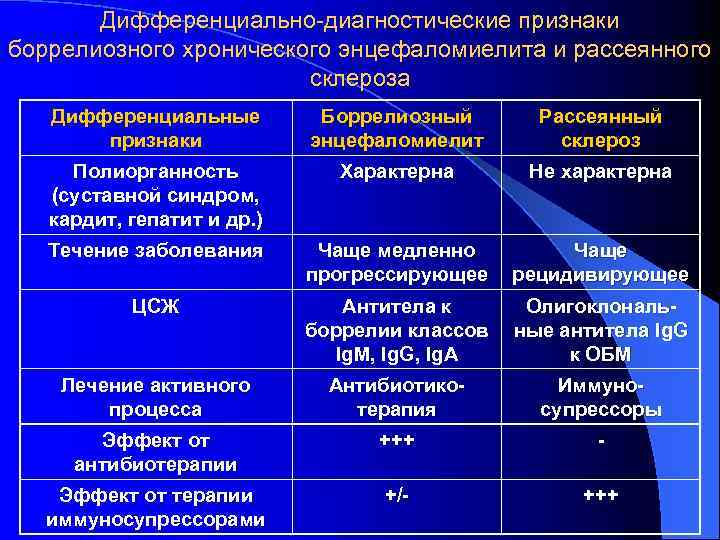 Дифференциально-диагностические признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Дифференциальные признаки Боррелиозный энцефаломиелит Рассеянный склероз Полиорганность (суставной синдром, кардит, гепатит и др. ) Характерна Не характерна Течение заболевания Чаще медленно прогрессирующее Чаще рецидивирующее ЦСЖ Антитела к боррелии классов Ig. M, Ig. G, Ig. A Олигоклональные антитела Ig. G к ОБМ Лечение активного процесса Антибиотикотерапия Иммуносупрессоры Эффект от антибиотерапии +++ - Эффект от терапии иммуносупрессорами +/- +++
Дифференциально-диагностические признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Дифференциальные признаки Боррелиозный энцефаломиелит Рассеянный склероз Полиорганность (суставной синдром, кардит, гепатит и др. ) Характерна Не характерна Течение заболевания Чаще медленно прогрессирующее Чаще рецидивирующее ЦСЖ Антитела к боррелии классов Ig. M, Ig. G, Ig. A Олигоклональные антитела Ig. G к ОБМ Лечение активного процесса Антибиотикотерапия Иммуносупрессоры Эффект от антибиотерапии +++ - Эффект от терапии иммуносупрессорами +/- +++
 В эндемичных по боррелиозу регионах больным с синдромом энцефаломиелита и при атипичном течении рассеянного склероза (полиневропатия, полиорганность поражения, отсутствие эффекта от традиционной иммуносупрессивной терапии), особенно при наличии в анамнезе факта укуса клеща или мигрирующей эритемы, следует проводить серологические исследования на присутствие антител к боррелии в сыворотке крови и ЦСЖ, что позволит своевременно выявить случаи недиагностированного нейроборрелиоза и назначить адекватную антибактериальную терапию.
В эндемичных по боррелиозу регионах больным с синдромом энцефаломиелита и при атипичном течении рассеянного склероза (полиневропатия, полиорганность поражения, отсутствие эффекта от традиционной иммуносупрессивной терапии), особенно при наличии в анамнезе факта укуса клеща или мигрирующей эритемы, следует проводить серологические исследования на присутствие антител к боррелии в сыворотке крови и ЦСЖ, что позволит своевременно выявить случаи недиагностированного нейроборрелиоза и назначить адекватную антибактериальную терапию.
 Дифференциальная диагностика рассеянного склероза и антифосфолипидного синдрома
Дифференциальная диагностика рассеянного склероза и антифосфолипидного синдрома
 Антифосфолипидный синдром клинико-иммунологический симптомокомплекс, включающий в себя рецидивирующие венозные и артериальные тромбозы, сетчатое ливедо, привычное невынашивание беременности, хронические язвы голеней, гемолитическую анемию, тромбоцитопению и другие проявления в сочетании с продукцией антител к фосфолипидам (а. ФЛ). Aron A. L. , Gharavi A. E. , Shoenfeld Y. , 1995; Решетняк Т. М. , Алекберова З. С. , 1998
Антифосфолипидный синдром клинико-иммунологический симптомокомплекс, включающий в себя рецидивирующие венозные и артериальные тромбозы, сетчатое ливедо, привычное невынашивание беременности, хронические язвы голеней, гемолитическую анемию, тромбоцитопению и другие проявления в сочетании с продукцией антител к фосфолипидам (а. ФЛ). Aron A. L. , Gharavi A. E. , Shoenfeld Y. , 1995; Решетняк Т. М. , Алекберова З. С. , 1998
 Клинические маркеры антифосфолипидного синдрома 1. Основные 1. 1. Рецидивирующие венозные и артериальные тромбозы 1. 2. Рецидивирующая тромбоцитопения 1. 3. Невынашивание беременности 2. Дополнительные 2. 1. Поражение мелких сосудов (артериол, венул, капилляров) кожи 2. 1. 1. Сетчатое ливедо 2. 1. 2. Хронические язвы голеней 2. 2. Поражение сосудов головного мозга 2. 2. 1. Церебральная васкулопатия (хорея, мигрень, эпилепсия) 2. 2. 2. Ишемический инсульт
Клинические маркеры антифосфолипидного синдрома 1. Основные 1. 1. Рецидивирующие венозные и артериальные тромбозы 1. 2. Рецидивирующая тромбоцитопения 1. 3. Невынашивание беременности 2. Дополнительные 2. 1. Поражение мелких сосудов (артериол, венул, капилляров) кожи 2. 1. 1. Сетчатое ливедо 2. 1. 2. Хронические язвы голеней 2. 2. Поражение сосудов головного мозга 2. 2. 1. Церебральная васкулопатия (хорея, мигрень, эпилепсия) 2. 2. 2. Ишемический инсульт
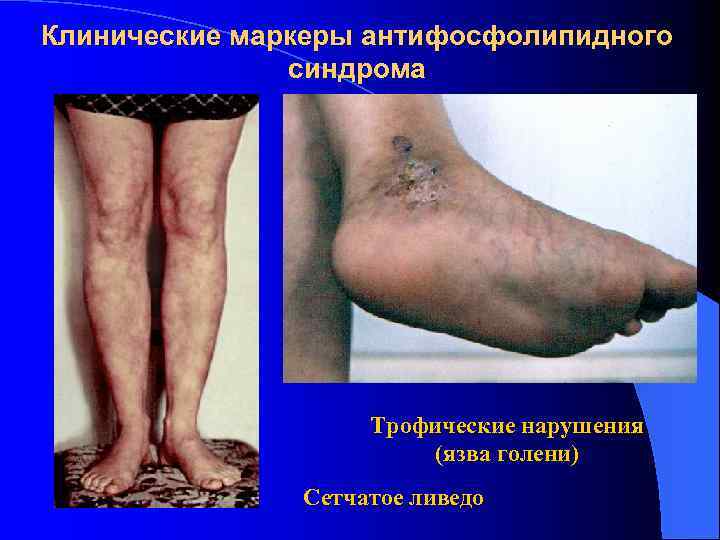 Клинические маркеры антифосфолипидного синдрома Трофические нарушения (язва голени) Сетчатое ливедо
Клинические маркеры антифосфолипидного синдрома Трофические нарушения (язва голени) Сетчатое ливедо
 Лабораторные маркеры антифосфолипидного синдрома 1. Определение антител к фосфолипид-белковым комплексам клеточных мембран (антитела к ФЛ b 2 гликопротеину 1, ФЛ – протромбину, ФЛ – аннексину V) 2. Определение «волчаночных антикоагулянтов» 3. Определение антикардиолипиновых антител класса Ig G (> 20 GPL)
Лабораторные маркеры антифосфолипидного синдрома 1. Определение антител к фосфолипид-белковым комплексам клеточных мембран (антитела к ФЛ b 2 гликопротеину 1, ФЛ – протромбину, ФЛ – аннексину V) 2. Определение «волчаночных антикоагулянтов» 3. Определение антикардиолипиновых антител класса Ig G (> 20 GPL)
 Антифосфолипидный синдром (критерии D. Alarcon-Segovia et al. , 1992) Клинические критерии 1. Привычное невынашивание беременности 2. Венозные тромбозы 3. Артериальные окклюзии 4. Язвы нижних конечностей 5. Сетчатое ливедо 6. Гемолитическая анемия 7. Тромбоцитопения Биологические критерии Высокий уровень антифосфолипидных антител (а. ФЛ, a. PL) Ig. G или Ig. M (SD>5) Определенный АФС >=2 клинических критериев + биологические критерии Вероятный АФС 1 клинический критерий + высокий уровень а. ФЛ >=2 клинических критериев + низкий уровень а. ФЛ (2
Антифосфолипидный синдром (критерии D. Alarcon-Segovia et al. , 1992) Клинические критерии 1. Привычное невынашивание беременности 2. Венозные тромбозы 3. Артериальные окклюзии 4. Язвы нижних конечностей 5. Сетчатое ливедо 6. Гемолитическая анемия 7. Тромбоцитопения Биологические критерии Высокий уровень антифосфолипидных антител (а. ФЛ, a. PL) Ig. G или Ig. M (SD>5) Определенный АФС >=2 клинических критериев + биологические критерии Вероятный АФС 1 клинический критерий + высокий уровень а. ФЛ >=2 клинических критериев + низкий уровень а. ФЛ (2
 В последние годы стали появляться работы о синдроме «рассеянного склероза» при АФС. В клинической практике неврологов в настоящее время среди пациентов с рассеянным склерозом (РС) встречаются больные с повышенным титром антител к кардиолипину класса G (а. КЛ Ig. G), а среди больных с АФС – пациенты с клиникой «псевдорассеянного склероза» . Калашникова Л. А. и соавт. , 2001 Ряд авторов отмечает сходство клинической картины и данных МР-томографии у части больных АФС и больных РС. Scott T. F. et al. , 1994
В последние годы стали появляться работы о синдроме «рассеянного склероза» при АФС. В клинической практике неврологов в настоящее время среди пациентов с рассеянным склерозом (РС) встречаются больные с повышенным титром антител к кардиолипину класса G (а. КЛ Ig. G), а среди больных с АФС – пациенты с клиникой «псевдорассеянного склероза» . Калашникова Л. А. и соавт. , 2001 Ряд авторов отмечает сходство клинической картины и данных МР-томографии у части больных АФС и больных РС. Scott T. F. et al. , 1994
 В исследование вошли больные с достоверным РС по критериям C. Poser с повышенным титром антител к кардиолипину класса G (а. КЛ Ig. G+) - 5 человек в воз-расте от 22 до 40 лет (средний возраст – 32, 4 3, 5 лет) - и пациенты с достовер-ным первичным АФС по критериям D. Alarcon. Segovia - 9 человек в возрасте от 23 до 43 лет (средний возраст – 33, 7 2, 4 лет). Обе группы характеризовались прогредиентным течением.
В исследование вошли больные с достоверным РС по критериям C. Poser с повышенным титром антител к кардиолипину класса G (а. КЛ Ig. G+) - 5 человек в воз-расте от 22 до 40 лет (средний возраст – 32, 4 3, 5 лет) - и пациенты с достовер-ным первичным АФС по критериям D. Alarcon. Segovia - 9 человек в возрасте от 23 до 43 лет (средний возраст – 33, 7 2, 4 лет). Обе группы характеризовались прогредиентным течением.
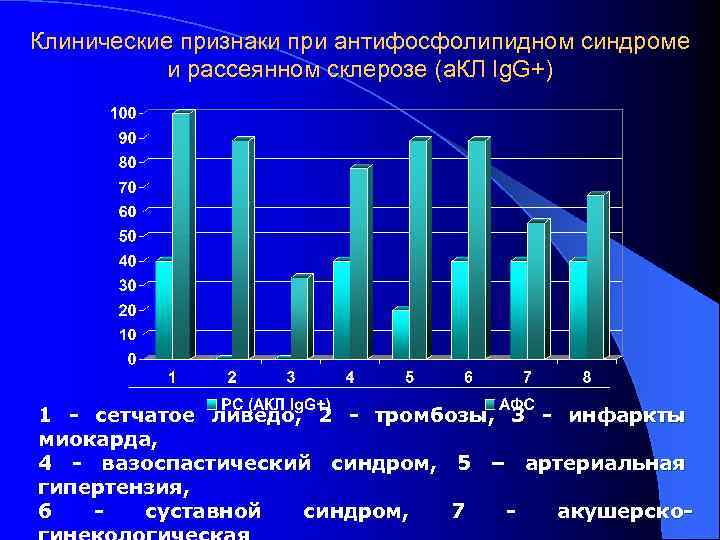 Клинические признаки при антифосфолипидном синдроме и рассеянном склерозе (а. КЛ Ig. G+) 1 - сетчатое ливедо, 2 - тромбозы, 3 - инфаркты миокарда, 4 - вазоспастический синдром, 5 – артериальная гипертензия, 6 суставной синдром, 7 акушерско-
Клинические признаки при антифосфолипидном синдроме и рассеянном склерозе (а. КЛ Ig. G+) 1 - сетчатое ливедо, 2 - тромбозы, 3 - инфаркты миокарда, 4 - вазоспастический синдром, 5 – артериальная гипертензия, 6 суставной синдром, 7 акушерско-
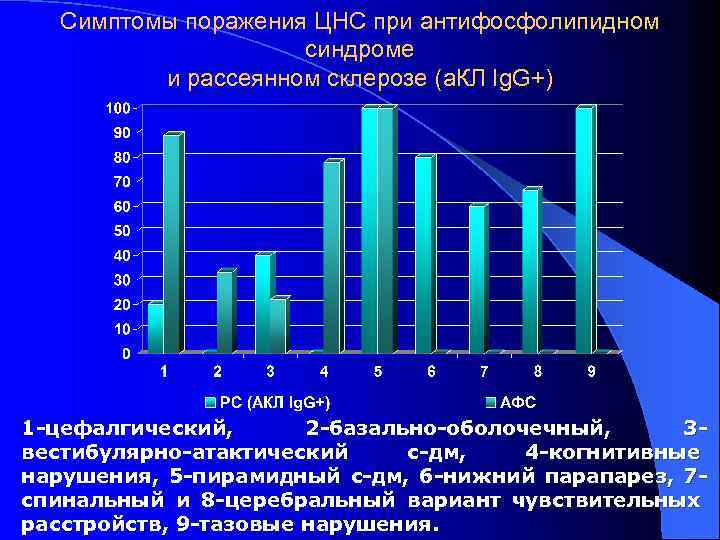 Симптомы поражения ЦНС при антифосфолипидном синдроме и рассеянном склерозе (а. КЛ Ig. G+) 1 -цефалгический, 2 -базально-оболочечный, 3 вестибулярно-атактический с-дм, 4 -когнитивные нарушения, 5 -пирамидный с-дм, 6 -нижний парапарез, 7 спинальный и 8 -церебральный вариант чувствительных расстройств, 9 -тазовые нарушения.
Симптомы поражения ЦНС при антифосфолипидном синдроме и рассеянном склерозе (а. КЛ Ig. G+) 1 -цефалгический, 2 -базально-оболочечный, 3 вестибулярно-атактический с-дм, 4 -когнитивные нарушения, 5 -пирамидный с-дм, 6 -нижний парапарез, 7 спинальный и 8 -церебральный вариант чувствительных расстройств, 9 -тазовые нарушения.
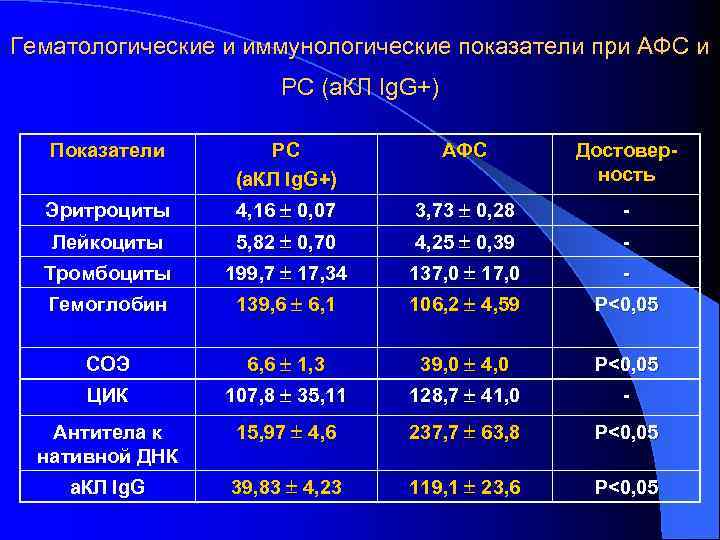 Гематологические и иммунологические показатели при АФС и РС (а. КЛ Ig. G+) Показатели РС (а. КЛ Ig. G+) АФС Достоверность Эритроциты 4, 16 0, 07 3, 73 0, 28 - Лейкоциты 5, 82 0, 70 4, 25 0, 39 - Тромбоциты 199, 7 17, 34 137, 0 17, 0 - Гемоглобин 139, 6 6, 1 106, 2 4, 59 P<0, 05 СОЭ 6, 6 1, 3 39, 0 4, 0 P<0, 05 ЦИК 107, 8 35, 11 128, 7 41, 0 - Антитела к нативной ДНК 15, 97 4, 6 237, 7 63, 8 P<0, 05 а. КЛ Ig. G 39, 83 4, 23 119, 1 23, 6 P<0, 05
Гематологические и иммунологические показатели при АФС и РС (а. КЛ Ig. G+) Показатели РС (а. КЛ Ig. G+) АФС Достоверность Эритроциты 4, 16 0, 07 3, 73 0, 28 - Лейкоциты 5, 82 0, 70 4, 25 0, 39 - Тромбоциты 199, 7 17, 34 137, 0 17, 0 - Гемоглобин 139, 6 6, 1 106, 2 4, 59 P<0, 05 СОЭ 6, 6 1, 3 39, 0 4, 0 P<0, 05 ЦИК 107, 8 35, 11 128, 7 41, 0 - Антитела к нативной ДНК 15, 97 4, 6 237, 7 63, 8 P<0, 05 а. КЛ Ig. G 39, 83 4, 23 119, 1 23, 6 P<0, 05
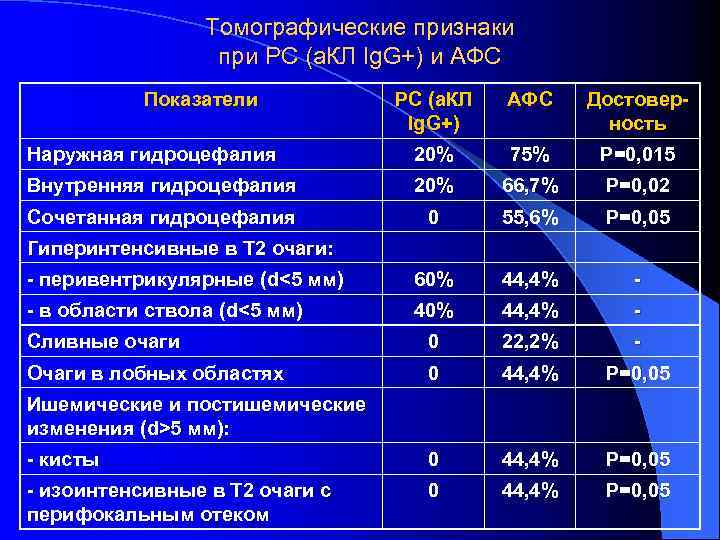 Томографические признаки при РС (а. КЛ Ig. G+) и АФС Показатели РС (а. КЛ Ig. G+) АФС Достоверность Наружная гидроцефалия 20% 75% P=0, 015 Внутренняя гидроцефалия 20% 66, 7% P=0, 02 Сочетанная гидроцефалия 0 55, 6% P=0, 05 - перивентрикулярные (d<5 мм) 60% 44, 4% - - в области ствола (d<5 мм) 40% 44, 4% - Сливные очаги 0 22, 2% - Очаги в лобных областях 0 44, 4% P=0, 05 - кисты 0 44, 4% P=0, 05 - изоинтенсивные в Т 2 очаги с перифокальным отеком 0 44, 4% P=0, 05 Гиперинтенсивные в Т 2 очаги: Ишемические и постишемические изменения (d>5 мм):
Томографические признаки при РС (а. КЛ Ig. G+) и АФС Показатели РС (а. КЛ Ig. G+) АФС Достоверность Наружная гидроцефалия 20% 75% P=0, 015 Внутренняя гидроцефалия 20% 66, 7% P=0, 02 Сочетанная гидроцефалия 0 55, 6% P=0, 05 - перивентрикулярные (d<5 мм) 60% 44, 4% - - в области ствола (d<5 мм) 40% 44, 4% - Сливные очаги 0 22, 2% - Очаги в лобных областях 0 44, 4% P=0, 05 - кисты 0 44, 4% P=0, 05 - изоинтенсивные в Т 2 очаги с перифокальным отеком 0 44, 4% P=0, 05 Гиперинтенсивные в Т 2 очаги: Ишемические и постишемические изменения (d>5 мм):
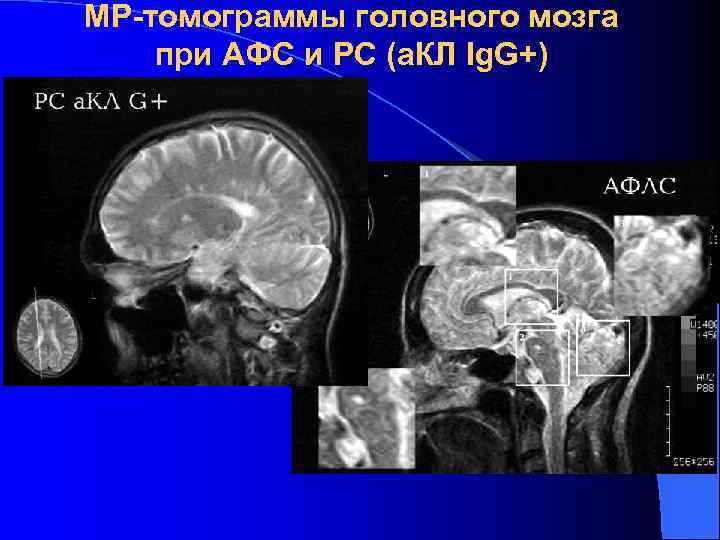 МР-томограммы головного мозга при АФС и РС (а. КЛ Ig. G+)
МР-томограммы головного мозга при АФС и РС (а. КЛ Ig. G+)
 Нередко при длительном наблюдении за пациентами с АФС обнаруживалась типичная динамика МР-томографических изменений: на фоне появлявшихся в начале заболевания мелких перивентрикулярных Т 2 -гиперинтесивных очагов последовательно возникали ишемические очаги в различных отделах головного мозга
Нередко при длительном наблюдении за пациентами с АФС обнаруживалась типичная динамика МР-томографических изменений: на фоне появлявшихся в начале заболевания мелких перивентрикулярных Т 2 -гиперинтесивных очагов последовательно возникали ишемические очаги в различных отделах головного мозга
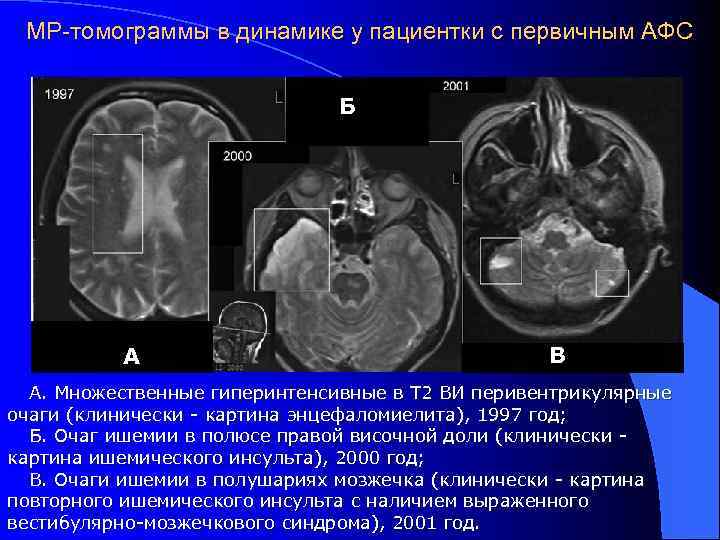 МР-томограммы в динамике у пациентки с первичным АФС Б А В А. Множественные гиперинтенсивные в Т 2 ВИ перивентрикулярные очаги (клинически - картина энцефаломиелита), 1997 год; Б. Очаг ишемии в полюсе правой височной доли (клинически картина ишемического инсульта), 2000 год; В. Очаги ишемии в полушариях мозжечка (клинически - картина повторного ишемического инсульта с наличием выраженного вестибулярно-мозжечкового синдрома), 2001 год.
МР-томограммы в динамике у пациентки с первичным АФС Б А В А. Множественные гиперинтенсивные в Т 2 ВИ перивентрикулярные очаги (клинически - картина энцефаломиелита), 1997 год; Б. Очаг ишемии в полюсе правой височной доли (клинически картина ишемического инсульта), 2000 год; В. Очаги ишемии в полушариях мозжечка (клинически - картина повторного ишемического инсульта с наличием выраженного вестибулярно-мозжечкового синдрома), 2001 год.
 При исследовании состояния периферической нервной системы у всех больных с АФС были обнаружены симптомы полинейропатии разной степени выраженности. ЭНМГ-исследование, проведенное у 7 больных с АФС, подтвердило наличие нейропатии, носившей в двух случаях демиелинизирующий характер, в пяти случаях – смешанный характер с преобладанием демиелинизирующего процесса. Все пациенты с РС (а. КЛ Ig. G+) также имели патологию периферических нервов, однако эти нарушения были менее выраженными и касались, в основном, нервов ног.
При исследовании состояния периферической нервной системы у всех больных с АФС были обнаружены симптомы полинейропатии разной степени выраженности. ЭНМГ-исследование, проведенное у 7 больных с АФС, подтвердило наличие нейропатии, носившей в двух случаях демиелинизирующий характер, в пяти случаях – смешанный характер с преобладанием демиелинизирующего процесса. Все пациенты с РС (а. КЛ Ig. G+) также имели патологию периферических нервов, однако эти нарушения были менее выраженными и касались, в основном, нервов ног.
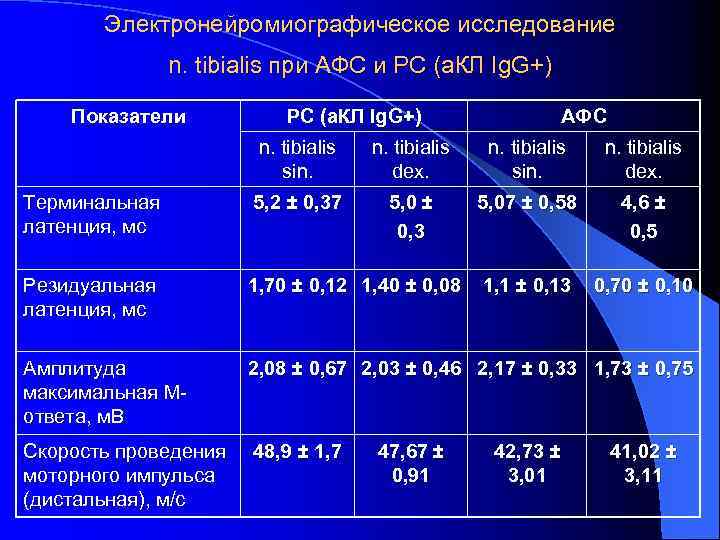 Электронейромиографическое исследование n. tibialis при АФС и РС (а. КЛ Ig. G+) Показатели РС (а. КЛ Ig. G+) АФС n. tibialis sin. n. tibialis dex. Терминальная латенция, мс 5, 2 ± 0, 37 5, 0 ± 0, 3 5, 07 ± 0, 58 4, 6 ± 0, 5 Резидуальная латенция, мс 1, 70 ± 0, 12 1, 40 ± 0, 08 1, 1 ± 0, 13 0, 70 ± 0, 10 Амплитуда максимальная Мответа, м. В 2, 08 ± 0, 67 2, 03 ± 0, 46 2, 17 ± 0, 33 1, 73 ± 0, 75 Скорость проведения моторного импульса (дистальная), м/с 48, 9 ± 1, 7 47, 67 ± 0, 91 42, 73 ± 3, 01 41, 02 ± 3, 11
Электронейромиографическое исследование n. tibialis при АФС и РС (а. КЛ Ig. G+) Показатели РС (а. КЛ Ig. G+) АФС n. tibialis sin. n. tibialis dex. Терминальная латенция, мс 5, 2 ± 0, 37 5, 0 ± 0, 3 5, 07 ± 0, 58 4, 6 ± 0, 5 Резидуальная латенция, мс 1, 70 ± 0, 12 1, 40 ± 0, 08 1, 1 ± 0, 13 0, 70 ± 0, 10 Амплитуда максимальная Мответа, м. В 2, 08 ± 0, 67 2, 03 ± 0, 46 2, 17 ± 0, 33 1, 73 ± 0, 75 Скорость проведения моторного импульса (дистальная), м/с 48, 9 ± 1, 7 47, 67 ± 0, 91 42, 73 ± 3, 01 41, 02 ± 3, 11
 Таким образом, у пациентов с РС (а. КЛ Ig. G+) отмечалась смешанная полинейропатия с преобладанием аксональной, а у больных с АФС наблюдалась смешанная полинейропатия с преобладанием демиелинизирующей.
Таким образом, у пациентов с РС (а. КЛ Ig. G+) отмечалась смешанная полинейропатия с преобладанием аксональной, а у больных с АФС наблюдалась смешанная полинейропатия с преобладанием демиелинизирующей.
 При анализе кожно-мышечных биоптатов у пациентов с АФС в коже и подкожной клетчатке определялась картина продуктивного васкулита – инфильтрация стенок микрососудов и окружающей ткани лимфоцитами, макрофагами и нейтрофильными лейкоцитами, у одного больного – картина деструктивно-продуктивного васкулита. У части пациентов обнаружены также характерные морфологические изменения в виде аутоиммунной миопатии различной степени выраженности с проникновением активированных лимфоцитов под сарколемму мышечного волокна и последующим лизисом саркоплазмы без признаков воспалительной реакции.
При анализе кожно-мышечных биоптатов у пациентов с АФС в коже и подкожной клетчатке определялась картина продуктивного васкулита – инфильтрация стенок микрососудов и окружающей ткани лимфоцитами, макрофагами и нейтрофильными лейкоцитами, у одного больного – картина деструктивно-продуктивного васкулита. У части пациентов обнаружены также характерные морфологические изменения в виде аутоиммунной миопатии различной степени выраженности с проникновением активированных лимфоцитов под сарколемму мышечного волокна и последующим лизисом саркоплазмы без признаков воспалительной реакции.
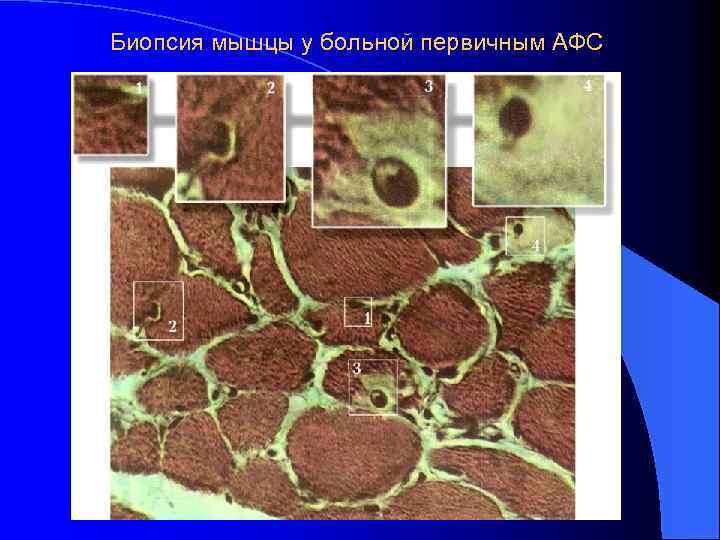 Биопсия мышцы у больной первичным АФС
Биопсия мышцы у больной первичным АФС
 Таким образом, у пациентов с РС (а. КЛ Ig. G+) имеются особенности клиничес-кой картины в виде преобладания миелитического варианта заболевания с его постепенным прогрессированием, симптомы основного заболевания сочетаются с нетипичными для РС суставным, кожным ( «синяковость» , ливедо), вазоспастическим и цефалгическим синдромами, причем цефалгии носят преимущественно сосудистый характер.
Таким образом, у пациентов с РС (а. КЛ Ig. G+) имеются особенности клиничес-кой картины в виде преобладания миелитического варианта заболевания с его постепенным прогрессированием, симптомы основного заболевания сочетаются с нетипичными для РС суставным, кожным ( «синяковость» , ливедо), вазоспастическим и цефалгическим синдромами, причем цефалгии носят преимущественно сосудистый характер.
 У больных АФС синдром энцефаломиелита сочетается с клиникой полинейропатии, преимущественно демиелинизирующего характера, и изменениями в кожномышечных биоптатах. При лабораторных исследованиях выявляются: анемический синдром, более высокие цифры СОЭ и а. КЛ Ig. G в сочетании со значимыми изменениями а-н-ДНК (у 1/3 больных).
У больных АФС синдром энцефаломиелита сочетается с клиникой полинейропатии, преимущественно демиелинизирующего характера, и изменениями в кожномышечных биоптатах. При лабораторных исследованиях выявляются: анемический синдром, более высокие цифры СОЭ и а. КЛ Ig. G в сочетании со значимыми изменениями а-н-ДНК (у 1/3 больных).
 По данным МРТ группа АФС в отличие от РС (а. КЛ Ig. G+) характеризуется наличием гидроцефалии, очагами различных размеров с нетипичной для РС локализацией (лобные области). При динамическом наблюдении появляются ишемические и постишемические изменения вследствие цереброваскулярных поражений, типичных для АФС.
По данным МРТ группа АФС в отличие от РС (а. КЛ Ig. G+) характеризуется наличием гидроцефалии, очагами различных размеров с нетипичной для РС локализацией (лобные области). При динамическом наблюдении появляются ишемические и постишемические изменения вследствие цереброваскулярных поражений, типичных для АФС.
 Дифференциальная диагностика рассеянного склероза и системных васкулитов
Дифференциальная диагностика рассеянного склероза и системных васкулитов
 Считается, что для системных заболеваний характерно прогрессирующее течение, полиорганность поражения, сочетанное поражение центральной и периферической нервной системы; для РС – изолированное поражение ЦНС с волнообразным течением. В последние годы выявляется нетипичное волнообразное течение очагового поражения мозга при иммунологически обусловленных системных заболеваниях, описаны быстропрогрессирующие формы РС и показано вовлечение ПНС на разных стадиях достоверного РС.
Считается, что для системных заболеваний характерно прогрессирующее течение, полиорганность поражения, сочетанное поражение центральной и периферической нервной системы; для РС – изолированное поражение ЦНС с волнообразным течением. В последние годы выявляется нетипичное волнообразное течение очагового поражения мозга при иммунологически обусловленных системных заболеваниях, описаны быстропрогрессирующие формы РС и показано вовлечение ПНС на разных стадиях достоверного РС.
 Нередки клинические ситуации, когда острое или подострое развитие неврологической симптоматики сочетается с появлением изо- и/или гипоинтенсивных очагов в Т 2 режиме на МРТ. При этом, особенно на первых этапах заболевания, недостаточно данных для постановки достоверного диагноза рассеянного склероза или системного васкулита.
Нередки клинические ситуации, когда острое или подострое развитие неврологической симптоматики сочетается с появлением изо- и/или гипоинтенсивных очагов в Т 2 режиме на МРТ. При этом, особенно на первых этапах заболевания, недостаточно данных для постановки достоверного диагноза рассеянного склероза или системного васкулита.
 В ряде случаев поражение ЦНС является манифестным клиническим проявлением СВ, опережая вовлечение других органов и систем, что создает клиническую картину, чрезвычайно сходную с РС.
В ряде случаев поражение ЦНС является манифестным клиническим проявлением СВ, опережая вовлечение других органов и систем, что создает клиническую картину, чрезвычайно сходную с РС.
 МР-томограмма, имитирующая картину РС у пациентки с системным васкулитом Мелкие гипер -интенсивные в Т 2 -ВИ очаги в мозолистом теле
МР-томограмма, имитирующая картину РС у пациентки с системным васкулитом Мелкие гипер -интенсивные в Т 2 -ВИ очаги в мозолистом теле
 При аналитических исследованиях отмечается, что более чем у трети больных с СВ, данные МРТ не позволяют провести точную дифференциальную диагностику СВ и РС, и решающее значение в таких случаях имеет комплексный анализ клинических, нейрорадиологических и иммунологических показателей.
При аналитических исследованиях отмечается, что более чем у трети больных с СВ, данные МРТ не позволяют провести точную дифференциальную диагностику СВ и РС, и решающее значение в таких случаях имеет комплексный анализ клинических, нейрорадиологических и иммунологических показателей.
 Дифференциально-диагностические признаки очаговых изменений на МРТ при РС и системных заболеваниях с васкулитами Признак РС СВ +++ - множественные мелкие очаги (до 5 мм) ± +++ - крупные сливные очаги на фоне очагов различных размеров ++ + - очень большие опухолеподобные очаги + ++ + + ++ Очаги пониженной плотности на Т 1 -ВИ +++ + - очаги, накапливающие парамагнитный контраст ++ ± - ++ Очаги повышенной интенсивности в Т 2 -ВИ - площадь поражения белого вещества велика, крупных очагов больше 5 - очаги в сером веществе Наличие одновременно ишемических очагов
Дифференциально-диагностические признаки очаговых изменений на МРТ при РС и системных заболеваниях с васкулитами Признак РС СВ +++ - множественные мелкие очаги (до 5 мм) ± +++ - крупные сливные очаги на фоне очагов различных размеров ++ + - очень большие опухолеподобные очаги + ++ + + ++ Очаги пониженной плотности на Т 1 -ВИ +++ + - очаги, накапливающие парамагнитный контраст ++ ± - ++ Очаги повышенной интенсивности в Т 2 -ВИ - площадь поражения белого вещества велика, крупных очагов больше 5 - очаги в сером веществе Наличие одновременно ишемических очагов
 Исследована группа больных с достоверным рассеянным склерозом по критериям C. Poser (в стадии ремиссии), состоявшая из 12 человек в возрасте от 19 до 35 лет (средний возраст – 28, 3 1, 6 лет) и группа пациентов с системными васкулитами (вне обострения) - 12 человека в возрасте от 21 до 47 лет (средний возраст – 37, 5 2, 7 лет). В обеих группах длительность заболевания составляла не более 3 лет с момента клинического дебюта. Течение основного патологического процесса было ремиттирующим в 83, 3% при СВ и в 75% при РС, в остальных случаях – прогрессирующим.
Исследована группа больных с достоверным рассеянным склерозом по критериям C. Poser (в стадии ремиссии), состоявшая из 12 человек в возрасте от 19 до 35 лет (средний возраст – 28, 3 1, 6 лет) и группа пациентов с системными васкулитами (вне обострения) - 12 человека в возрасте от 21 до 47 лет (средний возраст – 37, 5 2, 7 лет). В обеих группах длительность заболевания составляла не более 3 лет с момента клинического дебюта. Течение основного патологического процесса было ремиттирующим в 83, 3% при СВ и в 75% при РС, в остальных случаях – прогрессирующим.
 Основными нозологическими формами СВ были узелковый полиартериит (4), геморрагический васкулит (3), неспецифический аортоартериит (2) и системный васкулит неуточненной этиологии (3). В группе СВ 9 больных (75%) перенесли нарушение мозгового кровообращения (по типу ПНМК или «малого» инсульта), которое у части пациентов было первым манифестным проявлением заболевания.
Основными нозологическими формами СВ были узелковый полиартериит (4), геморрагический васкулит (3), неспецифический аортоартериит (2) и системный васкулит неуточненной этиологии (3). В группе СВ 9 больных (75%) перенесли нарушение мозгового кровообращения (по типу ПНМК или «малого» инсульта), которое у части пациентов было первым манифестным проявлением заболевания.
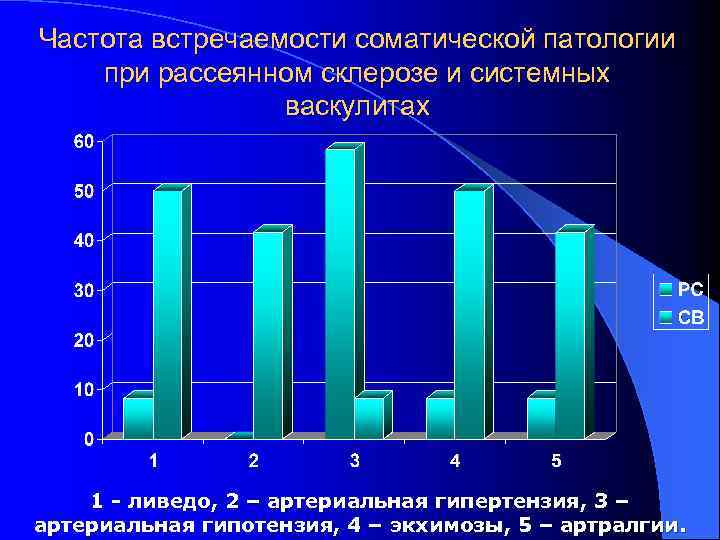 Частота встречаемости соматической патологии при рассеянном склерозе и системных васкулитах 1 - ливедо, 2 – артериальная гипертензия, 3 – артериальная гипотензия, 4 – экхимозы, 5 – артралгии.
Частота встречаемости соматической патологии при рассеянном склерозе и системных васкулитах 1 - ливедо, 2 – артериальная гипертензия, 3 – артериальная гипотензия, 4 – экхимозы, 5 – артралгии.
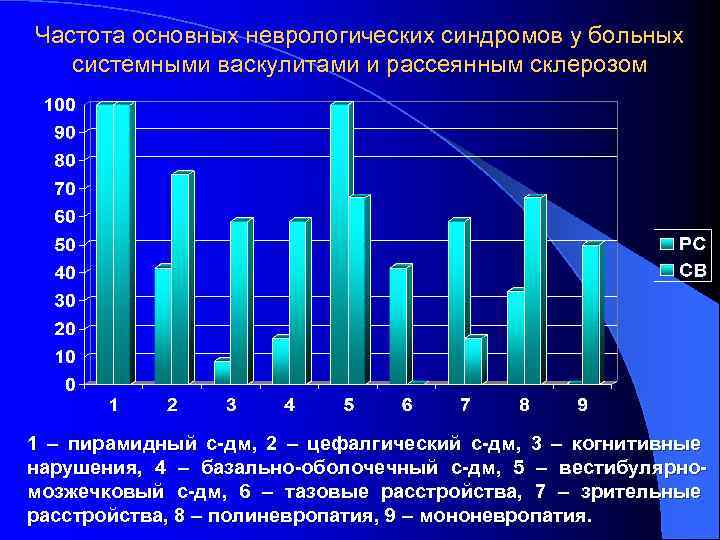 Частота основных неврологических синдромов у больных системными васкулитами и рассеянным склерозом 1 – пирамидный с-дм, 2 – цефалгический с-дм, 3 – когнитивные нарушения, 4 – базально-оболочечный с-дм, 5 – вестибулярномозжечковый с-дм, 6 – тазовые расстройства, 7 – зрительные расстройства, 8 – полиневропатия, 9 – мононевропатия.
Частота основных неврологических синдромов у больных системными васкулитами и рассеянным склерозом 1 – пирамидный с-дм, 2 – цефалгический с-дм, 3 – когнитивные нарушения, 4 – базально-оболочечный с-дм, 5 – вестибулярномозжечковый с-дм, 6 – тазовые расстройства, 7 – зрительные расстройства, 8 – полиневропатия, 9 – мононевропатия.
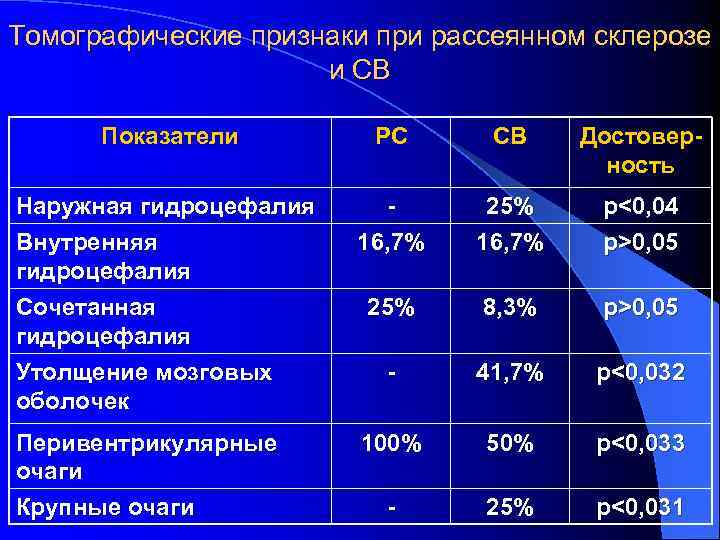 Томографические признаки при рассеянном склерозе и СВ Показатели РС СВ Достоверность Наружная гидроцефалия Внутренняя гидроцефалия Сочетанная гидроцефалия Утолщение мозговых оболочек 16, 7% 25% 16, 7% p<0, 04 p>0, 05 25% 8, 3% p>0, 05 - 41, 7% p<0, 032 Перивентрикулярные очаги Крупные очаги 100% 50% p<0, 033 - 25% p<0, 031
Томографические признаки при рассеянном склерозе и СВ Показатели РС СВ Достоверность Наружная гидроцефалия Внутренняя гидроцефалия Сочетанная гидроцефалия Утолщение мозговых оболочек 16, 7% 25% 16, 7% p<0, 04 p>0, 05 25% 8, 3% p>0, 05 - 41, 7% p<0, 032 Перивентрикулярные очаги Крупные очаги 100% 50% p<0, 033 - 25% p<0, 031
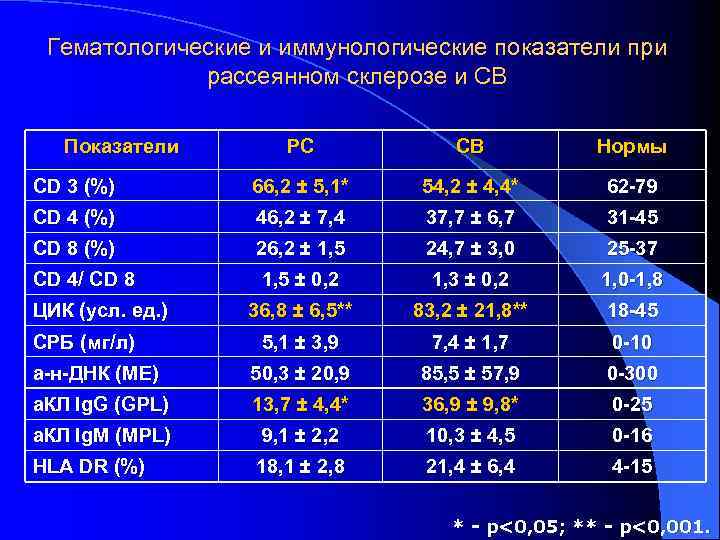 Гематологические и иммунологические показатели при рассеянном склерозе и СВ Показатели РС СВ Нормы CD 3 (%) 66, 2 ± 5, 1* 54, 2 ± 4, 4* 62 -79 CD 4 (%) 46, 2 ± 7, 4 37, 7 ± 6, 7 31 -45 CD 8 (%) 26, 2 ± 1, 5 24, 7 ± 3, 0 25 -37 CD 4/ CD 8 1, 5 ± 0, 2 1, 3 ± 0, 2 1, 0 -1, 8 36, 8 ± 6, 5** 83, 2 ± 21, 8** 18 -45 5, 1 ± 3, 9 7, 4 ± 1, 7 0 -10 а-н-ДНК (МЕ) 50, 3 ± 20, 9 85, 5 ± 57, 9 0 -300 а. КЛ Ig. G (GPL) 13, 7 ± 4, 4* 36, 9 ± 9, 8* 0 -25 а. КЛ Ig. M (MPL) 9, 1 ± 2, 2 10, 3 ± 4, 5 0 -16 HLA DR (%) 18, 1 ± 2, 8 21, 4 ± 6, 4 4 -15 ЦИК (усл. ед. ) СРБ (мг/л) * - p<0, 05; ** - p<0, 001.
Гематологические и иммунологические показатели при рассеянном склерозе и СВ Показатели РС СВ Нормы CD 3 (%) 66, 2 ± 5, 1* 54, 2 ± 4, 4* 62 -79 CD 4 (%) 46, 2 ± 7, 4 37, 7 ± 6, 7 31 -45 CD 8 (%) 26, 2 ± 1, 5 24, 7 ± 3, 0 25 -37 CD 4/ CD 8 1, 5 ± 0, 2 1, 3 ± 0, 2 1, 0 -1, 8 36, 8 ± 6, 5** 83, 2 ± 21, 8** 18 -45 5, 1 ± 3, 9 7, 4 ± 1, 7 0 -10 а-н-ДНК (МЕ) 50, 3 ± 20, 9 85, 5 ± 57, 9 0 -300 а. КЛ Ig. G (GPL) 13, 7 ± 4, 4* 36, 9 ± 9, 8* 0 -25 а. КЛ Ig. M (MPL) 9, 1 ± 2, 2 10, 3 ± 4, 5 0 -16 HLA DR (%) 18, 1 ± 2, 8 21, 4 ± 6, 4 4 -15 ЦИК (усл. ед. ) СРБ (мг/л) * - p<0, 05; ** - p<0, 001.
 Таким образом, клинически соматическая патология у пациентов с СВ включала ливедо, артериальные и/или венозные тромбозы и артериальную гипертензию в отличие от больных с РС, где чаще наблюдалась артериальная гипотония. В неврологическом статусе у больных с СВ в отличие от пациентов с РС выявлялись цефалгический, базально-оболочечный синдромы, когнитивные расстройства, а также полиневропатия в сочетании с мононевропатией.
Таким образом, клинически соматическая патология у пациентов с СВ включала ливедо, артериальные и/или венозные тромбозы и артериальную гипертензию в отличие от больных с РС, где чаще наблюдалась артериальная гипотония. В неврологическом статусе у больных с СВ в отличие от пациентов с РС выявлялись цефалгический, базально-оболочечный синдромы, когнитивные расстройства, а также полиневропатия в сочетании с мононевропатией.
 В обеих группах регистрировались маркеры текущего аутоиммунного процесса (NKклетки, HLA DR+). Иммунологически РС характеризовался активацией преимущественно клеточного звена, в то время как СВ – гуморального звена иммунитета (в основном, ЦИК и а. КЛ Ig. G). В группе СВ чаще встречались высокие цифры СРБ и антител к нативной ДНК.
В обеих группах регистрировались маркеры текущего аутоиммунного процесса (NKклетки, HLA DR+). Иммунологически РС характеризовался активацией преимущественно клеточного звена, в то время как СВ – гуморального звена иммунитета (в основном, ЦИК и а. КЛ Ig. G). В группе СВ чаще встречались высокие цифры СРБ и антител к нативной ДНК.
 По данным МРТ в обеих группах выявлялись мелкие перивентрикулярные гиперинтенсивные в Т 2 -режиме очаги. При СВ в ряде случаев встречались более крупные очаги, захватывающие серое и белое вещество (часть из которых носила ишемический характер), появлявшиеся в процессе динамического наблюдения. Для РС характерным было сочетание перивентрикулярных полушарных и субтенториальных (ствол, мозжечок, спинной мозг) очагов.
По данным МРТ в обеих группах выявлялись мелкие перивентрикулярные гиперинтенсивные в Т 2 -режиме очаги. При СВ в ряде случаев встречались более крупные очаги, захватывающие серое и белое вещество (часть из которых носила ишемический характер), появлявшиеся в процессе динамического наблюдения. Для РС характерным было сочетание перивентрикулярных полушарных и субтенториальных (ствол, мозжечок, спинной мозг) очагов.
 Благодарю за внимание! Съезд неврологов России. Ярославль, 2006
Благодарю за внимание! Съезд неврологов России. Ярославль, 2006


