b2e3a52e0f4b6a7eaab3e6a822a6087b.ppt
- Количество слайдов: 70

Epidémiologie de la résistance bactérienne en 2009: les nouveaux risques C. Muller-Serieys Service de microbiologie Hôpital Bichat Cl. Bernard PARIS

Fréquence des germes isolés de bactérièmies nosocomiales en 2006 Enquête d’incidence à partir du laboratoire: 1/10 au 31/12/2006 80 Hôpitaux; n=2091 Espèces % E. coli 19, 4 S. aureus 17, 4 S. coag- 14, 3 P. aeruginosa 7, 8 Entérocoques 4, 4 wwwcclinparisnord. org
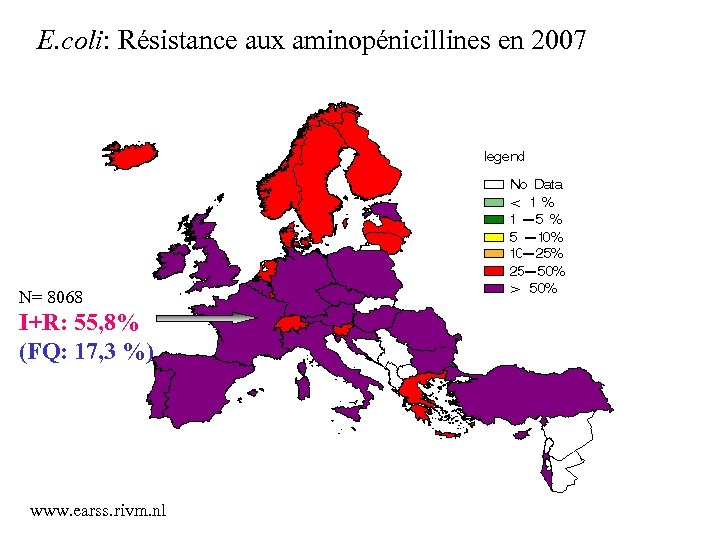
E. coli: Résistance aux aminopénicillines en 2007 N= 8068 I+R: 55, 8% (FQ: 17, 3 %) www. earss. rivm. nl
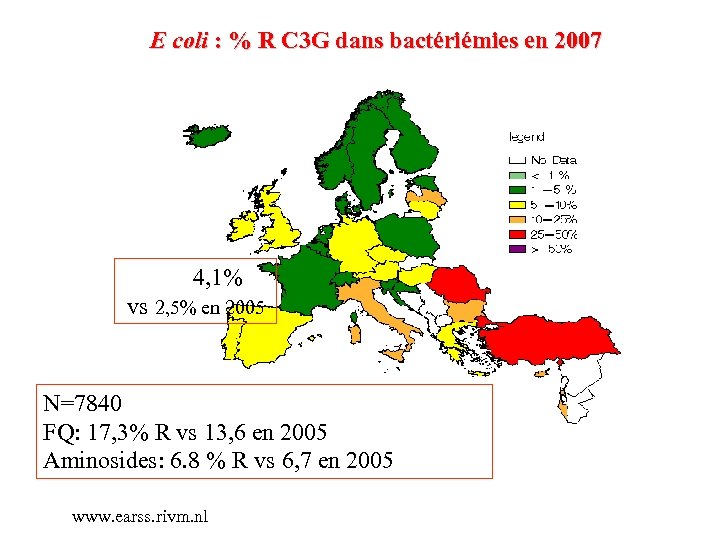
E coli : % R C 3 G dans bactériémies en 2007 4, 1% vs 2, 5% en 2005 N=7840 FQ: 17, 3% R vs 13, 6 en 2005 Aminosides: 6. 8 % R vs 6, 7 en 2005 www. earss. rivm. nl
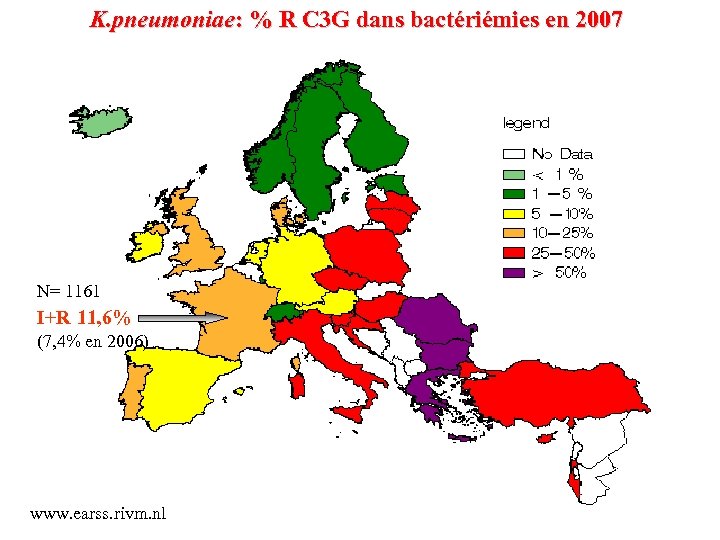
K. pneumoniae: % R C 3 G dans bactériémies en 2007 N= 1161 I+R 11, 6% (7, 4% en 2006) www. earss. rivm. nl

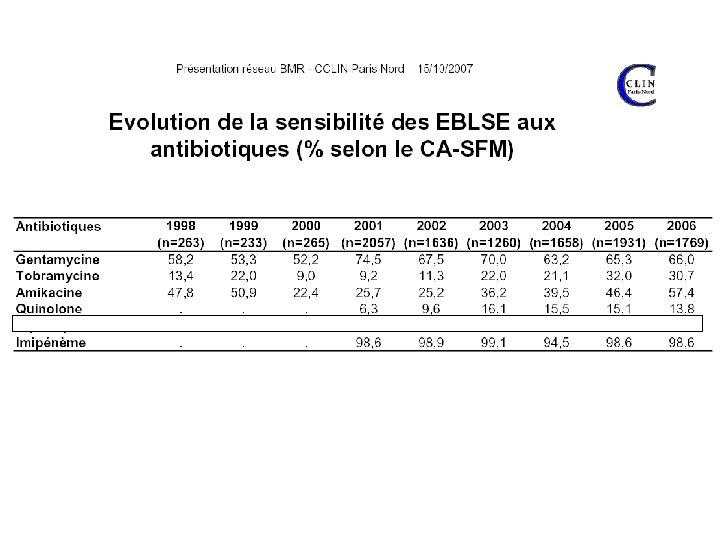
Les nouvelles BLSE

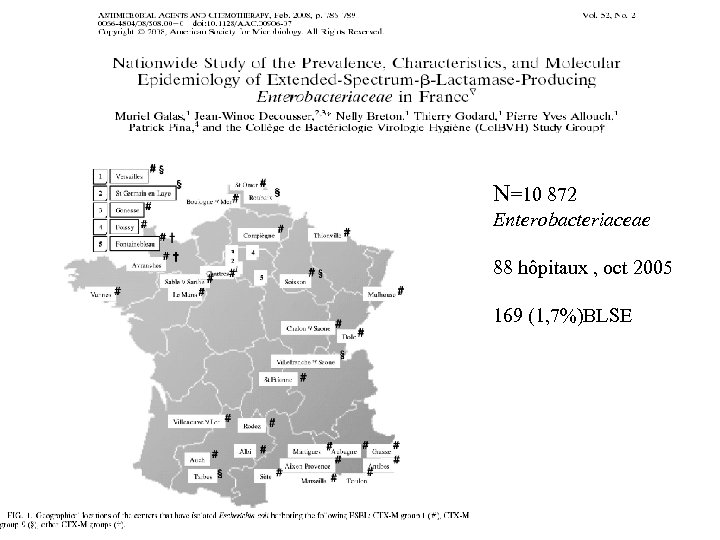
N=10 872 Enterobacteriaceae 88 hôpitaux , oct 2005 169 (1, 7%)BLSE
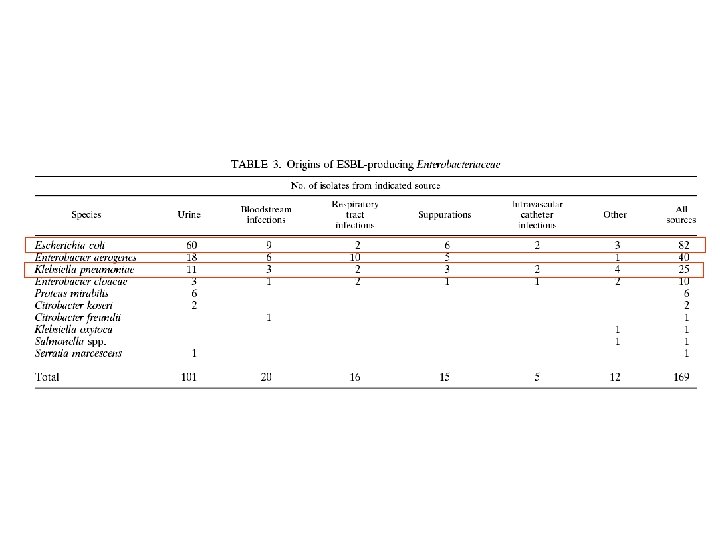
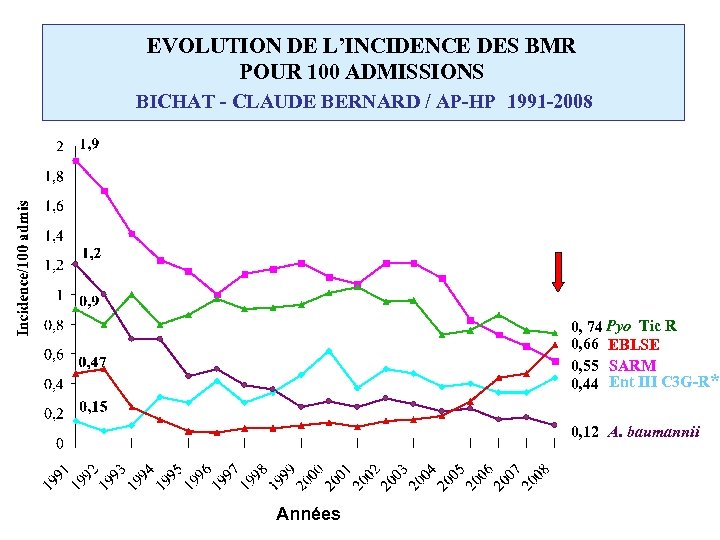
EVOLUTION DE L’INCIDENCE DES BMR POUR 100 ADMISSIONS BICHAT - CLAUDE BERNARD / AP-HP 1991 -2008 0, 74 Pyo Tic R 0, 66 EBLSE 0, 55 SARM 0, 44 Ent III C 3 G-R* 0, 12 A. baumannii Années
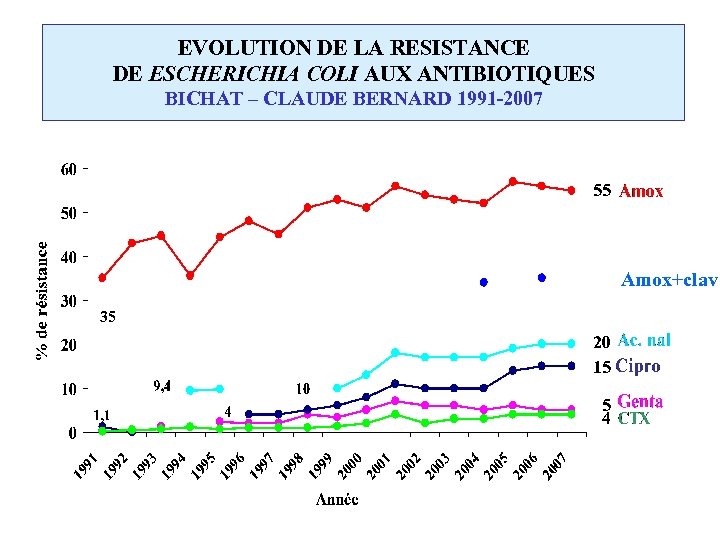
EVOLUTION DE LA RESISTANCE DE ESCHERICHIA COLI AUX ANTIBIOTIQUES BICHAT – CLAUDE BERNARD 1991 -2007 55 Amox+clav 35 20 15 5 4
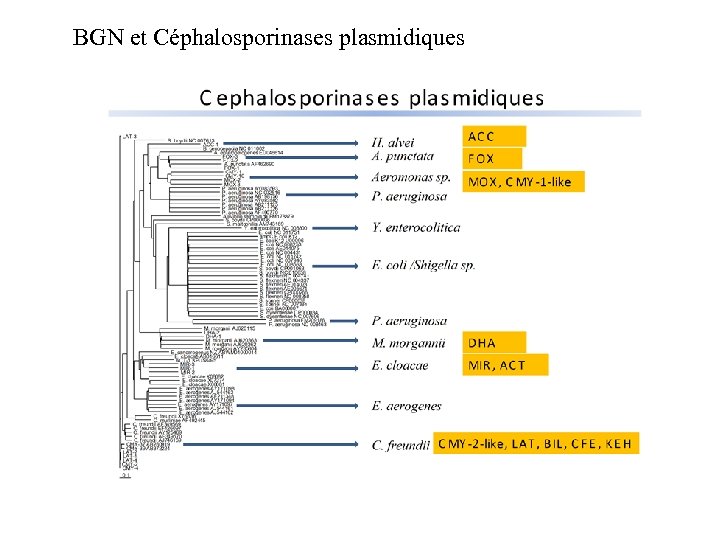
BGN et Céphalosporinases plasmidiques

Les Risques Céphalosporinases plasmidiques: Pensylvanie CMY presque aussi fréquentes que BLSE chez E. coli et co-résistance aux autres classes d’antibiotique +++ ( H. E Sidjabat ; CID mars 2009 vol 48). Sources: infections urinaires. Etude prospective au Canada entre 2000 et 2003: emergence d’E. coli produisant Amp. C ß-lactamases dans infections urinaires communautaires (incidence 1, 7 vs 15/100 000) (Pitout et al Emerging Inf Diseases Vol 13 Mars 2007) Peu fréquentes en France actuellement mais rapportées un peu partout en Europe.

Les Carbapénémases Naturelles de Stenotrophomonas maltophilia, Chryseobacterium Acquises Classe A KPC SME, NMC/IMI Classe B Metallo- -lactamase IMP, VIM, SPM Classe D OXA Bactéries Entérobactéries Serratia marcescens P. aeruginosa, Acinetobacter Entérobactéries (rare) Acinetobacter spp.

Carbapénémases et entérobactéries • KPC : Première carbapénémase plasmidique de classe A (transposon) – resistance à toutes les -lactamines y compris C 3 G, C 4 G et carbapénèmes • Apparues chez certaines Enterobactéries – Klebsiella pneumoniae (bouffées épidémiques) – Mais aussi sporadique chez K. oxytoca, Citrobacter freundii, Enterobacter spp. , Escherichia coli, Salmonella spp. , Serratia spp. , • Décrite chez Pseudomonas aeruginosa (Colombie)

Carbapénémases et entérobactéries • KPC : Première carbapénémase plasmidique de classe A (transposon) – resistance à toutes les -lactamines y compris C 3 G, C 4 G et carbapénèmes • Apparues chez certaines Enterobactéries – Klebsiella pneumoniae (bouffées épidémiques) – Mais aussi sporadique chez K. oxytoca, Citrobacter freundii, Enterobacter spp. , Escherichia coli, Salmonella spp. , Serratia spp. , • Décrite chez Pseudomonas aeruginosa (Colombie)
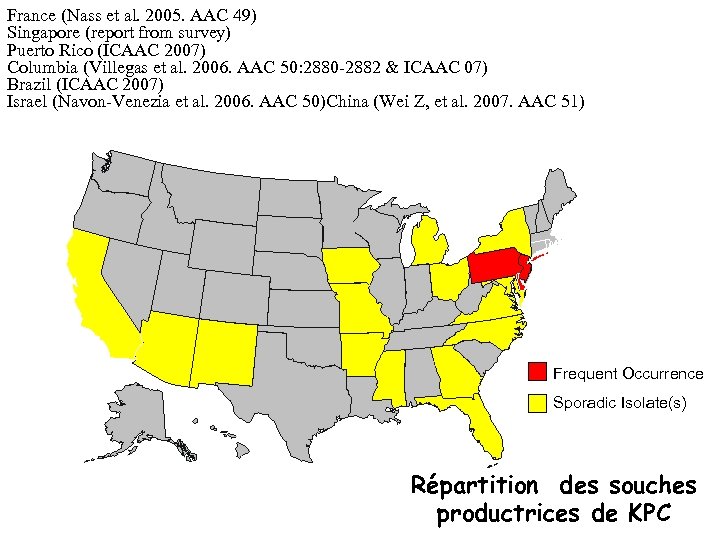
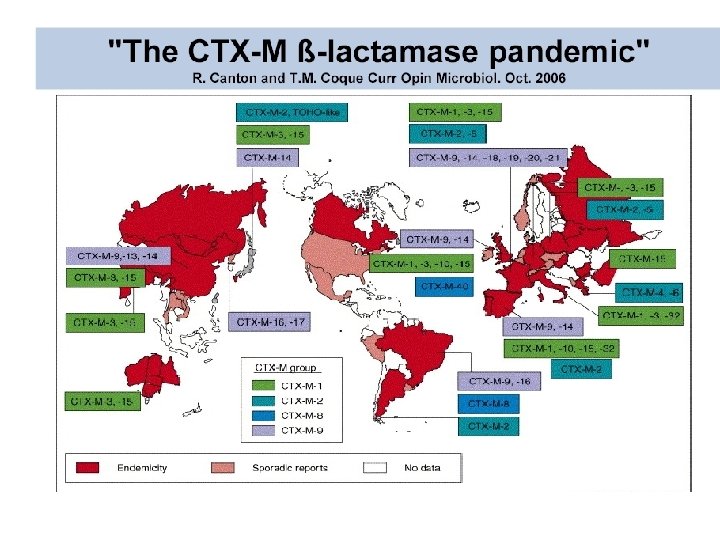
France (Nass et al. 2005. AAC 49) Singapore (report from survey) Puerto Rico (ICAAC 2007) Columbia (Villegas et al. 2006. AAC 50: 2880 -2882 & ICAAC 07) Brazil (ICAAC 2007) Israel (Navon-Venezia et al. 2006. AAC 50)China (Wei Z, et al. 2007. AAC 51) Frequent Occurrence Sporadic Isolate(s) Répartition des souches productrices de KPC

New-York: 30% des K. pneumoniae sont résistantes aux pénèmes production de carbapénèmases mutation de porines Même clone dans l’est des USA. Risque de dissémination (voyages).

K. pneumoniae KPC 3

Metallo- -lactamase IMP décrite initialement au début des années 90 au Japon chez Pseudomonas aeruginosa VIM rapportée par la suite en Europe chez Pseudomonas aeruginosa en 1997 transfert de métallo- lactamases plasmidiques de Pseudomonas aeruginosa vers les entérobactéries


Récemment : émergence de Klebsiella pneumoniae productrices de VIM dans le sud de l'Europe, aux USA et en Corée En Grèce: Klebsiella pneumoniae productrices de VIM endémiques dans différents hôpitaux depuis début 2000.
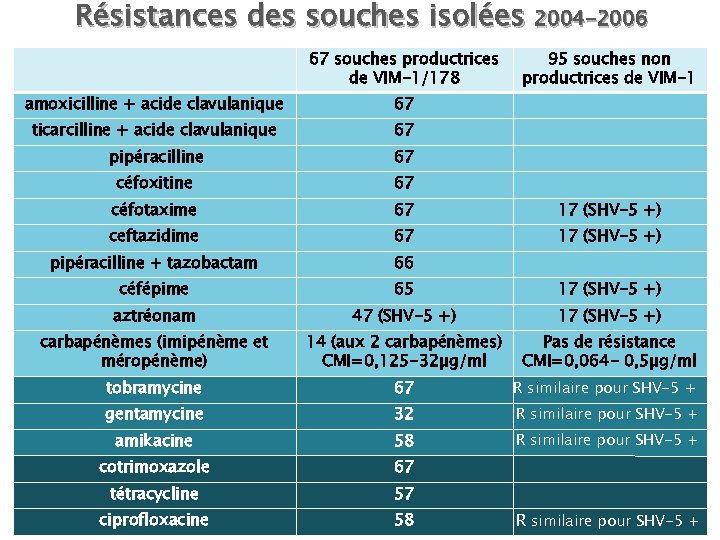
Résistances des souches isolées 2004 -2006 67 souches productrices de VIM-1/178 95 souches non productrices de VIM-1 amoxicilline + acide clavulanique 67 ticarcilline + acide clavulanique 67 pipéracilline 67 céfoxitine 67 céfotaxime 67 17 (SHV-5 +) ceftazidime 67 17 (SHV-5 +) pipéracilline + tazobactam 66 céfépime 65 17 (SHV-5 +) aztréonam 47 (SHV-5 +) 17 (SHV-5 +) carbapénèmes (imipénème et méropénème) 14 (aux 2 carbapénèmes) CMI=0, 125 -32µg/ml Pas de résistance CMI=0, 064 - 0, 5µg/ml tobramycine 67 R similaire pour SHV-5 + gentamycine 32 R similaire pour SHV-5 + amikacine 58 R similaire pour SHV-5 + cotrimoxazole 67 tétracycline 57 ciprofloxacine 58 R similaire pour SHV-5 +

• Prévalence importante de Klebsiella pneumoniae responsables de septicémies nosocomiales ou liées aux soins productrices de VIM-1 dans 3 hôpitaux d'Athènes • Souches multirésistantes (>3 classes AB) avec une diversité des CMI des carbapénèmes. • Diffusion inter et intra-hospitalière de plusieurs clones sur une période relativement courte entre 2002 et 2003 • Hôpital : utilisation non contrôlée des carbapénèmes et mesures d'hygiène insuffisante

Importance de P. aeruginosa et Acinetobacter baumannii • Pyo: 3ème rang des bactéries responsables d’infections nosocomiales.
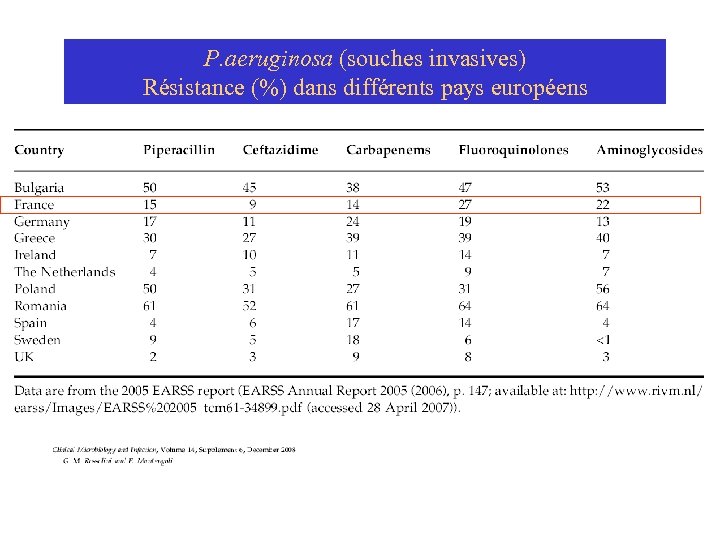
P. aeruginosa (souches invasives) Résistance (%) dans différents pays européens
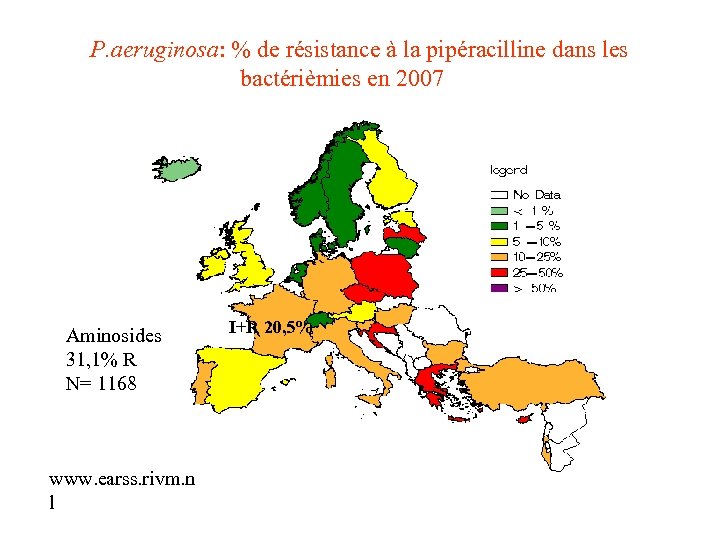
P. aeruginosa: % de résistance à la pipéracilline dans les bactérièmies en 2007 Aminosides 31, 1% R N= 1168 www. earss. rivm. n l I+R 20, 5%
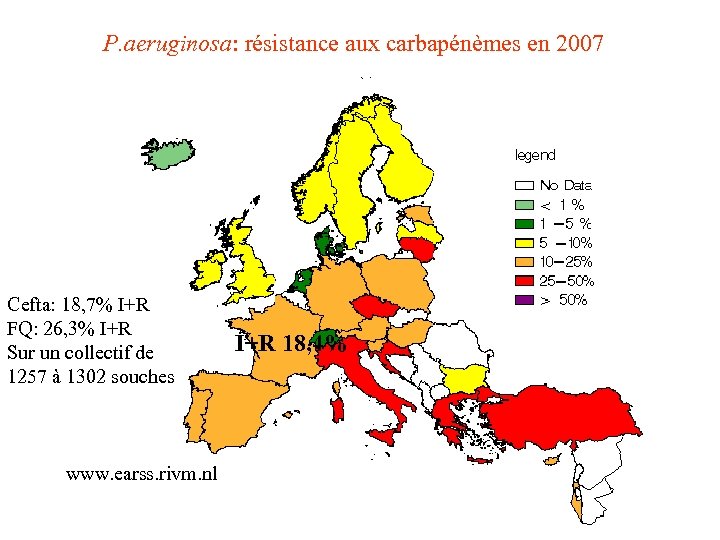
P. aeruginosa: résistance aux carbapénèmes en 2007 Cefta: 18, 7% I+R FQ: 26, 3% I+R Sur un collectif de 1257 à 1302 souches www. earss. rivm. nl I+R 18, 4%
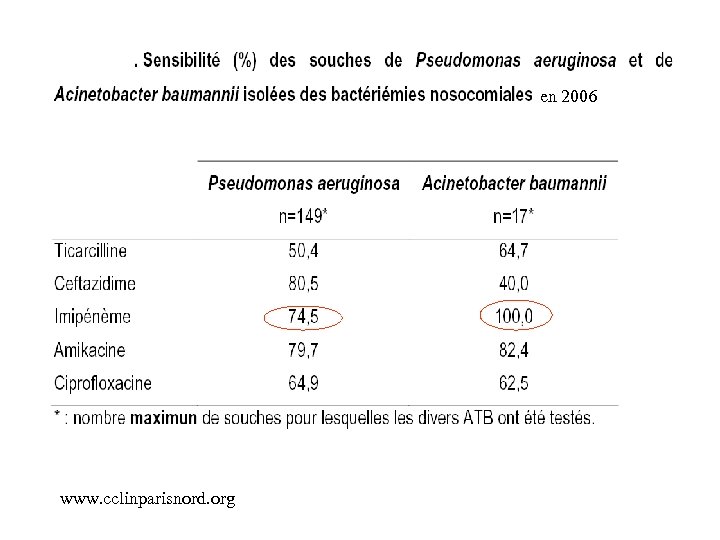
en 2006 www. cclinparisnord. org

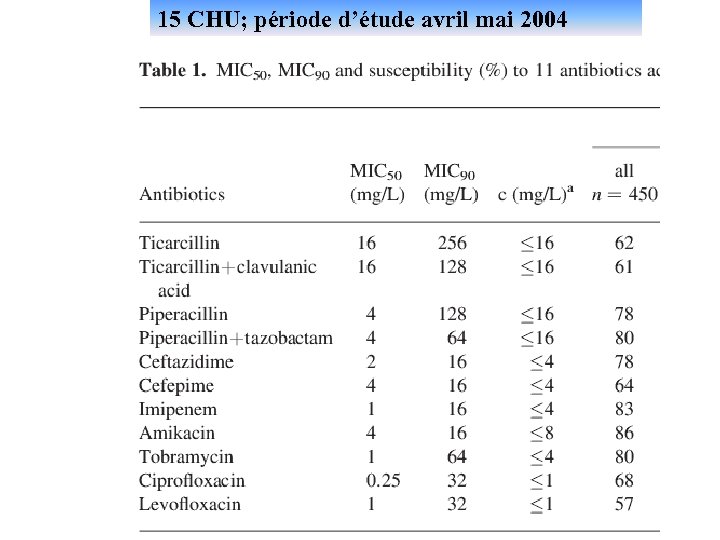
15 CHU; période d’étude avril mai 2004

Réa-Raisin 2007: surveillance des IN en réanimation adulte ( CCLIN Paris-Nord ). 48 services de réanimation, 82 % publics (CHU-CH) 6 726 patients hospitalisés + de 2 j A. baumannii • 55. 6% CAZ-R (n=109; 74, 3% 2006) P. aeruginosa – 21. 2% CAZ-R (n=989; 22, 1% 2006) S. maltophilia – 50, 0% CAZ-R (n=89; 49, 4 % 2006)

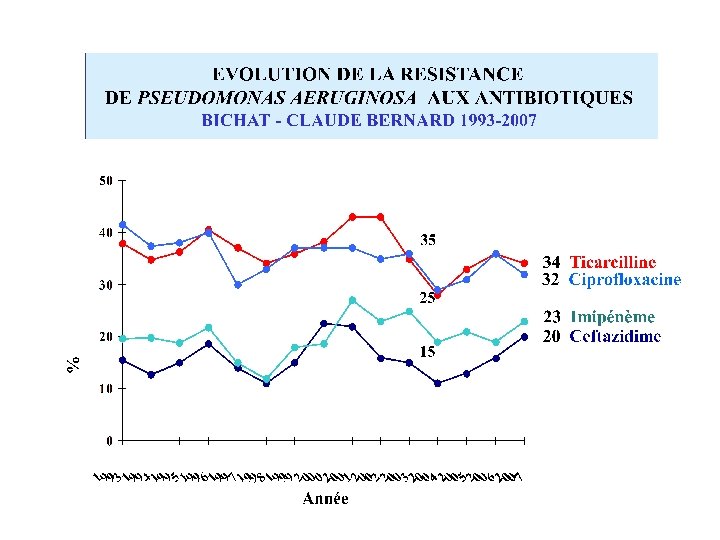
ACTIVITE DU MEROPENEME : ETUDE MYSTIC Turner, DMID 2006 • 7124 souches cliniques • 40 centres Européens – Pas de modification notable de la sensibilité pour S. aureus, SCN , les entérobactéries (BLSE et Amp. C) et P. aeruginosa par rapport à 2002. – Pour Acinetobacter augmentation de la résistance 12, 7% vs 34, 9% et 15, 7 vs 40, 4% pour MEM et IPM respectivement (augmentation de la prévalence des Acinetobacter multi-R en Europe).
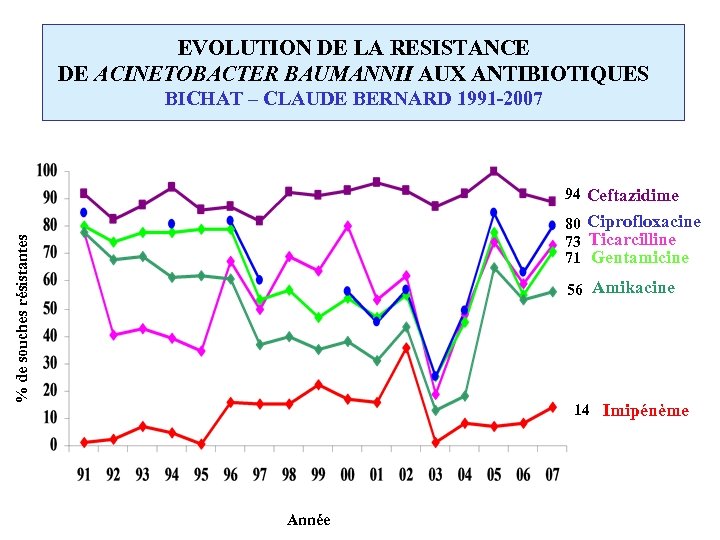
EVOLUTION DE LA RESISTANCE DE ACINETOBACTER BAUMANNII AUX ANTIBIOTIQUES BICHAT – CLAUDE BERNARD 1991 -2007 94 Ceftazidime % de souches résistantes 80 Ciprofloxacine 73 Ticarcilline 71 Gentamicine 56 Amikacine 14 Imipénème Année

A. baumannii : imipénémase

Epidémiologie de la résistance chez S. aureus

Epidémiologie de S. aureus est liée • Transmission croisée • Diffusion de clones • Résistance aux antibiotiques = marqueurs de ces clones • Populations étudiées • Origine des prélèvements • Diversité des réseaux de surveillance au sein de l’ ONERBA

LES SARM • 1ère souche isolée en France en 1962 • En Europe Voss et coll 1994 : – – – – Danemark : 0. 1% Suisse : 0. 3% Allemagne : 5. 5% Belgique : 25. 1 % Espagne : 30. 3% France : 33. 6 % Italie : 34. 4 %
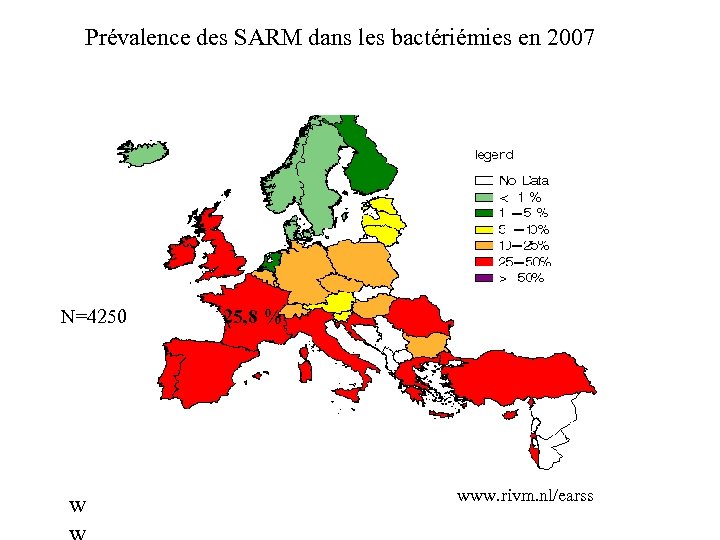
Prévalence des SARM dans les bactériémies en 2007 N=4250 w 25, 8 % www. rivm. nl/earss

David Trystram Groupe Hospitalier Pitié Salpétrière Service de bactériologie-hygiène Pr V. Jarlier
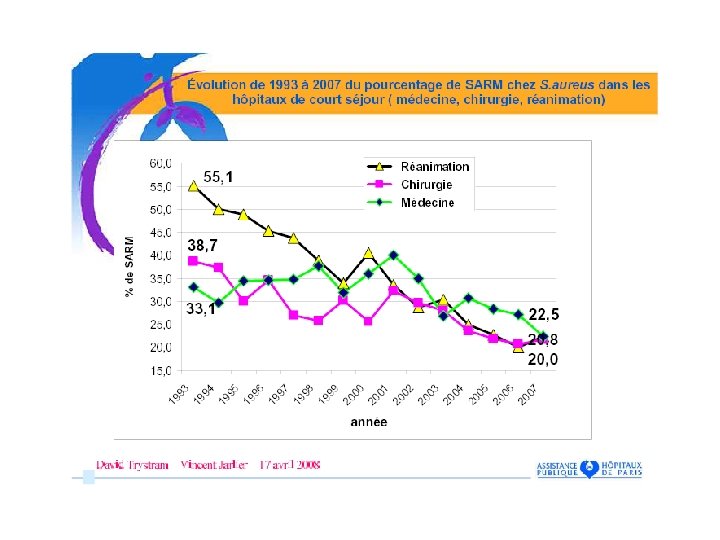
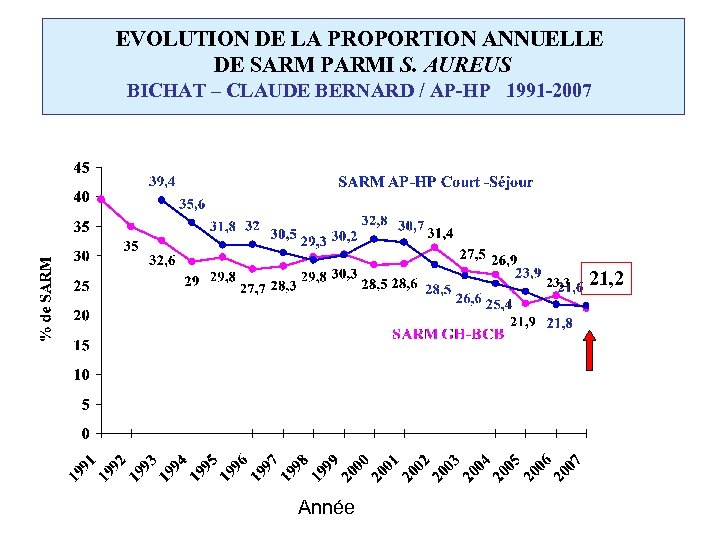
EVOLUTION DE LA PROPORTION ANNUELLE DE SARM PARMI S. AUREUS BICHAT – CLAUDE BERNARD / AP-HP 1991 -2007 23, 3 Année 21, 2
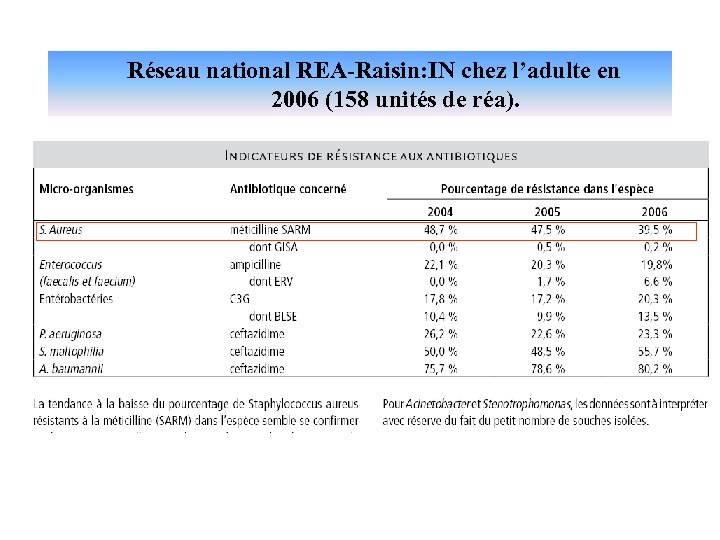
Réseau national REA-Raisin: IN chez l’adulte en 2006 (158 unités de réa).
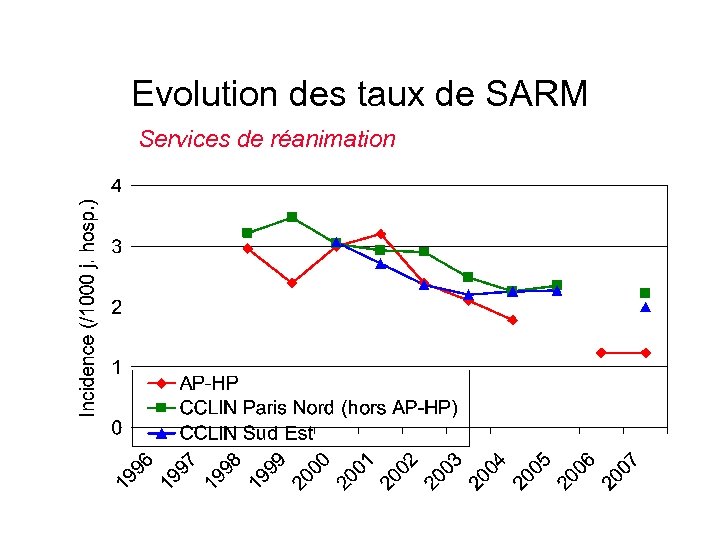
Evolution des taux de SARM Services de réanimation
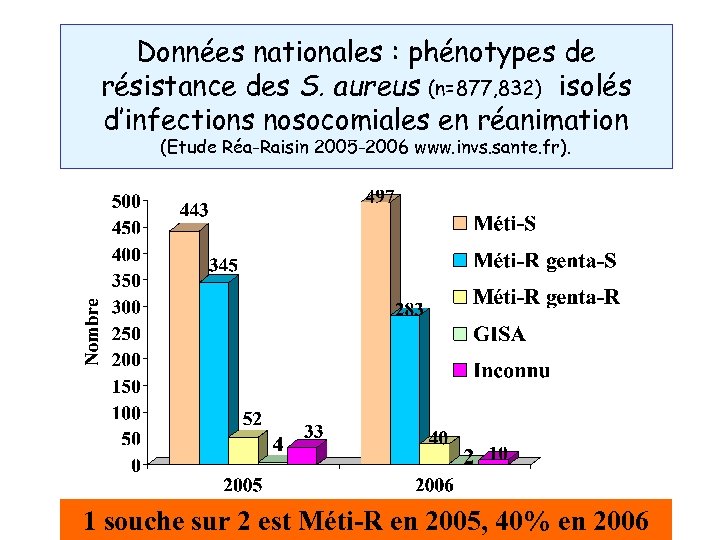
Données nationales : phénotypes de résistance des S. aureus (n=877, 832) isolés d’infections nosocomiales en réanimation (Etude Réa-Raisin 2005 -2006 www. invs. sante. fr). 1 souche sur 2 est Méti-R en 2005, 40% en 2006

Etat actuel de la résistance de S. aureus CCLIN Paris-Nord 2006 -2007 26 et 117 laboratoires Hors AP-HP • En réanimation: 283/899 sont des SARM soit 31, 5% vs 243/863 soit 28, 2% • Court séjour hors Réa: 1483/4460 sont des SARM soit 33, 2% vs 1505/5238 soit 28, 7% • SSRLD: 630/1062 soit 59, 3% vs 497/886 soit 56, 1% www. cclinparisnord. org

SARM communautaires Distincts des SARM hospitaliers: Sur le plan clinique: sujets exposés sont les enfants et les populations défavorisées sur le plan épidémiologique: possède une cassette chromosomique particulière (SCC IV) Sur le plan de la virulence: produisent une toxine de Panton et Valentine (PVL) ou une Toxic shock syndrom toxin (TSST) : inconstant Emergence « mondiale » et dissémination clonale: 1 clone en France ST 80 , clones différents selon les continents mais tendance à la diffusion Encore peu nombreux en France: Peu résistants aux autres antibiotiques: Kana, tétra, ac. fusidique en France USA et Océanie parfois érythro (efflux). Vandenesch et al. Emerg Infect Dis, 2003 Tristan A. et al Emerg Infect Dis, 2007; Larsen AR et al, Journal of Clin Microbiology 2009

J. Robert RICAI 2008


SARM producteurs de toxines PVL et toxic shock syndrom toxine 1 (TSST-1): enquête ONERBA 2008 • Enquête prospective: mai octobre 2008 • Recherche SARM de 3 phénotypes particuliers – : S-genta, S-FQ, R-FA • 99 laboratoires • 32147 S. aureus avec 6614 SARM (21%) • SARM correspondant au phénotype – – 1) PVL : 106 (1, 6% ) 2) TSST-1 : 150 ( 2, 3% ) 3 ) S- aminoside : 62 (0, 9 %) total=318 souches

SARM communautaires aux USA Methicillin-Resistant Staphylococcus aureus Disease in three Communities. N. Engl. J. Med vol 352; 1436 -1444 April 7 -2005 n. P Parmi les 12 553 patients porteurs de SARM qui ont été recensés entre 2001 et 2002, 17 % présentaient une souche communautaire : –B Baltimore : 8 % –M –A Minnesota : 12 % Atlanta : 20 % –A –B Incidence des infections à SARM communautaire : Atlanta : 25, 7 cas pour 100 000 hab. Baltimore : 18, 0 cas pour 100 000 hab. CMS DURPI 2009

SARM communautaires aux USA • Période d’étude: 1996 -2005 • MRSA prévalence: 7, 2 à 76, 3% chez homosexuels VIH+ à San Francisco • Souche PVL+ passée de 33% en 2002 à >90% en 2004/2005 (H. Charleton et coll Abstract C 2 -1142 ICAAC 2007) • Populations carcérales : 412/502 SARM (82, 1%) PVL+ souche USA 300 en 2007 souche sensible au SXT, clinda , tétra, linézolide. (P. Tattevin et al abst C 2 -225 ICAAC 2008)



Epidémiologie de la résistance chez les Entérocoques
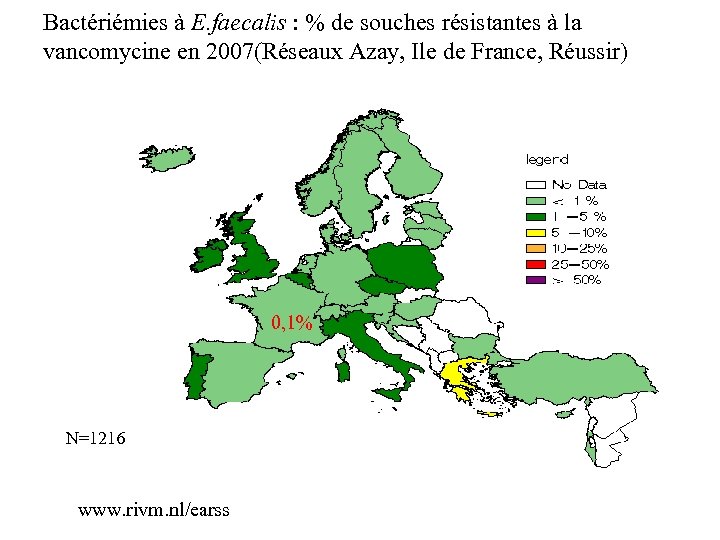
Bactériémies à E. faecalis : % de souches résistantes à la vancomycine en 2007(Réseaux Azay, Ile de France, Réussir) 0, 1% N=1216 www. rivm. nl/earss
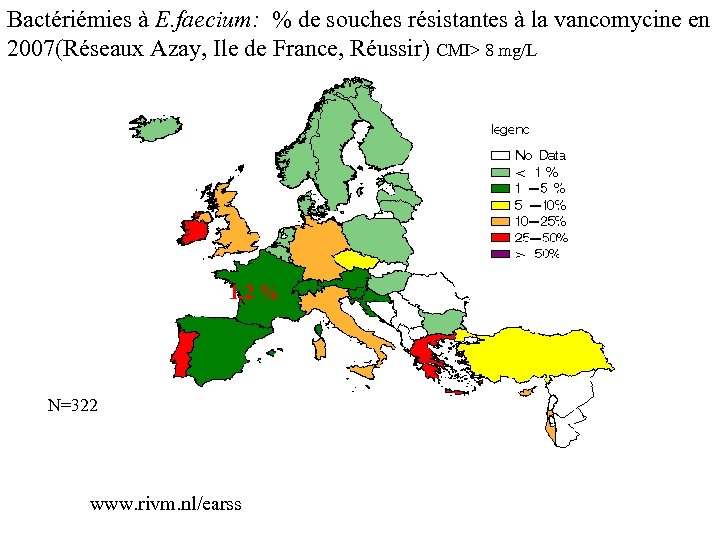
Bactériémies à E. faecium: % de souches résistantes à la vancomycine en 2007(Réseaux Azay, Ile de France, Réussir) CMI> 8 mg/L 1, 2 % N=322 www. rivm. nl/earss
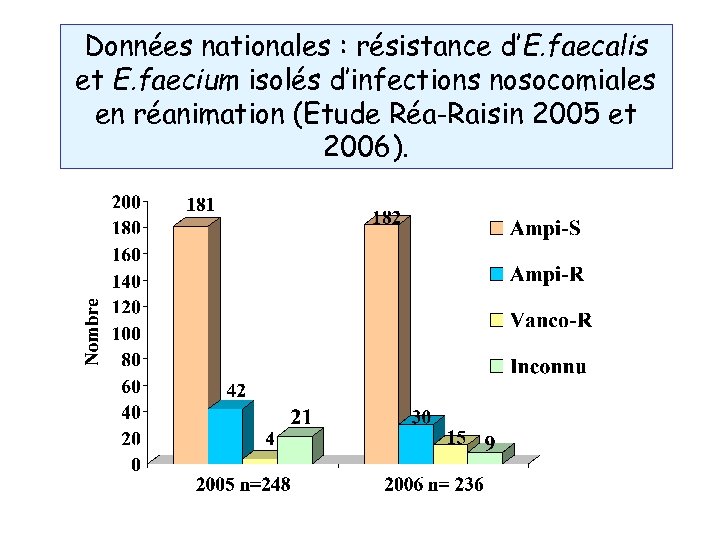
Données nationales : résistance d’E. faecalis et E. faecium isolés d’infections nosocomiales en réanimation (Etude Réa-Raisin 2005 et 2006).
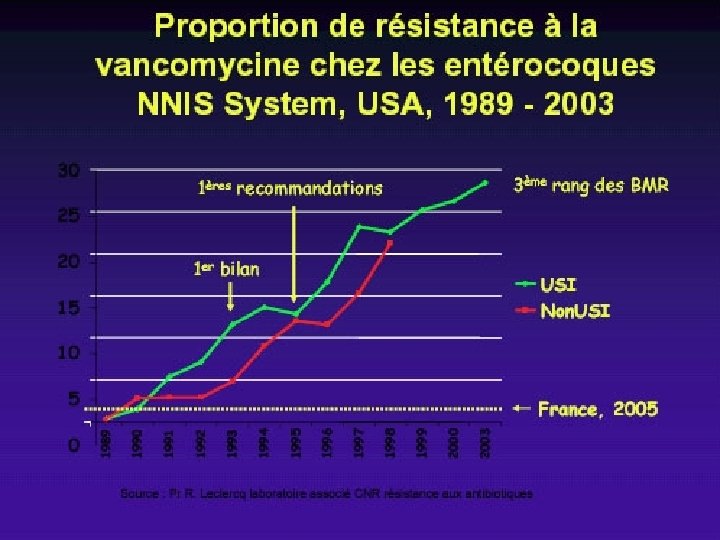

VRE en Europe 2007 • résistance aux glycopeptides en Europe dans les bactérièmies: – Allemagne: E. faecium: 15, 3%, E. faecalis: 1, 1% – Italie: E. faecalis 1, 8%, E. faecium 10, 6% – Belgique: E. faecalis 1% E. faecium: 0% – Portugal: E. faecalis 3, 6%; E. faecium 29, 1% WWW. earss. rivm. nl

Situation en France: Proportion stable jusqu’en 2003 (E. faecium 1à 2% et E. faecalis <0, 5% Emergence de la R en France: 2 signes Augmentation du nbre de cas signalés (87 cas dans 23 établissements entre 08/2001 et 05/2005). Epidémies dans 3 centres hospitaliers: souches épidémiques différentes d’un établissement à l’autre; toujours Van. A (In. VS 5/07/05). Actuellement E. faecium>5% ONERBA données de surveillance 2004 des réseaux français BEH 2006: R. Leclercq et coll: entérocoques résistants à la vancomycine , situation en France en 2005.

Souches VRE en France 2006 -2008 (N. Bourdon et al BEH 2008 41 -42) • Souches épidémiques: – 2006 ouest, centre et Paris – 2007: Paris, Est – 2008: Nord • E. faecium van. A, CC 17 adapté au milieu hospitalier • Souches Ampi, FQ résistantes, RHN genta (59, 6%), gènes de virulence.
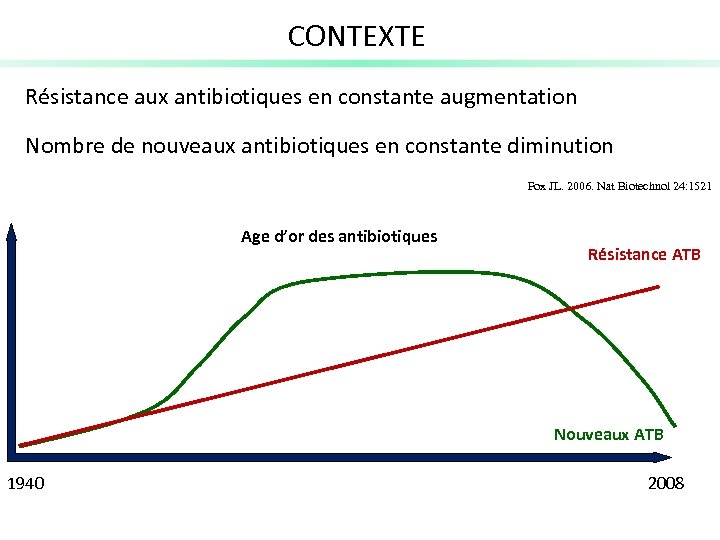
CONTEXTE Résistance aux antibiotiques en constante augmentation Nombre de nouveaux antibiotiques en constante diminution Fox JL. 2006. Nat Biotechnol 24: 1521 Age d’or des antibiotiques Résistance ATB Nouveaux ATB 1940 2008


Conclusions La résistance présente des niveaux très variables selon les pays mais ce problème est mondial. Adaptation efficace des bactéries pour leur survie. Nécessité de connaître l’épidémiologie pour le traitement empirique des infections sévères. Le bon usage des ATB doit être une préoccupation permanente des prescripteurs.
b2e3a52e0f4b6a7eaab3e6a822a6087b.ppt