ЭПИДЕМИЧЕСКИЙ ПАРОТИТ.ppt
- Количество слайдов: 27

Эпидемический паротит Выполнила студентка 637 «Б» группы Носова Надежда

Эпидемический паротит (Parotitis epidemica) – острое вирусное заболевание с преимущественным поражением слюнных желёз, реже – других железистых органов (поджелудочная железа, яички, молочные железы и др. ), а также нервной системы. По МКБ - 10 различают: В 26. 0 – паротитный орхит; В 26. 1 – паротитный менингит; В 26. 2 – паротитный энцефалит; В 26. 3 – паротитный панкреатит; В 26. 8 – эпидемический паротит с другими осложнениями (артрит, миокардит, нефрит, полиневропатия); В 26. 9 – эпидемический паротит неосложненный. l l l l Исторические данные: Эпидемический паротит впервые описал и выделил в самостоятельную нозологическую форму за 400 лет до н. э. Гиппократ; В 1934 году возбудитель ЭП открыли H. Johnson и E. Goodpasture; В 1849 году А. Д. Романовский описал поражение ЦНС; Филатов и Троицкий описали поражение половых желёз у мужчин и женщин. l l l
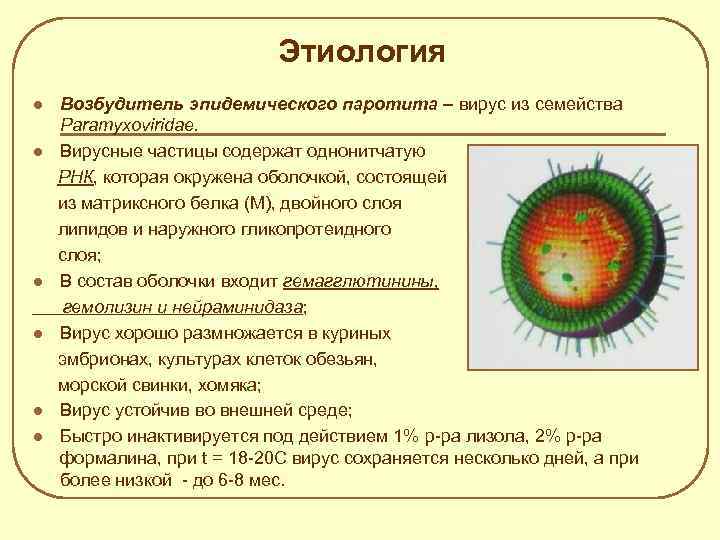
Этиология l l l Возбудитель эпидемического паротита – вирус из семейства Paramyxoviridae. Вирусные частицы содержат однонитчатую РНК, которая окружена оболочкой, состоящей из матриксного белка (М), двойного слоя липидов и наружного гликопротеидного слоя; В состав оболочки входит гемагглютинины, гемолизин и нейраминидаза; Вирус хорошо размножается в куриных эмбрионах, культурах клеток обезьян, морской свинки, хомяка; Вирус устойчив во внешней среде; Быстро инактивируется под действием 1% р-ра лизола, 2% р-ра формалина, при t = 18 -20 С вирус сохраняется несколько дней, а при более низкой - до 6 -8 мес.
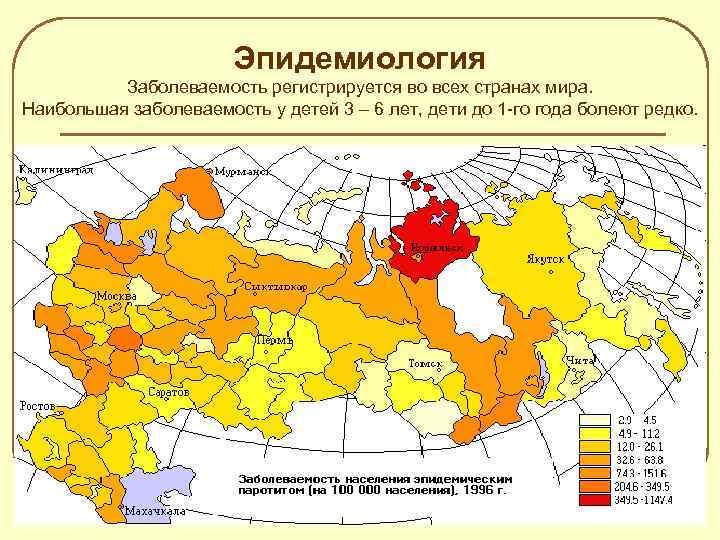
Эпидемиология Заболеваемость регистрируется во всех странах мира. Наибольшая заболеваемость у детей 3 – 6 лет, дети до 1 -го года болеют редко.

Эпидемиология l Эпидемический паротит – антропонозная инфекция; l Источник инфекции – больной человек с манифестной, стёртой или субклинической формой; Больной наиболее заразен с конца инкубационного периода - за 3 -5 дней до клинических проявлений; Путь передачи вождушно-капельный (вирус содержится в слюне больного) Восприимчивость (индекс контагиозности) – 50 – 85%; Сезонность – случаи заболевания регистрируются на протяжении всего года, однако в осенне-зимний период их количество возрастает; Периодичность – повышение заболеваемости происходит через 3 -5 лет; Иммунитет после инфекции – стойкий, вырабатывается после манифестных и атипичных форм; Определенная роль в защите организма при паротитной инфекции отводится клеточным факторам защиты, а также секреторным имммуноглобулинам. Ig. M появляются в конце 1 -й недели болезни, к 3 – 4 неделе нарастает титр Ig. G и сохраняется в течение всей жизни. l l l l
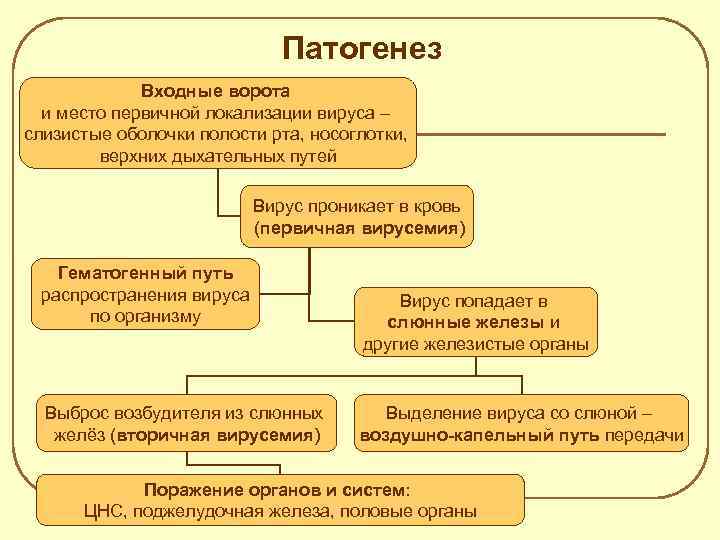
Патогенез Входные ворота и место первичной локализации вируса – слизистые оболочки полости рта, носоглотки, верхних дыхательных путей Вирус проникает в кровь (первичная вирусемия) Гематогенный путь распространения вируса по организму Выброс возбудителя из слюнных желёз (вторичная вирусемия) Вирус попадает в слюнные железы и другие железистые органы Выделение вируса со слюной – воздушно-капельный путь передачи Поражение органов и систем: ЦНС, поджелудочная железа, половые органы

Патоморфология l Морфологические изменения возникают в интерстиции слюнных желёз, яичек, поджелудочной железы, ЦНС; l Очаги воспаления локализуются вокруг слюнных выводных протоков и кровеносных сосудов, отмечается гиперемия, отёк, расширение выводных протоков; При паротитном орхите – множественные геморрагии, отёк и разрушение герминативного эпителия клеток, в семенных канальцах – фибрин, лейкоциты, остатки эпителиальных клеток; При менингите – отёк головного мозга, гиперемия и инфильтрация лимфоцитами оболочек (серозный менингит). l l

Клиническая картина l l 1. 2. 3. 4. 5. 6. 7. Инкубационный период – 12 -26 дней; Клинические проявления зависят от формы болезни. Поражение околоушных желёз (паротит); Субмаксиллит; Сублингвит; Поражение половых органов (яички, яичники, предстательная железа, молочные железы. ); Паротитный панкреатит Поражение нервной системы (серозный менингит, менингоэнцефалит, поражение XVY? Vмиелиты, энцефаломиелиты); Неврит и полирадикулоневрит.

Поражение околоушных слюнных желёз (паротит) l l l l Типичная, изолированная форма. Начало острое - повышение температуры тела до 38 -39 С, недомогание, вялость, головная боль, нарушение сна, боли в мышцах; В период разгара дети жалуются на боли при открывании рта, жевании, болезненные ощущения в области мочки уха и шеи; К концу 1 -х, реже на 2 -е сутки от начала болезни увеличиваются околоушные железы (сначала процесс односторонний); Припухлость возникает впереди уха, распространяется за ушную раковину, поднимая её вверх и кнаружи. Припухлость имеет тестоватую, эластичную консистенцию, кожа над железой напряжена, цвет не изменён; При пальпации железа болезненна, выделяют болевые точки Филатова: при надавливании на козелок, сосцевидный отросток и в области ретромандибулярной ямки; Симптом Мурсона – отёчность и гиперемия вокруг наружного отверстия протока околоушной слюнной железы; Увеличение размеров железы продолжается 5 -7 суток; Период реконвалесценции - восстанавливается функция желёз (к концу 3 -4 недели).
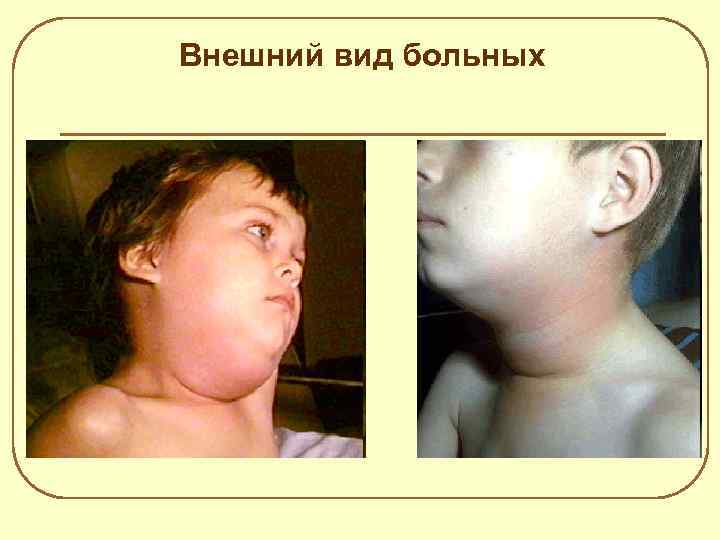
Внешний вид больных

Субмаксиллит l l l Поражение подчелюстных слюнных желёз; Встречается у каждого 4 -го больного паротитной инфекцией; Припухлость располагается в подчелюстной области – кнутри от края нижней челюсти; Железа тестоватой консистенции, несколько болезненна при пальпации; Возможен отёк ПЖК над железой, который в тяжелых случаях распространяется на область шеи.

Сублингвит l l l Поражение подъязычных слюнных желёз; В изолированном виде встречается крайне редко; Припухлость и болезненность определяется в подбородочной области и под языком. Железа тестоватой консистенции. Увеличение желёз сохраняется 5 -7 дней; Сначала исчезает болезненность, затем отёк, воспалительный процесс заканчивается к 8 -10 -му дню болезни; При выраженном увеличении подчелюстных и подъязычных желёз возможно развитие отёка глотки, гортани, языка.

Поражение половых органов 1. l l l Орхит – воспаление яичек; Частота возникновения у мальчиков дошкольного возраста – 2%; В возрасте 11 - 15 лет – 17%; В 16 – 17 лет – 34%; Начало острое – через 1 -2 дня после поражения слюнных желёз; t = 39 -40 С, температурная кривая имеет двугорбый характер; Боли в паху, усиливающиеся в вертикальном положении и движении. Затем боли локализуются в области мошонки и яичка; Яичко увеличивается , уплотняется, при пальпации резко болезненно; Кожа мошонки гиперемирована, иногда с синюшным оттенком; Чаще прочессс односторонний. Правое яичко вовлекается в процесс чаще левого, что связано с особенностями его кровоснабжения; Признаки орхита сохраняются 5 – 7 дней; Признаки атрофии органа выявляются спустя 1 - 2 месяца, при этом яичко уменьшается в размере и становится мягким.
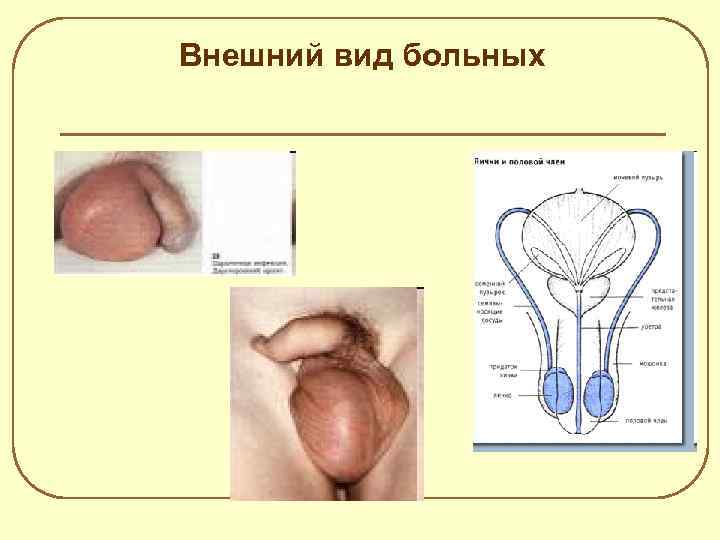
Внешний вид больных
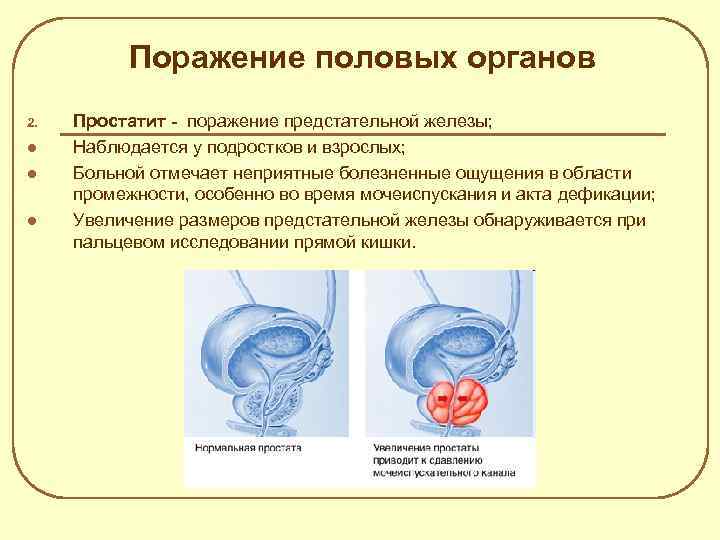
Поражение половых органов 2. l l l Простатит - поражение предстательной железы; Наблюдается у подростков и взрослых; Больной отмечает неприятные болезненные ощущения в области промежности, особенно во время мочеиспускания и акта дефикации; Увеличение размеров предстательной железы обнаруживается при пальцевом исследовании прямой кишки.
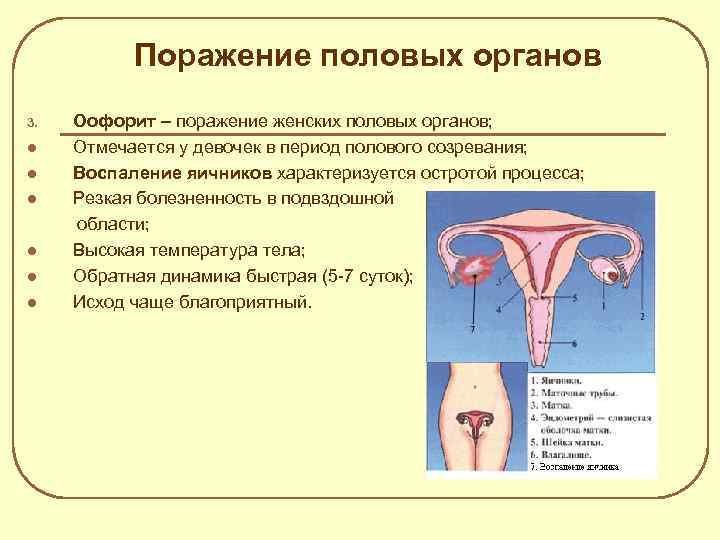
Поражение половых органов 3. l l l Оофорит – поражение женских половых органов; Отмечается у девочек в период полового созревания; Воспаление яичников характеризуется остротой процесса; Резкая болезненность в подвздошной области; Высокая температура тела; Обратная динамика быстрая (5 -7 суток); Исход чаще благоприятный.
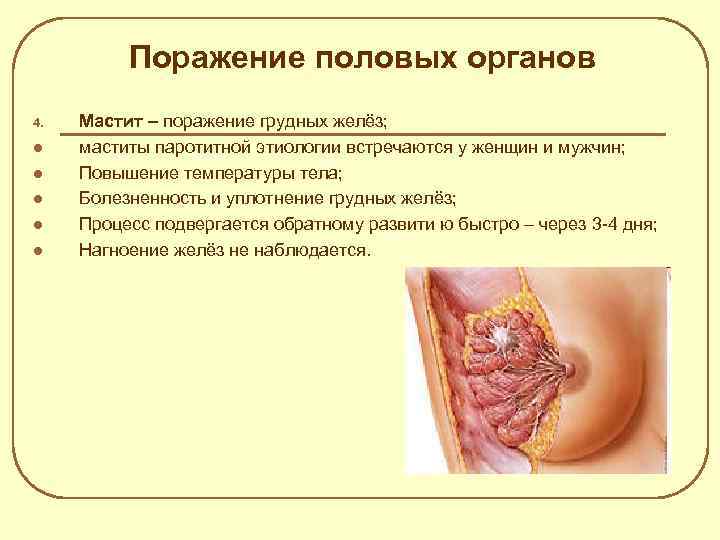
Поражение половых органов 4. l l l Мастит – поражение грудных желёз; маститы паротитной этиологии встречаются у женщин и мужчин; Повышение температуры тела; Болезненность и уплотнение грудных желёз; Процесс подвергается обратному развити ю быстро – через 3 -4 дня; Нагноение желёз не наблюдается.

Паротитный панкреатит l l l Поражение поджелудочной железы; Развивается в сочетании с поражением других органов и систем; Диагноз «панкреатит» устанавливается на основании повышения уровня амилазы в сыворотке крови; Возникает на 5 -9 -й день болезни; Начало острое – резкие, схваткообразные боли в левом подреберье, опоясывающего характера с иррадиацией в спину и правое подреберье; Повышение температуры тела; Почти всегда – тошнота, повторная рвота, икота, учащение стула, язык обложен, сухость слизистых; При пальпации – живот болезненный, вздутый; Течение паротитного панкреатита благоприятное; Через 10 -12 дней исчезает болевой синдром; Функция поджелудочной железы восстанавливается медленнее.

Поражение нервной системы 1. l l l Серозный менингит – Наиболее часто возникает у детей от 3 до 9 лет; Симптомы чаще появляются на 7 -10 день болезни, после того, как симптомы паротита начинают убывать; Начало острое - резкое повышение температуры, повторная рвота, не приносящая облегчения, головная боль; Возможны судороги, бред, потеря сознания; Менингеальные симптомы - ригидность затылочных мышц, «+» Кернига, «+» Брудзинского; Спинномозговая пункция – смж прозрачная или опалесцирующая, вытекает частыми каплями или струёй, лимфоцитоз, повышено содержание белка, глюкоза и хлориды в норме;

Поражение нервной системы 2. l l l l l Менингоэнцефалит – Встречается очень редко, развивается на 6 -10 день болезни; Чаще у детей до 6 -и лет; В патологический процесс вовлекаются ЧМН, пирамидная и вестибулярная система, мозжечок; Состояние больных крайне тяжелое; Высокая температура тела, головная боль, повторная рвота, вялость, сонливость, нарушение сознания, бред, тонические и клонические судороги, парезы конечностей по гемитипу, мозжечковая атаксия, гиперкинезы; Течение болезни благоприятное; Через 3 -5 дней начинается обратная динамика; Через 7 -10 дней явления менингита исчезают; СМЖ нормализуется медленно, её изменения сохраняются до 3 -5 недель.

Невриты l l l Встречаются редко; Резкое увеличение околоушной железы может приводить к сдавлению лицевого нерва и к параличу; В этом случае на стороне поражения нарушается функция мимических мышц лица; Складки лба и носогубная складка сглажены, бровь опущена, глазная щель не смыкается; Болезненность в точке выхода лицевого нерва.

Полирадикулоневриты l l l l Полирадикулоневрит типа Гийна-Барре - встречается в период реконвалесценции эпидемического паротита; Нарушение походки; Парезы и параличи нижних конечностей, которые имеют все признаки периферических: - отсутствие рефлексов; - пониженный мышечный тонус; - атрофия мышц; - симметричность поражения. Одновременно возникает болевой синдром; В СМЖ – повышение содержания белка, нарастание лимфоцитоза; Течение болезни благоприятное; Остаточных явлений не бывает.

Диагностика 1. 2. 3. 4. 5. 6. Эпидемиологический анамнез (случаи заболевания в семье, детском учреждении); Клиническая картина заболевания; Симптом Мурсона; Клинический анализ крови (лейкопения); ИФА; РСК (диагностическим признаком является нарастание титра АТ в 4 раза и более) Дифференциальная диагностика l l l l Острый гнойный паротит при брюшном тифе, сепсисе, некротическом или гнойном стоматите; Слюннокаменная бюолезнь; Флегмона дна полости рта; Актиномикоз слюнных желёз; ЦМВИ; Периостит; Лимфаденит.

Лечение Направлено на предупреждение осложнений. Специфического лечения нет. l l l l Режим домашний, мальчикам постельный, с целью профилактики орхита; Госпитализация в случае развития клиники поражения половых органов, поджелудочной железы и нервной системы; Диета – первые 1 -2 дня болезни максимальная разгрузка, затем рацион расширяется, но сохраняется ограничение в употреблении жиров и углеводов. Через 10 -12 дней больного переводят на диету № 5; Полоскание рта после еды обязательно (с целью профилактики гингивита и гнойного воспаления околоушных желёз)! Симптоматическая терапия (спазмолитики, анальгетики, антипиретики, десенсибилизирующие препараты); Сухое тепло местно на область слюнных желёз; Хирургическое лечение (рассечение белочной оболочки) при значительном отёке яичка с целью устранения давления на паренхиму органа; Инфузионная терапия в условиях стационара при подозрении на паротитный менингит.

Профилактика 1. 2. 3. 4. 5. 6. Изоляция из детского коллектива до исчезновения клинических проявлений (не более чем на 9 дней); Карантин в детском учреждении – 21 день! За контактными устанавливается медицинское наблюдение; Среди контактных разобщению подлежат дети до 10 лет, не болевшие эпидемическим паротитом и не привитые, сроком на 21 день; Если случай контакта установлен точно, то сроки разобщения сокращаются и дети подлежат изоляции с 11 -г по 21 -й день инкубационного периода; Заключительная дезинфекция не проводится, достаточно влажной уборки.

Вакцинопрофилактика Для вакцинации используется живая аттенуированная паротитная вакцина В России разрешены комбинированные вакцины против паротита, кори и краснухи - Приорикс и - MMR-II . l l l Вакцинация – в 12 месяцев Вакцину вводят однократно подкожно в объёме 0, 5 мл Ревакцинация – в 6 лет После вакцинации и ревакцинации формируется прочный иммунитет. под лопатку или наружную поверхность плеча .

Спасибо за внимание
ЭПИДЕМИЧЕСКИЙ ПАРОТИТ.ppt