Ниязбекова - бесплодие.pptx
- Количество слайдов: 11

Эндокринные аспекты бесплодия Ниязбекова Л. А.

Больная 30 лет обратилась к врачу с жалобами на отсутствие месячных на протяжении 2 -х лет после вторых родов. Роды усложнились массивным кровотечением. После родов больная отмечает выпадение волос, потерю веса тела. Объективно: больная астенична, внешние половые органы гипопластичны, шейка матки цилиндрической формы, тело матки маленькое, безболезненное. Придатки матки не определяются. ФСГ — 1, 05 МЕ/л. ЛГ — до 3, 2 МЕ/л. Прогестерон — 10 нмоль/л. Какой диагноз?
Синдром Шихана – это нейроэндокринное расстройство здоровья, возникающее в результате гибели части клеток гипофиза. Такая ситуация провоцируется массивной кровопотерей при родах или абортах. -Отсутствие лактации -Снижение массы тела -Менструации скудные, нерегулярные, болезненные. В конце прекращаются вообще. -Бесплодие -Молочные железы уменьшаются в размере, -Пигментация в области сосков и половых органов исчезает. -Выпадают волосы в подмышечных впадинах и на лобке. -Половое влечение снижается. -Вторичный гипотиреоз -Гипотензия -Брадикардия
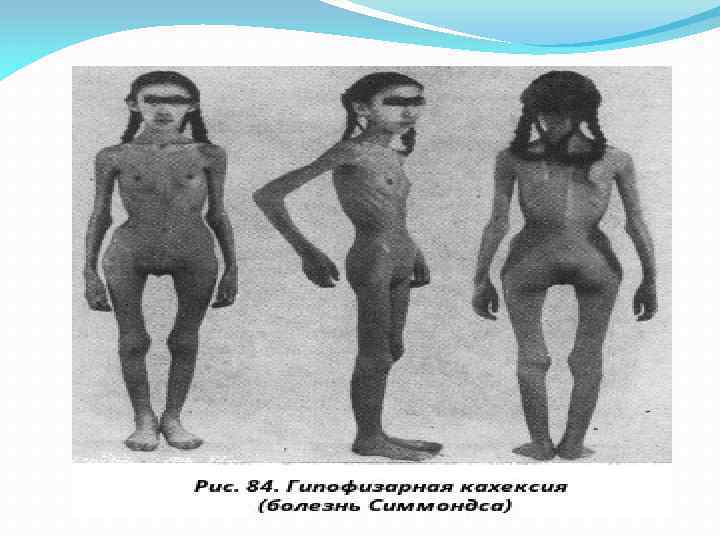
Болезнь Симмондса Гипоталамо-гипофизарная недостаточность, развивающийся в результате деструкции аденогипофиза с последующим стойким снижением продукции тропных гормонов и нарушением деятельности периферических эндокринных желез. 1) исчезновение подкожного жира (остаются «кожа да кости» ), резкое похудание; 2) старческий облик больного, не соответствующий возрасту; 3) кожа суха, атрофична, теряет свою эластичность; 4) выпадение волос всюду, даже бровей и ресниц; 5) выпадение зубов; 6) атрофия нижней челюсти.

Снижение продукции соматотропина истощение, спланхиомикрия. Выпадение гонадотропной функции недостаточная функция яичников, аменореи, атрофии матки, влагалища, грудных желез. Дефицит тиреотропного гормона гипофизарная микседема. В результате резкого снижения продукции адренокортикотропного гормона клиническая картина хронической надпочечниковой недостаточности, вплоть до аддисонических кризов.

Пациентка М. , 35 лет, обратилась в клинику с жалобами на тошноту, многократную рвоту желудочным содержимым, не приносящую облегчения, сердцебиение, повышение артериального давления при самоконтроле до 160/90 мм рт. ст. на фоне нарастающей резкой общей слабости. Из анамнеза известно, что считает себя больной с 2009 года, когда впервые отметила потемнение кожных покровов. При осмотре: ИМТ 20, 9 кг/м 2. Кожные покровы смуглые, гиперпигментация кожных складок ладоней, пигментация верхних век. Щитовидная железа при пальпации мягко-эластической консистенции, не увеличена, лимфатические узлы не пальпируются. Глазные симптомы: нистагм и нарушение конвергенции. Тремор пальцев рук. Артериальное давление 140/80 мм рт. ст. , ЧСС 120 в минуту. По данным УЗИ ЩЖ паренхима гипоэхогенна, неоднородна, кровоток при усилен, объем 12, 97 см 3. При гормональном исследовании: ТТГ — 0, 011 мк. МЕд/мл (0, 4— 4, 0), св. Т 4 — 44, 41 пмоль/л (7, 86 -14, 41), АТ к р. ТТГ - 6, 82 Ед/л (менее 1), АТ к ТПО -68 МЕ/мл (20, 0 -100, 0), кортизол — 6 нмоль/л (170 -720).

Аутоиммунный полигландулярный синдром - целая группа эндокринопатий, которая характеризуется вовлечением в патологический процесс нескольких эндокринных желез в результате их аутоиммунного поражения. Аутоиммунный полигландулярный синдром 1 типа (кандидополиэндокринным синдромом или синдромом Уайтекера) -кандидоз кожных покровов и слизистых оболочек, -гипопаратиреоз, -признаки первичной надпочечниковой недостаточности. Аутоиммунный полигландулярный синдром 2 типа сочетание первичной хронической надпочечниковой недостаточности с аутоиммунным тиреотоксикозом или диффузным токсическим зобом (так называемый синдром Шмидта), либо с сахарным диабетом 1 типа (синдром Карпентера).

Пациентка П. 32 лет, поступила в клинику с жалобами на низкий уровень глюкозы крови, затрудненное пробуждение по утрам, чувство голода, общую и мышечную слабость, частые головокружения, все симптомы купировались приемом сладких продуктов. Из анамнеза известно, что начало заболевания характеризовалось развитием метаболических нарушений в виде избыточной массы тела с последующим присоединением симптомов олигоменореи/аменореи, неврологических проявлений. В возрасте 16 лет пациентка обратилась за консультацией к гинекологу с жалобами на нарушение менструального цикла по типу вторичной аменореи, частые головные боли, периодические головокружения. При обследовании по месту жительства выявлена гиперпролактинемия 6000 м. МЕ/мл (референсные значения 60— 510), макроаденома гипофиза по результатам компьютерной томографии.

Длительный период (в течение 4 -х лет) пациентка получала лечение агонистами дофамина — бромокриптином, каберголином, нормализации уровня пролактина при этом не отмечалось (пролактин сохранялся в пределах 2000— 8000 м. ЕД/мл). В 2002 году выполнена трансназальная аденомэктомия. Первичный гиперпаратиреоз диагностирован в возрасте 28 лет, в анализах крови паратгормон 204, 1 пг/мл (15, 0— 65, 0), гиперкальциемия до 2, 8 ммоль/л (2, 10— 2, 55). При ультразвуковом исследовании щитовидной железы справа книзу и латерально от нижнего полюса правой доли щитовидной железы выявлялось образование размерами 2, 2 х1, 0 см с четкими контурами, «дольчатое» , пониженной эхогенности, слева за верхней и средней третью доли — два прилежащих друг к другу образования, размерами 1, 2 х0, 6 см и 0, 9 х0, 5 х0, 4 см — пониженной эхогенности. Данные образования расценены как множественные аденомы (гиперплазии) правой нижней и левой верхней околощитовидных желез.

Синдром множественных эндокринных неоплазий – группа наследственных заболеваний, характеризующихся множественными опухолевыми или гиперпластическими поражениями эндокринных желез. при МЭН 1 типа в патологический процесс вовлекаются паращитовидные железы, аденогипофиз, поджелудочная железа; реже — щитовидной железы, надпочечников и половых желез. при МЭН 2 А типа – щитовидная железа и надпочечники; при МЭН 2 В типа - щитовидная железа, паращитовидные железы, надпочечники и слизистые оболочки.
Ниязбекова - бесплодие.pptx