Эндокринное бесплодие, Хаджи КМ.ppt
- Количество слайдов: 68

Эндокринное бесплодие

Бесплодный брак n - это брак, при котором у женщины детородного возраста не наступает беременность в течение года регулярной половой жизни без применения контрацептивных средств (ВОЗ, 1993 г. )

Эндокринное бесплодие в структуре бесплодного брака занимает примерно 30 -40%. n


n n n Распространённость ЭБ на территории РФ по данным российских исследователей находится в пределах от 18% до 26, 9%. Израильские ученые S. Fazhi, A. Ben-Haroush выявили, что на долю ЭБ приходится 37%. Распространённость ЭБ среди женщин польской национальности составляет 13, 6%. В Таиланде – 11, 8%. В Великобритании по данным S. Wilkes и K. Jones – примерно 25% в структуре бесплодного брака.
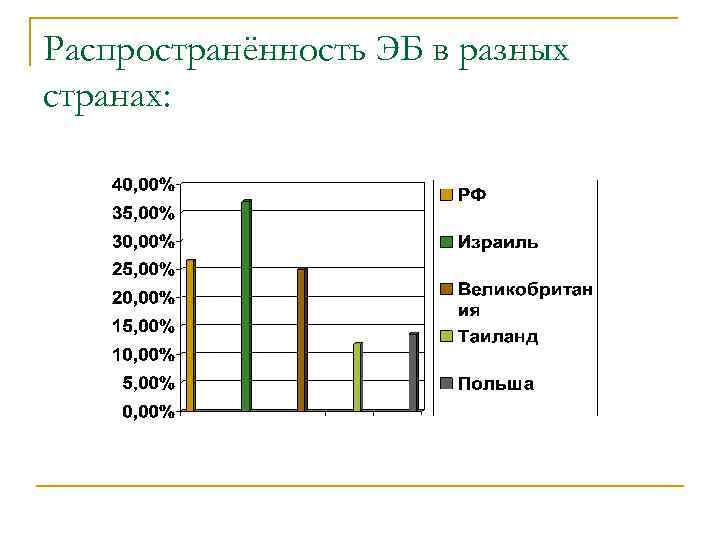
Распространённость ЭБ в разных странах:

n ЭБ характеризуется полиморфностью клинических и лабораторных проявлений, однако в основе каждой формы лежит объединяющий их признак – нарушение овуляции.

Механизм формирования… n …этих форм един – нарушение реализации связей в системе гипоталамус -гипофиз-яичники в результате повреждений различных её уровней от ЦНС и гипоталамо-гипофизарных центров до яичников и органов мишеней.

Уровни регуляции менструального цикла: n n n 1. Кора. 2. Гипоталамус. 3. Гипофиз. 4. Яичники. 5. Органы-мишени.
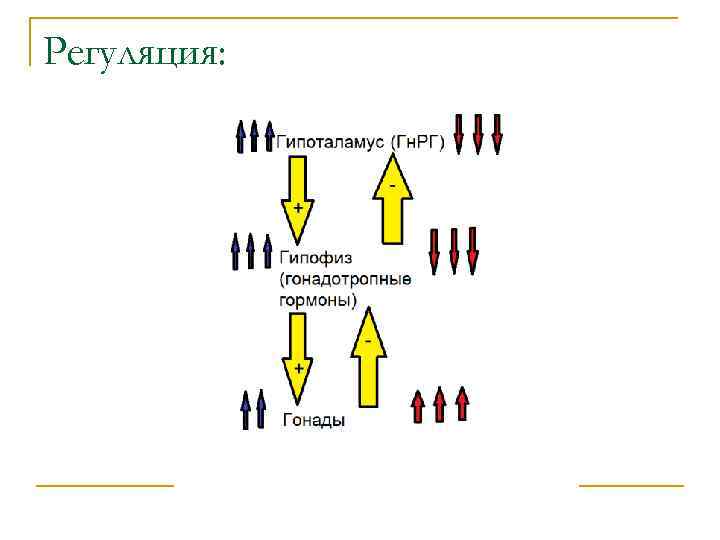
Регуляция:

Клинические формы ЭБ: 1. 2. 3. 4. Аменорея; Олигоменорея; ДМК; Регулярный ритм с ановуляцией/НЛФ.

Причины аменореи: n n n 1. Анатомические причины; 2. Недостаточность яичников; 3. Гипоталамо-гипофизарная дисфункция.

Когда можно поставить диагноз ановуляции? На основании тестов функциональной диагностики: 1. Монофазная базальная температура; 2. Цервикальное число < 10 баллов; 3. Базальный уровень эстрогенов N / ↓; 4. Прогестерон в плазме крови во II ф. ц. < 15 пмоль/л; 5. Отсутствие секреторной трансформации эндометрия.

Гипоталамо-гипофизарная недостаточность У 65 % женщин – в клинике первичная аменорея. Скудное оволосение. Гипопластичность молочных желез. Уменьшение размеров матки и яичников. Бесплодие. Опухоль гипофиза – вторичная аменорея.

Причины ГГН: n n n 1. Психонейроэндокринные расстройства; 2. Первичные и вторичные опухоли гипоталамуса; 3. Изолированная недостаточность продукции Гн. РГ и недостаточность функции гонадотрофов аденогипофиза; 4. Опухоли гипофиза; 5. Синдром пустого турецкого седла.

Диагностика: n n n Базальный уровень гонадотропных гормонов и эстрогенов снижен. Прогестероновая проба всегда отрицательная. Циклическая проба с использованием эстроген-гестагенных препаратов положительная.

Лечение: 1. Заместительная гормональная терапия. Прогинова, Эстрофем, В сочетании с Дюфастоном и прогестероном. 2. КОК. 3. Менопур.

Лечение: n n n 4. Препараты ФСГ: Метродин Пурегон, Гонал-Ф. Назначать с 3 -4 дня менструальноподобной реакции, вызванной эстроген-гестагенными препаратами. Начальная доза варьирует от 2 до 4 амп. в день в зависимости от уровня эстрадиола в плазме крови. На 5 день стимуляции оценивается адекватность вводимой дозы.

Гипоталамо-гипофизарная дисфункция n n n Нарушение МЦ по типу олигоменореи и вторичной аменореи. Нарушение жирового, углеводного и липидного обмена. Головные боли, головокружение. Отёки. Эмоциональная лабильность. Патологический рост волос на теле.

Диагностика ГГД n n n 1. N / незначительно сниженный уровень базальной секреции ЛГ и ФСГ, 2. Прогестероновая проба положительная. 3. Краниограмма: изменений костей свода черепа, т. е. гиперостоз внутренней пластинки, усиление сосудистого рисунка, гиперпневматизация пазух клиновидной кости.

Лечение n n n 1. Нормализация массы тела и коррекция метаболических нарушений: Низкокалорийная диета; Ограничение жидкости и поваренной соли; Исключение продуктов, возбуждающих аппетит, и алкоголя; Регуляторы нейромедиаторного обмена: хлоракон по 0, 5 г*4 р/д, дифенин по 1 табл. *3 р/д, курсом 2 -3 мес. - 5 -6 кг – положительный эффект от терапии. (ИМТ < 30).

Лечение n n n 2. Дальнейшая тактика ведения: Прогестагены: Утрожестан: с 16 по 26 день цикла по 100 мг 2 р/д перорально/ по 100 мг*3 р/д интравагинально, курс от 3 до 6 мес; Дюфастон: во II ф. ц. по 10 мг*2 р/д перорально с 16 по 26 день; Прогестерон: по 1 мл в/м в течение 10 дней.

Лечение n n n n 3. Эстроген-гестагенные препараты: Линденет 20, Линденет 30, Медиана, Ярена, Джес; По 1 табл. с 5 по 25 день индуцированного гестагенами цикла в течение 2 -3 мес.

Лечение n n n 4. ч. МГ (Менопур): Со 2 дня МЦ; Инъекции продолжаются до увеличения уровня эстрадиола до 1000 пмоль/л, пролиферации эндометрия до 10 мм и увеличение диаметра фолликула по УЗИ до 18 -20 мм (на 4 -5 день после начала лечения). 5. Препараты ФСГ: Пурегон и Гонал-Ф.

n 6. Курс лечения стимуляторами овуляции азвершается введением овуляторной дозы мочевого ХГ (Хорагон, Прегнил) или рекомбинантного ХГ (Овитрель) при данных о диаметре фоллликула и толщина эндометрия (18 мм и 10 мм, соответственно).

В конечном итоге… n n Беременность наступает у 35 -45 % женщин. Частота многоплодной беременности примерно 20 -32%.

Синдром поликистозных яичников n n Частота встречаемости 3 -11 % среди женщин репродуктивного возраста. СПКЯ обусловлен эндокринными нарушениями вследствие повышенной секреции гонадотропных гормонов.

Этиология и патогенез: n n 1. Избыточный уровень андрогенов; 2. Нарушение жирового обмена; 3. Дефект ферментных систем яичников 4. Нарушение гипоталамо-гипофизарной регуляции.

Классификация по М. Л. Крымской: n n n 1. Типичная яичниковая форма; 2. Сочетанная яичниковая и надпочечниковая форма; 3. Центральная форма.

Критерии, позволяющие поставить диагноз СПКЯ (1997 -1998 гг. ): n n n 1. клинические; 2. ультразвуковые; 3. гормональные; 4. лапароскопические; 5. патоморфологические.

Клинические критерии n n Нарушение МЦ по типу олигоменореи (84%), аменореи (10%) и ДМК (6%) на фоне хронической ановуляции. Бесплодие. Гирсутизм у 45 -60% больных. Повышение ИМТ (выявл. у каждой второй пациентки).

Клинические критерии n При сочетанной форме: позднее менархе, акне, жирность кожи повышена, интерсексуальный тип телосложения, гипоплазия половых органов и молочных желез.

Клинические критерии n n При центральной форме: головные боли, плохая память, утомляемость, патологическая прибавка массы тела с детства или спустя несколько лет после установления менструаций, телосложение гиперстеническое с избыточным отложением жира на животе, груди и бедрах.

Гормональные параметры n n n 1. ЛГ/ФСГ >2, 0 – повышен у всех больных; 2. Андрогены повышены у 60 -73%; 3. Сочетанное/изолированное повышение уровня яичниковых и надпочечниковых андрогенов у 25 -33%; Прогестерон во II ф. ц. снижен – у всех больных. Пролактин повышен у 30 -35%.

Ультразвуковые критерии n n n У 91 % уменьшение переднезаднего размера матки при одновременном увеличении размеров и объема яичников. Яичниково-маточный индекс составляет более 3, 5 у 90% больных. Определяются утолщенная оболочка и множественные подкапсулярные кисты.

Лапароскопические критерии n n n 1. увеличение размеров яичников (у 91% двустороннее); 2. гладкая, блестящая (в 100% случаев), плотная или утолщенная (в 97%) оболочка яичника; 3. выраженный сосудистый рисунок на поверхности оболочки яичника (в 100% случаев); 4. множественные фолликулы, просвечивающие через оболочку и хорошо определяющиеся на разрезе; 5. отсутствие свободной перитонеальной жидкости в позадиматочном пространстве (85%).

Гистероскопия + РДВ и последующее морфологическое исследование n n 1. увеличение количества примордиальных, зреющих и кистозноатретических фолликулов в 2 -5 раз; 2. отсутствие желтых и белых тел; 3. склероз и утолщение капилляров (в 97% случаев); 4. утолщение белочной оболочки в 2 раза и более.

Лечение n n 1. Коррекция нейрообменно-эндокринных нарушений (см. выше); 2. Назначение комбинированных эстрогенгестагенных препаратов по 1 табл. с 5 по 25 день цикла, курсом по 2 -3 мес. с целью достижения ребаунд-эффекта и снижения индекса ЛГ/ФСГ. Препарат выбора – Диане-35, обладает антиандрогенными свойствами. При отсутствии эффекта – стимуляторы овуляции – кломифен цитрат и ч. МГ, курсом 3 -6 мес.

Лечение смешанной формы СПКЯ n n n Для стимуляции овуляции назначают дексаметазон и кломифен. Дексаметазон в дозе 0, 25 мг в день с 1 дня в течение 6 -12 мес в непрерывном режиме. Под контролем 17 -КС в моче, кортизола и ДЭА-С в плазме крови на 5 -7 день в каждом цикле лечения. После нормализации показателей – вводят кломифен в течение 4 -6 циклов в возрастающей дозе 50 -150 мг/сут. *Возможна замена кломифена на ч. МГ при неэффективности первого препарата.

Лечение n n При отсутствии эффекта от гормональной терапии репродуктивную функцию восполняют путем лапароскопической клиновидной резекции или каутеризации яичников. Процент восстановления репродуктивной функции – 35 -40% в течение 6 мес. после операции.

***Лечение СПКЯ при гиперпролактинемии n n n 1 этап – лечение агонистами дофамина: Бромокриптин, Норпролак, Достинекс, До нормализации уровня пролактина. Далее стимуляция овуляции кломифеном или гонадотропными препаратами, или хирургическое лечение с последующим лечением агонистами дофамина.

Гиперпролактинемия n n n n Возникает на фоне ряда эндокринопатий: 1. первичного гипотиреоза; 2. СПКЯ; 3. недостаточностью коры надпочечников; 4. опухолей гипоталамуса (краниофарингиомы, герминомы, гамартомы, глиомы); 5. опухолей гипофиза (пролактиномы, различные аденомы); 6. синдрома пустого турецкого седла.

Основные жалобы n n n Нарушение менструальной функции; Повышение ИМТ; Галакторея; Гирсутизм - в 100%; Бесплодие; Головные боли.

Нарушение МЦ n n Установлена коррелятивная зависимость между уровнем пролактина и степенью тяжести нарушения МЦ. При более высоком уровне пролактина диагностируется аменорея.

Галакторея n n n Зачастую это первый симптом будущего заболевания. Диагностируется у 77% больных с повышенным уровнем пролактина. У 18% галакторея появляется за несколько лет до нарушения МЦ. У 56% - одновременно с нарушением МЦ. У 26% - после нарушения МЦ.

Диагностика n n n Диагноз ставится после определения повышенного уровня пролактина в плазме крови. Забор крови проводить натощак утром с 8: 00 – до 11: 00, так как в этот период времени определяются самые низкие концентрации гормона. При получении первого результата, указывающего на повышение концентрации пролактина более 550 м. МЕ/л гормональное исследование повторяют.

Клиническое обследование n n n Тип телосложения; Массо-ростовой коэффициент; Степень оволосения по шкале Ferriman и Galway; Особенности развития молочных желез по шкале Tanner; Наличие галактореи, её степень; Оценка состояния щитовидной железы.

ИМТ n n ИМТ снижен – если уровень эстрадиола достигает нижней границы физиологической нормы; ИМТ повышен – если уровень эстрадиола достигает верхней границы физиологической нормы.

Галакторея n n n Это выделение молока из молочной железы. +/- непостоянные капли; + одиночные капли; ++ струйное выделение при несильном надавливании; +++ спонтанное выделение.

Состояние молочных желез n n Происходит их инволюция - «пустая наволочка» . На основании исследования пунктата молочной железы, определяется чувствительность тканей к эстрогенам: Если рецептор-положительный результат – аденомы. Если же рецептор-отрицательный – идиопатическая гиперпролактинемия.

Гормональный статус n n n ↓ЛГ, ↓ФСГ, Пролактин повышен.
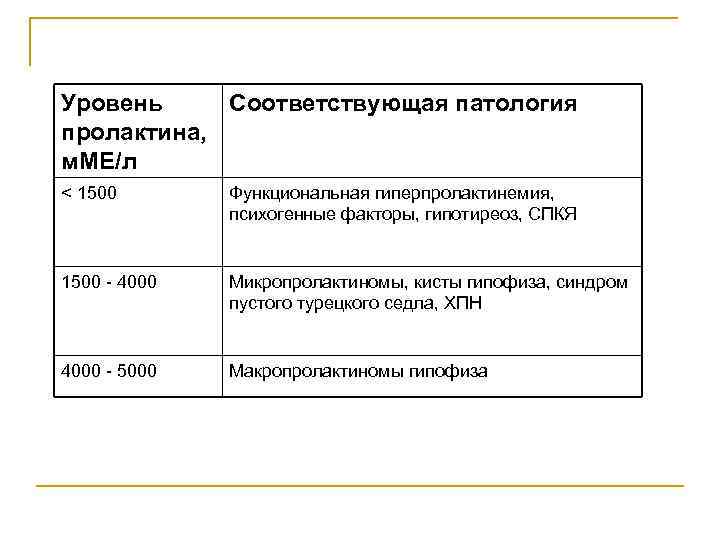
Уровень Соответствующая патология пролактина, м. МЕ/л < 1500 Функциональная гиперпролактинемия, психогенные факторы, гипотиреоз, СПКЯ 1500 - 4000 Микропролактиномы, кисты гипофиза, синдром пустого турецкого седла, ХПН 4000 - 5000 Макропролактиномы гипофиза

Гинекологическое обследование n Особенности развития и состояние женских половых органов.

Диагностика n n Двукратное определение в сыворотке крови концентрации пролактина; Исключение симптоматических форм гиперпролактинемии (гипотиреоз, СПКЯ, почечная и печеночная недостаточности); Определение состояние аденогипофиза и гипоталамуса (R-графия черепа, КТ, МРТ); Определение состояния различных органов и систем на фоне гиперпролактинемии.

Лечение n n n n I. Нормализация уровня пролактина. II. Препараты короткого действия (агонисты дофамина): Бромокриптин, Парлодел – 5 -10 мг в сутки 5 -10 дней. III. Препараты пролонгированного действия: Достинекс - 0, 5 мг 2 р/нед в течение 4 нед, Каберголин.

Лечение n n n IV. Возможно спонтанное выздоровление. V. Хирургическое лечение: аденомэктомия. VI. Лучевая терапия: высоковольтное облучение кобальтовыми или протоновыми лучами. Курс 4 -5 нед. Механизм – остановка роста опухоли. Положительный эффект развивается в течение 12 -30 мес.

Яичниковая недостаточность n n Частота 10 -15 % в структуре хронической ановуляции. Клинически – первичная или вторичная аменорея.

Первичная аменорея n n n Различные формы дисгенезии гонад. Лечение: 1) оперативное – при кариотипе 46 XY, 2) ЗГТ – при кариотипе 46 ХХ. Решение проблемы бесплодия - ЭКО с применением донации яйцеклеток.

Синдром истощения яичников n n Развивается после периода нормальной менструальной функции. Клинически характеризуется вторичной аменореей, приливами жара, вазомоторными реакциями (головокружение, учащение пульса, ощущение перебоев в работе сердца).

Синдром истощения яичников n n n УЗИ: снижение запаса фолликулов в яичниках. Эндоскопическое исследование, биопсия яичников и патоморфологическое исследование (отсутствие фолликулов в биоптатах). Лечение направлено только на уменьшение вегетососудистых расстройств, явлений остеопороза и проводится до периода естественной менопаузы: эстроген-гестагенные препараты.

Синдром резистентных яичников n n Яичники имеют нормальное строение, нормальное содержание фолликулов, НО!!! на гормональное воздействие не реагируют. Вторичная аменорея, приливы жара, вазомоторные реакции.

Синдром резистентных яичников n n Диагностика: ↑ гонадотропинов (ФСГ), эстрогены снижены; эндоскопическое исследование, биопсия яичников. Результаты патоморфологического исследования: нормальное строение яичниковой ткани с неизмененным фолликулярным аппаратом.

Лечение бесплодия n Донация яйцеклетки на фоне ЗГТ.

Недостаточность лютеиновой фазы цикла (НЛФ) n n Характеризуется гипофункцией желтого тела и снижением уровня прогестерона в плазме крови (по данным Siebel M. , 1997 г. ). Нарушение МЦ по типу олигоменореи и при регулярном ритме менструаций.

Причины НЛФ n n n 1. ГИПЕРПРОЛАКТИНЕМИЯ; 2. ГИПЕРАНДРОГЕНИЯ; 3. ГИПОТИРЕОЗ; 4. ХРОНИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА; 5. ЭНДОМЕТРИОЗ.

Данные тестов функциональной диагностики n n 1. Укорочение II ф. ц. менее 10 дней; 2. Снижение амплитуды колебаний базальной температуры между I и II ф. ц. менее чем на 0, 3 гр. ; 3. Снижение уровня прогестерона менее 15 пмоль/л в фазу расцвета желтого тела; 4. Неполноценная фаза секреции эндометрия по данным патоморфологического исследования соскоба, проведенного на 6 -7 день подъема базальной температуры.

Лечение n n 1. Эстроген-гестагенных препараты по 1 табл. в день, с 5 -26 день цикла, курсом 2 -3 мес. с целью достижения ребаунд-эффекта. 2. стимуляция овуляции кломифеном в течение 3 -6 циклов в дозе 50 -150 мг/сут. с 5 -9 день цикла по стандартной схеме, при неэффективности ч. МГ (в дозе 4500 -5000 ЕД в/м, далее поддерживающие дозы ч. ХГ по 1000 -1500 ЕД с интервалом в 3 -4 дня до срока предполагаемой менструации).

Список использованной литературы n n n 1. Гинекологическая эндокринология под ред. В. Н. Серова, 2012 г. , изд. 4. 2. Гинекология. Учебное пособие. Г. Ф. Слепенкова, 2008 г. 3. Российский вестник акушера-гинеколога, 2012 г. , выпуск 4. 4. Национальное руководство по гинекологии под ред. В. И. Кулакова, Г. М. Савельевой, И. Б. Манухина, 2009 г. 5. Гинекология под ред. акад. РАМН, проф. Г. М. Савельевой, проф. В. Г. Бреусенко, 2007 г. изд.
Эндокринное бесплодие, Хаджи КМ.ppt