endo.pptx
- Количество слайдов: 80
 Эндокринная система
Эндокринная система
 Гипоталамус
Гипоталамус
 Гипоталамус: Краткие сведения Гипоталамус входит в состав нижних отделов промежуточного мозга и участвует в образовании дна 3 желудочка. В гормонпродуцирующих нервных клетках ядер гипоталамуса происходит синтез рилизинггормонов ( стимулирующие – либерины, ингибирующие – статины) а также АДГ ( антидиуретического гормона) и окситоцина Контроль секреции осуществляется вышележащими отделами мозга и рядом гормонов
Гипоталамус: Краткие сведения Гипоталамус входит в состав нижних отделов промежуточного мозга и участвует в образовании дна 3 желудочка. В гормонпродуцирующих нервных клетках ядер гипоталамуса происходит синтез рилизинггормонов ( стимулирующие – либерины, ингибирующие – статины) а также АДГ ( антидиуретического гормона) и окситоцина Контроль секреции осуществляется вышележащими отделами мозга и рядом гормонов
 Гормоны гипоталамуса: Теиреолиберин Повышает секрецию ТТГ Гонадолиберин Повышает секрецию гонадотропинов Кортиколиберин Повышает секрецию АКТГ, меланотропинов Соматолиберин Повышает секрецию СТГ Соматостатин Снижает секрецию СТГ, инсулина Дофамин Уменьшает продукцию пролактина
Гормоны гипоталамуса: Теиреолиберин Повышает секрецию ТТГ Гонадолиберин Повышает секрецию гонадотропинов Кортиколиберин Повышает секрецию АКТГ, меланотропинов Соматолиберин Повышает секрецию СТГ Соматостатин Снижает секрецию СТГ, инсулина Дофамин Уменьшает продукцию пролактина
 Семиотика поражения гипоталамуса Клинические признаки недостатка или избытка рилизинг-гормонов гипоталамуса могут проявляться дисфункцией ( гипо- или гиперфункцией) периферических эндокринных желез на которые в конечном итоге направлено действие данного гормона Отдельное место занимает дисфукция гипоталамуса формирующаяся в пубертатный возрасте и часто в отечественной литературе описываемая термином «гипоталамический синдром пубертатного периода» или «юношеский пубертатный диспитуитаризм»
Семиотика поражения гипоталамуса Клинические признаки недостатка или избытка рилизинг-гормонов гипоталамуса могут проявляться дисфункцией ( гипо- или гиперфункцией) периферических эндокринных желез на которые в конечном итоге направлено действие данного гормона Отдельное место занимает дисфукция гипоталамуса формирующаяся в пубертатный возрасте и часто в отечественной литературе описываемая термином «гипоталамический синдром пубертатного периода» или «юношеский пубертатный диспитуитаризм»
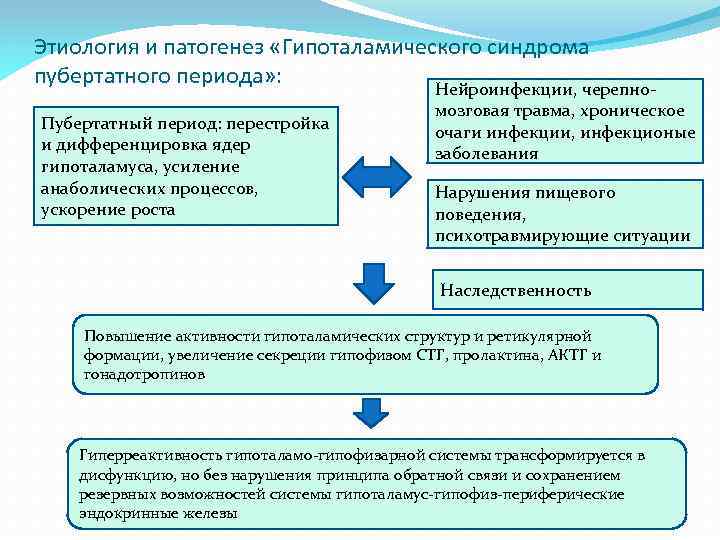 Этиология и патогенез «Гипоталамического синдрома пубертатного периода» : Нейроинфекции, черепно. Пубертатный период: перестройка и дифференцировка ядер гипоталамуса, усиление анаболических процессов, ускорение роста мозговая травма, хроническое очаги инфекции, инфекционые заболевания Нарушения пищевого поведения, психотравмирующие ситуации Наследственность Повышение активности гипоталамических структур и ретикулярной формации, увеличение секреции гипофизом СТГ, пролактина, АКТГ и гонадотропинов Гиперреактивность гипоталамо-гипофизарной системы трансформируется в дисфункцию, но без нарушения принципа обратной связи и сохранением резервных возможностей системы гипоталамус-гипофиз-периферические эндокринные железы
Этиология и патогенез «Гипоталамического синдрома пубертатного периода» : Нейроинфекции, черепно. Пубертатный период: перестройка и дифференцировка ядер гипоталамуса, усиление анаболических процессов, ускорение роста мозговая травма, хроническое очаги инфекции, инфекционые заболевания Нарушения пищевого поведения, психотравмирующие ситуации Наследственность Повышение активности гипоталамических структур и ретикулярной формации, увеличение секреции гипофизом СТГ, пролактина, АКТГ и гонадотропинов Гиперреактивность гипоталамо-гипофизарной системы трансформируется в дисфункцию, но без нарушения принципа обратной связи и сохранением резервных возможностей системы гипоталамус-гипофиз-периферические эндокринные железы
 Семиотика гипоталамического синдрома пубертатного периода Симптом Комментарий Избыток массы тела, избыточные весовые прибавки Возникает в пубертатный период, за короткий период 6 -8 мес. достигает 10 -20 кг. Высокорослость Резкий более ранний, чем в здоровой популяции, скачок роста Стрии на коже – полосы растяжения, возможна угревая сыпь, фоликулярный гиперкератоз Чаще розовые тонкие стрии на груди, животе, тазовой области, внутренней поверхности бедер, плеч Нарушения полового развития Ускорение полового развития, реже – признаки гипогонадизма Вегетативные нарушения Потливость, головные боли, повышение АД
Семиотика гипоталамического синдрома пубертатного периода Симптом Комментарий Избыток массы тела, избыточные весовые прибавки Возникает в пубертатный период, за короткий период 6 -8 мес. достигает 10 -20 кг. Высокорослость Резкий более ранний, чем в здоровой популяции, скачок роста Стрии на коже – полосы растяжения, возможна угревая сыпь, фоликулярный гиперкератоз Чаще розовые тонкие стрии на груди, животе, тазовой области, внутренней поверхности бедер, плеч Нарушения полового развития Ускорение полового развития, реже – признаки гипогонадизма Вегетативные нарушения Потливость, головные боли, повышение АД
 Гипофиз
Гипофиз
 Гипофиз. Краткие сведения Гипофиз расположен в турецком седле – углублении в основании черепа, связан ножкой с гипоталамусом. Состоит из аденогипофиза и нейрогипофиза Аденогипофиз состоит из передней и промежуточной долей Клетки аденогипофиза секретируют 6 тропных гормонов пептидной природы. Кроме того в хромофильных клетках происходит синтез меланоторопинов Нейрогипофиз (задняя доля) в него по аксонам гипоталамо-гипофизарного тракта из гипоталамуса поступают окситоцин и АДГ ( антидиуретический гормон)
Гипофиз. Краткие сведения Гипофиз расположен в турецком седле – углублении в основании черепа, связан ножкой с гипоталамусом. Состоит из аденогипофиза и нейрогипофиза Аденогипофиз состоит из передней и промежуточной долей Клетки аденогипофиза секретируют 6 тропных гормонов пептидной природы. Кроме того в хромофильных клетках происходит синтез меланоторопинов Нейрогипофиз (задняя доля) в него по аксонам гипоталамо-гипофизарного тракта из гипоталамуса поступают окситоцин и АДГ ( антидиуретический гормон)
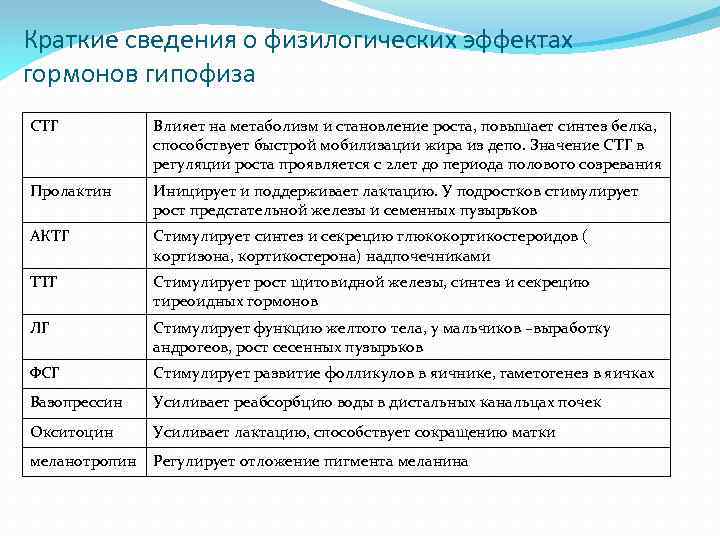 Краткие сведения о физилогических эффектах гормонов гипофиза СТГ Влияет на метаболизм и становление роста, повышает синтез белка, способствует быстрой мобилизации жира из депо. Значение СТГ в регуляции роста проявляется с 2 лет до периода полового созревания Пролактин Иницирует и поддерживает лактацию. У подростков стимулирует рост предстательной железы и семенных пузырьков АКТГ Стимулирует синтез и секрецию глюкокортикостероидов ( кортизона, кортикостерона) надпочечниками ТТГ Стимулирует рост щитовидной железы, синтез и секрецию тиреоидных гормонов ЛГ Стимулирует функцию желтого тела, у мальчиков –выработку андрогеов, рост сесенных пузырьков ФСГ Стимулирует развитие фолликулов в яичнике, гаметогенез в яичках Вазопрессин Усиливает реабсорбцию воды в дистальных канальцах почек Окситоцин Усиливает лактацию, способствует сокращению матки меланотропин Регулирует отложение пигмента меланина
Краткие сведения о физилогических эффектах гормонов гипофиза СТГ Влияет на метаболизм и становление роста, повышает синтез белка, способствует быстрой мобилизации жира из депо. Значение СТГ в регуляции роста проявляется с 2 лет до периода полового созревания Пролактин Иницирует и поддерживает лактацию. У подростков стимулирует рост предстательной железы и семенных пузырьков АКТГ Стимулирует синтез и секрецию глюкокортикостероидов ( кортизона, кортикостерона) надпочечниками ТТГ Стимулирует рост щитовидной железы, синтез и секрецию тиреоидных гормонов ЛГ Стимулирует функцию желтого тела, у мальчиков –выработку андрогеов, рост сесенных пузырьков ФСГ Стимулирует развитие фолликулов в яичнике, гаметогенез в яичках Вазопрессин Усиливает реабсорбцию воды в дистальных канальцах почек Окситоцин Усиливает лактацию, способствует сокращению матки меланотропин Регулирует отложение пигмента меланина
 Гипофиз. Особенности у детей: Средняя масса гипофиза при рождении 0, 1 -0, 5 гр. Утраивается к 15 годам. Фунционально гипоталамо-гипофизарная зона к рождению незрелая и ее становление происходит по мере роста ребенка: v СТГ в значительной концентрации у новорожденного, затем происходит некоторое снижение его концентрации v АКТГ – наибольшая концентрация у новорожденных, затем снижается v ТТГ – также значительная в период новорожденности после рождения снижается но сохраняется на повышенных цифрах до 2 х лет v Концентрация гонадотропных гормонов возрастает к периоду полового созревания «Пропедевтика детских болезней» под ред. Геппе Н. А, Подчерняевой Н. С. , 2008
Гипофиз. Особенности у детей: Средняя масса гипофиза при рождении 0, 1 -0, 5 гр. Утраивается к 15 годам. Фунционально гипоталамо-гипофизарная зона к рождению незрелая и ее становление происходит по мере роста ребенка: v СТГ в значительной концентрации у новорожденного, затем происходит некоторое снижение его концентрации v АКТГ – наибольшая концентрация у новорожденных, затем снижается v ТТГ – также значительная в период новорожденности после рождения снижается но сохраняется на повышенных цифрах до 2 х лет v Концентрация гонадотропных гормонов возрастает к периоду полового созревания «Пропедевтика детских болезней» под ред. Геппе Н. А, Подчерняевой Н. С. , 2008
 Гипофиз. Семиотика поражения: Гипопитуитаризм - дефицит гормонов гипофиза: Парциальный – одного из гормонов гипофиза Пангипотитуитаризм – многих гормонов гипофиза В основе лежат различные процессы: гидроцефалия, опухоли гипофиза, инфекции, кровоизлияния и др. Недостаток того или иного гормона гипофиза, в связи с тем, что эти гормоны оказывают действие на периферические эндокринные железы, вызывает их дисфункции: v Недостаток ТТГ- вторичный гипотиреоз v Недостаток АКГТ – вторичная надпочечниковая недостаточность v Гонадотропные гормоны ( ЛГ и ФСГ) – гипогонадизм v Дефицит СТГ приводит к развитию гипофизарного нанизма v Дефицит АДГ – несахарный диабет 1. 2.
Гипофиз. Семиотика поражения: Гипопитуитаризм - дефицит гормонов гипофиза: Парциальный – одного из гормонов гипофиза Пангипотитуитаризм – многих гормонов гипофиза В основе лежат различные процессы: гидроцефалия, опухоли гипофиза, инфекции, кровоизлияния и др. Недостаток того или иного гормона гипофиза, в связи с тем, что эти гормоны оказывают действие на периферические эндокринные железы, вызывает их дисфункции: v Недостаток ТТГ- вторичный гипотиреоз v Недостаток АКГТ – вторичная надпочечниковая недостаточность v Гонадотропные гормоны ( ЛГ и ФСГ) – гипогонадизм v Дефицит СТГ приводит к развитию гипофизарного нанизма v Дефицит АДГ – несахарный диабет 1. 2.
 Гипофиз. Семиотика поражения Гиперпитуитаризм – повышенный уровень, как правило, одного из тропных гормонов гипофиза Причиной чаще всего является опухолевый процесс Проявляется повышенной функций периферических эндокринных желез: v Избыток ТТГ – тиреотоксикоз v Избыток АКТГ – развитие болезни Иценко-Кушинга v Избыток СТГ – акромегалия ( после закрытия зон роста) и гигантизм ( в период до закрытия зон роста костей) v Избыток пролактина: мальчики – гинекомастия, девочки – нарушение полового развития
Гипофиз. Семиотика поражения Гиперпитуитаризм – повышенный уровень, как правило, одного из тропных гормонов гипофиза Причиной чаще всего является опухолевый процесс Проявляется повышенной функций периферических эндокринных желез: v Избыток ТТГ – тиреотоксикоз v Избыток АКТГ – развитие болезни Иценко-Кушинга v Избыток СТГ – акромегалия ( после закрытия зон роста) и гигантизм ( в период до закрытия зон роста костей) v Избыток пролактина: мальчики – гинекомастия, девочки – нарушение полового развития
 Соматотропная недостаточность: краткие сведения
Соматотропная недостаточность: краткие сведения
 Напомним , что выделяют следующие группы причин, приводящих к задержке роста у детей ( 3 курс): q. Эндокринные заболевания: дефицит Т 3 и Т 4, дефицит СТГ, рецепторная нечувствительность к СТГ ( синдром Ларона), синдром Кушинга, преждевременное половое развитие конституциональная задержка роста семейная задержка роста q. Синдромальные( генетические) формы низкорослости: с-мы Шерешевского. Тернера, Нунан, Сильвера-Рассела и др. q. Соматогеные задержки роста: болезни кишечника(НЯК, болезнь Крона), костной системы(ахондроплазия), болезни ССС(пороки, кардиты), болезни почек и др.
Напомним , что выделяют следующие группы причин, приводящих к задержке роста у детей ( 3 курс): q. Эндокринные заболевания: дефицит Т 3 и Т 4, дефицит СТГ, рецепторная нечувствительность к СТГ ( синдром Ларона), синдром Кушинга, преждевременное половое развитие конституциональная задержка роста семейная задержка роста q. Синдромальные( генетические) формы низкорослости: с-мы Шерешевского. Тернера, Нунан, Сильвера-Рассела и др. q. Соматогеные задержки роста: болезни кишечника(НЯК, болезнь Крона), костной системы(ахондроплазия), болезни ССС(пороки, кардиты), болезни почек и др.
 Семиотика дефицита СТГ: q Клиническая картина: Выраженная задержка роста, становится особенно очевидной к 2 -4 годам. Сохранены нормальные пропорции тела Мелкие черты лица, короткая шея, маленькие кии и стопы Гениталии недоразвиты, вторичные половые признаки отсутствуют Интеллект не страдает q Диагностика: Выраженная задержка костного возраста ( рентгенография кистей ) Гормональная диагностика: Применяются СТГ-стимулирующие тесты, так как в связи с цикличностью секреции СТГ однократное измерение уровня СТГ не имеет диагностического значения. Теста основаны на свойствах ряда фармакологических средств ( например, клофелина) стимулировать выброс СТГ. Недостаточный выброс ( недостаточное повышение уровня) СТГ после стимуляции подтверждает диагноз
Семиотика дефицита СТГ: q Клиническая картина: Выраженная задержка роста, становится особенно очевидной к 2 -4 годам. Сохранены нормальные пропорции тела Мелкие черты лица, короткая шея, маленькие кии и стопы Гениталии недоразвиты, вторичные половые признаки отсутствуют Интеллект не страдает q Диагностика: Выраженная задержка костного возраста ( рентгенография кистей ) Гормональная диагностика: Применяются СТГ-стимулирующие тесты, так как в связи с цикличностью секреции СТГ однократное измерение уровня СТГ не имеет диагностического значения. Теста основаны на свойствах ряда фармакологических средств ( например, клофелина) стимулировать выброс СТГ. Недостаточный выброс ( недостаточное повышение уровня) СТГ после стимуляции подтверждает диагноз
 Семиотика высокорослости Эндокринные заболевания Наследственные и хромосомные заболевания 1. Гиперпродукция СТГ – гипофизарный гигантизм 2. Заболевания связанные с дефицитомдефектом действия эстрогенов – приводят к нарушению закрытия зон роста, что ведет к пролонгированному росту без пубертатного скачка с формированием высокорослости Синдром Марфана, гомоцистиинурия, синдром Сотоса
Семиотика высокорослости Эндокринные заболевания Наследственные и хромосомные заболевания 1. Гиперпродукция СТГ – гипофизарный гигантизм 2. Заболевания связанные с дефицитомдефектом действия эстрогенов – приводят к нарушению закрытия зон роста, что ведет к пролонгированному росту без пубертатного скачка с формированием высокорослости Синдром Марфана, гомоцистиинурия, синдром Сотоса
 Щитовидная железа
Щитовидная железа
 Щитовидная железа, Строение и функции. Краткие сведения ЩЖ – непарная железа внутренней секреции, расположенная в передней области шеи по обеим сторонам трахеи ниже щитовидного хряща Состоит из двух долей , доли соединены перешейком ЩЖ покрыта фиброзной капсулой ЩЖ имеет дольчатое строение. Структурной единицей является фолликул – округлый пузырек, стенки которого выстланы секреторным эпителием. Полость заполнена коллоидом, в котором находится йодсодержащий белок тиреоглобулин В паренхиме различают 3 вида клеток: А, В, С. А- клетки -тироциты, составляют основную массу, вырабатывают тиреоидные гормоны. С-клетки – парафолликулярные клетки, обеспечивают синтез кальцитонина, участвующего в обмене кальция Основная функция ЩЖ активно поглощать йод и переводить его в органически связанную форму путем образования йодсодержащих гормонов – тироксина и трийодтиронина Йодсодержащие гормоны обладают широким спектром действия, включающие метаболические, физиологические и морфогенетические эффекты
Щитовидная железа, Строение и функции. Краткие сведения ЩЖ – непарная железа внутренней секреции, расположенная в передней области шеи по обеим сторонам трахеи ниже щитовидного хряща Состоит из двух долей , доли соединены перешейком ЩЖ покрыта фиброзной капсулой ЩЖ имеет дольчатое строение. Структурной единицей является фолликул – округлый пузырек, стенки которого выстланы секреторным эпителием. Полость заполнена коллоидом, в котором находится йодсодержащий белок тиреоглобулин В паренхиме различают 3 вида клеток: А, В, С. А- клетки -тироциты, составляют основную массу, вырабатывают тиреоидные гормоны. С-клетки – парафолликулярные клетки, обеспечивают синтез кальцитонина, участвующего в обмене кальция Основная функция ЩЖ активно поглощать йод и переводить его в органически связанную форму путем образования йодсодержащих гормонов – тироксина и трийодтиронина Йодсодержащие гормоны обладают широким спектром действия, включающие метаболические, физиологические и морфогенетические эффекты
 Регуляция секреции тиреоидных гормонов: Главным стимулятором секреции Т 3 и Т 4 является ТТГ ( тиреотропный гормон, вырабатываемый передней долей гипофиза). В свою очередь секреция ТТГ контролируется двумя механизмами: 1. Тиреолиберин, образуется в гипоталамусе, поступает в гипофиз и стимулирует секрецию ТТГ, в свою очередь стимулирует ЩЖ с последующей секреции Т 3 и Т 4 2. Тиреоидные гормоны (Т 3 и Т 4) непосредственно ингибируют секрецию ТТГ по принципу отрицательной обратной связи, воздействуя на тиреотропные клеки гипофиза
Регуляция секреции тиреоидных гормонов: Главным стимулятором секреции Т 3 и Т 4 является ТТГ ( тиреотропный гормон, вырабатываемый передней долей гипофиза). В свою очередь секреция ТТГ контролируется двумя механизмами: 1. Тиреолиберин, образуется в гипоталамусе, поступает в гипофиз и стимулирует секрецию ТТГ, в свою очередь стимулирует ЩЖ с последующей секреции Т 3 и Т 4 2. Тиреоидные гормоны (Т 3 и Т 4) непосредственно ингибируют секрецию ТТГ по принципу отрицательной обратной связи, воздействуя на тиреотропные клеки гипофиза
 Основные эффекты тиреоидных гормонов Оказывают влияние на ЦНС, высшую нервную деятельность Регулируют процессы роста, развития, дифференцировки тканей Влияют на основной обмен, поглощение кислорода и окислительные процессы в организме Участвуют в регуляции термообразования Усиливают все стороны углеводного обмена ( усиливают распад гликогена, уменьшают его образование в печени). В целом оказывая гипергликемическое действие Участвуют в обмене жиров (усиливают липолиз, подавляют липогенез из углеводов) Контролируют синтез белов: в физиологических концентрациях оказывают анаболическое действие, в высоких – катаболическое Влияют на водно-электролитный баланс Стимулирую гемопоэз Активируют симпато-адреналовую и сердечно-сосудистую системы
Основные эффекты тиреоидных гормонов Оказывают влияние на ЦНС, высшую нервную деятельность Регулируют процессы роста, развития, дифференцировки тканей Влияют на основной обмен, поглощение кислорода и окислительные процессы в организме Участвуют в регуляции термообразования Усиливают все стороны углеводного обмена ( усиливают распад гликогена, уменьшают его образование в печени). В целом оказывая гипергликемическое действие Участвуют в обмене жиров (усиливают липолиз, подавляют липогенез из углеводов) Контролируют синтез белов: в физиологических концентрациях оказывают анаболическое действие, в высоких – катаболическое Влияют на водно-электролитный баланс Стимулирую гемопоэз Активируют симпато-адреналовую и сердечно-сосудистую системы
 Особенности развития ЩЖ: ЩЖ появляется в конце 4 недели из энтодермы На 8 недели формируется тиреоидная ткань К концу 16 недели – секретируется тироксин ЩЖ новорожденного имеет массу 1 -5 гр. Бурное увеличение ЩЖ происходит с 6 мес до 5 -6 лет и зеием – в пубертатном периоде. Окончательное строение приобретает к 15 годам Максимальные значения Т 3 Т 4 и ТТГ определяются в первые часы жизни, затем происходит медленное снижение ЩЖ начинает усилено функционировать с 5 -6 мес жизни, затем интенсивность ее работы снижается и достигает уровня взрослых к 6 годам, после 12 лет – снова повышается «Пропедевтика детских болезней» под ред. Кильдияровой Р. Р. и Макаровой В. И. , 2012
Особенности развития ЩЖ: ЩЖ появляется в конце 4 недели из энтодермы На 8 недели формируется тиреоидная ткань К концу 16 недели – секретируется тироксин ЩЖ новорожденного имеет массу 1 -5 гр. Бурное увеличение ЩЖ происходит с 6 мес до 5 -6 лет и зеием – в пубертатном периоде. Окончательное строение приобретает к 15 годам Максимальные значения Т 3 Т 4 и ТТГ определяются в первые часы жизни, затем происходит медленное снижение ЩЖ начинает усилено функционировать с 5 -6 мес жизни, затем интенсивность ее работы снижается и достигает уровня взрослых к 6 годам, после 12 лет – снова повышается «Пропедевтика детских болезней» под ред. Кильдияровой Р. Р. и Макаровой В. И. , 2012
 Пальпация щитовидной железы При пальпации в положении спереди от больного одной рукой фиксируют голову ребенка, чуть наклонив и повернув ее вбок для расслабления мышц шеи. Ощупывание проводят чуть согнутыми пальцами (двумя или тремя), отодвигая край грудино-ключичнососцевидной мышцы и, прижимая ткань щитовидной железы к трахее, постепенно доходя до заднелатеральной поверхности боковых долей щитовидной железы Левая доля пальпируется правой рукой, правая — левой Дано по Юрьев В. В. «Непосредственное обследование ребенка» , 2008
Пальпация щитовидной железы При пальпации в положении спереди от больного одной рукой фиксируют голову ребенка, чуть наклонив и повернув ее вбок для расслабления мышц шеи. Ощупывание проводят чуть согнутыми пальцами (двумя или тремя), отодвигая край грудино-ключичнососцевидной мышцы и, прижимая ткань щитовидной железы к трахее, постепенно доходя до заднелатеральной поверхности боковых долей щитовидной железы Левая доля пальпируется правой рукой, правая — левой Дано по Юрьев В. В. «Непосредственное обследование ребенка» , 2008
 Пальпация. Варианты методики Пальпацию щитовидной железы можно проводить и со спины ребенка. В этом случае два (три) пальпирующих пальца помещают на уровне переднего края грудино-ключично-сосковой линии, заходя под нее и прижимая ткань щитовидной железы к трахее.
Пальпация. Варианты методики Пальпацию щитовидной железы можно проводить и со спины ребенка. В этом случае два (три) пальпирующих пальца помещают на уровне переднего края грудино-ключично-сосковой линии, заходя под нее и прижимая ткань щитовидной железы к трахее.
 Пальпация. Варианты методики В практической деятельности широко распространен способ ощупывания щитовидной железы большим пальцем. При этом правая доля пальпируется большим пальцем правой руки, левая — большим пальцем левой руки. Сущность методики аналогична предыдущим — отодвигая грудино-ключично-сосцевидную мышцу, прижимают ткань щитовидной железы к трахее для получения необходимых характеристик.
Пальпация. Варианты методики В практической деятельности широко распространен способ ощупывания щитовидной железы большим пальцем. При этом правая доля пальпируется большим пальцем правой руки, левая — большим пальцем левой руки. Сущность методики аналогична предыдущим — отодвигая грудино-ключично-сосцевидную мышцу, прижимают ткань щитовидной железы к трахее для получения необходимых характеристик.
 Пальпация перешейка ЩЖ Перешеек щитовидной железы пальпируют спереди указательным (средним) пальцем одной руки при помощи скользящих движений параллельно средней линии шеи в направлении сверху вниз на уровне локализации щитовидной железы
Пальпация перешейка ЩЖ Перешеек щитовидной железы пальпируют спереди указательным (средним) пальцем одной руки при помощи скользящих движений параллельно средней линии шеи в направлении сверху вниз на уровне локализации щитовидной железы
 Пальпация При пальпации щитовидной железы необходимо отметить ее размеры, особенности поверхности, характер изменений (диффузный, узловой, диффузно-узловой), консистенцию различных ее отделов, смещаемость при глотании, пульсацию С 1994 года по рекомендации ВОЗ используется следующая классификация размеров ЩЖ: q Степень 0 – зоба нет q. Степень 1 – зоб не виден, по пальпируется при этом размеры его долей больше дистальной фаланги большого пальца руки обследуемого q. Степень 2 – зоб пальпируется и виден на глаз
Пальпация При пальпации щитовидной железы необходимо отметить ее размеры, особенности поверхности, характер изменений (диффузный, узловой, диффузно-узловой), консистенцию различных ее отделов, смещаемость при глотании, пульсацию С 1994 года по рекомендации ВОЗ используется следующая классификация размеров ЩЖ: q Степень 0 – зоба нет q. Степень 1 – зоб не виден, по пальпируется при этом размеры его долей больше дистальной фаланги большого пальца руки обследуемого q. Степень 2 – зоб пальпируется и виден на глаз
 Синдромы гипер- и гипофункции ЩЖ: Многообразие биологических эффектов тиреоидных гормонов определяет большое количество симптомов дефицита и избытка Т 3 и Т 4 в организме!
Синдромы гипер- и гипофункции ЩЖ: Многообразие биологических эффектов тиреоидных гормонов определяет большое количество симптомов дефицита и избытка Т 3 и Т 4 в организме!
 Синдром гипофункции ЩЖ: Физическое развитие Значительное замедление роста, диспропорциональное телосложение: короткие конечности, кисти с широкими пальцами , при этом за счет муцинозных отеков , нарушения обмена жиров дефицита веса нет Нервная система Выраженная задержка нервно-психического развития Кожа и подкожная клетчатка Сухость кожи, бледность кожных покровов, оволосение тела скудное, волосы теряют блеск. Муцинозные отеки на веках, утолщение губ, языка Сердечно. Брадикардия, приглушенность сердечных тонов, сосудистая система возможно расширение границ сердца ЖКТ Запоры, увеличение живота, пупочная грыжа Половое развитие Задержка полового развития у девочек
Синдром гипофункции ЩЖ: Физическое развитие Значительное замедление роста, диспропорциональное телосложение: короткие конечности, кисти с широкими пальцами , при этом за счет муцинозных отеков , нарушения обмена жиров дефицита веса нет Нервная система Выраженная задержка нервно-психического развития Кожа и подкожная клетчатка Сухость кожи, бледность кожных покровов, оволосение тела скудное, волосы теряют блеск. Муцинозные отеки на веках, утолщение губ, языка Сердечно. Брадикардия, приглушенность сердечных тонов, сосудистая система возможно расширение границ сердца ЖКТ Запоры, увеличение живота, пупочная грыжа Половое развитие Задержка полового развития у девочек
 Ранние клинические признаки возможного врожденного гипотиреоза( с-ма гипофункии ЩЖ): 1. Крупная масса тела при рождении 2. Выраженная затянувшаяся желтуха 3. Снижена двигательная активность, затруднения при вскармливании 4. Эпизоды апноэ, шумное дыхание 5. Затруднение носового дыхания в связи с появление муцинозных отеков 6. Снижение температуры тела 7. Запоры 8. Брадикардия 9. Анемия
Ранние клинические признаки возможного врожденного гипотиреоза( с-ма гипофункии ЩЖ): 1. Крупная масса тела при рождении 2. Выраженная затянувшаяся желтуха 3. Снижена двигательная активность, затруднения при вскармливании 4. Эпизоды апноэ, шумное дыхание 5. Затруднение носового дыхания в связи с появление муцинозных отеков 6. Снижение температуры тела 7. Запоры 8. Брадикардия 9. Анемия
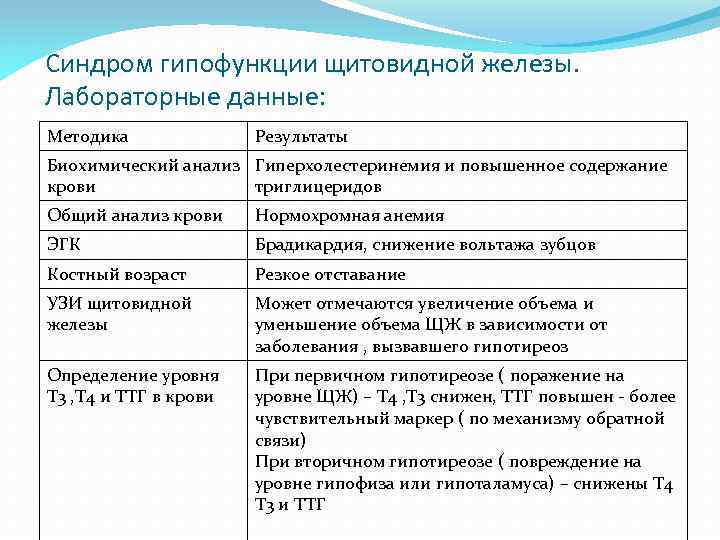 Синдром гипофункции щитовидной железы. Лабораторные данные: Методика Результаты Биохимический анализ Гиперхолестеринемия и повышенное содержание крови триглицеридов Общий анализ крови Нормохромная анемия ЭГК Брадикардия, снижение вольтажа зубцов Костный возраст Резкое отставание УЗИ щитовидной железы Может отмечаются увеличение объема и уменьшение объема ЩЖ в зависимости от заболевания , вызвавшего гипотиреоз Определение уровня Т 3 , Т 4 и ТТГ в крови При первичном гипотиреозе ( поражение на уровне ЩЖ) – Т 4 , Т 3 снижен, ТТГ повышен - более чувствительный маркер ( по механизму обратной связи) При вторичном гипотиреозе ( повреждение на уровне гипофиза или гипоталамуса) – снижены Т 4 Т 3 и ТТГ
Синдром гипофункции щитовидной железы. Лабораторные данные: Методика Результаты Биохимический анализ Гиперхолестеринемия и повышенное содержание крови триглицеридов Общий анализ крови Нормохромная анемия ЭГК Брадикардия, снижение вольтажа зубцов Костный возраст Резкое отставание УЗИ щитовидной железы Может отмечаются увеличение объема и уменьшение объема ЩЖ в зависимости от заболевания , вызвавшего гипотиреоз Определение уровня Т 3 , Т 4 и ТТГ в крови При первичном гипотиреозе ( поражение на уровне ЩЖ) – Т 4 , Т 3 снижен, ТТГ повышен - более чувствительный маркер ( по механизму обратной связи) При вторичном гипотиреозе ( повреждение на уровне гипофиза или гипоталамуса) – снижены Т 4 Т 3 и ТТГ
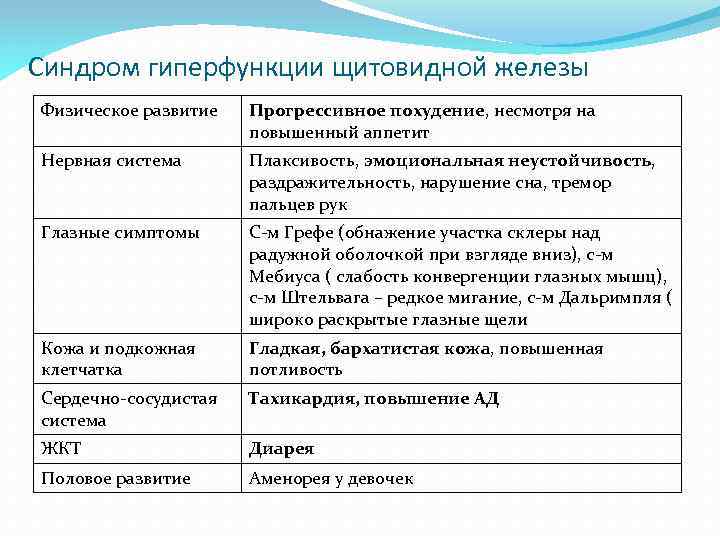 Синдром гиперфункции щитовидной железы Физическое развитие Прогрессивное похудение, несмотря на повышенный аппетит Нервная система Плаксивость, эмоциональная неустойчивость, раздражительность, нарушение сна, тремор пальцев рук Глазные симптомы С-м Грефе (обнажение участка склеры над радужной оболочкой при взгляде вниз), с-м Мебиуса ( слабость конвергенции глазных мышц), с-м Штельвага – редкое мигание, с-м Дальримпля ( широко раскрытые глазные щели Кожа и подкожная клетчатка Гладкая, бархатистая кожа, повышенная потливость Сердечно-сосудистая система Тахикардия, повышение АД ЖКТ Диарея Половое развитие Аменорея у девочек
Синдром гиперфункции щитовидной железы Физическое развитие Прогрессивное похудение, несмотря на повышенный аппетит Нервная система Плаксивость, эмоциональная неустойчивость, раздражительность, нарушение сна, тремор пальцев рук Глазные симптомы С-м Грефе (обнажение участка склеры над радужной оболочкой при взгляде вниз), с-м Мебиуса ( слабость конвергенции глазных мышц), с-м Штельвага – редкое мигание, с-м Дальримпля ( широко раскрытые глазные щели Кожа и подкожная клетчатка Гладкая, бархатистая кожа, повышенная потливость Сердечно-сосудистая система Тахикардия, повышение АД ЖКТ Диарея Половое развитие Аменорея у девочек
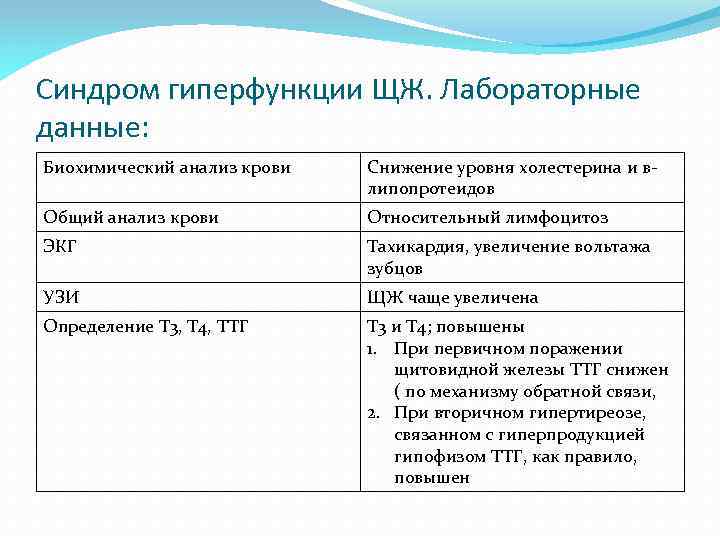 Синдром гиперфункции ЩЖ. Лабораторные данные: Биохимический анализ крови Снижение уровня холестерина и влипопротеидов Общий анализ крови Относительный лимфоцитоз ЭКГ Тахикардия, увеличение вольтажа зубцов УЗИ ЩЖ чаще увеличена Определение Т 3, Т 4, ТТГ Т 3 и Т 4; повышены 1. При первичном поражении щитовидной железы ТТГ снижен ( по механизму обратной связи, 2. При вторичном гипертиреозе, связанном с гиперпродукцией гипофизом ТТГ, как правило, повышен
Синдром гиперфункции ЩЖ. Лабораторные данные: Биохимический анализ крови Снижение уровня холестерина и влипопротеидов Общий анализ крови Относительный лимфоцитоз ЭКГ Тахикардия, увеличение вольтажа зубцов УЗИ ЩЖ чаще увеличена Определение Т 3, Т 4, ТТГ Т 3 и Т 4; повышены 1. При первичном поражении щитовидной железы ТТГ снижен ( по механизму обратной связи, 2. При вторичном гипертиреозе, связанном с гиперпродукцией гипофизом ТТГ, как правило, повышен
 Поджелудочная железа
Поджелудочная железа
 Поджелудочная железа, как часть эндокринной системы : Поджелудочная железа – орган, выполняющий экзокринную( пищеварительную) и эндокринную функции Внутрисекреторная часть поджелудочной железы – островки Лангерганса – скопление клеток, составляющих приблизительно 1. 5% объема железы Эндокринные клетки островков синтезируют и секретируют ряд гормонов: 1. α-клетки – глюкагон: вызывает повышение уровня глюкозы в крови, путем стимуляции расщепления гликогена ( гликогенолиз) в печени и мыцщах, активирует глюконеогенез, стимулирует липолиз 2. β-клетки –инсулин: понижает уровень глюкозы в крови путем увеличения транспорта глюкозы в клетки, подавление глюконеогенеза и гликогенолиз 3. δ-клетки –соматостатин подавляет действие соматолиберина, секрецию инсулина и глюкагона и ряда других ферментов ЖКТ
Поджелудочная железа, как часть эндокринной системы : Поджелудочная железа – орган, выполняющий экзокринную( пищеварительную) и эндокринную функции Внутрисекреторная часть поджелудочной железы – островки Лангерганса – скопление клеток, составляющих приблизительно 1. 5% объема железы Эндокринные клетки островков синтезируют и секретируют ряд гормонов: 1. α-клетки – глюкагон: вызывает повышение уровня глюкозы в крови, путем стимуляции расщепления гликогена ( гликогенолиз) в печени и мыцщах, активирует глюконеогенез, стимулирует липолиз 2. β-клетки –инсулин: понижает уровень глюкозы в крови путем увеличения транспорта глюкозы в клетки, подавление глюконеогенеза и гликогенолиз 3. δ-клетки –соматостатин подавляет действие соматолиберина, секрецию инсулина и глюкагона и ряда других ферментов ЖКТ
 Поджелудочная железа. Особенности у детей: Клетки обладающие свойствами эндокринных элементов обнаруживаются на 6 неделе НА 10 -13 неделе можно определить островок, содержащий α и β- инсулоноциты Инсулин в β-клетках появляется на 12 неделе Островки «зрелого» типа появляются к 7 мес. К моменту рождения эндокринная ткань 4% от массы поджелудочной железы, затем к 1. 5 мес увеличивается до 6 %, затем к году снижается до 2, 5 -3% и на этом уровне сохраняется весь период детства В первые дни жизни секреция инсулина возрастает, затем происходит снижение его концентрации в плазме крови
Поджелудочная железа. Особенности у детей: Клетки обладающие свойствами эндокринных элементов обнаруживаются на 6 неделе НА 10 -13 неделе можно определить островок, содержащий α и β- инсулоноциты Инсулин в β-клетках появляется на 12 неделе Островки «зрелого» типа появляются к 7 мес. К моменту рождения эндокринная ткань 4% от массы поджелудочной железы, затем к 1. 5 мес увеличивается до 6 %, затем к году снижается до 2, 5 -3% и на этом уровне сохраняется весь период детства В первые дни жизни секреция инсулина возрастает, затем происходит снижение его концентрации в плазме крови
 Синдром гипофункции поджелудочной железы. Этиология: Синдром гипофункции ПЖ характерен для сахарного диабета(СД) В детском возрасте встречается преимущественно СД 1 типа – характеризующийся дефицитом инсулина, вызванном аутоиммунным процессом, который приводит к прогрессирующему селективному повреждению β-клеток у предрасположенных лиц СД 2 типа в детском возрасте возникает редко. В основе данного состояния лежит инсулинорезистентность – нечувствительность периферических органов-мишеней к действию инсулина Кроме сахарного диабета к развитию синдрома гипофункции ПЖ могут приводить травмы и резекция поджелудочной железы, ряд хронических заболеваний ПЖ ( длительно текущий хронический панкреатит)
Синдром гипофункции поджелудочной железы. Этиология: Синдром гипофункции ПЖ характерен для сахарного диабета(СД) В детском возрасте встречается преимущественно СД 1 типа – характеризующийся дефицитом инсулина, вызванном аутоиммунным процессом, который приводит к прогрессирующему селективному повреждению β-клеток у предрасположенных лиц СД 2 типа в детском возрасте возникает редко. В основе данного состояния лежит инсулинорезистентность – нечувствительность периферических органов-мишеней к действию инсулина Кроме сахарного диабета к развитию синдрома гипофункции ПЖ могут приводить травмы и резекция поджелудочной железы, ряд хронических заболеваний ПЖ ( длительно текущий хронический панкреатит)
 Синдром гипофункции поджелудочной железы. Патогенез: 1. 2. 3. 4. 5. 6. Дефицит инсулина приводит к двум основным эффектам: 1)снижение транспорта глюкозы в клетки печени, жировой и мышечной ткани с развитием энергетической недостаточности, 2)повышению уровня глюкозы крови- гиперликемии Для компенсации энергетической недостаточности включаются механизмы образования эндогенной глюкозы в печени. Под влиянием глюкагона активируются гликогенолиз, глюконеогенез, липолиз, протеолиз Это приводит к нарастанию гипергликемии, повышается в крови уровень аминокислот, холестерина, усугубляется энергетический дефицит При уровне гликемии более 9 ммольл развивается глюкозурия, приводящая к развитию полиурии, полидипсии, дегидратации Превращении жирных кислот под действие глюкагона в кетоны приводит к развитию ацидоза Нарастающие метаболические изменения приводят к развитию диабетической комы
Синдром гипофункции поджелудочной железы. Патогенез: 1. 2. 3. 4. 5. 6. Дефицит инсулина приводит к двум основным эффектам: 1)снижение транспорта глюкозы в клетки печени, жировой и мышечной ткани с развитием энергетической недостаточности, 2)повышению уровня глюкозы крови- гиперликемии Для компенсации энергетической недостаточности включаются механизмы образования эндогенной глюкозы в печени. Под влиянием глюкагона активируются гликогенолиз, глюконеогенез, липолиз, протеолиз Это приводит к нарастанию гипергликемии, повышается в крови уровень аминокислот, холестерина, усугубляется энергетический дефицит При уровне гликемии более 9 ммольл развивается глюкозурия, приводящая к развитию полиурии, полидипсии, дегидратации Превращении жирных кислот под действие глюкагона в кетоны приводит к развитию ацидоза Нарастающие метаболические изменения приводят к развитию диабетической комы
 Синдром гипофункции поджелудочной железы: Клинические проявления Слабость, недомогание, снижение работоспособности Полиурия Полидипсия Потеря массы тела Сухость кожи и слизистых Грибковые и гнойничковые заболевания кожи Энурез Развитие диабетического кетоацидоза Лабораторные данные Уровень глюкозы плазмы крови натощак более 7 ммольл Постпрандиальный уровень глюкозы более 11 ммольл необнократно Глюкозурия, кетонурия, снижение уровня инсулина и с-пептида в крови
Синдром гипофункции поджелудочной железы: Клинические проявления Слабость, недомогание, снижение работоспособности Полиурия Полидипсия Потеря массы тела Сухость кожи и слизистых Грибковые и гнойничковые заболевания кожи Энурез Развитие диабетического кетоацидоза Лабораторные данные Уровень глюкозы плазмы крови натощак более 7 ммольл Постпрандиальный уровень глюкозы более 11 ммольл необнократно Глюкозурия, кетонурия, снижение уровня инсулина и с-пептида в крови
 Синдром гиперфункции ПЖ: Гиперинсулинизм у детей наблюдается редко Наиболее частыми причинами являются гиперплазия β- клеток, инсулинома, незидиобластома Гиперинсулинизм проявляется периодически возникающими гипогликемическими состояниями , разной степени выраженности, вплоть до диабетической комы Клинически гипогликемические состояния проявляются: слабостью, чувством голода, беспокойством, холодным потом, тремором рук, сонливостью, нарушениями зрения, расширением зрачков, возможны судороги, низким уровнем сахара крови
Синдром гиперфункции ПЖ: Гиперинсулинизм у детей наблюдается редко Наиболее частыми причинами являются гиперплазия β- клеток, инсулинома, незидиобластома Гиперинсулинизм проявляется периодически возникающими гипогликемическими состояниями , разной степени выраженности, вплоть до диабетической комы Клинически гипогликемические состояния проявляются: слабостью, чувством голода, беспокойством, холодным потом, тремором рук, сонливостью, нарушениями зрения, расширением зрачков, возможны судороги, низким уровнем сахара крови
 Надпочечники
Надпочечники
 Надпочечники. Краткие сведения Надпочечники – парные эндокринные железы, расположенные в забрюшинной клетчатке над верхними полюсами почек Надпочечник состоит из коркового вещества, где происходит синтез стероидных гормонов и мозгового – секретирующего катехоламины В корковом слое различают три зоны: 1. Клубочковая – вырабатывает альдостерон 2. Пучковую – синтезирует глюкокортикостероиды ( кортизон, кортизол) 3. Сетчатую – секретирует андрогены (дегидроэпиандростендион и андростендион) Мозговое в-во вырабатывает катехоламины, преимуществено адреналин и также норадреналин и дофамин
Надпочечники. Краткие сведения Надпочечники – парные эндокринные железы, расположенные в забрюшинной клетчатке над верхними полюсами почек Надпочечник состоит из коркового вещества, где происходит синтез стероидных гормонов и мозгового – секретирующего катехоламины В корковом слое различают три зоны: 1. Клубочковая – вырабатывает альдостерон 2. Пучковую – синтезирует глюкокортикостероиды ( кортизон, кортизол) 3. Сетчатую – секретирует андрогены (дегидроэпиандростендион и андростендион) Мозговое в-во вырабатывает катехоламины, преимуществено адреналин и также норадреналин и дофамин
 Некоторые эффекты гормонов надпочечников: Альдостерон Стимулирует канальцевую ( в почках) реабсорбцию ионов натрия и экскрецию калия, водорода, магния, играет важную роль в регуляции водно-электролитного баланса. Регуляция секреции осуществляется ренин-ангиотензин-альдостероновой ситемы и также зависит от уровня калия в сыворотке крови Глюкокортикоид ы Повышают концентрацию глюкозы в крови Усиливают распад белка и тормозят его синтез Усиливают липолиз в области верхнихи и нижних конечностей, и липогенез в других частях тела Обладают противовоспалительным эффектом В высоких дозах оказывают иммуносупрессивное действие Подавляют активность вит. D. Основной регулятор синтеза АКТГ Андрогены Участвуют в процессах полового созревания, обладают метаболическим и гипохолистеринемическим эффектами Катехолмины Стимулирют работу сердца, вызывают вазоконстрикцию, усиливают глюконеогенез, глткогенолиз, липолиз
Некоторые эффекты гормонов надпочечников: Альдостерон Стимулирует канальцевую ( в почках) реабсорбцию ионов натрия и экскрецию калия, водорода, магния, играет важную роль в регуляции водно-электролитного баланса. Регуляция секреции осуществляется ренин-ангиотензин-альдостероновой ситемы и также зависит от уровня калия в сыворотке крови Глюкокортикоид ы Повышают концентрацию глюкозы в крови Усиливают распад белка и тормозят его синтез Усиливают липолиз в области верхнихи и нижних конечностей, и липогенез в других частях тела Обладают противовоспалительным эффектом В высоких дозах оказывают иммуносупрессивное действие Подавляют активность вит. D. Основной регулятор синтеза АКТГ Андрогены Участвуют в процессах полового созревания, обладают метаболическим и гипохолистеринемическим эффектами Катехолмины Стимулирют работу сердца, вызывают вазоконстрикцию, усиливают глюконеогенез, глткогенолиз, липолиз
 Особенности у детей: Масса одного надпочечника при рождении до 7 гр. Кора состоит из 2 -х зон –фетальной и дефинитивной ( постоянной). Пучковая зона узкая, сетчатой зоны нет К году фетальная зона исчезает и в дефинитивной – различимы три зоны: пучковая, клубочковая, сетчатая К трем годам корковая зона полностью дифференцирована. Формирование корковой зоны заканчивается к 11 -14 годам. К этому возрасту заканчивается и формирование мозгового слоя В постнатальном периоде отмечается снижение экстреции и прподукции глюкокортикостероидов ( т. к. в организм ребенка в родах поступает большое кол-во материнских гормонов и по механизму обратной связи снижается уровень АКТГ). К 10 дню происходит активация синтеза «Пропедевтика детских болезней» под. Ред. Геппе Н. А. , Подчерняевой Н. С. , 2008
Особенности у детей: Масса одного надпочечника при рождении до 7 гр. Кора состоит из 2 -х зон –фетальной и дефинитивной ( постоянной). Пучковая зона узкая, сетчатой зоны нет К году фетальная зона исчезает и в дефинитивной – различимы три зоны: пучковая, клубочковая, сетчатая К трем годам корковая зона полностью дифференцирована. Формирование корковой зоны заканчивается к 11 -14 годам. К этому возрасту заканчивается и формирование мозгового слоя В постнатальном периоде отмечается снижение экстреции и прподукции глюкокортикостероидов ( т. к. в организм ребенка в родах поступает большое кол-во материнских гормонов и по механизму обратной связи снижается уровень АКТГ). К 10 дню происходит активация синтеза «Пропедевтика детских болезней» под. Ред. Геппе Н. А. , Подчерняевой Н. С. , 2008
 Синдром гиперфункции надпочечников: Синдром гиперфункции надпочечников может быть связан с : 1. Повышением в крови уровня гюкокортикостероидов ( болезнь и синдром Иценко-Кушинга) 2. Повышением уровня альдостерона – гиперальдостеронизм 3. Повышенной продукцией андрогенов ( врожденная дисфункция коры надпочечников) 4. Избыточная продукция и секреция катехоламинов ( феохромоцитома)
Синдром гиперфункции надпочечников: Синдром гиперфункции надпочечников может быть связан с : 1. Повышением в крови уровня гюкокортикостероидов ( болезнь и синдром Иценко-Кушинга) 2. Повышением уровня альдостерона – гиперальдостеронизм 3. Повышенной продукцией андрогенов ( врожденная дисфункция коры надпочечников) 4. Избыточная продукция и секреция катехоламинов ( феохромоцитома)
 Рассмотрим, как пример гиперфукции надпочечников, состояния связанные с повышением в крови уровня глюкортикостероидов Гиперкортицизм – синдром, обусловленный постоянно высоким уровнем в крови глюкокортикоидов ( кортизол, кортизон) в результате гиперфункции коры надпочечников Этиология связана с: 1. Поражением гипоталамуса или гипофиза с избыточной секрецией АКТГ- болезнь Иценко. Кушинга 2. Заболевание коры надпочечников, как правило, опухолевой природы – синдром Иценко. Кушинга
Рассмотрим, как пример гиперфукции надпочечников, состояния связанные с повышением в крови уровня глюкортикостероидов Гиперкортицизм – синдром, обусловленный постоянно высоким уровнем в крови глюкокортикоидов ( кортизол, кортизон) в результате гиперфункции коры надпочечников Этиология связана с: 1. Поражением гипоталамуса или гипофиза с избыточной секрецией АКТГ- болезнь Иценко. Кушинга 2. Заболевание коры надпочечников, как правило, опухолевой природы – синдром Иценко. Кушинга
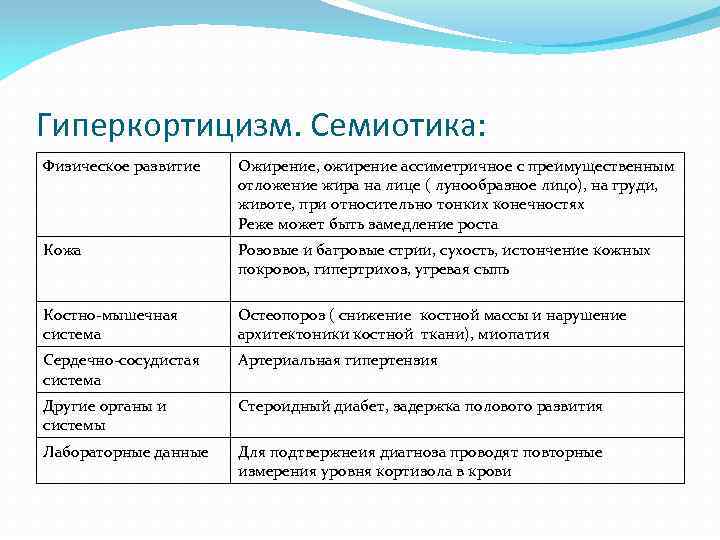 Гиперкортицизм. Семиотика: Физическое развитие Ожирение, ожирение ассиметричное с преимущественным отложение жира на лице ( лунообразное лицо), на груди, животе, при относительно тонких конечностях Реже может быть замедление роста Кожа Розовые и багровые стрии, сухость, истончение кожных покровов, гипертрихоз, угревая сыпь Костно-мышечная система Остеопороз ( снижение костной массы и нарушение архитектоники костной ткани), миопатия Сердечно-сосудистая система Артериальная гипертензия Другие органы и системы Стероидный диабет, задержка полового развития Лабораторные данные Для подтвержнеия диагноза проводят повторные измерения уровня кортизола в крови
Гиперкортицизм. Семиотика: Физическое развитие Ожирение, ожирение ассиметричное с преимущественным отложение жира на лице ( лунообразное лицо), на груди, животе, при относительно тонких конечностях Реже может быть замедление роста Кожа Розовые и багровые стрии, сухость, истончение кожных покровов, гипертрихоз, угревая сыпь Костно-мышечная система Остеопороз ( снижение костной массы и нарушение архитектоники костной ткани), миопатия Сердечно-сосудистая система Артериальная гипертензия Другие органы и системы Стероидный диабет, задержка полового развития Лабораторные данные Для подтвержнеия диагноза проводят повторные измерения уровня кортизола в крови
 Синдром гипофункции надпочечников: Гипокортицизм или надпочечниковая недостаточность – снижение глюкокортикоидной и минералокортикоидной функции надпочечников Выделяют острую и хроническую надпочечниковую недостаточность По аналогии с другими заболеваниями эндокринной системы ( что связано со структурой эндокринной системы) хроническую надпочечниковую недостаточность разделяют на: 1) первичный гипокортицизм – связанный с непосредственным поражением коркового слоя надпочечников и 2) вторичный – связанный с дефектом гипофизарно-гипоталамического отдела , сопровождающийся дефицитом АКТГ Острая надпочечниковая недостаточность – синдром Уотерхауса. Фредирексена развивается вследствие кровоизлияния в надпочечники при родовой травме или молниеносно протекающих инфекциях ( менингококковая, стрептококковая)
Синдром гипофункции надпочечников: Гипокортицизм или надпочечниковая недостаточность – снижение глюкокортикоидной и минералокортикоидной функции надпочечников Выделяют острую и хроническую надпочечниковую недостаточность По аналогии с другими заболеваниями эндокринной системы ( что связано со структурой эндокринной системы) хроническую надпочечниковую недостаточность разделяют на: 1) первичный гипокортицизм – связанный с непосредственным поражением коркового слоя надпочечников и 2) вторичный – связанный с дефектом гипофизарно-гипоталамического отдела , сопровождающийся дефицитом АКТГ Острая надпочечниковая недостаточность – синдром Уотерхауса. Фредирексена развивается вследствие кровоизлияния в надпочечники при родовой травме или молниеносно протекающих инфекциях ( менингококковая, стрептококковая)
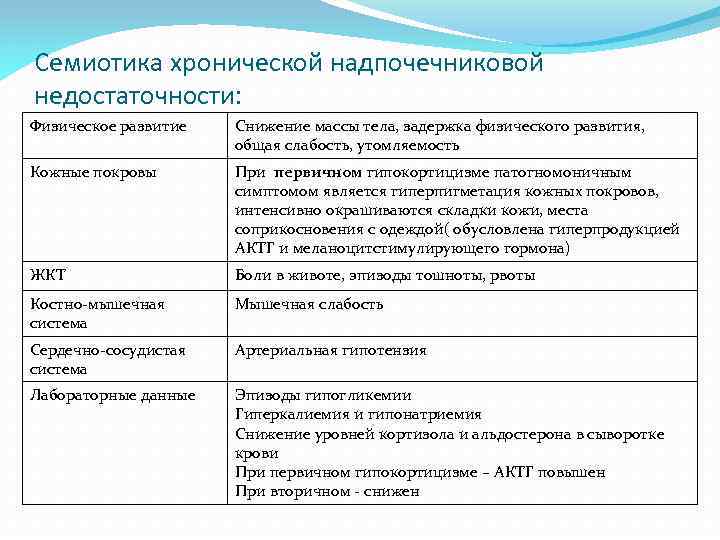 Семиотика хронической надпочечниковой недостаточности: Физическое развитие Снижение массы тела, задержка физического развития, общая слабость, утомляемость Кожные покровы При первичном гипокортицизме патогномоничным симптомом является гиперпигметация кожных покровов, интенсивно окрашиваются складки кожи, места соприкосновения с одеждой( обусловлена гиперпродукцией АКТГ и меланоцитстимулирующего гормона) ЖКТ Боли в животе, эпизоды тошноты, рвоты Костно-мышечная система Мышечная слабость Сердечно-сосудистая система Артериальная гипотензия Лабораторные данные Эпизоды гипогликемии Гиперкалиемия и гипонатриемия Снижение уровней кортизола и альдостерона в сыворотке крови При первичном гипокортицизме – АКТГ повышен При вторичном - снижен
Семиотика хронической надпочечниковой недостаточности: Физическое развитие Снижение массы тела, задержка физического развития, общая слабость, утомляемость Кожные покровы При первичном гипокортицизме патогномоничным симптомом является гиперпигметация кожных покровов, интенсивно окрашиваются складки кожи, места соприкосновения с одеждой( обусловлена гиперпродукцией АКТГ и меланоцитстимулирующего гормона) ЖКТ Боли в животе, эпизоды тошноты, рвоты Костно-мышечная система Мышечная слабость Сердечно-сосудистая система Артериальная гипотензия Лабораторные данные Эпизоды гипогликемии Гиперкалиемия и гипонатриемия Снижение уровней кортизола и альдостерона в сыворотке крови При первичном гипокортицизме – АКТГ повышен При вторичном - снижен
 Семиотика острой надпочечниковой недостаточности Острая надпочечниковая недостаточность развивается стремительно! Характеризуется быстро прогрессирующим падением артериального давления, отмечается глухость сердечных тонов, тахикардия, пульс слабого наполнения, акроцианоз, «мраморность» кожных покровов, снижение диуреза до анурии, рвота, боли в животе, диарея, в терминальную стадию возможны судороги и кома При лабораторном исследовании выявляется гиперкалиемия, гипонатриемия
Семиотика острой надпочечниковой недостаточности Острая надпочечниковая недостаточность развивается стремительно! Характеризуется быстро прогрессирующим падением артериального давления, отмечается глухость сердечных тонов, тахикардия, пульс слабого наполнения, акроцианоз, «мраморность» кожных покровов, снижение диуреза до анурии, рвота, боли в животе, диарея, в терминальную стадию возможны судороги и кома При лабораторном исследовании выявляется гиперкалиемия, гипонатриемия
 Половые железы
Половые железы
 Половые железы. Краткие сведения На 5 -6 неделе формируются недифференцированные гонады НА 7 неделе – начинается их дифференциация на мужские и женские Секреция тестостерона начинается в конце 2 мес антенатального развития, продукция плодом эстрогенов не доказана «Пропедевтика детских болезней» под. ред. Кильдияровой Р. Р. , Макаровой В. И. , 2012
Половые железы. Краткие сведения На 5 -6 неделе формируются недифференцированные гонады НА 7 неделе – начинается их дифференциация на мужские и женские Секреция тестостерона начинается в конце 2 мес антенатального развития, продукция плодом эстрогенов не доказана «Пропедевтика детских болезней» под. ред. Кильдияровой Р. Р. , Макаровой В. И. , 2012
 Половые железы. Краткие сведения. Женские половые железы - яичники Яичник – парный орган, расположенный в малом тазу. Паренхима яичников состоит из коркового в-ва, в котором расположены фолликулы на разных стадиях созревания, желтые и белые тела, и мозговое в-во, образованное соединительной тканью Гормональная функция яичника состоит в продукции эстрогенов фолликулярными клетками и прогестерона клетками желтого тела Эстрогены (эстрадиол , эстриол, эстрон) необходимы для созревания женских половых органов, определяют распределение жира по женскому типу, вызывают закрытие эпифизов и прекращение линейного роста, стимулируют пролиферацию фолликулярных клеток и экспрессию новых рецепторов к ФСГ и стероидам, предотвращают атрезию фолликула Прогестерон – контролирует секреторную фазу менструальноовариального цикла – подготовку эндометрия к имплантации, стимулирует развитие железистой ткани молочной железы. Эндокринную функцию половых желез контролирует гипоталамогипофизарная система
Половые железы. Краткие сведения. Женские половые железы - яичники Яичник – парный орган, расположенный в малом тазу. Паренхима яичников состоит из коркового в-ва, в котором расположены фолликулы на разных стадиях созревания, желтые и белые тела, и мозговое в-во, образованное соединительной тканью Гормональная функция яичника состоит в продукции эстрогенов фолликулярными клетками и прогестерона клетками желтого тела Эстрогены (эстрадиол , эстриол, эстрон) необходимы для созревания женских половых органов, определяют распределение жира по женскому типу, вызывают закрытие эпифизов и прекращение линейного роста, стимулируют пролиферацию фолликулярных клеток и экспрессию новых рецепторов к ФСГ и стероидам, предотвращают атрезию фолликула Прогестерон – контролирует секреторную фазу менструальноовариального цикла – подготовку эндометрия к имплантации, стимулирует развитие железистой ткани молочной железы. Эндокринную функцию половых желез контролирует гипоталамогипофизарная система
 Половые железы. Краткие сведения. Мужские половые железы - яички Яички – парный железистый орган, состоящий из долек. Долька включает извитые семенные канальцы, выстланные сперматогенным эпителием и поддерживающие клетки Сертоли Между канальцами в соединительной ткани расположены клетки Лейдига –эндокринные клетки, синтезирующие мужские половые гормоны – тестостерон, а также эстрогены. Тестостерон контролирует развитие наружных половых органов, предстательной железы, семенных пузырьков, оволосение по мужскому типу, расширение гортани и утолщение голосовых связок, увеличение мышечной массы, эритропоэз, вызывает изменение химического состава кожного сала
Половые железы. Краткие сведения. Мужские половые железы - яички Яички – парный железистый орган, состоящий из долек. Долька включает извитые семенные канальцы, выстланные сперматогенным эпителием и поддерживающие клетки Сертоли Между канальцами в соединительной ткани расположены клетки Лейдига –эндокринные клетки, синтезирующие мужские половые гормоны – тестостерон, а также эстрогены. Тестостерон контролирует развитие наружных половых органов, предстательной железы, семенных пузырьков, оволосение по мужскому типу, расширение гортани и утолщение голосовых связок, увеличение мышечной массы, эритропоэз, вызывает изменение химического состава кожного сала
 Половое развитие мальчиков: Половое развитие мальчиков состоит из 3 этапов: - допубертатный (2 — 6 -7 лет), когда действие гормонов незначительное - препубертатный (6— 10 -11 лет), во время которого значительно повышается секреция андрогенов надпочечников; - пубертатный (с 10 -11 лет до полного полового созревания), когда под влиянием значительного увеличения секреции гонадотропных гормонов стимулируется образование тестостерона. - «Пропедевтика детских болезней с общим уходом» Капитан В. Т. , 2006
Половое развитие мальчиков: Половое развитие мальчиков состоит из 3 этапов: - допубертатный (2 — 6 -7 лет), когда действие гормонов незначительное - препубертатный (6— 10 -11 лет), во время которого значительно повышается секреция андрогенов надпочечников; - пубертатный (с 10 -11 лет до полного полового созревания), когда под влиянием значительного увеличения секреции гонадотропных гормонов стимулируется образование тестостерона. - «Пропедевтика детских болезней с общим уходом» Капитан В. Т. , 2006
 Половое развитие мальчиков. Пубертатный период Наиболее ранним признаком начинающегося пубертата является увеличение яичек, обусловленное ростом семенных канальцев, клеток Лейдига и Сертоли. . На фоне роста яичек увеличиваются размеры придатков яичка, семенных пузырьков и предстательной железы. Рост наружных гениталий (появление складчатости мошонки, увеличение ее объема, пигментация, увеличение размеров полового члена) начинается сразу за увеличением яичек или спустя 0, 5 -1, 5 года Повышение, в первую очередь, надпочечниковых андрогенов ведет к появлению лобкового оволосения. Лобковое оволосение имеет вначале женский тип, ас 1617 лет переходит к мужскому Степень выраженности других вторичных половых признаков, появляющихся в определенной последовательности (мутация голоса, увеличение хрящей гортани, acne vulgaris, рост волос на лице, в подмышечных впадинах), имеет большие индивидуальные колебания. На фоне максимальной скорости полового созревания мальчиков (14 -15 лет) отмечается пубертатное ускорение линейного роста, нарастание мышечной массы, изменение архитектоникискелета (преимущественное развитие пояса верхних конечностей) О завершении пубертата свидетельствуют регулярные поллюции (14 -17 лет) Юрьев В. В. «Непосредственное обследование ребенка» , 2008
Половое развитие мальчиков. Пубертатный период Наиболее ранним признаком начинающегося пубертата является увеличение яичек, обусловленное ростом семенных канальцев, клеток Лейдига и Сертоли. . На фоне роста яичек увеличиваются размеры придатков яичка, семенных пузырьков и предстательной железы. Рост наружных гениталий (появление складчатости мошонки, увеличение ее объема, пигментация, увеличение размеров полового члена) начинается сразу за увеличением яичек или спустя 0, 5 -1, 5 года Повышение, в первую очередь, надпочечниковых андрогенов ведет к появлению лобкового оволосения. Лобковое оволосение имеет вначале женский тип, ас 1617 лет переходит к мужскому Степень выраженности других вторичных половых признаков, появляющихся в определенной последовательности (мутация голоса, увеличение хрящей гортани, acne vulgaris, рост волос на лице, в подмышечных впадинах), имеет большие индивидуальные колебания. На фоне максимальной скорости полового созревания мальчиков (14 -15 лет) отмечается пубертатное ускорение линейного роста, нарастание мышечной массы, изменение архитектоникискелета (преимущественное развитие пояса верхних конечностей) О завершении пубертата свидетельствуют регулярные поллюции (14 -17 лет) Юрьев В. В. «Непосредственное обследование ребенка» , 2008
 Более схематично течение пубертатного периода у мальчиков можно представить: увеличение яичек и опущение их на дно мошонки рост полового члена оволосение лобка и подмышечных впадин оволосение на верхней губе, щеках и подбородке приобретение сосками конической формы, пигментация ареол увеличение гортани мутация голоса появление угрей «Пропедевтика детских болезней с общим уходом» Капитан В. Т. , 2006
Более схематично течение пубертатного периода у мальчиков можно представить: увеличение яичек и опущение их на дно мошонки рост полового члена оволосение лобка и подмышечных впадин оволосение на верхней губе, щеках и подбородке приобретение сосками конической формы, пигментация ареол увеличение гортани мутация голоса появление угрей «Пропедевтика детских болезней с общим уходом» Капитан В. Т. , 2006
 Половое развитие девочек: Половое развитие девочек состоит из 3 периодов: - нейтральный (5 -6 лет) - действие половых гормонов в этом периоде незначительное; - препубертатный (6 — 9 -10 лет); характеризуется значительной секрецией андрогенов надпочечников; основные изменения — увеличение роста, костей таза, округление ягодиц; - пубертатный (с 9 -10 лет до полного полового созревания)- значительно увеличивается действие гонадотропных гормонов на секрецию эстрогенов. «Пропедевтика детских болезней с общим уходом» Капитан В. Т. , 2006 -
Половое развитие девочек: Половое развитие девочек состоит из 3 периодов: - нейтральный (5 -6 лет) - действие половых гормонов в этом периоде незначительное; - препубертатный (6 — 9 -10 лет); характеризуется значительной секрецией андрогенов надпочечников; основные изменения — увеличение роста, костей таза, округление ягодиц; - пубертатный (с 9 -10 лет до полного полового созревания)- значительно увеличивается действие гонадотропных гормонов на секрецию эстрогенов. «Пропедевтика детских болезней с общим уходом» Капитан В. Т. , 2006 -
 Половое развитие девочек. Пубертатный период у девочек начинается с появления вторичных половых признаков и заканчивается овуляцией Самым первым признаком начинающегося пубертата у девочек является увеличение молочных желез. Этот период совпадает с началом роста яичников, бурным развитием половых путей, ростом матки. Рост молочных желез несколько опережает появление лобкового оволосения На этапе начинающегося подмышечного оволосения, как правило, появляются первые менструации (менархе). Правильные овуляторпые циклы формируются между первым и вторым годом после менархе Пубертатный скачок роста, как один из соматических признаков пубертата, начинается у девочек вскоре после появления лобкового оволосения и достигает максимума в год, предшествующий началу менструаций Юрьев В. В. «Непосредственное обследование ребенка» , 2008
Половое развитие девочек. Пубертатный период у девочек начинается с появления вторичных половых признаков и заканчивается овуляцией Самым первым признаком начинающегося пубертата у девочек является увеличение молочных желез. Этот период совпадает с началом роста яичников, бурным развитием половых путей, ростом матки. Рост молочных желез несколько опережает появление лобкового оволосения На этапе начинающегося подмышечного оволосения, как правило, появляются первые менструации (менархе). Правильные овуляторпые циклы формируются между первым и вторым годом после менархе Пубертатный скачок роста, как один из соматических признаков пубертата, начинается у девочек вскоре после появления лобкового оволосения и достигает максимума в год, предшествующий началу менструаций Юрьев В. В. «Непосредственное обследование ребенка» , 2008
 Более схематично течение пубертатного периода у девочек можно представить: развиваются молочные железы с пигментацией сосков и ареолы появление волос на лобке, в подмышечных впадинах рост внешних и внутренних гениталий; наступает менархе появление угрей мутация голоса «Пропедевтика детских болезней с общим уходом» Капитан В. Т. , 2006
Более схематично течение пубертатного периода у девочек можно представить: развиваются молочные железы с пигментацией сосков и ареолы появление волос на лобке, в подмышечных впадинах рост внешних и внутренних гениталий; наступает менархе появление угрей мутация голоса «Пропедевтика детских болезней с общим уходом» Капитан В. Т. , 2006
 Оценка полового развития
Оценка полового развития
 Осмотр: Осмотр наружных половых органов обязательно должен проводиться в присутствии либо матери ( законного представителя), либо медицинской сестры, у детей старше 14 лет необходимо получить разрешение, у девочек — в положении лежа на спине с приведенными к животу бедрами При осмотре выявляют отклонения физического развития, особенности телосложения. При осмотре наружных гениталий можно выявить либо наличие аномалий строения, либо неопределенное (интерсексуальное) состояние При наличии вторичных половых признаков, последние документально отражают в виде половой формулы — соответствующих символов и степени их выраженности
Осмотр: Осмотр наружных половых органов обязательно должен проводиться в присутствии либо матери ( законного представителя), либо медицинской сестры, у детей старше 14 лет необходимо получить разрешение, у девочек — в положении лежа на спине с приведенными к животу бедрами При осмотре выявляют отклонения физического развития, особенности телосложения. При осмотре наружных гениталий можно выявить либо наличие аномалий строения, либо неопределенное (интерсексуальное) состояние При наличии вторичных половых признаков, последние документально отражают в виде половой формулы — соответствующих символов и степени их выраженности
 Пальпация яичек: При пальпации яичек следует обратить внимание на факт нахождения яичек в мошонке, форму консистенцию, наличие уплотнений, водянки Проводится определение размеров яичек. Для определения размеров яичек чаще определяют объем яичек, с помощью орхидометра Прадера
Пальпация яичек: При пальпации яичек следует обратить внимание на факт нахождения яичек в мошонке, форму консистенцию, наличие уплотнений, водянки Проводится определение размеров яичек. Для определения размеров яичек чаще определяют объем яичек, с помощью орхидометра Прадера
 Пальпация яичек: В препубертатный период объем составляет 1 -2 мл Объем яичка более 4 мл означает начало пубертата В целом, от 11 до 16 лет объем возрастает от 2 до 16 мл
Пальпация яичек: В препубертатный период объем составляет 1 -2 мл Объем яичка более 4 мл означает начало пубертата В целом, от 11 до 16 лет объем возрастает от 2 до 16 мл
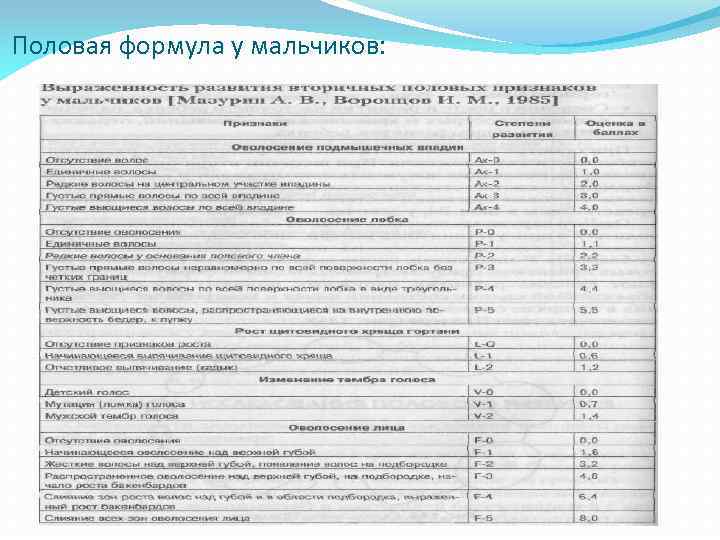 Половая формула у мальчиков:
Половая формула у мальчиков:
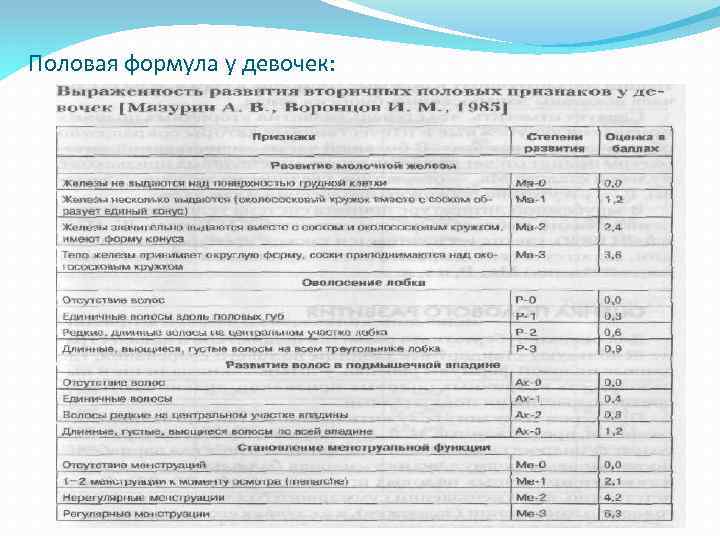 Половая формула у девочек:
Половая формула у девочек:
 Оценка полученной половой формулы: Для оценки пубертатного развития подростков в нашей стране используют стандартные таблицы полового созревания, где данные половой формулы ребенка, учитывающие наличие и выраженность вторичных половых признаков, сравниваются сосредневозрастными показателями. Примером тому могут служить таблицы стандартов полового развития, предложенные М. В. Максимовой, где для конкретного возраста подростка дана не только физиологическая вариабельность половых формул, но и суммарная балльная оценка выраженности вторичных половых признаков
Оценка полученной половой формулы: Для оценки пубертатного развития подростков в нашей стране используют стандартные таблицы полового созревания, где данные половой формулы ребенка, учитывающие наличие и выраженность вторичных половых признаков, сравниваются сосредневозрастными показателями. Примером тому могут служить таблицы стандартов полового развития, предложенные М. В. Максимовой, где для конкретного возраста подростка дана не только физиологическая вариабельность половых формул, но и суммарная балльная оценка выраженности вторичных половых признаков
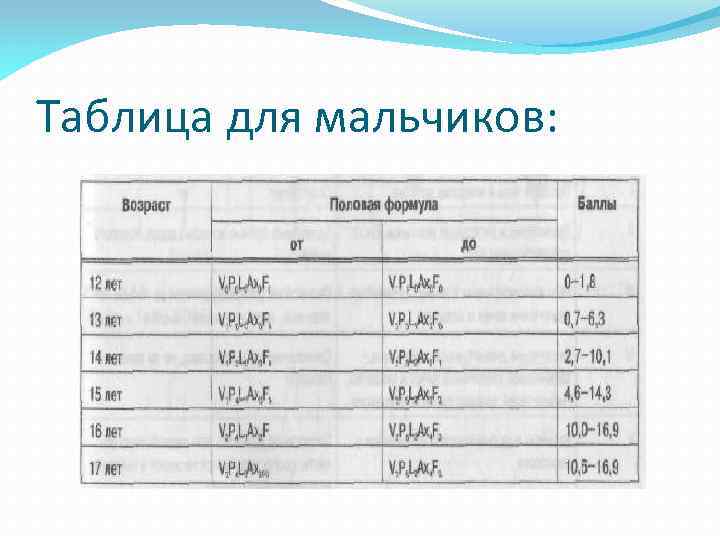 Таблица для мальчиков:
Таблица для мальчиков:
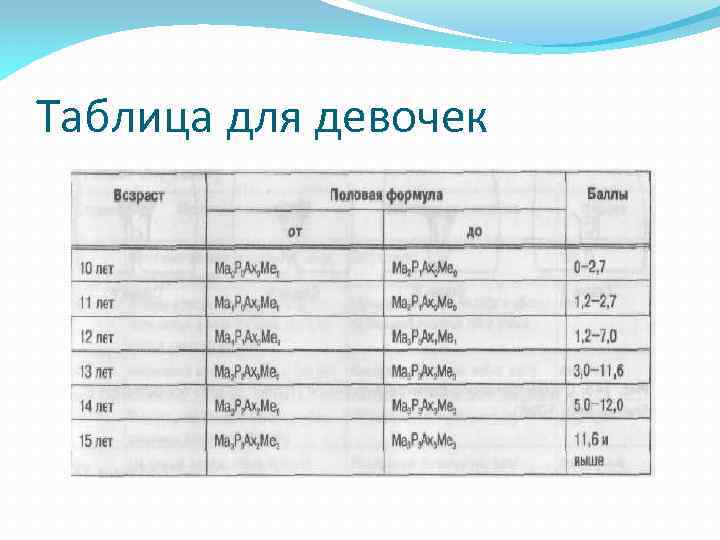 Таблица для девочек
Таблица для девочек
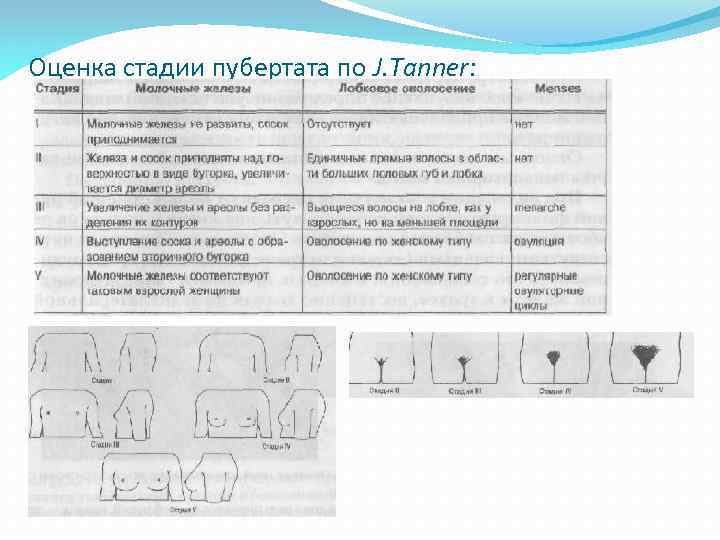
 Оценка стадии пубертата по J. Tanner: Следует отметить, что оценка полового созревания мальчиков с использованием стандартизированных таблиц, без учета состояния гениталий, является ориентировочной и не совсем корректной, поскольку в этом случае не акцентируется внимание на основных андрогензависимых признаках, являющихся определяющими в становлении репродуктивной функции. Поэтому, в настоящее время широкое повсеместное распространение получила система оценки стадии пубертата, рекомендованная J. Tanner
Оценка стадии пубертата по J. Tanner: Следует отметить, что оценка полового созревания мальчиков с использованием стандартизированных таблиц, без учета состояния гениталий, является ориентировочной и не совсем корректной, поскольку в этом случае не акцентируется внимание на основных андрогензависимых признаках, являющихся определяющими в становлении репродуктивной функции. Поэтому, в настоящее время широкое повсеместное распространение получила система оценки стадии пубертата, рекомендованная J. Tanner
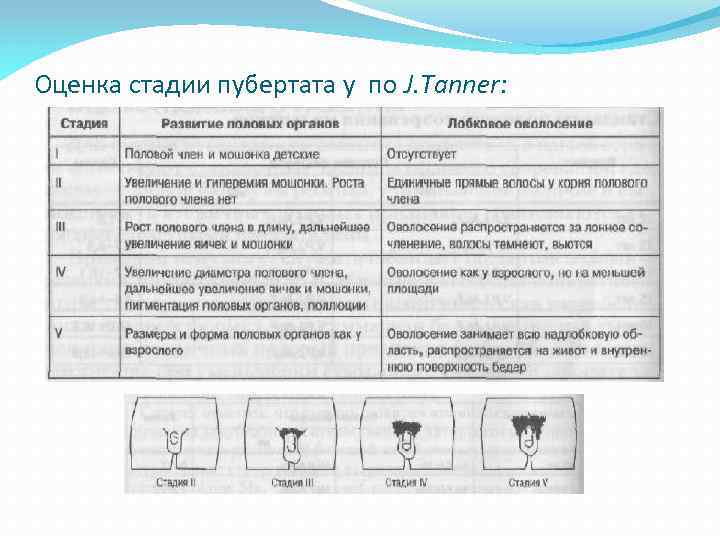 Оценка стадии пубертата у по J. Tanner:
Оценка стадии пубертата у по J. Tanner:
 Оценка стадии пубертата по J. Tanner:
Оценка стадии пубертата по J. Tanner:
 Синдромы гиперфункции и гипофункции половых желез
Синдромы гиперфункции и гипофункции половых желез
 Синдром гиперфункции половых желез сопровождается преждевременным половым развитием (ППР) Преждевременное половое развитие: 1. Мальчики – появление вторичных половых признаков до 9 лет 2. Девочки – появление вторичных половых признаков до 8 лет Задержка полового развития: 1. Мальчики – после 14 лет 2. Девочки – после 13 лет
Синдром гиперфункции половых желез сопровождается преждевременным половым развитием (ППР) Преждевременное половое развитие: 1. Мальчики – появление вторичных половых признаков до 9 лет 2. Девочки – появление вторичных половых признаков до 8 лет Задержка полового развития: 1. Мальчики – после 14 лет 2. Девочки – после 13 лет
 Преждевременное половое развитие. Классификация: Форма ППР Характеристика Истинное ППР Преждевременная активация гипоталамо-гипофизарно – гонадной системы, сопровождающееся повышенной секрецией гонадотропных и половых гормонов. Причина – органическое поражение центральной нервной системы Ложное ППР Избыточная продукция только половых гормонов гормонально-активными опухолями или вследствие врожденной дисфункции коры надпочеников. Некоторые авторы* выделяют: 1. Ложное изосексуальное ППР 2. Ложное гетеросексуальное ППР – появляются признаки противоположного пола Неполные формы ППР Телархе – изолированное увеличение грудных желез Адренархе – изолированное развитие вторичного оволосения Эрман Л. В. И соавт. «Эндокринология детского возраста» , 2000 * - «Пропедевтика детских болезней» под ред. Кильдияровой Р. Р. и Макаровой В. И. , 2012
Преждевременное половое развитие. Классификация: Форма ППР Характеристика Истинное ППР Преждевременная активация гипоталамо-гипофизарно – гонадной системы, сопровождающееся повышенной секрецией гонадотропных и половых гормонов. Причина – органическое поражение центральной нервной системы Ложное ППР Избыточная продукция только половых гормонов гормонально-активными опухолями или вследствие врожденной дисфункции коры надпочеников. Некоторые авторы* выделяют: 1. Ложное изосексуальное ППР 2. Ложное гетеросексуальное ППР – появляются признаки противоположного пола Неполные формы ППР Телархе – изолированное увеличение грудных желез Адренархе – изолированное развитие вторичного оволосения Эрман Л. В. И соавт. «Эндокринология детского возраста» , 2000 * - «Пропедевтика детских болезней» под ред. Кильдияровой Р. Р. и Макаровой В. И. , 2012
 Характеристика истинного и ложного ППР: Истинное Ложное Наблюдаются изменения, сходные с изменениями периода пубертата. У девочек феминизируется фигура, увеличиваются молочные железы наблюдается вторичное оволосение, могут появится менструальные кровотечения, чаще носят регулярный характер. У мальчиков увеличиваются размеры гениталий, прогрессивно растут яички Наблюдается ускорение линейного роста, но в конечном итоге это приводит к низкорослости При ложном половом созревании у мальчиков яички в размерах значительно не увеличиваются, у девочек менструальные кровотечения не регулярные Повышение уровня ЛГ и ФСГ, уровня половых стероидов, соответствующие степени половой зрелости Уровни ЛГ и ФСГ крайне низкие( допубертатные), при высоких уровнях половых стероидов
Характеристика истинного и ложного ППР: Истинное Ложное Наблюдаются изменения, сходные с изменениями периода пубертата. У девочек феминизируется фигура, увеличиваются молочные железы наблюдается вторичное оволосение, могут появится менструальные кровотечения, чаще носят регулярный характер. У мальчиков увеличиваются размеры гениталий, прогрессивно растут яички Наблюдается ускорение линейного роста, но в конечном итоге это приводит к низкорослости При ложном половом созревании у мальчиков яички в размерах значительно не увеличиваются, у девочек менструальные кровотечения не регулярные Повышение уровня ЛГ и ФСГ, уровня половых стероидов, соответствующие степени половой зрелости Уровни ЛГ и ФСГ крайне низкие( допубертатные), при высоких уровнях половых стероидов
 Синдром гипофункции половых желез - гипогонадизм Гипогонадизм – заболевание, обусловленное стойким, часто необратимым поражением репродуктивной системы со снижение продукции половых гормонов Различают: 1. Первичный гипогонадизм – обусловленный нарушениями в самих гонадах 2. Вторичный гипогонадизм – связанный с патологией гипоталамо-гипофизарного звена эндокринной системы
Синдром гипофункции половых желез - гипогонадизм Гипогонадизм – заболевание, обусловленное стойким, часто необратимым поражением репродуктивной системы со снижение продукции половых гормонов Различают: 1. Первичный гипогонадизм – обусловленный нарушениями в самих гонадах 2. Вторичный гипогонадизм – связанный с патологией гипоталамо-гипофизарного звена эндокринной системы
 Гипогонадизм. Семиотика: Мальчики Девочки Крипторхозм Маленькие размеры яичек Недоразвитие наружных гениталий Отсутствие вторичных половых признаков Высокий рост Евнухоидные пропорции тела (длинные конечности, высокая талия, отложение жира на бедрах) Дряблые мышцы Проявляется симптомами задержки полового развития
Гипогонадизм. Семиотика: Мальчики Девочки Крипторхозм Маленькие размеры яичек Недоразвитие наружных гениталий Отсутствие вторичных половых признаков Высокий рост Евнухоидные пропорции тела (длинные конечности, высокая талия, отложение жира на бедрах) Дряблые мышцы Проявляется симптомами задержки полового развития
 Кроме гипогонадизма выделяют – задержку полового развития Задержка полового развития – функциональное ( без гипогонадизма) запаздывание появления признаков половвого созревания по сравнению со средними сроками В этом случае вторичные половые признаки появляется после 15 -16 лет ( а не в 11 -12 лет) и пубертат прогрессирует физиологически Основные причины – конституциональные особенности или соматические заболевания
Кроме гипогонадизма выделяют – задержку полового развития Задержка полового развития – функциональное ( без гипогонадизма) запаздывание появления признаков половвого созревания по сравнению со средними сроками В этом случае вторичные половые признаки появляется после 15 -16 лет ( а не в 11 -12 лет) и пубертат прогрессирует физиологически Основные причины – конституциональные особенности или соматические заболевания
 Спасибо за внимание
Спасибо за внимание


