Лекция 13 эндокр и почки.ppt
- Количество слайдов: 56

ЭНДОКРИННАЯ ПАТОЛОГИЯ И БЕРЕМЕННОСТЬ. ЗАБОЛЕВАНИЯ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ У БЕРЕМЕННЫХ. Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе, кандидат мед. наук, доцент Наталья Станиславовна Акулич

САХАРНЫЙ ДИАБЕТ заболевание, которое характеризуется абсолютной или относительной недостаточностью инсулина или недостаточной эффективностью его действия, что приводит к непереносимости углеводов и нарушению обмена веществ, с последующими изменениями в различных органах и системах.

Изменение обмена углеводов, жиров и белков, наблюдаемое при беременности, может привести к обострению диабета или появлению симптомов латентного заболевания у женщин с генетической предрасположенностью к нему. Частота родов у женщин с сахарным диабетом составляет 0, 3 – 0, 6 %.

Инсулинозависимый сахарный диабет (ИЗСД) характеризуется абсолютной инсулиновой недостаточностью в результате разрушения бета-клеток поджелудочной железы, возникновением тяжелых симптомов (жажда, полиурия, зуд, потеря массы тела), склонностью к кетозу и необходимостью вводить экзогенный инсулин для поддержания жизни больной. Преимущественно возникает в возрасте до 30 лет.

Инсулинонезависимый сахарный диабет (ИНЗСД) образование эндогенного инсулина находится в нормальных пределах или даже повышено, но действие его в чувствительных к инсулину тканях (скелетные мышцы, печень, жировая ткань) снижено, т. е. имеет место инсулинорезистентность. Чаще развивается в зрелом возрасте.

КЛАССИФИКАЦИЯ САХАРНОГО ДИАБЕТА У БЕРЕМЕННЫХ ПО P. White Класс Длительность Возраст Осложнения А 1 Инсулинонезависимый диабет беременных А 2 Инсулинозависимый диабет беременных В 10 лет 20 лет нет С 10 – 19 лет нет Øнепролиферативная D 20 лет 10 лет ретинопатия Øгипертензия Øкальцификация сосудов ног
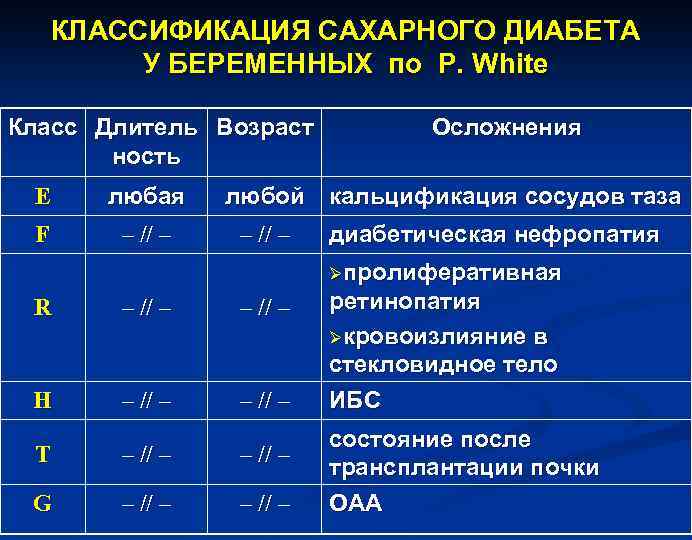
КЛАССИФИКАЦИЯ САХАРНОГО ДИАБЕТА У БЕРЕМЕННЫХ по P. White Класс Длитель Возраст ность Е любая F – // – Осложнения любой кальцификация сосудов таза – // – диабетическая нефропатия Øпролиферативная R – // – Н – // – Т – // – G – // – ретинопатия Øкровоизлияние в стекловидное тело ИБС состояние после трансплантации почки ОАА

ГЕСТАЦИОННЫЙ САХАРНЫЙ ДИАБЕТ (ГСД) это нарушение углеводного обмена, впервые возникшее или выявленное во время беременности. Развивается у беременных вследствие повышения продукции гормональных антагонистов инсулина (плацентарный лактоген, соматотропин, кортикотропин) и последующего нарушения толерантности к глюкозе.

Частота ГСД составляет 1 – 5 %. В структуре СД на ГСД приходится 10 – 12%. Гестационный диабет исчезает, как правило, через 6– 12 недель после родов. Однако в отдаленные сроки после родов, через 5 – 10 лет, у 40 – 60 % женщин развивается сахарный диабет, обычно инсулинонезависимый.

ФАКТОРЫ РИСКА РАЗВИТИЯ ГСД Ø возраст более 30 лет Ø ожирение Ø большая прибавка массы тела во время беременности Ø возникновение глюкозурии во время беременности Ø макросомия или многоводие во время беременности Ø симптомы диабета при предшествующей беременности Ø самопроизвольные выкидыши Ø преждевременные роды Ø гестозы в анамнезе Ø мертворождения в анамнезе Ø роды крупным плодом с массой тела более 4000 г Ø врожденные аномалии развития плода Ø повторная инфекция мочевых путей Ø искусственные аборты в анамнезе Ø родственники, больные сахарным диабетом

ДИАГНОСТИКА САХАРНОГО ДИАБЕТА Ø определение содержания сахара в крови натощак и в течение суток Ø определение сахара в моче качественно и количественно Ø определение толерантности к глюкозе Ø определение кетоновых тел в моче и крови Ø определение в крови гликозилированного гемоглобина в сочетании с ферритином и трансферрином Ø данные клиники: жажда, полиурия, зуд кожи, преходящее нарушение зрения, похудение

n n В качестве скриннингового теста всем беременным проводят исследование глюкозы крови натощак. Уровень глюкозы крови натощак 6, 2 ммоль/л и более позволяет подтвердить гестационный диабет. При более низком содержании глюкозы, в случаях повторного выявления уровня гликемии натощак в капиллярной крови 4, 4 – 5, 3 ммоль/л или в венозной крови 5, 8 – 6, 7 ммоль/л всем беременным в 24 – 28 недель проводят пероральный тест на толерантность к глюкозе (ПТТГ).

n Принимают 75 г глюкозы утром после 8 -часового перерыва в приеме пищи без ограничения углеводов (более 150 г). Уровень глюкозы в плазме определяется через 2 ч. n Гестационный диабет устанавливается если уровень глюкозы через 2 ч после приема 75 г глюкозы 11 ммоль/л. n При нарушении толерантности к глюкозе (НТГ) уровень гликемии через 2 ч составляет 8, 0 – 10, 9 ммоль/л.

Гликозилированный гемоглобин (Hb. AI) у здоровых взрослых людей составляет 7– 10 % общего гемоглобина. Наибольшее диагностическое значение имеет его фракция Hb. AIC, содержание которой составляет 4– 6 % от общего гемоглобина, или около 70 % Hb. AI.

В первом триместре (до 16 недель) преобладающим фактором является перенос материнской глюкозы в организм плода. Содержание глюкозы в организме плода на 10 – 20 % ниже, чем у матери. Это определяет развитие гипогликемии, и снижение продукции инсулина у матери. Одновременно происходит активный перенос аминокислот через плаценту к плоду. В связи с этим в организме матери происходит ускоренное расщепление жиров с накоплением продуктов их распада и склонностью к кетоацидозу.

Во втором триместре (16– 28 недель) потребность плода в питательных веществах возрастает. Происходит активация синтеза и повышение секреции плацентарного лактогена, прогестерона, эстрогенов, кортизола, что приводит к инсулинорезистентности, сопровождающейся гипергликемией. Необходимо увеличение лечебной дозы инсулина.

В третьем триместре (после 28 недель) потребность плода в глюкозе и аминокислотах значительно возрастает. Рост продукции прогестерона, эстрогенов и плацентарного лактогена способствует дальнейшему развитию резистентности к инсулину, которая достигает максимума в 32 -34 недели беременности. Усиливается наклонность к кетоацидозу. Больным сахарным диабетом требуется увеличение дозы гормона иногда в 2 -4 раза.

К концу беременности (с 35 -36 нед. ) наблюдается снижение потребности в инсулине, что может привести к развитию гипогликемических состояний, представляющих опасность для плода. Уменьшение продукции инсулина объясняют снижением синтеза плацентарных гормонов в связи со снижением функции плаценты. Не исключается также влияние повышенного синтеза инсулина поджелудочной железой плода.

Во время родов возможно развитие как гипергликемии с кетоацидозом, так и гипогликемии, что связано с родовым стрессом, усиленной физической нагрузкой и недостаточным приемом пищи в процессе родов. В послеродовом периоде потребность в инсулине постепенно падает до уровня, который наблюдался до беременности.

ОСЛОЖНЕНИЯ У МАТЕРИ n n n n n Ретинопатия 30 – 90 % Диабетическая нефропатия Самопроизвольное прерывание беременности 15 – 30 %. Чаще поздние выкидыши. Преждевременные роды 9 – 16 % Многоводие 20 – 60 % Гипертония беременных 15 – 30 % Поздние гестозы 30 – 70 % Инфекция мочевыводящих путей 15 – 30 % Кетоацидоз/прекома 9 – 10 % Гипер- и гипогликемические комы

Осложнения у плода и новорожденного n n n n n Макросомия (более 4000 г) составляет 20 – 30 % Внутриутробная задержка роста плода Врожденные уродства плода – 6 – 8 %, при тяжелых формах – 30 % Фетоплацентарная недостаточность, хроническая гипоксия Синдром дыхательной недостаточности в 5 – 6 раз чаще Внутриутробная гибель плода возрастает с 30 -ой недели Диабетическая фетопатия (комплекс заболеваний плода в позднем фетальном периоде) Высокая перинатальная смертность Осложненное течение периода новорожденности

НОВОРОЖДЕННЫЕ ДЕТИ n n n Внешний вид детей напоминает больных с синдромом Иценко-Кушинга: большая масса тела, широкий плечевой пояс, щёки круглые, глаза глубоко запрятаны, шея короткая, пастозный вид, покрасневшая кожа, выраженный гипертрихоз, увеличено количество жира в организме. Эти признаки выражены, начиная с 32 недели внутриутробного развития. Внутренние органы больших размеров, но некоторые органы слишком малы – снижены масса и объем мозга. Несмотря на избыточную массу тела и органов при рождении большинство новорожденных остается физиологически незрелыми.

НОВОРОЖДЕННЫЕ ДЕТИ n n n Плацента и пупочный канатик увеличены. Полицитемия, билирубинемия, гипокальциемия, гипомагниемия, незрелость центральной нервной системы, повышенная частота бактериальных инфекций – связаны с диабетом у матери. Гипогликемия у ребенка (уровень сахара в крови ниже 1, 65 ммоль/л). Выраженные гипогликемические симптомы наблюдаются у 20 -25 % детей. У большинства новорожденных максимальное снижение глюкозы в крови наблюдается в первые три часа после рождения.

Общие принципы ведения беременных n n 1 -ая госпитализация до 10 – 12 недель для решения вопроса о целесообразности пролонгирования беременности, выявления осложнений СД, определения возможной акушерской патологии, коррекции доз инсулина и лечения по предупреждению основных осложнений 2 -ая госпитализация в 20 – 24 недели для уточнения целесообразности пролонгирования беременности, коррекции доз инсулина, лечения по предупреждению специфических осложнений. 3 -ая госпитализация в 28 – 32 недель для коррекции доз инсулина, достижения наиболее полной компенсации СД, лечения возможных осложнений диабета и беременности, контроля за состоянием плода. 4 -ая госпитализация в 36 – 37 недель для подготовки к родам, решения вопроса о сроке и методе родоразрешения.

КОМПЕНСАЦИЯ САХАРНОГО ДИАБЕТА n n n n Содержание глюкозы натощак в пределах 3, 5 – 6 ммоль/л и 6 – 9 ммоль/л после еды. Очень жесткая: уровень глюкозы в крови < 5, 6 ммоль/л. Жесткая: уровень глюкозы в пределах 5, 6 – 6, 7 ммоль/л. Умеренная: уровень глюкозы в пределах 6, 7 – 8, 9 ммоль/л. Содержание гликозилированного гемоглобина – 6 %. Показатели липидного обмена в пределах: фосфолипиды – 2, 7 ммоль/л; холестерин – 4, 8 ммоль/л; тригдицериды – 2 ммоль/л. Кетоновые тела в крови < 172, 2 мкмоль/л. Эпизоды гипогликемии отсутствуют.

БЕРЕМЕННОСТЬ ПРОТИВОПОКАЗАНА 1. Тяжелая форма сахарного диабета: наличие прогрессирующих сосудистых осложнений. 2. Инсулинорезистентные и лабильные формы диабета со склонностью к кетоацидозу. 3. Диабет у обоих родителей. 4. Сочетании сахарного диабета с резус-сенсибилизацией матери. 5. Сочетании сахарного диабета с активным ревматизмом, туберкулезом, гломерулонефритом, пороками сердца с нарушением кровообращения и с другими заболеваниями в стадии декомпенсации. 6. Наличии в анамнезе повторных случаев мертворождения или рождения потомства с пороками развития.

СРОКИ РОДОРАЗРЕШЕНИЯ ПРИ СД Ø Устанавливают индивидуально с учетом тяжести сахарного диабета, осложнений беременности и состояния плода. Ø Оптимально – не ранее 36 недель. Ø При диабете класса А, без осложнений беременности и хорошем состоянии плода беременность, можно пролонгировать до срока родов. Ø При недостаточной компенсации диабета, наличии осложнений беременности, ОАА, отсутствии условий для ежедневного контроля за состоянием плода следует прибегнуть к досрочному родоразрешению, оптимальный срок которого – полных 37 недель беременности

РОДОРАЗРЕШЕНИЕ РАНЕЕ 35 НЕДЕЛЬ 1. Развитие или утяжеление диабетической ретинопатии. 2. Развитие или утяжеление диабетического гломерулосклероза. 3. Тяжелый гестоз второй половины беременности. 4. Появление признаков декомпенсации сахарного диабета не поддающихся лечению. 5. Признаки нарушения жизнедеятельности плода.

ЗАБОЛЕВАНИЯ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ У БЕРЕМЕННЫХ n n n Среди экстрагенитальных заболеваний у беременных патология почек занимает второе место. Ее частота составляет 0, 1 – 10 %. пиелонефрит 6 – 12 %, чаще во второй половине беременности гломерулонефрит 0, 1 – 0, 2 % мочекаменная болезнь 0, 1 – 0, 35 %

СПЕЦИАЛЬНОЕ ОБСЛЕДОВАНИЕ n n n Анализ мочи по Нечипоренко: у здоровых беременных количество лейкоцитов не должно превышать 4 103 в 1 мл, эритроцитов – 2 103 в 1 мл, цилиндров – 1 102 в 1 мл. Измерение суточного диуреза. Проба по Зимницкому: снижение относительной плотности мочи менее чем 1, 015 (гипостенурия), незначительные её колебания в течение суток (изостенурия) свидетельствуют о нарушении концентрационной способности почек.

n Трехстаканная проба: наличие эритроцитов только в первой порции мочи свидетельствует о поражении уретры, только в третьей – о поражении мочевого пузыря, во всех порциях – обусловлено поражением почек. n Посев мочи, определение чувствительности флоры к антибиотикам. Бактериурия не более 105 бактерий/мл. n Расчет суточной потери белка. n Биохимическое исследование крови – общий белок и белковые фракции, креатинин, мочевина, остаточный азот, холестерин, билирубин, электролиты.

n Ø Ø Ø Проба Реберга клубочковая фильтрация: в I триместре в норме она составляет 130, во II триместре – 115, в III триместре – 110, перед родами – 90 мл/мин канальцевая реабсорбция в течение всей беременности не изменяется и составляет 98, 8 % почечный кровоток определяют по клиренсу кардиотраста: в I триместре в норме он равен 1460, во II триместре – 1150, в III триместре – 1050, перед родами – 800 мл/мин

n Ультразвуковое сканирование. n Дополнительные исследования – определение ОЦК, КЩС, сывороточного железа, титра антистрептолизина и антигиалуронидазы, щелочной фосфатазы крови, мочи, С- реактивного белка. n Хромоцистоскопия и катетеризация мочеточников. n В послеродовом периоде применяют экскреторную урографию и динамическую сцинтиграфию.

ПИЕЛОНЕФРИТ БЕРЕМЕННЫХ инфекционно-воспалительный процесс с преимущественным поражением интерстициальной ткани, канальцевого аппарата и стенок чашечно-лоханочной системы. n Пиелонефритом в 5 раз чаще болеют девочки и женщины n Поражается преимущественно правая почка

ЭТИОЛОГИЯ ПИЕЛОНЕФРИТА 1. Кишечная палочка 36 -88 % 2. Микроорганизмы рода Proteus 5 -20 % 3. Энтеробактерии: Klebsiella, Enterobacter, Citrobacter 4. Грамотрицательные микроорганизмы: стрептококки групп D и В, стафилококки и микрококки; 5. Грибы рода Candida 6. Анаэробные бактерии, Mycoplasma hominis, Ureaplasma urealyticum, Trichomonas vaginalis

Условия возникновения пиелонефрита во время беременности 1. Ø Ø Ø Анатомо- функциональные особенности женских половых органов: сдавление мочеточников беременной маткой способствует эктазии верхних мочевых путей больше справа варикозное расширение вен правого яичникового сплетения, пересекающего и сдавливающего мочеточник на уровне S 1 правая яичниковая вена находится в одном соединительнотканной футляре с мочеточником, и варикозно расширенная вена механически препятствует оттоку мочи.

2. Гормональная перестройка с преобладанием прогестерона и нарушение уродинамики мочевых путей. 3. Усиленный выброс кортикостероидов. 4. Инфекционные заболевания при беременности и в анамнезе. 5. Особенности микроорганизмов: возбудители – условно - патогенные микроорганизмы – не чувствительны к антибактериальной терапии. 6. Ø Ø Особенности макроорганизма: снижение иммунитета формирование хронических очагов инфекции госпитальная инфекция Ø

Сроки возникновения пиелонефрита n n 23 – 28 недели: максимальный подъем кортикостероидов 32 – 34 недели: матка достигает максимума в размерах 39 – 40 недели: головка прижата ко входу в малый таз после родов: 4– 6 сутки, 12– 14 сутки

Классификация гестационного пиелонефрита 1. Острый пиелонефрит: а) Интерстициальная форма б) Серозная форма в) Гнойная форма: Ø апостематозный нефрит Ø карбункул почки Ø абсцесс почки 2. Хронический пиелонефрит: а) Активное воспаление б) Латентное воспаление в) Ремиссия

Клиника пиелонефрита n Сейчас пиелонефрит встречается чаще в латентной форме, со стертой клинической симптоматикой, с отсутствием болей в поясничной области. Поставить диагноз позволяет лабораторная диагностика. n В первом триместре – для пиелонефрита характерная острая картина (нет еще максимальной гормональной перестройки). n Во втором и третьем триместре – стертая картина. n Если во втором и третьем триместре есть острые боли, то можно думать о мочекаменной болезни.

Осложнения при пиелонефрите n n n Невынашивание беременности Гестоз Гипоксия плода Гипотрофия плода Внутриутробное инфицирование плода Гнойно-септические заболевания у новорожденных

СТЕПЕНИ РИСКА I степень – неосложненное течение пиелонефрита, возникшего во время беременности II степень – хронический пиелонефрит, развившийся до наступления беременности III степень – пиелонефрит, протекающий с гипертензией или азотемией, пиелонефрит единственной почки

Принципы лечения пиелонефрита во время беременности n n Антибактериальная терапия: обычные дозы назначают при относительной плотности мочи 1, 018 – 0, 020. При изогипостенурии дозу снижают в 2 – 4 раза. Длительность терапии 7 – 10 дней. Дезинтоксикационная и инфузионная терапия: ацесоль, реополиглюкин, гемодез, раствор Рингера. Гипертонические растворы использовать не рекомендуется. Витаминотерапия. Диета с ограничением острой пищи и с применением кислого питья (клюквенный сок).

n Растительные мочегонные – почечный чай, отвар листьев толокнянки – в период ремиссии. n Десенсибилизирующая терапия: супрастин, димедрол. n Седативная терапия: пустырник, валериана, иногда транквилизаторы. n Профилактика и лечение синдрома задержки развития плода. n Восстановление пассажа мочи с помощью катетеризации мочеточников. n При безуспешности консервативного лечения показана операция – нефростомия, декапсуляция почки, нефрэктомия.

Родоразрешение. n Роды ведут во втором акушерском отделении. n Роды протекают самопроизвольно с использованием спазмолитиков и анальгетиков. n Оперативные вмешательства производят только по строгим акушерским показаниям, предпочтение отдают экстраперитонеальному или интраперитонеальному кесареву сечению с временным ограничением брюшной полости. n Во время беременности вначале производят урологическую операцию, а потом решают вопрос о сохранении беременности. n Прерывание беременности не улучшает течения гнойного процесса в почках, поэтому лечение должно быть направлено на восстановление функции почки.

ГЛОМЕРУЛОНЕФРИТ инфекционно-аллергическое заболевание с поражением клубочкового аппарата почек n Начинается в детском возрасте. n Острый гломерулонефрит во время беременности может протекать под видом тяжелых форм гестоза. n У беременных чаще выявляется хронический гломерулонефрит.

Этиология гломерулонефрита 1. Нефрогенный штамм бетагемолитического стрептококка. n Заболевание возникает после перенесенной ангины, тонзиллита, скарлатины, пиодермии и другой стрептококковой инфекции. n Предрасполагающей причиной развития острого гломерулонефрита является охлаждение организма.

Классификация гломерулонефрита 1. Острый гломерулонефрит: а) циклическая форма б) ациклическая форма 2. Хронический гломерулонефрит: а) нефротическая форма б) гипертоническая форма в) смешанная форма (отечногипертоническая) г) латентная форма (умереннопротеинурическая)

Осложнения беременности n Гестоз, который возникает у 40 % женщин до 28 недель беременности n Преждевременные роды n Фетоплацентарная недостаточность n Гипоксия плода n Гипотрофия плода n Увеличение перинатальной смертности

СТЕПЕНИ РИСКА I степень (минимальная) – латентная форма гломерулонефрита II степень (выраженная) – типичное течение гипертонической формы хронического гломерулонефрита III степень (максимальная) – смешанная форма хронического гломерулонефрита, острый гломерулонефрит и любая форма заболевания, протекающая с азотемией и почечной недостаточностью

Принципы лечения гломерулонефрита во время беременности n n n n n Диетотерапия Салуретические мочегонные при отеках Гипотензивная терапия Восполнение белкового дефицита Десенсибилизирующая терапия Седативная терапия Профилактика и лечение синдрома задержки развития плода Кардиотоническая терапия Ультразвук на область почек, гальванизация "воротниковой" зоны

МОЧЕКАМЕННАЯ БОЛЕЗНЬ n Образование камней в почках связано с мочевой инфекцией, пиелонефритом, в меньшей степени – с обменными нарушениями n При беременности часто наблюдается сочетание пиелонефрита и нефролитиаза

Осложнения беременности n n Гестоз – 15 % Самопроизвольный аборт Преждевременные роды – 15 % Перинатальная смертность – 48 ‰ Неосложненная пиелонефритом или гестозом МКБ не оказывает неблагоприятного влияния на течение беременности и развитие плода

Принципы лечения МКБ n Лечение, как правило, консервативное n Диета с преобладанием молочнорастительных продуктов n Спазмолитическая терапия n Анальгетические средства n Паранефральная блокада n Катетеризация мочеточника после хромоцистоскопии n При присоединении пиелонефрита – антибактериальная терапия и восстановление пассажа мочи

Принципы лечения МКБ Хирургическое лечение проводят при: – длительно некупирующемся приступе почечной колики – обтурационной анурии – атаке острого пиелонефрита, когда путем катетеризации лоханки не удается восстановить отток мочи n n Хирургическое лечение проводят в любые сроки беременности, операции щадящие: пиело- или уретеролитотомию, нефропиелостомию n При восстановлении функции почки после хирургического лечения беременность сохраняют

Беременность противопоказана 1. 2. 3. 4. 5. 6. 7. 8. 9. Пиелонефрит и почечная недостаточность. Острый гломерулонефрит. Гипертоническая и смешанная формы хронического гломерулонефрита. Гломерулонефрит с азотемией и почечной недостаточностью. Отсутствие эффекта от комбинированного лечения и развитие почечной недостаточности при мочекаменной болезни. Поражение единственной почки. Почечная недостаточность при различных заболеваниях. Стойкая гипертензия. Азотемия.
Лекция 13 эндокр и почки.ppt