Лекция 2 СПИРОХЕТОЗЫ, РИККЕТСИОЗЫ Эл.курс ppt.ppt
- Количество слайдов: 114

Элективный курс Лекция 2 Возбудители сифилиса, возвратного тифа и лептоспироза Кафедра микробиологии, вирусологии и иммунологии И. о. доцента Умуралиева А. М.

• Сифилис (французская болезнь, люис) – антропонозная венерическая инфекция (БППП), протекающая циклически и характеризующаяся специфическими поражениями организма и полисистемностью проявлений Lues venerae (лат. ) – бляшка, половая чума 2

• Возбудителя сифилиса - бледную трепонему - открыли в 1905 г. Schaudinn и Hoffmann. По классификации Bergey, она относится к порядку Spirochaetales, семейству Treponemaceae, роду Treponema Schaudinn (син. : Spirochaeta Pallidum). 3

Морфология: trepo - поворачивать nemo – нить pallidum – бледный • Форма: спирали с 8 -14 равномерными завитками → L-формы • Размер: 7 -14 мкм • Подвижные • Грам 4

1) Окрашивают: по Романовскому- Гимзе→ бледно-розовый цвет серебрением 2) по Морозову 3) способ по Бурри (тушь) 4) темнопольная микроскопия (нативный мазок) 5

6
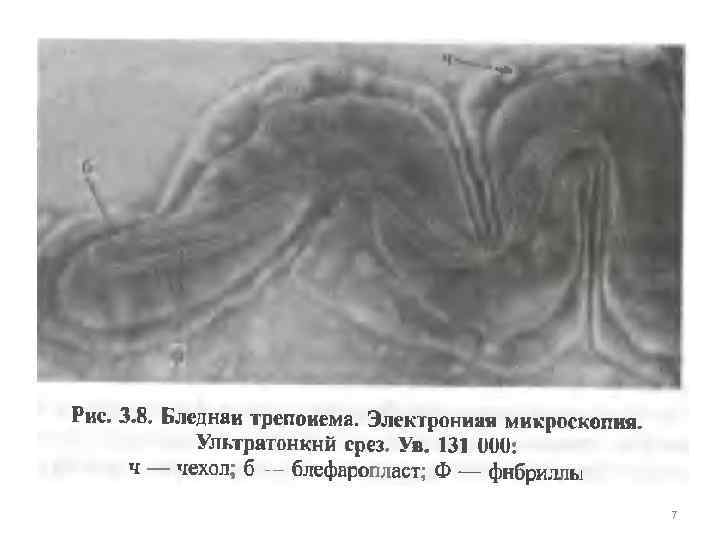
7
8

9

• • Антигенная структура: полисахариды липиды белки Резистентность: малоустойчивы во внешней среде чувствительны к солям тяжелых металлов (висмут, мышьяк, ртуть), дезинфектантам погибают при 100°С устойчив при низкой температуре 10

Культуральные свойства: • тип дыхания: анаэробы • t° культивирования 35°С • питательные среды: - содержащие почечную или мозговую ткань (получают культуральный антиген) - яичко кролика (получают тканевой антиген) - ХАО куриного эмбриона 11

Источники инфекции: • больные люди • пути передачи инфекции: контактный - половой - бытовой трансмиссивный - инъекционный - гемотрансфузионный вертикальный 12

Патогенез: • инкубационный период 3 нед. – 3 мес. ранние формы • первичный – серонегативный 2 -4 нед. - серопозитивный 2 -4 нед. • вторичный длится 2 -3 года - свежий 1, 5 -2 мес. - скрытый неск. мес. – лет - рецидивный 13

поздние формы • третичный длится десятки лет - активный - скрытый • врожденный иммунитет: нестерильный 14

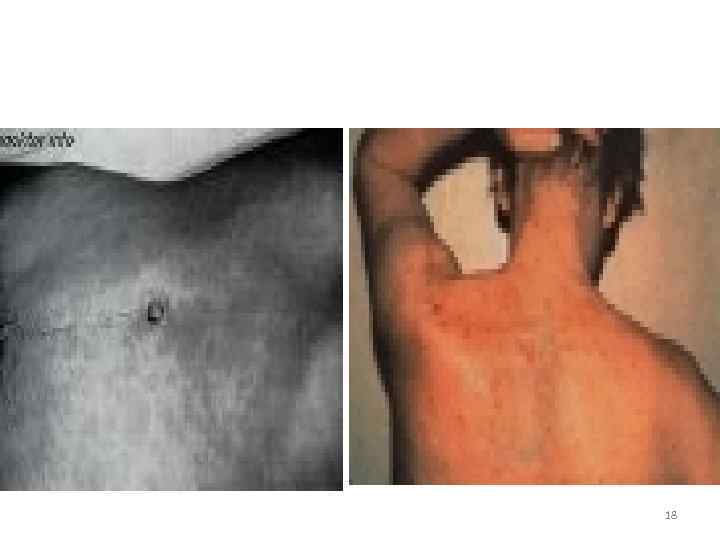
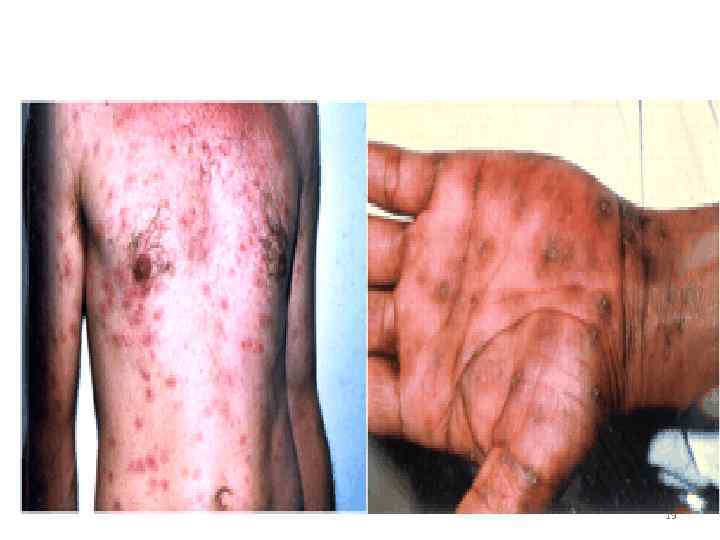
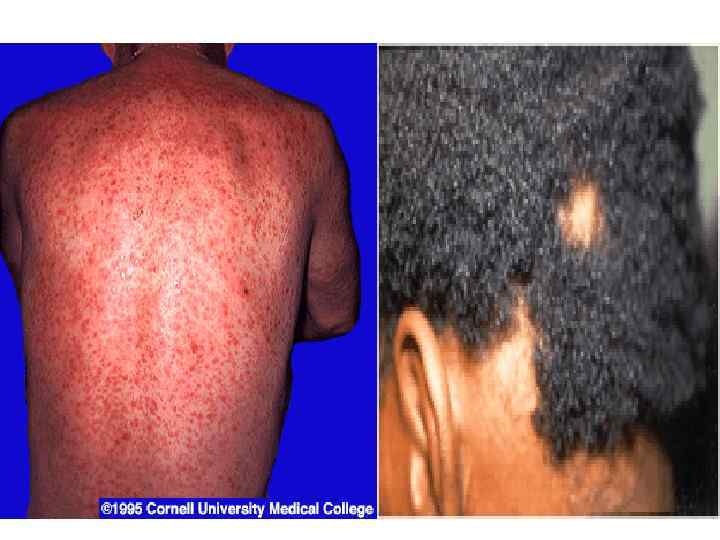
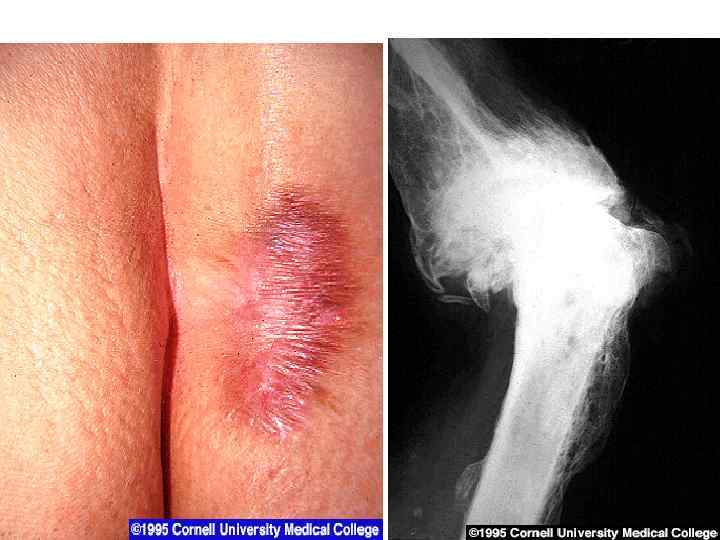
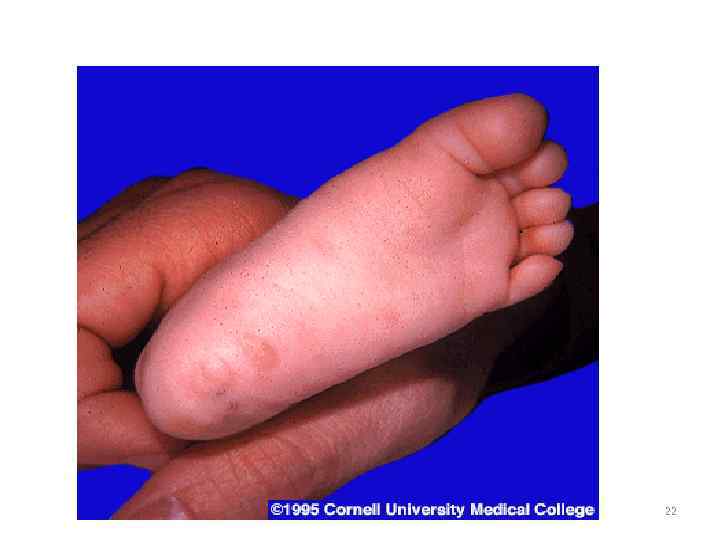
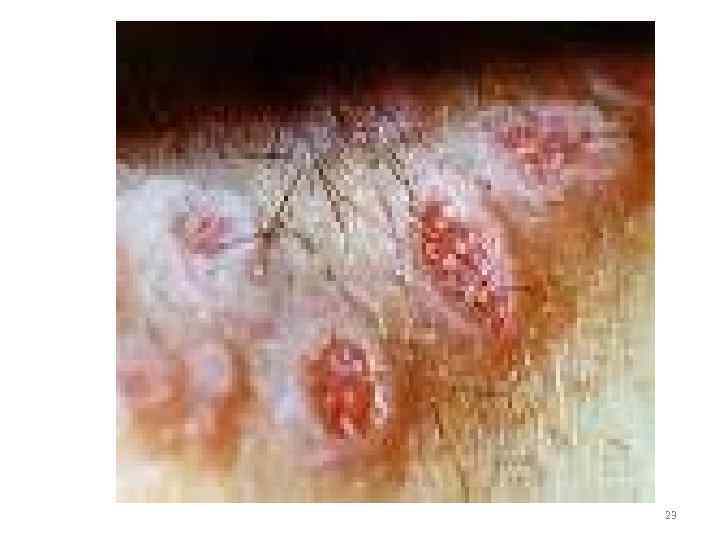
• Клинические проявления 1. Твердый шанкр на месте входных ворот инфекции (половые органы, любой участок кожи) 2. Увеличение регионарных лимфатических узлов 3. Появление сыпи (пятнистая, узловая, гнойничковая) 4. Появление грубых инфильтратов – ГУМН (лицо, нос, голень, внутр. органы и т. д. ) 5. Поражение ЦНС (паралич, спинная сухотка) 15
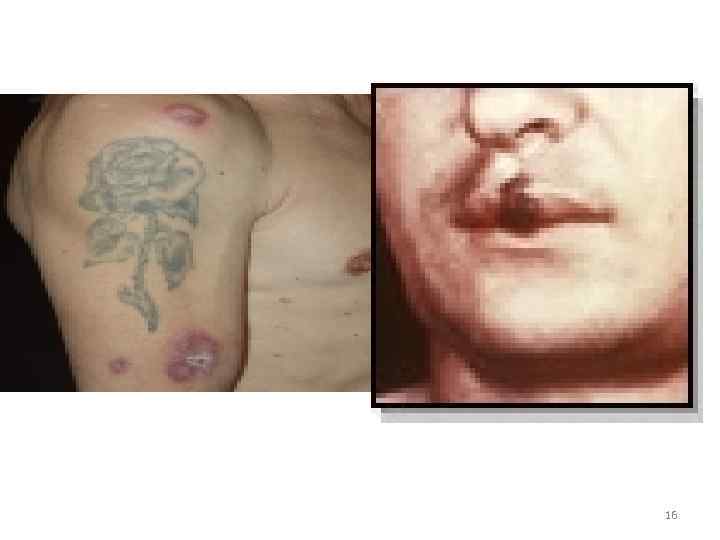
16
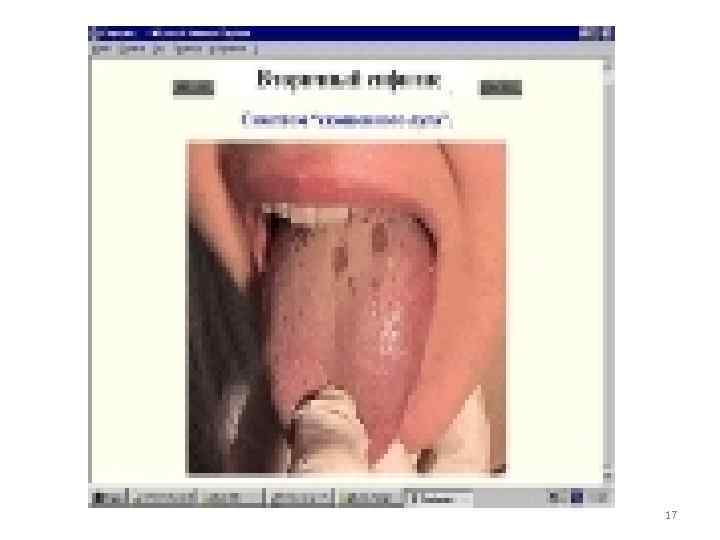
17
18
19
20
21
22
23

• Лабораторная диагностика: • Материал: отделяемое твердого шанкра, соскобы с элементов высыпаний, чешуйки, сыворотка крови, с. м. ж. , внутрисуставная жидкость 24

• Методы: • Ускоренный РИФ • РИБТ (реакция иммобилизации бледных трепонем) • Микроскопический • Серологический р. ориентировочные - RW, микропреципитации р. для окончательного подтверждения диагноза – РИФ, ИФА, РИБТ, ПЦР 25

Антигены для серологических реакций • специфический – ультраозвученный • неспецифический – кардиолипиновый 26

• Лечение: антибиотики, пенициллин, бициллин, цефалоспарин. При непереносимости антибиотиков - препараты висмута, мышьяка • Профилактика: индивидуальные средства защиты 27

• Профилактика. Избегать случайных половых связей. Больной ставится на учет 5 и более лет. • Уголовное наказание за заражение венерическими болезнями. Кожновенерологический пункт, применение презервативов 28

• Возвратный тиф (лат. typhus recurrens) — собирательное название, объединяющее эпидемический (переносчик возбудителя — вошь) и эндемический (переносчик возбудителя — клещ) спирохетозы, протекающие с чередованием приступов лихорадки и периодов нормальной температуры тела. 29

Возвратный тиф • Эпидемический Borrelia recurrentis • Эндемический (клещевой боррелиоз) Borrelia persica hispanica caucasica armenica latyshevi sogdiana и др. более 20 видов 30

• Возвратный тиф – инфекционное заболевание с трансмиссивным путем передачи, характеризующееся развитием интоксикации, лихорадкой, высыпаниями на теле, волнообразным течением 31

• Возбудители возвратного тифа относятся к спирохетам рода Borrelia, в частности, один из наиболее распространённых возбудителей тифа эпидемического — бореллия Обермейера Borellia Obermeieri, открытая в 1868 году Отто Обермейером. 32

• Клещевой возвратный тиф является облигатно-трансмиссивным заболеванием. Переносится клещами семейства Argasidae, такими как Ornitodorus papillares (поселковый клещ), Argas persicus (персидский клещ). 33

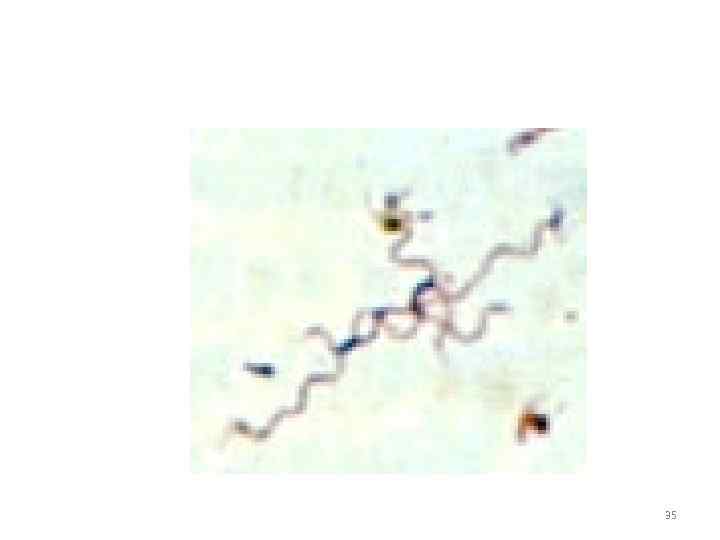
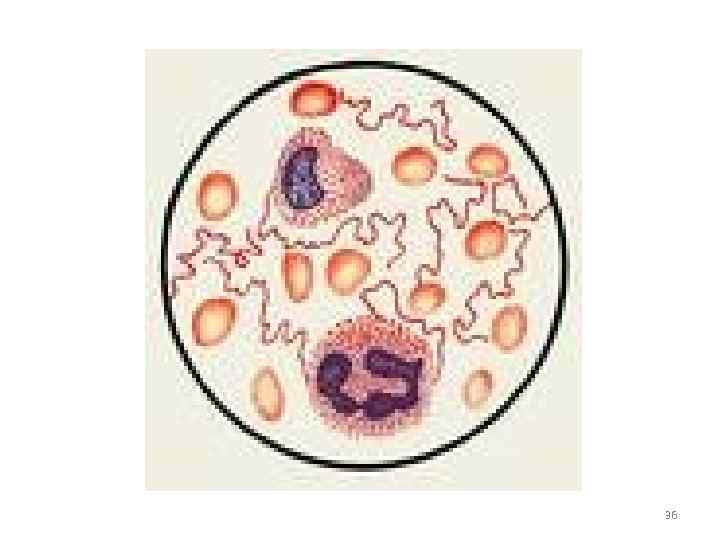
Морфология: • Форма извитая, 3 -8 крупных завитков, концы заостренные • Размер 8 -18 мкм • Подвижные 34
35
36
37
38

Культуральные свойства: • Тип дыхания – анаэробный • Питательные среды - культура ткани - куриный эмбрион - асцит среда - сывороточная 39

Источник инфекции: • эпидемического возвратного тифа – больной человек • эндемического возвратного тифа – мышевидные грызуны Путь передачи - трансмиссивный • эпидемического возвратного тифа – платяная, головная вошь • эндемического возвратного тифа - клещ 40

41

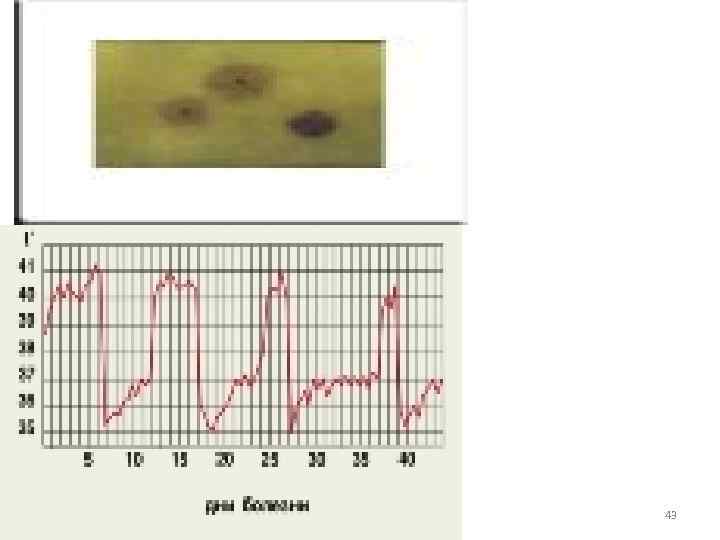
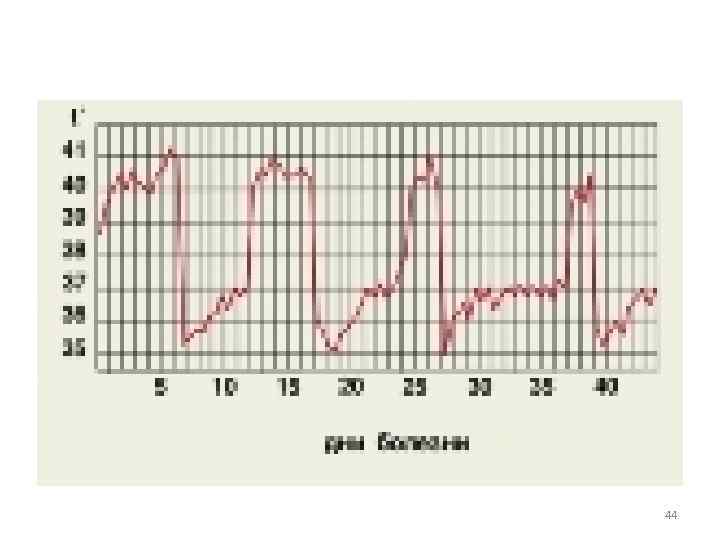
• Патогенез: инкубационный период 3 -4 дней поражаются - макрофагальная система → кровь ↑эндотоксин → интоксикация, лихорадка t° 40°, сыпь, инфаркты во внутренних органах, инсульт головного мозга • Течение волнообразное • Иммунитет непродолжительный 42
43
44
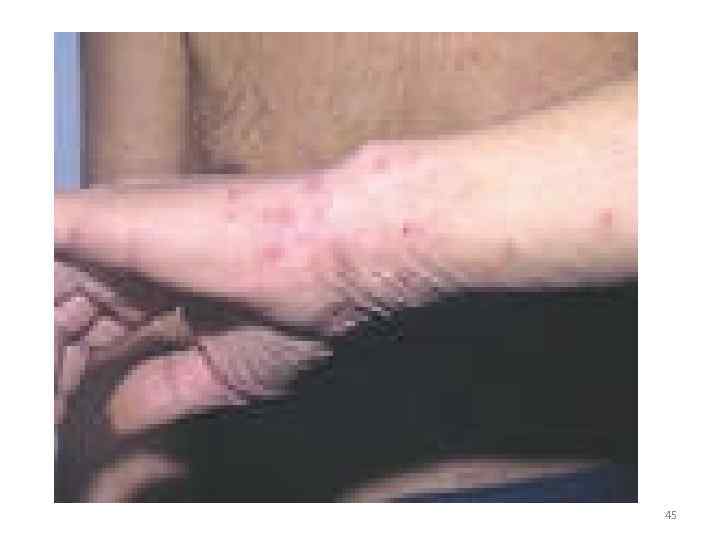
45

Лабораторная диагностика: • Материал – периферическая кровь, сыворотка крови • Методы: - микроскопический - культивирование - биологический - серологический 46

• Для лечения эпидемического возвратного тифа используют антибиотики (пенициллин, левомицетин, хлортетрациклин) и мышьяковистые препараты (новарселон). • При лечении клещевого тифа используются антибиотики тетрациклинового ряда, левомицетин, ампициллин. 47

• Антибиотикотерапия тетрациклином, эритромицином или доксициклином излечивает заболевание. Препараты обычно принимают внутрь, но их можно вводить внутривенно, если тяжелая рвота делает прием внутрь неэффективным. 48

Лептоспиры (род Leptospira) • Лептоспиры являются возбудителями зоонозной бактериальной инфекции, характеризующейся волнообразной лихорадкой, интоксикацией, поражением капилляров печени, почек, ЦНС. • Возбудитель L. interrhogans относится к семейству Leptospiraceae, род Leptospira и включает более 200 сероваров. 49

• Морфология. Лептоспиры представляют собой тонкие спирохеты размером 0, 07÷ 0, 15 х6÷ 24 мкм, с изогнутыми концами. Двигательный аппарат представлен идущим от каждого полюса клетки по одной фибрилле. Число завитков 20 -40. 50

• Слабо окрашиваются анилиновыми красителями, поэтому трудно различимы на препаратах, окрашенных по Граму и Романовского. Гимзе. Легко различимы при микроскопии в темном поле и фазовоконтрасте. 51

52

Культуральные и биохимические свойства • Аэробы. Источником углерода и энергии служат липиды (жирные кислоты и жирные спирты с 15 или более атомами углерода). Каталаза и оксидазаположительны. Культивируются на питательных средах, содержащих сыворотку или сывороточный альбумин, при температуре 28 -30°С. 53

• Особенность роста на жидкой питательной среде – отсутствие помутнения. Делятся поперечным делением. Растут медленно. Цист не образуют. 54

• Антигенная структура. Имеют сложную антигенную структуру. Содержат общеродовой антиген белковой природы, выявляемый в РСК, а также вариантспецифический поверхностный антиген липополисахаридной природы, выявляемый в реакции агглютинации. 55

• Таксономическим критерием для лептоспир служит антигенный состав. Основным аксоном является серовар. Серовары объединены в серогруппы (насчитывается более 25 серогрупп). 56

Распространение в природе. • Лептоспиры широко распространенны в природе. Среди них встречаются свободноживущие в почве и водоемах виды. Патогенным для человека и животных является вид L. interrhogans, вызывающий лепоспироз. 57

• Резистентность. L. interrhogans чувствительна к высыханию, нагреванию, низким значениям р. Н, дезинфицирующим веществам. При нагревании до 56°С погибает в течение 25 -30 мин. Кипячение убивает микроб мгновенно. В водоемах сохраняется до 30 дней, во влажных и щелочных почвах – до 280 дней на пищевых продуктах. 58

• Эпидемиология. Лептоспироз относится к природно-очаговым зоонозам, с преимущественно фекально-оральным механизмом передачи возбудителя. Основным резервуаром и источником инфекции служат домовые и полевые грызуны, дополнительными – домашние животные (крупный рогатый скот, свиньи, собаки. 59

• У диких животных инфекция имеет хроническое течение без клинических проявлений, при этом возбудитель выделяется с мочой, загрязняя водоемы и почву. Каждый из сероваров циркулирует в популяции определенного вида животного и является самостоятельным возбудителем заболевания. 60

• Восприимчивость людей к лептоспирозу высокая, но больной человек, хотя и выделяет лептоспиры в окружающую среду, не имеет практического значения и распространении заболевания. Основные пути передачи: водный, алиментарный, контактный. Заболевание чаще регистрируется в летне-осенний период. 61

• Факторы патогенности. Некоторые серовары L. interrhogans характеризуются гемолитической и липазной активностью, продуцируют плазмокоагулазу, фибринолизин, цитотоксины. • Патогенез и клиника заболевания. Лептоспироз – острая инфекционная болезнь, которая вызывается различными сероварами L. interrhogans 62

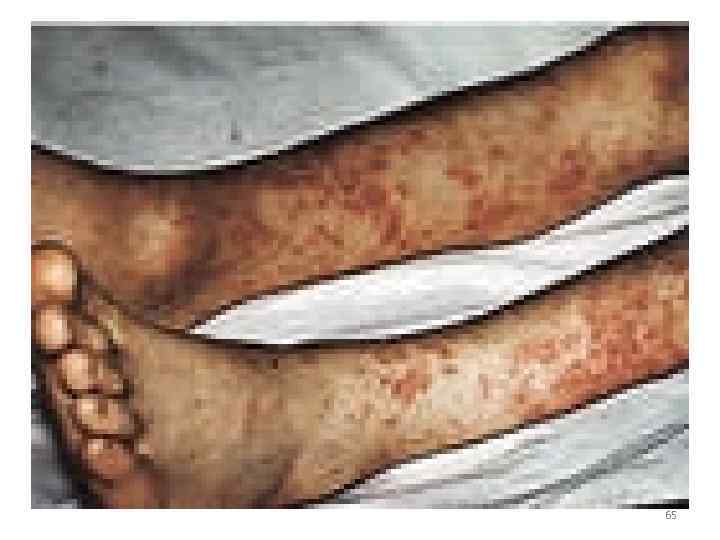
• Инкубационный период составляет 710 дней. Входные ворота – слизистые оболочки пищеварительного тракта, поврежденная кожа. Проникнув в организм, микроб с кровью разносится к органам ретикулоэндотелиальной системы (печень, почки), где размножается и вторично поступает в кровь, что совпадает с началом болезни. 63

• Возбудитель поражает капилляры печени, почек, ЦНС, что приводит к развитию гемморагий в этих органах. Болезнь протекает остро, с явлениями волнообразной лихорадки, интоксикации, с желтухой, развитием почечной недостаточности, асептического менингита. Летальность колеблется от 3 до 25 -40% 64
65

• Иммунитет. Перенесенная болезнь оставляет стойкий, преимущественно гуморальный, серовароспецифический иммунитет. 66

• Микробиологическая диагностика. Материалом для исследования служат кровь, спинномозговая жидкость, моча, сыворотка крови в зависимости от стадии заболевания. Для диагностики используют бактериоскопический (обнаружение лептоспир в темнопольном микроскопе), бактериологический и серологические методы (РА, РСК), а также применяют ПЦР. Биопробу на кроликах-сосунках. 67

• Профилактика и лечение. Специфическая профилактика проводится вакцинацией по эпидемическим показаниям убитой нагреванием, корпускулярной вакциной, содержащей 4 основных серогруппы возбудителя. Для лечения используют антибиотики (пенициллин, тетрациклин) в сочетании с лептоспирозным гетерологичным иммуноглобулином, получаемым из крови иммунизированных волов. 68

Под понятием риккетсиозы объединяется группа трансмиссивных остролихорадочных заболеваний, вызываемых своеобразными микроорганизмами – риккетсиями. Риккетсии– прокариотические, полиморфные внутриклеточные паразиты. Согласно определителю бактерий Берджи семейство Rickettsiaceae относится к группе 9 и включает 3 патогенных для человека рода Rickettsia, Coxiella, Rochalimae.

Семейство Riсkettsiaсае • Риккетсии – особая группа прокариотических микроорганизмов Морфология: • полиморфны по Здродовскому а) кокковидные (могут образовывать диплоформы) мелкие зернистые 0, 5 мкм b) палочковидные двузернистые 1, 5 мкм с) удлиненные (изогнутые) двузернистые 4 мкм d) нитевидные (мицелиальные) многозернистые 40 мкм 70

• Грам • кислотоустойчивые – окрашивают по Здродовскому • располагаются внутриклеточно – в цитоплазме, в ядре – включения тельца Музера • фагоцитоз незавершенный (фосфолипаза разрушает фагосомальную оболочку) 71

Культивирование: • аэробы • t° 32 -35° С • в желточном мешке куриного эмбриона • в культуре клеток → 7 -12 дней • на лабораторных животных • в организме переносчиков 72

Резистентность: сохраняются • в высушенном состоянии до 3 лет • в организме переносчиков пожизненно • чувствительны к тетрациклинам 73

Риккетсиозы: 1. Группа вшиво-блошинного сыпного тифа • эпидемический сыпной тиф → R. prowazekii (антропоноз) • эндемический сыпной тиф → R. typhi 2. Группа клещевых пятнистых лихорадок • марсельская лихорадка → R. conori • североазиатский риккетсиоз → R. sibirica • везикулярный риккетсиоз → R. akari 3. Пятнистая лихорадка скалистых гор – R. ricketsi 74

4. Группа краснотелково-клещевой лихорадки цуцугамуши → R. tsutsugamushi 5. Группа лихорадки Ку • Q лихорадка → Coxiella burneti 6. Группа пароксизмальных риккетсиозов • волынская 5 -дневная (окопная) лихорадка (антропоноз) → Rochalimeae quintana 75
76

• Сыпной тиф (Typhus exanthematicus) – инфекционная болезнь, вызываемая Rickettsia prowazeki, сопровождающаяся лихорадкой, специфической сыпью, поражением ЦНС и кровеносных сосудов. Антропоноз. 77

Эпидемический сыпной тиф Источник: больной человек Переносчик: платяная, головная вошь Путь передачи: трансмиссивный - контактный Патогенез: инкубационный период 7 -14 дней 78

• риккетсии размножаются в эндотелии сосудов -васкулит→кровь→тромбы в сосудах кожи, внутренних органов; внутрисосудистое свертывание крови, ↓ АД, шок, в ЦНС → гранулемы (на 1 см 2 – неск. тыс. ), параличи сфинктеров, интоксикация 79

80

81
82

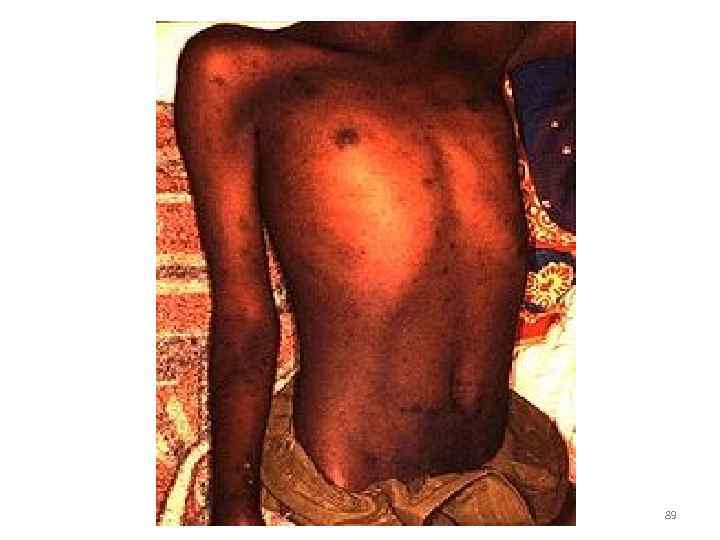
• Лимфоаденит • Лихорадка 40°С • Розеолезно-папулезно-петехиальная сыпь на теле; петехии на мягком нёбе, языке – энантема Розенберга; сд. кроличьих глаз → кровоизлияния в склеры 83

Смертность 10 -60% • Иммунитет после перенесенной инфекции стойкий • При приеме антибиотиков, иммунодепрессантов у 15% лиц → б. Брилля-Цинссера – эндогенный рецидив 84

• Воротами инфекции являются мелкие повреждения кожи (чаще расчесы), уже через 5— 15 мин риккетсий проникают в кровь. Размножение риккетсий происходит внутриклеточно в эндотелии сосудов. Это приводит к набуханию и десквамации эндотелиальных клеток. Попавшие в ток крови клетки разрушаются, высвобождающиеся при этом риккетсий поражают новые эндотелиальные клетки 85

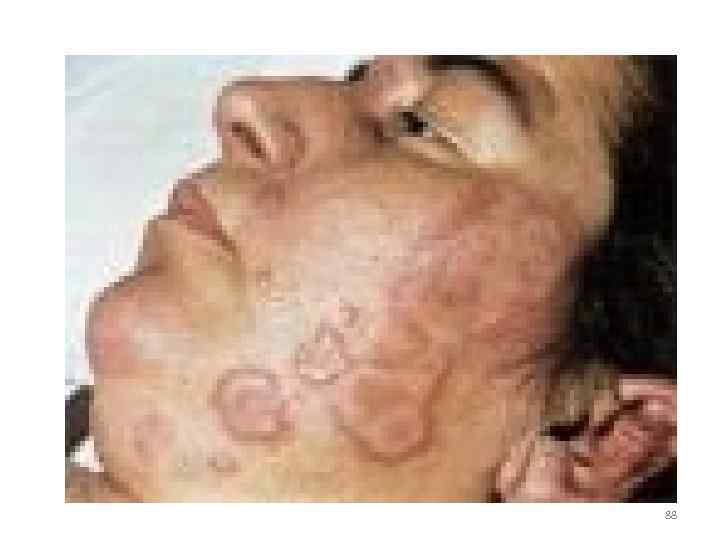
• Укус инфицированной вши непосредственно не приводит к заболеванию; заражение происходит при расчесывании, т. е. втирании в место укуса выделений кишечника вши, богатых риккетсиями. Инкубационный период при сыпном тифе продолжается 10– 14 дней. Начало болезни внезапное и характеризуется ознобом, лихорадкой, упорной головной болью, болью в спине. Через несколько дней на коже, сначала в области живота 86

• Появляется пятнистая розовая сыпь. Сознание больного заторможено (вплоть до комы), больные дезориентированы во времени и пространстве, речь их тороплива и бессвязна. Температура постоянно повышена до 40° C и резко снижается примерно через две недели. Во время тяжелых эпидемий до половины заболевших могут погибнуть. Лабораторные тесты (реакция связывания комплемента и реакция Вейля – Феликса) становятся положительными на второй неделе заболевания. 87
88
89

• Лабораторная диагностика сыпного тифа— бактериологический метод не применяется в связи с его трудностями. Ведущая роль принадлежит серологическим методам исследования. • Чувствительными серологическими реакииями со специфическим риккетсиозным антигеном являются: • • реакция агглютинации риккетсии (РАР); • • реакция связывания комплемента (РСК); • • реакция непрямой гемагглютинации (РНГА). 90

Лабораторная диагностика: Материал: кровь из вены, сгустки крови, парные сыворотки, трупы, вши Методы • РИФ • Микроскопия • Культивирование • Серологический метод (в спец. лаборатории ООИ) РА | с риккетсиозным РСК | диагностикумом РНГА | Провачека 91

• дифференциация * от б. Брилля-Цинссерра р. Манчини радиальной иммунодиффузии с антииммуноглобулиновыми сыворотками * от эндемического сыпного тифа ■ заражением в оболочки яичек самцов морских свинок → скротальный феномен ■ РН токсина антитоксином на мышах 92

• Отличие эпидемиологического сыпного тифа от болезни Бриля-Цинсера: • Отсутствие вшей • Нет достоверного источника инфекции • Относительная трудность выделения риккетсий • Антитела появляются в ранние сроки болезни и высоких титрах • В анамнезе перенесенный сыпной тиф • Клиника протекает легче 93

Лечение: антибиотики – тетрациклин, левомицетин, эритромицин Профилактика: • борьба с педикулезом -дезинсекция • по эпид. показаниям ЖКСВ-Е химическая живая комбинированная сыпнотифозная вакцина (очищенный поверхностный антиген R. prowazekii авирулентный штамм Е) 94

1) Эндемический (крысиный) сыпной тиф • Это спорадическая доброкачественная острая инфекционная болезнь, возбудитель которой передается через блох, а также через крыс и мышей. 2) Эндемическим называется потому, что заболеваемость бывает там, где обилие грызунов. Это портовые города Северной и Южной Америки, Средиземноморье, Черное, Балтийское море, стран ЮВА, Африки и Австралии 95

• Размножается в цитоплазме клеток Грам-. Культивируются в желточном мешке куриного эмбриона. Чувствительны крысы и морские свинки (развивается генерализованный периорхит). • Эпидемиология. Источники инфекции – крысы и мыши, переносчики – блохи. Риск заражения у портовых рабочих, работников пищевых складов, продавцы пищевых продуктов, городские жители. 96

• Пути передачи. 1) трансмиссивный (блохи) 2) алиментарный (зараженные фекалиями пищевые продукты 3) ингаляционный – вдыхание возбудителей. Возбудители сохраняются до 4 мес. в моче и фекалиях блох, крыс и мышей 97

• Патогенез. Более доброкачественное течение, поражение капилляров, прекапилляров, артериол с развитием тромбоваскулита, папулезной сыпи. • Симптомы интоксикации, в тяжелых случаях бред, эйфория, бессоница. 98

• Лабораторная диагностика. 1) РСК с риккетсиями R. typhi положительная начиная с 6 -го дня заболевания (диагн. титр 1: 160) 2) РАР 3) Биопроба на крысах, морских свинках – пунктат из яичек окрашивают по Здродовскому 99

• Лечение • Хлортетрациклин, метациклин, морфоциклин. • Спец. профилактики - нет 100

Ку-лихорадка — природно-очаговая инфекция с разнообразными механизмами заражения, вызываемая риккетсией Coxiella burnetti с резервуарами возбудителей в природных очагах (гамазовые и аргасовые клещи). Это мелкие, кокковидные, палочковидные формы. Мельчайшие формы возбудителя проходят через ультрафильтрацию. 101

Ку-лихорадка Query – неясный, неопределенный • Возбудитель: Coxiella burnetii • Форма: полиморфные → L-формы • Размер: 0, 2 -4 мкм • Расположение: внутриклеточно, выходят из фагосом в цитоплазму 102

Антигенная структура: • растворимый • корпускулярный обладает сенсибилизирующими свойства → гранулемы, васкулит используется для аллергической пробы 103

Резистентность: • устойчивы во внешней среде – 30 сут. • в фекалиях клещей, высохшей крови, моче – 6 мес. • в замороженных, засоленных продуктах, водопроводной воде до 4 -6 мес. • погибают при кипячении 104

Источники инфекции: грызуны, дикие и домашние животные, птицы ↓ выделяют возбудителей с мочой, испражнениями, молоком, плацентой Пути передачи инфекции: • алиментарный • трансмиссивный-контактный → втирание фекалий клещей • контактный • аэрогенный 105

Патогенез: Инкубационный период 7 -28 сут. Входные ворота – кожа, слизистые → лимфа → кровь – риккетсиемия → гистоциты, макрофаги – незавершенный фагоцитоз, ГЧЗТ→ кровь (бактерицидные вещества) → токсинемия 106

Клинические формы: • Пневмоническая • Гриппозная • Менингоэнцефалическая При недостаточной напряженности иммунитета → хроническое течение 107
108
109

110

Лабораторная диагностика: Материал: кровь, сыворотка крови Методы: • микроскопия • культивирование – в желточном мешке куриного эмбриона - на морских свинках • аллергическая проба • серологические исследования: РАР, РСК 111

Лабораторная диагностика: 1. Экспериментальный метод – заражение морских свинок, крыс; заражение желтушного мешка куриного эмбриона 2. Аллергическая проба с антигеном из риккетсий Бернета 112

• Серологическая диагностика — наиболее проста, доступна и не менее надежна. Обычно применяют реакцию связывания комплемента и реакцию агглютинации. 113

Лечение: антибиотики – тетрациклин, левомицетин Профилактика: • санитарно-ветеринарный надзор за животными • дератизация • дезинсекция • по эпид. показаниям – вакцина М 44 живая авирулентная (людям и животным) 114
Лекция 2 СПИРОХЕТОЗЫ, РИККЕТСИОЗЫ Эл.курс ppt.ppt