ЭКТОПИЧЕСКАЯ БЕРЕМЕННОСТЬ.ppt
- Количество слайдов: 75

ЭКТОПИЧЕСКАЯ БЕРЕМЕННОСТЬ

Беременность при которой оплодотворенное яйцо имплантируется и развивается вне полости матки, называется внематочной, или эктопической. Внематочная беременность - имплантация оплодотворённого яйца вне полости матки. l Около 1% всех беременностей – внематочные. Больные с внематочной беременностью составляют 1, 3 -6% от общего числа стационарных больных (Василевская Л. Н. и др. , 2002). l В последние годы отмечается увеличение частоты случаев эктопической беременности, что связывают, прежде всего, с ростом числа воспалительных заболеваний внутренних половых органов; увеличением уровня абортов; увеличение числа женщин, применяющих внутриматочные средства контрацепции и др. l

По данным Г. М. Савельевой с соавт, (2009) в РФ прослеживается тенденция к увеличению числа случаев внематочной беременности более чем в 2 раза по сравнению с 70 -ми годами. l В конце 19 века летальность при внематочной беременности составляла около 5%, в 50 -е годы 0, 17%, в 70 -е годы – 0, 35%. В настоящее время она составляет 0, 01 -0, 07%. l В России в 2006 г. выполнено 45 673 операции по поводу внематочной беременности. За 10 лет от внематочной беременности умерло 243 женщины. В России эта патология занимает 5– 6 -е место в ряду причин материнской смертности. l

Факторы риска внематочной беременности Группа Факторы риска Анатомические (связанные с нарушениями транспортной функции маточных труб) воспаление маточных труб; инактивация (стерилизация) маточных труб; использование внутриматочной контрацепции; операции на маточных трубах, в том числе оперативное лечение трубной беременности в анамнезе; антенатальное воздействие диэтилстильбэстрола Гормональные индукция овуляции; экстракорпоральное оплодотворение; задержка овуляции; трансмиграция овоцита; Спорные эндометриоз; врожденные аномалии матки; дивертикулез труб; качество спермы; хромосомные нарушения.

1. Чаще всего к внематочной беременности приводят воспалительные процессы маточных труб. По данным, приводимым А. И. Мацуевым (1977) воспалительные изменения в беременных трубах отмечаются в 22, 3 -70, 4% случаев. l Наиболее важными патогенетическими механизмами являются нарушение проходимости маточных труб, нарушение их сократительной активности, связанные с воспалительными изменениями, нарушением гормональной функции яичников.

Важное значение в этом придают абортам, которые предшествуют внематочной беременности в 25 -85% случаев (Кальченко А. П. , 1992). В результате аборта могут возникать воспалительные изменения в трубах, в матке; нарушение функции яичников, а также возможна частичная облитерация просвета в интерстициальной части трубы. l Риск наступления внематочной беременности повышается после предшествующих операций на органах брюшной полости. Особенно это относится к аппендэктомии (Кулаков В. И. и др. , 1993). l

2. Определенное значение имеет нарушение развития маточных труб в антенатальном периоде. Углубленное исследование проведенное на кафедре акушерства и гинекологии ЛПМИ (СПб. ГПМУ) показало, что развитие плодов в условиях приближенных к оптимальным формируется физиологическая ассиметрия труб, при которой длина правой маточной трубы превышает левую не более чем на 5 мм; при неблагоприятном течении беременности формируется патологическая ассиметрия от 35 до 47 мм. l Превалирование длины правой маточной трубы над левой сохраняется и в репродуктивном периоде. Поэтому одной из возможных причин внематочной беременности можно считать ассиметрию маточных труб, и прежде всего патологическую (Н. В. Кобозева и др. , 1988). l

l Эти же авторы в подтверждение своей концепции приводят следующие данные. Так, при первичной трубной беременности в 63, 1% случаев не отмечается патологических изменений в трубе; у женщин же имевших в анамнезе маточные беременности, воспалительные процессы гениталий патологические изменения отсутствовали только в 9, 5% случаев.

3. Многие авторы связывают повышенный риск наступления внематочной беременности с широким применением ВМК. Так, риск наступления внематочной беременности при использовании ВМК в 3 раза выше, чем при гормональных. Внематочная беременность встречается в 9 -10 раз чаще, чем в популяции.

4. В. И. Кулаков с соавт. (1993) в обзорной статье «Некоторые современные аспекты проблемы внематочной беременности» приводят сведения о частоте эктопической беременности при реконструктивнопластичесих операциях на маточных трубах: сальпингоовариолизис– 5, 9– 6, 1%; фимбриопластика – 12%; неосальпингопластика – 25%.

5. В последние годы появились сообщения о возникновении внематочной беременности у 2% женщин, которым производили ЭКО. Это связывают с использованием индукторы овуляции (кломифен, хорионический гонадотропин, агонисты гонадолиберинов). 6. При приеме КОК повышается частота эктопической беременности до 2%, что вызвано изменением сократительной активности маточных труб.

7. Развитие беременности в трубе теоретически возможно при преждевременном проявлении нидационных свойств оплодотворенным яйцом. 8. Важное значение придают трансмиграции яйцеклетки и /или сперматозоидам. Возможен переход яйцеклетки через брюшную полость в маточную трубу, противоположную от овулировавшего яичника. Такой вариант получил название наружной миграции плодного яйца; и доказывается случаями, когда при операции обнаруживали желтое тело в противоположном трубной беременности яичнике (Левинсон Л. Л. , 1979).

Подобный феномен отмечается в 46% наблюдений (Стрижакова А. Н. и др. 2000). При запоздалой овуляции не происходит имплантации, вследствие неспособности к нидации плодного яйца. Во время менструации возможен его заброс в маточную трубу. Об этом свидетельствует тот факт, что размеры эмбрионов соответствовали срокам периовуляторного периода предпоследнего менструального цикла. l Поэтому можно согласиться с мнением В. И. Кулакова с соавт. (1993) о том, что причина внематочной беременности, как правила, является многофакторной. l

Патогенез. При эктопической беременности внедрение бластоцисты в эндосальпинкс завершается формированием плодовместилища из оболочек маточной трубы: слизистая оболочка покрывает плодное яйцо со стороны просвета трубы, образуя внутреннюю капсулу плодовместилища; мышечная и серозная оболочки – составляют его наружную капсулу. l В силу своих анатомических особенностей маточная труба лишь на первых этапах может выполнять роль плодовместилища. По мере его роста оно оказывается недостаточным. Ворсины хориона быстро прорастают и разрушают стенку маточной трубы. Таким образом «яйцо роет себе в стенке трубы не только гнездо, но и могилу» (R. Werth, 1904). l

l. В случаях локализации беременности в узкой (истмической, интерстициальной) части маточной трубы происходит разрыв стенки трубы и наружный разрыв плодовместилища. В результате этого возникает обильное кровотечение в брюшную полость из нарушенных веточек трубной ветви маточной артерии.

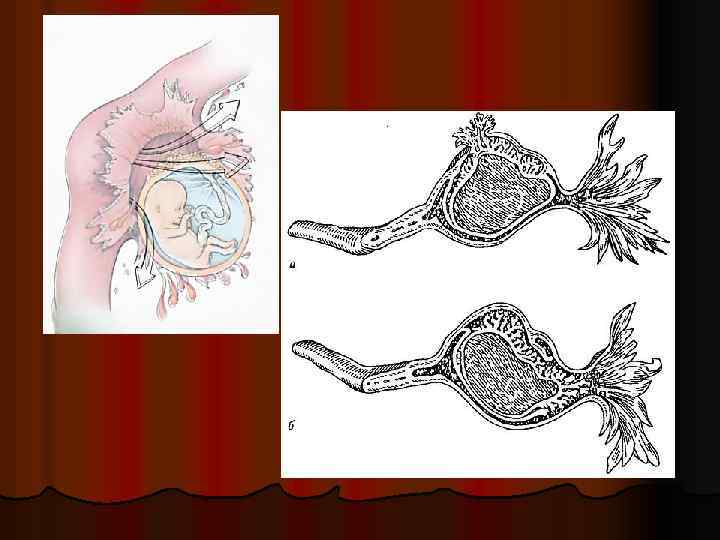
При локализации беременности в ампулярном или близко расположенном к нему истмическом отделах трубы происходит повреждение стенки трубы, обращенной в ее просвет – внутренний разрыв плодовместилища. В результате развивающегося кровоизлияния плодное яйцо отслаивается от стенки трубы и вместе со сгустками и жидкой кровью через ампулярное отверстие выходит в брюшную полость по типу трубного аборта (Петченко А. И. , 1965). l Кровотечение может быть небольшим (20 -30 мл) или умеренным составляя 100 -200 мл (Айламазян Э. К. , Рябцева И. Т. , 1992). l

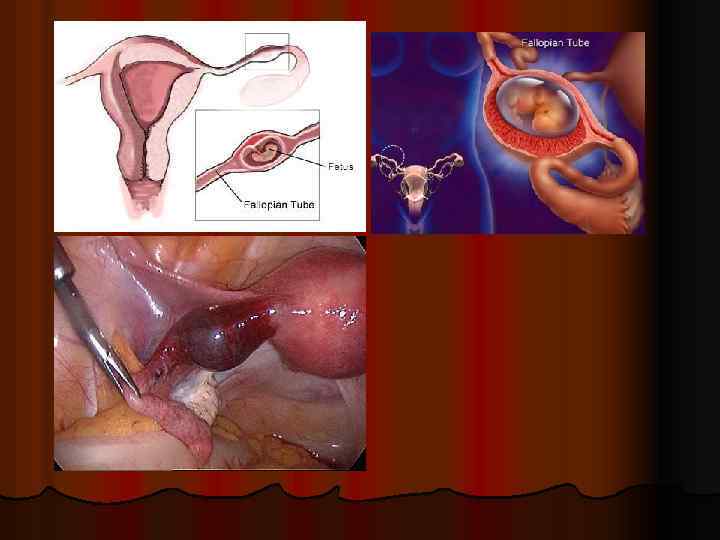
l Классификация. В зависимости от места прикрепления плодного яйца различают трубную, яичниковую, расположенную в рудиментарном роге матки и брюшную. l Как подчеркивал А. И. Серебров (1973): «На практике приходится встречаться главным образом с трубной беременностью, все же остальные разновидности встречаются очень редко, и распознавание их происходит обычно во время операции» . l Так, трубная беременность встречается в 9398, 5% случаев; в 34, 3 -84% она локализуется в ампулярном отделе трубы и в 15 -53, 1% - в истмическом (Мацуев А. И. , 1977).

l. К редким формам внематочной беременности относят интерстициальную, яичниковую, брюшную и в рудиментарном роге матки. Каждая из которых встречается не чаще чем в 1 -2% случаев. l По клиническому течению различают прогрессирующую и нарушенную формы.

КОД ПО МКБ-10 l 000. 0 — абдоминальная (брюшная) беременность; l 000. 1 — трубная беременность: l беременность в маточной трубе, l разрыв маточной трубы вследствие беременности. l 000. 2 — яичниковая беременность; l 000. 8 — другие формы внематочной беременности: l шеечная, l в роге матки, l интралигаменетарная. l 000. 9 неуточнённая.

l Клиника и диагностика эктопической беременности зависит от ряда факторов: локализации беременности, срока, от того прогрессирует или прерывается беременность, от характера прерывания (трубный аборт или разрыв маточной трубы).

l Прогрессирующая трубная беременность в ранние сроки по клиническому течению почти не отличается от развивающейся внутриматочной беременности. После 6 недельного срока можно заподозрить прогрессирующую внематочную беременность. По мнению Л. Л. Левинсона (1979) к таким признакам относятся: несоответствие размеров матки сроку беременности; сохранение грушевидной формы матки; отсутствие признака Гегара-Горвица; прогрессирующее односторонне увеличение придатков. При подозрении на внематочную беременность женщина должна быть госпитализирована.

Трубный аборт. Основными симптомами беременности, прерывающейся по типу трубного аборта является следующая триада: задержка менструации, боль в животе, кровянистые выделения из влагалища. l По данным С. А. Логинова (1984) из 118 женщин с трубной беременностью ни у одной больной не наблюдалось классической триады, характерной для внематочной беременности; субъективные признаки беременности выявлены лишь у 19, 5% больных. l
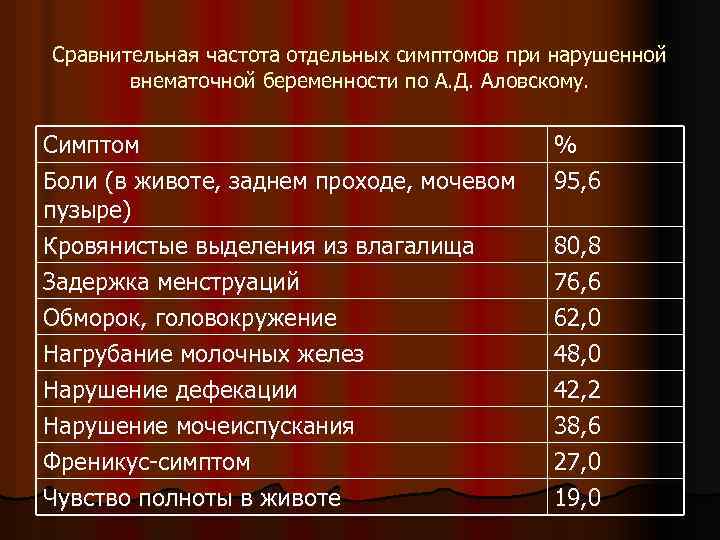
Сравнительная частота отдельных симптомов при нарушенной внематочной беременности по А. Д. Аловскому. Симптом Боли (в животе, заднем проходе, мочевом пузыре) Кровянистые выделения из влагалища Задержка менструаций Обморок, головокружение Нагрубание молочных желез Нарушение дефекации Нарушение мочеиспускания Френикус-симптом Чувство полноты в животе % 95, 6 80, 8 76, 6 62, 0 48, 0 42, 2 38, 6 27, 0 19, 0

l S. F. Dortman с соавт. , (1984) приводит близкие данные: боль – 95%, задержка месячных, кровянистые выделения из влагалища – 60 -80%, головокружение, обморок– 58%.

Как известно, плодное яйцо отслаивается от стенки трубы и за счет перистальтических движений выталкивается из просвета, что сопровождается периодическим попаданием небольших порций крови в брюшную полость. l Клинически это проявляется приступом болей в низу живота. Боль чаще возникает на фоне общего благополучия, локализуется в нижних отделах живота. Некоторые женщины связывают начало болей с актом дефекации. Боли могут быть не продолжительными, прерывистыми, успокаивающимися после кровотечения – «рвота труб» , а иногда более продолжительными (Бенедиктов И. И. , 1973). l

l Боль держится от нескольких минут до нескольких часов, может не иметь иррадиации или отдавать в задний проход, плечо, лопатку, ключицу; возможна боль в подреберье (Айламазян Э. К. , Рябцева И. Т. , 1992). По данным С. А. Логинова (1984) у 57, 8% женщин с внематочной беременностью боли в животе носили ноющий характер, у остальных были приступообразными; у 44% отмечалась иррадиация в прямую кишку и поясничную область.

Могут быть кратковременные обморочные состояния. Однако общее состояние женщины обычно остается вполне удовлетворительным, что часто затрудняет своевременную постановку диагноза, и представляет собой «главу диагностических ошибок» . l Передняя брюшная стенка обычно участвует в акте дыхания, перкуссия и пальпация ее слегка болезненны в одной из подвздошных областей, напряжение мышц живота обычно отсутствует. l

Характерным симптомом трубного аборта является появление из влагалища темнокоричневых по типу «кофейной гущи» , иногда дегтеобразных скудных кровянистых выделений. l Появление их связано с отторжением децидуальной оболочки матки и вскрытием при этом кровеносных сосудов, в то время как желтое тело беременности задерживает обратное развитие эндометрия. Изливающаяся в полость трубы кровь постепенно поступает в брюшную полость и стекает в прямокишечно-маточное углубление, где формируется заматочная гематома. l

l Гематома может быть и перитубарной, если кровь скапливается и свертывается непосредственно вокруг трубы. При гинекологическом исследовании отмечается цианоз и разрыхленность входа во влагалище, слизистой оболочки влагалища и шейки матки. Из цервикального канала выделяется кровь темно-коричневого цвета, в незначительном количестве. Наружный зев шейки матки закрыт.

l Отмечается некоторое размягчение и увеличение матки, не соответствующее сроку задержки менструации. Смещение матки болезненны. В области придатков матки обычно с одной стороны пальпируется опухолевидное образование, тестоватой консистенции, болезненное, ограниченно подвижное, контуры его нечеткие. Иногда определяется пульсация этого образования. Задний и соответствующий боковой своды могут быть уплощены или выпячены, за счет наличия в брюшной полости свободно излившейся крови.

l Следует учитывать, что степень выраженности клинической картины зависти от интенсивности внутреннего кровотечения. l При стертой клинической картине трубного аборта, диагностика трубного аборта затруднительна и требует динамического наблюдения с использованием дополнительных методов исследования.

l Разрыв маточной трубы. Клиническая картина определяется степенью внутреннего кровотечения. В типичных случаях у женщины неожиданно появляется острая боль в животе, резкая слабость, обморок, тошнота, рвота. Кожные покровы становятся бледными, губы – синюшными. Пульс учащается. Отмечается снижение АД. Тело покрывается холодным потом. Больная неподвижна из-за резких болей в животе. Боли иррадиируют в плечо и лопатку. Отмечается чувство давления на прямую кишку.

l Живот может быть несколько вздутым; напряжение мышц передней брюшной стенки отсутствует. Пальпация живота резко болезненна в нижних отделах, особенно на стороне поражения; здесь же выявляются положительный симптом Щеткина-Блюмберга. В отлогих местах перкуторно определяется притупление.

l В отношении данных, получаемых при влагалищном исследовании следует привести классическое описание, данное И. Л. Брауде (1959): «При внутреннем исследовании иногда неясно ощущается тестоватая резистентность со стороны бокового свода вследствие скопления сгустков крови вокруг маточной трубы или в прямокишечном углублении. Это же ощущение могут дать и каловые массы, скопившиеся в прямой или сигмовидной кишке. Только в редких случаях удается ясно определить увеличенную матку, которая при внематочной беременности сохраняет присущую ей грушевидную форму.

l Иногда рядом с маткой определяется беременная труба мягковатой консистенции. Влагалищное исследование, часто предпринимаемое с целью определить состояние матки и придатков, не дает ясной картины заболевания. В очень многих случаях разрыва плодовместилища исследование обнаруживает резкую болезненность заднего влагалищного свода; попытки приподнять шейку матки тоже вызывает сильную боль» .

l При определении внутреннего кровотечения следует учитывать ряд признаков: расширение зрачка глаза на стороне разрыва трубы (симптом Салмона); наличие боле в животе, отдающих в область плеча и лопатки на стороне разрыва трубы (симптом Элекера); выраженная болезненность, отмечаемая при перкуссии передней брюшной стенки (симптом Куленкампфа); боли при мочеиспускании – «крик мочевого пузыря» , наличие острой боли при давлении на задний свод влагалища – «крик дугласа» и т. д.

Из других симптомов в литературе упоминаются следующие. Так, Я. М. Ландау (1930) указывал на значительную болезненность при введении пальцев во влагалище. При осмотре с помощью зеркал отмечается бледность шейки матки. Банки (1925) указывал на появление болей при поднимании матки через задний свод. l Э. К. Айламазян и И. Т. Рябцева (1992) описывают следующий признак: «Заканчивая внутреннее исследование, нужно осторожно, но настойчиво сместить матку к лону: при наличии небольшого количества крови в прямокишечно-маточном пространстве натяжение крестцово-маточных связок вызывает резкую боль» . l
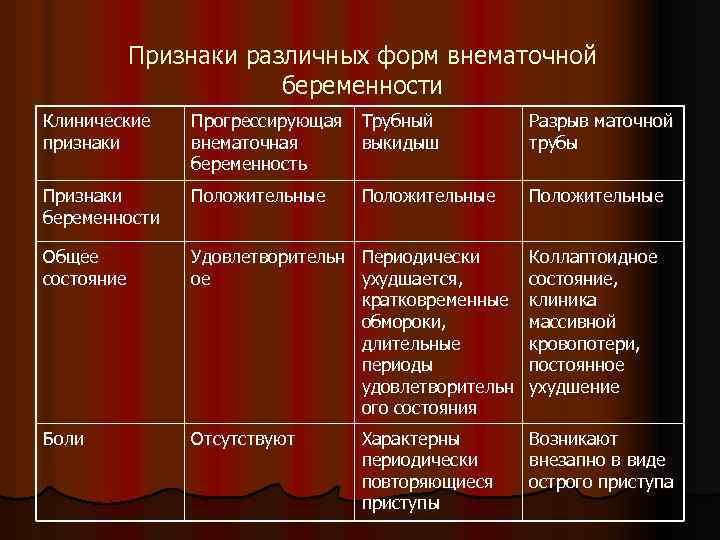
Признаки различных форм внематочной беременности Клинические признаки Прогрессирующая внематочная беременность Трубный выкидыш Разрыв маточной трубы Признаки беременности Положительные Общее состояние Удовлетворительн Периодически ое ухудшается, кратковременные обмороки, длительные периоды удовлетворительн ого состояния Коллаптоидное состояние, клиника массивной кровопотери, постоянное ухудшение Боли Отсутствуют Возникают внезапно в виде острого приступа Характерны периодически повторяющиеся приступы
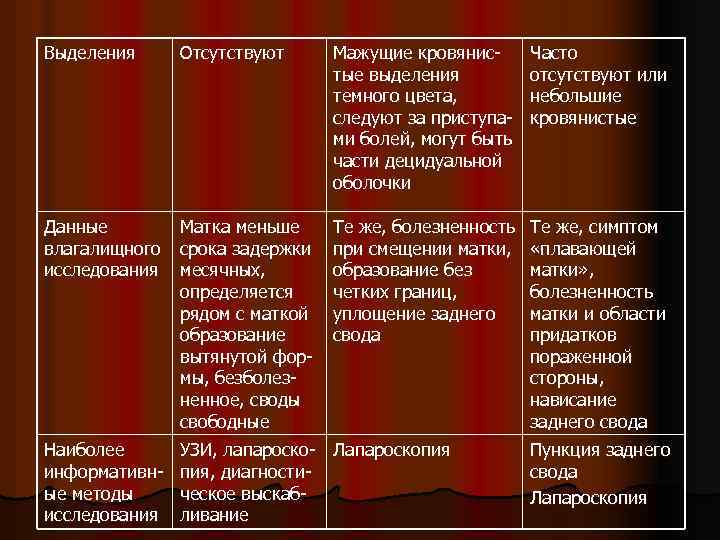
Выделения Отсутствуют Мажущие кровянистые выделения темного цвета, следуют за приступами болей, могут быть части децидуальной оболочки Часто отсутствуют или небольшие кровянистые Данные влагалищного исследования Матка меньше срока задержки месячных, определяется рядом с маткой образование вытянутой формы, безболезненное, своды свободные Те же, болезненность при смещении матки, образование без четких границ, уплощение заднего свода Те же, симптом «плавающей матки» , болезненность матки и области придатков пораженной стороны, нависание заднего свода Наиболее информативные методы исследования УЗИ, лапароско- Лапароскопия пия, диагностическое выскабливание Пункция заднего свода Лапароскопия

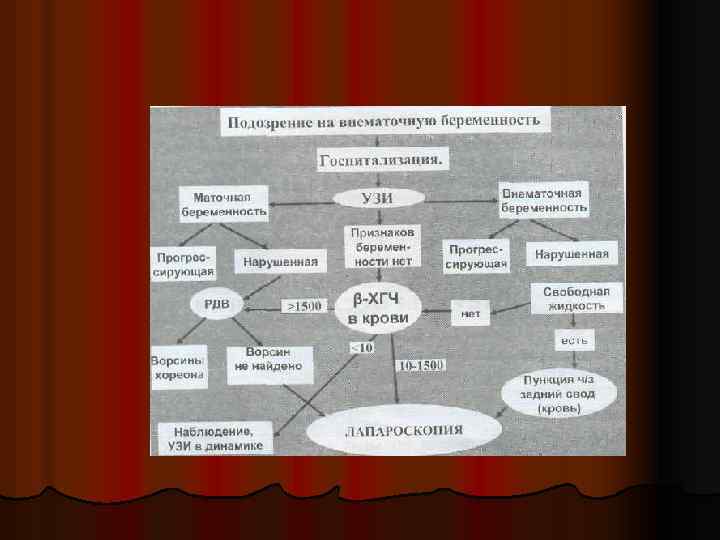
l Диагностика. С клинических позиций диагноз «эктопическая беременность» можно трактовать как наиболее легкий, так и наиболее сложный. И. И. Бенедиктов (1973) в своей книге «Ошибки в акушерской практике» писал: « …раз заподозрив внематочную беременность у женщины, надо всесторонне обследовать ее, даже хотя бы с одной целью – категорически исключить внематочную беременность. Лучше больше думать о внематочной беременности, когда ее нет, и очень худо не думать о ней, когда она есть» .

l l Поэтому, наряду с подробным сбором анамнеза и клиническим обследованием для постановки правильного диагноза необходимо использовать ряд дополнительных методов диагностики. Наиболее информативными и современными методами являются: l Определение в сыворотке крови или моче хорионического гонадотропина (ХГ) или его β–субъединицы ХГ(β-ХГ). l Ультразвуковое сканирование. l Лапароскопия.

l УЗИ – трансвагинальное ультразвуковое сканирование является первым и обязательным этапом в комплексе дополнительных диагностических мероприятий при подозрении на эктопическую беременность. Ультразвуковыми критериями эктопической беременности считаются: а) увеличение матки при отсутствии органических изменений миометрия; б) выявление в проекции придатков матки образований с негомогенной эхо-структурой; в) эктопически расположенное плодное яйцо с эмбрионом (с наличием сердцебиения или его отсутствием); г) обнаружение «свободной» жидкости в углублениях малого таза.
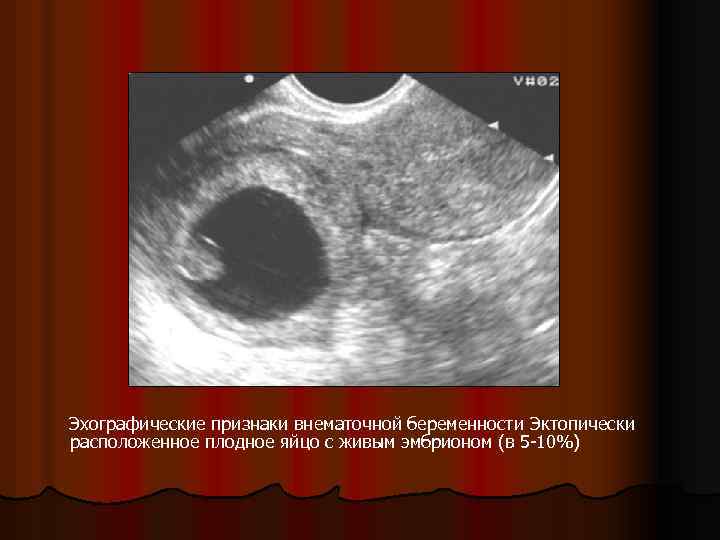
Эхографические признаки внематочной беременности Эктопически расположенное плодное яйцо с живым эмбрионом (в 5 -10%)
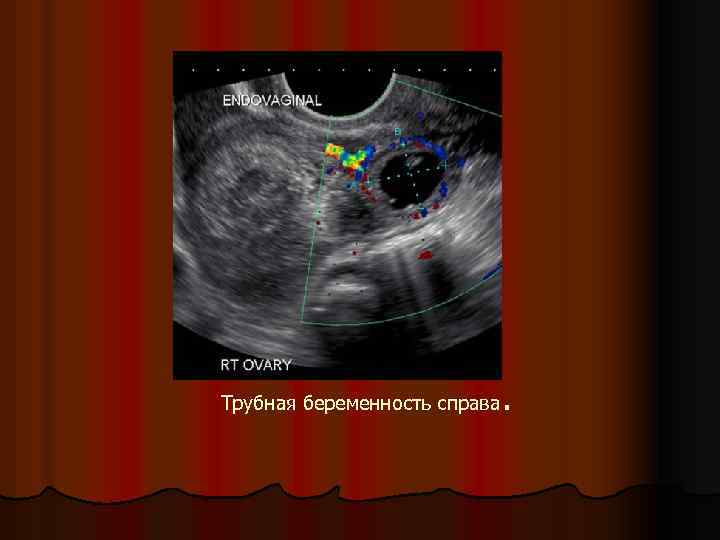
. Трубная беременность справа

Достоверность диагностики внематочной беременности с помощью данного метода достигает 90 -95% (Дуда И. В. с соавт. , 1999). l При УЗИ, проводимом с помощью трансвагинального датчика плодное яйцо визуализируется раньше, чем при использовании трансабдоминального датчика. l Прогрессирующая маточная беременность может быть диагностирована уже с 1, 5 -3 недельного срока (диаметр плодного яйца 4 мм). Сердечная деятельность эмбриона – после 3, 5 недельного срока (Гуриев Т. Д. , Сидорова И. С. , 2007). l Сочетание количественного определения ХГ и УЗИ является «золотым» стандартом предоперационной диагностики внематочной беременности (Новиков Е. И. с соавт. , 2001). l

l Определение хорионического гонадотропина. ХГ впервые появляется в крови беременной на 6 -7 сутки после зачатия, в моче на 8 сутки. ХГ – специфический гормон беременности, появляющийся в крови и моче только во время беременности и исчезающий после родов. Место синтеза гормона – синцитиотрофобласт.
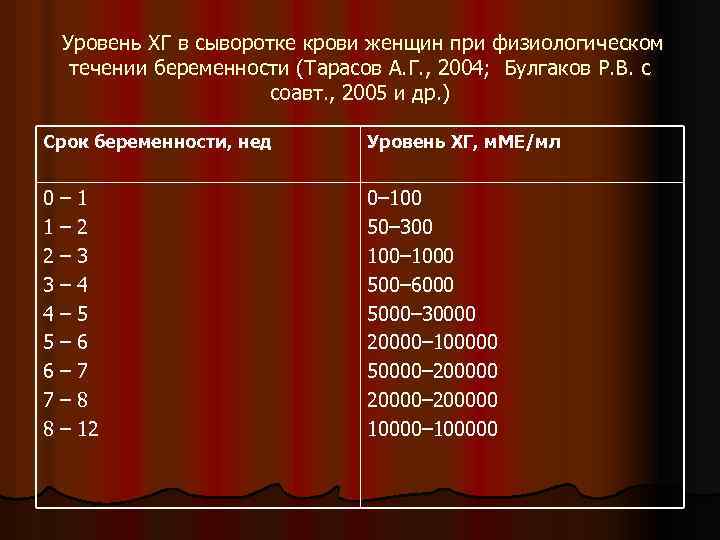
Уровень ХГ в сыворотке крови женщин при физиологическом течении беременности (Тарасов А. Г. , 2004; Булгаков Р. В. с соавт. , 2005 и др. ) Срок беременности, нед Уровень ХГ, м. МЕ/мл 0– 1 1– 2 2– 3 3– 4 4– 5 5– 6 6– 7 7– 8 8 – 12 0– 100 50– 300 100– 1000 500– 6000 5000– 30000 20000– 100000 50000– 200000 20000– 200000 10000– 100000

l Э. К. Айламазян, И. Т. Рябцева (2003) приводят средние цифры ХГ при маточной беременности на 1 - 2 нед составляют 50 – 500 ед/л, на 3 – 4 нед – 500 – 10000 ед/л, на 2 – 3 мес – 30000 – 100000 ед/л.

l При обследовании пациенток с подозрением на внематочную беременность необходимо учитывать следующие моменты, касающиеся тестирования ХГ. Во-первых, при эктопической беременности содержание ХГ ниже, чем при маточной беременности такого же срока. Поэтому, с целью дифференциальной диагностики маточной и эктопической беременности предпочтительным является количественное определение ХГ (радиоиммунологический анализ).

Во-вторых, скорость нарастания ХГ в крови помогает дифференцировать патологическую беременность; при нормальной беременности уровень ХГ в крови удваивается каждые 2 дня. Следует также учитывать тот факт, что проба на определение в сыворотке крови β–субъединицы ХГ положительна во всех случаях внематочной беременности, в то время как проба на ХГ в моче положительна только в 50% случаев (У. Бек. , 1997). l Прерывание любой беременности приводит к гибели хориона, прекращению синтеза ХГ, поэтому отрицательный тест на беременность не исключает внематочной беременности. l

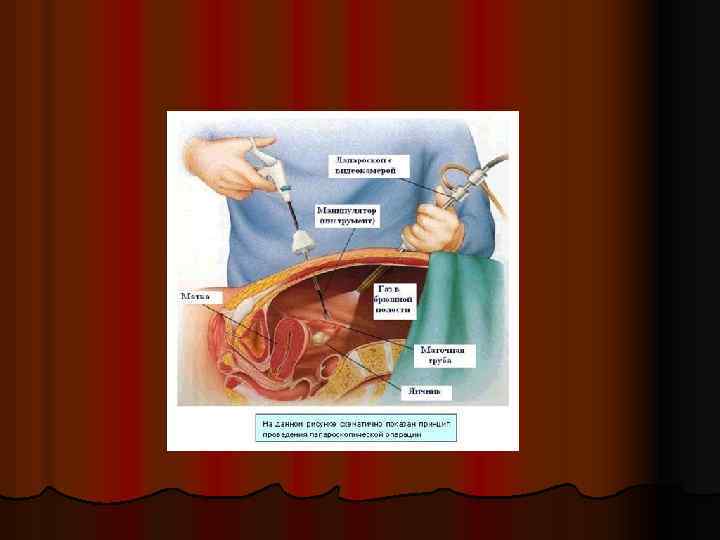
l Лапароскопия – наиболее информативный метод диагностики внематочной беременности, т. к. позволяет объективно оценить состояние матки, яичников, маточных труб, объем кровопотери.

l Дифференциальная диагностика. Как правило, дифференциальную диагностику эктопической беременности необходимо проводить с начавшимся абортом, острым воспалением придатков матки, апоплексией яичника.

l Для дифференциальной диагностики неразвивающейся или прерывающейся маточной беременности и внематочной беременности проводят выскабливание полости матки. При внематочной беременности в соскобе определяется децидуальная ткань без ворсин хориона, феномен Ариас. Стеллы (гиперхромные клетки в эндометрии). При прерывающейся маточной беременности в соскобе имеются остатки или части плодного яйца, элементы хориона.

Прогрессирующую трубную беременность дифференцируют с: l маточной беременностью ранних сроков; l дисфункциональным маточным кровотечением; l хроническим воспалением придатков матки

Прерывание беременности по типу разрыва трубы дифференцируют с: l апоплексией яичника; l перфорацией язвы желудка и 12 перстной кишки; l разрывом печени и селезёнки; l перекрутом ножки кисты или опухоли яичника; l острым аппендицитом; l острым пельвиоперитонитом.

ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ l Задержка менструации, наличие кровянистых выделений из половых путей и боли внизу живота различного характера и интенсивности с возможной иррадиацией (в бедро, в паховую область, задний проход). l Задержка менструации, отсутствие кровянистых выделений из половых путей и положительные результаты ХГЧ в крови независимо от наличия или отсутствия ультразвуковых признаков внематочной беременности.

Беременность, прервавшуюся по типу разрыва внутреннего плодовместилища (трубный аборт), необходимо дифференцировать с: l абортом; l обострением хронического сальпингоофорита; l дисфункциональным маточным кровотечением; l перекрутом ножки опухоли яичника; l апоплексией яичника; l острым аппендицитом.

l Лечение. Подтверждение диагноза внематочной беременности является показанием для неотложной операции. В конце 19 начале 20 вв. были сформулированы показания к оперативному лечению внематочной беременности.

l Д. О. Отт (1914) писал: «В настоящее время существенным рациональным методом лечения внематочной беременности, при всех ее формах, должен быть признан лишь путь оперативный» и далее он пишет «Статистическая разработка результатов выжидательного и оперативного методов лечения внематочной беременности, в чем принимали участие в свое время лучшие силы гинекологии, привела к торжеству мнения, уподоблявшего, по формулировке Werth развивающуюся беременность злокачественному новообразованию – которое нужно оперировать – чем раньше, тем лучше» .

l До недавнего времени более чем 96% больным с внематочной беременностью проводили лапаротомию и удаление маточной трубы, в настоящее время во многих клиниках тот же процент составляют лапароскопические операции.

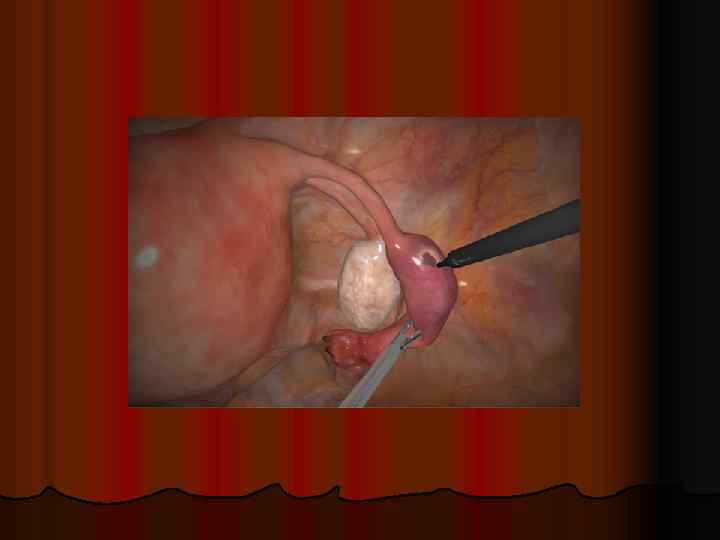
l Основные операции на трубах при эктопической беременности: Сальпинготомия. Условия: l сохранение фертильности; l стабильная гемодинамика; l размер плодного яйца менее 5 см; l плодное яйцо расположено в ампулярном, инфундибулярном или истмическом отделе. l Выдавливание плодного яйца производят при его локализации в фимбриальном отделе трубы. l Рассечение маточного угла производят при локализации плодного яйца в интерстициальном отделе трубы. Сальпингэктомия. Показания: l содержание ХГЧ более 15 000 МЕ/мл; l эктопическая беременность в анамнезе; l размер плодного яйца более 5 см.

В случае геморрагического шока или невозможности вытолнения операции лапароскопическим доступом (недостаточная техническая оснащённость или отсутствие хирурга, владеющего лапаротомической техникой) показана лапаротомическая операция. l Разрез проводят по желанию хирурга. Первое, что следует сделать после вскрытия брюшной полости, — вывести в рану матку и трубу, содержащую плодное яйцо, наложить зажимы на мезосальпинкс и маточный угол трубы. После этого кровотечение прекращается, и можно спокойно ориентироваться в брюшной полости, удалить сгустки крови, произвести осмотр придатков на другой стороне и аппендикса. Затем трубу отсекают, культю перевязывают и производят перитонизацию круглой связкой l
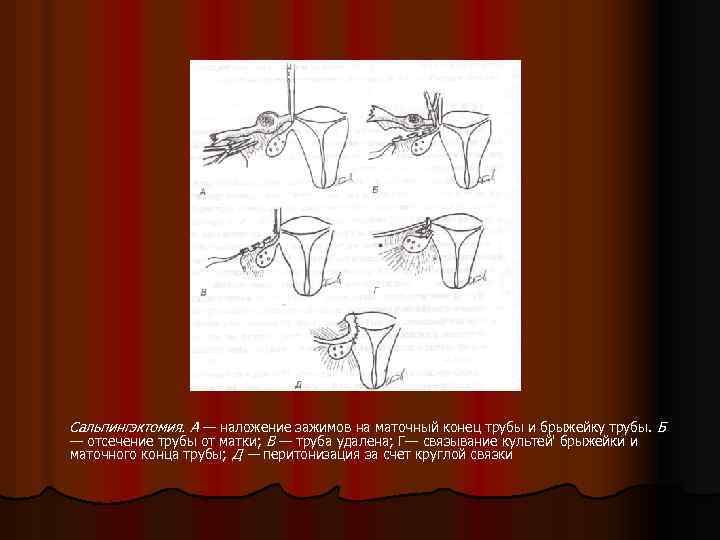
Сальпингэктомия. А — наложение зажимов на маточный конец трубы и брыжейку трубы. Б — отсечение трубы от матки; В — труба удалена; Г— связывание культей' брыжейки и маточного конца трубы; Д — перитонизация за счет круглой связки

l Консервативное лечение эктопической беременности обсуждается в литературе в течение двух десятилетий. Для этих целей наиболее часто рекомендуется использовать препарат, подавляющий пролиферацию клеток, метотрексат, который является антагонистом фолиевой кислоты, нарушающим синтез ДНК. Его действие особенно выражено в отношении трофобласта, клетки которого быстро делятся.

l Однако на сегодняшний день отсутствуют достаточно убедительные данные о целесообразности такого подхода. Введение в широкую практику лапароскопических операций привело к ограничению показаний к консервативному лечению трубной беременности (Хирше Х. с соавт. , 1999). Более того В. Н. Серов (2007) подчеркивает , что консервативные методы лечения внематочной беременности в нашей стране не при меняют.

ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ l Женщины, перенёсшие внематочную беременность, нуждаются в диспансерном наблюдении по месту жительства. l Пациенткам с нереализованной репродуктивной функцией показана контрольная лапароскопия с целью уточнения состояния маточных труб через три месяца после органосохраняющих операций.

ПРОФИЛАКТИКА На уровне женской консультации показано выявление женщин группы риска: l с хроническими воспалительными заболеваниями придатков матки; l с дисфункцией яичников; l с ТПБ; l имеющих в анамнезе внематочную беременность.
ЭКТОПИЧЕСКАЯ БЕРЕМЕННОСТЬ.ppt