экстренные Угрожающие жизни состояния.pptx
- Количество слайдов: 53
 ЭКСТРЕННЫЕ УГРОЖАЮЩИЕ ЖИЗНИ СОСТОЯНИЯ в педиатрии
ЭКСТРЕННЫЕ УГРОЖАЮЩИЕ ЖИЗНИ СОСТОЯНИЯ в педиатрии
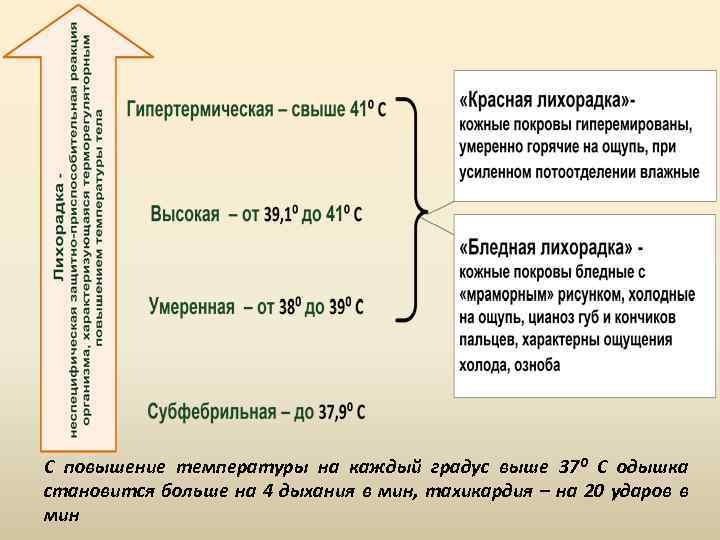 С повышение температуры на каждый градус выше 37⁰ С одышка становится больше на 4 дыхания в мин, тахикардия – на 20 ударов в мин
С повышение температуры на каждый градус выше 37⁰ С одышка становится больше на 4 дыхания в мин, тахикардия – на 20 ударов в мин
 ПРИ ВЫБОРЕ ТЕРАПЕВТИЧЕСКОЙ ТАКТИКИ НЕОБХОДИМО УЧИТЫВАТЬ • степень выраженности, длительность и клинику лихорадки; • возраст ребенка; • степень эффективности ранее предпринятых лечебных мероприятии; • наличие в анамнезе сведений о перинатальной патологии нервной системы, судорожного синдрома (особенно фебрильных судорог), врожденного порока сердца, гипертензионного и гидроцефального синдромов и других прогностически неблагоприятных факторов риска.
ПРИ ВЫБОРЕ ТЕРАПЕВТИЧЕСКОЙ ТАКТИКИ НЕОБХОДИМО УЧИТЫВАТЬ • степень выраженности, длительность и клинику лихорадки; • возраст ребенка; • степень эффективности ранее предпринятых лечебных мероприятии; • наличие в анамнезе сведений о перинатальной патологии нервной системы, судорожного синдрома (особенно фебрильных судорог), врожденного порока сердца, гипертензионного и гидроцефального синдромов и других прогностически неблагоприятных факторов риска.
 ПОКАЗАНИЯ К ПРОВЕДЕНИЮ ЖАРОПОНИЖАЮЩЕЙ ТЕРАПИИ • при температуре выше 38, 5 °С вне зависимости от возраста больного ребенка; • при умеренной лихорадке (38 °С) у детей с отягощенным анамнезом (эпилепсией, судорожным синдромом (фебрильными судорогами), выраженным гипертензионным синдромом при перинатальной энцефалопатии и ее последствиях); • во всех случаях "бледной" лихорадки; • при умеренной лихорадке у детей первых трех лет жизни.
ПОКАЗАНИЯ К ПРОВЕДЕНИЮ ЖАРОПОНИЖАЮЩЕЙ ТЕРАПИИ • при температуре выше 38, 5 °С вне зависимости от возраста больного ребенка; • при умеренной лихорадке (38 °С) у детей с отягощенным анамнезом (эпилепсией, судорожным синдромом (фебрильными судорогами), выраженным гипертензионным синдромом при перинатальной энцефалопатии и ее последствиях); • во всех случаях "бледной" лихорадки; • при умеренной лихорадке у детей первых трех лет жизни.
 АЛГОРИТМ ЛЕЧЕБНО-ТАКТИЧЕСКИХ ДЕЙСТВИЙ «КРАСНАЯ» (ТЕПЛАЯ) ЛИХОРАДКА Стартовая» терапия • Парацетамол в разовой дозе 10 -15 мг/кг ректально или внутрь. • Детям старше 1 года рекомендуется Ибупрофен в разовой дозе 5 -10 мг/кг
АЛГОРИТМ ЛЕЧЕБНО-ТАКТИЧЕСКИХ ДЕЙСТВИЙ «КРАСНАЯ» (ТЕПЛАЯ) ЛИХОРАДКА Стартовая» терапия • Парацетамол в разовой дозе 10 -15 мг/кг ректально или внутрь. • Детям старше 1 года рекомендуется Ибупрофен в разовой дозе 5 -10 мг/кг
 Физические методы охлаждения • (обтирание водой комнатной температуры, холод на область крупных сосудов, пузырь со льдом на расстоянии примерно 4 см над областью головы • Обтирание начинают сразу после назначения жаропонижающих препаратов. • Однократное применение физических мер должно продолжаться не более 30 -40 мин.
Физические методы охлаждения • (обтирание водой комнатной температуры, холод на область крупных сосудов, пузырь со льдом на расстоянии примерно 4 см над областью головы • Обтирание начинают сразу после назначения жаропонижающих препаратов. • Однократное применение физических мер должно продолжаться не более 30 -40 мин.
 При отсутствии эффекта от «стартовой терапии» , внутримышечное введение жаропонижающих препаратов: • Детям до года 50 % раствор анальгина в сочетании с 2% раствором хлоропирамина из расчета 0, 01 мл/кг • Детям старше года 50 % раствор анальгина в сочетании с 2% раствором хлоропирамина из расчета 0, 1 мл препарата на год жизни, но не более, чем по 1 мл.
При отсутствии эффекта от «стартовой терапии» , внутримышечное введение жаропонижающих препаратов: • Детям до года 50 % раствор анальгина в сочетании с 2% раствором хлоропирамина из расчета 0, 01 мл/кг • Детям старше года 50 % раствор анальгина в сочетании с 2% раствором хлоропирамина из расчета 0, 1 мл препарата на год жизни, но не более, чем по 1 мл.
 ОЦЕНКА ЭФФЕКТИВНОСТИ ТЕРАПИИ • Снижение аксиллярной температуры тела на 0, 5⁰С за 30 мин. • При неэффективности вышеописанной терапии в течение 30 мин неотложные мероприятия проводят так же, как при "бледной" лихорадке
ОЦЕНКА ЭФФЕКТИВНОСТИ ТЕРАПИИ • Снижение аксиллярной температуры тела на 0, 5⁰С за 30 мин. • При неэффективности вышеописанной терапии в течение 30 мин неотложные мероприятия проводят так же, как при "бледной" лихорадке
 «БЛЕДНАЯ» (ХОЛОДНАЯ) ЛИХОРАДКА Стартовая терапия» • Внутримышечное введение 50 % раствора анальгина из расчета 0, 1 мл/год в сочетании с 2 % раствором папаверина детям до года — 0, 1 -0, 2 мл, старше 1 года — 0, 1 -0, 2 мл/год или раствором но-шпы в дозе 0, 1 мл/год жизни сочетании с 1% раствором тавегила, или супрастина в тех же дозах из расчета 0, 1 мл/год жизни
«БЛЕДНАЯ» (ХОЛОДНАЯ) ЛИХОРАДКА Стартовая терапия» • Внутримышечное введение 50 % раствора анальгина из расчета 0, 1 мл/год в сочетании с 2 % раствором папаверина детям до года — 0, 1 -0, 2 мл, старше 1 года — 0, 1 -0, 2 мл/год или раствором но-шпы в дозе 0, 1 мл/год жизни сочетании с 1% раствором тавегила, или супрастина в тех же дозах из расчета 0, 1 мл/год жизни
 ОЦЕНКА ЭФФЕКТИВНОСТИ ТЕРАПИИ • Переход в «красную лихорадку» или снижение аксиллярной температуры тела на 0, 5⁰ С за 30 мин.
ОЦЕНКА ЭФФЕКТИВНОСТИ ТЕРАПИИ • Переход в «красную лихорадку» или снижение аксиллярной температуры тела на 0, 5⁰ С за 30 мин.
 ПОКАЗАНИЯ К ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ • неэффективное использование двух и более схем терапии; • неэффективное применение стартовой терапии при "бледной"лихорадке у детей первого года жизни; • сочетание устойчивой лихорадки и прогностически неблагоприятных факторов риска (судорожного, гипертензионного, гидроцефального синдромов и т. д. )
ПОКАЗАНИЯ К ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ • неэффективное использование двух и более схем терапии; • неэффективное применение стартовой терапии при "бледной"лихорадке у детей первого года жизни; • сочетание устойчивой лихорадки и прогностически неблагоприятных факторов риска (судорожного, гипертензионного, гидроцефального синдромов и т. д. )
 ОСТРЫЕ ОТРАВЛЕНИЯ • патологические состояния, развивающиеся вследствие взаимодействия живого организма и яда. Ядом является любое вещество (комплекс веществ), вызывающее нарушение нормальных функций организма
ОСТРЫЕ ОТРАВЛЕНИЯ • патологические состояния, развивающиеся вследствие взаимодействия живого организма и яда. Ядом является любое вещество (комплекс веществ), вызывающее нарушение нормальных функций организма
 Различают отравления: • парентеральные (подкожный, внутримышечный, внутривенный путь попадания яда в организм) — быстрые по скорости развития клинических признаков (минуты), часто ятрогенного характера; • ингаляционные — быстрые по скорости развития клинических признаков (от минут до часов), пострадавших бывает несколько, могут представлять угрозу для оказывающих помощь; • энтеральные - средние по скорости развития клинических признаков (от часов до суток), может быть несколько пострадавших; • через кожу и слизистые оболочки - медленные по скорости развития клинических признаков (от часов до нескольких суток), часто носят кумулятивный характер.
Различают отравления: • парентеральные (подкожный, внутримышечный, внутривенный путь попадания яда в организм) — быстрые по скорости развития клинических признаков (минуты), часто ятрогенного характера; • ингаляционные — быстрые по скорости развития клинических признаков (от минут до часов), пострадавших бывает несколько, могут представлять угрозу для оказывающих помощь; • энтеральные - средние по скорости развития клинических признаков (от часов до суток), может быть несколько пострадавших; • через кожу и слизистые оболочки - медленные по скорости развития клинических признаков (от часов до нескольких суток), часто носят кумулятивный характер.
 Отравления у детей имеют следующие особенности: • наиболее частая причина — неосторожность, вкусовые параметры веществ не являются значимыми для ребенка; • зачастую, видя реакцию взрослых, дети скрывают сведения об отравляющем веществе, и никто не знает, что и в каком количестве съел ребенок.
Отравления у детей имеют следующие особенности: • наиболее частая причина — неосторожность, вкусовые параметры веществ не являются значимыми для ребенка; • зачастую, видя реакцию взрослых, дети скрывают сведения об отравляющем веществе, и никто не знает, что и в каком количестве съел ребенок.
 АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕБНОТАКТИЧЕСКИХ ДЕЙСТВИЙ ПРИ ОТРАВЛЕНИЯХ • • • ДИАГНОСТИКА ДАННЫЕ АНАМНЕЗА Выяснить: название отравляющего вещества, его количество и путь введения; время, прошедшее от момента попадания вещества в организм до осмотра, в случае энтерального отравления - время последнего приема пищи и ее характер; время, прошедшее с момента контакта вещества с организмом до возникновения первых признаков отравления; характер и скорость изменения клинических признаков отравления; оказанную помощь до прибытия бригады.
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕБНОТАКТИЧЕСКИХ ДЕЙСТВИЙ ПРИ ОТРАВЛЕНИЯХ • • • ДИАГНОСТИКА ДАННЫЕ АНАМНЕЗА Выяснить: название отравляющего вещества, его количество и путь введения; время, прошедшее от момента попадания вещества в организм до осмотра, в случае энтерального отравления - время последнего приема пищи и ее характер; время, прошедшее с момента контакта вещества с организмом до возникновения первых признаков отравления; характер и скорость изменения клинических признаков отравления; оказанную помощь до прибытия бригады.
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ Резорбтивное действие преимущественно зависит от характера отравляющего вещества. Один и тот же яд может вызвать нарушение функции нескольких систем организма: • ЦНС - изменения поведения, все степени угнетения сознания, психомоторное возбуждение, галлюцинации, делирий, судороги, изменения рефлексов (зрачковый, кашлевой, глотательный, роговичный). • Сердечно-сосудистая система - тахикардия, брадикардия, аритмия, острая сосудистая недостаточность, острая сердечная недостаточность (лево- и/или правожелудочковая), артериальная гипо- или гипертензия
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ Резорбтивное действие преимущественно зависит от характера отравляющего вещества. Один и тот же яд может вызвать нарушение функции нескольких систем организма: • ЦНС - изменения поведения, все степени угнетения сознания, психомоторное возбуждение, галлюцинации, делирий, судороги, изменения рефлексов (зрачковый, кашлевой, глотательный, роговичный). • Сердечно-сосудистая система - тахикардия, брадикардия, аритмия, острая сосудистая недостаточность, острая сердечная недостаточность (лево- и/или правожелудочковая), артериальная гипо- или гипертензия
 • Дыхательная система - тахи-, брадипноэ, патологические типы дыхания, отек легких. • Кожа и слизистые оболочки - изменения окраски и влажности. • Мышечная система - изменения тонуса. • ЖКТ — тошнота, рвота, изменения перистальтики. • При поражении печени или почек соответственно развивается печеночная или почечная недостаточность.
• Дыхательная система - тахи-, брадипноэ, патологические типы дыхания, отек легких. • Кожа и слизистые оболочки - изменения окраски и влажности. • Мышечная система - изменения тонуса. • ЖКТ — тошнота, рвота, изменения перистальтики. • При поражении печени или почек соответственно развивается печеночная или почечная недостаточность.
 НЕОТЛОЖНАЯ ПОМОЩЬ • Физикальный скрининг-осмотр (контроль ABC), поддержание или восстановление жизненно важных функций. • Лечебные мероприятия направлены на удаление невсосавшегося яда и профилактику его дальнейшей адсорбции, при возможности – введение антидотов.
НЕОТЛОЖНАЯ ПОМОЩЬ • Физикальный скрининг-осмотр (контроль ABC), поддержание или восстановление жизненно важных функций. • Лечебные мероприятия направлены на удаление невсосавшегося яда и профилактику его дальнейшей адсорбции, при возможности – введение антидотов.
 Удаление невсосавшегося яда: • с кожи и слизистых оболочек - путем смывания проточной водой, при попадании яда на конъюнктиву (роговицу) желательно использовать изотонический раствор. • при ингаляционном отравлении - как можно скорее вынести пострадавшего из зоны поражения, при отсутствии самостоятельного адекватного дыхания - ИВЛ аппаратным методом. • при энтеральном отравлении – зондовое промывание желудка проводится в течение 9 ч с момента отравления.
Удаление невсосавшегося яда: • с кожи и слизистых оболочек - путем смывания проточной водой, при попадании яда на конъюнктиву (роговицу) желательно использовать изотонический раствор. • при ингаляционном отравлении - как можно скорее вынести пострадавшего из зоны поражения, при отсутствии самостоятельного адекватного дыхания - ИВЛ аппаратным методом. • при энтеральном отравлении – зондовое промывание желудка проводится в течение 9 ч с момента отравления.
 Техника зондового промывания желудка • при брадикардии до промывания желудка производится атропинизация (0, 1 мл 0, 1 % раствора атропина сульфата на год жизни ребенка, детям до года — 0, 1 мл). Положение ребенка – «лежа на левом боку, голова повернута набок» . При нарушенном сознании - предварительно выполнить интубацию трахеи. При отравлениях прижигающими ядами после интубации обезболить наркотическими анальгетиками!
Техника зондового промывания желудка • при брадикардии до промывания желудка производится атропинизация (0, 1 мл 0, 1 % раствора атропина сульфата на год жизни ребенка, детям до года — 0, 1 мл). Положение ребенка – «лежа на левом боку, голова повернута набок» . При нарушенном сознании - предварительно выполнить интубацию трахеи. При отравлениях прижигающими ядами после интубации обезболить наркотическими анальгетиками!
 • Глубина введения зонда равна расстоянию от резцов до мечевидного отростка или по выходу из зонда газа • В качестве отмывающей жидкости используется вода комнатной температуры с добавлением 2 чайных ложек Na. Cl на 1 л воды, у детей до года изотонический раствор. Количество жидкости — 1 л на год жизни, но не более 10 л. Детям до года — от 30 -40 мл до 500 мл
• Глубина введения зонда равна расстоянию от резцов до мечевидного отростка или по выходу из зонда газа • В качестве отмывающей жидкости используется вода комнатной температуры с добавлением 2 чайных ложек Na. Cl на 1 л воды, у детей до года изотонический раствор. Количество жидкости — 1 л на год жизни, но не более 10 л. Детям до года — от 30 -40 мл до 500 мл
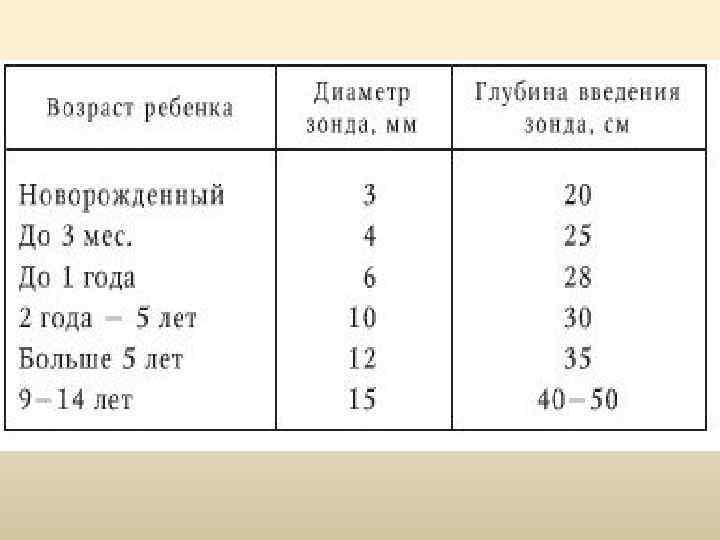
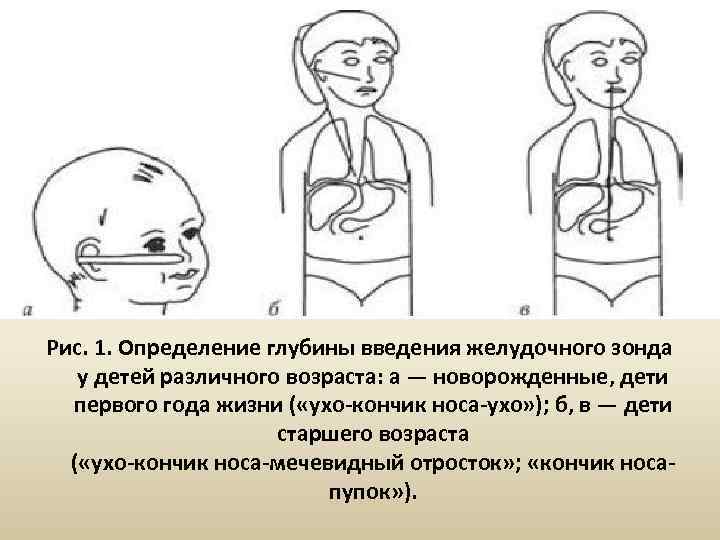 Рис. 1. Определение глубины введения желудочного зонда у детей различного возраста: а — новорожденные, дети первого года жизни ( «ухо-кончик носа-ухо» ); б, в — дети старшего возраста ( «ухо-кончик носа-мечевидный отросток» ; «кончик носапупок» ).
Рис. 1. Определение глубины введения желудочного зонда у детей различного возраста: а — новорожденные, дети первого года жизни ( «ухо-кончик носа-ухо» ); б, в — дети старшего возраста ( «ухо-кончик носа-мечевидный отросток» ; «кончик носапупок» ).
 Отравление нафазолином Симптомы: 1. Угнетение сознания различной степени тяжести. 2. Выраженная бледность кожи. 3. Гипотермия. 4. Синусовая брадиаритмия.
Отравление нафазолином Симптомы: 1. Угнетение сознания различной степени тяжести. 2. Выраженная бледность кожи. 3. Гипотермия. 4. Синусовая брадиаритмия.
 Мероприятия скорой медицинской помощи на догоспитальном этапе 1. Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения). 2. Обеспечение венозного доступа. 3. Инфузия 0, 9% раствора натрия хлорида в дозе 10 мл/кг за час. 4. Мониторинг витальных функций.
Мероприятия скорой медицинской помощи на догоспитальном этапе 1. Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения). 2. Обеспечение венозного доступа. 3. Инфузия 0, 9% раствора натрия хлорида в дозе 10 мл/кг за час. 4. Мониторинг витальных функций.
 Отравление парацетамолом Симптомы: 1. Токсическое поражение печени. 2. В первые 12— 24 ч возникают тошнота, рвота, обильное потоотделение. 3. Через 24— 36 ч после приема появляются увеличение и болезненность печени, желтуха, гипербилирубинемия, гипераммониемия, удлинение протромбинового времени.
Отравление парацетамолом Симптомы: 1. Токсическое поражение печени. 2. В первые 12— 24 ч возникают тошнота, рвота, обильное потоотделение. 3. Через 24— 36 ч после приема появляются увеличение и болезненность печени, желтуха, гипербилирубинемия, гипераммониемия, удлинение протромбинового времени.
 • Тяжесть отравления парацетамолом нельзя оценить по начальным симптомам. • Повреждение печени возможно при однократном приеме 3 г парацетамола 2— 3 -летним ребенком (примерно 150 мг/кг). У подростков токсическая доза превышает 8 г.
• Тяжесть отравления парацетамолом нельзя оценить по начальным симптомам. • Повреждение печени возможно при однократном приеме 3 г парацетамола 2— 3 -летним ребенком (примерно 150 мг/кг). У подростков токсическая доза превышает 8 г.
 Мероприятия скорой медицинской помощи на догоспитальном этапе 1. Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения). 2. Обеспечение венозного доступа. 3. Зондовое промывание желудка (после предварительного обезболивания). 4. Прием активированного угля (в ближайшие 4 ч после отравления!).
Мероприятия скорой медицинской помощи на догоспитальном этапе 1. Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения). 2. Обеспечение венозного доступа. 3. Зондовое промывание желудка (после предварительного обезболивания). 4. Прием активированного угля (в ближайшие 4 ч после отравления!).
 5. При отравлении парацетамолом тяжелой степени (в том числе при количестве принятого парацетамола 150 мг/кг и более или при сохранении токсической концентрации парацетамола в сыворотке крови через 4 ч) используется антидот — ацетилцистеин Противопоказаны индукторы синтеза ферментов (фенобарбитал). 6. Инфузия 0, 9% раствора натрия хлорида в дозе 10 мл/кг за час. 7. Мониторинг витальных функций.
5. При отравлении парацетамолом тяжелой степени (в том числе при количестве принятого парацетамола 150 мг/кг и более или при сохранении токсической концентрации парацетамола в сыворотке крови через 4 ч) используется антидот — ацетилцистеин Противопоказаны индукторы синтеза ферментов (фенобарбитал). 6. Инфузия 0, 9% раствора натрия хлорида в дозе 10 мл/кг за час. 7. Мониторинг витальных функций.
 Отравление ядом змей (укус гадюки) • • Симптомы: 1. Резкая боль в месте укуса. 2. Выраженный отек мягких тканей, нарастающий в динамике, лимфостаз. 3. Имбибиция кожи и подкожной жировой клетчатки кровью. 4. Явления недостаточности кровообращения.
Отравление ядом змей (укус гадюки) • • Симптомы: 1. Резкая боль в месте укуса. 2. Выраженный отек мягких тканей, нарастающий в динамике, лимфостаз. 3. Имбибиция кожи и подкожной жировой клетчатки кровью. 4. Явления недостаточности кровообращения.
 Мероприятия скорой медицинской помощи на догоспитальном этапе • 1. Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения). • 2. Обработка места укуса раствором антисептика. • 3. Обеспечение венозного доступа. • 4. Адекватное обезболивание (наркотические анальгетики в возрастных дозах при интенсивной • боли).
Мероприятия скорой медицинской помощи на догоспитальном этапе • 1. Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения). • 2. Обработка места укуса раствором антисептика. • 3. Обеспечение венозного доступа. • 4. Адекватное обезболивание (наркотические анальгетики в возрастных дозах при интенсивной • боли).
 • 5. Преднизолон в дозе 5 мг/кг внутривенно болюсно. • 6. Инфузия 0, 9% раствора натрия хлорида в дозе 10 мл/кг за 30 мин. • 7. Назначение антигистаминных препаратов в возрастной дозе • 8. Назначение кальция глюконата в дозе 100 мг/кг внутривенно болюсно. • 9. Иммобилизация и возвышенное положение конечности.
• 5. Преднизолон в дозе 5 мг/кг внутривенно болюсно. • 6. Инфузия 0, 9% раствора натрия хлорида в дозе 10 мл/кг за 30 мин. • 7. Назначение антигистаминных препаратов в возрастной дозе • 8. Назначение кальция глюконата в дозе 100 мг/кг внутривенно болюсно. • 9. Иммобилизация и возвышенное положение конечности.
 ГОСПИТАЛИЗАЦИЯ • Обязательна во всех случаях с подозрением или установленным фактом отравления, в том числе - противозачаточными, гомеопатическими, сердечными лекарственными средствами, препаратами железа
ГОСПИТАЛИЗАЦИЯ • Обязательна во всех случаях с подозрением или установленным фактом отравления, в том числе - противозачаточными, гомеопатическими, сердечными лекарственными средствами, препаратами железа
 «ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ МЕНИГОКОККОВОЙ ИНФЕКЦИИ»
«ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ МЕНИГОКОККОВОЙ ИНФЕКЦИИ»
 • Менингококковая инфекция(МИ) – острое инфекционное заболевание, вызываемое бактериями Neisseria meningitidis, передающееся воздушно-капельным путем и характеризующееся разнообразием клинических проявлений: от локализованных (носительство, назофарингит) до генерализованных форм, протекающих в виде менингококцемии (септицемии), менингита и менингоэнцефалита.
• Менингококковая инфекция(МИ) – острое инфекционное заболевание, вызываемое бактериями Neisseria meningitidis, передающееся воздушно-капельным путем и характеризующееся разнообразием клинических проявлений: от локализованных (носительство, назофарингит) до генерализованных форм, протекающих в виде менингококцемии (септицемии), менингита и менингоэнцефалита.
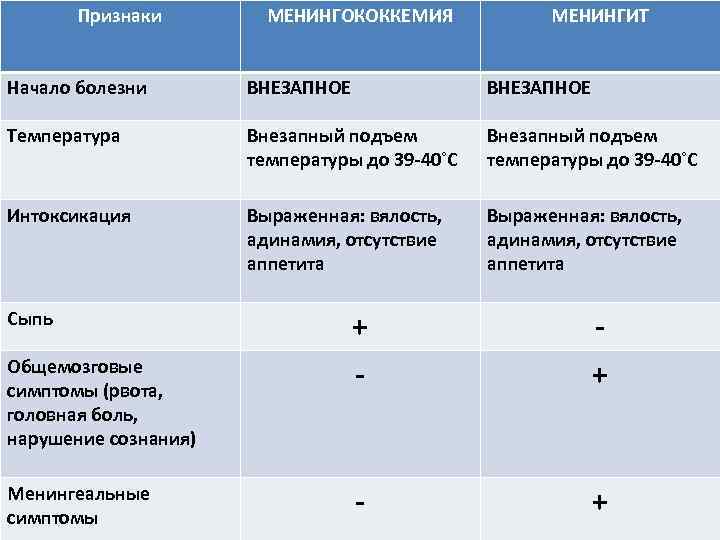 Признаки МЕНИНГОКОККЕМИЯ МЕНИНГИТ Начало болезни ВНЕЗАПНОЕ Температура Внезапный подъем температуры до 39 -40˚С Интоксикация Выраженная: вялость, адинамия, отсутствие аппетита Сыпь + - Общемозговые симптомы (рвота, головная боль, нарушение сознания) - + Менингеальные симптомы - +
Признаки МЕНИНГОКОККЕМИЯ МЕНИНГИТ Начало болезни ВНЕЗАПНОЕ Температура Внезапный подъем температуры до 39 -40˚С Интоксикация Выраженная: вялость, адинамия, отсутствие аппетита Сыпь + - Общемозговые симптомы (рвота, головная боль, нарушение сознания) - + Менингеальные симптомы - +
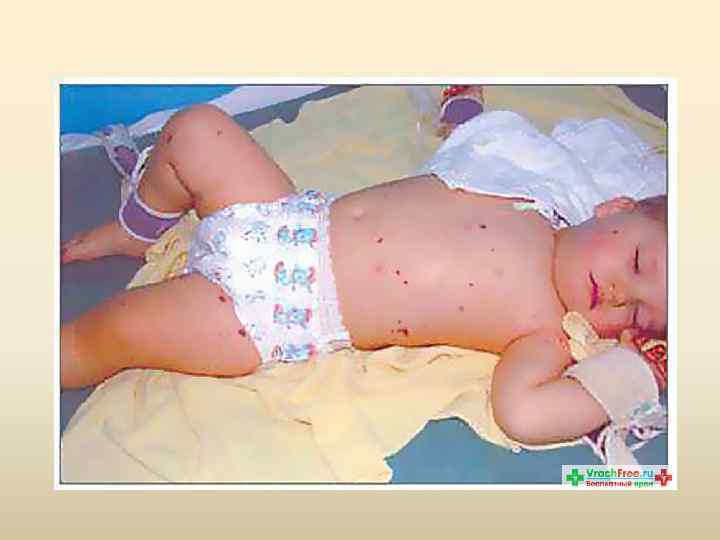
 Характеристика сыпи при менингококкцемии • Наиболее характерна: звездчатая геморрагическая диаметром 2 -5 мм с плотным инфильтрированным основанием, возвышающаяся над поверхностью кожи, не исчезающая при надавливании, подсыпающая, оставляющая после себя пигментацию • Локализация: грудь, живот, плечи, ягодицы, наружные поверхности бедер, голеней • Время появления: через 2 -12 часов или 1 -2 суток после подъема температуры • Возможна: розеолезная, папулезная с единичными геморрагиями • Фон кожного покрова: бледный
Характеристика сыпи при менингококкцемии • Наиболее характерна: звездчатая геморрагическая диаметром 2 -5 мм с плотным инфильтрированным основанием, возвышающаяся над поверхностью кожи, не исчезающая при надавливании, подсыпающая, оставляющая после себя пигментацию • Локализация: грудь, живот, плечи, ягодицы, наружные поверхности бедер, голеней • Время появления: через 2 -12 часов или 1 -2 суток после подъема температуры • Возможна: розеолезная, папулезная с единичными геморрагиями • Фон кожного покрова: бледный
 ДИАГНОСТИКА МЕНИНГОКОККОВОЙ ИНФЕКЦИИ У ДЕТЕЙ РАННЕНО ВОЗРАСТА • У детей раннего возраста на фоне выраженных симптомов интоксикации могут наблюдаться генерализованные судороги и диарейный синдром. Появление жидкого стула часто затрудняет диагностику и может быть причиной диагностической ошибки. • Основной особенностью клинических проявлений менингита у детей первого года жизни является отсутствие признаков поражения мозговых оболочек.
ДИАГНОСТИКА МЕНИНГОКОККОВОЙ ИНФЕКЦИИ У ДЕТЕЙ РАННЕНО ВОЗРАСТА • У детей раннего возраста на фоне выраженных симптомов интоксикации могут наблюдаться генерализованные судороги и диарейный синдром. Появление жидкого стула часто затрудняет диагностику и может быть причиной диагностической ошибки. • Основной особенностью клинических проявлений менингита у детей первого года жизни является отсутствие признаков поражения мозговых оболочек.
 • Начало болезни может быть и постепенным. • Появляется беспокойство, немотивированный крик, отказ от еды, срыгивания, нарушения сна, тремор рук, подбородка, затем – генерализованные судороги. • Важное диагностическое значение имеет напряжение и выбухание большого • родничка, положительный симптом Лессажа и Мейтуса. • У детей раннего возраста менингеальные симптомы отсутствуют или слабовыражены.
• Начало болезни может быть и постепенным. • Появляется беспокойство, немотивированный крик, отказ от еды, срыгивания, нарушения сна, тремор рук, подбородка, затем – генерализованные судороги. • Важное диагностическое значение имеет напряжение и выбухание большого • родничка, положительный симптом Лессажа и Мейтуса. • У детей раннего возраста менингеальные симптомы отсутствуют или слабовыражены.
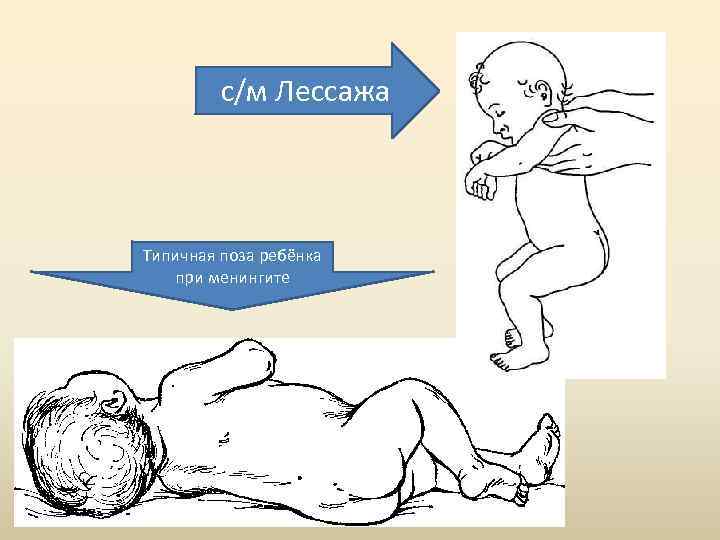 с/м Лессажа Типичная поза ребёнка при менингите
с/м Лессажа Типичная поза ребёнка при менингите
 Симптомы септического шока (СШ) • Септический шок(инфекционно-токсический) – шок, возникающий на фоне тяжелого инфекционного процесса, чаще генерализованной бактериальной (преимущественно грамм-отрицательной) инфекции, осложненной развитием сепсиса. • Ранняя диагностика клинических проявлений СШ у детей определяет тактику экстренных реанимационных мероприятий, которые должны начинаться как можно раньше.
Симптомы септического шока (СШ) • Септический шок(инфекционно-токсический) – шок, возникающий на фоне тяжелого инфекционного процесса, чаще генерализованной бактериальной (преимущественно грамм-отрицательной) инфекции, осложненной развитием сепсиса. • Ранняя диагностика клинических проявлений СШ у детей определяет тактику экстренных реанимационных мероприятий, которые должны начинаться как можно раньше.
 Шок должен быть заподозрен при наличии: • • • тахикардии тахипноэ нарушения ментального статуса снижения диуреза менее 1 мл/кг/час нарушения микроциркуляции (СБП > 2 -3 cек. )
Шок должен быть заподозрен при наличии: • • • тахикардии тахипноэ нарушения ментального статуса снижения диуреза менее 1 мл/кг/час нарушения микроциркуляции (СБП > 2 -3 cек. )
 Алгоритм оказания помощи при менингококкцемии без клиники шока Катетеризация периферической вены Введение кортикостероидов: преднизолон – 2 мг/кг в/ или в/в При стойкой фебрильной лихорадке литическая смесь
Алгоритм оказания помощи при менингококкцемии без клиники шока Катетеризация периферической вены Введение кортикостероидов: преднизолон – 2 мг/кг в/ или в/в При стойкой фебрильной лихорадке литическая смесь
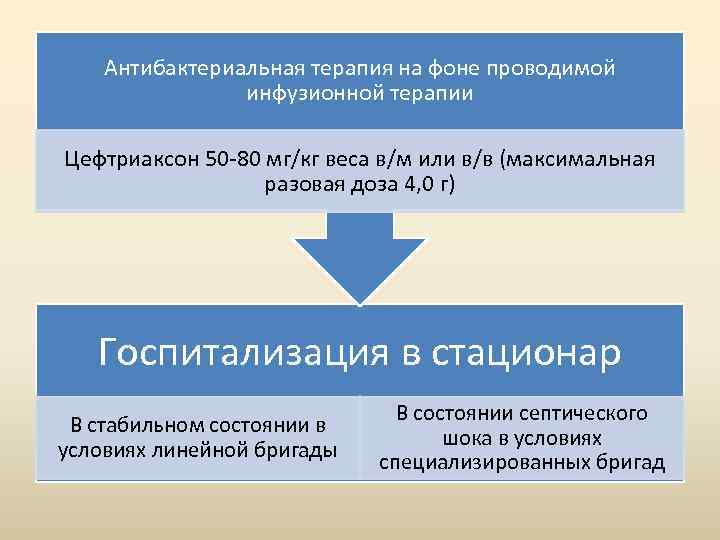 Антибактериальная терапия на фоне проводимой инфузионной терапии Цефтриаксон 50 -80 мг/кг веса в/м или в/в (максимальная разовая доза 4, 0 г) Госпитализация в стационар В стабильном состоянии в условиях линейной бригады В состоянии септического шока в условиях специализированных бригад
Антибактериальная терапия на фоне проводимой инфузионной терапии Цефтриаксон 50 -80 мг/кг веса в/м или в/в (максимальная разовая доза 4, 0 г) Госпитализация в стационар В стабильном состоянии в условиях линейной бригады В состоянии септического шока в условиях специализированных бригад
 Алгоритм оказания помощи при менингококкцемии с клиникой септического шока • При гипертоксическом (молниеносном) течении менингококковой инфекции развитие септического шока и/или отеканабухания головного мозга (ОНГМ) может развиваться уже через 30 -40 минут с момента появления сыпи.
Алгоритм оказания помощи при менингококкцемии с клиникой септического шока • При гипертоксическом (молниеносном) течении менингококковой инфекции развитие септического шока и/или отеканабухания головного мозга (ОНГМ) может развиваться уже через 30 -40 минут с момента появления сыпи.
 1. Катетеризация центральных вен 2. Инфузионная волемическая терапия кристаллоиды и коллоиды в соотношении 3: 1. • При АД <75 мм рт. ст. у детей младше 4 -х лет и <85 мм рт. ст. у детей старше 4 -х лет, вводятся солевые растворы 20 -40 мл/кг веса в час, причем начально болюсное введение жидкости 10 -20 мл/кг веса в течение 5 -10 минут. • Реополиглюкин или ГЭК 20 мл/кг/час.
1. Катетеризация центральных вен 2. Инфузионная волемическая терапия кристаллоиды и коллоиды в соотношении 3: 1. • При АД <75 мм рт. ст. у детей младше 4 -х лет и <85 мм рт. ст. у детей старше 4 -х лет, вводятся солевые растворы 20 -40 мл/кг веса в час, причем начально болюсное введение жидкости 10 -20 мл/кг веса в течение 5 -10 минут. • Реополиглюкин или ГЭК 20 мл/кг/час.
 • Цель раннего этапа терапии – восстановление ОЦК волемическими препаратами и кортикостероидными гормонами, которые обладают противошоковым эффектом, нормализуют уровень кортизола в крови, способствуют нормализации АД, модулируют клеточномолекулярные реакции.
• Цель раннего этапа терапии – восстановление ОЦК волемическими препаратами и кортикостероидными гормонами, которые обладают противошоковым эффектом, нормализуют уровень кортизола в крови, способствуют нормализации АД, модулируют клеточномолекулярные реакции.
 3. Комбинированная гормональная терапия Септический шок I. (фаза компенсации или «теплой нормотонии» ) • Преднизолон 4 -5 мг/кг в/в струйно; • Дексаметазон 0, 25 -0, 5 мг/кг в/в струйно (по показаниям). Септический шок II. (фаза субкомпенсации или «теплой гипотонии» ) • Преднизолон 10 -15 мг/кг в/в струйно; • Дексаметазон 0, 5 -1, 0 мг/кг в/в струйно. Септический шок III. (фаза декомпенсации или «холодной гипотонии» ) • Преднизолон 15 -20 мг/кг в/в струйно; • Дексаметазон 1, 0 -2, 0 мг/кгв/в струйно. • В особо тяжелых ситуациях возможно введение гидрокортизона в дозировке 20 – 70 мг/кг
3. Комбинированная гормональная терапия Септический шок I. (фаза компенсации или «теплой нормотонии» ) • Преднизолон 4 -5 мг/кг в/в струйно; • Дексаметазон 0, 25 -0, 5 мг/кг в/в струйно (по показаниям). Септический шок II. (фаза субкомпенсации или «теплой гипотонии» ) • Преднизолон 10 -15 мг/кг в/в струйно; • Дексаметазон 0, 5 -1, 0 мг/кг в/в струйно. Септический шок III. (фаза декомпенсации или «холодной гипотонии» ) • Преднизолон 15 -20 мг/кг в/в струйно; • Дексаметазон 1, 0 -2, 0 мг/кгв/в струйно. • В особо тяжелых ситуациях возможно введение гидрокортизона в дозировке 20 – 70 мг/кг
 • Оценка эффективности: уменьшение ЧСС, потепление периферических отделов конечностей. При сохранении клиники шока после введения жидкости, возрастает риск отека легких. Рекомендуется перевод на ИВЛ даже при отсутствии дыхательных расстройств. • При прогрессирующем снижении АД, отсутствии реакции на комбинированную терапию гормонами и волемическими растворами – вводят вазопрессоры. Дофамин титруют с ренальной, до адреналовой дозы (2, 5 – 15 мкг/кг/мин).
• Оценка эффективности: уменьшение ЧСС, потепление периферических отделов конечностей. При сохранении клиники шока после введения жидкости, возрастает риск отека легких. Рекомендуется перевод на ИВЛ даже при отсутствии дыхательных расстройств. • При прогрессирующем снижении АД, отсутствии реакции на комбинированную терапию гормонами и волемическими растворами – вводят вазопрессоры. Дофамин титруют с ренальной, до адреналовой дозы (2, 5 – 15 мкг/кг/мин).
 4. Антибактериальная терапия начинается на фоне инфузионной противошоковой терапии. Возможна только после выведения больного из шока. При возможности быстрой госпитализации в стационар (30 -60 минут) от введения антибиотиков можно воздержаться до момента госпитализации • Критерии контроля: капиллярное время заполнения < 2 сек, нормализация пульса и потепление конечностей, диурез >1 мл/кг/час, нормальный ментальный статус.
4. Антибактериальная терапия начинается на фоне инфузионной противошоковой терапии. Возможна только после выведения больного из шока. При возможности быстрой госпитализации в стационар (30 -60 минут) от введения антибиотиков можно воздержаться до момента госпитализации • Критерии контроля: капиллярное время заполнения < 2 сек, нормализация пульса и потепление конечностей, диурез >1 мл/кг/час, нормальный ментальный статус.
 5. Ингаляция 30 -40% кислородно-воздушной смеси постоянно. 6. Симптоматическая терапия: при психомоторном возбуждении седативная терапия – сибазон (седуксен, реланиум) 0, 5%-2 -4 мл в/в. 7. Лазикс после стабилизации АД при явлениях прогрессирующего отека-набухания головного мозга, нарастании острой почечной недостаточности, при отсутствии диуреза в дозе 12 мг/кг. 8. Госпитализация в отделение реанимации в условиях специализированных бригад. Обязательно предупредить стационар о доставке тяжелого больного!
5. Ингаляция 30 -40% кислородно-воздушной смеси постоянно. 6. Симптоматическая терапия: при психомоторном возбуждении седативная терапия – сибазон (седуксен, реланиум) 0, 5%-2 -4 мл в/в. 7. Лазикс после стабилизации АД при явлениях прогрессирующего отека-набухания головного мозга, нарастании острой почечной недостаточности, при отсутствии диуреза в дозе 12 мг/кг. 8. Госпитализация в отделение реанимации в условиях специализированных бригад. Обязательно предупредить стационар о доставке тяжелого больного!


