Неотложная кардология для интернов 1.ppt
- Количество слайдов: 85
 ЭКСТРЕННАЯ ДИАГНОСТИКА И ЛЕЧЕНИЕ В НЕОТЛОЖНОЙ КАРДИОЛОГИИ Заведующая кафедрой внутренних болезней, к. м. н. Кушнаренко Наталья Николаевна
ЭКСТРЕННАЯ ДИАГНОСТИКА И ЛЕЧЕНИЕ В НЕОТЛОЖНОЙ КАРДИОЛОГИИ Заведующая кафедрой внутренних болезней, к. м. н. Кушнаренко Наталья Николаевна
 Основные синдромы неотложных состояний в кардиологии «Если врач не смог поставить предположительный диагноз на основании анамнеза, он, скорее всего не сможет поставить его вообще» Р. А. Гоулденберг, 1995.
Основные синдромы неотложных состояний в кардиологии «Если врач не смог поставить предположительный диагноз на основании анамнеза, он, скорее всего не сможет поставить его вообще» Р. А. Гоулденберг, 1995.
 Диагностика неотложных состояний в кардиологии 1. 2. 3. Расспрос больного (анамнез) обеспечивает 50 -70% диагноза Результаты физикальных исследований 20 -30%. 10 -20% падает на долю специальных инструментальных и лабораторных методов исследования.
Диагностика неотложных состояний в кардиологии 1. 2. 3. Расспрос больного (анамнез) обеспечивает 50 -70% диагноза Результаты физикальных исследований 20 -30%. 10 -20% падает на долю специальных инструментальных и лабораторных методов исследования.
 Основные клинические синдромы неотложных состояний в кардиологии 1. 2. 3. 4. 5. 6. Боль в грудной клетке Сердцебиение и ощущение перебоев в работе сердца Одышка Кратковременная потеря сознания (синкопе) Слабость и повышенная утомляемость Внезапная сердечная смерть
Основные клинические синдромы неотложных состояний в кардиологии 1. 2. 3. 4. 5. 6. Боль в грудной клетке Сердцебиение и ощущение перебоев в работе сердца Одышка Кратковременная потеря сознания (синкопе) Слабость и повышенная утомляемость Внезапная сердечная смерть
 Внезапая коронарная смерть (ВКС) – это смерть в присутствии свидетелей, наступившая мгновенно или в пределах 1 -6 часов, обусловленная наиболее часто фибрилляцией желудочков и не связанная с наличием признаков, позволяющих поставить какой-либо другой, кроме ишемической болезни сердца, диагноз.
Внезапая коронарная смерть (ВКС) – это смерть в присутствии свидетелей, наступившая мгновенно или в пределах 1 -6 часов, обусловленная наиболее часто фибрилляцией желудочков и не связанная с наличием признаков, позволяющих поставить какой-либо другой, кроме ишемической болезни сердца, диагноз.
 Основные причины ВСС • • • ИБС (80%) Атеросклероз коронарных артерий Врожденная патология коронарных артерий Коронарный артериит Эмболия коронарных артерий Заболевания, вызывающая гипертрофию миокарда Заболевания миокарда, приводящие к сердечной недостаточности Воспалительные, опухолевые и дегенеративные заболевания миокарда Болезни клапанов сердца Врожденные пороки сердца Патология электрофизиологических процессов в миокарде
Основные причины ВСС • • • ИБС (80%) Атеросклероз коронарных артерий Врожденная патология коронарных артерий Коронарный артериит Эмболия коронарных артерий Заболевания, вызывающая гипертрофию миокарда Заболевания миокарда, приводящие к сердечной недостаточности Воспалительные, опухолевые и дегенеративные заболевания миокарда Болезни клапанов сердца Врожденные пороки сердца Патология электрофизиологических процессов в миокарде
 Боль в грудной клетке 1. 2. 3. Самая частая причина вызова врача БСМП Могут наблюдаться более чем при 45 различных заболеваниях (Поздняков Ю. М. , Волков В. С. , 2006) Всегда жесткое основание для проведения дифференциальной диагностики
Боль в грудной клетке 1. 2. 3. Самая частая причина вызова врача БСМП Могут наблюдаться более чем при 45 различных заболеваниях (Поздняков Ю. М. , Волков В. С. , 2006) Всегда жесткое основание для проведения дифференциальной диагностики
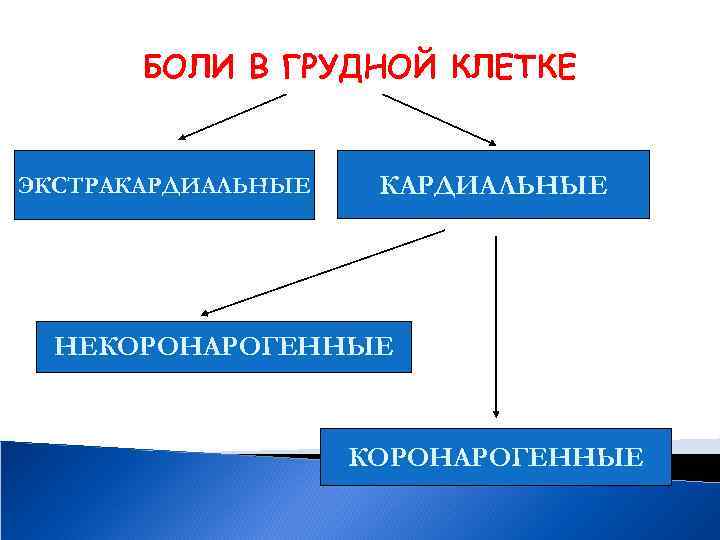 БОЛИ В ГРУДНОЙ КЛЕТКЕ ЭКСТРАКАРДИАЛЬНЫЕ НЕКОРОНАРОГЕННЫЕ
БОЛИ В ГРУДНОЙ КЛЕТКЕ ЭКСТРАКАРДИАЛЬНЫЕ НЕКОРОНАРОГЕННЫЕ
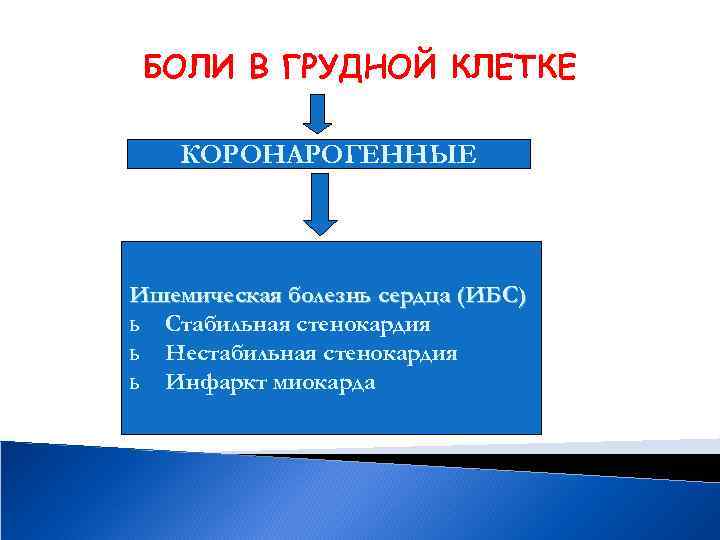 БОЛИ В ГРУДНОЙ КЛЕТКЕ КОРОНАРОГЕННЫЕ Ишемическая болезнь сердца (ИБС) ь Стабильная стенокардия ь Нестабильная стенокардия ь Инфаркт миокарда
БОЛИ В ГРУДНОЙ КЛЕТКЕ КОРОНАРОГЕННЫЕ Ишемическая болезнь сердца (ИБС) ь Стабильная стенокардия ь Нестабильная стенокардия ь Инфаркт миокарда
 БОЛИ В ГРУДНОЙ КЛЕТКЕ НЕКОРОНАРОГЕННЫЕ ь МИОКАРДИТЫ ь ПЕРИКАРДИТЫ
БОЛИ В ГРУДНОЙ КЛЕТКЕ НЕКОРОНАРОГЕННЫЕ ь МИОКАРДИТЫ ь ПЕРИКАРДИТЫ
 ЭКСТРАКАРДИАЛЬНЫЕ БОЛИ В ГРУДНОЙ КЛЕТКЕ ЗАБОЛЕВАНИЯ СОСУДОВ ь ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ ь РАССЛАИВАЮЩАЯ АНЕВРИЗМА АОРТЫ
ЭКСТРАКАРДИАЛЬНЫЕ БОЛИ В ГРУДНОЙ КЛЕТКЕ ЗАБОЛЕВАНИЯ СОСУДОВ ь ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ ь РАССЛАИВАЮЩАЯ АНЕВРИЗМА АОРТЫ
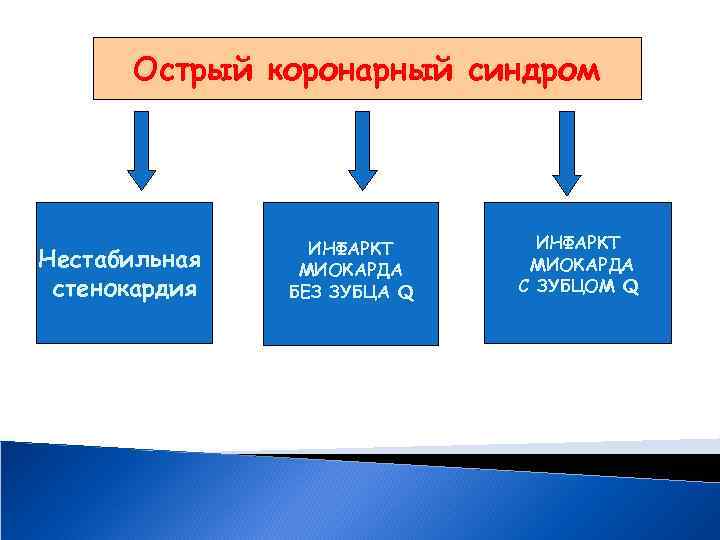 Острый коронарный синдром Нестабильная стенокардия ИНФАРКТ МИОКАРДА БЕЗ ЗУБЦА Q ИНФАРКТ МИОКАРДА С ЗУБЦОМ Q
Острый коронарный синдром Нестабильная стенокардия ИНФАРКТ МИОКАРДА БЕЗ ЗУБЦА Q ИНФАРКТ МИОКАРДА С ЗУБЦОМ Q
 КРИТЕРИИ НЕСТАБИЛЬНОЙ СТЕНОКАРДИИ 1. 2. 3. 4. 5. 6. Давящая, сжимающая боль за грудиной, иррадиирует в левую руку, шею, нижнюю челюсть, продолжительностью более 20 мин Учащение болевых приступов Увеличение продолжительности приступов Увеличение дозы НГ для купирования приступов Увеличение площади иррадиации Уменьшение толерантности к физической нагрузке
КРИТЕРИИ НЕСТАБИЛЬНОЙ СТЕНОКАРДИИ 1. 2. 3. 4. 5. 6. Давящая, сжимающая боль за грудиной, иррадиирует в левую руку, шею, нижнюю челюсть, продолжительностью более 20 мин Учащение болевых приступов Увеличение продолжительности приступов Увеличение дозы НГ для купирования приступов Увеличение площади иррадиации Уменьшение толерантности к физической нагрузке
 Определение острого коронарного синдрома Любая группа клинических признаков, свидетельствующих о недавнем обострении заболевания, позволяющих заподозрить инфаркт миокарда или нестабильную стенокардию Кардиология 2004, приложение
Определение острого коронарного синдрома Любая группа клинических признаков, свидетельствующих о недавнем обострении заболевания, позволяющих заподозрить инфаркт миокарда или нестабильную стенокардию Кардиология 2004, приложение
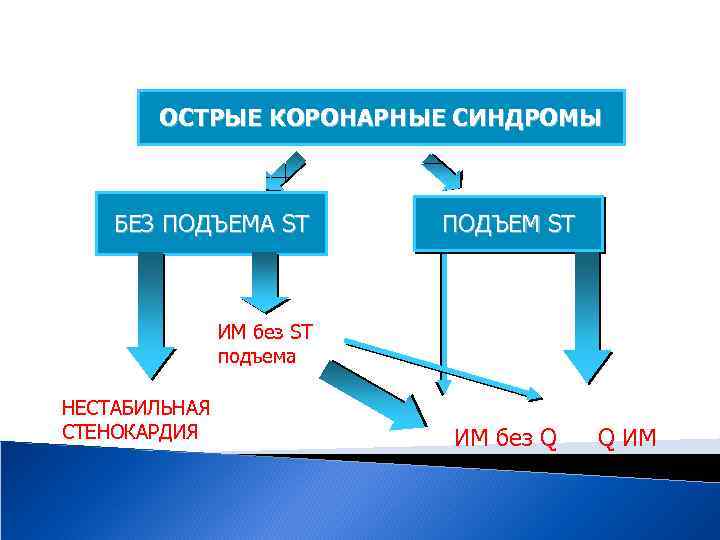 ОСТРЫЕ КОРОНАРНЫЕ СИНДРОМЫ БЕЗ ПОДЪЕМА ST ПОДЪЕМ ST ИМ без ST подъема НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ ИМ без Q Q ИМ
ОСТРЫЕ КОРОНАРНЫЕ СИНДРОМЫ БЕЗ ПОДЪЕМА ST ПОДЪЕМ ST ИМ без ST подъема НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ ИМ без Q Q ИМ
 Патофизиологические основания лечения обострения КБС Острый коронарный синдром без ST на ЭКГ Острый коронарный синдром c ST на ЭКГ P. Theroux, XX Конгресс ЕКО, Вена, 1998
Патофизиологические основания лечения обострения КБС Острый коронарный синдром без ST на ЭКГ Острый коронарный синдром c ST на ЭКГ P. Theroux, XX Конгресс ЕКО, Вена, 1998
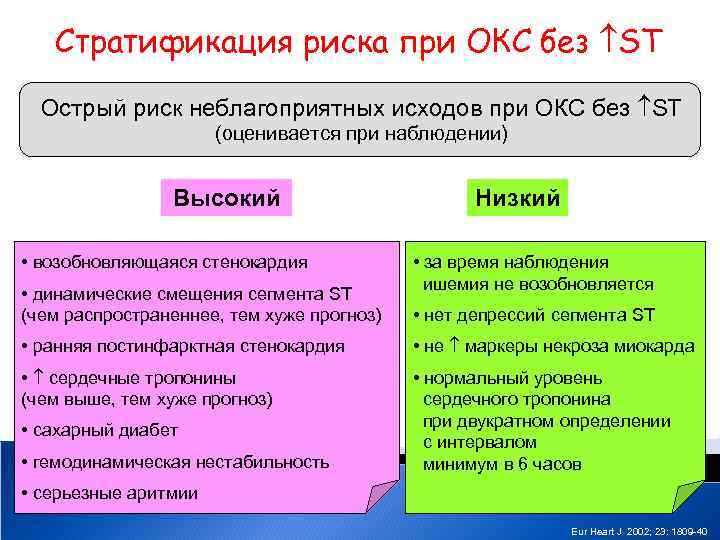 Стратификация риска при ОКС без ST Острый риск неблагоприятных исходов при ОКС без ST (оценивается при наблюдении) Высокий • возобновляющаяся стенокардия • динамические смещения сегмента ST (чем распространеннее, тем хуже прогноз) Низкий • за время наблюдения ишемия не возобновляется • нет депрессий сегмента ST • ранняя постинфарктная стенокардия • не маркеры некроза миокарда • сердечные тропонины (чем выше, тем хуже прогноз) • нормальный уровень сердечного тропонина при двукратном определении с интервалом минимум в 6 часов • сахарный диабет • гемодинамическая нестабильность • серьезные аритмии Eur Heart J 2002; 23: 1809 -40
Стратификация риска при ОКС без ST Острый риск неблагоприятных исходов при ОКС без ST (оценивается при наблюдении) Высокий • возобновляющаяся стенокардия • динамические смещения сегмента ST (чем распространеннее, тем хуже прогноз) Низкий • за время наблюдения ишемия не возобновляется • нет депрессий сегмента ST • ранняя постинфарктная стенокардия • не маркеры некроза миокарда • сердечные тропонины (чем выше, тем хуже прогноз) • нормальный уровень сердечного тропонина при двукратном определении с интервалом минимум в 6 часов • сахарный диабет • гемодинамическая нестабильность • серьезные аритмии Eur Heart J 2002; 23: 1809 -40
 ТАКТИКА ВРАЧА ПРИ ОКС НА ДОГОСПИТАЛЬНОМ ЭТАПЕ §Первоначальная оценка больных с болью в грудной клетке. Дифференциальный диагноз. §Показание к госпитализации и транспортировка. §Догоспитальная оценка уровня риска смерти и ИМ у больных ОКС. §Лечение ОСК на догоспитальном этапе.
ТАКТИКА ВРАЧА ПРИ ОКС НА ДОГОСПИТАЛЬНОМ ЭТАПЕ §Первоначальная оценка больных с болью в грудной клетке. Дифференциальный диагноз. §Показание к госпитализации и транспортировка. §Догоспитальная оценка уровня риска смерти и ИМ у больных ОКС. §Лечение ОСК на догоспитальном этапе.
 Больной с подозрение на ОКС должен лечиться так же, как больной с ОКС
Больной с подозрение на ОКС должен лечиться так же, как больной с ОКС
 Основные принципы лечения больных ОКС без подъема сегмента ST на догоспитальном этапе §Адекватное обезболивание.
Основные принципы лечения больных ОКС без подъема сегмента ST на догоспитальном этапе §Адекватное обезболивание.
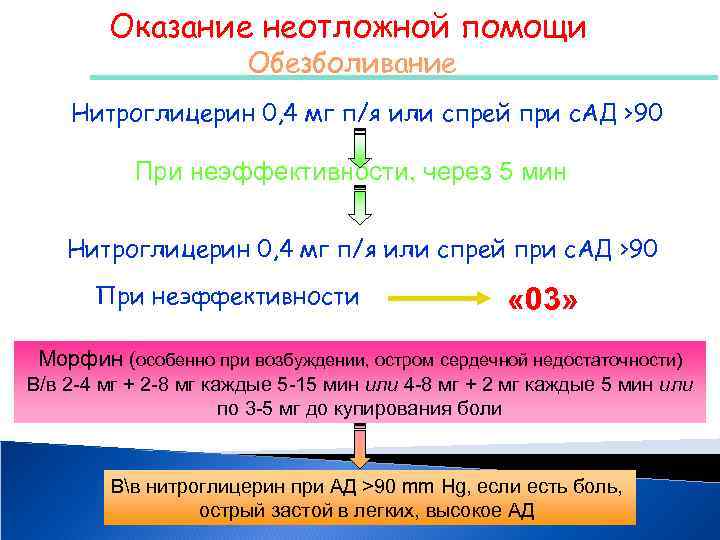 Оказание неотложной помощи Обезболивание Нитроглицерин 0, 4 мг п/я или спрей при с. АД >90 При неэффективности, через 5 мин Нитроглицерин 0, 4 мг п/я или спрей при с. АД >90 При неэффективности « 03» Морфин (особенно при возбуждении, остром сердечной недостаточности) В/в 2 -4 мг + 2 -8 мг каждые 5 -15 мин или 4 -8 мг + 2 мг каждые 5 мин или по 3 -5 мг до купирования боли Вв нитроглицерин при АД >90 mm Hg, если есть боль, острый застой в легких, высокое АД
Оказание неотложной помощи Обезболивание Нитроглицерин 0, 4 мг п/я или спрей при с. АД >90 При неэффективности, через 5 мин Нитроглицерин 0, 4 мг п/я или спрей при с. АД >90 При неэффективности « 03» Морфин (особенно при возбуждении, остром сердечной недостаточности) В/в 2 -4 мг + 2 -8 мг каждые 5 -15 мин или 4 -8 мг + 2 мг каждые 5 мин или по 3 -5 мг до купирования боли Вв нитроглицерин при АД >90 mm Hg, если есть боль, острый застой в легких, высокое АД
 Возможные осложнения при использовании морфина § Выраженная гипотензия. Горизонтальное положении в сочетании с поднятием ног (если нет отека легких). При неэффективности, в/в - 0, 9% раствор Na. Cl или другие плазмоэкспандеры. В редких случаях – прессорные препараты. Выраженная брадикардия в сочетании с гипотензией; устраняется атропином (внутривенно 0, 5 -1, 0 мг). Тошнота, рвота; устраняется производными фенотиазина, в частности, метоклопрамидом (внутривенно 5 -10 мг). Выраженное угнетение дыхания; устраняется налоксоном (внутривенно 0, 1 -0, 2 мг, при необходимости повторно через 15 мин), однако при этом уменьшается и анальгезирующее действие препарата. § § §
Возможные осложнения при использовании морфина § Выраженная гипотензия. Горизонтальное положении в сочетании с поднятием ног (если нет отека легких). При неэффективности, в/в - 0, 9% раствор Na. Cl или другие плазмоэкспандеры. В редких случаях – прессорные препараты. Выраженная брадикардия в сочетании с гипотензией; устраняется атропином (внутривенно 0, 5 -1, 0 мг). Тошнота, рвота; устраняется производными фенотиазина, в частности, метоклопрамидом (внутривенно 5 -10 мг). Выраженное угнетение дыхания; устраняется налоксоном (внутривенно 0, 1 -0, 2 мг, при необходимости повторно через 15 мин), однако при этом уменьшается и анальгезирующее действие препарата. § § §
 Основные принципы лечения больных ОКС без подъема сегмента ST на догоспитальном этапе • • Адекватное обезболивание. Антитромботическая терапия: Нагрузочная доза аспирина: 1. Форма АСК без оболочек 2. Доза 160 -325 мг 3. Разжевать (не глотать)
Основные принципы лечения больных ОКС без подъема сегмента ST на догоспитальном этапе • • Адекватное обезболивание. Антитромботическая терапия: Нагрузочная доза аспирина: 1. Форма АСК без оболочек 2. Доза 160 -325 мг 3. Разжевать (не глотать)
 АСПИРИН ПРИ ИНФАРКТЕ МИОКАРДА Назначается всем больным при отсутствии явных противопоказаний ДОЗЫ и применение: Первый прием: разжевать 160 -325 мг (без кишечнорастворимой оболочки) Далее: 75 -125 мг в сутки (на неопределенно долгое время)
АСПИРИН ПРИ ИНФАРКТЕ МИОКАРДА Назначается всем больным при отсутствии явных противопоказаний ДОЗЫ и применение: Первый прием: разжевать 160 -325 мг (без кишечнорастворимой оболочки) Далее: 75 -125 мг в сутки (на неопределенно долгое время)
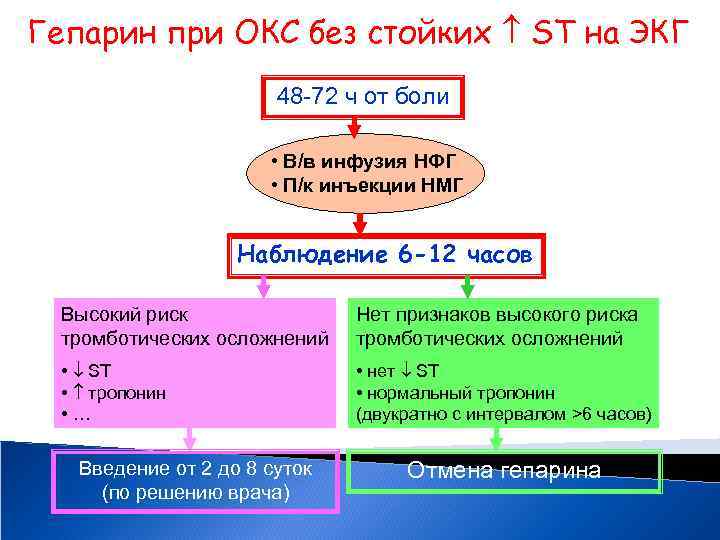 Гепарин при ОКС без стойких ST на ЭКГ 48 -72 ч от боли • В/в инфузия НФГ • П/к инъекции НМГ Наблюдение 6 -12 часов Высокий риск тромботических осложнений Нет признаков высокого риска тромботических осложнений • ST • тропонин • … • нет ST • нормальный тропонин (двукратно с интервалом >6 часов) Введение от 2 до 8 суток (по решению врача) Отмена гепарина
Гепарин при ОКС без стойких ST на ЭКГ 48 -72 ч от боли • В/в инфузия НФГ • П/к инъекции НМГ Наблюдение 6 -12 часов Высокий риск тромботических осложнений Нет признаков высокого риска тромботических осложнений • ST • тропонин • … • нет ST • нормальный тропонин (двукратно с интервалом >6 часов) Введение от 2 до 8 суток (по решению врача) Отмена гепарина
 Организация работы СМП при ОИМ • Любая бригада СМП, поставив диагноз ОКС, должна купировать болевой приступ, начать антитромботическое лечение, включая введение тромболитиков (если не планируется инвазивное восстановление проходимости коронарной артерии), а при развитии осложнений – нарушений ритма сердца или острой сердечной недостаточности – необходимую терапию, включая мероприятия по сердечно-легочной реанимации
Организация работы СМП при ОИМ • Любая бригада СМП, поставив диагноз ОКС, должна купировать болевой приступ, начать антитромботическое лечение, включая введение тромболитиков (если не планируется инвазивное восстановление проходимости коронарной артерии), а при развитии осложнений – нарушений ритма сердца или острой сердечной недостаточности – необходимую терапию, включая мероприятия по сердечно-легочной реанимации
 Лечение неосложненного ИМп. ST на догоспитальном этапе Каждая бригада СМП (в том числе и фельдшерская) должна быть готова к проведению активного лечения больного ИМп. ST Базовая терапия. 1. Устранить болевой синдром. 2. Разжевать таблетку, содержащую 250 мг АСК. 3. Принять внутрь 300 мг клопидогрела. 4. Начать в/в инфузию НГ, в первую очередь при сохраняющейся стенокардии, АГ, ОСН. 5. Начать лечение b-блокаторами. Предпочтительно первоначальное в/в введение, особенно при ишемии, которая сохраняется после в/в введения наркотических анальгетиков или рецидивирует, АГ, тахикардией или тахиаритмией, без СН. Предполагается выполнение первичной ТБА. Нагрузочная доза клопидогрела - 600 мг.
Лечение неосложненного ИМп. ST на догоспитальном этапе Каждая бригада СМП (в том числе и фельдшерская) должна быть готова к проведению активного лечения больного ИМп. ST Базовая терапия. 1. Устранить болевой синдром. 2. Разжевать таблетку, содержащую 250 мг АСК. 3. Принять внутрь 300 мг клопидогрела. 4. Начать в/в инфузию НГ, в первую очередь при сохраняющейся стенокардии, АГ, ОСН. 5. Начать лечение b-блокаторами. Предпочтительно первоначальное в/в введение, особенно при ишемии, которая сохраняется после в/в введения наркотических анальгетиков или рецидивирует, АГ, тахикардией или тахиаритмией, без СН. Предполагается выполнение первичной ТБА. Нагрузочная доза клопидогрела - 600 мг.
 Практические подходы при лечении ОИМ В течение 10 - 15 мин § ЧДД, ЧСС, АД, насыщение O 2 Мониторирование ЭКГ Готовность к дефибрилляции и СЛР Обеспечение в/в доступа ЭКГ в 12 -ти отведениях Короткий прицельный анамнез, физикальное обследование § § § Неотложное лечение • морфин по 2 -4 мг в/в до эффекта O 2 4 -8 л/мин для насыщения O 2 >90% аспирин (если не дали ранее): разжевать 250 мг, в свечах 300 мг или в/в 500 мг клопидогрел 300 мг, возраст <75 лет 75 мг нитроглицерин при АД >90, если есть боль, острый застой в легких, высокое АД решение вопроса о ТЛТ!!! § § §
Практические подходы при лечении ОИМ В течение 10 - 15 мин § ЧДД, ЧСС, АД, насыщение O 2 Мониторирование ЭКГ Готовность к дефибрилляции и СЛР Обеспечение в/в доступа ЭКГ в 12 -ти отведениях Короткий прицельный анамнез, физикальное обследование § § § Неотложное лечение • морфин по 2 -4 мг в/в до эффекта O 2 4 -8 л/мин для насыщения O 2 >90% аспирин (если не дали ранее): разжевать 250 мг, в свечах 300 мг или в/в 500 мг клопидогрел 300 мг, возраст <75 лет 75 мг нитроглицерин при АД >90, если есть боль, острый застой в легких, высокое АД решение вопроса о ТЛТ!!! § § §
 Стационарный этап
Стационарный этап
 СТРАТЕГИИ ЛЕЧЕНИЯ БОЛЬНЫХ ОКС • АНТИТРОМБОТИЧЕСКАЯ: • АСПИРИН (КЛОПИДОГРЕЛ) • ГЕПАРИН • ТРОМБОЛИЗИС • АНТИАНГИНАЛЬНАЯ: • НИТРАТЫ • -БЛОКАТОРЫ • СТАБИЛИЗАЦИЯ АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ: • СТАТИНЫ АКТИВНОЕ ЛЕЧЕНИЕ БОЛЬНОГО С ОКС ДОЛЖНО БЫТЬ НАЧАТО НЕМЕДЛЕННО ПОСЛЕ ПЕРВОГО КОНТАКТА С ВРАЧОМ И ЕГО АКТИВНОСТЬ ДОЛЖНА СООТВЕТСТВОВАТЬ ОЦЕНКЕ РИСКА ОСЛОЖНЕНИЙ
СТРАТЕГИИ ЛЕЧЕНИЯ БОЛЬНЫХ ОКС • АНТИТРОМБОТИЧЕСКАЯ: • АСПИРИН (КЛОПИДОГРЕЛ) • ГЕПАРИН • ТРОМБОЛИЗИС • АНТИАНГИНАЛЬНАЯ: • НИТРАТЫ • -БЛОКАТОРЫ • СТАБИЛИЗАЦИЯ АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ: • СТАТИНЫ АКТИВНОЕ ЛЕЧЕНИЕ БОЛЬНОГО С ОКС ДОЛЖНО БЫТЬ НАЧАТО НЕМЕДЛЕННО ПОСЛЕ ПЕРВОГО КОНТАКТА С ВРАЧОМ И ЕГО АКТИВНОСТЬ ДОЛЖНА СООТВЕТСТВОВАТЬ ОЦЕНКЕ РИСКА ОСЛОЖНЕНИЙ
 ОКС без подъема ST
ОКС без подъема ST
 Клопидогрель в добавление к АСК Современные рекомендации ОКС без подъема сегмента ST 9 -12 мес ОКС с подъемом сегмента ST 4 -6 недель Состояние после ЧКВ голометаллическим стентом Минимум 4 недели Состояние после ЧКВ покрытым стентом Минимум 1 год Eur Heart J 2002; 23: 809 -40. Circulation 2002; 106: 893 -1900. Chest 2004; 126: 513 S-548 S. Кардиология 2004, приложение. Eur Heart J 2005; 26: 804 -47
Клопидогрель в добавление к АСК Современные рекомендации ОКС без подъема сегмента ST 9 -12 мес ОКС с подъемом сегмента ST 4 -6 недель Состояние после ЧКВ голометаллическим стентом Минимум 4 недели Состояние после ЧКВ покрытым стентом Минимум 1 год Eur Heart J 2002; 23: 809 -40. Circulation 2002; 106: 893 -1900. Chest 2004; 126: 513 S-548 S. Кардиология 2004, приложение. Eur Heart J 2005; 26: 804 -47
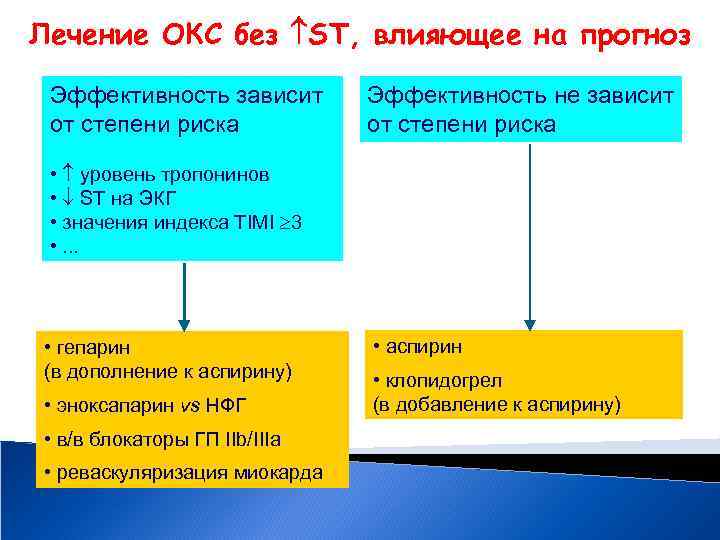 Лечение ОКС без ST, влияющее на прогноз Эффективность зависит от степени риска Эффективность не зависит от степени риска • уровень тропонинов • ST на ЭКГ • значения индекса TIMI 3 • . . . • гепарин (в дополнение к аспирину) • эноксапарин vs НФГ • в/в блокаторы ГП IIb/IIIa • реваскуляризация миокарда • аспирин • клопидогрел (в добавление к аспирину)
Лечение ОКС без ST, влияющее на прогноз Эффективность зависит от степени риска Эффективность не зависит от степени риска • уровень тропонинов • ST на ЭКГ • значения индекса TIMI 3 • . . . • гепарин (в дополнение к аспирину) • эноксапарин vs НФГ • в/в блокаторы ГП IIb/IIIa • реваскуляризация миокарда • аспирин • клопидогрел (в добавление к аспирину)
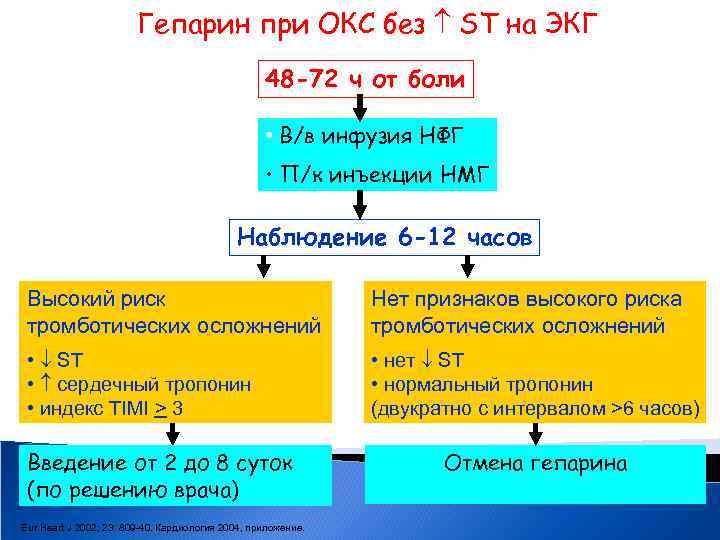 Гепарин при ОКС без ST на ЭКГ 48 -72 ч от боли • В/в инфузия НФГ • П/к инъекции НМГ Наблюдение 6 -12 часов Высокий риск тромботических осложнений Нет признаков высокого риска тромботических осложнений • ST • сердечный тропонин • индекс TIMI > 3 • нет ST • нормальный тропонин (двукратно с интервалом >6 часов) Введение от 2 до 8 суток (по решению врача) Eur Heart J 2002; 23: 809 -40. Кардиология 2004, приложение. Отмена гепарина
Гепарин при ОКС без ST на ЭКГ 48 -72 ч от боли • В/в инфузия НФГ • П/к инъекции НМГ Наблюдение 6 -12 часов Высокий риск тромботических осложнений Нет признаков высокого риска тромботических осложнений • ST • сердечный тропонин • индекс TIMI > 3 • нет ST • нормальный тропонин (двукратно с интервалом >6 часов) Введение от 2 до 8 суток (по решению врача) Eur Heart J 2002; 23: 809 -40. Кардиология 2004, приложение. Отмена гепарина
 АНТИАНГИНАЛЬНОЕ ЛЕЧЕНИЕ НИНИТРАТЫ: Инфузия от 5 -10 мкг/мин до 75 -100 мкг/мин до исчезновения симптомов или появления побочного действия: • гипотензия - систолическое давление < 90 мм. рт. ст. и/или снижение более чем на 30%, • выраженная головная боль ПОКАЗАНИЯ ДЛЯ ВНУТРИВЕННОГО ВВЕДЕНИЯ: симптомы не прошли после трехкратного сублингвального приема нитроглицерина и начала терапии -блокаторами ПРОТИВОПОКАЗАНИЯ: гипотензия
АНТИАНГИНАЛЬНОЕ ЛЕЧЕНИЕ НИНИТРАТЫ: Инфузия от 5 -10 мкг/мин до 75 -100 мкг/мин до исчезновения симптомов или появления побочного действия: • гипотензия - систолическое давление < 90 мм. рт. ст. и/или снижение более чем на 30%, • выраженная головная боль ПОКАЗАНИЯ ДЛЯ ВНУТРИВЕННОГО ВВЕДЕНИЯ: симптомы не прошли после трехкратного сублингвального приема нитроглицерина и начала терапии -блокаторами ПРОТИВОПОКАЗАНИЯ: гипотензия
 АНТИАНГИНАЛЬНОЕ ЛЕЧЕНИЕ НИТРАТЫ: ПЕРЕВОДИТЬ БОЛЬНОГО НА ПЕРОРАЛЬНЫЙ ПРИЕМ НИТРАТОВ СЛЕДУЕТ НЕ РАНЕЕ ЧЕМ ЧЕРЕЗ 24 часа ПОСЛЕДНЕГО ИШЕМИЧЕСКОГО ЭПИЗОДА
АНТИАНГИНАЛЬНОЕ ЛЕЧЕНИЕ НИТРАТЫ: ПЕРЕВОДИТЬ БОЛЬНОГО НА ПЕРОРАЛЬНЫЙ ПРИЕМ НИТРАТОВ СЛЕДУЕТ НЕ РАНЕЕ ЧЕМ ЧЕРЕЗ 24 часа ПОСЛЕДНЕГО ИШЕМИЧЕСКОГО ЭПИЗОДА
 АНТИАНГИНАЛЬНОЕ ЛЕЧЕНИЕ МОРФИН: 2 -5 мг в/в ВВЕДЕНИЕ МОЖНО ПОВТОРЯТЬ ЧЕРЕЗ 5 -30 МИН СТОЛЬКО РАЗ СКОЛЬКО НЕОБХОДИМО ДЛЯ УСТРАНЕНИЯ СИМПТОМОВ И СОЗДАНИЯ КОМФОРТА ДЛЯ БОЛЬНОГО ПОКАЗАНИЯ: • Боль не купирована тремя сублингвальными дозами нитроглицерина • Повторные ишемические эпизоды возникают на фоне адекватной антиишемической терапии
АНТИАНГИНАЛЬНОЕ ЛЕЧЕНИЕ МОРФИН: 2 -5 мг в/в ВВЕДЕНИЕ МОЖНО ПОВТОРЯТЬ ЧЕРЕЗ 5 -30 МИН СТОЛЬКО РАЗ СКОЛЬКО НЕОБХОДИМО ДЛЯ УСТРАНЕНИЯ СИМПТОМОВ И СОЗДАНИЯ КОМФОРТА ДЛЯ БОЛЬНОГО ПОКАЗАНИЯ: • Боль не купирована тремя сублингвальными дозами нитроглицерина • Повторные ишемические эпизоды возникают на фоне адекватной антиишемической терапии
 Ключевой класс лекарств - бетаадреноблокаторы -адреноблокаторы: Метопролола сукцинат Пропранолол Эсмолол ПОКАЗАНИЯ: все больные не имеющие абсолютных противопоказаний
Ключевой класс лекарств - бетаадреноблокаторы -адреноблокаторы: Метопролола сукцинат Пропранолол Эсмолол ПОКАЗАНИЯ: все больные не имеющие абсолютных противопоказаний
 Ключевой класс лекарств - бетаадреноблокаторы ПРОТИВОПОКАЗАНИЯ: • интервал PQ> 0. 24 сек • ЧСС менее 55 в мин • систолическое давление менее 90 мм рт ст • левожелудочковая недостаточность • выраженные обструктивные заболевания дыхательных путей
Ключевой класс лекарств - бетаадреноблокаторы ПРОТИВОПОКАЗАНИЯ: • интервал PQ> 0. 24 сек • ЧСС менее 55 в мин • систолическое давление менее 90 мм рт ст • левожелудочковая недостаточность • выраженные обструктивные заболевания дыхательных путей
 Предпосылки для назначения ß-адреноблокаторов в остром периоде инфаркта миокарда Ø Уменьшают потребность миокарда в кислороде Ø Защищают миокард от избытка катехоламинов Ø Перераспределяют кровоток от эпикардиальных с субэндокардиальным отделам
Предпосылки для назначения ß-адреноблокаторов в остром периоде инфаркта миокарда Ø Уменьшают потребность миокарда в кислороде Ø Защищают миокард от избытка катехоламинов Ø Перераспределяют кровоток от эпикардиальных с субэндокардиальным отделам
 Предпосылки для назначения бета-адреноблокаторов при ИМ Ø Снижают частоту развития желудочковых аритмий, возможно повышают порог фибрилляции Ø Снижают частоту возникновения разрывов миокарда Ø Снижают частоту развития повторной ишемии и распространение зоны некроза
Предпосылки для назначения бета-адреноблокаторов при ИМ Ø Снижают частоту развития желудочковых аритмий, возможно повышают порог фибрилляции Ø Снижают частоту возникновения разрывов миокарда Ø Снижают частоту развития повторной ишемии и распространение зоны некроза
 СТАБИЛИЗАЦИЯ АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ СТАТИНЫ -НАЗНАЧЕНИЕ СТАТИНОВ ЦЕЛЕСООБРАЗНО ЕЩЕ ДО МОМЕНТА ВЫПИСКИ ПАЦИЕНТА ИЗ СТАЦИОНАРА -ЦЕЛЕСООБРАЗНОСТЬ СВЕРРАННЕГО НАЗНАЧЕНИЯ СТАТИНОВ (В ПЕРВЫЕ СУТКИ) ТРЕБУЕТ ДОПОЛНИТЕЛЬНОГО ИЗУЧЕНИЯ
СТАБИЛИЗАЦИЯ АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ СТАТИНЫ -НАЗНАЧЕНИЕ СТАТИНОВ ЦЕЛЕСООБРАЗНО ЕЩЕ ДО МОМЕНТА ВЫПИСКИ ПАЦИЕНТА ИЗ СТАЦИОНАРА -ЦЕЛЕСООБРАЗНОСТЬ СВЕРРАННЕГО НАЗНАЧЕНИЯ СТАТИНОВ (В ПЕРВЫЕ СУТКИ) ТРЕБУЕТ ДОПОЛНИТЕЛЬНОГО ИЗУЧЕНИЯ
 Показания к экстренному ЧКВ у пациентов с ОКС БПСТ (48 часов) Ø Ø Ø Ø Повторные эпизоды ангинозных болей. Динамика сегмента ST (депрессия ST более 1 мм или элевация ST продолжительностью менее 30 минут). Повышение уровня тропонинов Т и I, МВ-КФК. Нестабильность гемодинамики. Жизнеугрожающие нарушения ритма сердца. Ранняя постинфарктная стенокардия. Сахарный диабет.
Показания к экстренному ЧКВ у пациентов с ОКС БПСТ (48 часов) Ø Ø Ø Ø Повторные эпизоды ангинозных болей. Динамика сегмента ST (депрессия ST более 1 мм или элевация ST продолжительностью менее 30 минут). Повышение уровня тропонинов Т и I, МВ-КФК. Нестабильность гемодинамики. Жизнеугрожающие нарушения ритма сердца. Ранняя постинфарктная стенокардия. Сахарный диабет.
 Российские рекомендации «Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ» Приняты на конгрессе ВНОК 11. 10. 2007
Российские рекомендации «Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ» Приняты на конгрессе ВНОК 11. 10. 2007
 Показания для проведения ТЛТ Если время от начала ангинозного приступа не превышает 12 часов, а на ЭКГ отмечается подъем сегмента ST ≥ 0, 1 m. V, как минимум в 2 -х последовательных грудных отведениях или в 2 -х отведениях от конечностей, или появляется блокада ЛНПГ. Введение тромболитиков оправдано в те же сроки при ЭКГ признаках истинного заднего ИМ (высокие зубцы R в правых прекордиальных отведениях и депрессия сегмента ST в отведениях V 1 -V 4 с направленным вверх зубцом T). Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
Показания для проведения ТЛТ Если время от начала ангинозного приступа не превышает 12 часов, а на ЭКГ отмечается подъем сегмента ST ≥ 0, 1 m. V, как минимум в 2 -х последовательных грудных отведениях или в 2 -х отведениях от конечностей, или появляется блокада ЛНПГ. Введение тромболитиков оправдано в те же сроки при ЭКГ признаках истинного заднего ИМ (высокие зубцы R в правых прекордиальных отведениях и депрессия сегмента ST в отведениях V 1 -V 4 с направленным вверх зубцом T). Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
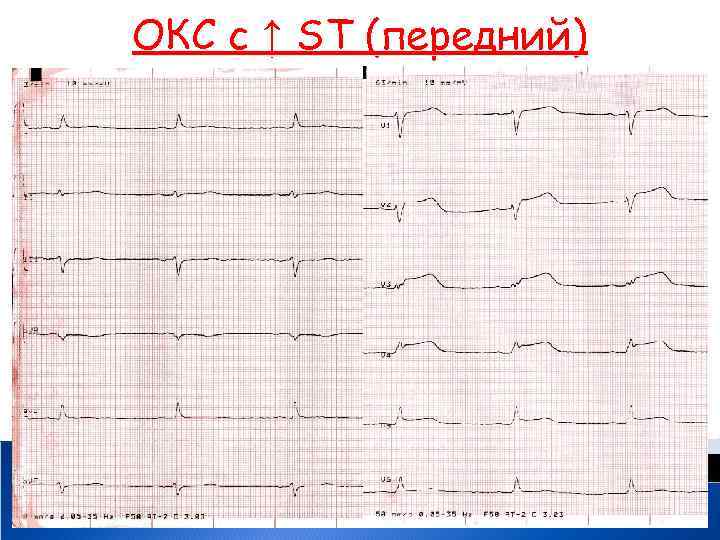 ОКС с ↑ ST (передний)
ОКС с ↑ ST (передний)
 Противопоказания для проведения ТЛТ Абсолютные противопоказания к ТЛТ § ранее перенесенный геморрагический инсульт или НМК неизвестной этиологии; § ишемический инсульт, перенесенный в течение последних 3 -х месяцев; § опухоль мозга, первичная и метастатическая; § подозрение на расслоение аорты; § наличие признаков кровотечения или геморрагического диатеза (за исключением менструации); § существенные закрытые травмы головы в последние 3 месяца; §изменение структуры мозговых сосудов, например, артериовенозная мальформация, артериальные аневризмы Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
Противопоказания для проведения ТЛТ Абсолютные противопоказания к ТЛТ § ранее перенесенный геморрагический инсульт или НМК неизвестной этиологии; § ишемический инсульт, перенесенный в течение последних 3 -х месяцев; § опухоль мозга, первичная и метастатическая; § подозрение на расслоение аорты; § наличие признаков кровотечения или геморрагического диатеза (за исключением менструации); § существенные закрытые травмы головы в последние 3 месяца; §изменение структуры мозговых сосудов, например, артериовенозная мальформация, артериальные аневризмы Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
 Противопоказания для проведения ТЛТ Относительные противопоказания: § устойчивая, высокая, плохо контролируемая АГ в анамнезе; § АГ - в момент госпитализации – АД сис. >180 мм рт. ст. , диаст. >110 мм рт. ст); § ишемический инсульт давностью более 3 месяцев; § деменция или внутричерепная патология, не указанная в «абсолютных противопоказаниях» ; § травматичная или длительная (более 10 мин), сердечно-легочная реанимация или оперативное вмешательство, перенесенное в течение последних 3 -х недель; недавнее (в течение предыдущих 2 -4 -х недель) внутреннее кровотечение; пункция сосуда, не поддающегося прижатию; для стрептокиназы – введение стрептокиназы более 5 суток назад или известная аллергия на нее; беременность; обострение язвенной болезни; прием антикоагулянтов непрямого действия (чем выше МНО, тем выше риск кровотечения). § § §
Противопоказания для проведения ТЛТ Относительные противопоказания: § устойчивая, высокая, плохо контролируемая АГ в анамнезе; § АГ - в момент госпитализации – АД сис. >180 мм рт. ст. , диаст. >110 мм рт. ст); § ишемический инсульт давностью более 3 месяцев; § деменция или внутричерепная патология, не указанная в «абсолютных противопоказаниях» ; § травматичная или длительная (более 10 мин), сердечно-легочная реанимация или оперативное вмешательство, перенесенное в течение последних 3 -х недель; недавнее (в течение предыдущих 2 -4 -х недель) внутреннее кровотечение; пункция сосуда, не поддающегося прижатию; для стрептокиназы – введение стрептокиназы более 5 суток назад или известная аллергия на нее; беременность; обострение язвенной болезни; прием антикоагулянтов непрямого действия (чем выше МНО, тем выше риск кровотечения). § § §
 Антитромботическая стратегия после тромболизиса 1. 2. 3. Аспирин – нагрузочная доза 165 -325 мг, затем по 75 -150 мг/сут неопределенно долго Клопидогрел – нагрузочная доза 600 мг (75 мг у пациентов старше 75 лет), затем по 75 мг/сут первые 4 недели Блокаторы ГП IIb/IIIa – только при инвазивной стратегии лечения
Антитромботическая стратегия после тромболизиса 1. 2. 3. Аспирин – нагрузочная доза 165 -325 мг, затем по 75 -150 мг/сут неопределенно долго Клопидогрел – нагрузочная доза 600 мг (75 мг у пациентов старше 75 лет), затем по 75 мг/сут первые 4 недели Блокаторы ГП IIb/IIIa – только при инвазивной стратегии лечения
 Антитромботическая стратегия после тромболизиса (2) - - - НФГ - В/в болюс 60 МЕ/кг (не более 4000 МЕ), далее инфузия со скоростью 12 МЕ/кг/ч (не более 1000 МЕ/ч). Подбор дозы под контролем АЧТВ (в 1, 5 -2 раза выше нормы). АЧТВ определять через 3, 6, 12 и 24 ч от начала терапиии. Через 6 часов после каждого изменения дозы. Длительность инфузии 24 -48 часов Эноксапарин - В/в болюс 30 мг, далее п/к в дозе 1 мг/кг 2 раза в сутки до 8 -го дня болезни. Первые 2 дозы для п/к введения не должны превышать 100 мг. У лиц старше 75 лет начальная вв доза не вводится. Поддерживающая уменьшается до 0, 75 мг/кг (первые 2 дозы не должны превышать 75 мг). При клиренсе креатинина менее 30 мл/мин препарат вводится п/к в дозе 1 мг/кг один раз в сутки. Фондапаринукс – В/в болюс 2, 5 мг; со вторых суток под кожу живота в дозе 2, 5 мг 1 раз в сутки до 8 -го дня болезни.
Антитромботическая стратегия после тромболизиса (2) - - - НФГ - В/в болюс 60 МЕ/кг (не более 4000 МЕ), далее инфузия со скоростью 12 МЕ/кг/ч (не более 1000 МЕ/ч). Подбор дозы под контролем АЧТВ (в 1, 5 -2 раза выше нормы). АЧТВ определять через 3, 6, 12 и 24 ч от начала терапиии. Через 6 часов после каждого изменения дозы. Длительность инфузии 24 -48 часов Эноксапарин - В/в болюс 30 мг, далее п/к в дозе 1 мг/кг 2 раза в сутки до 8 -го дня болезни. Первые 2 дозы для п/к введения не должны превышать 100 мг. У лиц старше 75 лет начальная вв доза не вводится. Поддерживающая уменьшается до 0, 75 мг/кг (первые 2 дозы не должны превышать 75 мг). При клиренсе креатинина менее 30 мл/мин препарат вводится п/к в дозе 1 мг/кг один раз в сутки. Фондапаринукс – В/в болюс 2, 5 мг; со вторых суток под кожу живота в дозе 2, 5 мг 1 раз в сутки до 8 -го дня болезни.
 Инфаркт миокарда и НФГ §Сопровождение ТЛТ или высокий риск артериального тромбоза. В/в болюс 60 МЕ/кг (не более 4000 МЕ), далее инфузия со скоростью 12 МЕ/кг/ч (не более 1000 МЕ/ч). Подбор дозы под контролем АЧТВ (в 1, 5 -2 раза выше нормы). АЧТВ определять через 3, 6, 12 и 24 ч от начала терапиии. Через 6 часов после каждого изменения дозы. Длительность инфузии 24 -48 часов. Сопровождение ТБА. Вв болюс 70 -100 МЕ/кг (при сопутствующем применении блокаторов ГП IIb/IIIa рецепторов тромбоцитов). Уточнение дозировки под контролем АВС, которое должно составлять 300 -350 сек. Первое определение АВС через 2 -5 минут после болюса НФГ, затем каждые 20 -30 минут на протяжении всей процедуры ТБА. При необходимости дополнительные болюсные введения НФГ 20 МЕ/кг. Применение НФГ прекращается после успешного окончания процедуры. § Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
Инфаркт миокарда и НФГ §Сопровождение ТЛТ или высокий риск артериального тромбоза. В/в болюс 60 МЕ/кг (не более 4000 МЕ), далее инфузия со скоростью 12 МЕ/кг/ч (не более 1000 МЕ/ч). Подбор дозы под контролем АЧТВ (в 1, 5 -2 раза выше нормы). АЧТВ определять через 3, 6, 12 и 24 ч от начала терапиии. Через 6 часов после каждого изменения дозы. Длительность инфузии 24 -48 часов. Сопровождение ТБА. Вв болюс 70 -100 МЕ/кг (при сопутствующем применении блокаторов ГП IIb/IIIa рецепторов тромбоцитов). Уточнение дозировки под контролем АВС, которое должно составлять 300 -350 сек. Первое определение АВС через 2 -5 минут после болюса НФГ, затем каждые 20 -30 минут на протяжении всей процедуры ТБА. При необходимости дополнительные болюсные введения НФГ 20 МЕ/кг. Применение НФГ прекращается после успешного окончания процедуры. § Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
 Вв введение бета-адреноблокаторов при остром инфаркте миокарда C первых часов/суток Для устранения симптомов § сохранение ишемии § тахикардия без СН § тахиаритмия § АД Всем без противопоказаний § целесообразность в/в дискутируется §если нет противопоказаний
Вв введение бета-адреноблокаторов при остром инфаркте миокарда C первых часов/суток Для устранения симптомов § сохранение ишемии § тахикардия без СН § тахиаритмия § АД Всем без противопоказаний § целесообразность в/в дискутируется §если нет противопоказаний
 Бета-адреноблокаторы при ИМп. ST Препарат Метопроло л Пропрaнол ол Доза Лечение в 1 -е сутки заболевания В/в по 5 мг 2 -3 раза с интервалом как минимум 2 мин; Первый прием внутрь через 15 минут после внутривенного введения. В/в 0, 1 мг/кг за 2 -3 приема с интервалами как минимум 2 -3 мин; Первый прием внутрь через 4 часа после внутривенного введения.
Бета-адреноблокаторы при ИМп. ST Препарат Метопроло л Пропрaнол ол Доза Лечение в 1 -е сутки заболевания В/в по 5 мг 2 -3 раза с интервалом как минимум 2 мин; Первый прием внутрь через 15 минут после внутривенного введения. В/в 0, 1 мг/кг за 2 -3 приема с интервалами как минимум 2 -3 мин; Первый прием внутрь через 4 часа после внутривенного введения.
 Бета-адреноблоктаоры при ИМп. ST Лечение таблетированными препаратами Карведилол Начальная доза внутрь 12, 5 мг за 2 приема, при хорошей переносимости доза может быть увеличена вдвое Метопролол Поддерживающая доза 100 мг за 2 -4 раза приема внутрь, при хорошей переносимости может быть увеличена вдвое Пропранолол Поддерживающая доза 40 -160 мг/сут за 4 приема, при хорошей переносимости может быть увеличена Лечение b-адреноблокаторами, начатое в первые сутки заболевания, при отсутствии противопоказаний должно продолжаться неопределенно долго Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
Бета-адреноблоктаоры при ИМп. ST Лечение таблетированными препаратами Карведилол Начальная доза внутрь 12, 5 мг за 2 приема, при хорошей переносимости доза может быть увеличена вдвое Метопролол Поддерживающая доза 100 мг за 2 -4 раза приема внутрь, при хорошей переносимости может быть увеличена вдвое Пропранолол Поддерживающая доза 40 -160 мг/сут за 4 приема, при хорошей переносимости может быть увеличена Лечение b-адреноблокаторами, начатое в первые сутки заболевания, при отсутствии противопоказаний должно продолжаться неопределенно долго Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
 ИАПФ в ранние сроки инфаркта миокарда Ингибиторы АПФ следует применять с первых суток заболевания. Учитывая, что у многих больных ИМп. ST в первые часы гемодинамика относительно нестабильна, рекомендуется начинать лечение с минимальных доз. Общий принцип лечения – постепенно увеличивать (титровать) дозу до рекомендуемой (целевой), которая по данным клинических исследований обеспечивает положительное влияние на прогноз, а если это невозможно, до максимально переносимой. Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
ИАПФ в ранние сроки инфаркта миокарда Ингибиторы АПФ следует применять с первых суток заболевания. Учитывая, что у многих больных ИМп. ST в первые часы гемодинамика относительно нестабильна, рекомендуется начинать лечение с минимальных доз. Общий принцип лечения – постепенно увеличивать (титровать) дозу до рекомендуемой (целевой), которая по данным клинических исследований обеспечивает положительное влияние на прогноз, а если это невозможно, до максимально переносимой. Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК
 Ингибиторы АПФ и инфаркт миокарда §Ингибиторы АПФ показаны всем больным с ИМ §Ингибиторы АПФ улучшают выживаемость при ИМ. §Терапию ингибиторами АПФ следует начинать с малых доз препаратов под контролем АД с постепенным увеличением дозы. §Ингибиторы АПФ предупреждают развитие и прогрессирование ХСН.
Ингибиторы АПФ и инфаркт миокарда §Ингибиторы АПФ показаны всем больным с ИМ §Ингибиторы АПФ улучшают выживаемость при ИМ. §Терапию ингибиторами АПФ следует начинать с малых доз препаратов под контролем АД с постепенным увеличением дозы. §Ингибиторы АПФ предупреждают развитие и прогрессирование ХСН.
 ИАПФ при инфаркте миокарда С первых суток на 4 -6 недель С 3 -16 -х суток длительно при существенной сократительной дисфункцией ЛЖ: • преходящая или сохраняющаяся СН • ФВ <40%, • индекс сократимости ≤ 1, 2 >1 месяца после ИМ и не менее 4 -5 лет • Каптоприл до 50 мг 2 р/сут • Лизиноприл до 10 мг 1 р/сут • Зофеноприл до 30 мг 2 р/сут • Каптоприл • Рамиприл • Трандолаприл • Эналаприл до 50 мг 3 р/сут до 5 мг 2 р/сут до 4 мг 1 р/сут до 20 мг 2 р/сут • Рамиприл до 10 мг 1 р/сут
ИАПФ при инфаркте миокарда С первых суток на 4 -6 недель С 3 -16 -х суток длительно при существенной сократительной дисфункцией ЛЖ: • преходящая или сохраняющаяся СН • ФВ <40%, • индекс сократимости ≤ 1, 2 >1 месяца после ИМ и не менее 4 -5 лет • Каптоприл до 50 мг 2 р/сут • Лизиноприл до 10 мг 1 р/сут • Зофеноприл до 30 мг 2 р/сут • Каптоприл • Рамиприл • Трандолаприл • Эналаприл до 50 мг 3 р/сут до 5 мг 2 р/сут до 4 мг 1 р/сут до 20 мг 2 р/сут • Рамиприл до 10 мг 1 р/сут
 ПЕРЕРЫВ
ПЕРЕРЫВ
 СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ Патологическое состояние, при котором сердце не может обеспечить необходимый сердечный выброс и создать нормальный кровоток в органах и тканях.
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ Патологическое состояние, при котором сердце не может обеспечить необходимый сердечный выброс и создать нормальный кровоток в органах и тканях.
 Основные причины насосной функции сердца Первичное повреждение миокарда (ИМ, кардиомиопатия) Ø Перегрузка сердца объемом и /или давлением (например, АГ, пороки сердца) Ø Нарушение диастолического наполнения сердца (например ГКМП, констриктивный перикардит) Ø
Основные причины насосной функции сердца Первичное повреждение миокарда (ИМ, кардиомиопатия) Ø Перегрузка сердца объемом и /или давлением (например, АГ, пороки сердца) Ø Нарушение диастолического наполнения сердца (например ГКМП, констриктивный перикардит) Ø
 Определение острой сердечной недостаточности ОСН - клинический синдром, который характеризуется быстрым появлением или прогрессированием симптомов и синдромов СН, требующих безотлагательного начала специфической терапии.
Определение острой сердечной недостаточности ОСН - клинический синдром, который характеризуется быстрым появлением или прогрессированием симптомов и синдромов СН, требующих безотлагательного начала специфической терапии.
 Основные причины и факторы, способствующие развитию ОСН: 1. Декомпенсация ХСН. 2. Обострение ИБС (ОКС): (ИМ или НС с распространённой ишемией миокарда, механические осложнения ОИМ, ИМ ПЖ). 3. Гипертонический криз. 4. Остро возникшая аритмия. 5. Тяжёлая патология клапанов сердца. 6. Тяжёлый острый миокардит. 7. Тампонада сердца. 8. Расслоение аорты.
Основные причины и факторы, способствующие развитию ОСН: 1. Декомпенсация ХСН. 2. Обострение ИБС (ОКС): (ИМ или НС с распространённой ишемией миокарда, механические осложнения ОИМ, ИМ ПЖ). 3. Гипертонический криз. 4. Остро возникшая аритмия. 5. Тяжёлая патология клапанов сердца. 6. Тяжёлый острый миокардит. 7. Тампонада сердца. 8. Расслоение аорты.
 Основные причины и факторы, способствующие развитию ОСН: 9. Несердечные факторы: а) недостаточная приверженность лечению; б) перегрузка объёмом; в) инфекции, особенно пневмония и септицемия; г) тяжёлый инсульт; д) обширное оперативное вмешательство; е) почечная недостаточность; ж) бронхиальная астма; з) передозировка лекарственных средств; и) злоупотребление алкоголем; к) феохромоцитома. 10. Синдромы высокого СВ: а) септицемия; б) тиреотоксический криз; в) анемия; г) шунтирование крови.
Основные причины и факторы, способствующие развитию ОСН: 9. Несердечные факторы: а) недостаточная приверженность лечению; б) перегрузка объёмом; в) инфекции, особенно пневмония и септицемия; г) тяжёлый инсульт; д) обширное оперативное вмешательство; е) почечная недостаточность; ж) бронхиальная астма; з) передозировка лекарственных средств; и) злоупотребление алкоголем; к) феохромоцитома. 10. Синдромы высокого СВ: а) септицемия; б) тиреотоксический криз; в) анемия; г) шунтирование крови.
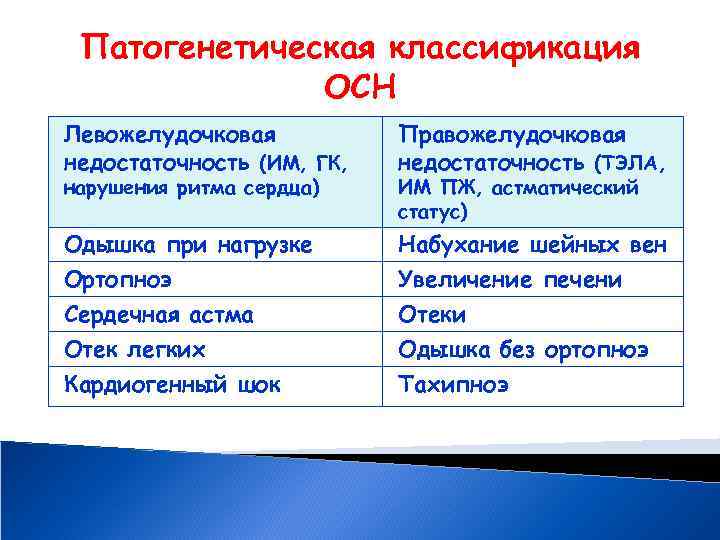 Патогенетическая классификация ОСН Левожелудочковая недостаточность (ИМ, ГК, Правожелудочковая недостаточность (ТЭЛА, Одышка при нагрузке Набухание шейных вен Ортопноэ Увеличение печени Сердечная астма Отеки Отек легких Одышка без ортопноэ Кардиогенный шок Тахипноэ нарушения ритма сердца) ИМ ПЖ, астматический статус)
Патогенетическая классификация ОСН Левожелудочковая недостаточность (ИМ, ГК, Правожелудочковая недостаточность (ТЭЛА, Одышка при нагрузке Набухание шейных вен Ортопноэ Увеличение печени Сердечная астма Отеки Отек легких Одышка без ортопноэ Кардиогенный шок Тахипноэ нарушения ритма сердца) ИМ ПЖ, астматический статус)
 Диагностика ЭЛЕКТРОКАРДИОГРАФИЯ Ø ЭХОКАРДИОГРАФИЯ Ø ОЦЕНКА ГАЗОВОГО СОСТАВА АРТЕРИАЛЬНОЙ КРОВИ Ø Рентгенография органов грудной клетки Ø
Диагностика ЭЛЕКТРОКАРДИОГРАФИЯ Ø ЭХОКАРДИОГРАФИЯ Ø ОЦЕНКА ГАЗОВОГО СОСТАВА АРТЕРИАЛЬНОЙ КРОВИ Ø Рентгенография органов грудной клетки Ø
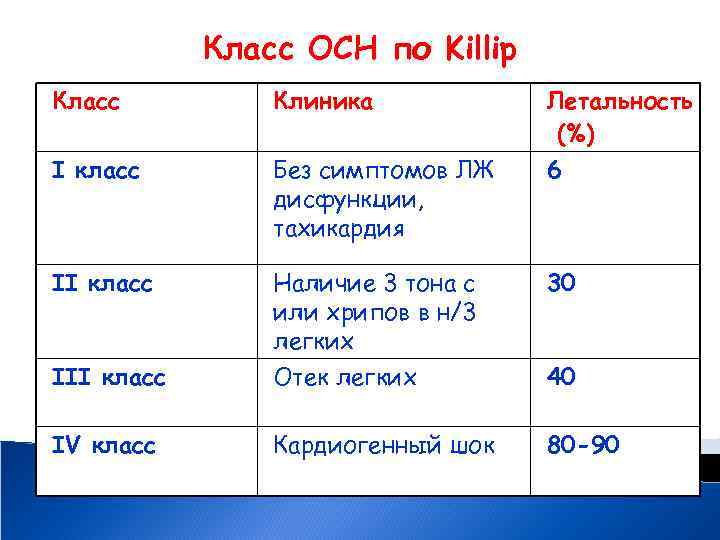 Класс ОСН по Killip Класс Клиника Летальность (%) 6 I класс Без симптомов ЛЖ дисфункции, тахикардия II класс Наличие 3 тона с или хрипов в н/3 легких 30 III класс Отек легких 40 IV класс Кардиогенный шок 80 -90
Класс ОСН по Killip Класс Клиника Летальность (%) 6 I класс Без симптомов ЛЖ дисфункции, тахикардия II класс Наличие 3 тона с или хрипов в н/3 легких 30 III класс Отек легких 40 IV класс Кардиогенный шок 80 -90
 Цели лечения пациента с ОСН Немедленные - Устранение симптомов - Восстановление оксигенации - Улучшение перфузии органов и тканей - Ограничение повреждения сердца/почек Промежуточные - Стабилизация состояния и оптимизация лечебной стратегии - Начало адекватной фармакотерапии - Решение вопроса о вспомогательном кровообращении ESC, 2008
Цели лечения пациента с ОСН Немедленные - Устранение симптомов - Восстановление оксигенации - Улучшение перфузии органов и тканей - Ограничение повреждения сердца/почек Промежуточные - Стабилизация состояния и оптимизация лечебной стратегии - Начало адекватной фармакотерапии - Решение вопроса о вспомогательном кровообращении ESC, 2008
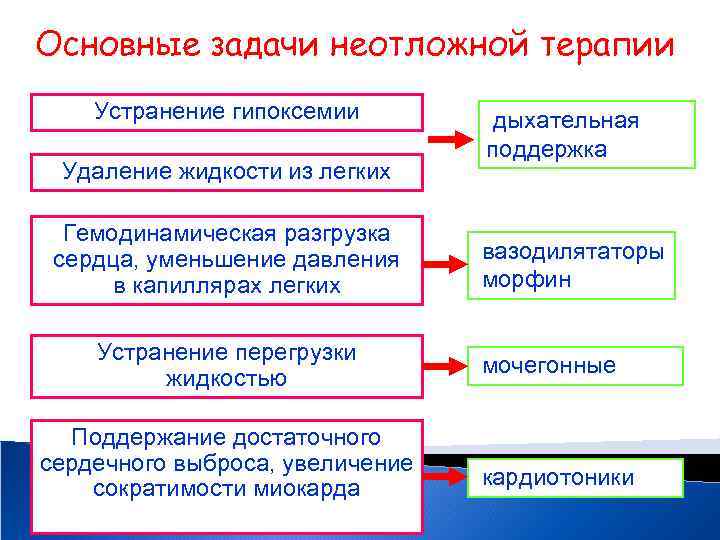 Основные задачи неотложной терапии Устранение гипоксемии Удаление жидкости из легких Гемодинамическая разгрузка сердца, уменьшение давления в капиллярах легких Устранение перегрузки жидкостью Поддержание достаточного сердечного выброса, увеличение сократимости миокарда дыхательная поддержка вазодилятаторы морфин мочегонные кардиотоники
Основные задачи неотложной терапии Устранение гипоксемии Удаление жидкости из легких Гемодинамическая разгрузка сердца, уменьшение давления в капиллярах легких Устранение перегрузки жидкостью Поддержание достаточного сердечного выброса, увеличение сократимости миокарда дыхательная поддержка вазодилятаторы морфин мочегонные кардиотоники
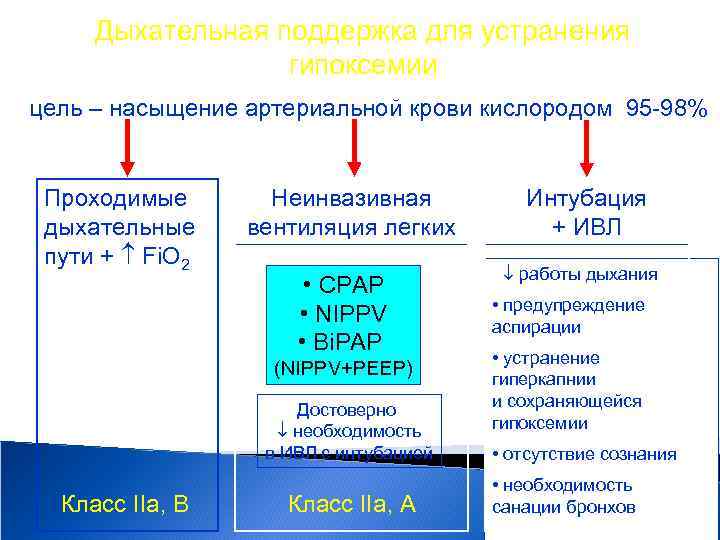 Дыхательная поддержка для устранения гипоксемии цель – насыщение артериальной крови кислородом 95 -98% Проходимые дыхательные пути + Fi. O 2 Неинвазивная вентиляция легких • CPAP • NIPPV • Bi. PAP (NIPPV+PEEP) Достоверно необходимость в ИВЛ с интубацией Класс IIа, В Класс IIа, А Интубация + ИВЛ • работы дыхания • предупреждение аспирации • устранение гиперкапнии и сохраняющейся гипоксемии • отсутствие сознания • необходимость санации бронхов
Дыхательная поддержка для устранения гипоксемии цель – насыщение артериальной крови кислородом 95 -98% Проходимые дыхательные пути + Fi. O 2 Неинвазивная вентиляция легких • CPAP • NIPPV • Bi. PAP (NIPPV+PEEP) Достоверно необходимость в ИВЛ с интубацией Класс IIа, В Класс IIа, А Интубация + ИВЛ • работы дыхания • предупреждение аспирации • устранение гиперкапнии и сохраняющейся гипоксемии • отсутствие сознания • необходимость санации бронхов
 Дыхательная поддержка для устранения гипоксемии Ø ПДКВ 5 -7, 5 см Н 2 О исходно с дальнейшей титрацией до 10 см Н 2 О Ø Концентрация кислорода в дыхательной смеси не менее 40% Ø Не менее 30 мин в час
Дыхательная поддержка для устранения гипоксемии Ø ПДКВ 5 -7, 5 см Н 2 О исходно с дальнейшей титрацией до 10 см Н 2 О Ø Концентрация кислорода в дыхательной смеси не менее 40% Ø Не менее 30 мин в час
 Наркотические анальгетики и ОСН Когда: беспокойство, одышка, тревожность, боль в грудной клетке Что: наиболее эффективный наркотический анальгетик – морфий. Сколько: доза: 2, 5 -5 мг в/в бюлюсно Начальная доза при кардиогенном шоке: 0, 1 мг/кг в/в При гиповолемии: начинать с 2 мг в/в, контроль за гемодинамикой Что дальше: мониторинг функции дыхания ESC, 2008
Наркотические анальгетики и ОСН Когда: беспокойство, одышка, тревожность, боль в грудной клетке Что: наиболее эффективный наркотический анальгетик – морфий. Сколько: доза: 2, 5 -5 мг в/в бюлюсно Начальная доза при кардиогенном шоке: 0, 1 мг/кг в/в При гиповолемии: начинать с 2 мг в/в, контроль за гемодинамикой Что дальше: мониторинг функции дыхания ESC, 2008
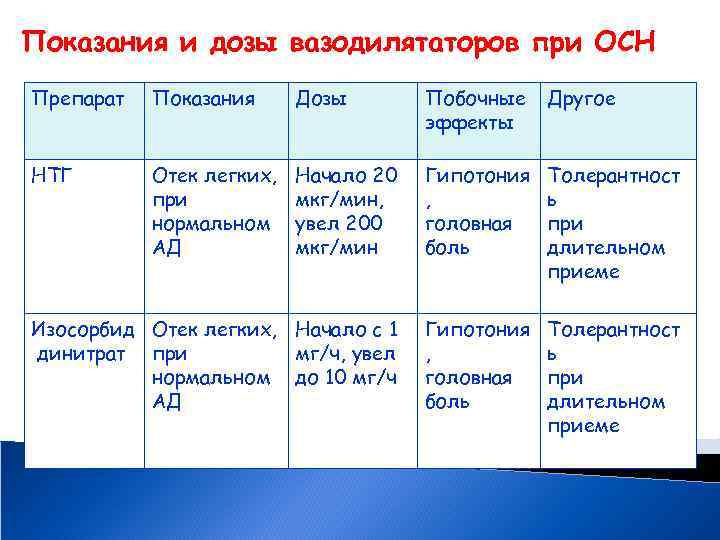 Показания и дозы вазодилятаторов при ОСН Препарат Показания Дозы Побочные эффекты Другое НТГ Отек легких, при нормальном АД Начало 20 мкг/мин, увел 200 мкг/мин Гипотония , головная боль Толерантност ь при длительном приеме Изосорбид Отек легких, Начало с 1 динитрат при мг/ч, увел нормальном до 10 мг/ч АД Гипотония , головная боль Толерантност ь при длительном приеме
Показания и дозы вазодилятаторов при ОСН Препарат Показания Дозы Побочные эффекты Другое НТГ Отек легких, при нормальном АД Начало 20 мкг/мин, увел 200 мкг/мин Гипотония , головная боль Толерантност ь при длительном приеме Изосорбид Отек легких, Начало с 1 динитрат при мг/ч, увел нормальном до 10 мг/ч АД Гипотония , головная боль Толерантност ь при длительном приеме
 ПРИМЕНЕНИЕ ДИУРЕТИКОВ ПРИ ОСН §Начало с индивидуальной дозы, которая зависит от клинического состояния § Титрация дозы в соответствии с клиническим эффектом § Уменьшение дозы при появлении задержки жидкости §Оценка уровня К+, Na+ и почечной функции каждые 1 -2 дня, в соответствии с ответом на диуретики §Восполнение потери К+, Na+
ПРИМЕНЕНИЕ ДИУРЕТИКОВ ПРИ ОСН §Начало с индивидуальной дозы, которая зависит от клинического состояния § Титрация дозы в соответствии с клиническим эффектом § Уменьшение дозы при появлении задержки жидкости §Оценка уровня К+, Na+ и почечной функции каждые 1 -2 дня, в соответствии с ответом на диуретики §Восполнение потери К+, Na+
 Лечение нарушений ритма при острой сердечной недостаточности Метод выбора – ЭИТ и ЭКС Амиодарон • контроль ЧСС при сохраняющихся МА, ТП • увеличение эффекта ЭИТ и профилактика возобновления аритмий Класс I, А Бетаадреноблокаторы • контроль ЧСС при сохраняющихся МА, ТП • профилактика возобновления аритмий Класс I, А Сердечные гликозиды • контроль ЧСС при сохраняющейся МА или ТП
Лечение нарушений ритма при острой сердечной недостаточности Метод выбора – ЭИТ и ЭКС Амиодарон • контроль ЧСС при сохраняющихся МА, ТП • увеличение эффекта ЭИТ и профилактика возобновления аритмий Класс I, А Бетаадреноблокаторы • контроль ЧСС при сохраняющихся МА, ТП • профилактика возобновления аритмий Класс I, А Сердечные гликозиды • контроль ЧСС при сохраняющейся МА или ТП
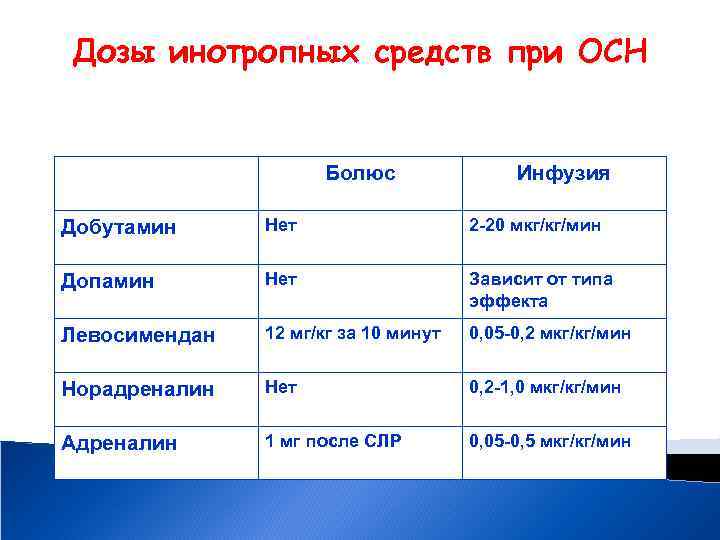 Дозы инотропных средств при ОСН Болюс Инфузия Добутамин Нет 2 -20 мкг/кг/мин Допамин Нет Зависит от типа эффекта Левосимендан 12 мг/кг за 10 минут 0, 05 -0, 2 мкг/кг/мин Норадреналин Нет 0, 2 -1, 0 мкг/кг/мин Адреналин 1 мг после СЛР 0, 05 -0, 5 мкг/кг/мин
Дозы инотропных средств при ОСН Болюс Инфузия Добутамин Нет 2 -20 мкг/кг/мин Допамин Нет Зависит от типа эффекта Левосимендан 12 мг/кг за 10 минут 0, 05 -0, 2 мкг/кг/мин Норадреналин Нет 0, 2 -1, 0 мкг/кг/мин Адреналин 1 мг после СЛР 0, 05 -0, 5 мкг/кг/мин
 Неотложные мероприятия при острой правожелудочковой недостаточности Ø заключаются в устранении причины, лежащей в ее основе (ТЭЛА, астматический статус, тяжелая пневмония, клапанный пневмоторакс). В лечении используют мочегонные средства, включая спиронолактон, иногда короткий курс допамина в низкой ( «диуретической» ) дозе. При лёгочной инфекции и бактериальном эндокардите показаны антибиотики, при острой ТЭЛА – ТЛТ.
Неотложные мероприятия при острой правожелудочковой недостаточности Ø заключаются в устранении причины, лежащей в ее основе (ТЭЛА, астматический статус, тяжелая пневмония, клапанный пневмоторакс). В лечении используют мочегонные средства, включая спиронолактон, иногда короткий курс допамина в низкой ( «диуретической» ) дозе. При лёгочной инфекции и бактериальном эндокардите показаны антибиотики, при острой ТЭЛА – ТЛТ.
 Одним из самых тяжелых осложнений ИМ является кардиогенный шок. Ø синдром, развивающийся вследствие резкого нарушения насосной функции левого желудочка, характеризующийся неадекватным кровоснабжением жизненно важных органов с последующим нарушением их функций. Кардиогенный шок, как правило, возникает при обширном инфаркте миокарда на фоне многососудистого поражения коронарных артерий, при некрозе более 40% массы миокарда левого желудочка. Летальность при истинном кардиогенном шоке достигает 90%.
Одним из самых тяжелых осложнений ИМ является кардиогенный шок. Ø синдром, развивающийся вследствие резкого нарушения насосной функции левого желудочка, характеризующийся неадекватным кровоснабжением жизненно важных органов с последующим нарушением их функций. Кардиогенный шок, как правило, возникает при обширном инфаркте миокарда на фоне многососудистого поражения коронарных артерий, при некрозе более 40% массы миокарда левого желудочка. Летальность при истинном кардиогенном шоке достигает 90%.
 В основе патогенеза КШ лежат следующие механизмы: снижение сердечного выброса; Ø сужение периферических артерий; Ø уменьшение объема циркулирующей крови (за счет ее депонирования в венозном русле; Ø открытие артерио-венозных шунтов; Ø внутрисосудистая коагуляция и расстройства капиллярного кровотока; Ø метаболический ацидоз вследствие длительной гипоперфузии органов и тканей. Ø
В основе патогенеза КШ лежат следующие механизмы: снижение сердечного выброса; Ø сужение периферических артерий; Ø уменьшение объема циркулирующей крови (за счет ее депонирования в венозном русле; Ø открытие артерио-венозных шунтов; Ø внутрисосудистая коагуляция и расстройства капиллярного кровотока; Ø метаболический ацидоз вследствие длительной гипоперфузии органов и тканей. Ø
 Диагностические критерии КШ Ø Ø Ø выраженное АД (САД при двух последовательных измерениях ниже 90 мм рт. ст. ); пульсовое давление 20 мм рт. ст. или ниже; тахикардия (как компенсаторная реакция на гипотонию); олиго(анурия); нарушение сознания от легкой заторможенности до спутанности сознания, появления очаговой неврологической симптоматики и комы; наличие признаков резкого ухудшения перфузии органов и тканей (появление периферических признаков шока) – кожные покровы бледные с цианотичным оттенком, «мраморные» , влажные, холодные на ощупь; спавшиеся периферические вены; температура кожи кистей и стоп снижена; снижение скорости кровотока (определяется клинически по времени исчезновения белого пятна после надавливания на ногтевое ложе или центр ладони, которое в норме составляет менее 2 сек).
Диагностические критерии КШ Ø Ø Ø выраженное АД (САД при двух последовательных измерениях ниже 90 мм рт. ст. ); пульсовое давление 20 мм рт. ст. или ниже; тахикардия (как компенсаторная реакция на гипотонию); олиго(анурия); нарушение сознания от легкой заторможенности до спутанности сознания, появления очаговой неврологической симптоматики и комы; наличие признаков резкого ухудшения перфузии органов и тканей (появление периферических признаков шока) – кожные покровы бледные с цианотичным оттенком, «мраморные» , влажные, холодные на ощупь; спавшиеся периферические вены; температура кожи кистей и стоп снижена; снижение скорости кровотока (определяется клинически по времени исчезновения белого пятна после надавливания на ногтевое ложе или центр ладони, которое в норме составляет менее 2 сек).
 Классификация шока по степени тяжести: Ø Ø Ø I степень (средней тяжести) – систолическое АД < 80 мм рт. ст. , ЧСС 100 – 110 в минуту; II степень (тяжелый шок) – систолическое АД < 70 мм рт. ст. , ЧСС 100 – 120 в минуту; III степень (ареактивный шок) – систолическое АД < 50 мм рт. ст. , ЧСС > 120 в минуту.
Классификация шока по степени тяжести: Ø Ø Ø I степень (средней тяжести) – систолическое АД < 80 мм рт. ст. , ЧСС 100 – 110 в минуту; II степень (тяжелый шок) – систолическое АД < 70 мм рт. ст. , ЧСС 100 – 120 в минуту; III степень (ареактивный шок) – систолическое АД < 50 мм рт. ст. , ЧСС > 120 в минуту.
 Классификация шока по степени тяжести: Ø Ø Ø Различают следующие виды шока при инфаркте миокарда: рефлекторный кардиогенный; истинный кардиогенный; аритмический кардиогенный; связанный с разрывом миокарда; ареактивный шок.
Классификация шока по степени тяжести: Ø Ø Ø Различают следующие виды шока при инфаркте миокарда: рефлекторный кардиогенный; истинный кардиогенный; аритмический кардиогенный; связанный с разрывом миокарда; ареактивный шок.
 Выделение различных видов кардиогенного шока обосновано с точки зрения определения лечебной тактики: Ø – стабилизация гемодинамики и купирование явлений шока в результате быстрого и адекватного обезболивания наркотическими анальгетиками свидетельствует в пользу рефлекторного шока; Ø – при аритмическом шоке показана антиаритмическая терапия, по жизненным показаниям проведение электроимпульсной терапии или кардиостимуляции; Ø – отсутствие положительной реакции на антиангинальную и антиаритмическую терапию предполагает развитие истинного кардиогенного шока, необходимость введения инотропных препаратов и вазопрессоров. Ø
Выделение различных видов кардиогенного шока обосновано с точки зрения определения лечебной тактики: Ø – стабилизация гемодинамики и купирование явлений шока в результате быстрого и адекватного обезболивания наркотическими анальгетиками свидетельствует в пользу рефлекторного шока; Ø – при аритмическом шоке показана антиаритмическая терапия, по жизненным показаниям проведение электроимпульсной терапии или кардиостимуляции; Ø – отсутствие положительной реакции на антиангинальную и антиаритмическую терапию предполагает развитие истинного кардиогенного шока, необходимость введения инотропных препаратов и вазопрессоров. Ø
 Неотложные мероприятия: Ø Ø Ø Уложить больного с приподнятыми под углом 20º нижними конечностями. Оксигенотерапия. Адекватное обезболивание наркотическими анальгетиками при ОИМ. По показаниям – тромболитическая терапия. Применение инотропных препаратов. Препаратом выбора при снижении систолического АД является допамин. Начальная скорость инфузии препарата равна 2 -10 мкг/кг/мин. Увеличение скорости инфузии возможно каждые 5 мин до скорости 20 -40 мкг/кг/мин, однако в случаях когда АД не нормализуется при скорости инфузии 20 мкг/кг/мин, необходимо введение норадреналина.
Неотложные мероприятия: Ø Ø Ø Уложить больного с приподнятыми под углом 20º нижними конечностями. Оксигенотерапия. Адекватное обезболивание наркотическими анальгетиками при ОИМ. По показаниям – тромболитическая терапия. Применение инотропных препаратов. Препаратом выбора при снижении систолического АД является допамин. Начальная скорость инфузии препарата равна 2 -10 мкг/кг/мин. Увеличение скорости инфузии возможно каждые 5 мин до скорости 20 -40 мкг/кг/мин, однако в случаях когда АД не нормализуется при скорости инфузии 20 мкг/кг/мин, необходимо введение норадреналина.
 Неотложные мероприятия: Ø Ø Ø Норадреналин. Начальная доза норадреналина тартрата составляет 2 -4 мкг/мин с постепенным повышением дозы до 15 мкг/мин. Коррекция ацидоза. Первое введение бикарбоната натрия составляет 40 мл 5% раствора может быть произведено до определения р. Н крови и других показателей, характеризующих состояние окислительновосстановительных процессов. Внутриаортальная балонная контрпульсация.
Неотложные мероприятия: Ø Ø Ø Норадреналин. Начальная доза норадреналина тартрата составляет 2 -4 мкг/мин с постепенным повышением дозы до 15 мкг/мин. Коррекция ацидоза. Первое введение бикарбоната натрия составляет 40 мл 5% раствора может быть произведено до определения р. Н крови и других показателей, характеризующих состояние окислительновосстановительных процессов. Внутриаортальная балонная контрпульсация.
 ПЕРЕРЫВ
ПЕРЕРЫВ


