ЭГП и беременность.ppt
- Количество слайдов: 50

Экстрагенитальная патология и беременность доцент кафедры акушерства и гинекологии КГМА, к. м. н. Яговкина Надежда Владимировна

Сахарный диабет и беременность

Сахарный диабет (СД)—группа обменных (метаболических) заболеваний, характеризующихся развитием стойкой гипергликемии вследствие дефекта секреции инсулина, дефекта действия инсулина или обоих этих факторов (ВОЗ, 1999) Гестационный сахарный диабет (ГСД) — нарушение углеводного обмена, впервые возникшее во время беременности

Эпидемиология СД • • Все формы СД среди беременных - 3, 5% СД типа 1 и 2 - 0, 5% ГСД - 1— 3% Перинатальная смертность при беременностях, осложненных СД любой формы – 3 -5% • Через 3 месяца после родов у 4 из 100 женщин с ГСД развивается типичная клиническая картина СД типа 2, через 1 год СД типа 2 выявляется у 18% из них, через 8 лет - у 46%

Классификация СД ВОЗ (1999 г) • • СД типа 1 СД типа 2 ГСД другие специфические типы СД

Классификация СД • по степени тяжести клинического течения: — легкая — средней тяжести — тяжелая • по степени компенсации заболевания: — компенсированное — декомпенсированное

Клиника СД при беременности Больных беспокоит: • сухость во рту • полиурия • слабость, снижение трудоспособности • повышенный аппетит • кожный зуд, зуд в промежности • пиодермии, грибковые поражения кожи • головные боли, нарушения сна, раздражительность • боли в области сердца, в икроножных мышцах

Опасность СД для матери • беременность утяжеляет течение СД и способствует раннему развитию осложнений — ретинопатии, нефропатии и нейропатии • при любой форме СД повышен риск развития гипогликемии и кетоацидоза • часто развиваются осложнения беременности: многоводие (20— 60%), гестоз (30— 70%) • частота послеродовых осложнений в 5 раз выше • гипогалактия, связанная со сниженной секрецией лактотропного гормона, а также с недоразвитием молочных желез

Опасность СД для плода • пороки развития (повышение риска в 2— 4 раза) • самопроизвольный аборт (у 15— 30% беременных) вследствие гипергликемии • на ранних сроках (до 20— 27 недель) беременности • макросомия плода • внутриутробная задержка развития плода • гипоксия или внутриутробная гибель плода • неонатальные осложнения (респираторный дистресс синдром, гипогликемия)

Течение СД при беременности • Первый триместр – течение СД без изменений или улучшение толерантости к глюкозе (улучшение периферического потребления глюкозы, гиперэстрогения), гипогликемия • Второй триместр – ухудшение толерантности к глюкозе (действие контринсулярных гормонов – пролактина, глюкагона, плацентарного лактогена), развитие кетоацидоза • Третий триместр – улучшение толерантности к глюкозе (снижение действия контринсулярных гормонов, инсулин плода)

Диагностика СД • Уровень глюкозы в плазме крови • При уровне глюкозы в плазме натощак более 5, 3 ммоль/л необходимо проводить скрининговые тесты: с 50 г глюкозы или с пищевой нагрузкой, 3 -часовой тест с нагрузкой 100 г глюкозы • Нормальные показатели теста: натощак — < 5, 3 ммоль/л, через 1 ч — < 7, 8 ммоль/л

Правила терапии СД • при СД типа 1 продолжают лечение инсулином • при СД типа 2 отменяют ССП, способ лечения — диетотерапия, подколки инсулина • при ГСД лечение начинают с диетотерапии • Если уровень глюкозы натощак выше 5, 3 ммоль/л, а через 1 ч после еды - > 7, 8 ммоль/л на фоне соблюдения диеты, то начинают лечение инсулином • Поддерживают уровни глюкозы в крови натощак - 3, 3 -5, 6 ммоль/л, а после еды - 5, 6 -7, 2 ммоль/л • Ежедневный самостоятельный контроль уровня глюкозы в капиллярной крови с помощью тестполосок или глюкометра • Чтобы оценить эффективность лечения за 1 -2 месяца, определяют гликированный гемоглобин (Нb. А 1 с)

Показания к досрочному родоразрешению • • гестоз нарастающее многоводие повторные гипогликемические состояния явные нарушения жизнедеятельности плода До 37 -й недели необходимость в родоразрешении возникает только при угрозе жизни и здоровью матери или плода

Показания к кесареву сечению • прогрессирующая ретинопатия • лабильное течение СД со склонностью к кетоацидозу • нарастание признаков нефропатии с развитием почечной недостаточности • прогрессирующая гипоксия плода при невозможности естественных родов или сроке беременности < 36 недель • тяжелый гестоз • тазовое предлежание крупного плода • гигантский плод • кровотечение, вызванное предлежанием или отслойкой плаценты • поперечное или косое положение плода • узкий таз роженицы • рубцы на матке

Правила ведения родов через ЕРП • Тщательная подготовка родовых путей • Роды начинают с амниотомии с созданием фона • Профилактика СРД при раскрытии шейки до 7 -8 см • Профилактика гипоксии плода • Профилактика родового травматизма • Внутривенно глюкоза с инсулином на протяжении родового акта • Перевод на простой инсулин

Признаки диабетической фетопатии • Функциональная и морфологическая незрелость новорожденного • Макросомия (более 4000 г) • Травматизм во время родов • Асфиксия • Дыхательные расстройства (РДС) • Метаболические нарушения: гипогликемия, гипокальциемия, гипомагниемия, гипербилирубинемия, полицитемия, тромбоцитопения • Гепатомегалия

Анемия и беременность

Анемии беременных клинические формы • Физиологическая анемия - с 28 -30 недельного срока • Железодефицитная анемия • Фолиеводефицитная анемия • В 12 - дефицитная анемия • Полидефицитная анемия • Редкие формы анемий (гемолитические, апластические, лейкозы, серповидноклеточные, инфекционные)

Анемии беременных потребность в железе Для восстановления депо железа, потраченного за время беременности, родов, послеродового периода, лактации, требуется не менее 2 -3 лет!!!

Анемии беременных гематологические показатели Согласно рекомендациям WHO (ВОЗ) норма для беременной: • гемоглобин – не менее 110 г/л 12 • эритроциты – не менее 3, 9*10 /л • содержание гемоглобина в эритроците - 24 -35 наног • концентрация гемоглобина в эритроците - 30 -48% • средний диаметр эритроцита - 7, 55 мкм • цветовой показатель - 0, 85 -1, 0 • количество ретикулоцитов - 0, 5 - 1, 0% • гематокрит - 36 - 42%

Железодефицитные анемии у беременных - следствия • Хроническая гипоксия - матери, плаценты и плода, снижение продукции гемопоэтинов • Замедление мышечной регенерации • Замедление регенерации нервной, эпителиальной ткани и дериватов кожи • Уменьшение синтеза коллагена - склонность к травмам в родах • Миокардиодистрофия • Угнетение иммунного ответа

Железодефицитные анемии у беременных - симптомы • Изменения кожи, ногтей, волос, мышечная слабость, извращение вкуса • Атрофические изменения со стороны слизистых ЖКТ, дыхательных путей, влагалища и мочевыводящих путей • Ухудшение кровообращения - одышка, боли за грудиной, отеки, появление систолического шума на верхушке и легочной артерии

Железодефицитные анемии у беременных - лабораторные критерии • • • Гемоглобин менее 110 г/литр 12 Эритроциты менее 3. 9*10 /литр Цветовой показатель менее 0, 85 Средний диаметр эритроцитов менее 6, 5 мкм Средняя концентрация гемоглобина в эритроците менее 33% • Гематокрит менее или равен 33% • Анизоцитоз, пойкилоцитоз эритроцитов
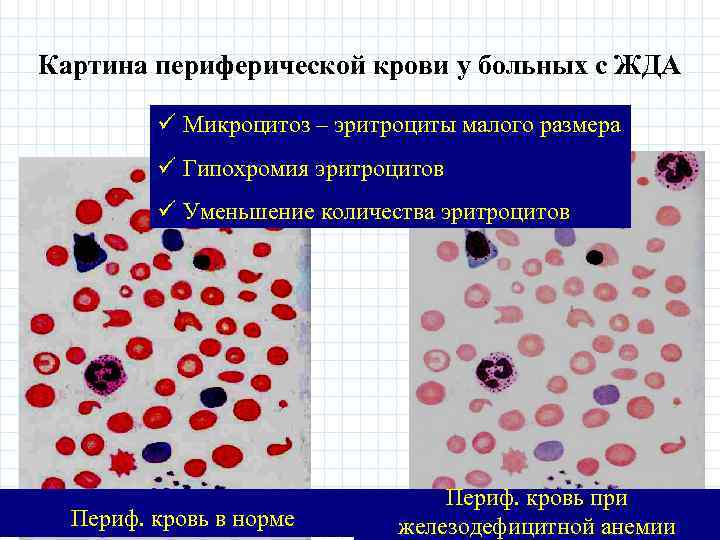
Картина периферической крови у больных с ЖДА ü Микроцитоз – эритроциты малого размера ü Гипохромия эритроцитов ü Уменьшение количества эритроцитов Периф. кровь в норме Периф. кровь при железодефицитной анемии

Железодефицитные анемии у беременных - лабораторные критерии Достоверны, только если беременная в течение последних 5 дней не получала никаких железосодержащих препаратов • Сывороточное железо менее 12, 5 мкмоль/л • Общая железосвязывающая способность сыворотки повышена (ОЖСС в норме -30, 6 - 84, 6 мкмоль/л) • Коэффициент насыщения трансферритина (в норме 30 -50%) снижен до 16% • Ферритин сыворотки (32 -35 мкг/л) снижен менее чем до 9 -12 мкг/л • Гипоальбуминемия, диспротеинемия, повышение альфа 1, 2 -глобулинов

Степени тяжести анемии • анемия легкой степени тяжести — концентрация Hb в крови от 100 до 109 г/л • умеренно выраженная анемия — концентрация Hb в крови от 80 до 99 г/л • тяжелая анемия — концентрация Hb в крови менее 80 г/л

Лечение анемии Основной принцип - препараты железа в сочетании с диетой • Из пищи беременная получает 2, 5 мг Fe, из лекарств - в 15 -20 раз больше – Мясные продукты дают 6% железа, растительная и соки - 0, 2%. Мясо - 120 -200 грамм, рыба - 150 -250 грамм в день – Ежедневно 1 яйцо и до 1 кг молочных продуктов - сыр, творог, кефир и др. кисломолочные продукты – Свежие овощи и фрукты - 800 граммов в сутки • Препараты железа больше преимуществ имеют применении внутрь

Лечение анемии Эксперты ВОЗ рекомендуют использовать: • пероральные ЛС (удобство применения, лучшая переносимость) • препараты Fe 2+, а не Fe 3+ (лучшая абсорбция) • сульфат железа — Fe. SO 4 (лучшая абсорбция, эффективность, дешевизна) • препараты с замедленным выделением. Fe 2+ (лучшая абсорбция, лучшая переносимость)

Лечение анемии Дозировка элементарного железа зависит от степени анемии • Легкая степень: 50 -100 мг • Средняя степень: 150 -200 мг • Тяжелая степень до 300 мг

Показания для парентерального введения железа • неэффективность пероральной терапии тяжелой формы ЖДА • нарушение всасывания железа при заболеваниях ЖКТ • индивидуальная непереносимость солей железа • обострение язвенной болезни желудка и двенадцатиперстной кишки

Дефицит фолиевой кислоты Депонированной фолиевой кислоты достаточно для 3 -х месяцев Обусловлен: • потреблением только вареных овощей и консервированных фруктов • хроническим энтеритом • алкоголизмом • приемом противосудорожных и снотворных препаратов • при частых или многоплодных беременностях • вследствие длительного применения оральных контрацептивов 1 -2 поколения Дефицит многократно увеличивает риск аномалий развития плода и недонашивания беременности

Дефицит витамина В 12 Встречается редко, депо хватает на 3 -5 лет Обусловлен: • недостатком гликопротеида - переносчика витамина в кровь при анацидном гастрите, атрофическом энтерите, после резекции желудка и кишечника • глистной инвазии • при дефиците фолиевой кислоты (скрытый дефицит у 4 -33% беременных)

Признаки мегалобластной анемии фолиевой и В 12 -дефицитной Частота - 1%всех анемий у беременных Проявляется в 3 -ем триместре Общие жалобы: – Слабость, одышка, сердцебиение, субфебриллитет Поражение кожи и слизистых – Субиктеричность склер, глоссит, сухость кожи Симптомы поражения нервной системы (только В 12 -дефицит) – Фуникулярный миелоз, полиневрит, расстройство чувствительности

Гематологические признаки мегалобластной анемии • Гиперхромная анемия • Повышено среднее содержание гемоглобина в эритроците • Цветовой показатель более 1, 0 • Макроцитоз • Мегалобласты в костном мозге

Лечение фолиеводефицитной анемии Полноценное питание - свежая зелень, овощи и фрукты в сыром виде • Фолиевая кислота - 5 -15 мг/сутки до нормализации гематологических проявлений • После нормализации крови - 1 мг/сутки до окончания лактации • Аскорбиновая кислота - 100 мг/сутки

Лечение В 12 -дефицитной анемии Полноценное питание - свежая зелень, овощи и фрукты в сыром виде • Цианкобаламин в/м 200 -500 мкг/сутки 7 дней, затем через день - 4 -5 недель • Контроль адекватности по уровню ретикулоцитов: – на 3 -4 день увеличение числа – на 5 -7 день - резкий подъем - криз – полное восстановление через 1, 5 - 2 месяца

Заболевание почек и беременность
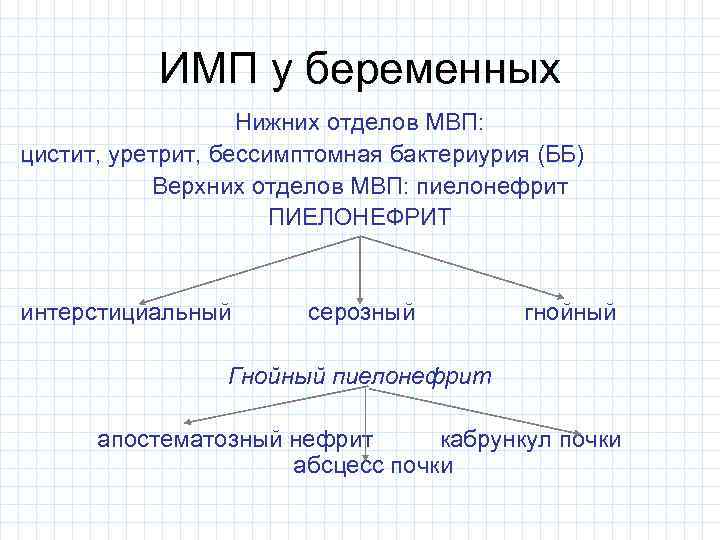
ИМП у беременных Нижних отделов МВП: цистит, уретрит, бессимптомная бактериурия (ББ) Верхних отделов МВП: пиелонефрит ПИЕЛОНЕФРИТ интерстициальный серозный гнойный Гнойный пиелонефрит апостематозный нефрит кабрункул почки абсцесс почки

Факторы, способствующие развитию ИМП во время беременности Гормональные изменения Очаги хронической инфекции в организме Состояние физиологического иммунодефицита Гипокинезия кишечника Нарушения уродинамики: • Сдавление мочеточников маткой • Расслабление гладкой мускулатуры МВП • Анатомические изменения МВП (врожденные и приобретенные) • Изменения локальной гемодинамики • Синдром правой яичниковой вены

Влияние ИМП на течение беременности ИМП при беременности повышают риск • • • преждевременных родов (30%) артериальной гипертензии (40%) преэклампсии железодефицитной анемии ЗВУР ( в 1, 3 раза) ВПР развития послеродового эндометрита врожденного везикулеза перинатальной смертности (25 -50%)
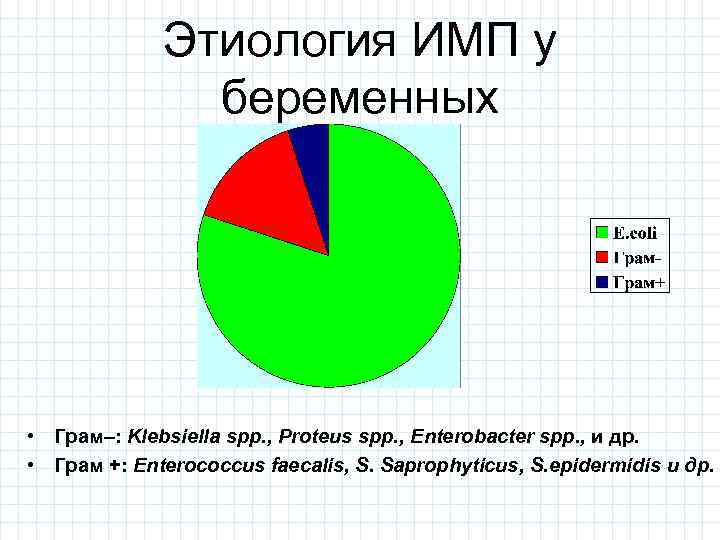
Этиология ИМП у беременных • Грам–: Klebsiella spp. , Proteus spp. , Enterobacter spp. , и др. • Грам +: Enterococcus faecalis, S. Saprophyticus, S. epidermidis и др.

Клиника и диагностика ИМП Бессимптомная бактериурия • Отсутствие клинических признаков инфекции • Бактериурия 10*5 КОЕ/ мл • Принадлежность м/о к одному виду • Возможно наличие пиурии • Исследования проводятся двухкратно с интервалом 24 часов • (3 - 7 дней)

Клиника и диагностика ИМП Острый ПН • внезапное начало • высокая температура • ознобы, выраженная интоксикация • характерные локальные симптомы: боли в поясничной области, соответствующие стороне поражения, иррадиирующие в верхнюю часть живота, паховую область, половые губы, бедро Хронический ПН • малосимптомен • бессимптомная бактериурия, пиурия

Клиника и диагностика ИМП • • • анамнеза клиническое обследование лабораторные исследования УЗИ почек хромоцистоскопия

Лабораторная диагностика ИМП • ОАК и БАК • ОАМ и анализ мочи по Нечипоренко: — острый пиелонефрит— пиурия, бактериурия, протеинурия менее 1 г/л, микрогематурия; — хронический пиелонефрит — непостоянная бактериурия, лейкоцитурия более 10— 15 в поле зрения • бактериологическое исследование мочи с последующей идентификацией возбудителя, определением степени микробной обсемененности (для большинства бактерий диагностически значим титр 10 5 КОЕ/мл и более) и чувствительности выделенной микрофлоры к АБ • проба Зимницкого и проба Реберга (для оценки функции почек)

Принципы терапии острого ПН • Восстановление нарушенного пассажа мочи • Антибактериальная терапия (эмпирическая и этиотропная) • Инфузионная терапия • Лечение нарушений процессов гемокоагуляции • Симптоматическая терапия • При необходимости - эфферентные методы детоксикации • Коррекция выявленных фетоплацентарных нарушений • Профилактика рецидивов и обострений (супрессивная терапия)

Антибактериальная терапия • в I триместре - малотоксичные природные и полусинтетические пенициллины (амоксициллин/клавуланат, карбенициллин) и растительные уросептики (толокнянка) • во II и III триместрах беременности - спектр АБ может быть расширен (амоксициллин/клавуланат, карбенициллин, цефотаксим), уросептики (фуразолидон) и растительные уросептики (брусничный лист)

Оценка эффективности лечения Критерии излеченности пиелонефрита: • исчезновение клинических проявлений заболевания • положительная динамика при УЗИ почек • отсутствие патологических изменений в моче при 3 последовательных ее анализах в течение 8 - 10 суток

Показания для перевода в урологическое отделение • Торпидно текущие формы ПН, резистентные к АБТ, особенно на фоне катетеризации мочеточника • Рецидивное течение острого ПН • Вынужденные повторные катетеризации мочеточника • ПН на фоне сахарного диабета, поликистоза почек, губчатой почки • Не купирующаяся почечная колика • Все виды гематурии • Объемное образование в почке (по УЗИ)

Показания к нефростомии • Апостематозный пиелонефрит • Карбункул или абсцесс почки, когда поражение ограничено пределами 2 -х сегментов и отсутствуют клинические проявления интоксикации • Гнойно-деструктивный ПН единственной почки независимо от клинической стадии процесса
ЭГП и беременность.ppt