Экономика здравоохранения.ppt
- Количество слайдов: 31

Экономика здравоохранения Лекция Кафедра общественного здоровья и организации здравоохранения с курсом медицинской информатики КГМУ. Лектор: к. м. н. , доц. Ахметзянова Г. З.

План лекции 1. Введение. 2. Основная часть. 3. Заключение.

Экономика здравоохранения – это наука, изучающая экономические аспекты работы медицинских организаций и их трудовых коллективов; систему связей и отношений, формирующихся в сфере здравоохранения; формы и методы хозяйственной организации и финансирования медицинской деятельности. Можно выделить два аспекта этой науки: 1) Макроэкономический (характеризует организационно-правовой каркас), 2) 2 Микроэкономический (изучает экономические связи внутри системы здравоохранения)

Основные понятия: Экономические потери(экономический ущерб), которые несёт общество в связи с заболеваемостью населения, делят на прямые и косвенные затраты. К прямым экономическим потерям относят затраты на оказание медицинской помощи, амбулаторное, стационарное лечение, подготовку кадров и др. Сюда же относят пособия по социальному страхованию и инвалидности. Прямые затраты составляют 10%. К косвенным экономическим потерям относят снижение в результате заболеваемости производительности труда, стоимосто недоданной продукции на производстве и снижение национального дохода на уровне народного хозяйства в результате временной или стойкой утраты трудоспособности. Косвенные затраты составляют 90%.

Экономический эффект здравоохранения определяется как разница между экономическим ущербом вследствие заболеваемости до и после проведения активных медицинских оздоровительных мероприятий (вакцинация, профилактические осмотры, диспансеризация). Экономическая эффективность – это отношение экономического эффекта на затраты Медицинская эффективность - улучшение показателей здоровья (рождаемость, смертность, инвалидность, физическое развитие) в результате проводимых мероприятий. Социальная эффективность – включает в себя экономическую и медицинскую эффективность, наиболее полно охватывает отдельные стороны человеческой жизни.

- - - Главной проблемой внутреннего аспекта экономики здравоохранения является наиболее рациональное использование имеющихся у здравоохранения ресурсов: денежных, материальных, кадровых – достижение максимального результата при минимальных затратах. Стационары – наиболее капиталоёмкий сектор здравоохранения (потребляет 2/3 расходов на здравоохранение). Поэтому при решении вопросов конкретной экономики здравоохранения очень важно провести экономический анализ стационара. Экономическая оценка деятельности стационара проводится по следующим направлениям: использование основных фондов, использование медицинской техники, использование персонала, анализ финансовых расходов, использование коечного фонда.

• Основные фонды – это средства труда, длительное время используемые в лечебных и хозяйственных целях: здания, лифты, мебель, аппаратура и т. д. В составе основных фондов выделяют активную часть (аппараты, приборы, медицинская техника) и пассивная часть (здания, сооружения). • Контроль за степенью использования персонала осуществляется с помощью показателей: • -укомплектованность штатов, соотношение числа врачей и среднего

• • среднего медицинского персонала - коэффициент совместительства При анализе финансовых расходов анализируется структура расходов и соответствие расходов финансовому плану. Для анализа использования коечного фонда стационаров используют две группы показателей: - стоимостные показатели, - показатели использования коечного фонда. К стоимостным показателям относятся: - стоимость содержания больничной койки в течение года,

• - стоимость содержания одного больного в течение суток или стоимость одного койкодня, • - стоимость содержания больного в стационаре в течение всей длительности пребывания в стационаре. • Влияние на стоимостные показатели оказывает профиль и мощность. В отделениях узкого профиля стоимостные показатели выше. Мощность стационара определяется числом коек. Стационар в 400 коек считается оптимальным в стоимостном выражении.

• Ко второй группе экономических показателей деятельности больницы относятся показатели использования коечного фонда: • 1) среднее число дней работы койки в году; • 2) средняя длительность пребывания больного в стационаре; • 3)оборот койки; • 4) среднее время простоя койки.

Потребность населения в стоматологической помощи также зависит от множества факторов : распространённости, интенсивности стоматологических заболеваний, их течения, эффективности профилактики и лечения, а также от уровня развития стоматологической помощи. В свою очередь, эти факторы находятся в тесной связи с демографическими, экологическими, климатогеографическими, экономическими особенностями региона. Уровень образования, воспитания, образа жизни, качество жизни населения также оказывают влияние на потребность в получении стоматологической помощи. В связи с этим, статистические данные о потребности населения в стоматологической помощи варьируют в больших пределах – от 60 до 93, 3% от числа обследованного населения (М. З. Миргазизов, 1995).

• • Показатели деятельности стоматологических оганизаций условно можно объединить в четыре группы: - показатели доступности стоматологической помощи; - показатели нагрузки персонала; - показатели диспансеризации больных стоматологического профиля; - показатели качества стоматологической помощи Основным показателем доступности стоматологической помощи является показатель обеспеченности населения стоматологической помощью, который выражается числом посещений к стоматологам на 1000 населения. Также к показателям доступности относятся: обеспеченность населения врачами – стоматологами различного профиля, стоматологическими койками. Дополнительной характеристикой является обеспеченность населения зубными протезами.

• О нагрузке персонала стоматологических организаций можно судить по показателям среднего числа посещений в день на 1 врача-стоматолога и среднего числа санаций в день. • (В среднем 2 -3 санации в день, 12 посещений) • При проведении целевых медицинских осмотров важен не только учёт полноты охвата населения медицинскими осмотрами, но и прежде всего лиц, нуждающихся в санации полости рта с последующим анализом числа санированных. Для этого рассчитываются показатели доли лиц, нуждавшихся в санации полости рта и доли санированных лиц (из числа нуждавшихся).

Показатели качества стоматологической помощи являются главным, конечным результатом деятельности любой стоматологической организации. Среди них наибольшую значимость имеют следующие показатели: - удельного веса осложнённого кариеса к неосложнённому (15%); - - отношение числа вылеченных зубов к удалённым (; - - удельного веса осложнений после удаления зубов (0, 05%); - частоты случаев удаления постоянных зубов у детей (1 на 1000 санированных)

Показателями, дополнительно характеризующие уровень качества оказываемой населению стоматологической помощи, могут служить удельный вес первичных посещений к врачам стоматологам и среднее число посещений на лечение одного Зуба ( 30% и 0, 7 соответственно)

Благодарю за внимание!

ПРОГРАММА ГОС. ГАРАНТИЙ ОКАЗАНИЯ ГРАЖДАНАМ РФ БЕСПЛАТНОЙ МЕДИЦИНСКОЙ ПОМОЩИ «Территориальная Программа гос. гарантий оказания гражданам РФ бесплатной медицинской помощи» разрабатывается на основе «Программы государственных гарантий оказания гражданам РФ бесплатной медицинской помощи » , утверждаемой Правительством РФ ежегодно. «Территориальная Программа гос. гарантий…» в РТ ежегодно утверждается на заседании Кабинета министров. Объём и условия оказания медицинской помощи , предусматриваемые «Территориальными Программами…» , не могут быть ниже установленных в « Программе гос. гараний…» , утверждемой Правительством РФ. Цель «Территориальной Программы…» (далее – Программа) реализация на территории субъектов РФ конституционных прав граждан в получении бесплатной медицинской помощи гарантированного объёма и качества.

Основные задачи Программы • Консолидация бюджетов всех уровней: средств ОМС, других поступлений, предусмотренных законодательством РФ • Обеспечение финансового баланса между выделенными средствами для обеспечения медицинской помощи населению и их необходимостью • Повышение эффективности использования • имеющихся ресурсов здравоохранения

Программа включает следующие разделы: • Условия и порядок предоставления населению бесплатной медицинской помощи на территории субъекта РФ • Виды медицинской помощи, предоставляемой населению бесплатно • Виды медицинской помощи, предоставляемой в рамках ТП ОМС • Виды медицинской помощи за счёт средств бюджетов всех уровней • Нормативы объёмов медицинской помощи, финансовых затрат на единицу объёма медицинской помощи • Подушевые нормативы финансирования Программы

• Перечень жизненно важных, необходимых лекарственных средств и изделий медицинского назначения, используемые в реализации Программы • Перечень целевых медико-социальных программ, реализуемых на территории субъекта РФ • Сводный расчёт объёмов и стоимости Программы • Показатели мониторинга Программы

Для разработки и реализации территориальных Программ утверждаются следующие нормативы: • 1. Нормативы объёмов медицинской помощи на 1000 чел: • -количество посещений в амбулаторнополиклинические учреждения • -количество дней лечения в дневных стационарах всех типов • -количество койко-дней в стационарах • -количество вызовов скорой медицинской помощи

2. Нормативы финансовых затрат на единицу объёма медицинской помощи: • - на одно посещение в амбулаторно-поликлиническое учреждение • - на один день пребывания в дневном стационаре • - на один койко-день в стационаре • -на один вызов скорой медицинской помощи • Подушевые нормативы : норматив финансирования на одного человека

2006 2007 Рис. 1. Структура расходов в рамках территориальных Программ государственных гарантий в в РФ и прогноз на 2007 г. (%).

• Показатели обеспеченности территориальной Программы ОМС финансовыми средствами являются важнейшей группой показателей, характеризующих ресурсное обеспечение территориальной Программы ОМС. • В условиях дефицита финансирования системы здравоохранения большое значение имеют расчёт и анализ уровня обеспеченности ТП ОМС. По оценкам экспертов, в 2003 году этот показатель для отдельных Субъектов РФ составил в среднем 85%, что является свидетельством выраженного недофинансирования системы ОМС. • Особую значимость приобретает анализ коэффициента целевого использования средств в системе ОМС, показатель структуры расходов средств ТФОМС.

• Анализ показателя структуры расходов средств ОМС ТФОМС в целом по территориальным фондам субъектов РФ за 2003 год показал, что • -92, 1% средств расходуется на финансирование территориальной Программы ОМС, • -2, 2% - на содержание ТФОМС, • -2, 4% - на ведение дел страховыми медицинскими организациями, • -2, 4% - на финансирование отдельных мероприятий по здравоохранению, • -0, 9% - прочие расходы.
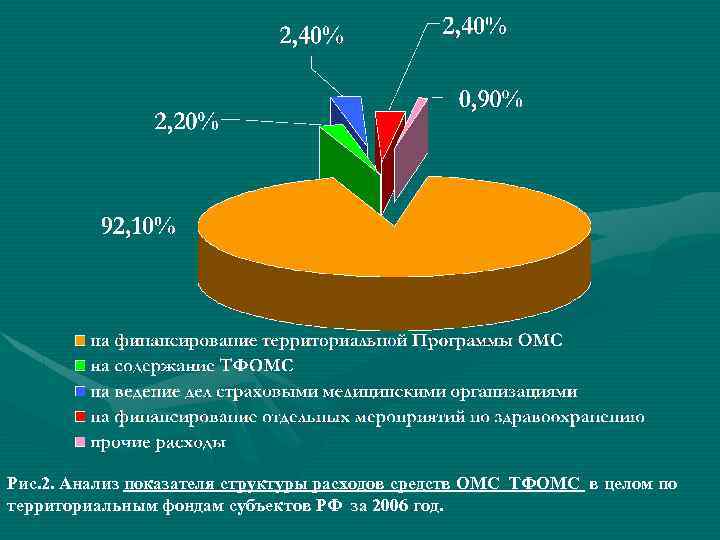
Рис. 2. Анализ показателя структуры расходов средств ОМС ТФОМС в целом по территориальным фондам субъектов РФ за 2006 год.

В условиях многоканального финансирования системы здравоохранения научный и практический интерес имеет расчёт и анализ показателя структуры поступления средств в ТФОМС. В 2006 году доля страховых взносов на ОМС неработающих граждан составила 33, 0%, налоговых платежей на ОМС для работающих – 59%, штрафы, пени – 2, 0%, прочие источники – 6, 0%.

• • Показатели обеспеченности и целевого использования финансовых средств ОМС страховщиками Фонды ОМС отвечают за целевое использование средств и отвечают за финансирование перед страховыми медицинскими организациями за оплату медицинских услуг застрахованным гражданам, служат инструментом государственного регулирования системы ОМС. В организациях здравоохранения рассчитываются показатели обеспеченности организации здравоохранения финансовыми средствами и коэффициент целевого использования средств ОМС организацией здравоохранения. Структура расходования средств ОМС организациями здравоохранения в целом по РФ в 2006 году составила: на оплату труда (с начислениями) – 60, 1%: - на приобретение медикаментов – 20, 8%: - продуктов питания – 5, 9%: - оборудования – 5, 3%: - мягкого инвентаря – 0, 9%: - прочие расходы – 7, 0%.
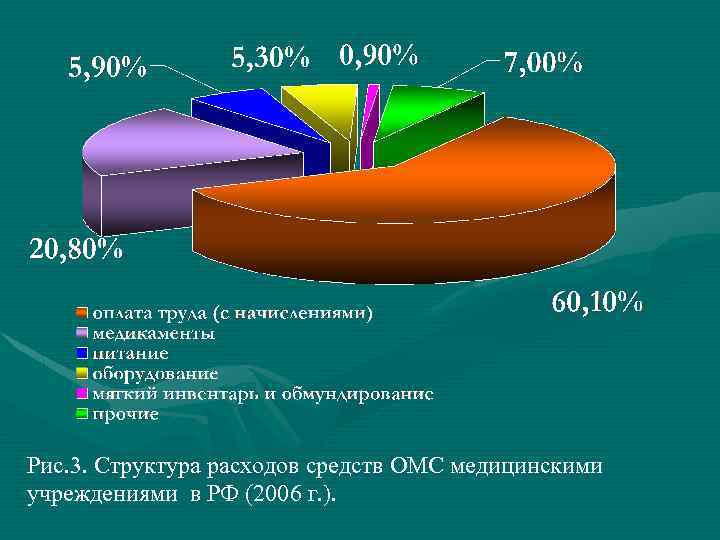
Рис. 3. Структура расходов средств ОМС медицинскими учреждениями в РФ (2006 г. ).

• Одним из приоритетных направлений реформирования здравоохранения РФ является поэтапный переход от действующей бюджетно-страховой модели финансирования здравоохранения к модели, основанной на страховом принципе и одноканальном финансировании. Поэтому, увеличение в динамике доли средств ОМС в консолидированном бюджете здравоохранения РФ в целом и отдельных субъектов РФ в частности, является свидетельством последовательного достижения поставленной цели.

Экономика здравоохранения.ppt