1Оренбург АБАШОВА Эффективное ведение ранних сроков 17.03.17 (2).ppt
- Количество слайдов: 171


Эффективное ведение ранних сроков беременности как возможность снижения риска поздних осложнений Абашова Елена Ивановна НИИ АКУШЕРСТВА И ГИНЕКОЛОГИИ им. Д. О. ОТТА РАМН ОТДЕЛ ЭНДОКРИНОЛОГИИ РЕПРОДУКЦИИ

Поздние осложнения беременности : • Невынашивание беременности, преждевременные роды • Гестационный сахарный диабет • Гестоз • Плацентарная недостаточность • Хроническая гипоксия плода • Внутриутробная гибель плода

RUDFS 160518 20. 04. 2016 У женщин с угрозой прерывания беременности наблюдалась значимо большая частота : - преждевременного излития околоплодных вод в 1, 8 раза - преждевременных родов в 2 раза - внутриутробной задержки развития плода на 52% чаще - значимо большая частота перинатальной смертности более чем в 2 раза - рождения детей с низкой массой тела на 83% чаще Saraswat L, Bhattacharya S, Maheshwari A, Bhattacharya S. Maternal and perinatal out-come in 4 women with threatened miscarriage in the first trimester: a systematic review. BJOG 2010; 117: Pages

• Привычный выкидыш (невынашивание) самопроизвольное прерывание беременности два и более раз.

Причины невынашивания беременности • Генетические (аномальный кариотип эмбриона) • Эндокринные • Инфекционные • Патология матки • Тромбофилические и коагулопатические • Иммунные

Самопроизвольный аборт — самое частое осложнение беременности. Частота его составляет от 10 до 20% всех клинически диагностированных беременностей. Около 80% выкидышей происходит до 12 нед беременности 1. При учете беременностей по определению уровня хорионического гонадотропина человека количество выкидышей возрастает до 31%, причем в 70% из них беременность прерывается до того момента, когда она может быть распознана клинически. Около 50% спорадических ранних выкидышей обусловлено хромосомными дефектами, в сроках 8– 11 нед доля хромосомной патологии составляет 41– 50%, в сроках 16– 19 нед она снижается до 30%2. Наиболее частыми типами хромосомной патологии при ранних са мопроизвольных абортах служат аутосомные трисомии (52%), моносомии Х (19%), полиплоидии (22%), другие формы составляют 7%. Среди других причин спорадических ранних выкидышей выделяют анатомические, эндокринные, инфекционные, иммунные факторы, которые в большей мере могут быть причинами привычных выкидышей 3. 1. Клинические рекомендации. Акушерство и гинекология. – 4 -е изд. , перераб. и доп. / под ред. В. Н. Серова, Г. Т. Сухих. – М. : ГЭОТАР-Медиа, 2014. - 1024 с. 2. Porter TF, et al. Early pregnancy loss. In RS Gibbs et al. , eds. , Danforth's Obstetrics and Gynecology, 10 th ed. , Philadelphia: Lippincott Williams and Wilkins. 2008. pp. 62– 70. 3. D. Ware Branch, Mark Gibson, Robert M. Silver Recurrent Miscarriage N Engl J Med 2010; 363: 1740 -1747 RUDFS 151307 01. 10. 2015 Самопроизвольный аборт

• Процесс взаимодействия цитотрофобласта с децидуальной тканью эндометрия начинается с инвазии его капилляров, артериол и спиральных артерий. • Выраженность децидуальных изменений эндометрия зависит от уровня половых стероидных гормонов и факторов роста.

• Недостаточная инвазия трофобласта в спиральные артерии эндометрия могут приводить к невынашиванию беременности и приводить к развитию плацентарной недостаточности

• Эндокринные причины невынашивания беременности составляют от 8 до 20%

• Эндокринные заболевания могут оказывать неблагоприятное влияние на всех этапах репродукции женщины и являться причиной гормональной недостаточности функции яичников.

• Гормональная недостаточность яичников проявляется ановуляцией и / или недостаточностью лютеиновой фазы менструального цикла, которые приводят к нарушению менструального цикла, бесплодию, невынашиванию беременности.

ПРОЯВЛЕНИЯ ГОРМОНАЛЬНОЙ НЕДОСТАТОЧНОЧТИ ЯИЧНИКОВ: • ЛНФ (недостаточность лютеиновой фазы менструального цикла уровень прогестерона сыворотки крови меньше 20 нмоль/л в лютеиновую фазу) • АНОВУЛЯЦИЯ (уровень прогестерона сыворотки крови меньше 6 нмоль/л в лютеиновую фазу)

Оценка овуляторной дисфункции • При олигоменорее длительность менструального цикла более 35 дней у взрослых и 40 дней у подростков • ФСГ, ЛГ, эстрадиол, андрогены на 2 3 день м/ц • Прогестерон на 20 24 день м/ц (суммарно за 3 месяца) • Альтернативные методы (измерение базальной терапии, тесты на овуляцию, биопсия эндометрия, УЗИ мониторирование) • Индукция менструации рекомендуется при длительности цикла более 3 месяцев

Типы гормональной недостаточности яичников: • Гипогонадотропная (низкий уровень ФСГ <1, 8 МЕ/л; ЛГ <1, 1 МЕ/л в фолликулярную фазу) • Нормогонадотропная (нормальный уровень ФСГ 1, 8 11, 3 МЕ/л; ЛГ 1, 1 8, 7 МЕ/л в фолликулярную фазу) • Гипергонадотропная (высокий уровень ФСГ> 30, 0 МЕ/л; ЛГ >20, 0 МЕ/л в фолликулярную фазу) • Нормопролактинемическая (пролактин 70 566 м. МЕ/л) • Гиперпролактинемическая (пролактин >566 м. МЕ/л)

Гипогонадотропная недостаточность яичников • Опухоли гипофиза, центральной нервной системы • Некроз гипофиза • Грануломатозные поражения гипофиза, гипоталамуса (саркоидоз, туберкулез) • Аутоиммунное поражение гипофиза • Ятрогенные факторы (облучение, хирургическое удаление, применение агонистов и антагонистов гонадолиберина) • Дефицит веса

Причины нормогонадотропной гормональной недостаточности яичников: • • Хр. Сальпингоофорит СПЯ Аутоиммунный оофорит НГЭ Ожирение Заболевания щитовидной железы Сахарный диабет Гиперпролактинемия

Гипергонадотропная недостаточность яичников • • • Дисгенезия гонад Инфекционное (краснуха, корь, герпес) поражение гонад Длительное воздействие овотоксических факторов Аутоиммунное поражение яичников Ятрогенные факторы (овариоэктомия, лучевая, химиотерапия)
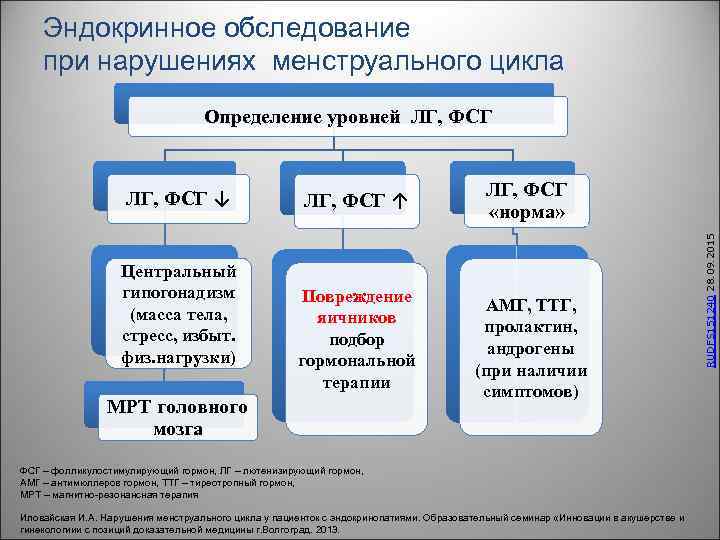
Эндокринное обследование при нарушениях менструального цикла Определение уровней ЛГ, ФСГ Центральный гипогонадизм (масса тела, стресс, избыт. физ. нагрузки) ЛГ, ФСГ ↑ Повреждение яичников подбор гормональной терапии МРТ головного мозга ЛГ, ФСГ «норма» АМГ, ТТГ, пролактин, андрогены (при наличии симптомов) ФСГ – фолликулостимулирующий гормон, ЛГ – лютенизирующий гормон, АМГ – антимюллеров гормон, ТТГ – тиреотропный гормон, МРТ – магнитно-резонансная терапия Иловайская И. А. Нарушения менструального цикла у пациенток с эндокринопатиями. Образовательный семинар «Инновации в акушерстве и гинекологиии с позиций доказательной медицины г. Волгоград. 2013. RUDFS 151240 28. 09. 2015 ЛГ, ФСГ ↓

• Овариальный резерв определяется как количество резидуальных антральных фолликулов, способных к дальнейшему развитию. • Овариальный резерв – возможность яичников обеспечить рост полноценных фолликулов содержащих здоровые яйцеклетки

Овариальный резерв • на 20 неделе беременности у плода 7 000 фолликулов • у новорожденной девочки около 500 000 фолликулов • начало полового созревания 300 000 фолликулов • к 49 годам остается 40 000 фолликулов • основная масса фолликулов подвергается атрезии • 300 – 400 фолликулов проходят полный цикл развития от примордиальных до предовуляторных, овулируют и формируют желтое тело

Этапы фолликулогенеза • Гормонально-независимая стадия (180 300 суток): рост примордиального фолликула до антрального фолликула (≥d =2 мм) • Гормонально-зависимая стадия (ФСГ) : селекция антральных фолликулов (5 суток) и созревание доминантного фолликула (15 суток)

• «Зрелый» фолликул в диаметре 18 мм • Фолликул более 14 мм чувствителен к ЛГ (возобнавляется мейотическое деление, дозревание, овуляторный пик)

• Рост фолликула контролируется ФСГ, который воздействует на клетки гранулезы. • ЛГ воздействует на клетки теки, для продукции андрогенов (андростендиона и тестостерона) • Андрогены «переходят» в клетки гранулезы, где под воздействием ароматазы (CYP 19) превращаются в эстрогены

Овариальный резерв. Методы оценки Клинические данные: Возраст (качество ооцитов) Генетические факторы продолжительность менструального цикла хирургические вмешательства на яичниках гинекологические заболевания (ПКЯ) аутоиммунные заболевания повреждающие факторы (химиотерапия, курение, радиация и т. д. )
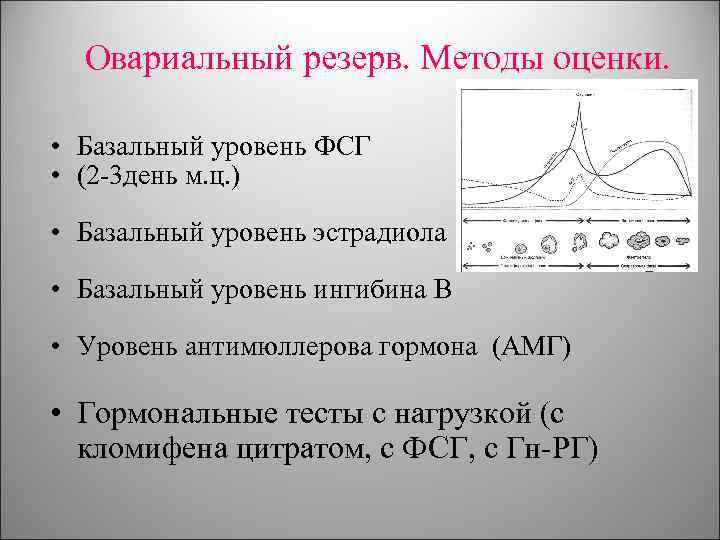
Овариальный резерв. Методы оценки. • Базальный уровень ФСГ • (2 3 день м. ц. ) • Базальный уровень эстрадиола • Базальный уровень ингибина В • Уровень антимюллерова гормона (АМГ) • Гормональные тесты с нагрузкой (с кломифена цитратом, с ФСГ, с Гн РГ)
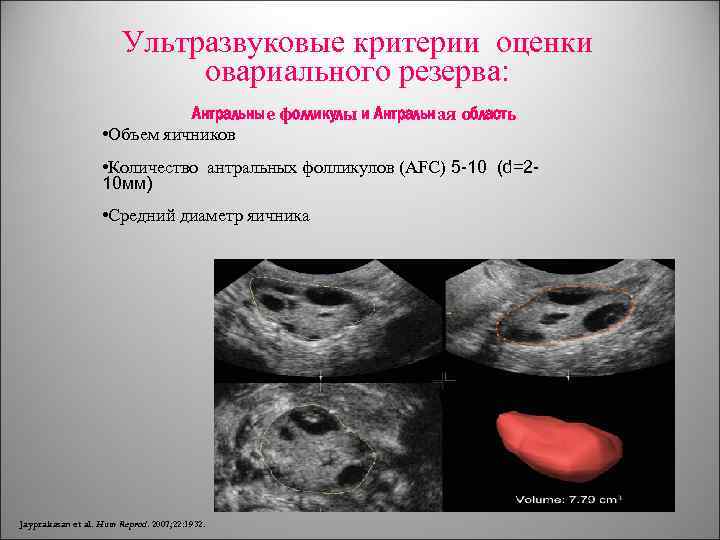
Ультразвуковые критерии оценки овариального резерва: Антральные фолликулы и Антральная область • Объем яичников • Количество антральных фолликулов (AFC) 5 -10 (d=210 мм) • Средний диаметр яичника Jayprakasan et al. Hum Reprod. 2007; 22: 1932.

Антимюллеровый гормон (АМГ) = антимюллеровская ингибирующая субстанция • Гликопротеин из семейства трансформирующего фактора роста β • У плодов мужского пола продуцируется клетками Сертоли и стимулирует дегенерацию мюллеровых протоков • В женском организме синтез начинается постнатально – в яичниках • Предполагается, что АМГ стимулирует вступление фолликулов а завершающую фазу роста (рекрутинг)

Антимюллеровый гормон • низкий 0, 01 0, 9 нг/мл • средний 1, 0 – 2, 5 нг/мл • высокий более 2, 5 нг/мл

Снижение овариального резерва • возраст более 35 лет • убыстряется с 37 лет • 40 45 лет – снижение способности к зачатию, хотя гормональная функция яичников еще сохранена • хирургические вмешательства на яичниках • гинекологические заболевания • аутоиммунные заболевания • повреждающие факторы (химиотерапия, курение, радиация и т. д. )

Сниженный овариальный резерв • менее 5 полостных фолликулов в каждом яичнике – бедный ответ на стимуляцию • объем яичников менее 5 куб. см (кроме гипогонадотропного гипогонадизма)

Овариальный резерв (сниженный) • Возраст ˃ 35 лет • ФСГ (на 2 3 д. м. ц. ) ˃10 МЕ/л • Число базальных фолликулов d ≤ 10 мм (на 2 3 день м/ц) ˂ 5 в каждом яичнике • Объем яичников ˂ 8 см³ • АМГ ˂ 1, 0 нг/мл • Ингибин В ˂ 40 пг/мл

• При подтверждении данных иммунногистохимического исследования PR, ER свидетельствующих о поражении рецепторов эндометрия, целесообразно применение препаратов, обладающих высокой энергией связывания с эстрогеновыми и прогестероновыми рецепторами (дидрогестерона)

Для синдрома регенераторно -пластической недостаточности характерны следующие черты1: • снижение секреторной активности эпителиоцитов; • снижение экспрессии рецепторов к эстрогенам и прогестерону с потерей или резким снижением их чувствительности; • алло и аутоиммунные реакции; • «тонкий эндометрий» (leptometrium, менее 7 мм в лютеиновой фазе не менее двух циклов подряд) 2. Синдром регенераторно-пластической недостаточности представляет собой реализацию тканевого стресса при наличии предрасположенности, в том числе генетической. В основе этого процесса в различных тканях и органах, в том числе в женской репродуктивной системе, лежит истощение регенераторного потенциала 3. 1. Маринкин И. О. , Кулешов В. М. , Илизарова Н. А. , Айдагулова С. В. Новая интерпретация снижения рецептивности эндометрия привычном невынашивании беременности. // Status. Praesens. 2013. № 6 (23). С. 74– 80. 2. Смит Н. Ч. , Смит Э. П. М. Ультразвуковая диагностика в акушерстве и гинекологии понятным языком / Пер. с англ. ; под ред. А. И. Гуса. М. : Практическая медицина, 2010. 304 с. 3. Suzumori N. , Sugiura-Ogasawara M. Genetic factors as a cause of miscarriage // Curr. Med. Chem. 2010. Vol. 17 (29). P. 3431– 3437. RUDFS 151307 01. 10. 2015 Синдром регенераторно-пластической недостаточности эндометрия



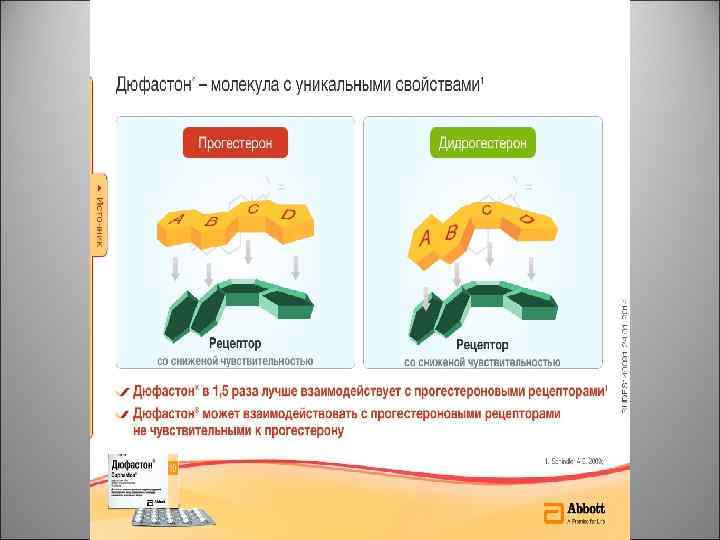
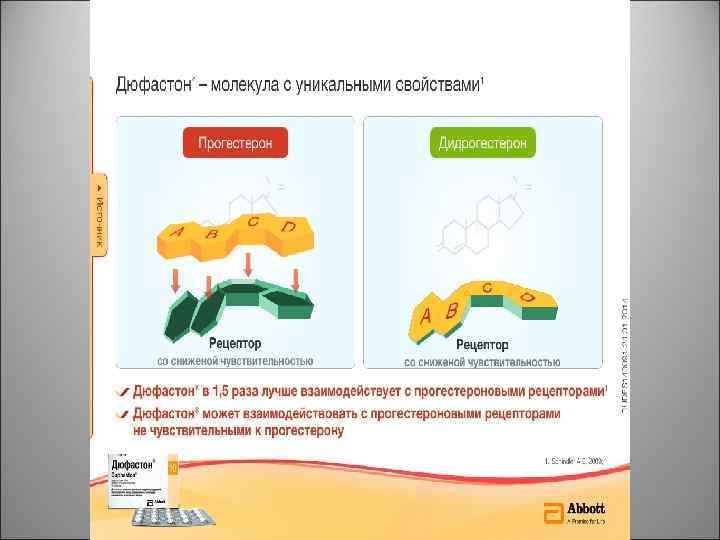
Механизм действия прогестерона Эффекты прогестерона, реализуются только после взаимодействия молекулы прогестерона с прогестероновым рецептором 1, 2 • • 1. 2. Локализация прогестероновых рецепторов: эндометрий, миометрий, гранулезные клетках и желтое тело яичника, матка; ткани молочной железы; головной мозг (гипофиз, гипоталамус); сосудистый эндотелий, тимус; легкие; островки поджелудочной железы; остеобласты Хасанов А. А. , Бакирова И. А. Перспективные направления в изучении механизмов развития аномалий сократительной деятельности матки (обзор литературы). Альмонах современной науки и образования. 2010, № 3, 34(1): 98 -103 Громова О. А. , Сухих Г. Т. И соавт. , Молекулярные механизмы дидрогестерона (Дюфастон). Полногеномное исследование транскрипционных эффектов рецепторов прогестерона, андрогенов и эстрогенов. Гинекология, 11(5), 2009: 9 -16

• Молекулярная структура дидрогестерона «ДЮФАСТОНА» обладает высоким сродством к рецепторам прогестерона и обеспечивает высокую клиническую эффективность в минимальных дозах.
A. E. Schindler et al. / Maturitas 46 S 1 (2003) S 7–S 16
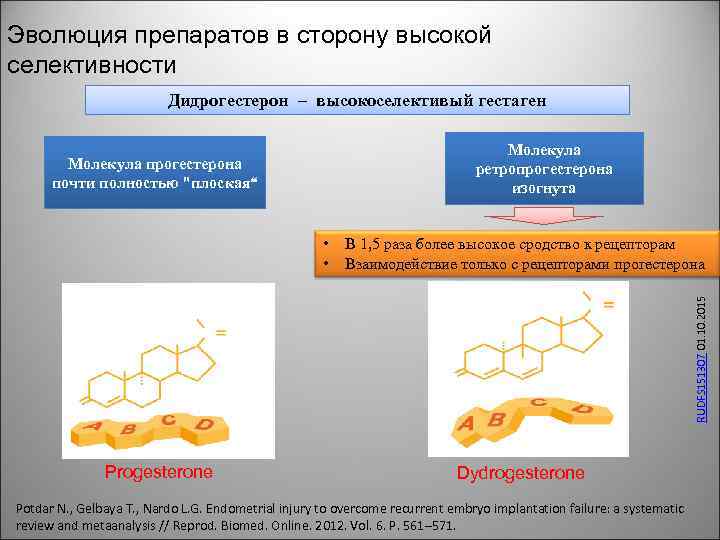
Эволюция препаратов в сторону высокой селективности Дидрогестерон – высокоселективый гестаген Молекула ретропрогестерона изогнута Молекула прогестерона почти полностью "плоская“ В 1, 5 раза более высокое сродство к рецепторам Взаимодействие только с рецепторами прогестерона RUDFS 151307 01. 10. 2015 • • Progesterone Dydrogesterone Potdar N. , Gelbaya T. , Nardo L. G. Endometrial injury to overcome recurrent embryo implantation failure: a systematic review and metaanalysis // Reprod. Biomed. Online. 2012. Vol. 6. P. 561– 571.
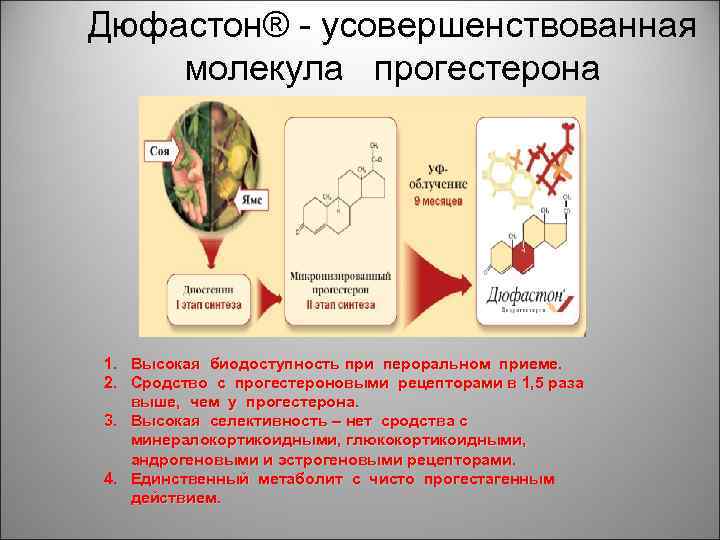
Дюфастон® - усовершенствованная молекула прогестерона 1. Высокая биодоступность при пероральном приеме. 2. Сродство с прогестероновыми рецепторами в 1, 5 раза выше, чем у прогестерона. 3. Высокая селективность – нет сродства с минералокортикоидными, глюкокортикоидными, андрогеновыми и эстрогеновыми рецепторами. 4. Единственный метаболит с чисто прогестагенным действием.

Дидрогестерон и микронизированный прогестерон синтезируются из натурального сырья Прогестерон и дидрогестерон получают из растения диоскорея 1 Прогестерон Диоскорея Подвергается обработке Посредством ультрафиолетового для получения преобразуется Микронизированного изогнутую ретростероидную Прогестерона облучения в структуру2 Дидрогестерон Незначительные изменения играют важную роль Преобразованный под действием света, дидрогестерон обладает более выраженной прогестагенной активностью (улучшенная биодоступность, селективность и сродство к рецептору прогестерона)3 1. University of Maryland Medical Centre. Wild Yam. Доступно по ссылке http: //umm. edu/health/medical/altmed/herb/wild-yam (последний доступ 27 апреля 2015). 2. Fischer M. Angew Chem Int Ed Engl 1978; 17: 16 -26. 43 3. Schindler AE et al. Maturitas 2009; 65(Suppl 1): S 3 -S 11.
44
45

RUDFS 160518 20. 04. 2016 Систематический обзор по применению дидрогестерона привычном выкидыше, 2015 Уровень доказательности 1 А Carp H. A systematic review of dydrogesterone for the treatment of recurrent miscarriage. Gynecol Endocrinol. 2015 Jun; 31(6): 422 -30. 46

Более 50 лет применения Огромный опыт назначения Дюфастона в мире Queisser-Luft, A. Dydrogesterone use during pregnancy: Overview of birth defects reported since 1977. Early Human Development, 2009, 85 (6), 375 -377
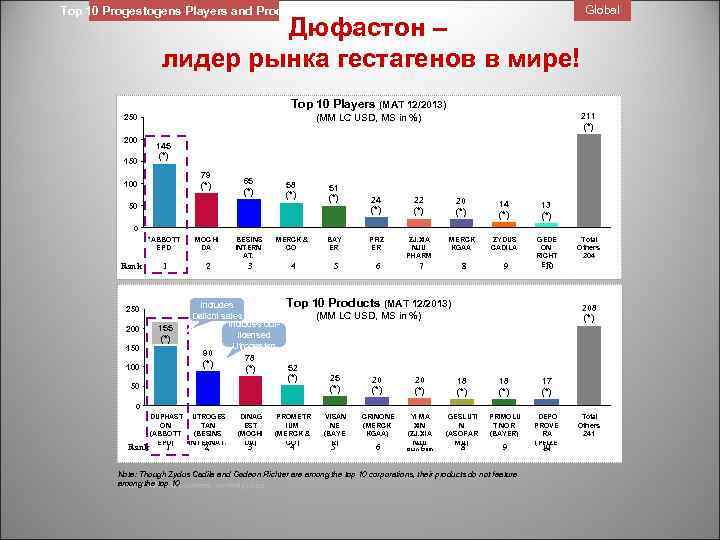
Top 10 Progestogens Players and Products Дюфастон – лидер рынка гестагенов в мире! Global Top 10 Players (MAT 12/2013) 200 150 211 (*) (MM LC USD, MS in %) 250 145 (*) 79 (*) 100 65 (*) 58 (*) 51 (*) BAY ER 50 24 (*) 22 (*) 20 (*) 14 (*) 13 (*) PFIZ ER ZJ. XIA NJU PHARM MERCK KGAA ZYDUS CADILA 8 9 GEDE ON RICHT ER 10 0 *ABBOTT EPD Rank MOCHI DA BESINS INTERN AT. MERCK & CO 1 2 3 4 250 200 150 100 50 155 (*) 5 6 7 Top 10 Products (MAT 12/2013) Includes Daiichi sales (MM LC USD, MS in %) Includes outlicensed Utrogestan 90 78 (*) 52 (*) 25 (*) 20 20 18 (*) (*) Total Others 204 208 (*) 17 (*) PRIMOLU T NOR (BAYER) DEPO PROVE RA (PFIZE 10 R) 0 DUPHAST UTROGES ON TAN (ABBOTT (BESINS EPD) INTERNAT. Rank 1 2) DINAG EST (MOCHI DA) 3 PROMETR IUM (MERCK & CO) 4 VISAN NE (BAYE R) 5 CRINONE (MERCK KGAA) 6 YI MA XIN (ZJ. XIA NJU 7 PHARM) GESLUTI N (ASOFAR MA) 8 9 Note: Though Zydus Cadila and Gedeon Richter are among the top 10 corporations, their products do not feature among the top 10 Source: IMS, 30 countries, ex-mnf priced Total Others 241

Европе в том числе для сохранения беременности • Инструкции к препарату Дюфастон в Португалии, Нидерландах, Италии, России.

Агентство по контролю за оборотом лекарственных средств и продукции медицинского назначения Великобритании в публичном оценочном отчете от 2008 года утверждает следующее: «В связи с широким применением дидрогестерона в мире нет каких-либо значительных рисков развития нежелательных явлений у плода или матери» MHRA UK Public Assessment Report: Efficacy of progestogens in the maintenance of early pregnancy in women with threatened miscarriage or recurrent miscarriage. February 2008. Accessed November 10, 2012 50
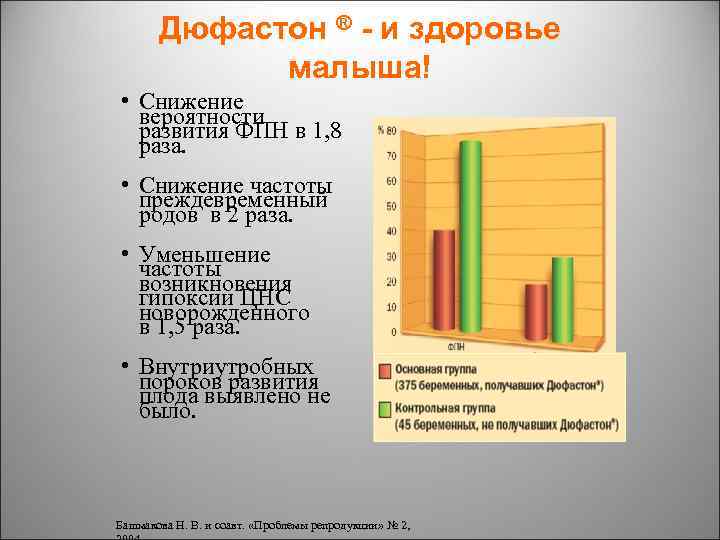
Дюфастон ® - и здоровье малыша! • Снижение вероятности развития ФПН в 1, 8 раза. • Снижение частоты преждевременный родов в 2 раза. • Уменьшение частоты возникновения гипоксии ЦНС новорожденного в 1, 5 раза. • Внутриутробных пороков развития плода выявлено не было. Башмакова Н. В. и соавт. «Проблемы репродукции» № 2,

Дюфастон ® - и здоровье малыша! Кохрейновский обзор 2011 г. показал, что риск нежелательных явлений у плода, включая врожденные пороки развития, применении Дюфастона был не выше, чем у контрольной группы 2, 3. 1. Гинекология том 12, № 2, 2010 г. , стр. 40 2. Wahabi HA, Fayed AA, Esmaeil SA et al. Progestogen for treating threatened miscarriage (Review), 201 1, The Cochrane Library, Issue 12 3. Van der Linden M, Buckinham K, Farquhar C et al. Luteal phase support for assisted reproductions cycles (Review), 2011, The Cochrane Library, Issue 10

Роль прогестерона во время беременности • Блокирует сократительную деятельность матки. • Снижает чувствительность тканей матки к окситоцину • Снижает местный синтез простагландинов. • Регулирует количество адренорецепторов • Обеспечивает синтез противовоспалительных цитокинов. 1. Нагорная В. Ф. Эндогенный прогестерон и прогестины в обеспечении физиологической беременности, в профилактике и лечении ее осложнений. Репродуктивная эндокринология, 53 № 5(13): 30 -44

Шейка матки – иммунокомпетентный орган При низком уровне прогестерона запускаются провоспалительные цитотоксические реакции, в результате которых разрушаются фибриллы коллагена и внеклеточный матрикс. Клинически изменения шейки матки проявляются размягчением, укорочением и дилатацией Предупреждение репродуктивных потерь: стратегия и тактика. Избранные материалы семинара «Инновации в акушерстве и гинекологии с позиций доказательной медицины» . / под ред. В. Е. Радзин-кого. — М. : Редакция журнала Status. Praesens, 2014. — 24 с.
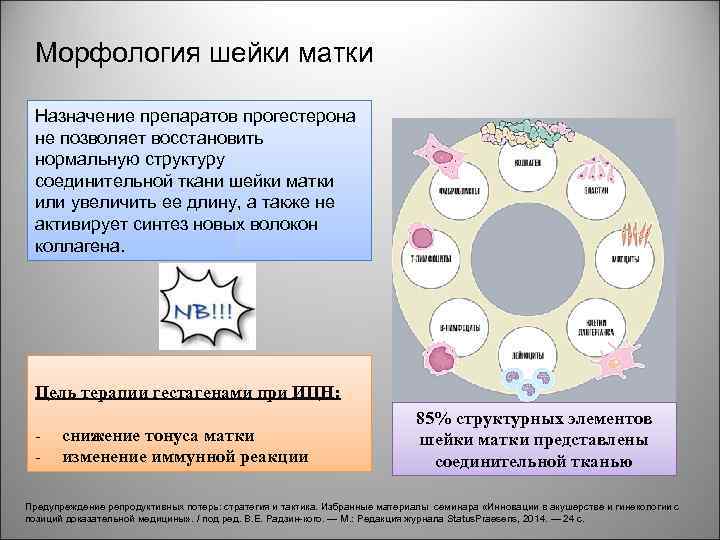
Морфология шейки матки Назначение препаратов прогестерона не позволяет восстановить нормальную структуру соединительной ткани шейки матки или увеличить ее длину, а также не активирует синтез новых волокон коллагена. Цель терапии гестагенами при ИЦН: снижение тонуса матки изменение иммунной реакции 85% структурных элементов шейки матки представлены соединительной тканью Предупреждение репродуктивных потерь: стратегия и тактика. Избранные материалы семинара «Инновации в акушерстве и гинекологии с позиций доказательной медицины» . / под ред. В. Е. Радзин-кого. — М. : Редакция журнала Status. Praesens, 2014. — 24 с.

УЗИ (ТРАНСВАГИНАЛЬНАЯ ЭХОГРАФИЯ –» ЗОЛОТОЙ СТАНДАРТ» • Длина шейки матки (сомкнутой части) укорочение до 30 мм до 20 нед. беременности • Длина шейки матки (сомкнутой части) укорочение до 25 мм до 20 нед. Беременности расширение показаний для оперативного лечения ИЦН • Длина шейки матки (сомкнутой части) укорочение до 20 мм до 20 нед. беременности абсолютные показания для оперативной коррекции шейки матки • Состояние и форма внутреннего зева

Классификация истмико-цервикальной недостаточности (ИЦН) Во втором триместре на долю ИЦН приходится до 40% поздних выкидышей, а в третьем- до 35% преждевременных родов. Органическая По этиологии Функциональная По форме внутреннего зева – T, Y, V, U Врожденная ИЦН Преждевременные роды: возможности терапии гестагенами. Женская консультация № 1/2015 С. 8 -10
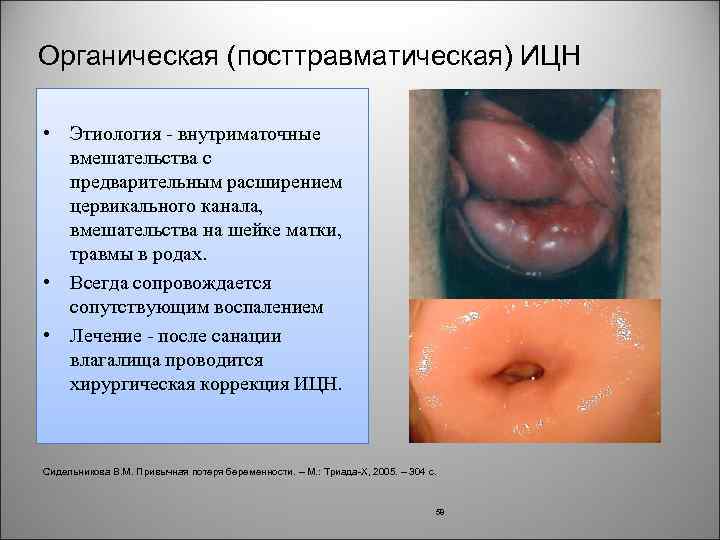
Органическая (посттравматическая) ИЦН • Этиология внутриматочные вмешательства с предварительным расширением цервикального канала, вмешательства на шейке матки, травмы в родах. • Всегда сопровождается сопутствующим воспалением • Лечение после санации влагалища проводится хирургическая коррекция ИЦН. Сидельникова В. М. Привычная потеря беременности. – М. : Триада-Х, 2005. – 304 с. 58

Методы коррекции ИЦН Консервативный метод: акушерский пессарий Оперативный метод: Трансабдоминальный серкляж Трансвагинальный серкляж

Патогенез функциональной ИЦН* • Воздействие на альфа адренорецепторы – при активации сокращение шейки матки и расширение перешейка; развивается при гиперэстрогении • Воздействие на бета адренорецепторы – уплотнение шейки матки; развивается при повышении концентрации прогестерона • В результате нарушения соотношений мышечной и соединительной ткани (в норме – 15%/85%, при ИЦН – 50%/50%) Сидельникова В. М. Привычная потеря беременности. – М. : Триада-Х, 2005. – 304 с. *ИЦН - истмико-цервикальная недостаточность 60
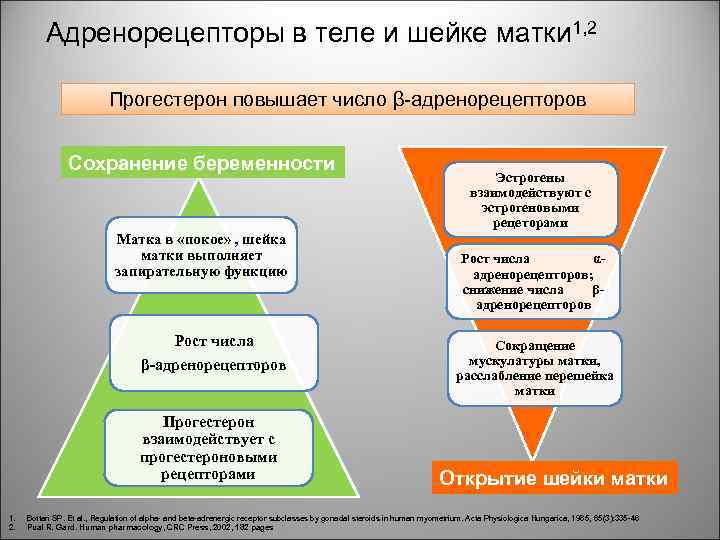
Адренорецепторы в теле и шейке матки 1, 2 Прогестерон повышает число β-адренорецепторов Сохранение беременности Матка в «покое» , шейка матки выполняет запирательную функцию Рост числа β-адренорецепторов Прогестерон взаимодействует с прогестероновыми рецепторами 1. 2. Эстрогены взаимодействуют с эстрогеновыми рецеторами Рост числа αадренорецепторов; снижение числа βадренорецепторов Сокращение мускулатуры матки, расслабление перешейка матки Открытие шейки матки Bottari SP. Et al. , Regulation of alpha- and beta-adrenergic receptor subclasses by gonadal steroids in human myometrium. Acta Physiologica Hungarica, 1985, 65(3): 335 -46 Pual R. Gard. Human pharmacology, CRC Press, 2002, 182 pages

Лечение и реабилитация После опорожнения полости матки необходимы следующие врачебные меры: • немедленное лечение; • обязательная последующая реабилитация эндометрия; • тщательная прегравидарная подготовка к следующей беременности. • Эндометрит вследствие внутриматочной гибели эмбриона необходимо лечить безотлагательно в течение первых 3 мес после потери беременности. • Своевременная реабилитация позволяет сохранить последующую беременность у 67% женщин, тогда как без терапии благополучный исход ожидает только 18% пациенток 2. RUDFS 151307 01. 10. 2015 Неразвивающаяся беременность независимо от основной причины остановки гестации у 100% пациенток сочетается с хроническим эндометритом 1. Макаров И. О. и соавт. Особености прегравидарной подготовки у женщин с инфекционым генезом невынашивания беременности. Акушерство, гинекология и репродукция. 2011; N 1: c. 5 -7. 2. Предупреждение репродуктивных потерь: стратегия и тактика. Избранные материалы Образовательного семинара ≪Инновации акушерстве и гинекологии с позиций доказательной медицины≫: Информационный бюллетень / Под ред. В. Е. Радзинского. М. : Ред журнала Status. Praesens, 2014. 24 c.

Реабилитация эндометрия — первый этап подготовки к следующей беременности ликвидация последствий вторичных (в том числе воспалительных) повреждений восстановление морфофункционального и энергетического потенциала ткани коррекцию метаболических расстройств и последствий ишемии возврат нормальных показателей гемодинамики восстановление активности рецепторного аппарата эндометрия Помимо хронического эндометрита в патогенезе бесплодия и невынашивания беременности большое значение имеет эндометриальная дисфункция. В связи с этим целесообразно использование методов, запускающих и стимулирующих регенераторные реакции. Неразвивающаяся беременность. Методические рекомендации МАРС (Междисциплинарной ассоциации специалистов репродуктивной медицины) / [авт. -сост. В. Е. Радзинский и др. ]. — М. : Редакция журнала Status. Praesens, 2015. — 48 с. RUDFS 151307 01. 10. 2015 Основные задачи:

Важнейший и обязательный компонент реабилитации — гормональная терапия, позволяющая восстановить структуру, секреторную функцию и рецептивность эндометрия. С этой целью успешно применяют гестагены на протяжении как минимум 3– 6 мес. Указанные препараты обладают как профилактическим, так и терапевтическим действием в отношении ВЗОМТ. 1, 2 Эффекты прогестерона: 1, 2 секреторная трансформация эндометрия формирование «окна имплантации» иммуномодуляция положительное влияние на эндотелий сосудов и кровоток в эндометрии противодействие эффектам окситоцина блокада синтеза простагландинов 1. Bohiltea L. C. , Radoi E. V. Interleukin-6 and interleukin-10 gene polymorphisms and recurrent pregnancy loss in Romanian population // Iran. J. Reprod. Med. 2014. Vol. 12 (9). P. 617– 622. 2. Неразвивающаяся беременность. Методические рекомендации МАРС (Междисциплинарной ассоциации специалистов репродуктивной медицины) / [авт. -сост. В. Е. Радзинский и др. ]. — М. : Редакция журнала Status. Praesens, 2015. — 48 с. RUDFS 151307 01. 10. 2015 Гормональная реабилитация

Спектр назначения МГТ у женщин репродуктивного возраста • • При гормональной недостаточности яичников Протоколы ВРТ Гистерорезектоскопия В комплексном лечении хронического эндометрита • В прегравидарной подготовке у пациенток с невынашиванием беременности Из доклада Серебренниковой К. Г. Форум РАРЧ, Волгоград, Сентябрь 2013

• ФЕМОСТОН 2/10 может назначаться в ФЕМОСТОН 2/10 прегравидарной подготовке у женщин с хроническим эндометритом и невынашиванием в анамнезе

Дюфастон® – показания при беременности • Прегравидарная подготовка при ОАГА – 10 мг 2 раза в день во вторую фазу цикла 2 3 мес. – Продолжение терапии с момента положительного теста на беременность • Угрожающий выкидыш – 40 мг однократно, затем по 10 мг каждые 8 часов до исчезновения симптомов • Привычное невынашивание беременности – 10 мг 2 раза в день до 20 й недели беременности с последующим постепенным снижением дозы

Алгоритм скрининга на инфекции при планировании беременности: • Гепатиты В и С, сифилис, ВИЧ/СПИД серологическое исследование • TORCH инфекции (токсоплазмоз, краснуха, цитомегалия, герпес) – определение специфических Ig. G • Инфекции, передаваемые половым путем: хламидийная, гонококковая и инфекция, вызванная Mycoplasma genitalium молекулярно биологическое исследование (ПЦР) • трихомониаз – микроскопическое исследование • Урогенитальный кандидоз – микроскопическое исследование • Бактериальный вагиноз – микроскопическое исследование, «фемофлор»

Алгоритм скрининга на инфекции при планировании беременности: • Урогенитальный кандидоз, бактериальный вагиноз – микроскопическое исследование (при постановке на учет) • Скрытая бактериурия бактериологическое исследование (посев) мочи • Колонизация стрептококками группы В (Streptococcus agalactiae) бактериологическое исследование (посев) вагинального и аноректального отделяемого – 35 37 недель

Алгоритм скрининга на инфекции при беременности: • Гепатиты В и С, сифилис, ВИЧ/СПИД серологическое исследование (I, III триместр) • TORCH инфекции при отсутствии Ig. G до беременности или, если женщина до беременности не обследована (при постановке на учет): определение специфических Ig. G; определение индекса авидности Ig. G; определение Ig. M • Инфекции, передаваемые половым путем (при постановке на учет): хламидийная, гонококковая и инфекция, вызванная Mycoplasma genitalium молекулярно биологическое исследование (ПЦР) • трихомониаз – микроскопическое исследование

Инфекция как фактор невынашивания беременности • • ЦМВ ВПГ Бактериальная инфекция: Стрептококк группы В (Agalactiae) Хламидиоз Микоплазмоз/ уреаплазмоз Бактериальный вагиноз

Значимость стрептококков группы B в неонатологии • Инфекции, вызываемые стрептококками группы В (Streptococcus agalactiae), являются самой распространенной причиной сепсиса, пневмонии и менингита у новорожденных детей. • Показатели заболеваемости составляют 1 2 случая на 1000 живорожденных детей, до 20% заболевших детей умирают. • Подавляющее большинство клинически выраженных инфекций приходится на первые сутки жизни. Источники: Apgar BS, Greenberg G, Yen G. Am Fam Physician. 2005; 71(5): 903 -10 Schuchat A. Clin Micro Rev 1998; 11: 497 -513

Показатели носительства S. agalactiae и передачи от матери ребенку 10 -30% Беременная женщина, колонизированная S. agalactiae 50% Новорожденный ребенок, не колонизированный S. agalactiae 98% Бессимптомное носительство 50% Новорожденный ребенок, колонизированный S. agalactiae 2% Ранняя инфекция (в первую неделю жизни) Источник: информационные ресурсы CDC http: //www. cdc. gov/groupbstrep

Профилактика заболеваний, вызываемых S. agalactiae, у новорожденных детей • Внутривенное введение антибиотиков во время родов женщинам с высоким риском передачи микроорганизма ребенку – высокоэффективный метод профилактики неонатальных инфекций, вызываемых S. agalactiae • Задача: определение женщин с высоким риском передачи S. agalactiae ребенку и развития у него инфекции

Факторы передачи S. agalactiae ребенку и риска развития инфекции • Колонизация влагалища и/или прямой кишки женщины S. аgalactiae на поздних сроках беременности • Выявление S. agalactiae в моче в любой концентрации на любом сроке беременности (маркер массивной колонизации генитального тракта) • Наличие у женщины ребенка, перенесшего заболевание, которое было вызвано S. agalactiae • Преждевременные роды (при сроке беременности <37 недель) • Длительный безводный период (≥ 18 часов) • Высокая температура тела у женщины во время родов (≥ 38°C) Источник: Apgar BS, Greenberg G, Yen G. Am Fam Physician. 2005; 71(5): 903 -10

Стратегии профилактики неонатальных инфекций, вызываемых S. agalactiae • Универсальный скрининг на S. agalactiae в 35 37 недель беременности • Подход, основанный на акушерских факторах риска (роды при сроке беременности <37 недель, безводный период ≥ 18 часов, температура тела ≥ 38°C)

Показания для введения антибиотиков во время родов для профилактики заболеваний, вызываемых S. agalactiae, у новорожденных детей Антибиотикопрофилактика показана Антибиотикопрофилактика НЕ показана Наличие у женщины ребенка, перенесшего заболевание, которое было вызвано S. agalactiae Колонизация S. аgalactiae в ходе предыдущей беременности Выявление S. agalactiae в моче в любой Выявление S. agalactiae в моче в ходе предыдущей беременности концентрации на любом сроке беременности Колонизация влагалища и/или прямой кишки женщины S. аgalactiae на поздних сроках беременности Кесарево сечение при интактных плодных оболочках, вне зависимости от колонизации S. аgalactiae или срока беременности До наступления родов исследование на S. Отрицательный культуральный тест на поздних аgalactiae не проводилось и при этом: сроках текущей беременности, независимо от -Роды при сроке <37 недель гестации наличия факторов риска -Длительный безводный период ≥ 18 часов -Высокая температура тела в родах (≥ 38°С) -Положительный тест на S. agalactiae, выполненный во время родов с использованием методов амплификации нуклеиновых кислот Источник: информационные ресурсы CDC http: //www. cdc. gov/groupbstrep Provisional Recommendations for the Prevention of Perinatal Group B Streptococcal Disease

Назначаемые антибактериальные препараты (в родах) • Пенициллин G, внутривенно, 5 млн. единиц первая доза, затем 2, 5 -3 млн. единиц каждые 4 часа до завершения родов или • Ампициллин, внутривенно, 2 г первая доза, затем 1 г каждые 4 часа до завершения родов или • Клиндамицин, внутривенно, 900 мг каждые 8 часов до завершения родов, если СГВ чувствителен к клиндамицину и эритромицину или • Ванкомицин, внутривенно, 1 г каждые 12 часов до завершения родов, если СГВ устойчив к клиндамицину и эритромицину или • Цефазолин, внутривенно 2 г первая доза, затем 1 г каждые 8 часов до завершения родов

Тромбофилические и коагулопатические нарушения и привычное невынашивание • Антифосфолипидный синдром (АФС) • Наследственные тромбофилии: • 1. Дефицит антитромбина III • 2. Резистентность к активированному протеину С или мутация V фактора ( Leiden мутация) влияние на активность тромбина (V и VIIIа) • 3. Дефицит протеина С (естественный антикоагулянт, витамин К гликопротеин, синтезируется печенью) • 4. Дефицит протеина S (кофактор протеина С, витамин К гликопротеин, синтезируется печенью) • 5. Мутация гена протромбина G 20210 A • 6. Гипергомоцистеинемия

Сенсибилизация к Хорионическому Гонадотропину • Наличие антител к ХГ препятствуют образованию ХГ рецепторного комплекса и блокируют биологический ответ ХГ • При аутоиммунном повреждении в периферическом кровотоке возникают изменения в системе гемостаза, как при ДВС • Атрофические изменения (из-за образования ХГ рецепторного комплекса) в синцитиотрофобласте приводят к недостаточной гестационной перестройке спиральных артерий.

Причины аутосенсибилизации к ХГЧ • • Искусственные аборты Аллергические заболевания Инфекционные заболевания Использование Гонадотропных препаратов с целью индукции овуляции

Обследование при АФС • • • Расширенная коагулограмма Агрегация тромбоцитов Д димер Гомоцистеин Определение АФА (антитела антифосфолипидные + антитела к ХГЧ)

Методы коррекции тромбофилических и коагулопатических нарушений привычном невынашивании • Антиагреганты • Низкомолекулярные гепарины ( «фраксипарин» , «клексан» , «цибор» ) • Иммуноглобулины (Ig. G)( «Иммуновенин» , «Интратект» , «Пентаглобин» ) • Фолиевая кислота и ВМК • Плазмаферез

• Гомоцистеин – образуется из метионина в присутствии кофакторов В 6, В 12 и фолиевой кислоты. • Гипергомоцистеинемия – частая причина дефекта развития нервной системы эмбриона, причина невынашивания. • Гипергомоцистеинемия может приводить к Гипергомоцистеинемия поражению эндотелия и влиять на коагуляцию (фактор XII)
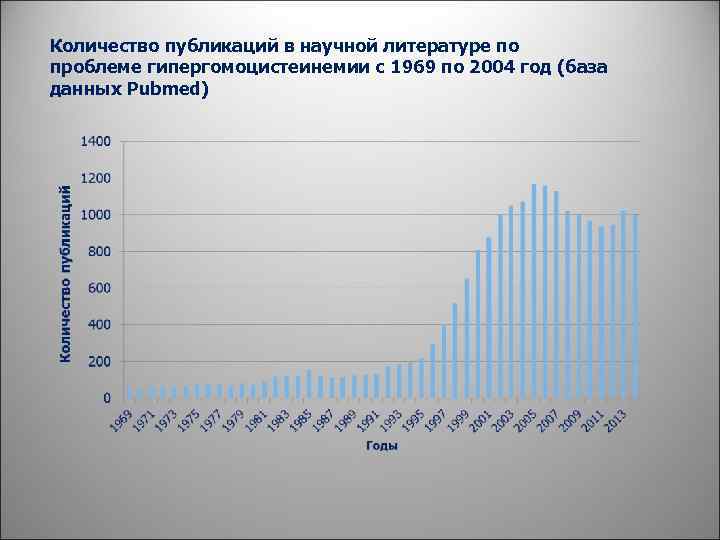
Количество публикаций в научной литературе по проблеме гипергомоцистеинемии с 1969 по 2004 год (база данных Pubmed)

Изучением эффектов гомоцистеина, причин и последствий нарушений обмена занимаются: • DACH Liga Homocystein – объединенное сообщество специалистов из Германии, Австрии и Швейцарии (основано в 2003 году) http: //www. dach-liga-homocystein. org Доктор Olaf Stanger, президент DACH Liga Homocystein • Гинекологические, эмбриологические, биологические, неврологические, психиатрические, кардиологическиие, ангиологические, нутрициологические, онкологические, биохимические, генетические и другие научные сообщества по всему миру.

Гомоцистеин • Непротеиногенная (не участвующая в синтезе белков) аминокислота, промежуточный продукт обмена серосодержащих аминокислот • Синтезируется из метионина и обратно конвертируется в метионин при помощи витаминов группы В Фолиевая кислота Гомоцистеин В 12 S-аденозилметионин Метионин Kevin L. Schalinske* and Anne L. Smazal Homocysteine Imbalance: a Pathological Metabolic Marker Adv Nutr. 2012 Nov; 3(6): 755– 762 Плоцкий А. Р. , Наумов А. В. , Егорова Т. Ю. Гомоцистеин и врожденные пороки развития плода. В издании: Клинические аспекты гипергомоцистеинемии.
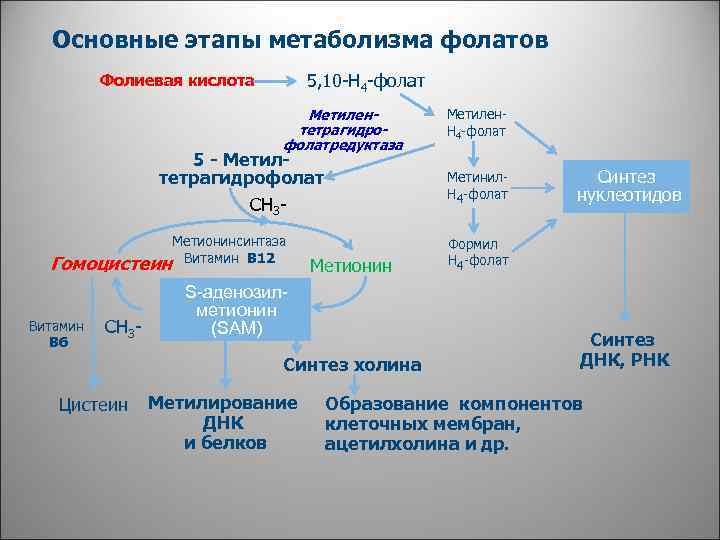
Основные этапы метаболизма фолатов 5, 10 -Н 4 -фолат Фолиевая кислота Метилентетрагидрофолатредуктаза 5 - Метилтетрагидрофолат Метинил. Н 4 -фолат СН 3 - Гомоцистеин Витамин В 6 СН 3 - Метионинсинтаза Витамин В 12 Метионин S-аденозилметионин (SAM) Синтез холина Цистеин Метилирование ДНК и белков Метилен. Н 4 -фолат Синтез нуклеотидов Формил Н 4 -фолат Синтез ДНК, РНК Образование компонентов клеточных мембран, ацетилхолина и др.

Дефицит фолиевой кислоты, а также витаминов В 6 и В 12 приводит к накоплению токсичного гомоцистеина.

Токсический потенциал гомоцистеина: • Гомоцистеин легко вступает в химические реакции за счет сульфгидрильной группы (SH-) с образованием агрессивных кислородных радикалов, и повреждающих ткани • SH- группа гомоцистеина может связываться с аминокислотными остатками белков, что повреждает белки и нарушает их функции • Гомоцистеин и его производные связываются с глутаматными рецепторами нейронов ЦНС, что приводит к избыточному поступлению кальция в нейроны и их гибели • Гомоцистеин вызывает стрессорный ответ в эндоплазматическом ретикулуме клетки, что индуцирует клеточный апоптоз Stanger O 1, Herrmann W, Pietrzik K, Fowler B, Geisel J, Dierkes J, Weger M; DACH-LIGA Homocystein e. V. DACH-LIGA homocystein (german, austrian and swiss homocysteine society): consensus paper on the rational clinical use of homocysteine, folic acid and B-vitamins in cardiovascular and thrombotic diseases: guidelines and recommendations. Clin Chem Lab Med. 2003 Nov; 41(11): 1392 -403. ; http: //www. dach-liga-homocystein. org/content/was-interessiert-uns-homocystein
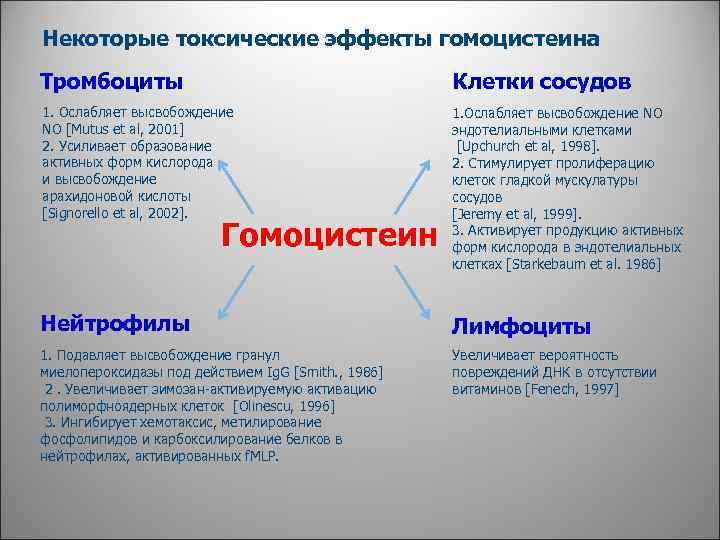
Некоторые токсические эффекты гомоцистеина Тромбоциты Клетки сосудов 1. Ослабляет высвобождение NO [Mutus et al, 2001] 2. Усиливает образование активных форм кислорода и высвобождение арахидоновой кислоты [Signorello et al, 2002]. 1. Ослабляет высвобождение NO эндотелиальными клетками [Upchurch et al, 1998]. 2. Стимулирует пролиферацию клеток гладкой мускулатуры сосудов [Jeremy et al, 1999]. 3. Активирует продукцию активных форм кислорода в эндотелиальных клетках [Starkebaum et al. 1986] Нейтрофилы Лимфоциты 1. Подавляет высвобождение гранул миелопероксидазы под действием Ig. G [Smith. , 1986] 2. Увеличивает зимозан-активируемую активацию полиморфноядерных клеток [Olinescu, 1996] 3. Ингибирует хемотаксис, метилирование фосфолипидов и карбоксилирование белков в нейтрофилах, активированных f. MLP. Увеличивает вероятность повреждений ДНК в отсутствии витаминов [Fenech, 1997] Гомоцистеин

Дефицит фолиевой кислоты в течение всей беременности увеличивает: ü ü ü Риск преэклампсии Риск гестозов Выраженность тошноты Риск гипотрофии плода Невынашивания беременности Заболеваемость детей после рождения Catov JM 1, Nohr EA, Bodnar LM, Knudson VK, Olsen SF, Olsen J. Association of periconceptional multivitamin use with reduced risk of preeclampsia among normal-weight women in the Danish National Birth Cohort. Am J Epidemiol. 2009 Jun 1; 169(11): 1304 -11. doi: 10. 1093/aje/kwp 052. Epub 2009 Apr 16. Rolschau J, Date J, Kristoffersen K. Acta Obstet Gynecol Scand. 1979; 58(4): 343 -6. Folic acid supplement and intrauterine growth. Iyengar L, Rajalakshmi K. Effect of folic acid supplement on birth weights of infants. Am J Obstet Gynecol. 1975 Jun 1; 122(3): 332 -6 Первичная профилактика врожденных пороков развития. Ред. В. Е. Радзинский, Медиабюро Status Praesens, 2014

Гомоцистеин Нормы содержания в крови: • мужчины: 6, 26 — 15, 01 мкмоль/л • женщины: 4, 6 — 12, 44 мкмоль/л Уровень гомоцистеина: • У мужчин выше, чем у женщин • При физиологической беременности снижается, в наибольшей степени к концу второго триместра (благоприятно для нормального плацентарного кровообращения), повышается к концу беременности и достигает нормы через несколько дней после родов • В течение жизни постепенно возрастает • Повышен при витаминодефицитных состояниях, генетических дефектах обмена, некоторых патологических состояниях (гипотиреоз, неопластические процессы и др. ), курении, употреблении большого количества кофе (6 и более чашек в день), применении ряда лекарств • Повышается при употреблении алкоголя (маленькие дозы могут снижать) • Повышается при гиподинамии Kevin L. Schalinske* and Anne L. Smazal Homocysteine Imbalance: a Pathological Metabolic Marker Adv Nutr. 2012 Nov; 3(6): 755– 762 Плоцкий А. Р. , Наумов А. В. , Егорова Т. Ю. Гомоцистеин и врожденные пороки развития плода. В издании: Клинические аспекты гипергомоцистеинемии.

Классификация гипергомоцистеинемии • Мягкая 15 -30 ммоль/л • Умеренная 31 -100 ммоль/л • Тяжелая >100 ммоль/л Weiss N, Keller C, Hoffmann U, Loscalzo J. Endothelial dysfunction and atherothrombosis in mild hyperhomocysteinemia. Vasc. Med. 2002; 7(3): 227– 39. Ахмедова Е. М. Гипергомоцистеинемия у беременных с гестозом. // Диссертация на соискание уч. степени канд. мед. наук. –М. – 2003.

• Уровень ГОМОЦИСТЕИНА при беременности - менее 7 ммоль/л

Повышение уровня гомоцистеина в плазме достоверно коррелирует с развитием у плода: • Пороков ЦНС и нервной трубки (анэнцефалия, энцефалоцеле, спинномозговые грыжи) • Пороков передней брюшной стенки • Диафрагмальных грыж • Поликистоза почек • Атрезии пищевода • Скелетных дисплазий • Хромосомных аномалий • Внутриутробных и постнатальных опухолей Плоцкий А. Р. , Наумов А. В. , Егорова Т. Ю. Гомоцистеин и врожденные пороки развития плода. В издании: Клинические аспекты гипергомоцистеинемии. Монография. Под общей редакцией В. А. Снежицкого, В. М. Пырочкина. Гродно. Гр. ГМУ, 2011, 224 -273

Гипергомоцистеинемия и ДНТ • В наблюдательном исследовании было показана зависимость между гипергомоцистеинемией, дефицитом В 12 и рождения детей с ДНТ. • В этом же исследовании отсутствовала корреляция между полиморфизмом МТГФР и ДНТ. Felix TM, Leistner S, Giugliani R. Metabolic Effects and the methylenetetrahydrofolate Reductase (MTHFR) Polymorphism Associated with Neural Tube Defects in Sourthen Brazil. Birth Defects Research (Part A): Clinical and Molecular Teratology. 2004; 70: 459– 463.

Возможный механизм развития ДНТ под действием гомоцистеина Гомоцистеин Нарушение миграции клеток эпителия нервной трубки Неадекватная васкуляризация экстраэмбриональных структур Нарушение трофики эмбриона Нарушение нейруляции (замыкания) нервной трубки Плоцкий А. Р. , Наумов А. В. , Егорова Т. Ю. Гомоцистеин и врожденные пороки развития плода. В издании: Клинические аспекты гипергомоцистеинемии. Монография. Под общей редакцией В. А. Снежицкого, В. М. Пырочкина. Гродно. Гр. ГМУ, 2011, 224 -273

Значительная часть ВПР может быть предупреждена L. RU. MKT. CC. 10. 2016. 1510 • Часть ВПР может быть предупреждена при ответственном подходе к прегравидарной подготовке! Прегравидарная подготовка : клинический протокол / [авт. -сост. В. Е. Радзинский и др. ]. — М. : Редакция журнала Status. Praesens, 2016. — 80 с.

Прегравидарная подготовка необходима обоим будущим родителям • • • комплекс диагностических, профилактических и лечебных мероприятий, направленных на подготовку супружеской пары к полноценному зачатию, вынашиванию беременности и рождению здорового ребенка обеспечение оптимального физического и психического здоровья к моменту наступления беременности на основе выявления экономических, культурных, социальных и медицинских факторов риска проведение мероприятий по снижению интенсивности их воздействия или полному устранению Прегравидарная подготовка : клинический протокол / [авт. -сост. В. Е. Радзинский и др. ]. — М. : Редакция журнала Status. Praesens, 2016. — 80 с. L. RU. MKT. CC. 10. 2016. 1510 Прегравидарная подготовка — (от лат. gravida — беременная, pre — предшествующий)

Прегравидарная подготовка необходима обоим будущим родителям • Дотация фолатов • Профилактика железодефицита L. RU. MKT. CC. 10. 2016. 1510 • Коррекция дефицита витамина Д Прегравидарная подготовка : клинический протокол / [авт. -сост. В. Е. Радзинский и др. ]. — М. : Редакция журнала Status. Praesens, 2016. — 80 с.

• ДНТ возникают в течение 28 дней после зачатия !

ВОЗ, 2015 год. Рекомендация: • Концентрация фолиевой кислоты в эритроцитах должна быть выше 906 нмоль/л у женщин репродуктивного возраста для обеспечения наибольшего снижения риска развития ДНТ WHO. Guideline: Optimal serum and red blood cell folate concentrations in women of reproductive age for prevention of neural tube defects. Geneva: World Health Organization; 2015. L. RU. MKT. CC. 10. 2016. 1510 РЕКОМЕНДАЦИИ ВОЗ: Оптимальная концентрация фолатов в эритроцитах у женщин репродуктивного возраста для профилактики дефектов

Уровень фолатов в эритроцитах - 906 нмоль/л защищает от ДНТ

ФОЛИЕВАЯ КИСЛОТА 800 мг обеспечивает оптимальный уровень фолатов в течение 4 недель

Рекомендации по профилактике ВПР плода. Доза 800 мкг ФК в составе ВМК рекомендована всем женщинам вне зависимости от риска 3 степени риска развития ДНТ и др. фолатзависимых ВПР Женщины и их партнеры мужчины, имевшие дефекты нервной трубки, или женщины, у которых ранее отмечались беременности с дефектом нервной трубки 4 мг фолиевой кислоты, 800 мкг должно быть в составе ВМК (например, Элевит Пронаталь+3 мг ФК) 2 Умеренный риск Алиментарные ограничения, в том числе недостаточное потребление фруктов. Персональный или семейный анамнез ВПР. Ожирение и сахарный диабет 1 или 2 типа. Болезни ЖКТ, почек, печени, алкоголизм, курение до 1 мг фолиевой кислоты, 800 мкг должно быть в составе ВМК (например, Элевит Пронаталь+200 мкг ФК или с пищей) 1 Низкий риск Женщины и их партнеры мужчины без персонального или семейного анамнеза угрозы развития ВПР 400 мкг – 800 мкг фолиевой кислоты (лучше в составе ВМК, например, Элевит Пронаталь ) Прегравидарная подготовка : клинический протокол / [авт. -сост. В. Е. Радзинский и др. ]. — М. : Редакция журнала Status. Praesens, 2016. — 80 с. L. RU. MKT. CC. 10. 2016. 1510 3 Высокий риск

Российские рекомендации по прегравидарной подготовке L. RU. MKT. CC. 10. 2016. 1510 «Женщинам, готовящимся к зачатию, желательно получать витамин Д в профилактических дозах, поскольку Россия эндемична по его недостатку — из за малого пребывания населения на солнце, а также характеристик солнечного света» . Прегравидарная подготовка : клинический протокол / [авт. -сост. В. Е. Радзинский и др. ]. — М. : Редакция журнала Status. Praesens, 2016. — 80 с.
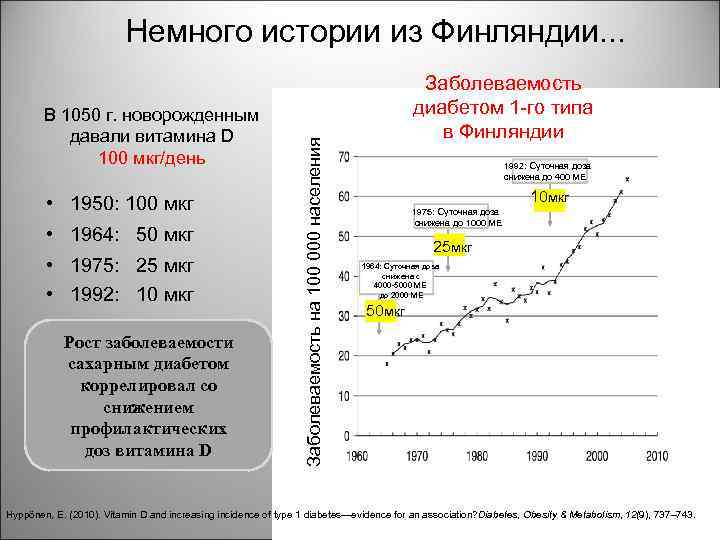
В 1050 г. новорожденным давали витамина D 100 мкг/день • 1950: 100 мкг • 1964: 50 мкг • 1975: 25 мкг • 1992: 10 мкг Рост заболеваемости сахарным диабетом коррелировал со cнижением профилактических доз витамина D Заболеваемость на 100 000 населения Немного истории из Финляндии. . . Заболеваемость диабетом 1 -го типа в Финляндии 1992: Суточная доза снижена до 400 МЕ 10 мкг 1975: Суточная доза снижена до 1000 МЕ 25 мкг 1964: Суточная доза снижена с 4000 -5000 МЕ до 2000 МЕ 50 мкг Hyppönen, E. (2010). Vitamin D and increasing incidence of type 1 diabetes—evidence for an association? iabetes, Obesity & Metabolism, 12(9), 737– 743. D

Витамин D-функции • Способствует абсорбции кальция в кишечнике и поддерживает необходимые уровни кальция и фосфатов в крови • Необходим для роста костей и процесса костного ремоделирования • Предотвращает развитие рахита у детей и остеомаляции у взрослых • Влияет и на другие физиологические процессы в организме, включающие модуляцию клеточного роста, нервно мышечную проводимость, иммунитет и воспаление • Экспрессия большого количества генов, кодирующих белки участвующие в пролиферации, дифференцировке и апоптозе, регулируется витамином D • Многие клетки имеют рецепторы к витамину D, а в некоторых тканях присутствует собственная 1 альфа гидроксилаза для образования активной формы D гормона 1. Bischoff-Ferrari, et al. Vitamin D deficiency: Evidence, safety, and recommendations for the Swiss population. Report written by a group of experts on behalf of the Federal Commission for Nutrition (FCN) 2012. http: //www. iccidd. org/p 142000804. html. 2. Калинченко С. Ю. , и соавт. Витамин D и мочекаменная болезнь. Consilium Medicum. 2012. Т. 14. № 12. С.

Витамин D и ВРТ(1) • В настоящее время проведен ряд исследований по анализу влияния уровня витамина D на результаты ВРТ • Дефицит витамина D ассоциирован с низким количеством беременностей и родов и высоким уровнем выкидышей у пациенток после ВРТ • У женщин с достаточным уровнем витамина D количество беременностей было значительно выше (52. 5% против 34. 7%) • Женщины с высоким уровнем витамина D с большей вероятностью могут забеременеть в результате ЭКО Kimberley Garbedian et al; CMAJ Open 2013. DOI: 10. 9778/cmajo. 20120032 Elisabeth Lerchbaum and Barbara Obermayer-Pietsch ; European Journal of Endocrinology (2012)

Витамин D и ВРТ(2) • Высокий уровень витамина D ассоциирован с лучшими результатами овариальной стимуляции • Исследователи обратили внимание, что результаты ВРТ разнятся в зависимости от времени года, более высокие показатели были весной, а низкие осенью • Зимой снижалось количество овуляций и рецептивность эндометрия, по сравнению с многократным увеличением этих показателей летом. Исследователи связывали это с количеством световых часов, особенно в северных странах. • Достаточный уровень витамина D (25(OH)D>30 нг/мл) улучшает результаты ВРТ по количеству беременностей Panagiotis Anagnostis et al; Int J Clin Pract, March 2013, 67, 3, 225– 235. doi: 10. 1111/ijcp. 12031

Витамин D и эндометрий(3) • Витамин D является регулятором эндометриальной экспрессии HOXA 10, гена, критичного для процесса имплантации, который участвует во взаимодействии эмбриона и эндометрия, с помощью различных молекулярных и цитокиновых механизмов, улучшая имплантацию эмбриона. Briana J. Rudick et al; Fertility and Sterility® Vol. 101, No. 2, Feb. 2014; Sebiha Ozkan et al; Fertil Steril. 2010 Sep; 94(4): 1314– 1319. doi: 10. 1016; Nikolaos P. Polyzos et al; Human Reproduction, Vol. 29, No. 9 pp. 2032– 2040, 2014; Laya Farzadi et al; Iran J Reprod Med Vol. 13. No. 6. pp: 361 -366, June 2015; Lerchbaum, Elisabeth et al; Current Opinion in Obstetrics and Gynecology Issue: Volume 26(3), June 2014, p 145– 150

Низкий уровень витамина D ассоциирован с прерыванием беременности в первом триместре • Концентрация витамина D в сыворотке < 50 нмоль/л (20 нг/мл) в 3. 3 раза повышает риск преждевременных родов по сравнению с концентрацией 100 нмоль/л (40 нг/мл; p = 0. 27) • При риске преждевременных родов в 3 ем триместре, повышение сывороточной концентрации по 100 нмоль/л (40 нг/мл) уменьшало риск на 47% • Чем выше уровень витамина D, тем ниже риск преждевременных родов при одноплодной беременности C. L. Wagner. et al; Journal of Steroid Biochemistry & Molecular Biology 148 (2015) 256– 260. Bodnar, Lisa M. et al; Obstetrics & Gynecology. Volume 125(2), February 2015, p 439– 447

Дефицит витамина D ассоциирован с неблагоприятным течением беременности и послеродового периода Дефицит витамина D ассоциирован: • • • с преждевременными родами повышенным риском преэклампсии гестационного диабета остеопении и остеопороза депрессией во время беременности и метаболическими нарушениями, приводящими к лишнему весу и ожирению в первый год после родов низкий уровень витамина D в середине беременности повышает риск развития послеродовой депрессии Hobel CJ Vitamin D supplementation should be routine in pregnancy: FOR: Recent research supports routine vitamin D supplementation in pregnancy. BJOG. 2015 Jun; 122(7): 1021. doi: 10. 1111/1471 -0528. 13304. ; Esra Bahar Gur et al; Arch Womens Ment Health (2015) 18: 263– 264; Bodnar, L. M. , et al; J Nutr, 2007; 137(2): 447 -52. ; Zhang, C. , et al; PLo. S One, 2008; 3(11): e 3753. ; Nicholas C Harvey et al; Health Technol Assess. 2014 July ; 18(45): 1– 190. doi: 10. 3310/hta 18450. ; Ozturk C, et al; J Obstet Gynaecol Res. 2014 Jan; 40(1): 288 -92. doi: 10. 1111/jog. 12157. Epub 2013 Sep

Сколько витамина D нужно беременной? • Для предупреждения осложнений дефицита витамина D при беременности и лактации, как и в других группах пациентов, рекомендуется поддержание уровня 25(OH)D более 30 нг/мл Carol L. Wagner et al; Nutrients 2012, 4, 208 -230; doi: 10. 3390/nu 4030

Диагностика дефицита витамина D • Широкий популяционный скрининг дефицита витамина D не рекомендуется. Скрининг на дефицит витамина D показан только пациентам, имеющим факторы риска его развития • Оценка статуса витамина D должна проводиться путем определения уровней 25(ОН)D в сыворотке крови надежным методом • Рекомендуется проверка надежности используемой в клинической практике методики определения витамина D относительно международных стандартов (DEQAS, NIST) • При определении уровней 25(OH)D в динамике рекомендуется использование одного и того же метода • • • Дефицит витамина D 25(ОН)D < 20 нг/мл (50 нмоль/л) Недостаточность 25(ОН)D 21 -30 нг/мл (51 -75 нмоль/л) Адекватные уровни > 30 нг/мл (75 нмоль/л) www. deqas. org

Профилактика дефицита витамина D • Рекомендуемыми препаратами для профилактики дефицита витамина D являются холекальциферол (D 3) и эргокальциферол (D 2) • Взрослым в возрасте 18 50 лет для профилактики дефицита витамина D рекомендуется получать не менее 600 800 МЕ • Взрослым старше 50 лет для профилактики дефицита витамина D рекомендуется получать не менее 800 1000 МЕ • Беременным и кормящим женщинам для профилактики дефицита витамина D рекомендуется получать не менее 600 1200 МЕ • Для поддержания уровней витамина D более 50 нг/мл может потребоваться потребление не менее 1500 2000 МЕ • Без медицинского наблюдения и контроля уровней витамина D в крови не рекомендуется назначение доз витамина D более 10 000 МЕ в сутки на длительный период КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ДЕФИЦИТ ВИТАМИНА D У ВЗРОСЛЫХ: ДИАГНОСТИКА, ЛЕЧЕНИЕ И ПРОФИЛАКТИКА, разработаны РОССИЙСКАЯ АССОЦИАЦИЯ ЭНДОКРИНОЛОГОВ ФГБУ «ЭНДОКРИНОЛОГИЧЕСКИЙ

Состав Элевит® Пронаталь соответствует современным российским и международным рекомендациям по прегравидарной подготовке • Дотация фолатов • Профилактика железодефицита Элевит® Пронаталь имеет сбалансированный состав из 12 витаминов и 9 минералов, в том числе 800 мкг фолиевой кислоты, железо и витамин Д Fe Железо + В 9 Фолиевая кислота + D Фолиевая кислота Витамин D Прегравидарная подготовка : клинический протокол / [авт. -сост. В. Е. Радзинский и др. ]. — М. : Редакция журнала Status. Praesens, 2016. — 80 с. L. RU. MKT. CC. 10. 2016. 1510 • Коррекция дефицита витамина Д

• Сахарный диабет – это группа метаболических (обменных) заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов (ВОЗ, 1999).

• Сахарный диабет 1 типа является аутоиммунным заболеванием, обусловленным абсолютной инсулиновой недостаточностью.

• При сахарном диабете 2 типа, гестационном диабете и симптоматическом диабете (тиреотоксикоз, гиперадренокортицизм, соматотропинома, феохромоцитома) преобладает относительная инсулиновая недостаточность на фоне инсулинорезистентности
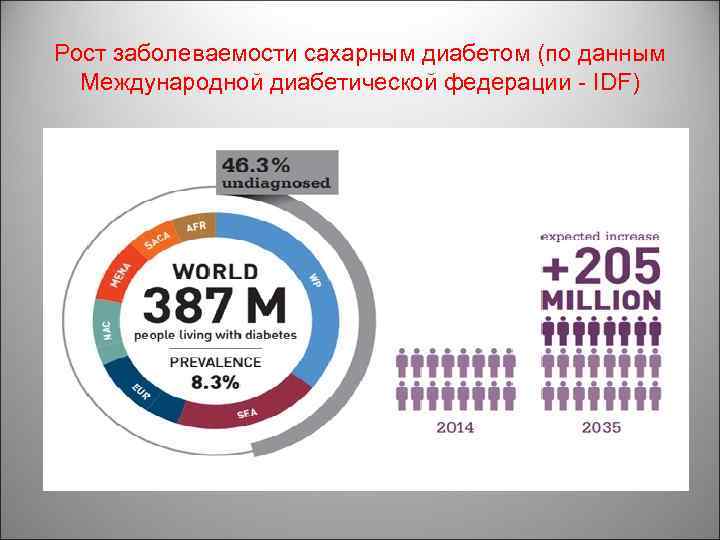
Рост заболеваемости сахарным диабетом (по данным Международной диабетической федерации - IDF)
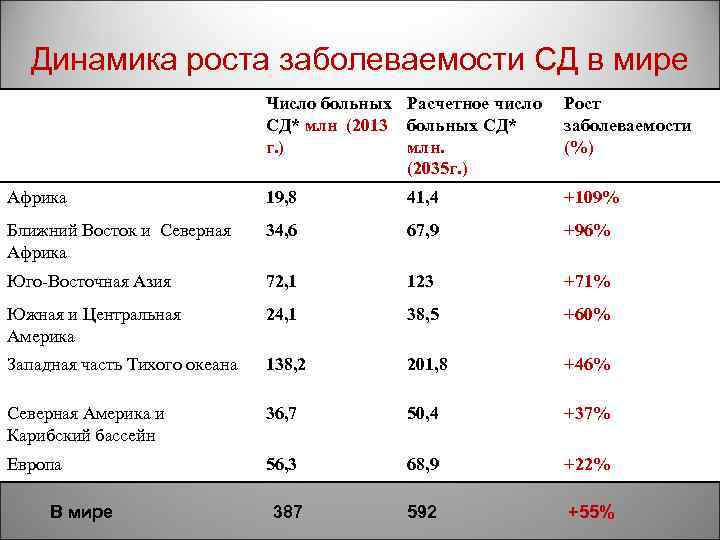
Динамика роста заболеваемости СД в мире Число больных Расчетное число СД* млн (2013 больных СД* г. ) млн. (2035 г. ) Рост заболеваемости (%) Африка 19, 8 41, 4 +109% Ближний Восток и Северная Африка 34, 6 67, 9 +96% Юго Восточная Азия 72, 1 123 +71% Южная и Центральная Америка 24, 1 38, 5 +60% Западная часть Тихого океана 138, 2 201, 8 +46% Северная Америка и Карибский бассейн 36, 7 50, 4 +37% Европа 56, 3 68, 9 +22% В мире 387 592 +55%

Распространенность СД 1 и СД 2 в Российской Федерации в 2014 г. Общее количество взрослого населения с сахарным диабетом 4 014240 человек из них: Больных СД 1 типа 309 896 человек Больных СД 2 типа 3 704 344 человек По данным Государственного регистра сахарного диабета в Российской Федерации на 01. 2015

Пороки развития плода (диабетическая эмбриопатия) при декомпенсированном диабете • анэнцефалия • дефект межжелудочковой, межпредсердной перегородки • тетрада Фалло • атрезия ануса и прямой кишки
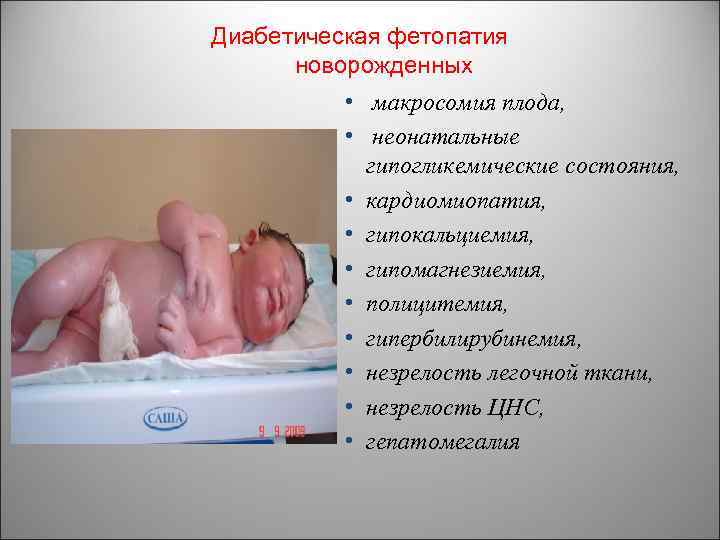
Диабетическая фетопатия новорожденных • макросомия плода, • неонатальные гипогликемические состояния, • кардиомиопатия, • гипокальциемия, • гипомагнезиемия, • полицитемия, • гипербилирубинемия, • незрелость легочной ткани, • незрелость ЦНС, • гепатомегалия

• В 2011 г. ВОЗ одобрила возможность использования Hb. A 1 C для диагностики сахарного диабета • В качестве диагностического критерия сахарного диабета выбран уровень Hb. A 1 C ≥ 6, 5% • Нормальным считается уровень Hb. A 1 C до 6, 0%

Медицинские показания для искусственного прерывания беременности у беременных с сахарным диабетом (приказ № 736 от 3. 12. 2007 г. )

Абсолютные противопоказания для пролонгирования беременности • диабетическая нефропатия с клиренсом креатинина менее 40 мл/мин, выраженной протеинурией и стойкой артериальной гипертензией; • нелеченная пролиферативная ретинопатия; • автономная нейропатия с неукротимой рвотой; • ишемическая болезнь сердца.

• Современный метод интенсивной инсулинотерапии – непрерывное подкожное введение инсулина с помощью специального дозатора (помповая инсулинотерапия).

Сахарный диабет 2 типа • Сахарный диабет 2 типа обычно возникает у людей старше 30 лет, нередко на фоне ожирения. • Начальная стадия сахарного диабета 2 типа обозначается термином «нарушение толерантности к глюкозе» и выявляется с помощью пробы на толерантность к глюкозе (ПТГ).

• В норме через 2 часа после пероральной глюкозной нагрузки (75 г) гликемия не превышает 7, 8 ммоль/л (ВОЗ, 1999).
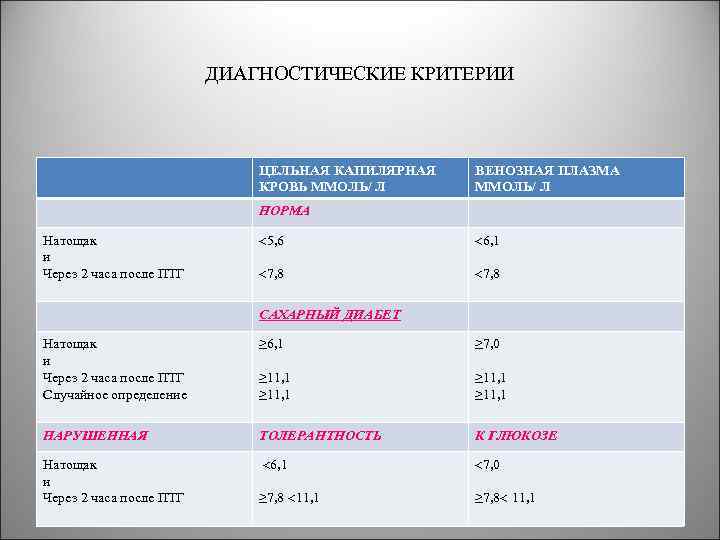
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ЦЕЛЬНАЯ КАПИЛЯРНАЯ КРОВЬ ММОЛЬ/ Л ВЕНОЗНАЯ ПЛАЗМА ММОЛЬ/ Л НОРМА Натощак и Через 2 часа после ПТГ 5, 6 6, 1 7, 8 САХАРНЫЙ ДИАБЕТ Натощак и Через 2 часа после ПТГ Случайное определение ≥ 6, 1 ≥ 7, 0 ≥ 11, 1 НАРУШЕННАЯ ТОЛЕРАНТНОСТЬ К ГЛЮКОЗЕ Натощак и Через 2 часа после ПТГ 6, 1 7, 0 ≥ 7, 8 11, 1

НАРУШЕННАЯ ГЛИКЕМИЯ НАТОЩАК ЦЕЛЬНАЯ ВЕНОЗНАЯ ПЛАЗМА КАПИЛЯРНАЯ КРОВЬ ММОЛЬ/ Л Натощак и Через 2 часа после ПТГ ≥ 5, 6 6, 1, ≥ 6, 1 7, 0 7, 8

Лечение сахарного диабета 2 типа • субкалорийная диета (при наличии ожирения) • сахаропонижающие средства • инсулинотерапия.

Лечение сахарного диабета 2 типа • субкалорийная диета (при наличии ожирения) • сахаропонижающие средства • инсулинотерапия.

Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» Дедов И. И. , Краснопольский В. И. , Сухих Г. Т. Нормативные документы Diabetes mellitus. 2012; (4): 4– 10

1 ФАЗА – проводится при первом обращении беременной к врачу до 24 недель • Глюкоза венозной плазмы натощак (определение глюкозы венозной плазмы проводится после предварительного голодания в течение не менее 8 часов и не более 14 часов); • Hb. A 1 c с использованием метода определения, сертифицированного в соответствии с National Glycohemoglobin Standartization Program (NGSP) и стандартизованного в соответствии с референс ными значениями, принятыми в DCCT (Diabetes Control and Complications Study); • Глюкоза венозной плазмы в любое время дня вне зависимости от приема пищи. В том случае, если результат исследования соответствует категории манифестного (впервые выявленного) СД, уточняется его тип в соответствии с Алгоритмами специализированной медицинской помощи больным сахарным диабетом.

2 ФАЗА – проводится на 24– 28 -й неделе беременности. • Всем женщинам, у которых не было выявлено нарушение углеводного обмена на ранних сроках беременности, между 24 й и 28 й неделями проводится ПТГ с 75 г глюкозы. • В исключительных случаях ПТГ с 75 г глюкозы может быть проведен вплоть до 32 недели беременности (высокий риск ГСД, размеры плода по данным УЗ таблиц внутриутробного роста ≥ 75 перцентиля, УЗ признаки диабетической фетопатии).

• Определение глюкозы венозной плазмы выполняется только в лаборатории на биохимических анализаторах либо на анализаторах глюкозы. Забор крови производится в холодную пробирку (лучше вакуумную), содержащую консерванты: фторид натрия (6 мг на 1 мл цельной крови) как ингибитор энолазы для предотвращения спонтанного гликолиза, а также EDTA или цитрат натрия как антикоагулянты. Пробирка помещается в воду со льдом. Затем немедленно (не позднее ближайших 30 минут) кровь центрифугируется для разделения плазмы и форменных элементов. Плазма переносится в другую пластиковую пробирку. В этой биологической жидкости и производится определение уровня глюкозы.
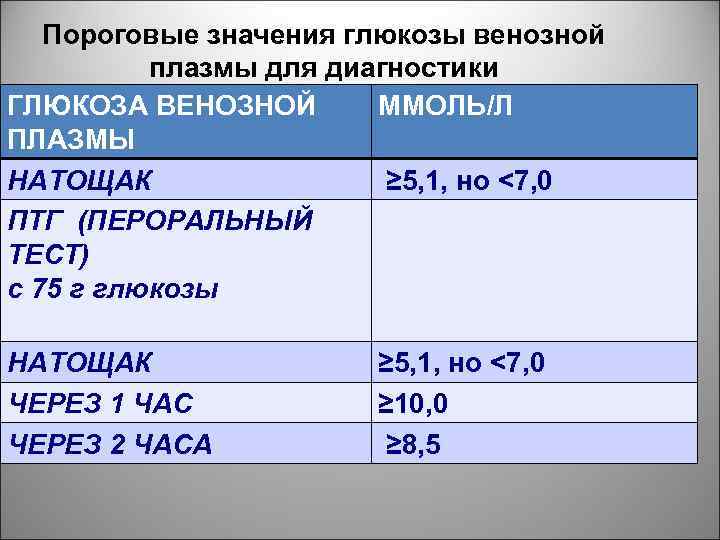
Пороговые значения глюкозы венозной плазмы для диагностики ГСД ММОЛЬ/Л ГЛЮКОЗА ВЕНОЗНОЙ ПЛАЗМЫ НАТОЩАК ≥ 5, 1, но <7, 0 ПТГ (ПЕРОРАЛЬНЫЙ ТЕСТ) с 75 г глюкозы НАТОЩАК ЧЕРЕЗ 1 ЧАС ЧЕРЕЗ 2 ЧАСА ≥ 5, 1, но <7, 0 ≥ 10, 0 ≥ 8, 5

• По результатам ПТТ с 75 г глюкозы для установления диагноза ГСД достаточно хотя бы одного значения уровня глюкозы венозной плазмы из трех, которое было бы равным или выше порогового. • При получении высоких значений в исходном измерении нагрузка глюкозой не проводится • При получении высоких значений во второй точке, третье измерение не требуется.

ПТГ не проводится: • при раннем токсикозе беременных (рвота, тошнота); • при необходимости соблюдения строгого постельного режима (тест не проводится до момента расширения двигательного режима); • на фоне острого воспалительного или инфекционного заболевания; • при обострении хронического панкреатита или наличии демпинг синдрома (синдром резецированного желудка).

Впервые выявленный СД у беременных Глюкоза венозной плазмы натощак ≥ 7, 0 ммоль/л Hb. A 1 c ≥ 6, 5% Глюкоза венозной плазмы ≥ 11, 1 ммоль/л вне зависимости от времени суток и приема пищи при наличии симптомов гипергликемии

• В том случае, если результат исследования соответствует категории манифестного (впервые выявленного) СД, уточняется его тип в соответствии с Алгоритмами специализированной медицинской помощи больным сахарным диабетом.

Сохранение беременности нежелательно при : • уровне гликированного гемоглобина выше 8% • развитии диабетического кетоацидоза на раннем сроке беременности • сочетании сахарного диабета с активным туберкулезом легких

Достижение удовлетворительной компенсации СД q Самоконтроль гликемии не реже 6 8 раз в сутки q Натощак гликемия 3, 8 5, 5 ммоль/л, q Постпрандиальная гликемия через 1 час менее 7, 2 ммоль/л q Постпрандиальная гликемия через 2 часа менее 6, 7 ммоль/л q Отсутствие тяжелых гипогликемических состояний и кетонурии q Уровень гликированного гемоглобина А 1 с менее 6% в течение 3 4 месяцев до зачатия. q Оценка выраженности микрососудистых осложнений и их стабилизация (проведение ЛКС, длительный прием ингибиторов АПФ от 6 месяцев и более)

Принципы обеспечения нормального уровня гликемии у больных сахарным диабетом 1 типа • Обеспечение больных человеческими препаратами инсулина • Наблюдение в специализированных центрах • обучение методам саморегуляции диабета • обеспечение средствами самоконтроля (индивидуальными глюкометрами) для постоянного (не реже 4 раз в день) определения уровня гликемии • средствами для исследования содержания ацетона и микроальбуминов в моче

Принципы обеспечения нормального уровня гликемии у больных сахарным диабетом 1 типа • эффективность проводимой терапии оценивать по уровню Hb. A 1 c 1 раз в 3 месяца • образование больных в области планирования семьи • обеспечение надежными и безопасными методами контрацепции • своевременное коррекция воспалительных заболеваний

• В настоящее время с целью своевременной диагностики гипергликемии и назначения инсулинотерапии с успехом применяется система постоянного подкожного мониторирования глюкозы, позволяющая проводить 288 определений глюкозы в сутки.


• Прибор собирает и хранит сигналы от сенсора и рассчитывает уровень глюкозы каждые 5 минут, записывает автоматически до 288 значений глюкозы в день. • Прибор может хранить параметры гликемии и маркеров событий до 2 недель и воспроизводить гликемический профиль на компьютере.

• Современный метод интенсивной инсулинотерапии – непрерывное подкожное введение инсулина с помощью специального дозатора (помповая инсулинотерапия).

• Декомпенсированный сахарный диабет является причиной гормональной недостаточности яичников

ДЕКОМПЕНСАЦИЯ САХАРНОГО ДИАБЕТА ПРИ БЕРЕМЕННОСТИ: • Пороки развития плода • Невынашивание • Многоводие • Тяжелые формы гестоза • Плацентарная недостаточность • Гипоксия плода • Диабетическая фетопатия плода • Преждевременные роды • Антенатальная гибель плода

Особенности течения гестоза у больных сахарным диабетом • раннее появление симптомов заболевания • преобладание гипертензивных форм гестоза • относительно низкую эффективность проводимой терапии

• Лечение гестоза любой степени должно проводиться в условиях специализированного стационара совместно с эндокринологом.

• Доза сернокислого магния зависит от исходного уровня артериального давления, функциональной способности почек, массы тела беременной и составляет, как правило, половину от стандартной дозы. • Лечение начинают с внутривенной инфузии 10 мл 25% раствора сульфата магния, при хорошей переносимости доза может быть увеличена до 20 мл (2 4 инъекции в сутки). • По данным О. Н. Аржановой

• При почечной недостаточности сульфат магния противопоказан

Гипотензивная терапия при гестозе у больных СД • препараты метилдопы (альдомет, допегит). Назначают препарат по 0, 25 г 2 4 раза в сутки • антагонисты кальция (верапамил в дозе 120 мг в сутки, фенигидин в дозе 30 40 мг в сутки) • α 2 адреномиметик ( клофелин) в дозе 0, 075 мг 2 3 раза в сутки

Госпитализация в специализированный акушерский стационар показана • На ранних сроках в стационар направляются беременные женщины с сахарным диабетом. • Проводится нормализация свойственных диабету метаболических нарушений, • Выявляются осложнения сахарного диабета, сопутствующая патология • Решается вопрос о принципиальной возможности сохранения беременности.

• Госпитализация при сроке беременности 20 24 недели приходится на период возрастания инсулинорезистентности, требующего адекватного увеличения доз инсулина.

Госпитализация при сроке беременности 32 -34 недели предполагает • коррекцию доз инсулина, • лечение осложнений беременности, • получение информации о размерах и состоянии плода (УЗИ, доплерометрическое исследование, КТГ) • определение ориентировочного срока родов • способа родоразрешения.

• Оптимальным сроком родоразрешения при всех типах диабета считается доношенный срок беременности (37/39 недель). • Сохранение беременности до 40 недель при сахарном диабете 1 типа повышает риск антенатальной гибели плода.

Показания к досрочному родоразрешению являются: • тяжелый гестоз • прогрессирование диабетической нефропатии и диабетической ретинопатии. • появление признаков нарушения жизнедеятельности плода.

Частые осложнения родов у больных сахарным диабетом • • • Преждевременное излитие околоплодных вод Слабость родовой деятельности Клиническое несоответствие в родах Высокий риск акушерского травматизма У плода возникает риск дистоции плечиков и перелома ключицы. • Повышенный риск кровотечения в родах и раннем послеродовом периоде.

Показанием к оперативному родоразрешению • прогрессирование диабетической пролиферативной ретинопатии. • тяжелый гестоз • предлежание плаценты • макросомия плода • нарушение жизнедеятельности плода

Клиническая характеристика больных СД 1 типа, планировавших беременность (n=58) • Возраст 26, 5+4, 8 года • Длительность СД 5, 4+3, 2 года • Уровень Hb. A 1 c – 6, 3+0, 6% (за 6 месяцев до зачатия) • Непролиферативная ретинопатия у 54, 1% • Нефропатия (на стадии микроальбуминурии) у 13, 6% больных • Отсутствие сосудистых осложнений на глазном дне у 45, 9% больных

Исходы беременностей у больных сахарным диабетом, планировавших беременность • • • Пороки развития – 0% Перинатальная смертность 0% Гестоз у 56 % (легкой степени тяжести) Средний срок родоразрешения 37 38 недель Роды через естественные родовые пути у 58, 2% пациенток

Течение и исход беременности у обследованных женщин Показатель Планированные Непланированные беременности 14 (56, 0 %) 84 (77, 1%) 0* 25 (22, 9%) 37, 8 ± 0, 1 недель 36, 5 ± 0, 1 недель Вес новорожденного, г 3430 ± 133 гр 3650 ± 74 гр Макросомия, абс. (%) 1 (4%) 63 (57, 8%) Неонатальные 0* 27 (24, 7%) 0* 4 (3, 7%) Частота гестоза легкой степени, абс. (%) Частота гестоза средней и тяжелой степени, абс. (%) Средний срок родоразрешения, недели гипогликемии, абс. (%) ВПР плода, абс. (%) * Р < 0, 05 при сравнении с группой женщин с незапланированной беременностью

БЛАГОДАРЮ ЗА ВНИМАНИЕ!
1Оренбург АБАШОВА Эффективное ведение ранних сроков 17.03.17 (2).ppt