Яковенко И.В.2.pptx
- Количество слайдов: 17
 Джерела фінансування За рахунок загального фонду державного та місцевих бюджетів; За рахунок платних послуг; За рахунок фондів медичного страхування (добровільного та обов’язкового) ; За рахунок коштів, отриманих від спеціально запроваджених цільових податків; За рахунок різного роду благодійних внесків від громадських, релігійних та інших організацій та громадян; Лікарняні каси та інші «не страхові» форми акумуляції коштів громадян; Платежі, що базуються на гонорарному принципі.
Джерела фінансування За рахунок загального фонду державного та місцевих бюджетів; За рахунок платних послуг; За рахунок фондів медичного страхування (добровільного та обов’язкового) ; За рахунок коштів, отриманих від спеціально запроваджених цільових податків; За рахунок різного роду благодійних внесків від громадських, релігійних та інших організацій та громадян; Лікарняні каси та інші «не страхові» форми акумуляції коштів громадян; Платежі, що базуються на гонорарному принципі.
 Кошти Державного та місцевих бюджетів використовуються для: - забезпечення гарантованого рівня медичної допомоги - фінансування державних цільових і місцевих програм охорони здоров'я - фундаментальних наукових досліджень з цих питань. З 2015 р. медична допомога надається безоплатно за рахунок бюджетних коштів у закладах охорони здоров'я, з якими головними розпорядниками бюджетних коштів укладені договори про медичне обслуговування населення. Особливості укладення договорів про медичне обслуговування населення визначаються законом.
Кошти Державного та місцевих бюджетів використовуються для: - забезпечення гарантованого рівня медичної допомоги - фінансування державних цільових і місцевих програм охорони здоров'я - фундаментальних наукових досліджень з цих питань. З 2015 р. медична допомога надається безоплатно за рахунок бюджетних коштів у закладах охорони здоров'я, з якими головними розпорядниками бюджетних коштів укладені договори про медичне обслуговування населення. Особливості укладення договорів про медичне обслуговування населення визначаються законом.
 Гарантований обсяг медичної допомоги Зокрема: - екстрена допомога; - первинна допомоги; - стаціонарна допомога (у разі гострого захворювання та в невідкладних випадках); - невідкладна стоматологічна допомога; - долікарська допомога населенню в сільській місцевості; - санаторно-курортної допомога інвалідам і хворим у спеціалізованих та дитячих закладах оздоровлення; - допомога дітям, що утримуються у будинках дитини; - допомога в рамках державних програм; - допомога пільговим категоріям населення; - планова спеціалізована та високоспеціалізована медична допомога за відповідним направленням сімейного лікаря
Гарантований обсяг медичної допомоги Зокрема: - екстрена допомога; - первинна допомоги; - стаціонарна допомога (у разі гострого захворювання та в невідкладних випадках); - невідкладна стоматологічна допомога; - долікарська допомога населенню в сільській місцевості; - санаторно-курортної допомога інвалідам і хворим у спеціалізованих та дитячих закладах оздоровлення; - допомога дітям, що утримуються у будинках дитини; - допомога в рамках державних програм; - допомога пільговим категоріям населення; - планова спеціалізована та високоспеціалізована медична допомога за відповідним направленням сімейного лікаря
 Бюджетне фінансування Мета: Фінансування медичних послуг, а не медичних закладів Можливий алгоритм: v Органи влади, що опікуються охороною здоров’я, разом із менеджментом медичних закладів формують планові обсяги медичних послуг (гарантований рівень, програми), по нозологічним напрямам в прив’язці із DRG позиціями; v Розраховуються необхідні витрати для надання таких послуг в масштабі області, які закладаються до ; v Укладаються на конкурсних засадах договори по закупівлі цих послуг з медичними закладами, що розміщені на території області; v Відповідно до обсягів закупівель виділяються бюджетні асигнування; v Під ці асигнування виділяються кошти спочатку частина у вигляді авансу, а потім після звірки за квартал, відбувається остаточний розрахунок.
Бюджетне фінансування Мета: Фінансування медичних послуг, а не медичних закладів Можливий алгоритм: v Органи влади, що опікуються охороною здоров’я, разом із менеджментом медичних закладів формують планові обсяги медичних послуг (гарантований рівень, програми), по нозологічним напрямам в прив’язці із DRG позиціями; v Розраховуються необхідні витрати для надання таких послуг в масштабі області, які закладаються до ; v Укладаються на конкурсних засадах договори по закупівлі цих послуг з медичними закладами, що розміщені на території області; v Відповідно до обсягів закупівель виділяються бюджетні асигнування; v Під ці асигнування виділяються кошти спочатку частина у вигляді авансу, а потім після звірки за квартал, відбувається остаточний розрахунок.
 1. 2. 3. 4. Зміни в законодавстві Прийняти Закон про заклади охорони здоров’я та медичну діяльність та передбачити там визначення поняття медична послуга, відповідно внести зміни до Основ законодавства В Бюджетному кодексі в статтях, зокрема в главі 14 внести поняття «медична послуга, що надається» у відповідних закладах В Бюджетному кодексі із статті 89 (видатки районних бюджетів) вилучити фінансування стаціонарної допомоги та лікарень широкого профілю та включити таке фінансування до статті 90 «Видатки, що здійснюються з…обласних бюджетів…» Чітко прописати в нормах законодавства принцип «глобального бюджету»
1. 2. 3. 4. Зміни в законодавстві Прийняти Закон про заклади охорони здоров’я та медичну діяльність та передбачити там визначення поняття медична послуга, відповідно внести зміни до Основ законодавства В Бюджетному кодексі в статтях, зокрема в главі 14 внести поняття «медична послуга, що надається» у відповідних закладах В Бюджетному кодексі із статті 89 (видатки районних бюджетів) вилучити фінансування стаціонарної допомоги та лікарень широкого профілю та включити таке фінансування до статті 90 «Видатки, що здійснюються з…обласних бюджетів…» Чітко прописати в нормах законодавства принцип «глобального бюджету»
 Розширення сфери застосування платних Питання – чи треба вносити зміни до статті 49, після прийняття змін до Основ законодавства, враховуючи рішення Конституційного суду від травня 2002 р. Може просто передбачити в Основах норму - : «Порядок надання платних послуг …та порядок визначення їх вартості встановлюється Кабінетом Міністрів України» Уже зараз до платних послуг можна включати: - різного роду готельні послуги – харчування, надання більш комфортних палат, прибирання - надання різних соціальних послуг, а саме догляд, якщо він не передбачений протоколом, психологічне, правове обслуговування т. п. ; - огляд та діагностика при відсутності призначень лікаря, якщо людина не перебуває у гострому стані, а хоче перевірити своє здоров’я
Розширення сфери застосування платних Питання – чи треба вносити зміни до статті 49, після прийняття змін до Основ законодавства, враховуючи рішення Конституційного суду від травня 2002 р. Може просто передбачити в Основах норму - : «Порядок надання платних послуг …та порядок визначення їх вартості встановлюється Кабінетом Міністрів України» Уже зараз до платних послуг можна включати: - різного роду готельні послуги – харчування, надання більш комфортних палат, прибирання - надання різних соціальних послуг, а саме догляд, якщо він не передбачений протоколом, психологічне, правове обслуговування т. п. ; - огляд та діагностика при відсутності призначень лікаря, якщо людина не перебуває у гострому стані, а хоче перевірити своє здоров’я
 Продовження слайду 6 - лікувальна фізкультура, отримати консультацій поза закладом - в разі відсутності направлення лікаря первинної ланки до закладів вторинної ланки або вторинними та третинними закладами - проведення лікування поза призначеним графіком чи визначеною датою, бажанням його проведення в неробочий час, на дому тощо - коли лікування за бажанням пацієнта виходить поза меж, визначених клінічними протоколами. стандартами, формулярами А з 2015 – все, що не увійшло до договорів
Продовження слайду 6 - лікувальна фізкультура, отримати консультацій поза закладом - в разі відсутності направлення лікаря первинної ланки до закладів вторинної ланки або вторинними та третинними закладами - проведення лікування поза призначеним графіком чи визначеною датою, бажанням його проведення в неробочий час, на дому тощо - коли лікування за бажанням пацієнта виходить поза меж, визначених клінічними протоколами. стандартами, формулярами А з 2015 – все, що не увійшло до договорів
 Країни за методами фінансування охорони здоров’я Система, що будується на принципах страхування Бюджетна система Виплати здійснюються через єдиний соціальний фонд (централізована модель) Виплати здійснюються за посередництво різних страховиків (конкурентна модель) Данія Польща Нідерланди Фінляндія Естонія Швейцарія Швеція Франція США Велика Британія Словенія Німеччина Ірландія Молдова Ізраїль
Країни за методами фінансування охорони здоров’я Система, що будується на принципах страхування Бюджетна система Виплати здійснюються через єдиний соціальний фонд (централізована модель) Виплати здійснюються за посередництво різних страховиків (конкурентна модель) Данія Польща Нідерланди Фінляндія Естонія Швейцарія Швеція Франція США Велика Британія Словенія Німеччина Ірландія Молдова Ізраїль
 Перше – це ступінь охоплення населення країни. Тут можливі наступні варіанти: - все населення без винятку - за винятком дітей до 18 років - за винятком людей похилого віку - за винятком людей із тяжкими хронічними хворобами - тільки та частина населення, за яку платять їх роботодавці
Перше – це ступінь охоплення населення країни. Тут можливі наступні варіанти: - все населення без винятку - за винятком дітей до 18 років - за винятком людей похилого віку - за винятком людей із тяжкими хронічними хворобами - тільки та частина населення, за яку платять їх роботодавці
 Друге - які види медичної допомоги будуть надаватись за рахунок страхування: вся медична допомога; без первинної (поліклінічної) допомоги; без хронічних захворювань; без тих видів, що мають здійснюватись за плату (стоматологія, курортна реабілітація, інші); за винятком тієї допомоги, необхідність якої виникла внаслідок способу життя хворого, недотримання ним попередніх рекомендацій лікарів; без тяжких захворювань, по яким приймаються окремі бюджетні програми; лікування разом із доглядом за тими хворими, які не можуть самостійно піклуватись про себе.
Друге - які види медичної допомоги будуть надаватись за рахунок страхування: вся медична допомога; без первинної (поліклінічної) допомоги; без хронічних захворювань; без тих видів, що мають здійснюватись за плату (стоматологія, курортна реабілітація, інші); за винятком тієї допомоги, необхідність якої виникла внаслідок способу життя хворого, недотримання ним попередніх рекомендацій лікарів; без тяжких захворювань, по яким приймаються окремі бюджетні програми; лікування разом із доглядом за тими хворими, які не можуть самостійно піклуватись про себе.
 Третє - це розмір внесків на медичне страхування та хто має здійснювати ці внески: Ø роботодавці; Ø бюджет; Ø громадяни; Ø інші соціальні та громадські (благодійні) фонди; Ø комбінована, де частина коштів сплачується у вигляді платних послуг.
Третє - це розмір внесків на медичне страхування та хто має здійснювати ці внески: Ø роботодавці; Ø бюджет; Ø громадяни; Ø інші соціальні та громадські (благодійні) фонди; Ø комбінована, де частина коштів сплачується у вигляді платних послуг.
 Четверте – хто є страховиком. Тобто хто конкретно формує фонди та резерви, робить виплати, здійснює експертизу, веде справи, фіксує страхові випадки. Страховиками можуть бути: приватні страхові компанії Ø державна страхова компанія Ø єдиний фонд, який функціонує на принципах соціального фонду Ø єдиний фонд який функціонує як державна установа Ø кілька фондів Ø ринкові структури, які не мають статусу страхової компанії (наприклад, лікарняні каси) Ø діючі соціальні фонди (втрати працездатності, пенсійний, тощо) Ø
Четверте – хто є страховиком. Тобто хто конкретно формує фонди та резерви, робить виплати, здійснює експертизу, веде справи, фіксує страхові випадки. Страховиками можуть бути: приватні страхові компанії Ø державна страхова компанія Ø єдиний фонд, який функціонує на принципах соціального фонду Ø єдиний фонд який функціонує як державна установа Ø кілька фондів Ø ринкові структури, які не мають статусу страхової компанії (наприклад, лікарняні каси) Ø діючі соціальні фонди (втрати працездатності, пенсійний, тощо) Ø
 П’яте питання – це які попередні умови треба виконати, щоб запровадити обов’язкове медичне страхування. Тут як правило передбачений певний набір заходів, всі повністю або частину яких треба виконати перед введенням страхової системи. Зокрема це: Ø Ø Ø Ø Ø обов’язкове прийняття парламентом відповідного закону; наявність затверджених стандартів та клінічних протоколів; наявність затвердженої системи оцінки вартості медичних послуг; закріплення за закладами охорони здоров’я статусу повноцінної юридичної особи та господарюючого суб’єкту; навчання спеціалістів роботі в умовах медичного страхування; запровадження договірних відносин між закладами та розпорядниками; завершена спеціалізація закладів; запрацювала система направлень на вищий рівень; запрацював метод глобального бюджету.
П’яте питання – це які попередні умови треба виконати, щоб запровадити обов’язкове медичне страхування. Тут як правило передбачений певний набір заходів, всі повністю або частину яких треба виконати перед введенням страхової системи. Зокрема це: Ø Ø Ø Ø Ø обов’язкове прийняття парламентом відповідного закону; наявність затверджених стандартів та клінічних протоколів; наявність затвердженої системи оцінки вартості медичних послуг; закріплення за закладами охорони здоров’я статусу повноцінної юридичної особи та господарюючого суб’єкту; навчання спеціалістів роботі в умовах медичного страхування; запровадження договірних відносин між закладами та розпорядниками; завершена спеціалізація закладів; запрацювала система направлень на вищий рівень; запрацював метод глобального бюджету.
 Пропозиції щодо обов’язкового медичного страхування На першому етапі запровадити обов’язкове медичне страхування: по обмеженому, визначеному МОЗ переліку захворювань, а саме: а) що виявлені вперше або отримані в результаті нещасного випадку; б) носять складний характер і потребують лікування в стаціонарі; в) сюди не включаються хронічні захворювання, первинний рівень Застраховані: На початковому етапі - особи, за яких платять роботодавці, та члени їх сімей. Не варто включати до числа застрахованих на першому етапі: - паліативні хворі, - люди, що постійно перебувають в закладах соціальної опіки, - бюджетні працівники, що обслуговуються в відомчих медичних закладах - непрацюючі пенсіонери - діти, крім членів сімей працюючих - студенти та учні
Пропозиції щодо обов’язкового медичного страхування На першому етапі запровадити обов’язкове медичне страхування: по обмеженому, визначеному МОЗ переліку захворювань, а саме: а) що виявлені вперше або отримані в результаті нещасного випадку; б) носять складний характер і потребують лікування в стаціонарі; в) сюди не включаються хронічні захворювання, первинний рівень Застраховані: На початковому етапі - особи, за яких платять роботодавці, та члени їх сімей. Не варто включати до числа застрахованих на першому етапі: - паліативні хворі, - люди, що постійно перебувають в закладах соціальної опіки, - бюджетні працівники, що обслуговуються в відомчих медичних закладах - непрацюючі пенсіонери - діти, крім членів сімей працюючих - студенти та учні
 Кошти від цільових надходжень - як певний відсоток відрахувань від акцизних платежів (в першу чергу акцизу, який накладається при продажі алкогольних та тютюнових виробів) - як прямий невеликий податок на активи підприємств (такий досвід є у світі порядку до 0, 5 % вартості активів) - як диференцьований від розміру доходів податок на громадян - як окремий податок на фармацевтичну індустрію - як відрахування від існуючого сьогодні Фонду соціального страхування з тимчасової втрати працездатності.
Кошти від цільових надходжень - як певний відсоток відрахувань від акцизних платежів (в першу чергу акцизу, який накладається при продажі алкогольних та тютюнових виробів) - як прямий невеликий податок на активи підприємств (такий досвід є у світі порядку до 0, 5 % вартості активів) - як диференцьований від розміру доходів податок на громадян - як окремий податок на фармацевтичну індустрію - як відрахування від існуючого сьогодні Фонду соціального страхування з тимчасової втрати працездатності.
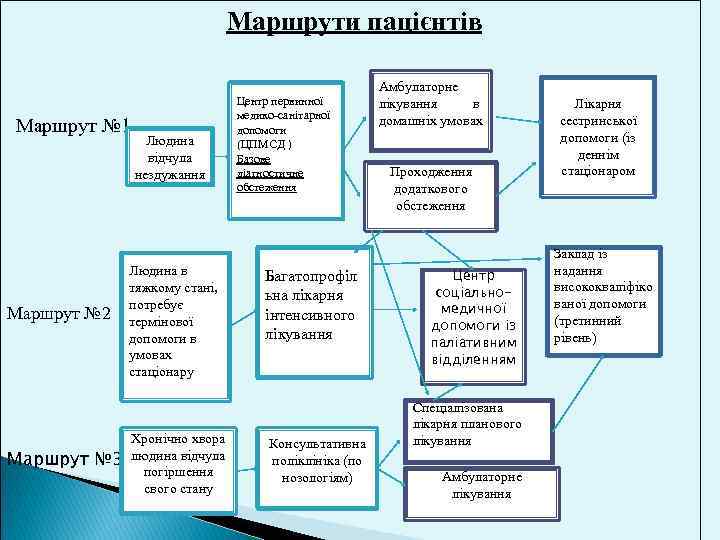 Маршрути пацієнтів Маршрут № 1 Людина відчула нездужання Маршрут № 2 Маршрут № 3 Людина в тяжкому стані, потребує термінової допомоги в умовах стаціонару Хронічно хвора людина відчула погіршення свого стану Центр первинної медико-санітарної допомоги (ЦПМСД ) Базове діагностичне обстеження Багатопрофіл ьна лікарня інтенсивного лікування Консультативна поліклініка (по нозологіям) Амбулаторне лікування в домашніх умовах Проходження додаткового обстеження Центр соціальномедичної допомоги із паліативним відділенням Спеціалізована лікарня планового лікування Амбулаторне лікування Лікарня сестринської допомоги (із деннім стаціонаром Заклад із надання висококваліфіко ваної допомоги (третинний рівень)
Маршрути пацієнтів Маршрут № 1 Людина відчула нездужання Маршрут № 2 Маршрут № 3 Людина в тяжкому стані, потребує термінової допомоги в умовах стаціонару Хронічно хвора людина відчула погіршення свого стану Центр первинної медико-санітарної допомоги (ЦПМСД ) Базове діагностичне обстеження Багатопрофіл ьна лікарня інтенсивного лікування Консультативна поліклініка (по нозологіям) Амбулаторне лікування в домашніх умовах Проходження додаткового обстеження Центр соціальномедичної допомоги із паліативним відділенням Спеціалізована лікарня планового лікування Амбулаторне лікування Лікарня сестринської допомоги (із деннім стаціонаром Заклад із надання висококваліфіко ваної допомоги (третинний рівень)
 Дякую за увагу!!!
Дякую за увагу!!!


