Дыхательная система.ppt
- Количество слайдов: 60
 Дыхательная система Развитие. Гортань и голосовой аппарат. Конструкция легких. Плевра, полость плевры. Возрастные особенности, изменчивость, аномалии.
Дыхательная система Развитие. Гортань и голосовой аппарат. Конструкция легких. Плевра, полость плевры. Возрастные особенности, изменчивость, аномалии.
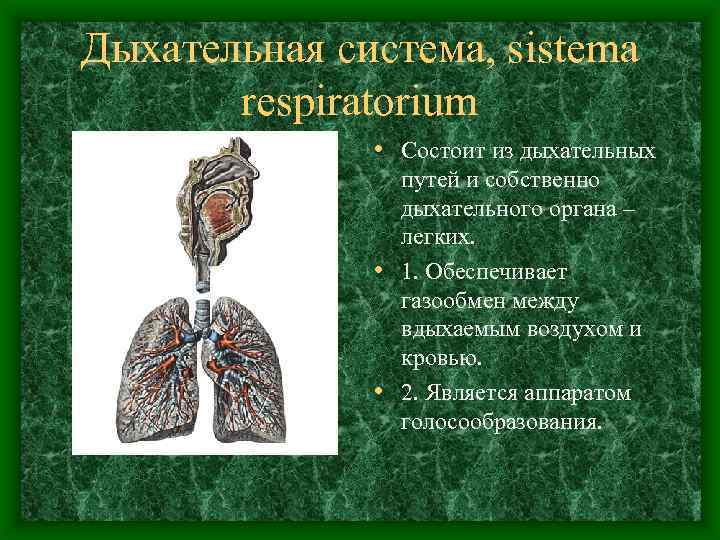 Дыхательная система, sistema respiratorium • Состоит из дыхательных путей и собственно дыхательного органа – легких. • 1. Обеспечивает газообмен между вдыхаемым воздухом и кровью. • 2. Является аппаратом голосообразования.
Дыхательная система, sistema respiratorium • Состоит из дыхательных путей и собственно дыхательного органа – легких. • 1. Обеспечивает газообмен между вдыхаемым воздухом и кровью. • 2. Является аппаратом голосообразования.
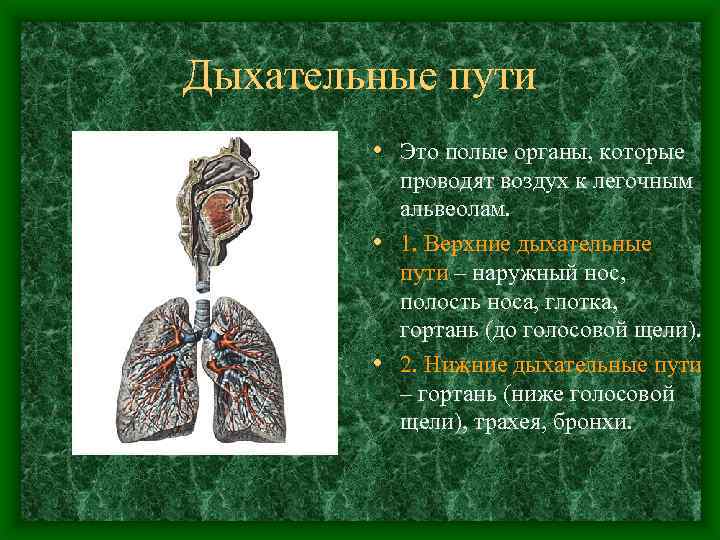 Дыхательные пути • Это полые органы, которые проводят воздух к легочным альвеолам. • 1. Верхние дыхательные пути – наружный нос, полость носа, глотка, гортань (до голосовой щели). • 2. Нижние дыхательные пути – гортань (ниже голосовой щели), трахея, бронхи.
Дыхательные пути • Это полые органы, которые проводят воздух к легочным альвеолам. • 1. Верхние дыхательные пути – наружный нос, полость носа, глотка, гортань (до голосовой щели). • 2. Нижние дыхательные пути – гортань (ниже голосовой щели), трахея, бронхи.
 Развитие дыхательной системы. • Органы дыхания закладываются у зародыша в конце 3 неделе ВУР в форме продольного выпячивания вентральной стенки первичной кишки на границе головного и туловищного отделов. • Это выпячивание имеет вид борозды, растет в вентральном направлении и постепенно превращается в трубку. • Эта трубка располагается спереди от туловищной кишки и в дальнейшем обособляется от нее, за исключением краниального участка из которого развивается гортань. Здесь навсегда остается соединение дыхательных и пищеварительных путей.
Развитие дыхательной системы. • Органы дыхания закладываются у зародыша в конце 3 неделе ВУР в форме продольного выпячивания вентральной стенки первичной кишки на границе головного и туловищного отделов. • Это выпячивание имеет вид борозды, растет в вентральном направлении и постепенно превращается в трубку. • Эта трубка располагается спереди от туловищной кишки и в дальнейшем обособляется от нее, за исключением краниального участка из которого развивается гортань. Здесь навсегда остается соединение дыхательных и пищеварительных путей.
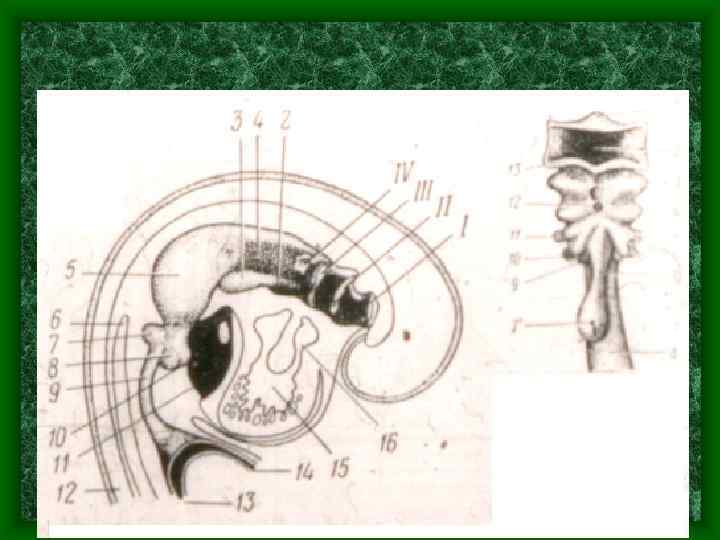
 Развитие дыхательной системы • Нижний, слепо заканчивающейся конец трубки, на 4 неделе ВУР делится на асимметричные выпячивания – легочные пузырьки – будущие легкие. • На ранних стадиях развития стенка первичных легочных пузырьков, бронхов, трахеи и гортани состоит только из клеток энтодермы, затем к к ним присоединяются элементы мезенхимы. • В итоги из энтодермы развивается эпителий, выстилающий дыхательные пути и альвеолы, а из мезенхимы – хрящи, связки, мышцы, кровеносные и лимфатические сосуды.
Развитие дыхательной системы • Нижний, слепо заканчивающейся конец трубки, на 4 неделе ВУР делится на асимметричные выпячивания – легочные пузырьки – будущие легкие. • На ранних стадиях развития стенка первичных легочных пузырьков, бронхов, трахеи и гортани состоит только из клеток энтодермы, затем к к ним присоединяются элементы мезенхимы. • В итоги из энтодермы развивается эпителий, выстилающий дыхательные пути и альвеолы, а из мезенхимы – хрящи, связки, мышцы, кровеносные и лимфатические сосуды.
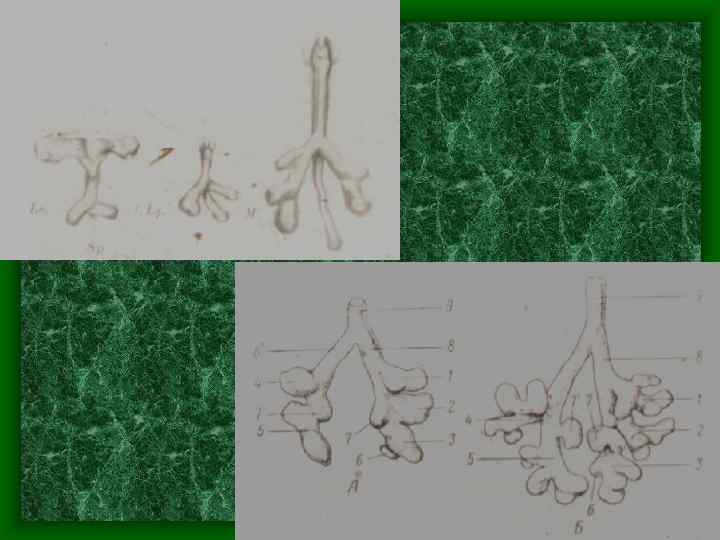
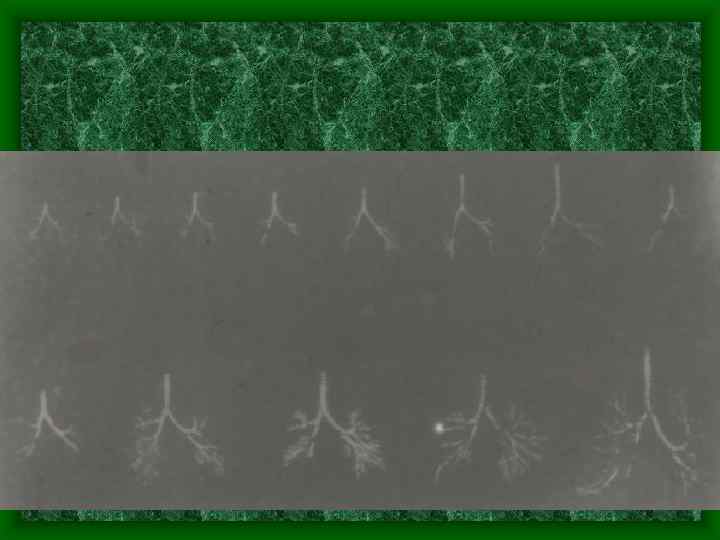
 Развитие дыхательной системы • В конце первого месяца ВУР образуются хрящи гортани. • На 8 -9 неделе ВУР – формируются хрящи трахеи и мышцы • • гортани. Развитие бронхиального дерева начинается на 5 нед. ВУР. С 4 по 6 мес. ВУР – закладываются бронхиолы, с 6 по 9 мес. – альвеолярные ходы и альвеолярные мешочки. К моменту рождения ветвление бронхиального и альвеолярного дерева достигает 18 порядка. После рождения происходит дальнейший рост бронхиального дерева, усложнение строения альвеолярного дерева. В результате количество разветвлений бронхиальных и альвеолярных путей достигает 23 порядка.
Развитие дыхательной системы • В конце первого месяца ВУР образуются хрящи гортани. • На 8 -9 неделе ВУР – формируются хрящи трахеи и мышцы • • гортани. Развитие бронхиального дерева начинается на 5 нед. ВУР. С 4 по 6 мес. ВУР – закладываются бронхиолы, с 6 по 9 мес. – альвеолярные ходы и альвеолярные мешочки. К моменту рождения ветвление бронхиального и альвеолярного дерева достигает 18 порядка. После рождения происходит дальнейший рост бронхиального дерева, усложнение строения альвеолярного дерева. В результате количество разветвлений бронхиальных и альвеолярных путей достигает 23 порядка.
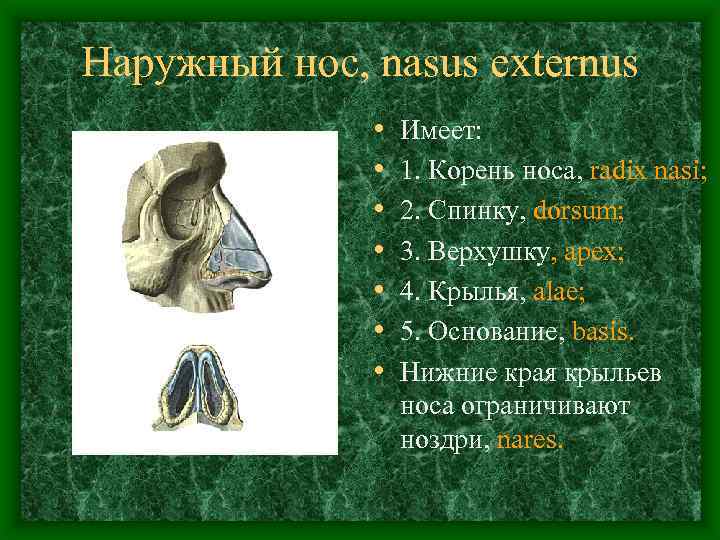 Наружный нос, nasus externus • • Имеет: 1. Корень носа, radix nasi; 2. Спинку, dorsum; 3. Верхушку, apex; 4. Крылья, alae; 5. Основание, basis. Нижние края крыльев носа ограничивают ноздри, nares.
Наружный нос, nasus externus • • Имеет: 1. Корень носа, radix nasi; 2. Спинку, dorsum; 3. Верхушку, apex; 4. Крылья, alae; 5. Основание, basis. Нижние края крыльев носа ограничивают ноздри, nares.
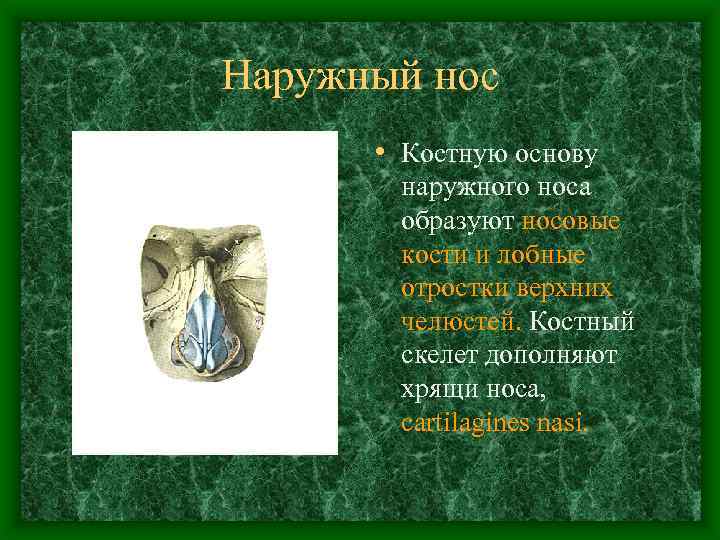 Наружный нос • Костную основу наружного носа образуют носовые кости и лобные отростки верхних челюстей. Костный скелет дополняют хрящи носа, cartilagines nasi.
Наружный нос • Костную основу наружного носа образуют носовые кости и лобные отростки верхних челюстей. Костный скелет дополняют хрящи носа, cartilagines nasi.
 Наружный нос • Наружный нос представляет специфическую особенность человека. • Он отсутствует даже у человекообразных обезьян. • Формы и размеры носа имеют расовые и этнические различия. • Индивидуально он очень изменчив.
Наружный нос • Наружный нос представляет специфическую особенность человека. • Он отсутствует даже у человекообразных обезьян. • Формы и размеры носа имеют расовые и этнические различия. • Индивидуально он очень изменчив.
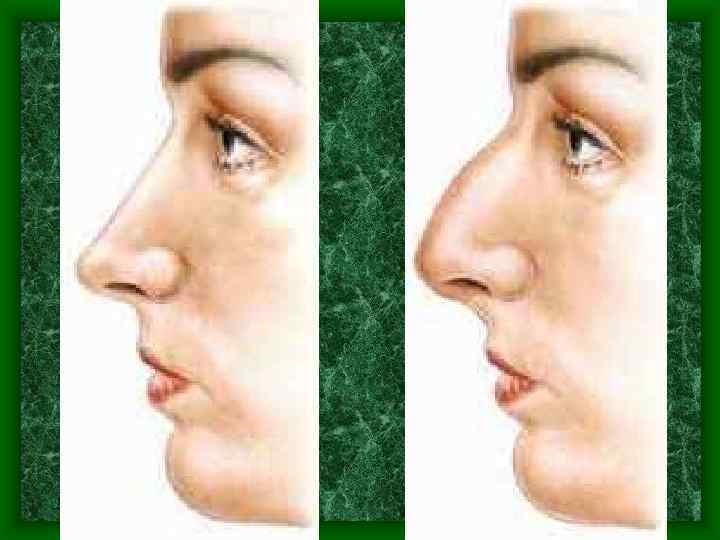
 Индивидуальная изменчивость наружного носа
Индивидуальная изменчивость наружного носа
 Расовая изменчивость
Расовая изменчивость
 Полость носа, cavitas nasi • Парная, разделена перегородкой носа, septum • • nasi. В перегородке различают: 1. Перепончатую часть – примыкает к ноздрям. 2. Хрящевую часть. 3. Костную часть.
Полость носа, cavitas nasi • Парная, разделена перегородкой носа, septum • • nasi. В перегородке различают: 1. Перепончатую часть – примыкает к ноздрям. 2. Хрящевую часть. 3. Костную часть.
 Полость носа • Подразделяется: • 1. Предверие, vestibulum nasi – примыкает к ноздрям • 2. Собственно полость носа: • 1) дыхательная область – нижняя и средняя носовые раковины • 2) обонятельная область – верхняя носовая раковина
Полость носа • Подразделяется: • 1. Предверие, vestibulum nasi – примыкает к ноздрям • 2. Собственно полость носа: • 1) дыхательная область – нижняя и средняя носовые раковины • 2) обонятельная область – верхняя носовая раковина
 Полость носа • • • Функции: 1. Проведение воздуха. 2. Регуляция воздушного потока. 3. Увлажнение и согревание воздуха. 4. Очищение воздуха от инородных частиц. • 5. Рецепция.
Полость носа • • • Функции: 1. Проведение воздуха. 2. Регуляция воздушного потока. 3. Увлажнение и согревание воздуха. 4. Очищение воздуха от инородных частиц. • 5. Рецепция.
 Полость носа • Возрастные особенности: у новорожденных полость носа низкая и узкая, носовые раковины толстые, носовые ходы короткие и узкие; из носовых пазух выражена только верхнечелюстная, остальные находятся в зачаточном состоянии и формируются в детском возрасте. В старческом возрасте происходит атрофия слизистой оболочки и желез.
Полость носа • Возрастные особенности: у новорожденных полость носа низкая и узкая, носовые раковины толстые, носовые ходы короткие и узкие; из носовых пазух выражена только верхнечелюстная, остальные находятся в зачаточном состоянии и формируются в детском возрасте. В старческом возрасте происходит атрофия слизистой оболочки и желез.
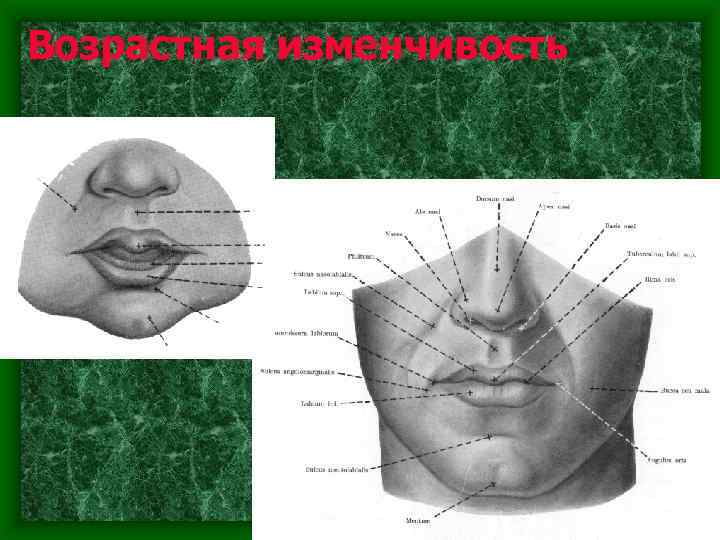 Возрастная изменчивость
Возрастная изменчивость
 Аномалии наружного носа и полости носа • Ариния – врожденное отсутствие носа. • Дириния – удвоение носа, чаще расщепление верхушки. • Искривление перегородки носа – затруднение носового дыхания и оттока жидкости из околоносовых пазух. • Атрезия хоан – невозможно носовое дыхание.
Аномалии наружного носа и полости носа • Ариния – врожденное отсутствие носа. • Дириния – удвоение носа, чаще расщепление верхушки. • Искривление перегородки носа – затруднение носового дыхания и оттока жидкости из околоносовых пазух. • Атрезия хоан – невозможно носовое дыхание.
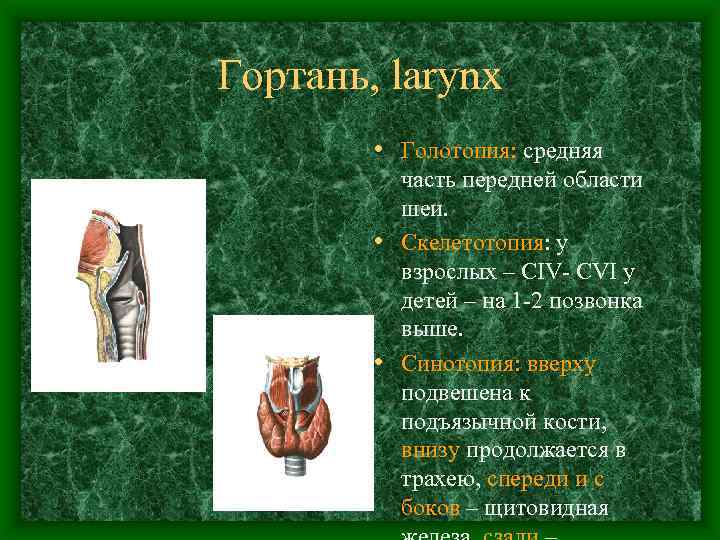 Гортань, larynx • Голотопия: средняя часть передней области шеи. • Скелетотопия: у взрослых – CIV- CVI у детей – на 1 -2 позвонка выше. • Синотопия: вверху подвешена к подъязычной кости, внизу продолжается в трахею, спереди и с боков – щитовидная
Гортань, larynx • Голотопия: средняя часть передней области шеи. • Скелетотопия: у взрослых – CIV- CVI у детей – на 1 -2 позвонка выше. • Синотопия: вверху подвешена к подъязычной кости, внизу продолжается в трахею, спереди и с боков – щитовидная
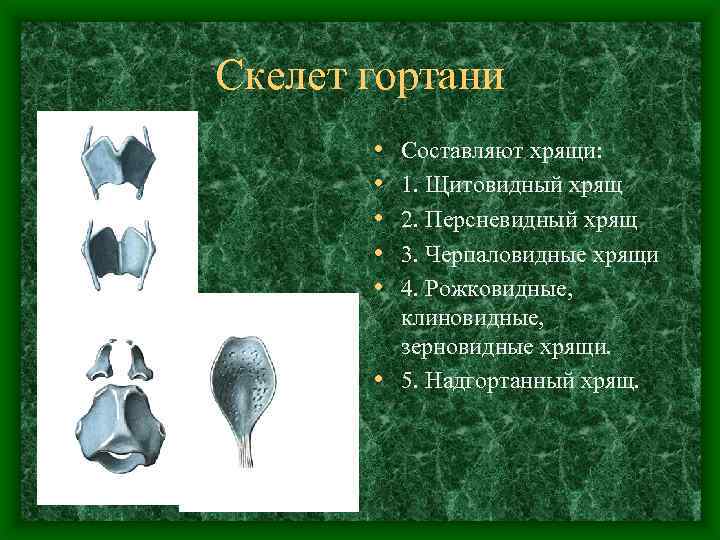 Скелет гортани • • • Составляют хрящи: 1. Щитовидный хрящ 2. Персневидный хрящ 3. Черпаловидные хрящи 4. Рожковидные, клиновидные, зерновидные хрящи. • 5. Надгортанный хрящ.
Скелет гортани • • • Составляют хрящи: 1. Щитовидный хрящ 2. Персневидный хрящ 3. Черпаловидные хрящи 4. Рожковидные, клиновидные, зерновидные хрящи. • 5. Надгортанный хрящ.
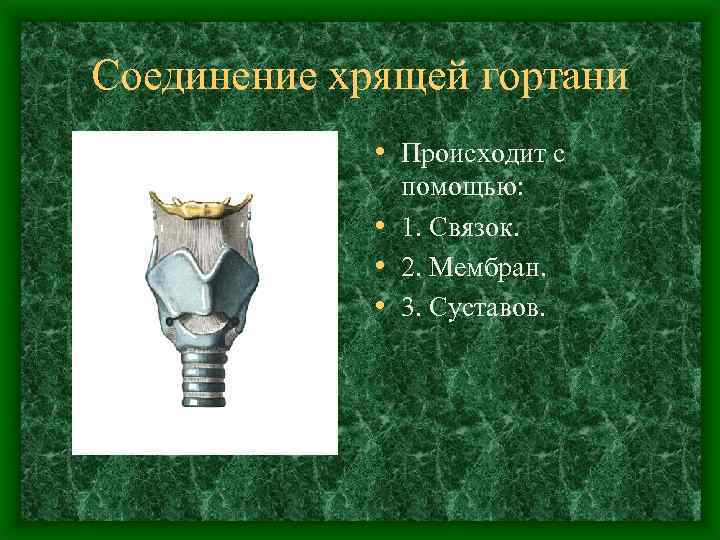 Соединение хрящей гортани • Происходит с помощью: • 1. Связок. • 2. Мембран. • 3. Суставов.
Соединение хрящей гортани • Происходит с помощью: • 1. Связок. • 2. Мембран. • 3. Суставов.
 Мембраны и связки гортани. • 1. Щито-подъязычная • • мембрана, membrana thyrohyoidea 2. Подъязычнонадгортанная связка, lig. hyoepiglotticum 3. Щитовиднонадгортанная связка, lig. thyroepiglotticum 4. Перснещитовидная связка, lig. сricothiroideum 5. Предверная связка, lig.
Мембраны и связки гортани. • 1. Щито-подъязычная • • мембрана, membrana thyrohyoidea 2. Подъязычнонадгортанная связка, lig. hyoepiglotticum 3. Щитовиднонадгортанная связка, lig. thyroepiglotticum 4. Перснещитовидная связка, lig. сricothiroideum 5. Предверная связка, lig.
 Суставы гортани • 1. Перстне-щитовидный сустав, art. cricothiroidea. • Ось движения – фронтальная. При движение щитовидного хряща вперед голосовые связки натягиваются, а при движении назад – расслабляются. • 2. Перстне-черпаловидный сустав, art. сricoarytenaidea. Ось движения – вертикальная. При сближении голосовых отростков голосовая щель сужается, при удалении – расширяется.
Суставы гортани • 1. Перстне-щитовидный сустав, art. cricothiroidea. • Ось движения – фронтальная. При движение щитовидного хряща вперед голосовые связки натягиваются, а при движении назад – расслабляются. • 2. Перстне-черпаловидный сустав, art. сricoarytenaidea. Ось движения – вертикальная. При сближении голосовых отростков голосовая щель сужается, при удалении – расширяется.
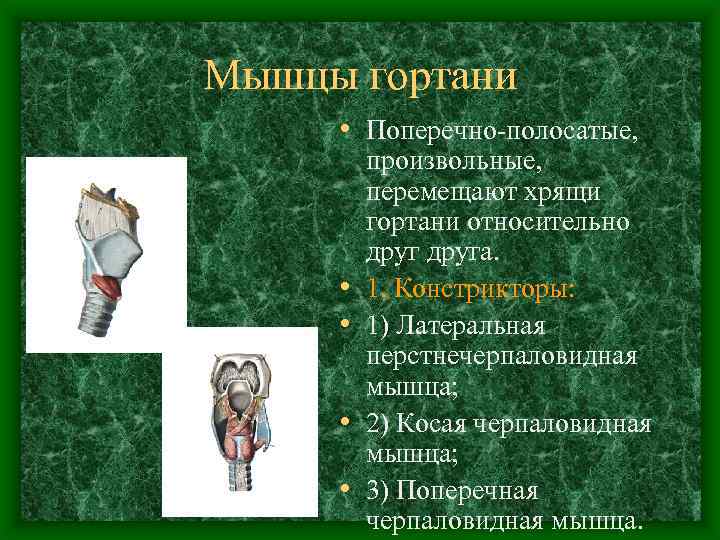 Мышцы гортани • Поперечно-полосатые, • • произвольные, перемещают хрящи гортани относительно друга. 1. Констрикторы: 1) Латеральная перстнечерпаловидная мышца; 2) Косая черпаловидная мышца; 3) Поперечная черпаловидная мышца.
Мышцы гортани • Поперечно-полосатые, • • произвольные, перемещают хрящи гортани относительно друга. 1. Констрикторы: 1) Латеральная перстнечерпаловидная мышца; 2) Косая черпаловидная мышца; 3) Поперечная черпаловидная мышца.
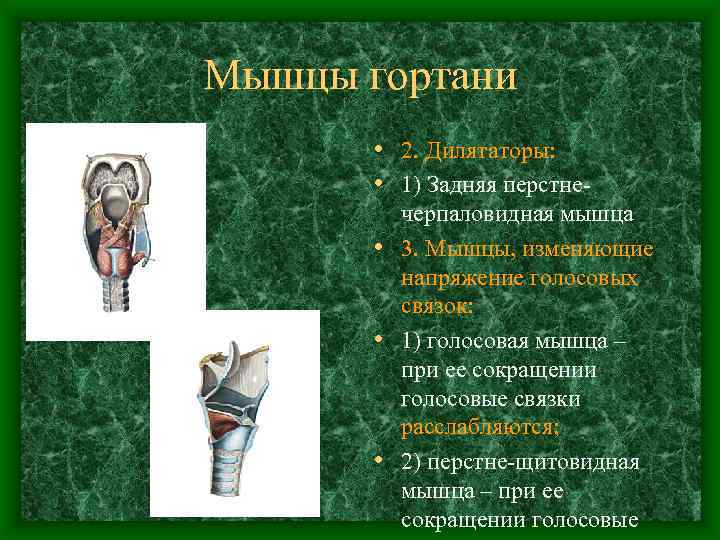 Мышцы гортани • 2. Дилятаторы: • 1) Задняя перстнечерпаловидная мышца • 3. Мышцы, изменяющие напряжение голосовых связок: • 1) голосовая мышца – при ее сокращении голосовые связки расслабляются; • 2) перстне-щитовидная мышца – при ее сокращении голосовые
Мышцы гортани • 2. Дилятаторы: • 1) Задняя перстнечерпаловидная мышца • 3. Мышцы, изменяющие напряжение голосовых связок: • 1) голосовая мышца – при ее сокращении голосовые связки расслабляются; • 2) перстне-щитовидная мышца – при ее сокращении голосовые
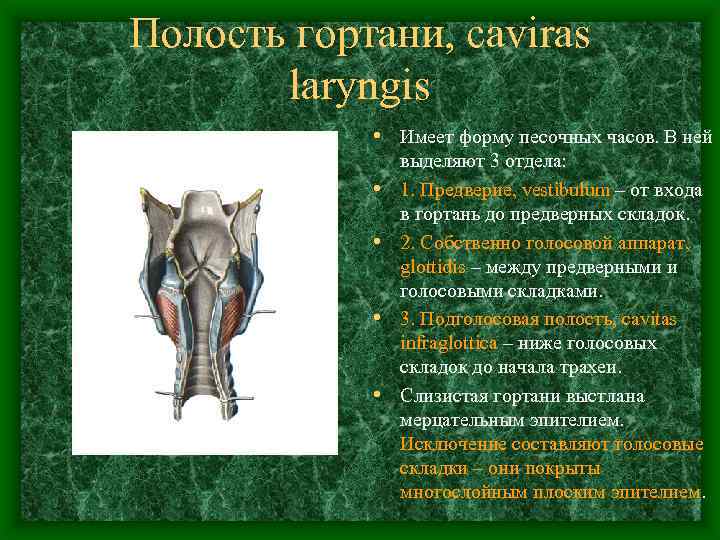 Полость гортани, caviras laryngis • Имеет форму песочных часов. В ней • • выделяют 3 отдела: 1. Предверие, vestibulum – от входа в гортань до предверных складок. 2. Собственно голосовой аппарат, glottidis – между предверными и голосовыми складками. 3. Подголосовая полость, cavitas infraglottica – ниже голосовых складок до начала трахеи. Слизистая гортани выстлана мерцательным эпителием. Исключение составляют голосовые складки – они покрыты многослойным плоским эпителием.
Полость гортани, caviras laryngis • Имеет форму песочных часов. В ней • • выделяют 3 отдела: 1. Предверие, vestibulum – от входа в гортань до предверных складок. 2. Собственно голосовой аппарат, glottidis – между предверными и голосовыми складками. 3. Подголосовая полость, cavitas infraglottica – ниже голосовых складок до начала трахеи. Слизистая гортани выстлана мерцательным эпителием. Исключение составляют голосовые складки – они покрыты многослойным плоским эпителием.
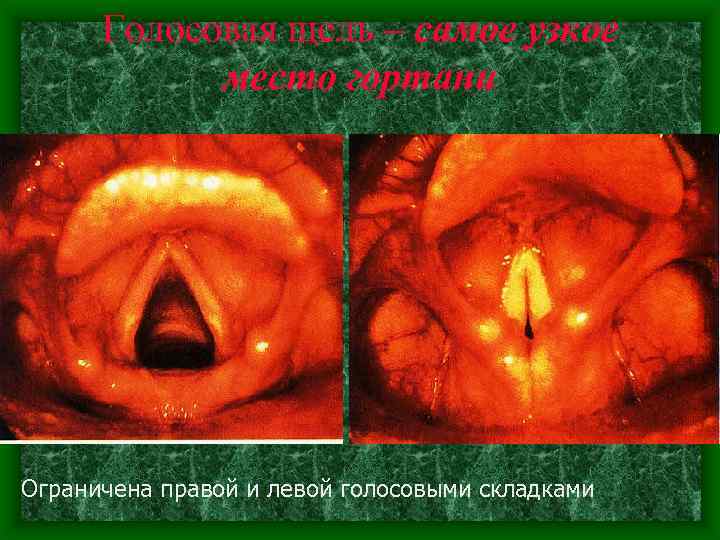 Голосовая щель – самое узкое место гортани Ограничена правой и левой голосовыми складками
Голосовая щель – самое узкое место гортани Ограничена правой и левой голосовыми складками
 Механизм голосообразования • При спокойном дыхании голосовая щель раскрыта, мышцы гортани не напряжены. • При голосообразовании голосовая щель суживается и замыкается. Это достигается сокращением констрикторов гортани. Голосовые складки приводятся в состояние готовности сокращением перстне-щитовидных и голосовых мышц. Выводимый из легких воздух наталкивается на препятствие в виде закрытой голосовой щели, давление воздуха повышается. Когда оно превысит напряжение голосовых складок, происходит прорыв воздуха через голосовую щель. Голосовые складки быстро расходятся и вновь сближаются, совершая колебательные движения и генерируя звуковые волны определенной амплитуды и частоты, которые определяют силу и высоту голоса.
Механизм голосообразования • При спокойном дыхании голосовая щель раскрыта, мышцы гортани не напряжены. • При голосообразовании голосовая щель суживается и замыкается. Это достигается сокращением констрикторов гортани. Голосовые складки приводятся в состояние готовности сокращением перстне-щитовидных и голосовых мышц. Выводимый из легких воздух наталкивается на препятствие в виде закрытой голосовой щели, давление воздуха повышается. Когда оно превысит напряжение голосовых складок, происходит прорыв воздуха через голосовую щель. Голосовые складки быстро расходятся и вновь сближаются, совершая колебательные движения и генерируя звуковые волны определенной амплитуды и частоты, которые определяют силу и высоту голоса.
 Механизм голосообразования • Амплитуда колебания голосовых связок и сила звуков голоса зависит от того, с какой силой пропускается через гортань струя воздуха. • Высота голоса зависит от частоты колебания голосовых складок, которая может изменяться у каждого человека в определенных пределах. Большую роль играет длина складок. У детей гортань небольшая, голосовые складки короткие – звуки высокие. В подростковом периоде у мальчиков происходит быстрый рост гортани. В этот период происходит мутация голоса. У девочек гортань растет медленно и голосовые складки раньше достигают окончательной длины, поэтому мутации голоса у них выражены слабее.
Механизм голосообразования • Амплитуда колебания голосовых связок и сила звуков голоса зависит от того, с какой силой пропускается через гортань струя воздуха. • Высота голоса зависит от частоты колебания голосовых складок, которая может изменяться у каждого человека в определенных пределах. Большую роль играет длина складок. У детей гортань небольшая, голосовые складки короткие – звуки высокие. В подростковом периоде у мальчиков происходит быстрый рост гортани. В этот период происходит мутация голоса. У девочек гортань растет медленно и голосовые складки раньше достигают окончательной длины, поэтому мутации голоса у них выражены слабее.
 Аномалии гортани • Атрезия, стеноз. • Образование соеденительнотканных, добавочных складок в полости гортани. • Аплазия надгортанника – при этом не закрывается вход в гортань. • Гортанно-пищеводные свищи.
Аномалии гортани • Атрезия, стеноз. • Образование соеденительнотканных, добавочных складок в полости гортани. • Аплазия надгортанника – при этом не закрывается вход в гортань. • Гортанно-пищеводные свищи.
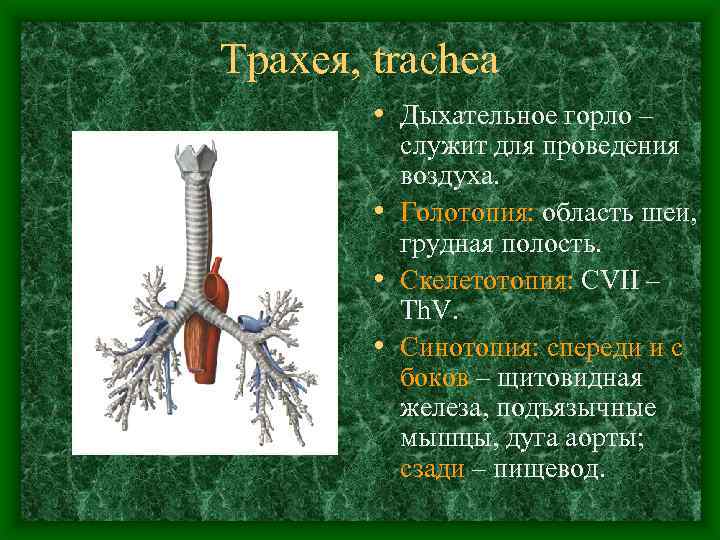 Трахея, trachea • Дыхательное горло – служит для проведения воздуха. • Голотопия: область шеи, грудная полость. • Скелетотопия: CVII – Th. V. • Синотопия: спереди и с боков – щитовидная железа, подъязычные мышцы, дуга аорты; сзади – пищевод.
Трахея, trachea • Дыхательное горло – служит для проведения воздуха. • Голотопия: область шеи, грудная полость. • Скелетотопия: CVII – Th. V. • Синотопия: спереди и с боков – щитовидная железа, подъязычные мышцы, дуга аорты; сзади – пищевод.
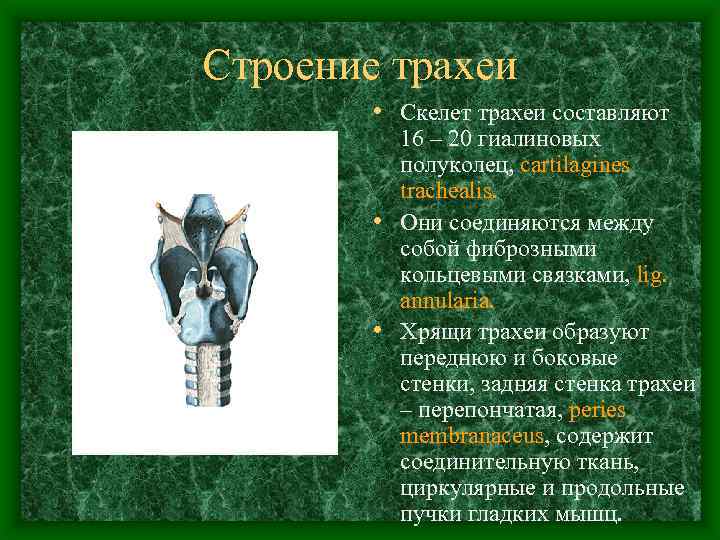 Строение трахеи • Скелет трахеи составляют 16 – 20 гиалиновых полуколец, cartilagines trachealis. • Они соединяются между собой фиброзными кольцевыми связками, lig. annularia. • Хрящи трахеи образуют переднюю и боковые стенки, задняя стенка трахеи – перепончатая, peries membranaceus, содержит соединительную ткань, циркулярные и продольные пучки гладких мышц.
Строение трахеи • Скелет трахеи составляют 16 – 20 гиалиновых полуколец, cartilagines trachealis. • Они соединяются между собой фиброзными кольцевыми связками, lig. annularia. • Хрящи трахеи образуют переднюю и боковые стенки, задняя стенка трахеи – перепончатая, peries membranaceus, содержит соединительную ткань, циркулярные и продольные пучки гладких мышц.
 Возрастные особенности трахеи • У новорожденных трахея начинается на уровне CIV • • позвонка, а ее бифуркация проецируется на III грудной позвонок. Трахеальные хрящи и железы развиты слабо. Рост трахее наиболее интенсивно идет в первые 6 мес. после рождения и в пубертатном периоде. Окончательное положение трахеи устанавливается после 7 лет. В пожилом и старческом возрасте наблюдается атрофия слизистой, желез, лимфоидной ткани, обызвествление хрящей.
Возрастные особенности трахеи • У новорожденных трахея начинается на уровне CIV • • позвонка, а ее бифуркация проецируется на III грудной позвонок. Трахеальные хрящи и железы развиты слабо. Рост трахее наиболее интенсивно идет в первые 6 мес. после рождения и в пубертатном периоде. Окончательное положение трахеи устанавливается после 7 лет. В пожилом и старческом возрасте наблюдается атрофия слизистой, желез, лимфоидной ткани, обызвествление хрящей.
 Аномалии трахеи • Атрезия и стеноз. • Агенезия, аплазия бронхов. • Трахео-пищеводные, бронхопищеводные свищи.
Аномалии трахеи • Атрезия и стеноз. • Агенезия, аплазия бронхов. • Трахео-пищеводные, бронхопищеводные свищи.
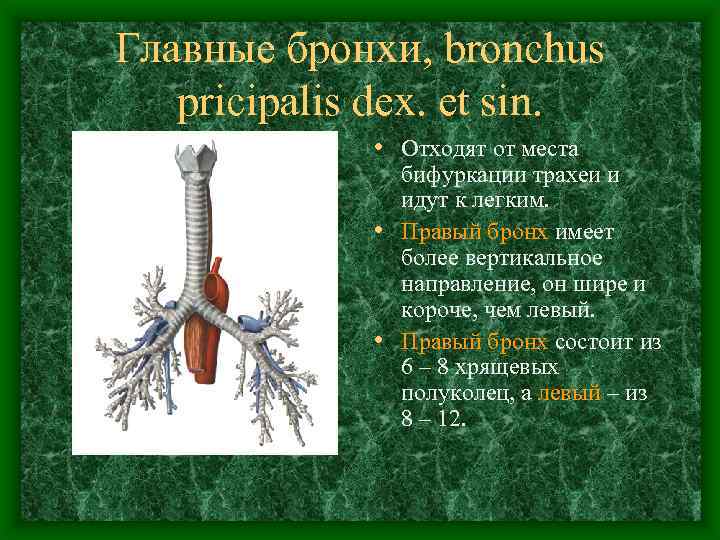 Главные бронхи, bronchus pricipalis dex. et sin. • Отходят от места бифуркации трахеи и идут к легким. • Правый бронх имеет более вертикальное направление, он шире и короче, чем левый. • Правый бронх состоит из 6 – 8 хрящевых полуколец, а левый – из 8 – 12.
Главные бронхи, bronchus pricipalis dex. et sin. • Отходят от места бифуркации трахеи и идут к легким. • Правый бронх имеет более вертикальное направление, он шире и короче, чем левый. • Правый бронх состоит из 6 – 8 хрящевых полуколец, а левый – из 8 – 12.
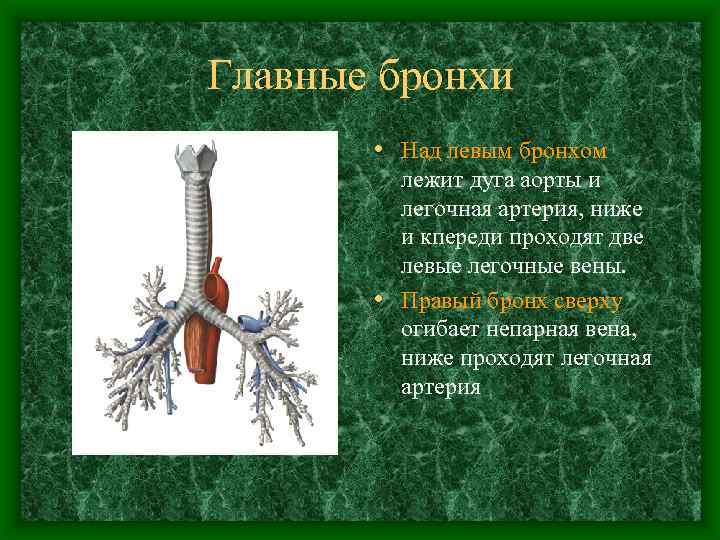 Главные бронхи • Над левым бронхом лежит дуга аорты и легочная артерия, ниже и кпереди проходят две левые легочные вены. • Правый бронх сверху огибает непарная вена, ниже проходят легочная артерия
Главные бронхи • Над левым бронхом лежит дуга аорты и легочная артерия, ниже и кпереди проходят две левые легочные вены. • Правый бронх сверху огибает непарная вена, ниже проходят легочная артерия
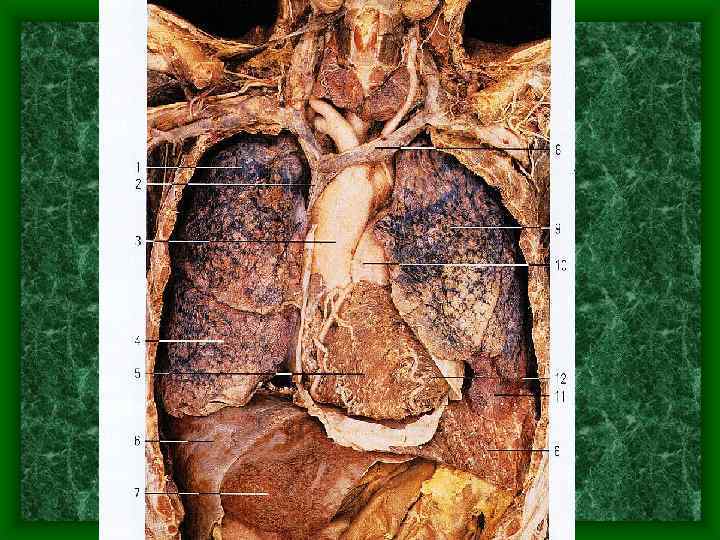
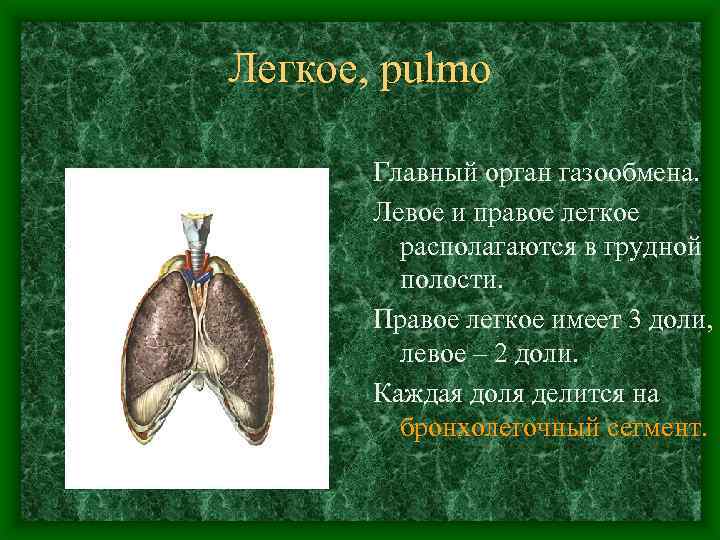 Легкое, pulmo Главный орган газообмена. Левое и правое легкое располагаются в грудной полости. Правое легкое имеет 3 доли, левое – 2 доли. Каждая доля делится на бронхолегочный сегмент.
Легкое, pulmo Главный орган газообмена. Левое и правое легкое располагаются в грудной полости. Правое легкое имеет 3 доли, левое – 2 доли. Каждая доля делится на бронхолегочный сегмент.
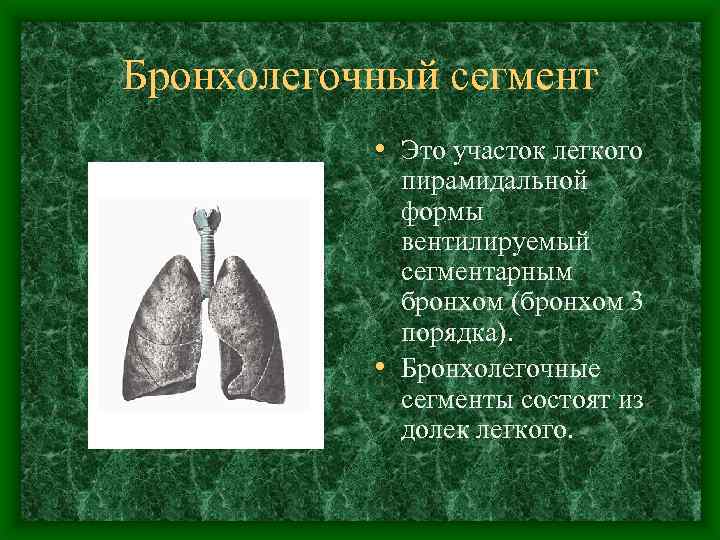 Бронхолегочный сегмент • Это участок легкого пирамидальной формы вентилируемый сегментарным бронхом (бронхом 3 порядка). • Бронхолегочные сегменты состоят из долек легкого.
Бронхолегочный сегмент • Это участок легкого пирамидальной формы вентилируемый сегментарным бронхом (бронхом 3 порядка). • Бронхолегочные сегменты состоят из долек легкого.
 Бронхиальное дерево, arbor bronchialis • Образовано ветвлением бронхов от главного бронха до терминальных бронхиол. Служит для прохождения воздуха. Газообмена в бронхиальном дереве не происходит. • Главные бронхи (1 порядка) делятся на долевые бронхи (2 порядка). Долевые – на сегментарные (3 порядка). Сегментарные бронхи делятся дихотомически на бронхи 4, 5, 6, 7, 8, 9, порядков. Бронхи 9 порядка входят в дольку легкого – это дольковые бронхи. • Долька легкого – это участок легочной паренхимы пирамидальной формы диаметром 1 см, вентилируемый дольковым бронхом. • Дольковый бронх делится на 12 – 18 конечных бронхиол, bronchioli terminalis.
Бронхиальное дерево, arbor bronchialis • Образовано ветвлением бронхов от главного бронха до терминальных бронхиол. Служит для прохождения воздуха. Газообмена в бронхиальном дереве не происходит. • Главные бронхи (1 порядка) делятся на долевые бронхи (2 порядка). Долевые – на сегментарные (3 порядка). Сегментарные бронхи делятся дихотомически на бронхи 4, 5, 6, 7, 8, 9, порядков. Бронхи 9 порядка входят в дольку легкого – это дольковые бронхи. • Долька легкого – это участок легочной паренхимы пирамидальной формы диаметром 1 см, вентилируемый дольковым бронхом. • Дольковый бронх делится на 12 – 18 конечных бронхиол, bronchioli terminalis.
 Альвеолярное дерево, arbor alveolaris • Каждая конечная (терминальная) бронхиола делится дихотомически на дыхательные бронхиолы, bronchioli respiratorii. Дыхательные бронхиолы дают начало альвеолярным ходам, которые заканчиваются альвеолярными мешочками, sacculi alveolares. • Совокупность дыхательных бронхиол, альвеолярных ходов и альвеолярных мешочков представляет собой альвеолярное дерево.
Альвеолярное дерево, arbor alveolaris • Каждая конечная (терминальная) бронхиола делится дихотомически на дыхательные бронхиолы, bronchioli respiratorii. Дыхательные бронхиолы дают начало альвеолярным ходам, которые заканчиваются альвеолярными мешочками, sacculi alveolares. • Совокупность дыхательных бронхиол, альвеолярных ходов и альвеолярных мешочков представляет собой альвеолярное дерево.
 Ацинус • Структурно-функциональная единица легкого. • Это часть альвеолярного дерева на которую разветвляется одна конечная бронхиола. • Каждая долька содержит 12 – 18 ацинусов. • Общее ветвление бронхиального и альвеолярого дерева от главного бронха до альвеолярных мешочков составляет 23 – 25 порядков.
Ацинус • Структурно-функциональная единица легкого. • Это часть альвеолярного дерева на которую разветвляется одна конечная бронхиола. • Каждая долька содержит 12 – 18 ацинусов. • Общее ветвление бронхиального и альвеолярого дерева от главного бронха до альвеолярных мешочков составляет 23 – 25 порядков.
 Функции легких • 1. Строение легкого обеспечивает при дыхательных движениях непрерывную смену воздуха в альвеолах и контакт альвеолярного воздуха с кровью. • 2. Депо крови. • 3. Регуляция температуры тела. • 4. Защитная ( в альвеолах находятся макрофаги).
Функции легких • 1. Строение легкого обеспечивает при дыхательных движениях непрерывную смену воздуха в альвеолах и контакт альвеолярного воздуха с кровью. • 2. Депо крови. • 3. Регуляция температуры тела. • 4. Защитная ( в альвеолах находятся макрофаги).
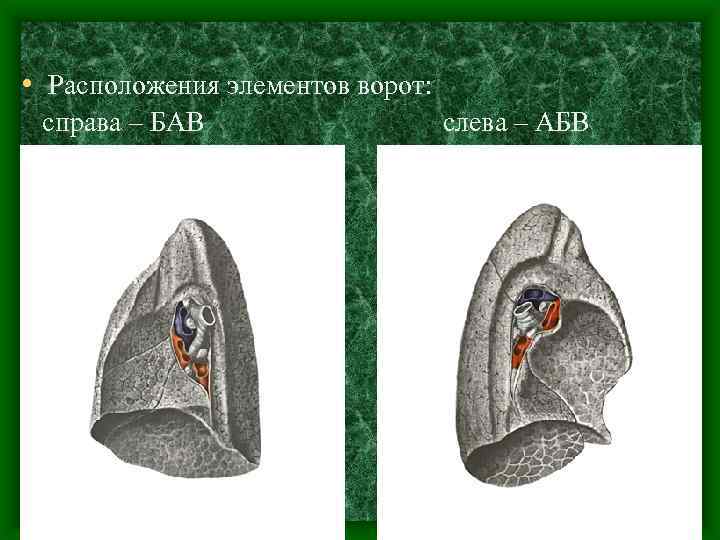 • Расположения элементов ворот: справа – БАВ слева – АБВ
• Расположения элементов ворот: справа – БАВ слева – АБВ
 Аномалии бронхов и легких • 1. Агенезия и аплазия главного бронха и легкого. • 2. Отсутствие одной из долей легкого вместе с долевым бронхом. • 3. Атрезия бронха с врожденным ателектазом (спадением) соответствующей части легкого. • 4. Добавочные доли, расположенные вне легкого, не связанные с бронхиальным деревом и не участвующие в газообменею • 5. Необычное деление легкого на доли.
Аномалии бронхов и легких • 1. Агенезия и аплазия главного бронха и легкого. • 2. Отсутствие одной из долей легкого вместе с долевым бронхом. • 3. Атрезия бронха с врожденным ателектазом (спадением) соответствующей части легкого. • 4. Добавочные доли, расположенные вне легкого, не связанные с бронхиальным деревом и не участвующие в газообменею • 5. Необычное деление легкого на доли.
 Нижние границы легких Линия Справа Слева Срединно-ключичная 6 межреберье Передняя подмышечная 7 межреберье 8 межреберье Средняя подмышечная 8 межреберье 9 межреберье Задняя подмышечная 9 межреберье 10 межреберье Лопаточная 10 межреберье 11 межреберье Околопозвоночная Головка 11 ребра ------ Головка 12 ребра
Нижние границы легких Линия Справа Слева Срединно-ключичная 6 межреберье Передняя подмышечная 7 межреберье 8 межреберье Средняя подмышечная 8 межреберье 9 межреберье Задняя подмышечная 9 межреберье 10 межреберье Лопаточная 10 межреберье 11 межреберье Околопозвоночная Головка 11 ребра ------ Головка 12 ребра
 Верхние границы легких • Совпадают справа и слева. • Спереди – на 1, 5 – 2 см выше ключицы. • Сзади – на уровне остистого отростка VII шейного позвонка.
Верхние границы легких • Совпадают справа и слева. • Спереди – на 1, 5 – 2 см выше ключицы. • Сзади – на уровне остистого отростка VII шейного позвонка.
 Плевра, pleura • Серозная оболочка легкого. • Состоит из париетального и висцерального листков. • Висцеральная (легочная) плевра, pleura visceralis (pulmonalis), срастается с тканью легкого и заходит в междолевые щели. Образует легочную связку, lig. pulmonale, которая идет от корня легкого к диафрагме. • Висцеральная плевра имеет ворсинки, которые выделяют серозную жидкость. Эта жидкость обеспечивает сцепление висцеральной плевры с париетальной, уменьшает трение поверхностей легких при дыхании, обладает бактерицидными свойствами. На корне легкого висцеральная плевра переходит в париетальную.
Плевра, pleura • Серозная оболочка легкого. • Состоит из париетального и висцерального листков. • Висцеральная (легочная) плевра, pleura visceralis (pulmonalis), срастается с тканью легкого и заходит в междолевые щели. Образует легочную связку, lig. pulmonale, которая идет от корня легкого к диафрагме. • Висцеральная плевра имеет ворсинки, которые выделяют серозную жидкость. Эта жидкость обеспечивает сцепление висцеральной плевры с париетальной, уменьшает трение поверхностей легких при дыхании, обладает бактерицидными свойствами. На корне легкого висцеральная плевра переходит в париетальную.
 Плевра • Париетальная плевра, pleura parietalis, срастается со • • • стенками грудной полости. В ней имеются микроскопические отверстия, через которые серозная жидкость всасывается в лимфатические капилляры. Топографически подразделяется на 3 части: 1. Реберная плевра, pleura costalis, покрывает ребра и межреберные промежутки. 2. Диафрагмальная плевра, pleura diaphragmatica, покрывает диафрагму. 3. Средостенная плевра, pleura mediastinalis, идет в сагиттальной плоскости, ограничивает средостение. Над верхушкой легкого париетальная плевра образует
Плевра • Париетальная плевра, pleura parietalis, срастается со • • • стенками грудной полости. В ней имеются микроскопические отверстия, через которые серозная жидкость всасывается в лимфатические капилляры. Топографически подразделяется на 3 части: 1. Реберная плевра, pleura costalis, покрывает ребра и межреберные промежутки. 2. Диафрагмальная плевра, pleura diaphragmatica, покрывает диафрагму. 3. Средостенная плевра, pleura mediastinalis, идет в сагиттальной плоскости, ограничивает средостение. Над верхушкой легкого париетальная плевра образует
 Плевра • В местах перехода одной части париетальной плевры в другую образуются углубления – плевральные синусы, sinus pleurales. Это – резервные пространства, в которые легкие заходят при глубоком вдохе. • 1. Реберно-диафрагмальный синус, sinus costodiaphragmaticus, парный, образуется при переходе реберной плевры в диафрагмальную. Самый глубокий (9 см по средней подмышечной линии). • 2. Реберно-средостенный синус, sinus cosromediastinalis, образуется при переходе реберной плевры в медиастинальную. Выражен слева в области сердечной вырезки легкого. • 3. Диафрагмально-средостенный синус, sinus phrenicomediastinalis, парный, расположен при переходе средостенной плевры в диафрагмальную.
Плевра • В местах перехода одной части париетальной плевры в другую образуются углубления – плевральные синусы, sinus pleurales. Это – резервные пространства, в которые легкие заходят при глубоком вдохе. • 1. Реберно-диафрагмальный синус, sinus costodiaphragmaticus, парный, образуется при переходе реберной плевры в диафрагмальную. Самый глубокий (9 см по средней подмышечной линии). • 2. Реберно-средостенный синус, sinus cosromediastinalis, образуется при переходе реберной плевры в медиастинальную. Выражен слева в области сердечной вырезки легкого. • 3. Диафрагмально-средостенный синус, sinus phrenicomediastinalis, парный, расположен при переходе средостенной плевры в диафрагмальную.
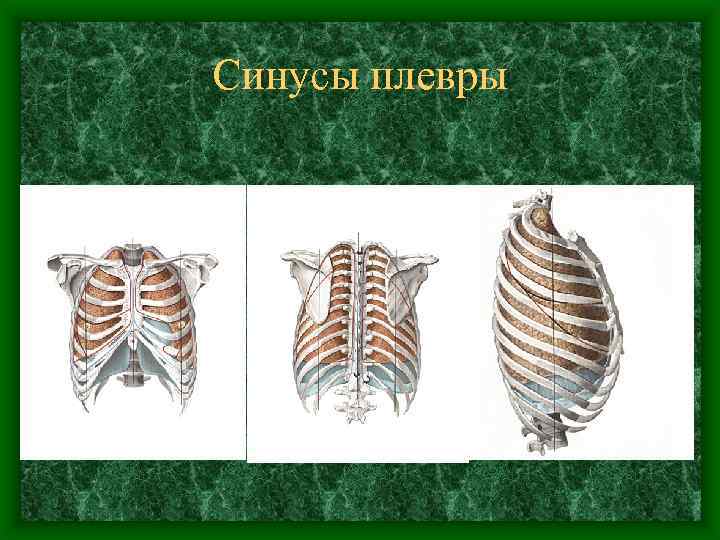 Синусы плевры
Синусы плевры
 Полость плевры, cavitas pleurae Это щелевидное пространство между двумя висцеральными, двумя париетальными, или между висцеральным и париетальным листками плевры, содержащие минимальное количество серозной жидкости.
Полость плевры, cavitas pleurae Это щелевидное пространство между двумя висцеральными, двумя париетальными, или между висцеральным и париетальным листками плевры, содержащие минимальное количество серозной жидкости.
 Границы плевры. • Верхняя граница купола плевры спереди находится на 2 – 2, 5 см выше ключицы, сзади на уровне остистого отростка VII шейного позвонка. • Нижняя граница находится на одно межреберье ниже границ легких. • Нижние границы легких и плевры индивидуально изменчивы. При брахиморфном типе телосложения с широкой грудной клеткой они могут располагаться выше, чем у людей долихоморфного типа с узкой и длинной грудной клеткой.
Границы плевры. • Верхняя граница купола плевры спереди находится на 2 – 2, 5 см выше ключицы, сзади на уровне остистого отростка VII шейного позвонка. • Нижняя граница находится на одно межреберье ниже границ легких. • Нижние границы легких и плевры индивидуально изменчивы. При брахиморфном типе телосложения с широкой грудной клеткой они могут располагаться выше, чем у людей долихоморфного типа с узкой и длинной грудной клеткой.
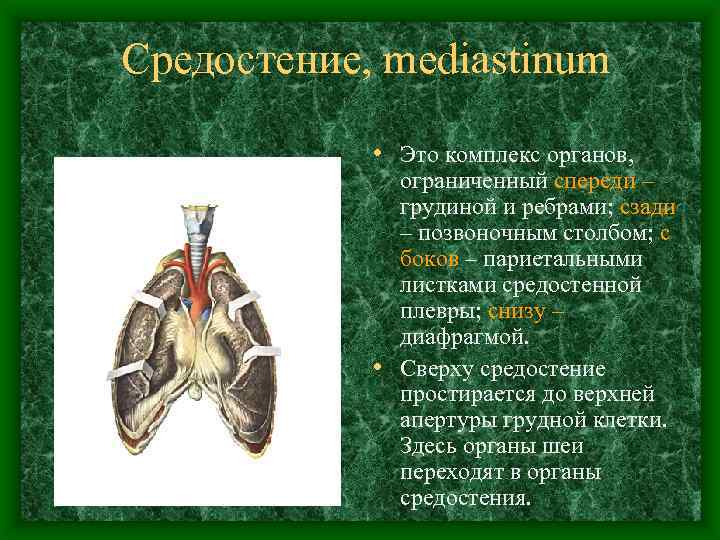 Средостение, mediastinum • Это комплекс органов, ограниченный спереди – грудиной и ребрами; сзади – позвоночным столбом; с боков – париетальными листками средостенной плевры; снизу – диафрагмой. • Сверху средостение простирается до верхней апертуры грудной клетки. Здесь органы шеи переходят в органы средостения.
Средостение, mediastinum • Это комплекс органов, ограниченный спереди – грудиной и ребрами; сзади – позвоночным столбом; с боков – париетальными листками средостенной плевры; снизу – диафрагмой. • Сверху средостение простирается до верхней апертуры грудной клетки. Здесь органы шеи переходят в органы средостения.
 Средостение, mediastinum
Средостение, mediastinum
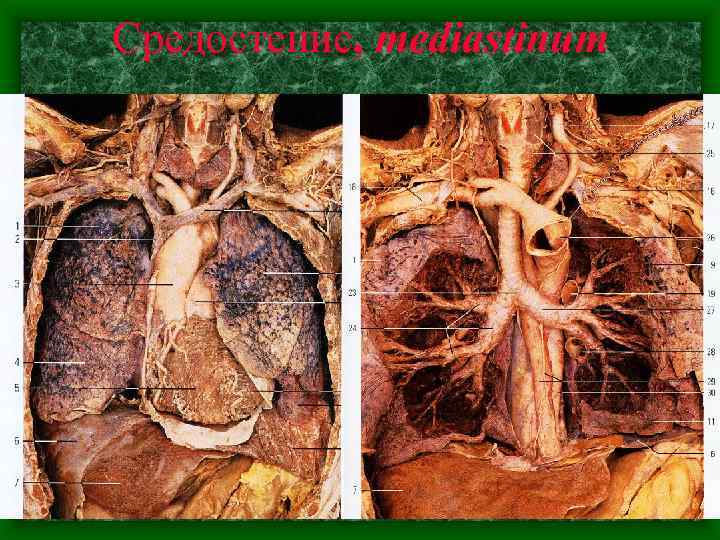
 Средостение • Согласно Базельской номенклатуре средостение подразделяется фронтальной плоскостью на перднее и задние. Эта плоскость проходит через трахею и корни легких. • В переднем средостении располагаются – сердце с перекардом, дуга аорты и отходящие от не сосуды, вилочковая железа, диафрагмальные нервы, перикардиально-диафрагмальные сосуды, лимфатические узлы. • В заднем средостении находятся – пищевод, грудная часть нисходящей аорты, грудной лимфатический проток, непарная и полунепарная вены, блуждающие и внутренностные нервы, симпатические стволы, лимфатические узлы.
Средостение • Согласно Базельской номенклатуре средостение подразделяется фронтальной плоскостью на перднее и задние. Эта плоскость проходит через трахею и корни легких. • В переднем средостении располагаются – сердце с перекардом, дуга аорты и отходящие от не сосуды, вилочковая железа, диафрагмальные нервы, перикардиально-диафрагмальные сосуды, лимфатические узлы. • В заднем средостении находятся – пищевод, грудная часть нисходящей аорты, грудной лимфатический проток, непарная и полунепарная вены, блуждающие и внутренностные нервы, симпатические стволы, лимфатические узлы.
 Средостение • Согласно международной номенклатуре средостение подразделяют на • • • верхнее и нижние. Граница между ними проходит по горизонтальной плоскости которая соединяет спереди- рукоятку и тело грудины, а сзади – межпозвоночный диск между IV и V грудными позвонками. В верхнем средостении располагаются – вилочковая железа, дуга аорты и отходящие от нее сосуды, блуждающие и диафрагмальные нервы, симпатический ствол, грудной лимфатический проток, шейная часть пищевода. Нижнее средостение подразделяется на переднее, среднее и заднее. 1) Переднее средостение содержит лимфатические узлы. 2) Среднее средостение – сердце с перикардом. 3) Заднее средостение – грудная часть нисходящей аорты, непарная и полунепарная вены, правый и левый симпатический стволы, блуждающие и внутренностные нервы, грудной лимфатический проток, грудная часть пищевода, лимфатические узлы
Средостение • Согласно международной номенклатуре средостение подразделяют на • • • верхнее и нижние. Граница между ними проходит по горизонтальной плоскости которая соединяет спереди- рукоятку и тело грудины, а сзади – межпозвоночный диск между IV и V грудными позвонками. В верхнем средостении располагаются – вилочковая железа, дуга аорты и отходящие от нее сосуды, блуждающие и диафрагмальные нервы, симпатический ствол, грудной лимфатический проток, шейная часть пищевода. Нижнее средостение подразделяется на переднее, среднее и заднее. 1) Переднее средостение содержит лимфатические узлы. 2) Среднее средостение – сердце с перикардом. 3) Заднее средостение – грудная часть нисходящей аорты, непарная и полунепарная вены, правый и левый симпатический стволы, блуждающие и внутренностные нервы, грудной лимфатический проток, грудная часть пищевода, лимфатические узлы


