Дыхательная система.ppt
- Количество слайдов: 57

Дыхательная система.

Дыхательная система • Анатомо-физиологические особенности. • Органы дыхания к моменту рождения ребенка морфологически несовершенны. В течение первых лет жизни они ин тенсивно растут и дифференцируются. • К 7 годам фор мирование органов дыхания заканчивается и в даль нейшем происходит только их увеличение. • Благодаря особенностям языка (язык при рождении от носительно большой и заполняет всю ротовую полость, что является приспособлением для сосания) дыхание через рот у детей затруднено.

• Дети дышат исключи тельно через нос, ходы которого узкие, слизистая обо лочка нежная и имеет хорошее кровоснабжение. • По этому легкий ринит (воспаление слизистых оболочек носа) может вызвать нарушение дыхания. • Важно по мнить, что дыхание через нос обеспечивает очищение, увлажнение и нагревание вдыхаемого воздуха. • Длитель ное дыхание через рот способствует более частым про студным заболеваниям и поражениям нижних отде лов дыхательной системы.

• У детей младшего возраста относительно узкий просвет гортани, трахеи, бронхов, что создает определенные предпосылки для более тяжелого течения болезней органов дыхания. • По этой же причи не при воспалении дыхательных путей (ларингит, тра хеит, бронхит), как правило, затруднено прохождение воздушной струи (обструктивный синдром), что пред ставляет опасность для жизни. • Функциональные особенности дыхания у детей поверхностный и частый характер дыхания, при этом частота дыхания тем больше, чем моложе ребенок. • Наи большее исло дыхательных движений отмечается ч пос ле рождения 40 60 в минуту, • у детей 1 2 лет частота дыхания составляет 30 35, • в 5 6 лет около 25, • в 10 18 20, у взрослых 15 16.

• • • Отношение частоты дыхания к частоте пульса составляет у новорожденных 1: 2, 5 3; у детей других возрастов 1: 3, 5 4; у взрослых 1: 4. В первые 2 3 недели жизни новорождённого отмечается аритмия дыхания, поэтому у детей раннего возраста подсчет частоты дыхательх движений производится строго за 1 минуту в состоянии покоя. Тип дыхания зависит от возраста и пола. В раннем возрасте отмечается брюшной тип дыхания, до 2 х лет смешанный тип. Половое различие появляется с 6 8 лет. В период полового созревания у маль чиков устанавливается брюшной тип, у девочек грудной тип дыхания.

Методика исследования органов дыхания • I. Жалобы: • кашель (сухой, влажный, грубый, болезненный), время его появления (утром, вечером, днем, ночью, во время засыпания), характер (редкий, частый, приступобразный); • насморк (серозный, слизисто гнойный, сукровичное отделяемое); • мокрота (количество, характер, цвет, как отделя ется); • боли в груди и спине (характер, локализация, связь с дыханием, кашлем, иррадиация). • II. Анамнез. Обязательно выясняют: склонность к простудным заболеваниям; перенесенные заболевания органов дыхания в прошлом; аллергологический анамнез; контакт с больными туберкулезом.

III. Осмотр • . Во время осмотра выявляют характерные симптомы поражения органов дыхания, при этом обращают внимание на: • лицо — цвет кожи вокруг рта, участие в акте дыхания крыльев носа, наличие отделяемого из носа; • грудную клетку — форма, участие вспомогатель ной мускулатуры в акте дыхания, втяжение межреберий, симметричность движения лопаток при дыхании; • наличие одышки — ее характер, частота дыхания; • пальцы и ногти — деформация ( «часовые стек ла» , «барабанные палочки» ), акроцианоз • голос — осиплость, афония.

IV. Пальпация • Пальпация проводится двумя руками следую щим образом: • определить поверхностную и глубокую болезненность, толщину мягких тканей на симметрич ных участках грудной, клетки; • определить наличие «голосового дрожания» , для этого руки положить на симметричные участки грудной клетки и попросить ребенка произнести слова «тридцать три» (у малы шей — во время крика).
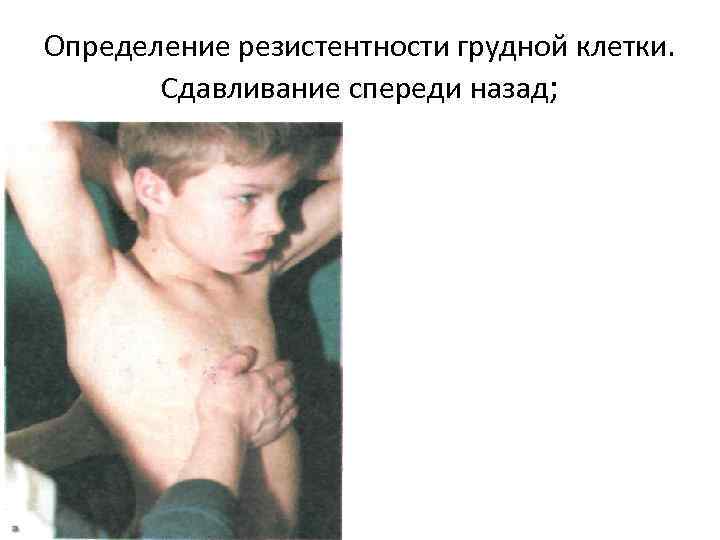
Определение резистентности грудной клетки. Сдавливание спереди назад;
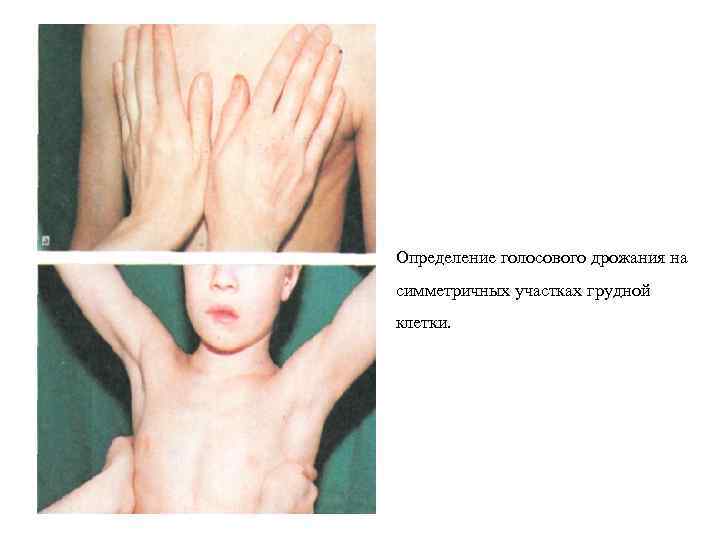
Определение голосового дрожания на симметричных участках грудной клетки.

V. Перкуссия. • При перкуссии важно придать ре бенку правильное положение, обеспечивающее симмет ричность грудной клетки. • Правила проведения сравнительной перкуссии: • проводится строго в симметричных участках; • спереди — ключицы, подключичная область и ниже, до сердечной тупости слева и печеночной справа; • сбоку — по передней и средней подмышечной линиям; • сзади — надлопаточная область, межлопаточное пространство, ниже угла лопатки по лопаточной линии. • Положение пальца плессиметра: • при перкуссии спереди и сбоку палец располага ется параллельно ключице и ребрам; • при перкуссии надлопаточной и подлопаточной областей — горизонтально, межлопаточной — парал лельно позвоночнику.
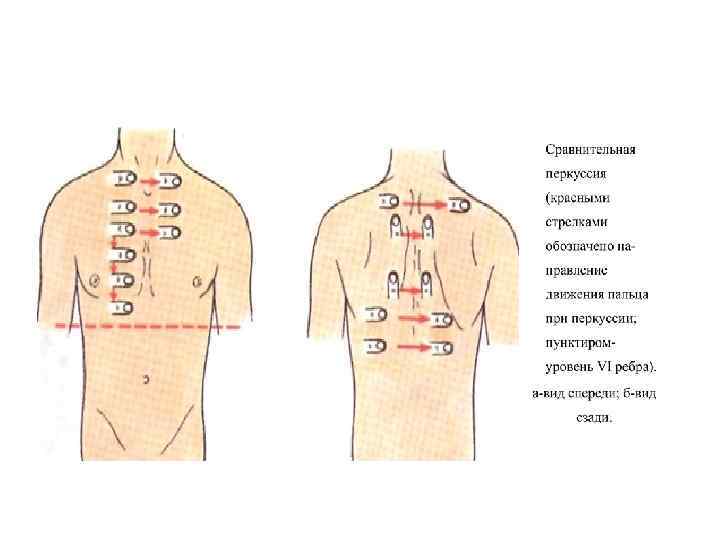

• Положение больного во время обследования: • при перкуссии спереди больной должен опус тить руки, расслабить мышцы верхних конечностей; • при перкуссии сзади — голова больного опущена вперед, руки сведены впереди, держится ими за плечи; • сбоку — больной запрокиды вает руки назад и кладет ладони на затылок. • Положение исследователя во время перкуссии — для удобства при перкуссии грудной клетки сзади исследователь располагается по левую руку, а при перкуссии спере ди— по правую руку от больного.

Перкуторные звуки: 1. Ясный легочный звук — над неизмененной легочной тканью. • 2. Тупой звук (бедренный) – тихий короткий звук. В норме — над печенью, серд цем, селезенкой, трубчатыми костями. • 3. Укороченный или при туплённый— при уменьше нии воздушности легочной ткани (ателектаз, опухоль, вос палительный процесс). • 4. Тимпанический звук — громкий низкий длительный звук. При повышении воз душности легочной ткани, над полостями, в норме — верхний отдел желудка. • 5. Коробочный звук — при повышении воздушности ле гочной ткани (бронхиальная ас тма, обструктивный бронхит).

Правила проведения перкуссии легких. • Правила проведения перкуссии легких: • перкуссия проводится лишь чистыми, хорошо со гретыми руками, на пальцах не должно быть длинных ногтей, колец; • проводить необходимо в полной тишине, разго воры с больным или коллегами недопустимы; • проводить при спокойном, ровном дыхании боль ного (иначе изменяется перкуторный звук); • у самых маленьких, при невозможности успоко ить их, удары наносить быстро в момент вдоха; • маленьких детей можно перкутировать на руках у матери, освободив грудную клетку от одежды.

VI. Аускультация. Общие правила аускультации: • проводить в положении больного сидя, стоя и лежа, освободив грудную клетку от одежды; • по всем линиям и во всех точках на симметричных участках, сравнивая левую и правую стороны; • предварительно согретую звуковую воронку ставить только в межреберья, перпендикулярно к поверх ности тела ; • в одном месте выслушивать 2 3 дыхательных движения

Дыхательные шумы: • 1. Везикулярное — основной дыхательный шум у здоровых • • детей. Вдох прослушивается лучше выдоха. 2. Пуэрильное — громкое везикулярное дыхание у здоровых детей до 2 3 лет (хорошо прослушиваются вдох и выдох). 3. Жесткое — резко усиленное везикулярное дыхание (бронхиты, бронхиальная астма). 4. Ослабленное везикулярное — у здорового ребенка до 6 месяцев, у недоношенных детей, при ожирении, ателектазах, пневмонии. 5. Бронхиальное — характеризуется грубым оттенком, преобладанием выдоха над вдохом. Выслушивается в случае уплотнения легочной ткани и сохраненной проходимости бронхов (пневмония, туберкулезный бронхо аденит). В норме выслушивается над гортанью и трахе ей на шее, над областью крупных бронхов.

Дополнительные дыхательные шумы (хрипы). 1. Сухие: а) гудящие — над бронхами крупного калибра; б) жужжащие — над бронхами среднего калибра; в) свистящие — над бронхами мелкого калибра (музыкальные). 2. Влажные: а) мелкопузырчатые, б) среднепузырчатые, в) крупнопузырчатые. Крепитация — характеризуется множественным потрескиванием в конце вдоха (хруст пучка волос у уха, разминаемых пальцами), возникает только на вы соте вдоха. • Шум трения плевры — при плевритах (шелест бу маги, хруст снега). Чаще выслушивается в нижнебоко вых отделах грудной клетки, на вдохе и выдохе. • • •

VII. Осмотр зева. • Зев — это пространство, ограниченное мягким нё бом сверху, с боков — нёбными дужками, снизу — корнем языка. • Часто встречающееся выражение «ги перемия зева» является неправильным, так как пространство не может быть окрашено. • Правила осмотра зева: • повернуть ребенка лицом к свету; • левую руку положить на теменную область так, чтобы большой палец располагался на лбу; • шпатель необходимо держать как «писчее перо» , • при крепко сжатых зубах провести шпатель в ротовую полость по боковой поверхности десен до мес та окончания зубов и осторожно повернуть ребром; • шпателем плашмя нажать на корень языка и быстро осмотреть дужки, язычок, миндалины, заднюю, стенку глотки.

• При осмотре миндалин обращают внимание на: • величину; • состояние поверхности; • консистенцию; • цвет слизистой оболочки; • наличие рубцов, налетов; • гнойных пробок. Нормальные миндалины по цвету не отличаются от окружающей их слизистой оболочки, не выступают из за дужек, имеют гладкую поверхность, одинаковы по величине.

СЕМИОТИКА ПОРАЖЕНИЯ ОРГАНОВ ДЫХАНИЯ • Вынужденное положение характерно для приступа бронхиальной астмы. • Ребенок сидит, опираясь руками о край кровати с приподнятыми плечами. • Возбуждение, двигательное беспокойство развивается при стенозирующем ларинготрахеите (синдроме крупа), • приступе бронхиальной астмы.


• У длительно кашляющих детей (при коклюше, хронических неспе цифических заболеваниях легких) формируется характерный внешний вид: • бледное пастозное лицо и такие же веки (вследствие нарушения оттока лимфы лимфостаза), • цианоз губ, • набухшие кожные вены, • кровоизлияния в склеры. • Важным симптомом затруднения дыхания является напряжение крыльев носа, ноздрей, указывающее на напряженную работу дыхательного ап парата.

• Диагностическое значение имеют выделения из носа: • прозрачные, сли зистые обычно наблюдаются при острых катарах (грипп, ринит); • слизисто гнойные с примесью крови (сукровичные выделения) характерны для дифтерии, сифилиса. • Присутствие пленки на носовой перегородке позволяет поставить диагноз дифтерии до бактериологического исследования.

• Кро вянистые выделения из одной ноздри бывают при попадании в нос инородного тела (косточки, зерна, пуговицы и т. д. ). • Сухой насморк с хра пящим дыханием у маленьких детей подозрителен в отношении хро нического воспаления слизистой оболочки при врожденном сифилисе. • У старших детей дыхание через рот, особенно по ночам, встречается при аденоидных вегетациях в носоглотке. На это же указывает и храп по ночам.

• При аденоидных вегетациях формируется аденоидный тип лица: • лицо бледное, одутловатое, с приоткрытым ртом, приподнятой верхней губой и вздернутым носом. • У маленьких детей (до 2 3 месячного возраста) в углах рта, под языком при бронхиолите и пневмонии можно заметить пенистые выделения, при чина которых проникновение воспалительного экссудата из дыхательных путей в полость рта.

• При осмотре зева выявляется воспаление миндалин (катаральная, фол ликулярная, лакунарная ангина). • Косвенным указанием на наличие у ребенка приступов спастического кашля служит язвочка на подъязычной связке (уздечке языка), возникающая от ранения ее резцами во время кашля.

Цвет кожных покровов. • Цвет кожных покровов отражает степень выраженности дыхательной недостаточности. • Чем меньше напряжение кислорода, тем более выражен и распространен цианоз. • Цианоз при легочных поражениях во время плача обычно усиливается, так как наблюдающиеся при этом задержки дыхания приводят к выраженному снижению р02. • Острые расстройства дыхания (стенозирующий ларинготрахеит, инородное тело, быстро развивающееся воспаление легких, экссудативный плеврит и т. п. ) обычно вызывают явле ния общего цианоза.

• Цианоз пальцев рук, акроцианоз, «барабанные палочки» (утолщение концевых фаланг пальцев рук) указывают на: • застойные явления в малом круге кровообращения, • хроническую гипоксию. • Этот симптом характерен для детей, страдающих хроническими заболеваниями легких. • Расширение поверхностной капиллярной сети в зоне VII шейного поз вонка симптом Франка) может указывать на ( увеличение трахеобронхиальных лимфатических узлов. • Выраженная сосудистая сеть на коже груди иногда является дополнительным симптомом гипертензии в системе ле гочной артерии.

Голос. • Изменение голоса ребенка указывает на заболевание слизистой оболочки гортани с поражением голосовых связок. • При острых респи раторных инфекциях (чаще при парагриппе) развивается отек слизистой оболочки ниже голосовых связок ларингит, который клинически прояв ляется грубым лающим кашлем и осиплостью голоса. • При дифтерии гортани, когда возникает крупозное воспаление голосовых связок с обра зованием пленки, голос исчезает (афония). • Носовой оттенок голоса бывает при хронических насморке и аденоидах, заглоточном абсцессе, опухоли миндалин, парезе небной занавески после дифтерии. • Грубый низкий го лос характерен для микседемы.

Кашель. • Грубый лающий кашель возникает при катаральных состоя ниях гортани и трахеи, при крупе. • При бронхитах характер кашля ме няется: мучительный сухой кашель, усиливающийся при разговоре и крике ребенка, нередко мешающий ему спать, наблюдается в начальных стадиях бронхита, а также при трахеофарингитах. • При разрешении бронхита кашель становится влажным, начинает выделяться мокрота. • Дети первых лет жизни, а иногда и старшего возраста мокроту загла тывают.

• При поражении плевры и плевропневмониях кашель корот кий, болезненность его усиливается при глубоком вдохе. • При значи тельном увеличении бронхиальных лимфатических узлов кашель при обретает своеобразный битональный характер спастический кашель, имеющий грубый основной тон и музыкальный высокий второй тон. • Он возникает от раздражения кашлевой зоны бифуркации трахеи уве личенными лимфатическими узлами или опухолями средостения и на блюдается при туберкулезном бронхоадените, лимфогранулематозе, лимфосаркоме, лейкозе, опухолях средостения (тимома, саркома и др. ). • Мучи тельный сухой кашель встречается при фарингитах и назофарингитах

• Особенно специфичен кашель при коклюше: приступообразный кашель, усиливающийся ночью и возникающий через равные промежутки времени. • Приступы представляют собой ряд кашлевых толчков, быстро следующих один за другим и прерываемых глубоким свистящим вдохом (репризом). • Приступ кашля сопровождается покраснением лица, слезотечением, не редко заканчивается рвотой или обильным выделением тягучей прозрачной мокроты.

• При некоторых легочных заболеваниях изменяется форма грудной клетки. • Например, при тяжелых обструктивных заболеваниях (астма, муковисцидоз) переднезадние размеры ее увеличиваются и возникает так на зываемая бочкообразная форма грудной клетки. • При экссудативном плеврите на стороне поражения отмечается выбухание грудной клетки, а при хронической пневмонии западение. • При плевритах, ателектазах легкого, хронической пневмонии одно сторонней локализации можно заметить, что одна из половин грудной клетки (на стороне поражения) отстает при дыхании.

Дыхание. • Изменение частоты дыхания: • учащение его тахипноэ (более 10% от средневозрастной нормы) у здоровых детей возникает при волне нии, физических упражнениях и т. д. • У больных более выраженное тахипноэ появляется при: • закупорке бронха (ателектаз легкого), • при оттеснении бронхов от стенки грудной клетки (экссудат, пневмоторакс, опухоль плевры).

• Если при перкуссии легких получается не ясный, а более или менее приглушенный легочный звук, говорят об укорочении, притуплении или абсолютной тупости в зависимости от интенсивности приглушения пер куторного звука. • Укорочение перкуторного звука может быть обусловлено уменьшением воздушности ткани легкого: • при воспалении легких вследствие инфильтрации и отека альвеол и межальвеолярных перегородок; • при кровоизлияниях в легочную ткань; • при значительном отеке или рубцевании легких;

• при спадении легочной ткани ателектазе, при сдавлении легкого плевральной жидкостью, значительно расширенным сердцем, опу холью; • полостью в легких со скоплением в ней жидкости (мокрота, гной, эхинококковая киста); • заполнением плеврального пространства экссудатом (экссудативный плеврит), транссудатом, фибринозными спайками.

• Тимпанический omтенок звука появляется в следующих случаях: • при возникновение в легких содержащих воздух полостей; • при разрушении ткани легкого вследствие воспаления (каверна при туберкулезе легких, абсцесс), • опухолей (распад), • при образовании кист, • диафрагмальной грыжи, • пневмоторакса; • Коробочный звук громкий перкуторный звук с тимпаническим оттен ком появляется в том случае, если эластичность легочной ткани ослаблена, а ее воздушность повышена (эмфизема легких).

• Уменьшение подвижности легочных краев обусловливается: • потерей легочной тканью эластичности (эмфизема при бронхиальной астме); • сморщиванием легочной ткани; • воспалительным состоянием или отеком легочной ткани; • наличием спаек между плевральными листками. • Причиной полного прекращения подвижности могут быть: • заполнение плевральной полости жидкостью (плеврит, гидроторакс) или газом (пневмоторакс); • полное заращение плевральной полости; • паралич диафрагмы.

Дыхание. • Бронхиальное дыхание характеризуется грубым оттенком, преобладанием выдоха над вдохом и наличием в дыхательном шуме звука «х» . • В межлопаточном пространстве резко усиливается выдох при сжатии легкого, например, большими пакетами лимфатических бронхопульмональных узлов, при медиастините. • Бронхиальное дыхание в других местах легких чаще всего указывает на наличие воспалительной инфильтрации легочной ткани (лобарная пневмо ния, бронхопневмония, туберкулезные инфильтративные процессы и т. д. ); • .

• выслушивается оно часто над плевральным экссудатом в области сдавлен ного им легкого. • Бронхиальное дыхание приобретает громкий, дующий характер над воздушными полостями с гладкими стенками (каверна, вскрывшийся абсцесс, пневмоторакс) и в этих случаях называется амфо рическим

Ослабленное дыхание. • Причины ослабленного дыхания: • общее ослабление дыхательного акта с уменьшением поступления в аль веолы воздуха (сильное сужение гортани, парез дыхательных "мышц и т. д. ); • А отсутствие доступа воздуха в определенную часть доли или долю легкого в результате: • закупорки (инородным телом), • образования ателектаза или сдавления бронха (опухолью и т. д. ); • значительном бронхоспазме, синдроме обструкции, вызванном отеком и скоплением слизи в просвете бронхов;

• оттеснение части легкого при скоплении в плевре жидкости (экссудативный плеврит), воздуха (пневмоторакс); легкое при этом отходит вглубь, альвеолы при дыхании не расправляются; • утрата легочной тканью эластичности, ригидность (малая подвижность) альвеолярных стенок (эмфизема); • сильное утолщение плевры (при рассасывании экссудата) или наружных слоев грудной клетки (ожирение); • начальная или заключительная стадия воспалительного процесса в лег ких при нарушении только эластической функции легочных альвеол без инфильтрации и уплотнения.

• Усиленное дыхание возможно в следующих случаях: • при сужении мелких или мельчайших бронхов, при их воспалении или спазме приступе астмы, бронхиолите (усиление происходит за счет выдо ха); • при лихорадочных заболеваниях; • при компенсаторном усилении дыхания на здоровой стороне в случае патологических процессов на другой.

• Жесткое дыхание обычно указывает на поражение мелких бронхов, встречается при бронхитах и бронхопневмониях. • При этих заболеваниях воспалительный экссудат уменьшает просвет бронхов, что и создает усло вия для возникновения этого типа дыхания.

• Патологические процессы в легких сопровождаются хрипами различного характера; • вследствие хорошей вибрации грудной клетки у ребенка хрипы иногда можно четко определить, прикладывая руки к грудной клетке. • Хрипы слышны главным образом в конце вдоха, поэтому важно получить глубокий вдох у ребенка.

Хрипы. • Сухие хрипы. • Различают свистящие (дискантовые, высокие) и басовые (низкие, более музыкальные). • Первые чаще бывают при сужении бронхов, особенно мелких; • вторые образуются от колебания густой мокро ты, особенно в крупных бронхах, дающих резонанс. • Сухими хрипами называют их потому, что в их образовании жидкость не играет большой роли. • Они отличаются непостоянством и изменчивостью, встречаются при ларингитах, фарингитах, бронхитах, астме.

• Влажные хрипы возникают при прохождении воздуха через жидкость. • В зависимости от калибра бронха, где образуются хрипы, они бывают мелкопузырчатыми, среднепузырчатыми и крупнопузырчатыми. • Их важно подразделить на звонкие и незвонкие. • Звонкие прослушиваются при уплот нении легочной ткани, лежащей рядом с бронхом, что наблюдается при пневмониях. • Они могут возникнуть также в полостях (каверны, бронхоэктазы). • Незвонкие хрипы встречаются при бронхиолите, бронхитах, отеке легких, ателектазах.

• Следует отличать от хрипов крепитацию, которая образуется при разлипании терминальных отделов бронхиол. • Локально определяемая кре питация свидетельствует о пневмоническом очаге. • При крупозной пневмонии различают начальную крепитацию в стадии прилива в первые 1 3 дня болезни и конечную хрипы, появляющиеся в стадии разрешения пневмонии, рассасывания экссудата на 7 10 й день болезни.

• Шум трения плевры возникает при трении висцерального и париеталь ного листков плевры и выслушивается только при патологических состоя ниях: • при воспалении плевры, когда она покрывается фибрином или на ней образуются очаги инфильтрации, что приводит к неровностям, шерохо ватостям плевральной поверхности; • при образовании в результате воспаления нежных спаек плевры; • при поражении плевры опухолью, туберкулезе плевры.

• Усиленная бронхофония отмечается при уплотнении легкого (пневмония, туберкулез, ателектаз), над кавернами и бронхоэктатическими полостями, если не закупорен приводящий бронх. • При уплотнении легочной ткани усиленная бронхофония обусловливается лучшим проведением голоса, а при полостях резонансом.

• Ослабление бронхофонии происходит при: • хорошем развитии мышц верхнего плечевого пояса и избыточной подкожной жировой клетчатке у детей, • при наличии в плевральной полости жидкости (выпотной плеврит, гидроторакс, гемоторакс) и воздуха (пневмоторакс).

ИССЛЕДОВАНИЯ ПРИ БОЛЕЗНЯХ ОРГАНОВ ДЫХАНИЯ • Рентгено и радиологические методы: рентгенография легких, • томография (обычно используется для детального исследования корня легких), • рентгенография придаточных назух носа, • бронхография (введение контрастного вещества в бронхи), • легочная артериография и аортография (оценивается состояние легочного кровообращения), • радиологическое ска нирование легких.

Эндоскопические методы. • Ларингоскопия (исследование голосовой щели): • у детей раннего возраста проводят под наркозом, • у детей более старшего возраста применяют непрямую (с помощью зеркала) ларингоскопию. • Бронхоскопию у детей первых 3 4 лет выполняют жестким бронхоскопом под общим наркозом, • у более старших детей возможно проведение фибробронхоскопии при местной анестезии слизистой оболочки носоглотки.

• Микробиологические методы. • Исследуют мазки из зева и носа, бронхиальный секрет. • При необходимости проводят плевральную пункцию, бактериологическое и бактериоскопическое исследование плевральной жидкости. • Аллергологическаи диагностика. • Выполняют кожные (аппликационные, скарификационные), внутрикожные и провокационные пробы с аллергенами. Определяют общий lg. E и специфические Ig. E и Ig. G к различным аллергенам.

• Исследование функции внешнего дыхании. • Выполняют спирографию, с помощью которой определяют: • жизненную емкость легких (ЖЕЛ), • общую емкость легких, • резервный объем вдоха, • функциональную остаточную емкость, • остаточный объем, • скорость потока воздуха на выдохе или вдохе (ФЖЕЛ, ОФВ), МСВ 25, 50, 75% от ЖЕЛ).

• Газы крови. • Определяют парциальное напряжение 0% (р О 2) и углекислого газа (р. СОг), р. Н в смешанной капиллярной крови. • Мониторинг газов крови неинвазивным путем обеспечивается транскутантным длительным чрезкожным измерением насыщения крови кислородом (Ба. Ог).
Дыхательная система.ppt