Дыхательная система.ppt
- Количество слайдов: 34

Дыхательная система • Анатомо-физиологические особенности. • Органы дыхания к моменту рождения ребенка морфологически несовершенны. • В течение первых лет жизни они ин тенсивно растут и дифференцируются. • К 7 годам фор мирование органов дыхания заканчивается и в даль нейшем происходит только их увеличение. • Благодаря особенностям развития языка (язык при рождении от носительно большой и заполняет всю ротовую полость, что является приспособлением для сосания) дыхание через рот у детей затруднено.

• Дети дышат исключи тельно через нос, ходы которого узкие, слизистая обо лочка нежная и имеет хорошее кровоснабжение. • По этому легкий ринит (воспаление слизистых оболочек носа) может вызвать нарушение дыхания. • Важно по мнить, что дыхание через нос обеспечивает очищение, увлажнение и нагревание вдыхаемого воздуха. • Длитель ное дыхание через рот способствует более частым про студным заболеваниям и поражениям нижних отде лов дыхательной системы.

• У детей младшего возраста относительно узкий просвет гортани, трахеи, бронхов, что создает определенные предпосылки для более тяжелого течения болезней органов дыхания. • По этой же причи не при воспалении дыхательных путей (ларингит, тра хеит, бронхит), как правило, затруднено прохождение воздушной струи (обструктивный синдром), что пред ставляет опасность для жизни. • Функциональные особенности дыхания у детей поверхностный и частый характер дыхания, при этом частота дыхания тем больше, чем моложе ребенок. • Наи большее исло дыхательных движений отмечается ч пос ле рождения 40 60 в минуту, • у детей 1 2 лет частота дыхания составляет 30 35, • в 5 6 лет около 25, • в 10 18 20, у взрослых 15 16.

• • • Отношение частоты дыхания к частоте пульса составляет у новорожденных 1: 2, 5 3; у детей других возрастов 1: 3, 5 4; у взрослых 1: 4. В первые 2 3 недели жизни новорождённого отмечается аритмия дыхания, поэтому у детей раннего возраста подсчет частоты дыхательх движений производится строго за 1 минуту в состоянии покоя. Тип дыхания зависит от возраста и пола. В раннем возрасте отмечается брюшной тип дыхания, до 2 х лет смешанный тип. Половое различие появляется с 6 8 лет. В период полового созревания у маль ков устанавливается брюшной тип, у девочек грудной тип дыхания.

Методика исследования органов дыхания • I. Жалобы: • — кашель (сухой, влажный, грубый, болезненный), время его появления (утром, вечером, днем, ночью, во время засыпания), характер (редкий, частый, приступобразный); • — насморк (серозный, слизисто гнойный, сукровичное отделяемое); • мокрота (количество, характер, цвет, как отделя ется); • боли в груди и спине (характер, локализация, связь с дыханием, кашлем, иррадиация). • II. Анамнез. Обязательно выясняют: склонность к простудным заболеваниям; перенесенные заболевания органов дыхания в прошлом; аллергологический анамнез; контакт с больными туберкулезом.

III. Осмотр • . Во время осмотра выявляют характерные симптомы поражения органов дыхания, при этом обращают внимание на: • лицо — цвет кожи вокруг рта, участие в акте дыхания крыльев носа, наличие отделяемого из носа; • грудную клетку — форма, участие вспомогатель ной мускулатуры в акте дыхания, втяжение межреберий, симметричность движения лопаток при дыхании; • наличие одышки — ее характер, частота дыхания; • пальцы и ногти — деформация ( «часовые стек ла» , «барабанные палочки» ), акроцианоз • голос — осиплость, афония.

IV. Пальпация • Пальпация проводится двумя руками следую щим образом: • определить поверхностную и глубокую болезненность, толщину мягких тканей на симметрич ных участках грудной, клетки; • определить наличие «голосового дрожания» , для этого руки положить на симметричные участки грудной клетки и попросить ребенка произнести слова «тридцать три» (у малы шей во время крика). —

V. Перкуссия. • При перкуссии важно придать ре бенку правильное положение, обеспечивающее симмет ричность грудной клетки. • Правила проведения сравнительной перкуссии: • проводится строго в симметричных участках; • спереди — ключицы, подключичная область и ниже, до сердечной тупости слева и печеночной справа; • сбоку — по передней и средней подмышечной линиям; • сзади — надлопаточная область, межлопаточное пространство, ниже угла лопатки по лопаточной линии. • Положение пальца плессиметра: • при перкуссии спереди и сбоку палец располага ется параллельно ключице и ребрам; • при перкуссии надлопаточной и подлопаточной областей — горизонтально, межлопаточной — парал лельно позвоночнику.

• Положение больного во время обследования: • при перкуссии спереди больной должен опус тить руки, расслабить мышцы верхних конечностей; • при перкуссии сзади — голова больного опущена вперед, руки сведены впереди, держится ими за плечи; • сбоку — больной запрокиды вает руки назад и кладет ладони на затылок. • Положение исследователя во время перкуссии — для удобства при перкуссии грудной клетки сзади исследователь располагается по левую руку, а при перкуссии спере ди— по правую руку от больного.

Перкуторные звуки: 1. Ясный легочный звук — над неизмененной легочной тканью. • 2. Тупой звук (бедренный) – тихий короткий звук. В норме — над печенью, серд цем, селезенкой, трубчатыми костями. • 3. Укороченный или при туплённый— при уменьше нии воздушности легочной ткани (ателектаз, опухоль, вос палительный процесс). • 4. Тимпанический звук — громкий низкий длительный звук. При повышении воз душности легочной ткани, над полостями, в норме — верхний отдел желудка. • 5. Коробочный звук — при повышении воздушности ле гочной ткани (бронхиальная ас тма, обструктивный бронхит).

Правила проведения перкуссии легких. • Правила проведения перкуссии легких: • перкуссия проводится лишь чистыми, хорошо со гретыми руками, на пальцах не должно быть длинных ногтей, колец; • проводить необходимо в полной тишине, разго воры с больным или коллегами недопустимы; • проводить при спокойном, ровном дыхании боль ного (иначе изменяется перкуторный звук); • у самых маленьких, при невозможности успоко ить их, удары наносить быстро в момент вдоха; • маленьких детей можно перкутировать на руках у матери, освободив грудную клетку от одежды.

VI. Аускультация. Общие правила аускультации: • проводить в положении больного сидя, стоя и лежа, освободив грудную клетку от одежды; • по всем линиям и во всех точках на симметричных участках, сравнивая левую и правую стороны; • предварительно согретую звуковую воронку ставить только в межреберья, перпендикулярно к поверх ности тела ; • в одном месте выслушивать 2 3 дыхательных движения

Дыхательные шумы: • 1. Везикулярное — основной дыхательный шум у здоровых • • детей. Вдох прослушивается лучше выдоха. 2. Пуэрильное — громкое везикулярное дыхание у здоровых детей до 2 3 лет (хорошо прослушиваются вдох и выдох). 3. Жесткое — резко усиленное везикулярное дыхание (бронхиты, бронхиальная астма). 4. Ослабленное везикулярное — у здорового ребенка до 6 месяцев, у недоношенных детей, при ожирении, ателектазах, пневмонии. 5. Бронхиальное — характеризуется грубым оттенком, преобладанием выдоха над вдохом. Выслушивается в случае уплотнения легочной ткани и сохраненной проходимости бронхов (пневмония, туберкулезный бронхо аденит). В норме выслушивается над гортанью и трахе ей на шее, над областью крупных бронхов.

Дополнительные дыхательные шумы (хрипы). 1. Сухие: а) гудящие — над бронхами крупного калибра; б) жужжащие — над бронхами среднего калибра; в) свистящие — над бронхами мелкого калибра (музыкальные). 2. Влажные: а) мелкопузырчатые, б) среднепузырчатые, в) крупнопузырчатые. Крепитация — характеризуется множественным потрескиванием в конце вдоха (хруст пучка волос у уха, разминаемых пальцами), возникает только на вы соте вдоха. • Шум трения плевры — при плевритах (шелест бу маги, хруст снега). Чаще выслушивается в нижнебоко вых отделах грудной клетки, на вдохе и выдохе. • • •

VII. Осмотр зева. • Зев — это пространство, ограниченное мягким нё бом сверху, с боков — нёбными дужками, снизу — корнем языка. • Часто встречающееся выражение «ги перемия зева» является неправильным, так как пространство не может быть окрашено. • Правила осмотра зева: • повернуть ребенка лицом к свету; • левую руку положить на теменную область так, чтобы большой палец располагался на лбу; • шпатель необходимо держать как «писчее перо» , • при крепко сжатых зубах провести шпатель в ротовую полость по боковой поверхности десен до мес та окончания зубов и осторожно повернуть ребром; • шпателем плашмя нажать на корень языка и быстро осмотреть дужки, язычок, миндалины, заднюю, стенку глотки.

• При осмотре миндалин обращают внимание на: • величину; • состояние поверхности; • консистенцию; • цвет слизистой оболочки; • наличие рубцов, налетов; • гнойных пробок. Нормальные миндалины по цвету не отличаются от окружающей их слизистой оболочки, не выступают из за дужек, имеют гладкую поверхность, одинаковы по величине.

Сердечно-сосудистая система • Анатомо-физиологические особенности. • У новорожденного сердце относительно велико и составляет 0, 8 % • • от массы тела. К 3 годам жизни масса сердца становится равной 0, 5 %, т. е. начинает соответствовать сердцу взрослого. Детское сердце растет неравномерно: наиболее энергично в первые два года жизни и в период полового созревания. Сердце новорожденного имеет округлую форму, к 6 годам форма сердца приближается к овальной, свойственной серд цу взрослого. У детей раннего возраста сосуды относительно ши рокие. Просвет вен приблизительно равен просвету артерий. Вены растут более интенсивно и к 15 16 го дам становятся в 2 раза шире артерий. Артериальный пульс у детей более частый, чем у взрослых.

• Наибольшая частота сердечных сокращений отме чается у новорожденных (120 140 в мин. ). • С возрас том она постепенно уменьшается: • к году 110 120 в минуту; • к 5 годам 100; • к 10 годам 90; • к 12 13 годам 80 70 в минуту. • Пульс в детском возрасте отличается большой лабильностью. Крик, плач, физическое напряжение, подъем температуры вызывают его заметное учащение. • Для пульса детей характерна ды хательная аритмия, поэтому пульс необходимо счи тать строго за 1 минуту в состоянии покоя.

Артериальное давление (АД) • АД у детей более низкое, чем у взрослых. Оно тем ниже, чем младше ребенок. • Примерный уровень максимального АД у детей 1 го года жизни можно рассчитать по формуле: 70 + N, ; где N число месяцев, • 70 показатель систолического АД у новорожденного. • У детей после года максимальное АД ориентировочно рассчитывается по формуле: 80 + 2 N, где N число лет. • Диастолическое давление состав ляет 2/3 1/2 систолического давления. • Для измере ния АД у детей необходим набор детских манжеток. Использование взрослой манжетки приводит к зани жению показателей. •

Методика исследования сердечнососудистой системы • I. Жалобы, характерные для патологии сердечно сосудистой системы: • быстрая утомляемость, • одышка (характер, связь с физической нагруз кой), • цианоз, • сердцебиение, • боли в области сердца, • кровохарканье.

II. Анамнез. • При сборе анамнеза уделяют внимание следующим моментам: • течение беременности (осо бенно в первом триместре), • профессиональные вредности; • время появления. первых симптомов (врожденная или приобретенная патология); • простудные заболевания, • очаги хронической инфекции; • отставание в физи ческом развитии.

III. Осмотр • При осмотре обращают внимание на: • положение в постели (вынужденное, полусидя, сидя); • цвет кожи и видимых слизистых оболочек (блед ность, цианоз общий, акроцианоз, мраморность, гипере мия); • наличие отеков (локализация); • деформацию пальцев рук и ног ( «барабанные па лочки» , «часовые стекла» ); • деформацию грудной клетки (сердечный горб); • видимые пульсации (сердца и сосудов).

IV. Пальпация. • При пальпации оценивают состо яние: • области сердца, для этого определяют расположение верхушечного и сердечного толчков, положив ладонь на область сердца (основание кисти обращено к грудине, а пальцы — к подмышечной области); • пульса (четырьмя пальцами на лучевой или ви сочной артериях), одсчет пульса производят п в покое строго за 1 минуту.

V. Перкуссия. • • Перкуссию можно проводить в положении боль ного лежа и стоя. Правила проведения перкуссии сердца: определяют границы относительной сердечной тупости; используют непосредственную или опосредован ную перкуссию; перкутируют тихо; перкутируют от ясного легочного (легкие) к при купленному (сердце) звуку по межреберьям; палец располагают строго параллельно определяемой границе сердца; направляют перкуссионные удары всегда строго спереди назад.

• Правая граница определяется в два этапа: • сначала определить границу печеночной тупос ти, для этого палец плессиметр поставить в III межре берье справа параллельно ребрам и перкутировать по среднеключичной линии; • затем определить правую границу сердца, для этого палец плессиметр поставить на одно ребро выше найденной границы печеночной тупости, расположив перпендикулярно ребрам, и перкутировать по направ лению к грудине. • Левая граница: найти верхушечный толчок, помес тить палец перпендикулярно к ребрам и перкутиро вать от среднеподмышечной линии по направлению к среднеключичной линии. • Верхняя граница: палец расположить под ключи цей параллельно ребрам и перкутировать по средне ключичной линии, смещая палец вниз до появления легкого притупления.
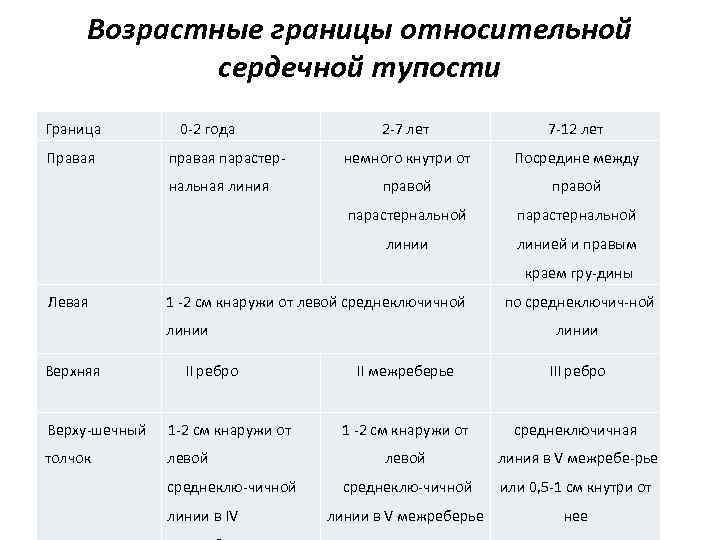
Возрастные границы относительной сердечной тупости Граница нальная линия 7 12 лет немного кнутри от Посредине между правой парастернальной линии правая парастер 2 7 лет парастернальной Правая 0 2 года линией и правым краем гру дины Левая 1 2 см кнаружи от левой среднеключичной линии Верхняя II ребро Верху шечный 1 2 см кнаружи от толчок левой среднеклю чичной линии в IV по среднеключич ной линии II межреберье III ребро 1 2 см кнаружи от среднеключичная левой линия в V межребе рье среднеклю чичной или 0, 5 1 см кнутри от линии в V межреберье нее

VI. Аускультацию сердца • • Аускультацию сердца проводят в положении больного лежа на спине, на левом боку, стоя. Исследо ватель располагается справа от больного. Точки аускультации сердца: 1 точка — митральный клапан — верхушка сер дца (V V I межреберье). 2 точка — аорта — II межреберье справа у края грудины. 3 точка — легочная артерия — II межреберье слева у края грудины. 4 точка — трехстворчатый клапан — нижняя треть грудины, справа у края грудины (IV межреберье). 5 точка (точка Боткина) — митральный клапан — III межреберье слева у края

• Во время аускультации сердца определяют: • гром кость и II тонов; I • наличие систолического шума (либо астолического) с определением его характера (функональный или органический); • измеряют артериаль ное давление на верхних и нижних конечностях.

• Верхушечный толчок — отражает удары верхушки сердца о стенку грудной клетки во время систолы, об наруживается на небольшом участке. • Оценивают высоту (силу) — усиленный, ослабленный, отрицательный; • ширину — разлитой, локализованный; локализацию. • Сердечный толчок — колебания значительного уча стка грудной клетки в области сердца, отражающие механические воздействия на грудную клетку во время систолы не только верхушки, но и стенок желудочков (при заболеваниях).

• При аускультации сердца выслушиваются два тона; • систоле (сокращению желудочков) соответствует I тон + малая пауза, • диастоле (расслаблению желудочков) — II тон + большая пауза. • Над верхушкой сердца — I тон сильнее II тона, он всегда совпадает с верхушеч ным толчком.

Дифференциальная диагностика сердечных шумов Критерии 1. Причина Органический шум Функциональный шум * Врожденные и приобретен ные * Вегетососудистая дистония пороки сердца * Возрастные АФО сердца и сосу дов (шумы *Дистрофия миокарда «роста» и Map) * Изменение состава крови и скорости кровообращения 2. Характер Грубый, звучный Нежный, «дующий» шума 3. Изменение во времени Не исчезает, может усилиться Может исчезнуть при устранении причины 4. Точки вы слушивания Выслушивается чаще на верхушке и в 5 точке Выслушивается во всех точках сердца с punctum max в ка кой либо точке 5. Положение тела Выслушивается лучше в положе нии лежа или положении тела 6. Проводи мость Выслушивается при любом лежа на левом боку Проводится в подмышечную Не проводится за пределы сердца область и под левую лопатку 7. Дополни тельные Выявляют перегрузку каких либо Не выявляют перегрузку отделов сердца иссле дования (ЭКГ, УЗИ, отделов сердца

VII. Функциональные пробы • Функциональные пробы дают дополнительную информацию о функциональных возможностях и резервах сердца. Проводятся для определения оптимальных физических нагрузок. • 1. Клино ортостатическая проба (проба Мартине). Используют для оценки реакции сердечно сосудистой системы больного на изменение положения тела (из горизонтального в вертикальное). • Эта проба помогает решить вопрос: можно ли пациенту встать с кровати на самое короткое время. • У здоровых детей при изменении положения тела частота пульса нарастает на 5 10 ударов в минуту, максимальное АД —нa 5 мм рт. ст.

• 2. Дифференциальные функциональные пробы по Шалкову. • Пригодны для обследования детей, находящихся на разных режимах. • До выполнения пробы, а затем сразу же после нее, через 3, 5 и 10 минут определяют частоту пульса, АД. • При положительной реакции эти показатели увеличиваются на 20 25%, при отрицательной — 30 50% и более по сравнению с исходными данными. • В норме восстановительный период длится до 3 минут, у больных он удлиняется до 10 минут и более.

• 3. Проба Штанге (с задержкой дыхания). Пациент делает три глубоких вдоха и на высоте четвёртого (умеренного по глубине) вдоха задерживает дыхание. • У здоровых детей пробу Штанге можно проводить лежа; сидя; стоя: • в 6 лет — 16 сек. ; • в 7 лет — 26 сек. ; • в 8 лет — 32 сек. ; • в 9 лет — 34 сек. ; • в 10 лет — сек. ; • в 11 лет — 39 сек. ; • в 12 лет — 42 сек. • При поражениях сердца время задержки дыхания обычно уменьшается.
Дыхательная система.ppt