Лекция по дыхательной недостаточности.pptx
- Количество слайдов: 45

Дыхательная недостаточность как мультидисциплинарная проблема - Дыхательная недостаточность – проблема не только пульмонологов и реаниматологов - С проявлениями ДН могут столкнутся кардиологи, неврологи, ревматологи, ортопеды, эндокринологи, хирурги и врачи других специальностей - С дыхательной недостаточностью встречаются 30% госпитализированных пациентов, из остальных пациентов у 30% клиника ОДН развивается через несколько дней после госпитализации*, смертность от ДН более 36%*** - >70% госпитализированных в ОРИТ нуждаются в проведении респираторной поддержки ** *Vincent JL, Acka S, Mendonca A, et al. ; SOFA Working Group. The epidemiology of acute respiratory failure in critically ill patients. Chest. 2002; 121: 1602– 1609. **Harrison’s principles of internal medicine 17 th Edition ***Puneet Katyal, Ognjen Gajic, Mayo Clinic, Rochester, 2006
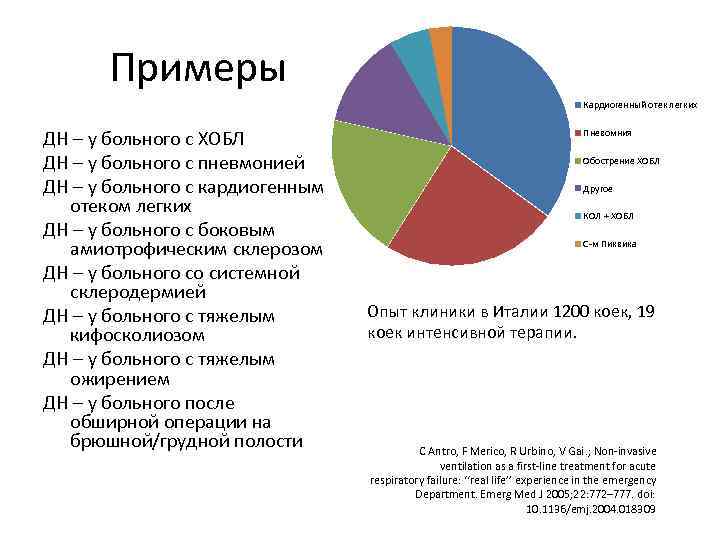
Примеры Кардиогенный отек легких ДН – у больного с ХОБЛ ДН – у больного с пневмонией ДН – у больного с кардиогенным отеком легких ДН – у больного с боковым амиотрофическим склерозом ДН – у больного со системной склеродермией ДН – у больного с тяжелым кифосколиозом ДН – у больного с тяжелым ожирением ДН – у больного после обширной операции на брюшной/грудной полости Пневомния Обострение ХОБЛ Другое КОЛ + ХОБЛ С-м Пиквика Опыт клиники в Италии 1200 коек, 19 коек интенсивной терапии. C Antro, F Merico, R Urbino, V Gai. ; Non-invasive ventilation as a first-line treatment for acute respiratory failure: ‘‘real life’’ experience in the emergency Department. Emerg Med J 2005; 22: 772– 777. doi: 10. 1136/emj. 2004. 018309
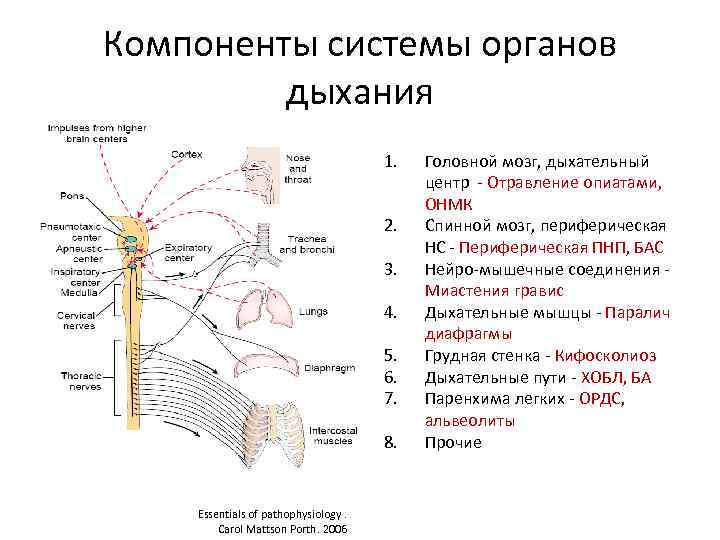
Компоненты системы органов дыхания 1. 2. 3. 4. 5. 6. 7. 8. Essentials of pathophysiology. Carol Mattson Porth. 2006 Головной мозг, дыхательный центр - Отравление опиатами, ОНМК Спинной мозг, периферическая НС - Периферическая ПНП, БАС Нейро-мышечные соединения Миастения гравис Дыхательные мышцы - Паралич диафрагмы Грудная стенка - Кифосколиоз Дыхательные пути - ХОБЛ, БА Паренхима легких - ОРДС, альвеолиты Прочие

Определение • Патологическое состояние организма • Неспособность системы органов дыхания поддержать нормальный газовый состав крови – Pa 02<60 мм рт. ст. (и Pa. C 02>45 мм. Рт. Ст) Чучалин А. Г. , Авдеев С. Н. Респираторная медицина, 2007

Классификация 1. По скорости развития – острая (секунды часы); хроническая (дни, месяцы) 2. По степени тяжести Степень Pa 02 мм рт ст Sa 02% I 60 -79 90 -94 II 40 -59 75 -89 III <40 <75 3. По патогенезу ДН I типа, ДН II типа 4. III и IV тип: после операций, и во время шока

ДН I и II типа • Гипоксемическая • Паренхиматозная • Встречается чаще, легче диагностировать. Причины 1. Низкий Fio 2 2. Гиповентиляция 3. Нарушение диффузии газов 4. V/Q разобщение 5. Шунтирование крови 6. Снижение Pv 02 (шок, ТЭЛА) • Гиперкапническая • Насосная • Встречается реже, труднее диагностировать. Причины 1. Гиповентиляция 2. Увеличение отношения Vd/Vt 3. Усталость дыхательной мускулатуры 4. Повышение продукции C 02

ДН I и II типа ? • Гипоксемическая • Паренхиматозная • Встречается чаще, легче диагностировать. Причины 1. Низкий Fio 2 2. Гиповентиляция 3. Нарушение диффузии газов 4. V/Q разобщение 5. Шунтирование крови 6. Снижение Pv 02 (шок, ТЭЛА) А может ли быть сочетание насосной и паренхиматозной ДН? • Гиперкапническая • Насосная • Встречается реже, труднее диагностировать. Причины 1. Гиповентиляция 2. Увеличение отношения Vd/Vt 3. Усталость дыхательной мускулатуры 4. Повышение продукции C 02
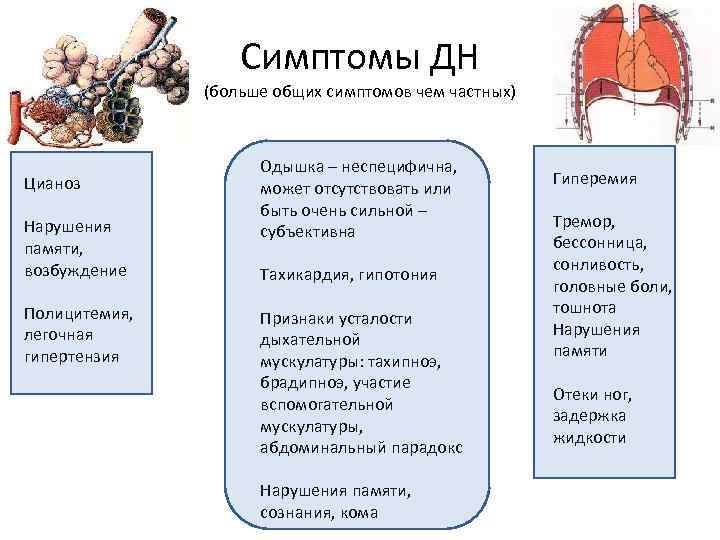
Симптомы ДН (больше общих симптомов чем частных) Цианоз Нарушения памяти, возбуждение Полицитемия, легочная гипертензия Одышка – неспецифична, может отсутствовать или быть очень сильной – субъективна Тахикардия, гипотония Признаки усталости дыхательной мускулатуры: тахипноэ, брадипноэ, участие вспомогательной мускулатуры, абдоминальный парадокс Нарушения памяти, сознания, кома Гиперемия Тремор, бессонница, сонливость, головные боли, тошнота Нарушения памяти Отеки ног, задержка жидкости
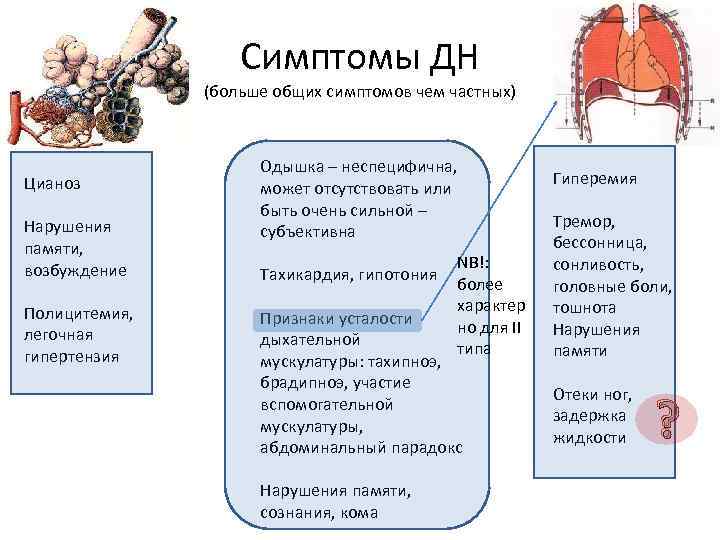
Симптомы ДН (больше общих симптомов чем частных) Цианоз Нарушения памяти, возбуждение Полицитемия, легочная гипертензия Одышка – неспецифична, может отсутствовать или быть очень сильной – субъективна Тахикардия, гипотония NB!: более характер но для II типа Признаки усталости дыхательной мускулатуры: тахипноэ, брадипноэ, участие вспомогательной мускулатуры, абдоминальный парадокс Нарушения памяти, сознания, кома Гиперемия Тремор, бессонница, сонливость, головные боли, тошнота Нарушения памяти Отеки ног, задержка жидкости ?

Заболевания, которые приведут к ДН 1. 2. 3. 4. Пневмония РДСВ Ателектаз Интерстициальные болезни легких 5. Альвеолиты 6. Кардиогенный отек легких 7. БА – обострение 8. ХОБЛ обострение и ремиссия 9. Пневмоторакс 10. Плевральный выпот 11. Саркоидоз 1. ХОБЛ обострение и ремиссия 2. Ожирение-гиповентиляция 3. Поражение мотонейронов, нейромышечных синапсов 4. Деформация костного аппарата 5. Любая слабость и утомление дыхательных мышц 6. Ночная гиповентиляция

Заболевания, которые приведут к ДН 1. 2. 3. 4. Пневмония РДСВ Ателектаз Интерстициальные болезни легких 5. Альвеолиты 6. Кардиогенный отек легких 7. БА – обострение 8. ХОБЛ обострение и ремиссия 9. Пневмоторакс 10. Плевральный выпот 11. Саркоидоз Pa. C 02 – n или Алкалоз 1. ХОБЛ обострение и ремиссия 2. Ожирение-гиповентиляция 3. Поражение мотонейронов, нейромышечных синапсов 4. Деформация костного аппарата 5. Любая слабость и утомление дыхательных мышц 6. Ночная гиповентиляция Pa. C 02 Ацидоз

ДН I и II типа • Гипоксемическая • Паренхиматозная • Встречается чаще, легче диагностировать. Критерии : Pa 02<60, Pa. C 02 n или < 35 A-a градиент повышен Причины: 1. Низкий Fio 2 2. Нарушение диффузии газов 3. V/Q разобщение 4. Шунтирование крови 5. Снижение Pv 02 (шок, ТЭЛА) • Гиперкапническая • Насосная • Встречается реже, труднее диагностировать. Критерии: Pa 02<60, Pa. C 02>45, A-a градиент нормальный или повышен Причины: 1. Гиповентиляция 2. Увеличение отношения Vd/Vt 3. Усталость дыхательной мускулатуры 4. Повышение продукции C 02
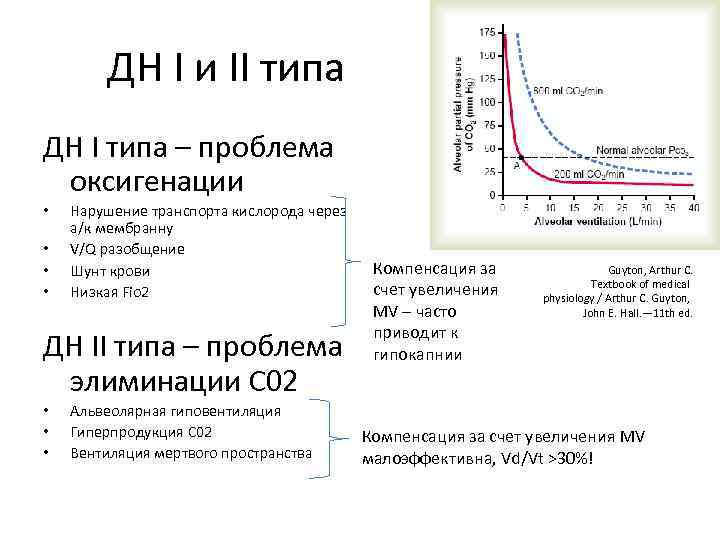
ДН I и II типа ДН I типа – проблема оксигенации • • Нарушение транспорта кислорода через а/к мембранну V/Q разобщение Шунт крови Низкая Fio 2 ДН II типа – проблема элиминации C 02 • • • Альвеолярная гиповентиляция Гиперпродукция C 02 Вентиляция мертвого пространства Компенсация за счет увеличения MV – часто приводит к гипокапнии Guyton, Arthur C. Textbook of medical physiology / Arthur C. Guyton, John E. Hall. — 11 th ed. Компенсация за счет увеличения MV малоэффективна, Vd/Vt >30%!

Методы помощи пациентам • Кислородотерапия • Неинвазивная вентиляция легких • Искусственная вентиляция легких
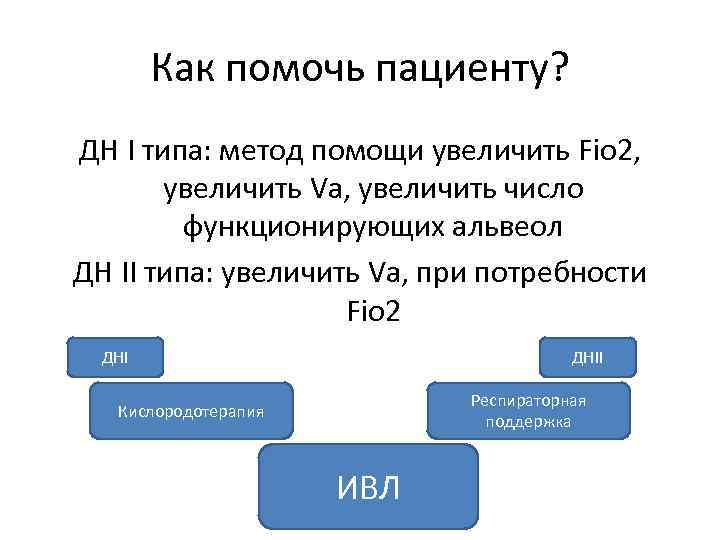
Как помочь пациенту? ДН I типа: метод помощи увеличить Fio 2, увеличить Va, увеличить число функционирующих альвеол ДН II типа: увеличить Va, при потребности Fio 2 ДНII Респираторная поддержка Кислородотерапия ИВЛ

История развития ИВЛ и НИВЛ • 1950 – Железные легкие – вентиляция с отрицательным давлением • 1960 – Положительная вентиляция с контролем по давлению, затем по объему • 1970 -1980 – режим A/C, режим SIMV, затем режим с поддержкой давлением как самостоятельный режим • 1990 – открытие баротравмы и волюмотравмы, peep • 1990 -2000 – интелектуальные режимы 1930 -40 – Первые данные о лечении CPAP КОЛ 1960 – Развитие домашней вентиляции с контролем по объему 1980 – Второе рождение – изобретение удобных масок и Bi. PAP 1990 -2000 – совершенствование приборов и масок

Подходы к вентиляции легких Вентиляция с положительным давлением Вентиляция с отрицательным давлением
Mechanical ventilation non-invasive

masks Nose-mask

Чем поможет респираторная поддержка? ИВЛ НИВЛ Разгрузка дыхательной мускулатуры От полной до частичной Поддержание минутной вентиляции Практически всегда Поддержание оксигенации Практически всегда Не всегда Поддержание проходимости дыхательных путей Всегда, посредством интубации трахеи Всегда, посредством создания положительного давления Снижение риска аспирации Да Нет Работа с пациентом без сознания Да Практически не возможна
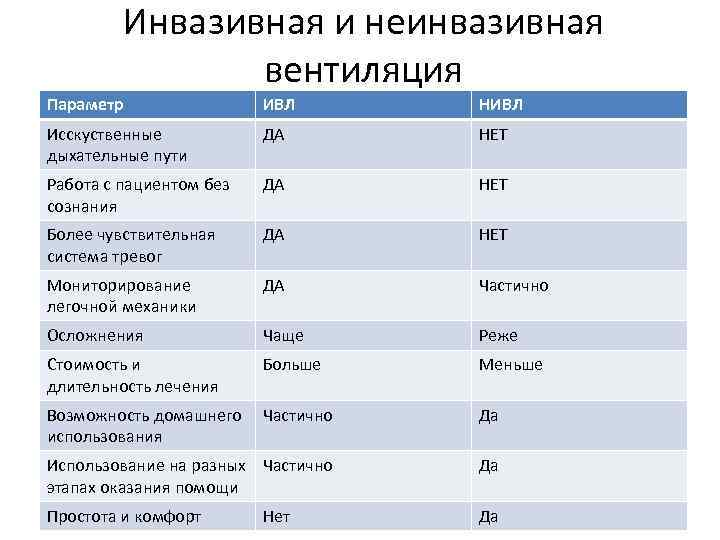
Инвазивная и неинвазивная вентиляция Параметр ИВЛ НИВЛ Исскуственные дыхательные пути ДА НЕТ Работа с пациентом без сознания ДА НЕТ Более чувствительная система тревог ДА НЕТ Мониторирование легочной механики ДА Частично Осложнения Чаще Реже Стоимость и длительность лечения Больше Меньше Возможность домашнего использования Частично Да Использование на разных Частично этапах оказания помощи Да Простота и комфорт Да Нет

У каких больных предпочтительнее ИВЛ НИВЛ ДН I типа ДН II типа Отсутствие сознания Сохранения сознания (искл ХОБЛ!) Пневмония, РДСВ ХОБЛ, БА, КОЛ, с-м Пиквика Не показано в «неизлечимых» состояниях Средство паллиативной помощи «Мост к трансплантации» Низкий риск осложнений ИВЛ Высокая оценка APACHE II Низкая оценка APACHE II
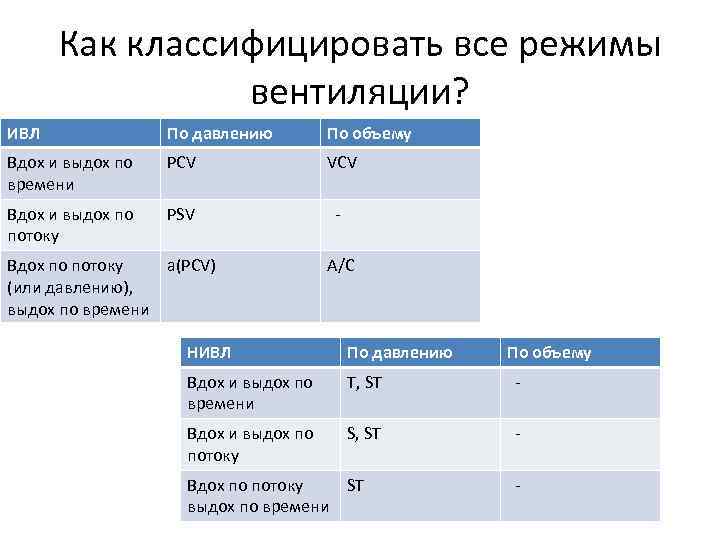
Как классифицировать все режимы вентиляции? ИВЛ По давлению По объему Вдох и выдох по времени PCV VCV Вдох и выдох по потоку PSV - Вдох по потоку a(PCV) (или давлению), выдох по времени A/C НИВЛ По давлению Вдох и выдох по времени T, ST - Вдох и выдох по потоку S, ST - Вдох по потоку ST выдох по времени По объему -

Критерии для НИВЛ 1. 2. 3. 4. 5. Выраженная одышка в покое, ЧД>25 Усталость дыхательных мышц Pa 02<45 (Fio 2=0. 21), или Pa 02/Fi 02<200 Ph<7. 35 или прогрессивное снижение Pa. C 02>60 мм рт ст или прогрессивное нарастание Наличие 3 -х критериев – показание к НИВЛ
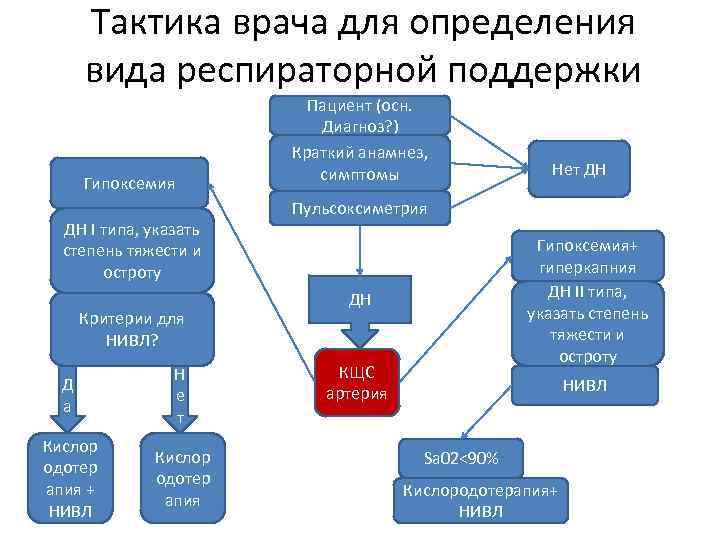
Тактика врача для определения вида респираторной поддержки Гипоксемия ДН I типа, указать степень тяжести и остроту Критерии для НИВЛ? Д а Н е т Кислор одотер апия + НИВЛ Кислор одотер апия Пациент (осн. Диагноз? ) Краткий анамнез, симптомы Нет ДН Пульсоксиметрия Гипоксемия+ гиперкапния ДН II типа, указать степень тяжести и остроту ДН КЩС артерия НИВЛ Sa 02<90% Кислородотерапия+ НИВЛ

Аппарат Ventilogic, Weinmann Основные режимы вентиляции S – спонтанный – вдох и выдох синхронизированы с дыханием пациента, минимальная частота поддержки – невыраженная слабость дыхательной мускулатуры T – Timed – вдох и выдох включаются по заданной частоте дыхания и Ti/T – выраженная слабость дыхательной мускулатуры ST – Универсальный стартовый режим, синхронизированные вдох и выдох, регулируемая частота поддержки TA – аппарат копирует дыхательный патерн пациента - интеллектуальный режим – тяжелая дисфункция дыхательной мускулатуры, тяжелая гиповентиляция, ДДВЛ SX, SXX – спонтанный режим вентиляции, но с возможностью аппаратной коррекции время вдоха и выдоха V comp – Для гарантированного дыхательного объема CPAP – для ДН I типа, OSA, КОЛ (СРАР-постоянное положительное давление в дыхательных путях)

S или Т? S режим T режим Удобство Комфорт респиратор слушается пациента Дискомфорт, пациент должен подстроиться под аппарат Работа Необходима тонкая работа с триггерами Необходима тонкая работа с пациентом Результат Большая работа дыхательной мускулатуры (до 50%) Разгрузка дыхательной мускулатуры (до 90%) Альтернатива Можно перейти в режим SX, SXX, или ST Можно перейти в режим TA, или ST
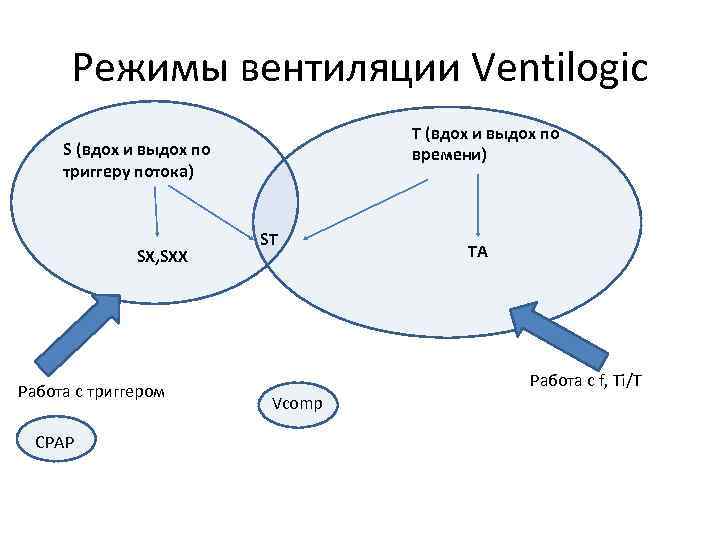
Режимы вентиляции Ventilogic T (вдох и выдох по времени) S (вдох и выдох по триггеру потока) SX, SXX Работа с триггером CPAP ST TA Работа с f, Ti/T Vcomp
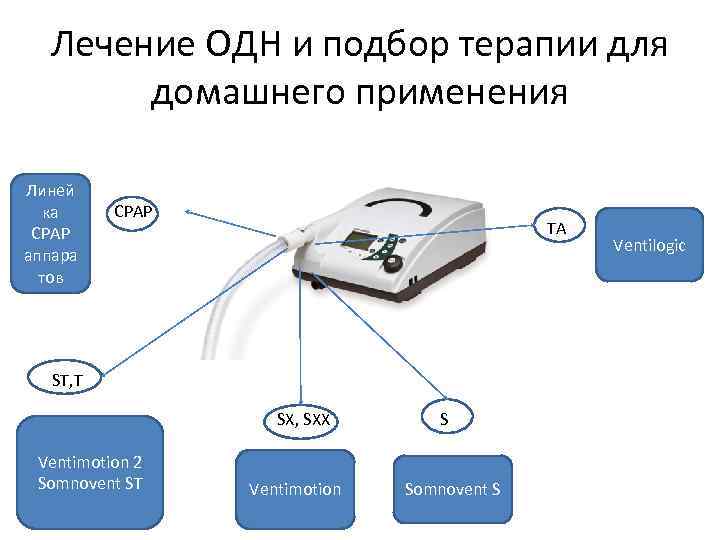
Лечение ОДН и подбор терапии для домашнего применения Линей ка CPAP аппара тов CPAP TA ST, T SX, SXX Ventimotion 2 Somnovent ST Ventimotion S Somnovent S Ventilogic

Отбор пациентов для НИВЛ • НИВЛ необходимо предложить всем пациентам с сохраняющимся респираторным ацидозом, через максимум 1 час проводимой терапии (А) • Пациенты с Ph<7, 26 будут иметь улучшение, но риск неблагоприятного исхода у таких больных выше, поэтому лечение должно проходить в рамках БИТ или реанимации (А)

Начало терапии • В течение первых суток - использование лицевой маски (С) • В наличие должны быть маски разных размеров и форм (С) • Низкий уровень IPAP лучше переносится но должен повысится до приемлемо максимальных уровней (С) • Изначальный уровень IPAP 10 см с повышение по 25 см, через каждые 10 минут до достижении 20 см, терапевтического эффекта, или максимальной переносимости, уровень EPAP 4 -5 см (С)

Начало терапии • При необходимости дополнительный кислород подавать в контур для поддержания сатурации на уровне 88 -92% (С) • Бронходилятаторы должны использоваться вне НИВЛ, хотя возможно подача небулизированного раствора в порт маски (В)

Мониторинг • Пульсоксиметрия, ЭКГ, ЧДД, ЧСС, АД, уровень сознания (В) • Газы артериальной крови – 1, 4, 12 час от начала НИВЛ (А) • В течение первых 4 часов должно быть принято решение о продолжении НИВЛ или переходе к инвазивной вентиляции (А) • Ключевые факторы успеха – комплайенс пациента, синхронизация с вентилятором, комфорт маски (С)

Длительность терапии • В течение первых суток, длительность вентиляции должна стремиться к 24 часам (А) • Вентиляция должна продолжаться до разрешения главного фактора ДН, как правило в течение 2 -3 дней (С) • При успехе лечения (нормализация Ph, ЧДД, уменьшение симптомов) необходимо приступить к программе отлучения (С)

Отлучение • Снижение вентиляции должно затрагивать прежде всего дневные часы (С) • После отлучения, рекомендуется провести еще одну ночь на фоне НИВЛ (С)

Textbook of respiratory medicine Обострение ХОБЛ: У больных с ДН 2 типа и респираторным ацидозом, несмотря на проводимую терапию через час – снижение смертности, необходимости в интубации, более быстрое изменение показателей КЩС, уменьшение одышки. Ph<7, 25 связан с большей смертностью и неуспехом НИВЛ. КОЛ CPAP у больных с сохраняющейся клиникой не смотря на проводимую терапию Bi. PAP у тех кто не ответил на CPAP, риск инфаркта миокарда

Textbook of respiratory medicine Другие заболевания Декомпенсированный слип апноэ • CPAP или Bi. PAP – Bi. PAP предпочтительнее при ацидозе ДН при нейромышечных заболеваниях • Bi. PAP – метод выбора ( 2 -х уровневое положительное давление в дыхательных путях) Имуннодефицит и пневмония • CPAP – снижение смертности и вероятности интубации Внебольничная пневмония • Bi. PAP – снижение потребности в интубации, нет эффекта на смертность, CPAP – роль в улучшении оксигенации Другие состояния • Нет доказательств по астме • Нет сильных доказательств по муковисцидозу или бронхоэктазам • Bi. PAP или CPAP – роль после операций или травмы
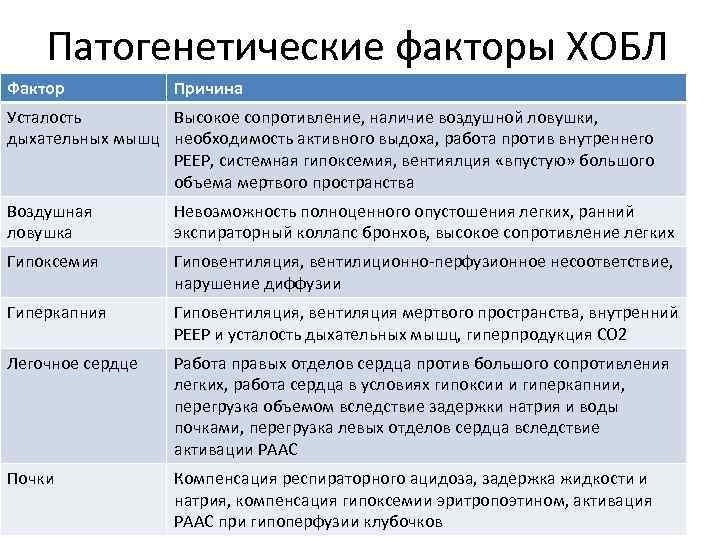
Патогенетические факторы ХОБЛ Фактор Причина Усталость Высокое сопротивление, наличие воздушной ловушки, дыхательных мышц необходимость активного выдоха, работа против внутреннего PEEP, системная гипоксемия, вентиялция «впустую» большого объема мертвого пространства Воздушная ловушка Невозможность полноценного опустошения легких, ранний экспираторный коллапс бронхов, высокое сопротивление легких Гипоксемия Гиповентиляция, вентилиционно-перфузионное несоответствие, нарушение диффузии Гиперкапния Гиповентиляция, вентиляция мертвого пространства, внутренний PEEP и усталость дыхательных мышц, гиперпродукция СО 2 Легочное сердце Работа правых отделов сердца против большого сопротивления легких, работа сердца в условиях гипоксии и гиперкапнии, перегрузка объемом вследствие задержки натрия и воды почками, перегрузка левых отделов сердца вследствие активации РААС Почки Компенсация респираторного ацидоза, задержка жидкости и натрия, компенсация гипоксемии эритропоэтином, активация РААС при гипоперфузии клубочков
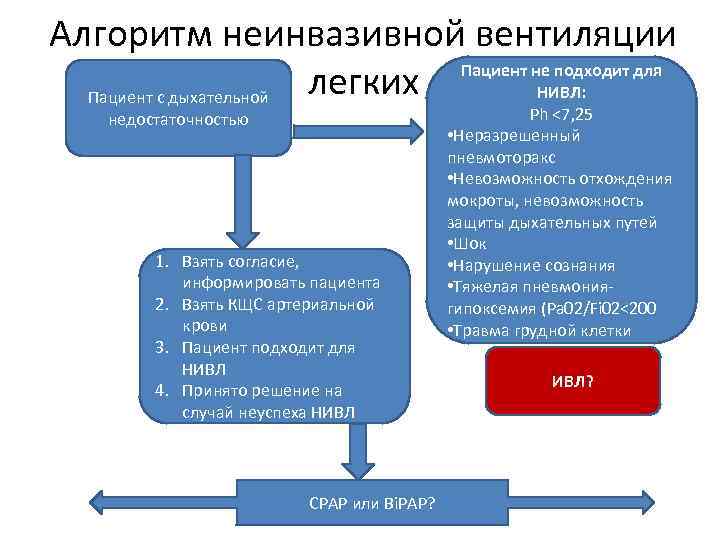
Алгоритм неинвазивной вентиляции Пациент не подходит для легких НИВЛ: Пациент с дыхательной недостаточностью 1. Взять согласие, информировать пациента 2. Взять КЩС артериальной крови 3. Пациент подходит для НИВЛ 4. Принято решение на случай неуспеха НИВЛ CPAP или Bi. PAP? Ph <7, 25 • Неразрешенный пневмоторакс • Невозможность отхождения мокроты, невозможность защиты дыхательных путей • Шок • Нарушение сознания • Тяжелая пневмониягипоксемия (Pa 02/Fi 02<200 • Травма грудной клетки ИВЛ?
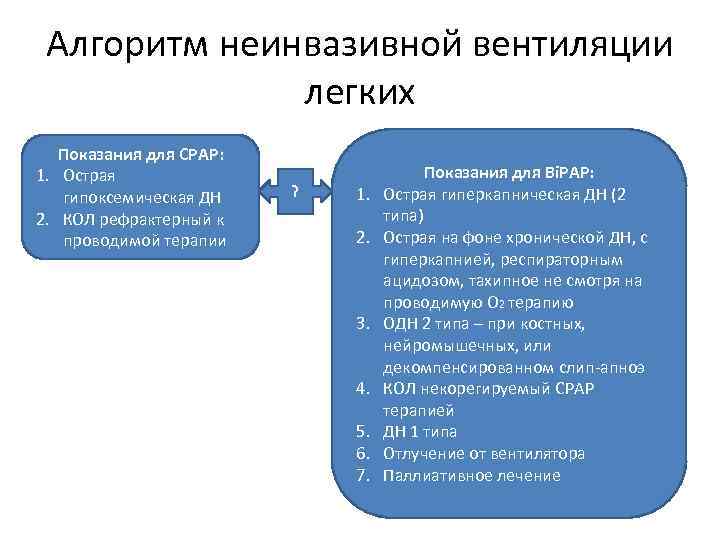
Алгоритм неинвазивной вентиляции легких Показания для CPAP: 1. Острая гипоксемическая ДН 2. КОЛ рефрактерный к проводимой терапии ? 1. 2. 3. 4. 5. 6. 7. Показания для Bi. PAP: Острая гиперкапническая ДН (2 типа) Острая на фоне хронической ДН, с гиперкапнией, респираторным ацидозом, тахипное не смотря на проводимую О 2 терапию ОДН 2 типа – при костных, нейромышечных, или декомпенсированном слип-апноэ КОЛ некорегируемый CPAP терапией ДН 1 типа Отлучение от вентилятора Паллиативное лечение
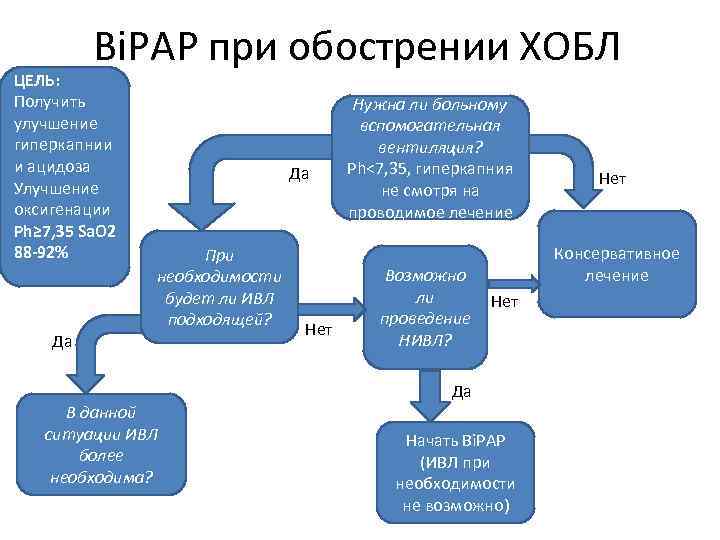
Bi. PAP при обострении ХОБЛ ЦЕЛЬ: Получить улучшение гиперкапнии и ацидоза Улучшение оксигенации Ph≥ 7, 35 Sa. O 2 88 -92% Да Да При необходимости будет ли ИВЛ подходящей? В данной ситуации ИВЛ более необходима? Нет Нужна ли больному вспомогательная вентиляция? Ph<7, 35, гиперкапния не смотря на проводимое лечение Возможно ли проведение НИВЛ? Нет Консервативное лечение Нет Да Начать Bi. PAP (ИВЛ при необходимости не возможно)
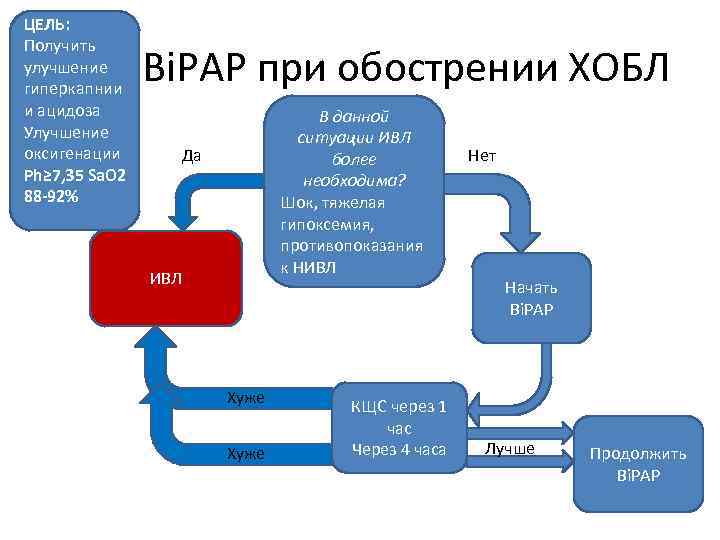
ЦЕЛЬ: Получить улучшение гиперкапнии и ацидоза Улучшение оксигенации Ph≥ 7, 35 Sa. O 2 88 -92% Bi. PAP при обострении ХОБЛ В данной ситуации ИВЛ более необходима? Шок, тяжелая гипоксемия, противопоказания к НИВЛ Да ИВЛ Хуже КЩС через 1 час Через 4 часа Нет Начать Bi. PAP Лучше Продолжить Bi. PAP
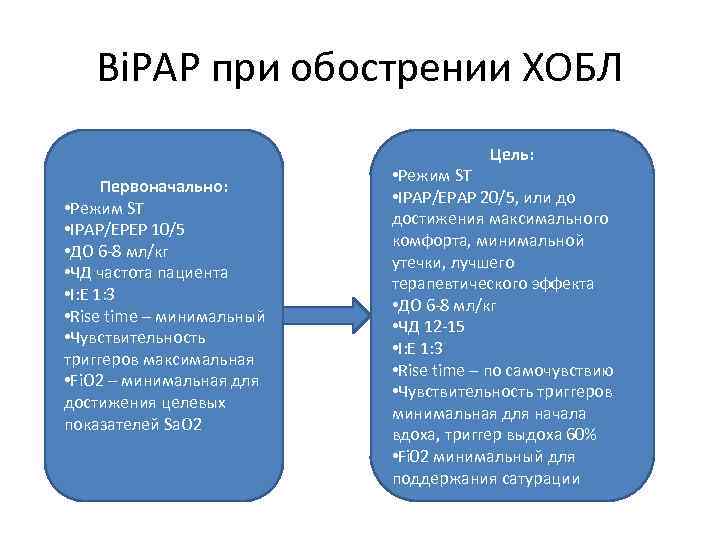
Bi. PAP при обострении ХОБЛ Цель: Первоначально: • Режим ST • IPAP/EPEP 10/5 • ДО 6 -8 мл/кг • ЧД частота пациента • I: E 1: 3 • Rise time – минимальный • Чувствительность триггеров максимальная • Fi. O 2 – минимальная для достижения целевых показателей Sa. O 2 • Режим ST • IPAP/EPAP 20/5, или до достижения максимального комфорта, минимальной утечки, лучшего терапевтического эффекта • ДО 6 -8 мл/кг • ЧД 12 -15 • I: E 1: 3 • Rise time – по самочувствию • Чувствительность триггеров минимальная для начала вдоха, триггер выдоха 60% • Fi 02 минимальный для поддержания сатурации
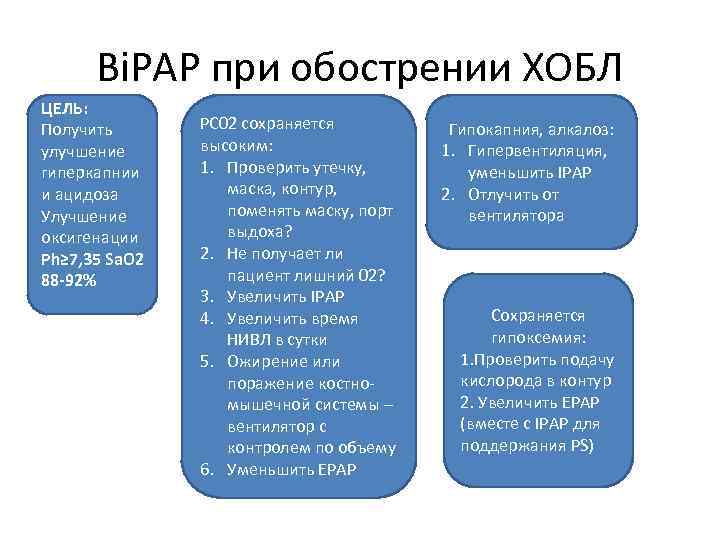
Bi. PAP при обострении ХОБЛ ЦЕЛЬ: Получить улучшение гиперкапнии и ацидоза Улучшение оксигенации Ph≥ 7, 35 Sa. O 2 88 -92% PC 02 сохраняется высоким: 1. Проверить утечку, маска, контур, поменять маску, порт выдоха? 2. Не получает ли пациент лишний 02? 3. Увеличить IPAP 4. Увеличить время НИВЛ в сутки 5. Ожирение или поражение костномышечной системы – вентилятор с контролем по объему 6. Уменьшить EPAP Гипокапния, алкалоз: 1. Гипервентиляция, уменьшить IPAP 2. Отлучить от вентилятора Сохраняется гипоксемия: 1. Проверить подачу кислорода в контур 2. Увеличить EPAP (вместе с IPAP для поддержания PS)
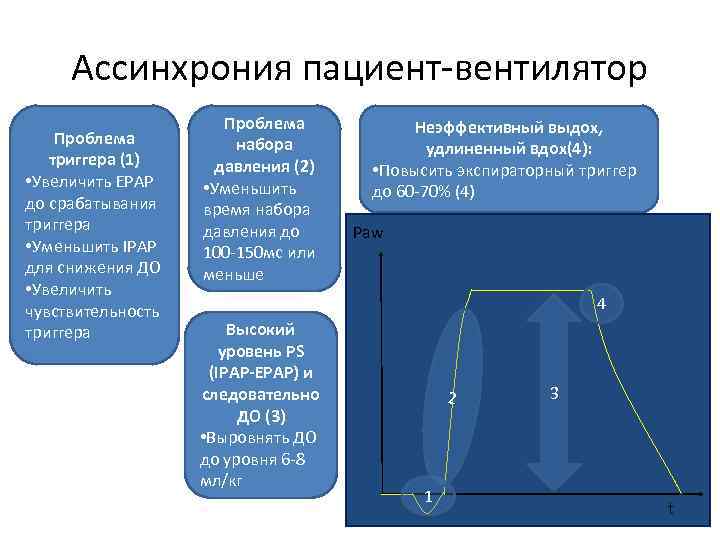
Ассинхрония пациент-вентилятор Проблема триггера (1) • Увеличить EPAP до срабатывания триггера • Уменьшить IPAP для снижения ДО • Увеличить чувствительность триггера Проблема набора давления (2) • Уменьшить время набора давления до 100 -150 мс или меньше Неэффективный выдох, удлиненный вдох(4): • Повысить экспираторный триггер до 60 -70% (4) Paw 4 Высокий уровень PS (IPAP-EPAP) и следовательно ДО (3) • Выровнять ДО до уровня 6 -8 мл/кг 2 1 3 t
Лекция по дыхательной недостаточности.pptx