Хронич. дых. недост..pptx
- Количество слайдов: 59

ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ. Доцент, к. м. н. Бут-Гусаим В. И.

Легочная (дыхательная) недостаточность - это такое состояние, при котором организм не в состоянии обеспечить поддержание нормального газового состава крови, при котором парциальное напряжение кислорода в артериальной крови (Ра. О 2) меньше 60 мм рт. ст. и/или парциальное напряжение углекислого газа (Ра. СО 2) больше 45 мм рт. ст. , либо когда поддержание нормального газового состава крови достигается за счет включения компенсаторных механизмов, что приводит к снижению функциональных возможностей организма.

Эпидемиология. В промышленно развитых странах число больных хронической дыхательной недостаточности (ХДН), требующих проведения кислородотерапии или респираторной поддержки в домашних условиях составляет около 8– 10 человек на 10 тыс. населения.

Эпидемиология. В основном это больные с: Ø ХОБЛ Ø легочными фиброзами, Ø заболеваниями грудной клетки, Ø дыхательных мышц и др.

Этиология Нормальное функционирование респираторной системы зависит от работы многих ее компонентов: Ø дыхательный центр, Ø нервно-мышечная система, Ø грудная клетка, Ø дыхательные пути, Ø альвеолы.

Наиболее частые причины ХДН: Поражение звена + аппарата дыхания Пример хронической дыхательной недостаточности Центральная нервная Первичная альвеолярная гиповентиляция, система и дыхательный центральное апноэ, гипотиреоз. центр Нейромышечная система Болезнь Дюшенна, наследственные и метаболические миопатии, последствия травмы спинного мозга (СI-СIV), паралич диафрагмы, последствия полиомиелита. Грудная клетка Кифосколиоз, ожирение, состояние после торакопластики, фиброторакс. Дыхательные пути Верхние: обструктивное ночное апноэ, трахеомаляция. Нижние: ХОБЛ, муковисцидоз, облитерирующий бронхиолит, бронхоэктатическая болезнь. Альвеолы Альвеолиты, легочные фиброзы, саркоидоз, асбестоз

Дыхательная недостаточность. Понятие дыхательной недостаточности шире, чем легочная, т. к. в него помимо недостаточности собственно аппарата внешнего дыхания входит еще и недостаточность транспорта кислорода из легких в кровь, а также недостаточность тканевого дыхания.

Компенсаторные механизмы при ДН направлены на: 1. выведение избытка СО 2, 2. восстановление нормального р. О 2, 3. поддержание нормального р. Н 4. недопущение развития дыхательного ацидоза.

Компенсаторные механизмы при ДН достигаются за счет: 1. работы буферных систем (бикарбонатный, фосфатный, белковый, гемоглобиновый) - быстрый, но кратковременный, "пожарный" метод, быстро истощается увеличения выведения СО 2 за счет прироста МОД - увеличение ЧД и глубины дыхания 2. работы почек - более инертный, но зато долговременный способ повышение реабсорбции НСО 3 усиление выведения Н+ усиление выведения C l увеличение МОК за счет ЧСС и УО повышение кислородной емкости крови за счет эритроцитов и гемоглобина

ПРИЧИНЫ РАЗВИТИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ: 1. Бронхолегочная обструктивная - уменьшение просвета бронхов: бронхоспазм, отек слизистой оболочки, гиперсекреция слизи, обтурация просвета: комки слизи, инородные тела, опухоль, сгустки крови; сдавление извне: лимфомы, туберкулез, опухоль, кисты и др. рестриктивная - уменьшение поверхности легких, участвующих в дыхании: крупозная пневмония, отек легких, эмфизема, пневмофиброз, резекция, массивный плевральный выпот смешанная - неполный ателектаз.

ПРИЧИНЫ РАЗВИТИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ: 2. торако-диафрагмальная патология: ребер и позвоночника: переломы, деформация грудной клетки, ограничение подвижности при остеохондрозе, болезни Бехтерева диафрагмы: асцит, метеоризм, кисты в печени плевры: сухой плеврит (боли), спайки нервно-мышечная: миастения, ботулизм, параличи и др. центрогенная: угнетение дыхательного центра - медикаменты (барбитураты, наркотики), отравления, кома, травма, ОНМК и др.

ОСНОВНЫЕ ПРОЯВЛЕНИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ: Одышка: при обструктивных нарушениях - чаще непостоянная, преимущественно экспираторная при рестриктивных нарушениях - чаще постоянная, смешанная или инспираторная Изменения сознания: эйфория угнетение сознания Кома Изменение кожных покровов: цианоз при гиперкапнии: повышенная влажность кожных покровов, багровая окраска лица

ОСНОВНЫЕ ПРОЯВЛЕНИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ: Характер дыхания: частота, ритмичность, глубина, участие вспомогательных мышц, втяжение межреберных промежутков, характерная поза, при которой включаются и грудные мышцы, Тахикардия.

Классификация. По скорости развития различают : острую ДН хроническую ДН

Острая дыхательная недостаточность (ОДН) развивается в течение нескольких дней, часов или даже минут и требует проведения интенсивной терапии, так как может представлять непосредственную угрозу для жизни больного. При быстром развитии дыхательной недостаточности не успевают включиться компенсаторные механизмы со стороны систем дыхания, кровообращения, кислотно-основного состояния (КОС) крови.

ОДН Характерный признак ОДН: Øнарушение КОС крови: 1. респираторный ацидоз при вентиляционной дыхательной недостаточности (p. H < 7, 35) 2. респираторный алкалоз при паренхиматозной дыхательной недостаточности (p. H >7, 45).

Хроническая дыхательная недостаточность (ХДН) развивается в течение месяцев и лет. Начало хронической дыхательной недостаточности может быть незаметным, постепенным, исподволь, или она может развиться при неполном восстановлении после ОДН.

ХДН Длительное существование хронической дыхательной недостаточности позволяет включить компенсаторные механизмы: полицитемию, повышение сердечного выброса, задержку почками бикарбонатов (приводящую к коррекции респираторного ацидоза).

Патогенетическая классификация дыхательной недостаточности. Различают две большие категории дыхательной недостаточности: гипоксемическую – паренхиматозную, легочную, или ДН I типа, гиперкапническую – вентиляционную, “насосную”, или ДН II типа.

Гипоксемическая дыхательная недостаточность. характеризуется гипоксемией и нормо - или гипокапнией и возникает на фоне паренхиматозных заболеваний легких: альвеолиты, легочные фиброзы, саркоидоз.

Вентиляционная дыхательная недостаточность (ВДН). Кардинальным признаком вентиляционной дыхательной недостаточности является гиперкапния, гипоксемия также присутствует, но она обычно хорошо поддается терапии кислородом. Вентиляционная дыхательная недостаточность может развиваться вследствие поражения дыхательного центра.

Причины ВДН 1. 2. 3. 4. 5. ХОБЛ дисфункция дыхательной мускулатуры ожирение, кифосколиоз, заболевания, сопровождающиеся снижением активности дыхательного центра и др.

Классификация ХДН По типу нарушения механики дыхания: обструктивная дыхательная недостаточность; рестриктивная дыхательная недостаточность.

Рестриктивный тип ХДН. 1. Снижение общей жизненной емкости легких (VC) менее 80% от должных значений, 2. пропорциональное уменьшение всех легочных объемов 3. нормальное соотношение отношения Тиффно FEV 1/VC (> 80%).

Обструктивный тип ХДН. 1. Снижение отношения FEV 1/VC, 2. снижение потоковых показателей, 3. повышение бронхиального сопротивления, 4. увеличение легочных объемов,

Смешанный тип ХДН. Возможно наличие комбинации рестриктивных и обструктивных нарушений.
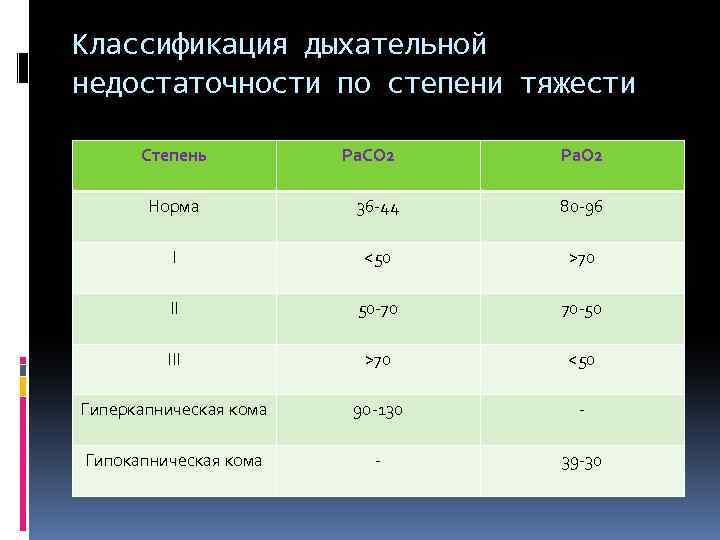
Классификация дыхательной недостаточности по степени тяжести Степень Ра. СО 2 Ра. О 2 Норма 36 -44 80 -96 I <50 >70 II 50 -70 70 -50 III >70 <50 Гиперкапническая кома 90 -130 - Гипокапническая кома - 39 -30

СТЕПЕНЬ ТЯЖЕСТИ ДН: 1 ст. (скрытая): появляется только при физической нагрузке, в покое нет одышка - в покое нет, уменьшение порога для возникновения по сравнению с предшествующим периодом дыхание - по частоте и глубине в покое обычное цианоз - в покое нет тахикардия - в покое нет Дополнительные методики: МОД, ЖЕЛ - в покое в пределах нормы, но при нагрузке меняются МВЛ - снижена газовый состав и КОС в покое в пределах нормы: p. H=7. 36 -7. 44, Ра. СО 2=35 -45 mm. Hg, BE=± 2. 3

СТЕПЕНЬ ТЯЖЕСТИ ДН: 2 ст. (компенсированная) - в покое уже включены компенсаторные механизмы, они обеспечивают компенсацию р. СО 2 и р. Н, однако при физической нагрузке наступает декомпенсация одышка при хорошо переносимых ранее физических нагрузках, вплоть до небольших отчетливый цианоз (в покое) ЧД=24 -28 в 1 мин. , поверхностное дыхание наклонность к тахикардии Дополнительные методики: МОД и ЖЕЛ отклонены от нормы МВЛ значительно снижена за счет перенапряжения дыхательной системы газы крови и КОС в норме, либо имеет место дыхательный алкалоз:

Степень тяжести степень тяжести - по уровню Ра. СО 2 (норма - 35 -45 mm. Hg): a) легкий: 28 -35 mm. Hg b) средней тяжести: 20 -28 mm. Hg c) тяжелый: менее 20 mm. Hg Компенсация - по р. Н и ВЕ: a) компенсированный: р. Н - норма, ВЕ - резко снижен b) субкомпенсированный: р. Н-незначительно повышено, ВЕ – незначительно снижен c) декомпенсированный: р. Н - повышено, ВЕ – норма

СТЕПЕНЬ ТЯЖЕСТИ ДН: 3 ст. (декомпенсированная) - компенсаторные механизмы не срабатывают даже в покое: постоянная одышка резко выраженный диффузный цианоз ЧД более 28 -30 в 1 мин значительная тахикардия Дополнительные методики: ЖЕЛ - резко снижена МВЛ - невыполнима газы крови - гипоксемия и гиперкапния КОС - дыхательный ацидоз

Степень тяжести - по Ра. СО 2: a) легкий: 46 -50 mm. Hg b) средней тяжести: 50 -60 mm. Hg c) тяжелый: более 60 mm. Hg Степень компенсации - по р. Н и ВЕ: a) компенсированный: р. Н - норма, ВЕ - резко повышен b) субкомпенсированный: р. Н – незначительно снижено, ВЕ - умеренно повышен c) декомпенсированный: р. Н-снижено, ВЕ – норма.

симптомы хронической дыхательной недостаточности: диспноэ, гипоксемия, гиперкапния, дисфункция дыхательной мускулатуры.

ДИСПНОЭ некомфортное или неприятное ощущение собственного дыхания. Диспноэ при хронической дыхательной недостаточности чаще всего определяется больным как “ощущение дыхательного усилия” и очень тесно связано с активностью инспираторных мышц и дыхательного центра.

диспное Гипоксемия и гиперкапния также вносят важный вклад в развитие диспноэ, однако корреляционные связи между значениями Ра. O 2, Ра. СO 2 и выраженностью диспноэ довольно слабые. В подтверждение этому можно привести хорошо известный пример с больными ХОБЛ: “синие отечники” имеют выраженные нарушения газообмена, но одышка у них выражена меньше по сравнению с “розовыми пыхтельщиками”, у которых газообмен относительно сохранен. Поэтому диагностика, оценка тяжести и классификация хронической дыхательной недостаточности не могут быть основаны на градациях диспноэ!

Гипоксемия Клинические проявления гипоксемии (Ра. О 2 менее 60 мм рт. ст. ) трудно отграничить от других проявлений хронической дыхательной недостаточности (например, гиперкапнии). Наиболее чувствительным органом-мишенью для гипоксемии является головной мозг, поражение которого наступает раньше других органов. При снижении Ра. О 2 до 55 мм рт. ст. у нормального индивидуума нарушается память на текущие события, а при уменьшении Ра. О 2 до 30 мм рт. ст. происходит потеря сознания. Важным клиническим признаком гипоксемии является цианоз. Цианоз отражает тяжесть гипоксемии, независимо от ее причины, и появляется при повышении концентрации восстановленного гемоглобина в капиллярной крови более 5 г/дл, т. е. обычно при Ра. О 2 < 60 мм рт. ст. (при нормальном уровне гемоглобина). Характерными гемодинамическими эффектами гипоксемии являются тахикардия и умеренная артериальная гипотензия. Маркерами хронической гипоксемии являются вторичная полицитемия и легочная артериальная гипертензия.


Гиперкапния. Клинические эффекты гиперкапнии (Ра. СО 2 более 45 мм рт. ст. ) могут быть результатом как повышенной активности симпатической нервной системы, так и прямого действия избытка СО 2 на ткани. Основными проявлениями повышения Ра. СО 2 являются гемодинамические эффекты (тахикардия, повышение сердечного выброса, системная вазодилатация) и эффекты со стороны центральной нервной системы (хлопающий тремор, бессонница, частые пробуждения ночью и сонливость в дневное время, утренние головные боли, тошнота). При быстром повышении Ра. СО 2 возможно развитие гиперкапнической комы, что связано с повышением мозгового кровотока, внутричерепного давления и развитием отека мозга.

Дисфункция дыхательной мускулатуры. к физикальным признакам, характеризующим дисфункцию дыхательной мускулатуры, относятся тахипное и изменение дыхательного паттерна (стереотипа). Тахипное – частый признак легочных и сердечных заболеваний. Брадипное (частота дыхания менее 12) является более серьезным прогностическим признаком, чем тахипное, так как может быть предвестником остановки дыхания. “Новый” паттерн дыхания характеризуется вовлечением дополнительных групп дыхательных мышц и, возможно, является отражением попытки дыхательного центра выработать оптимальную стратегию во время стрессовых условий. Могут вовлекаться мышцы верхних дыхательных путей в виде активных раздуваний крыльев носа.

Дисфункция дыхательной мускулатуры. При осмотре и пальпации надключичных областей может быть обнаружено синхронное с дыханием напряжение мышц шеи и активное сокращение брюшных мышц во время выдоха. При высокой нагрузке на аппарат дыхания теряется мягкая и синхронная инспираторная экскурсия кнаружи груди и живота, что приводит к так называемой торакоабдоминальной асинхронии. В крайних случаях утомления и слабости дыхательных мышц может выявляться явное парадоксальное дыхание: во время вдоха живот втягивается вовнутрь, а грудная клетка движется кнаружи.

Диагностика ХДН. “Золотым стандартом” оценки хронической дыхательной недостаточности является газовый анализ артериальной крови. Важнейшими показателями являются Ра. О 2, Ра. СО 2, р. Н и уровень бикарбонатов (НСО 3 -) артериальной крови. Обязательным критерием хронической дыхательной недостаточности является гипоксемия. В зависимости от формы хронической дыхательной недостаточности возможно развитие как гиперкапнии (Ра. СО 2 > 45 мм рт. ст), так и гипокапнии (Ра. СО 2 < 35 мм рт. ст. ). Повышенный уровень бикарбонатов (НСО 3 - более 26 ммоль/л) говорит о предшествующей хронической гиперкапнии, так как метаболическая компенсация респираторного ацидоза требует определенного времени – не менее 3 сут.

Диагностика ХДН. Большое практическое значение имеет оценка альвеолярно-артериального градиента по кислороду - Р(А-а)О 2. В норме Р(А-а)О 2= 8– 15 мм рт. ст. При Р(А-а)О 2 > 15 мм рт. ст. предполагаются следующие причины нарушения газообмена: дисбаланс VА/Q, снижение диффузионной способности, увеличение истинного шунта. Насыщение крови кислородом (Sp. O 2) может быть измерено неинвазивно при помощи пульсоксиметра.

Диагностика ХДН. Наряду с показателями газового состава крови основные тесты функции внешнего дыхания (ФВД) позволяют не только оценивать тяжесть хронической дыхательной недостаточности и вести наблюдение за состоянием больного, но и определять возможные механизмы развития хронической дыхательной недостаточности, оценивать ответ больных на проводимую терапию. Различные тесты ФВД позволяют охарактеризовать проходимость верхних и нижних дыхательных путей, состояние легочной паренхимы, сосудистой системы легких и дыхательных мышц.

Диагностика ХДН. Использование простых показателей ФВД – оценки пикового экспираторного потока (PEF), спирографии может быть полезным для первичной оценки тяжести функциональных нарушений и динамического наблюдения за больными.

Диагностика ХДН. В более сложных случаях используются: бодиплетизмография, диффузионный тест, оценка статического и динамического комплаенса легких, респираторной системы, эргоспирометрия.

Терапия больных ХДН. Коррекция обратимых факторов: Бронходилататоры b 2 -Агонисты Антихолинергические препараты комбинированными препаратами (b 2 -агонист/ипратропиум) мукорегулирующих препаратов относятся Nацетилцистеин и амброксол Кинезотерапии Стимуляторы дыхания Длительная кислородотерапия CPAP-терапия Длительная домашняя вентиляция легких

Терапия больных ХДН. Показания к проведению ДДВЛ у больных ХОБЛ: Наличие симптомов: 1. слабость, 2. одышка, 3. утренние головные боли Физиологические критерии (один из следующих): Ø Pa. CO 2> 55 мм рт. ст, Pa. CO 2 = 50– 54 мм рт. ст. и эпизоды ночных десатураций (Sp. O 2 < 88% в течение более 5 мин во время O 2 -терапии 2 л/мин), Pa. CO 2 = 50– 54 мм рт. ст. и частые госпитализации вследствие развития повторных обострений.

Терапия больных ХДН. Показания к проведению ДДВЛ у больных с рестриктивными заболеваниями легких: Наличие симптомов: 1. слабость, 2. одышка, 3. утренние головные боли

Физиологические критерии (один из следующих): Pa. CO 2 > 45 мм рт. ст. , эпизоды ночных десатураций (Sp. O 2 < 88% в течение более 5 мин), для прогрессирующих нейромышечных заболеваний: максимального инспираторное давление в полости рта < 60 см вод. ст. или FVC < 50% от должных Как правило, при проведении ДДВЛ пациенты используют респираторы в ночное время и, возможно, несколько часов в дневное время. Параметры вентиляции обычно подбирают в условиях стационара, а затем проводится регулярное наблюдение за пациентами и обслуживание аппаратуры специалистами на дому. В домашних условиях используются преимущественно портативные респираторы – регулируемые по объему и регулируемые по давлению.

ДДВЛ. В основе эффективности ДДВЛ, кроме улучшения газообмена, лежат следующие механизмы: Улучшение функции дыхательных мышц Восстановление чувствительности хеморецепции Снижение нагрузки на аппарат дыхания Улучшение качества сна

Легочная реабилитация является процессом, систематически использующим научно обоснованные методы диагностики и оценки, направленные для достижения оптимального функционального состояния и качества жизни больного, страдающего от хронического заболевания легких. Практически каждый больной, страдающий хронической дыхательной недостаточностью, может быть вовлечен в реабилитационные программы, включающие один или несколько аспектов помощи, которые могут проводиться в условиях стационара, поликлиники и даже в домашних условиях. Абсолютных противопоказаний к легочной реабилитации не существует, хотя следует подчеркнуть, что отсутствие мотивации больного и низкий комплаенс к терапии могут служить серьезным препятствием для завершения пациентом предложенных программ и достижения значимого эффекта от них.

Легочная реабилитация К доказанным эффектам легочной реабилитации относятся: Ø улучшение физической работоспособности; Ø снижение интенсивности диспноэ; Ø улучшение качества жизни; Ø снижение числа госпитализаций и дней, проведенных в стационаре; Ø снижение выраженности депрессии и степени тревоги, связанных с заболеванием.

Легочная реабилитация Большинство реабилитационных программ рассчитаны на 6– 10 недель, сеансы в течение 1– 3 ч несколько раз в неделю, кроме того, предусматривается дополнительные занятия пациентов в домашних условиях. Полноценная программа легочной реабилитации должна включать в себя следующие компоненты: физические тренировки, оценка и коррекция питательного статуса и образование больных. В нашей стране традиционными компонентами легочной реабилитации являются физиотерапия и санаторно-курортное лечение.
Хронич. дых. недост..pptx