Дренирование ран и полостей. Пункции..pptx
- Количество слайдов: 17
 Дренирование ран и полостей. Пункции.
Дренирование ран и полостей. Пункции.
 Дренирование ран и полостей. Дренирование (фр. Drainer - дренирование) – лечебный метод, заключающийся в выведении наружу содержимого из ран, гнойников, содержимого полых органов, естественных или патологических полостей тела. Полноценное дренирование, обеспечивает достаточный отток раневого экссудата, создает наилучшие условия для скорейшего отторжения погибших тканей и перехода процесса заживления в фазу регенерации. Противопоказаний к дренированию практически нет. Процесс гнойной хирургической и антибактериальной терапии выявил еще одно достоинство дренирования – возможность целенаправленной борьбы с раневой инфекцией.
Дренирование ран и полостей. Дренирование (фр. Drainer - дренирование) – лечебный метод, заключающийся в выведении наружу содержимого из ран, гнойников, содержимого полых органов, естественных или патологических полостей тела. Полноценное дренирование, обеспечивает достаточный отток раневого экссудата, создает наилучшие условия для скорейшего отторжения погибших тканей и перехода процесса заживления в фазу регенерации. Противопоказаний к дренированию практически нет. Процесс гнойной хирургической и антибактериальной терапии выявил еще одно достоинство дренирования – возможность целенаправленной борьбы с раневой инфекцией.
 • • • Дренажи устанавливаются либо с лечебной целью для обеспечения оттока гноя, крови, экссудата и декомпрессии полости тела, либо с профилактической целью. Целесообразность профилактического дренирования сомнительна. Дренирование осуществляется с помощью резиновых, стеклянных или пластиковых трубок различных размеров и диаметра, резиновых (перчаточных) выпускников, специально изготовленных пластмассовых полос, марлевых тампонов, вводимых в рану или дренируемую полость, мягких зондов, катетеров.
• • • Дренажи устанавливаются либо с лечебной целью для обеспечения оттока гноя, крови, экссудата и декомпрессии полости тела, либо с профилактической целью. Целесообразность профилактического дренирования сомнительна. Дренирование осуществляется с помощью резиновых, стеклянных или пластиковых трубок различных размеров и диаметра, резиновых (перчаточных) выпускников, специально изготовленных пластмассовых полос, марлевых тампонов, вводимых в рану или дренируемую полость, мягких зондов, катетеров.
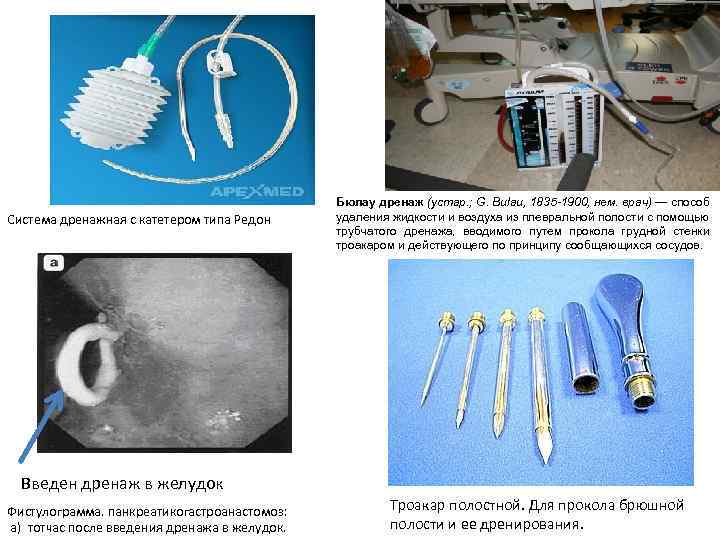 Система дренажная с катетером типа Редон Бюлау дренаж (устар. ; G. Bulau, 1835 -1900, нем. врач) — способ удаления жидкости и воздуха из плевральной полости с помощью трубчатого дренажа, вводимого путем прокола грудной стенки троакаром и действующего по принципу сообщающихся сосудов. Введен дренаж в желудок Фистулограмма. панкреатикогастроанастомоз: а) тотчас после введения дренажа в желудок. Троакар полостной. Для прокола брюшной полости и ее дренирования.
Система дренажная с катетером типа Редон Бюлау дренаж (устар. ; G. Bulau, 1835 -1900, нем. врач) — способ удаления жидкости и воздуха из плевральной полости с помощью трубчатого дренажа, вводимого путем прокола грудной стенки троакаром и действующего по принципу сообщающихся сосудов. Введен дренаж в желудок Фистулограмма. панкреатикогастроанастомоз: а) тотчас после введения дренажа в желудок. Троакар полостной. Для прокола брюшной полости и ее дренирования.
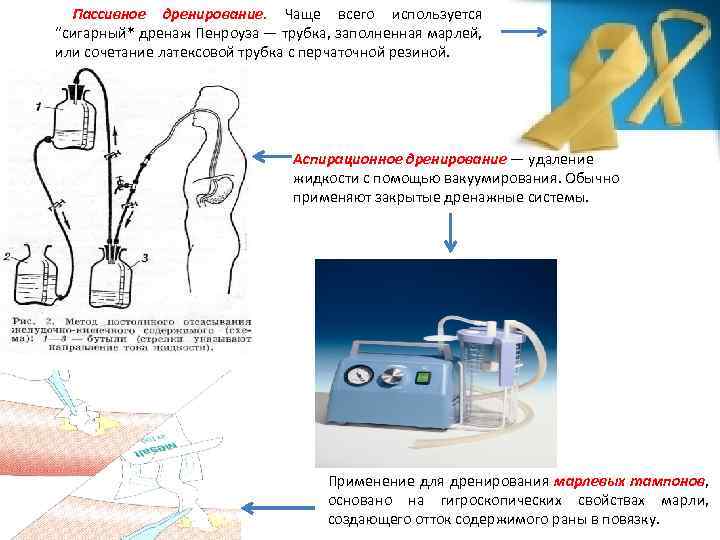 Пассивное дренирование. Чаще всего используется “сигарный* дренаж Пенроуза — трубка, заполненная марлей, или сочетание латексовой трубка с перчаточной резиной. Аспирационное дренирование — удаление жидкости с помощью вакуумирования. Обычно применяют закрытые дренажные системы. Применение для дренирования марлевых тампонов, основано на гигроскопических свойствах марли, создающего отток содержимого раны в повязку.
Пассивное дренирование. Чаще всего используется “сигарный* дренаж Пенроуза — трубка, заполненная марлей, или сочетание латексовой трубка с перчаточной резиной. Аспирационное дренирование — удаление жидкости с помощью вакуумирования. Обычно применяют закрытые дренажные системы. Применение для дренирования марлевых тампонов, основано на гигроскопических свойствах марли, создающего отток содержимого раны в повязку.
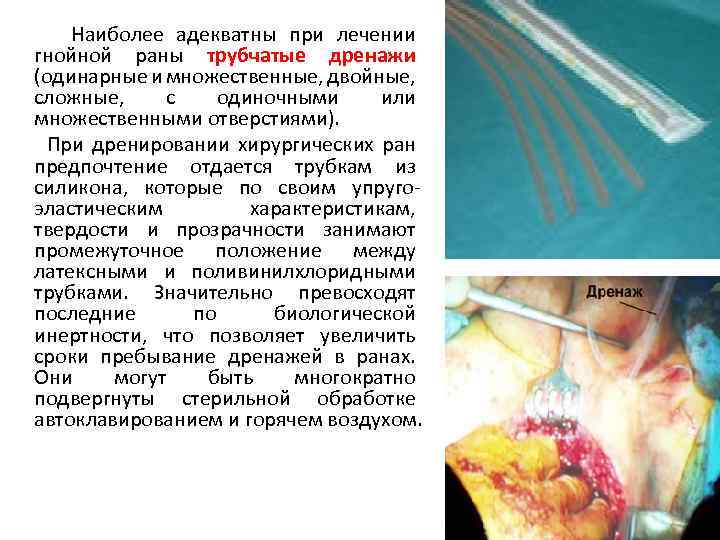 Наиболее адекватны при лечении гнойной раны трубчатые дренажи (одинарные и множественные, двойные, сложные, с одиночными или множественными отверстиями). При дренировании хирургических ран предпочтение отдается трубкам из силикона, которые по своим упругоэластическим характеристикам, твердости и прозрачности занимают промежуточное положение между латексными и поливинилхлоридными трубками. Значительно превосходят последние по биологической инертности, что позволяет увеличить сроки пребывание дренажей в ранах. Они могут быть многократно подвергнуты стерильной обработке автоклавированием и горячем воздухом.
Наиболее адекватны при лечении гнойной раны трубчатые дренажи (одинарные и множественные, двойные, сложные, с одиночными или множественными отверстиями). При дренировании хирургических ран предпочтение отдается трубкам из силикона, которые по своим упругоэластическим характеристикам, твердости и прозрачности занимают промежуточное положение между латексными и поливинилхлоридными трубками. Значительно превосходят последние по биологической инертности, что позволяет увеличить сроки пребывание дренажей в ранах. Они могут быть многократно подвергнуты стерильной обработке автоклавированием и горячем воздухом.
 Общие требования к дренированию: 1. Требование тщательного соблюдения правил асептики (удаление или смена дренажа показана при появлении вокруг него воспалительных изменений, гораздо реже такие изменения развиваются в тех случаях, когда дренажи выводятся из раны через здоровые ткани). Возможность проникновения инфекции в глубину раны по просвету дренажа предотвращают двукратной, в течении суток заменой на стерильные, всей переферической части дренажной системы, включая градуирующие сосуды для сбора отделяемого. На их дно, обычно, наливают антисептический раствор (раствор фурацилина, диоцид, риванол). 2. Дренирование должно обеспечивать отток жидкости на протяжении всего срока лечения полости, раны и т. д. Выпадение дренажей может явится серьезным осложнением, отягощающим исход операционного вмешательства. Предупреждение этого достигается тщательным фиксированием дренажа наружным покровом, бинтом, лейкопластом или шелковым швом, лучше всего за резиновую муфту надетую на дренажную трубку в близи кожи. 3. Дренажная система не должна сдавливаться или перегибаться как в глубине раны, так и вне ее. Расположение дренажей должно быть оптимальным, т. е. отток жидкости не должен быть обусловлен необходимости предания больному вынужденного положения в постели. 4. Дренирование не должно быть причиной каких -либо осложнений (болей, повреждений тканей и крупных сосудов).
Общие требования к дренированию: 1. Требование тщательного соблюдения правил асептики (удаление или смена дренажа показана при появлении вокруг него воспалительных изменений, гораздо реже такие изменения развиваются в тех случаях, когда дренажи выводятся из раны через здоровые ткани). Возможность проникновения инфекции в глубину раны по просвету дренажа предотвращают двукратной, в течении суток заменой на стерильные, всей переферической части дренажной системы, включая градуирующие сосуды для сбора отделяемого. На их дно, обычно, наливают антисептический раствор (раствор фурацилина, диоцид, риванол). 2. Дренирование должно обеспечивать отток жидкости на протяжении всего срока лечения полости, раны и т. д. Выпадение дренажей может явится серьезным осложнением, отягощающим исход операционного вмешательства. Предупреждение этого достигается тщательным фиксированием дренажа наружным покровом, бинтом, лейкопластом или шелковым швом, лучше всего за резиновую муфту надетую на дренажную трубку в близи кожи. 3. Дренажная система не должна сдавливаться или перегибаться как в глубине раны, так и вне ее. Расположение дренажей должно быть оптимальным, т. е. отток жидкости не должен быть обусловлен необходимости предания больному вынужденного положения в постели. 4. Дренирование не должно быть причиной каких -либо осложнений (болей, повреждений тканей и крупных сосудов).
 Правила установки дренажей. • Дренаж должен быть мягким, гладким, сделанным из прочного рентгеноконтрастного материала, не должен перегибаться и перекручиваться в ране или вне ее. Твердые дренажи сдавливают окружающие ткани в приводят к некрозу и пролежням внутренних органов. • Дренажи не выводят наружу через операционную рану, так как это увеличивает риск инфицирования и препятствует заживлению раны. • Дренажи должны быть надежно пришиты к коже, в противном случае дренаж может выпасть наружу или провалиться в дренируемую полость. • Дренажи не проводят через суставные сумки и влагалища сухожилий, поскольку реактивный фиброз (Реактивный фиброз – это периваскулярный или интерстициальный фиброз, который развивается без потери миоцитов)приводит к нарушению функции. • Дренаж для разгрузки кишечного анастомоза нельзя устанавливать вблизи линии швов, это увеличивает риск несостоятельности анастомоза. • Дренирование брюшной полости целесообразно при абсцессах и малоэффективно при разлитом перитоните. Дренажи брюшной полости часто служат причиной паралитической непроходимости кишечника и образования сваек, которые могут вызывать механическую непроходимость. Правила удаления дренажей. Сроки дренирования зависят от цели установки дренажа. Лечебное дренирование продолжается до тех пор, пока есть отделяемое. Трубчатые дренажи извлекают, когда по ним отделяется не более 20— 50 мл /сут.
Правила установки дренажей. • Дренаж должен быть мягким, гладким, сделанным из прочного рентгеноконтрастного материала, не должен перегибаться и перекручиваться в ране или вне ее. Твердые дренажи сдавливают окружающие ткани в приводят к некрозу и пролежням внутренних органов. • Дренажи не выводят наружу через операционную рану, так как это увеличивает риск инфицирования и препятствует заживлению раны. • Дренажи должны быть надежно пришиты к коже, в противном случае дренаж может выпасть наружу или провалиться в дренируемую полость. • Дренажи не проводят через суставные сумки и влагалища сухожилий, поскольку реактивный фиброз (Реактивный фиброз – это периваскулярный или интерстициальный фиброз, который развивается без потери миоцитов)приводит к нарушению функции. • Дренаж для разгрузки кишечного анастомоза нельзя устанавливать вблизи линии швов, это увеличивает риск несостоятельности анастомоза. • Дренирование брюшной полости целесообразно при абсцессах и малоэффективно при разлитом перитоните. Дренажи брюшной полости часто служат причиной паралитической непроходимости кишечника и образования сваек, которые могут вызывать механическую непроходимость. Правила удаления дренажей. Сроки дренирования зависят от цели установки дренажа. Лечебное дренирование продолжается до тех пор, пока есть отделяемое. Трубчатые дренажи извлекают, когда по ним отделяется не более 20— 50 мл /сут.
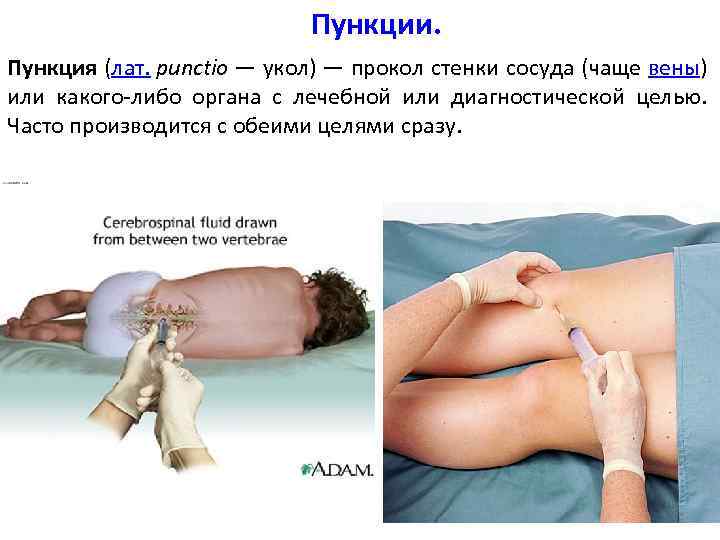 Пункции. Пункция (лат. punctio — укол) — прокол стенки сосуда (чаще вены) или какого-либо органа с лечебной или диагностической целью. Часто производится с обеими целями сразу.
Пункции. Пункция (лат. punctio — укол) — прокол стенки сосуда (чаще вены) или какого-либо органа с лечебной или диагностической целью. Часто производится с обеими целями сразу.
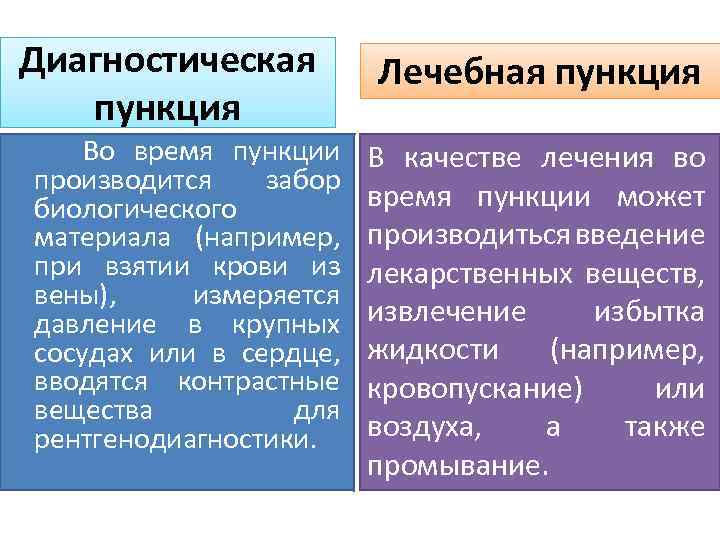 Диагностическая пункция Во время пункции производится забор биологического материала (например, при взятии крови из вены), измеряется давление в крупных сосудах или в сердце, вводятся контрастные вещества для рентгенодиагностики. Лечебная пункция В качестве лечения во время пункции может производиться введение лекарственных веществ, извлечение избытка жидкости (например, кровопускание) или воздуха, а также промывание.
Диагностическая пункция Во время пункции производится забор биологического материала (например, при взятии крови из вены), измеряется давление в крупных сосудах или в сердце, вводятся контрастные вещества для рентгенодиагностики. Лечебная пункция В качестве лечения во время пункции может производиться введение лекарственных веществ, извлечение избытка жидкости (например, кровопускание) или воздуха, а также промывание.
 Пункция брюшной полости Назначение: Предпринимают для удаления скопившегося в брюшной полости асцита, наложения пневмоперитонеума, введения различных лекарственных веществ. Пункцию выполняет врач в асептических условиях. Медсестра готовит всё необходимое для пункции и помогает врачу во время процедуры, готовит больного, поддерживает его во время манипуляции и наблюдает за ним после пункции в палате. Пункция под контролем УЗИ Назначение Применяется для диагностики и лечения патологических жидкостных скоплений (абсцессы, кисты, гематомы, мочевые затеки и др. ), расположенных в брюшной полости, плевральных полостях, полости перикарда и пр. Характеризуется высокой точностью попадания и наибольшей безопасностью. Применяются специальные иглы, имеющие ультразвуковые метки на рабочем конце. :
Пункция брюшной полости Назначение: Предпринимают для удаления скопившегося в брюшной полости асцита, наложения пневмоперитонеума, введения различных лекарственных веществ. Пункцию выполняет врач в асептических условиях. Медсестра готовит всё необходимое для пункции и помогает врачу во время процедуры, готовит больного, поддерживает его во время манипуляции и наблюдает за ним после пункции в палате. Пункция под контролем УЗИ Назначение Применяется для диагностики и лечения патологических жидкостных скоплений (абсцессы, кисты, гематомы, мочевые затеки и др. ), расположенных в брюшной полости, плевральных полостях, полости перикарда и пр. Характеризуется высокой точностью попадания и наибольшей безопасностью. Применяются специальные иглы, имеющие ультразвуковые метки на рабочем конце. :
 Пункция костей Назначение: Пункцию костей (грудины, подвздошной, пяточной, эпифиза большеберцовой) производят донорам с целью получения костного мозга и больным для исследования костного мозга и для переливания крови и кровезаменителей. • Пункция грудины: Больного укладывают на спину на твёрдую низкую кушетку, рубашку снимают. Место для пункции — тело грудины на уровне третьего межреберья по средней линии или слегка отступая от средней линии вправо. Делают сразу прокол кожи и наружной костной пластинки грудины; прохождение иглы через костную пластинку сопровождается характерным хрустом и ощущением преодолённого сопротивления. После этого мандрен извлекают, а на иглу насаживают шприц и всасывают костный мозг. Аспирация ощущается больным в форме несильной тянущей боли. Получив пунктат (часто довольно скудный), делают мазки, а иглу извлекают. К месту прокола прижимают ватный шарик, пропитанный коллодием, делают наклейку. • Пункция подвздошной кости: Наиболее выгодным местом для прокола считают гребень подвздошной кости вблизи от передневерхней её ости. После подготовки и анестезии кожи иглу сверлящими движениями вводят прямо перпендикулярно в кость на глубину 2 см, после чего аспирируют костный мозг. • Пункция пяточной кости: Делают аналогично на глубину 1 -2 см.
Пункция костей Назначение: Пункцию костей (грудины, подвздошной, пяточной, эпифиза большеберцовой) производят донорам с целью получения костного мозга и больным для исследования костного мозга и для переливания крови и кровезаменителей. • Пункция грудины: Больного укладывают на спину на твёрдую низкую кушетку, рубашку снимают. Место для пункции — тело грудины на уровне третьего межреберья по средней линии или слегка отступая от средней линии вправо. Делают сразу прокол кожи и наружной костной пластинки грудины; прохождение иглы через костную пластинку сопровождается характерным хрустом и ощущением преодолённого сопротивления. После этого мандрен извлекают, а на иглу насаживают шприц и всасывают костный мозг. Аспирация ощущается больным в форме несильной тянущей боли. Получив пунктат (часто довольно скудный), делают мазки, а иглу извлекают. К месту прокола прижимают ватный шарик, пропитанный коллодием, делают наклейку. • Пункция подвздошной кости: Наиболее выгодным местом для прокола считают гребень подвздошной кости вблизи от передневерхней её ости. После подготовки и анестезии кожи иглу сверлящими движениями вводят прямо перпендикулярно в кость на глубину 2 см, после чего аспирируют костный мозг. • Пункция пяточной кости: Делают аналогично на глубину 1 -2 см.
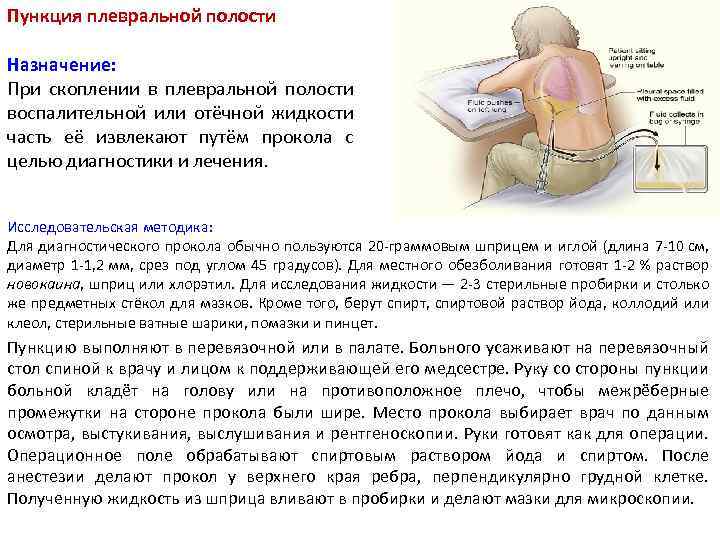 Пункция плевральной полости Назначение: При скоплении в плевральной полости воспалительной или отёчной жидкости часть её извлекают путём прокола с целью диагностики и лечения. Исследовательская методика: Для диагностического прокола обычно пользуются 20 -граммовым шприцем и иглой (длина 7 -10 см, диаметр 1 -1, 2 мм, срез под углом 45 градусов). Для местного обезболивания готовят 1 -2 % раствор новокаина, шприц или хлорэтил. Для исследования жидкости — 2 -3 стерильные пробирки и столько же предметных стёкол для мазков. Кроме того, берут спирт, спиртовой раствор йода, коллодий или клеол, стерильные ватные шарики, помазки и пинцет. Пункцию выполняют в перевязочной или в палате. Больного усаживают на перевязочный стол спиной к врачу и лицом к поддерживающей его медсестре. Руку со стороны пункции больной кладёт на голову или на противоположное плечо, чтобы межрёберные промежутки на стороне прокола были шире. Место прокола выбирает врач по данным осмотра, выстукивания, выслушивания и рентгеноскопии. Руки готовят как для операции. Операционное поле обрабатывают спиртовым раствором йода и спиртом. После анестезии делают прокол у верхнего края ребра, перпендикулярно грудной клетке. Полученную жидкость из шприца вливают в пробирки и делают мазки для микроскопии.
Пункция плевральной полости Назначение: При скоплении в плевральной полости воспалительной или отёчной жидкости часть её извлекают путём прокола с целью диагностики и лечения. Исследовательская методика: Для диагностического прокола обычно пользуются 20 -граммовым шприцем и иглой (длина 7 -10 см, диаметр 1 -1, 2 мм, срез под углом 45 градусов). Для местного обезболивания готовят 1 -2 % раствор новокаина, шприц или хлорэтил. Для исследования жидкости — 2 -3 стерильные пробирки и столько же предметных стёкол для мазков. Кроме того, берут спирт, спиртовой раствор йода, коллодий или клеол, стерильные ватные шарики, помазки и пинцет. Пункцию выполняют в перевязочной или в палате. Больного усаживают на перевязочный стол спиной к врачу и лицом к поддерживающей его медсестре. Руку со стороны пункции больной кладёт на голову или на противоположное плечо, чтобы межрёберные промежутки на стороне прокола были шире. Место прокола выбирает врач по данным осмотра, выстукивания, выслушивания и рентгеноскопии. Руки готовят как для операции. Операционное поле обрабатывают спиртовым раствором йода и спиртом. После анестезии делают прокол у верхнего края ребра, перпендикулярно грудной клетке. Полученную жидкость из шприца вливают в пробирки и делают мазки для микроскопии.
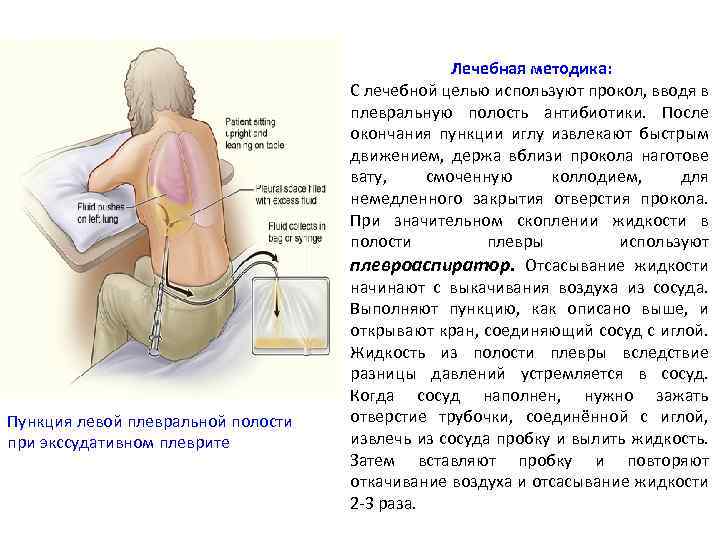 Пункция левой плевральной полости при экссудативном плеврите Лечебная методика: С лечебной целью используют прокол, вводя в плевральную полость антибиотики. После окончания пункции иглу извлекают быстрым движением, держа вблизи прокола наготове вату, смоченную коллодием, для немедленного закрытия отверстия прокола. При значительном скоплении жидкости в полости плевры используют плевроаспиратор. Отсасывание жидкости начинают с выкачивания воздуха из сосуда. Выполняют пункцию, как описано выше, и открывают кран, соединяющий сосуд с иглой. Жидкость из полости плевры вследствие разницы давлений устремляется в сосуд. Когда сосуд наполнен, нужно зажать отверстие трубочки, соединённой с иглой, извлечь из сосуда пробку и вылить жидкость. Затем вставляют пробку и повторяют откачивание воздуха и отсасывание жидкости 2 -3 раза.
Пункция левой плевральной полости при экссудативном плеврите Лечебная методика: С лечебной целью используют прокол, вводя в плевральную полость антибиотики. После окончания пункции иглу извлекают быстрым движением, держа вблизи прокола наготове вату, смоченную коллодием, для немедленного закрытия отверстия прокола. При значительном скоплении жидкости в полости плевры используют плевроаспиратор. Отсасывание жидкости начинают с выкачивания воздуха из сосуда. Выполняют пункцию, как описано выше, и открывают кран, соединяющий сосуд с иглой. Жидкость из полости плевры вследствие разницы давлений устремляется в сосуд. Когда сосуд наполнен, нужно зажать отверстие трубочки, соединённой с иглой, извлечь из сосуда пробку и вылить жидкость. Затем вставляют пробку и повторяют откачивание воздуха и отсасывание жидкости 2 -3 раза.
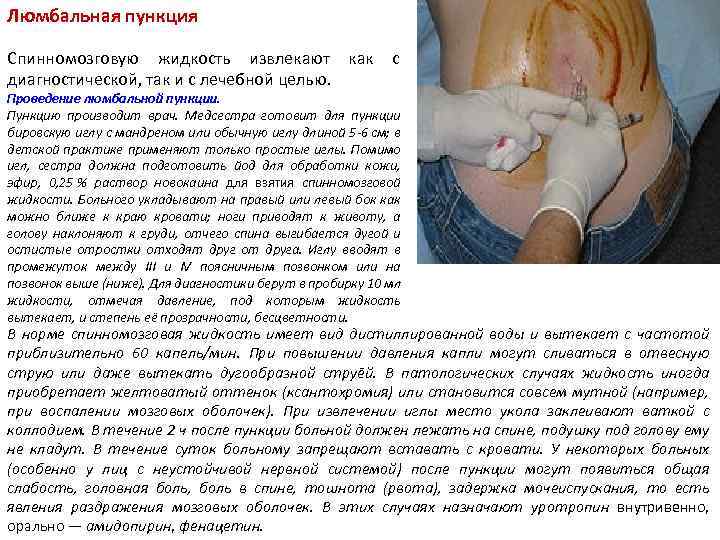 Люмбальная пункция Спинномозговую жидкость извлекают как с диагностической, так и с лечебной целью. Проведение люмбальной пункции. Пункцию производит врач. Медсестра готовит для пункции бировскую иглу с мандреном или обычную иглу длиной 5 -6 см; в детской практике применяют только простые иглы. Помимо игл, сестра должна подготовить йод для обработки кожи, эфир, 0, 25 % раствор новокаина для взятия спинномозговой жидкости. Больного укладывают на правый или левый бок как можно ближе к краю кровати; ноги приводят к животу, а голову наклоняют к груди, отчего спина выгибается дугой и остистые отростки отходят друг от друга. Иглу вводят в промежуток между III и IV поясничным позвонком или на позвонок выше (ниже). Для диагностики берут в пробирку 10 мл жидкости, отмечая давление, под которым жидкость вытекает, и степень её прозрачности, бесцветности. В норме спинномозговая жидкость имеет вид дистиллированной воды и вытекает с частотой приблизительно 60 капель/мин. При повышении давления капли могут сливаться в отвесную струю или даже вытекать дугообразной струёй. В патологических случаях жидкость иногда приобретает желтоватый оттенок (ксантохромия) или становится совсем мутной (например, при воспалении мозговых оболочек). При извлечении иглы место укола заклеивают ваткой с коллодием. В течение 2 ч после пункции больной должен лежать на спине, подушку под голову ему не кладут. В течение суток больному запрещают вставать с кровати. У некоторых больных (особенно у лиц с неустойчивой нервной системой) после пункции могут появиться общая слабость, головная боль, боль в спине, тошнота (рвота), задержка мочеиспускания, то есть явления раздражения мозговых оболочек. В этих случаях назначают уротропин внутривенно, орально — амидопирин, фенацетин.
Люмбальная пункция Спинномозговую жидкость извлекают как с диагностической, так и с лечебной целью. Проведение люмбальной пункции. Пункцию производит врач. Медсестра готовит для пункции бировскую иглу с мандреном или обычную иглу длиной 5 -6 см; в детской практике применяют только простые иглы. Помимо игл, сестра должна подготовить йод для обработки кожи, эфир, 0, 25 % раствор новокаина для взятия спинномозговой жидкости. Больного укладывают на правый или левый бок как можно ближе к краю кровати; ноги приводят к животу, а голову наклоняют к груди, отчего спина выгибается дугой и остистые отростки отходят друг от друга. Иглу вводят в промежуток между III и IV поясничным позвонком или на позвонок выше (ниже). Для диагностики берут в пробирку 10 мл жидкости, отмечая давление, под которым жидкость вытекает, и степень её прозрачности, бесцветности. В норме спинномозговая жидкость имеет вид дистиллированной воды и вытекает с частотой приблизительно 60 капель/мин. При повышении давления капли могут сливаться в отвесную струю или даже вытекать дугообразной струёй. В патологических случаях жидкость иногда приобретает желтоватый оттенок (ксантохромия) или становится совсем мутной (например, при воспалении мозговых оболочек). При извлечении иглы место укола заклеивают ваткой с коллодием. В течение 2 ч после пункции больной должен лежать на спине, подушку под голову ему не кладут. В течение суток больному запрещают вставать с кровати. У некоторых больных (особенно у лиц с неустойчивой нервной системой) после пункции могут появиться общая слабость, головная боль, боль в спине, тошнота (рвота), задержка мочеиспускания, то есть явления раздражения мозговых оболочек. В этих случаях назначают уротропин внутривенно, орально — амидопирин, фенацетин.
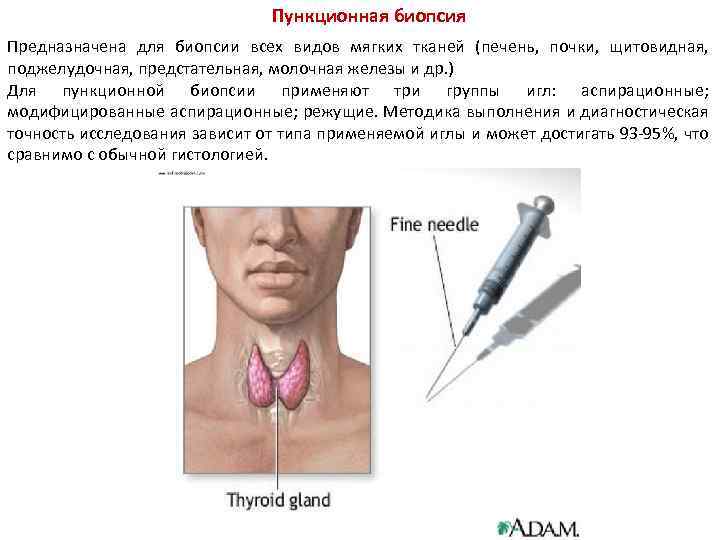 Пункционная биопсия Предназначена для биопсии всех видов мягких тканей (печень, почки, щитовидная, поджелудочная, предстательная, молочная железы и др. ) Для пункционной биопсии применяют три группы игл: аспирационные; модифицированные аспирационные; режущие. Методика выполнения и диагностическая точность исследования зависит от типа применяемой иглы и может достигать 93 -95%, что сравнимо с обычной гистологией.
Пункционная биопсия Предназначена для биопсии всех видов мягких тканей (печень, почки, щитовидная, поджелудочная, предстательная, молочная железы и др. ) Для пункционной биопсии применяют три группы игл: аспирационные; модифицированные аспирационные; режущие. Методика выполнения и диагностическая точность исследования зависит от типа применяемой иглы и может достигать 93 -95%, что сравнимо с обычной гистологией.
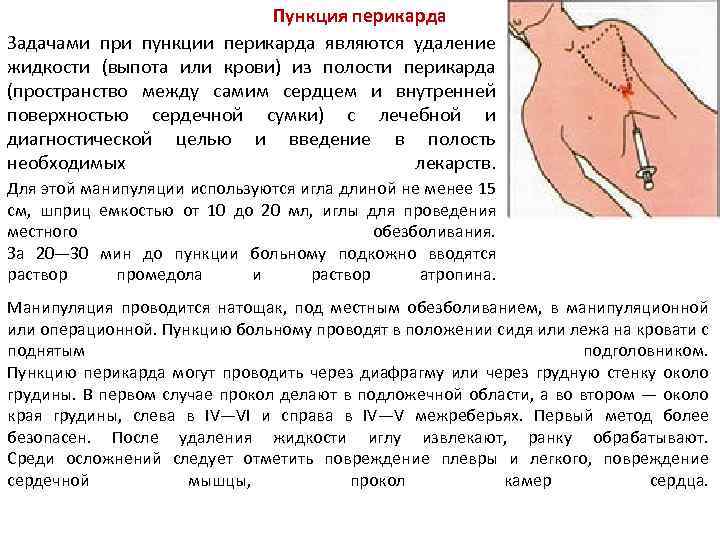 Пункция перикарда Задачами при пункции перикарда являются удаление жидкости (выпота или крови) из полости перикарда (пространство между самим сердцем и внутренней поверхностью сердечной сумки) с лечебной и диагностической целью и введение в полость необходимых лекарств. Для этой манипуляции используются игла длиной не менее 15 см, шприц емкостью от 10 до 20 мл, иглы для проведения местного обезболивания. За 20— 30 мин до пункции больному подкожно вводятся раствор промедола и раствор атропина. Манипуляция проводится натощак, под местным обезболиванием, в манипуляционной или операционной. Пункцию больному проводят в положении сидя или лежа на кровати с поднятым подголовником. Пункцию перикарда могут проводить через диафрагму или через грудную стенку около грудины. В первом случае прокол делают в подложечной области, а во втором — около края грудины, слева в IV—VI и справа в IV—V межреберьях. Первый метод более безопасен. После удаления жидкости иглу извлекают, ранку обрабатывают. Среди осложнений следует отметить повреждение плевры и легкого, повреждение сердечной мышцы, прокол камер сердца.
Пункция перикарда Задачами при пункции перикарда являются удаление жидкости (выпота или крови) из полости перикарда (пространство между самим сердцем и внутренней поверхностью сердечной сумки) с лечебной и диагностической целью и введение в полость необходимых лекарств. Для этой манипуляции используются игла длиной не менее 15 см, шприц емкостью от 10 до 20 мл, иглы для проведения местного обезболивания. За 20— 30 мин до пункции больному подкожно вводятся раствор промедола и раствор атропина. Манипуляция проводится натощак, под местным обезболиванием, в манипуляционной или операционной. Пункцию больному проводят в положении сидя или лежа на кровати с поднятым подголовником. Пункцию перикарда могут проводить через диафрагму или через грудную стенку около грудины. В первом случае прокол делают в подложечной области, а во втором — около края грудины, слева в IV—VI и справа в IV—V межреберьях. Первый метод более безопасен. После удаления жидкости иглу извлекают, ранку обрабатывают. Среди осложнений следует отметить повреждение плевры и легкого, повреждение сердечной мышцы, прокол камер сердца.


