Dopolnitelnye_Metody_Issledovania_Organov_Dykhania_2009.ppt
- Количество слайдов: 89
 Дополнительные методы исследования органов дыхания. Диагностика основных клинических синдромов в пульмонологии.
Дополнительные методы исследования органов дыхания. Диагностика основных клинических синдромов в пульмонологии.
 Учебно-целевые вопросы • Дополнительных методы исследования органов дыхания: • лабораторные: исследование мокроты (клиническое, на ВК, бактериологоическое), плевральной жидкости, крови; биохимические, иммунологические, аллергологические; • функциональные: спирография, пневмотахография, плетизмография, исследование диффузионной способности легких, пикфлоуметрия; • рентгенологические: рентгеноскопия, рентгенография, томография, бронхография, флюорография; КТГ • эндоскопические исследования: бронхоскопия, торакоскопия;
Учебно-целевые вопросы • Дополнительных методы исследования органов дыхания: • лабораторные: исследование мокроты (клиническое, на ВК, бактериологоическое), плевральной жидкости, крови; биохимические, иммунологические, аллергологические; • функциональные: спирография, пневмотахография, плетизмография, исследование диффузионной способности легких, пикфлоуметрия; • рентгенологические: рентгеноскопия, рентгенография, томография, бронхография, флюорография; КТГ • эндоскопические исследования: бронхоскопия, торакоскопия;
 Учебно-целевые вопросы • радионуклидные; • инвазивные (агрессивные) • прочие: плевральная пункция; биопсия/ пункция лимфатических узлов • их значение(диагностическое, лечебное, оценка эффективности лечения/течения болезни, выбор метода лечения; интерпретация результатов.
Учебно-целевые вопросы • радионуклидные; • инвазивные (агрессивные) • прочие: плевральная пункция; биопсия/ пункция лимфатических узлов • их значение(диагностическое, лечебное, оценка эффективности лечения/течения болезни, выбор метода лечения; интерпретация результатов.
 Макроскопическое исследование мокроты • Количество мокроты может варьировать от 10 до 500 мл и более в сутки и определяется: • 1) характером и степенью активности патологического процесса в легких и • 2) возможностью откашливания мокроты. • Небольшое количество мокроты (не более 50– 100 мл в сутки) характерно для большинства воспалительных заболеваний легких (острый трахеит, острый бронхит, пневмонии, хронический бронхит в стадии ремиссии. • Значительное увеличение количества мокроты (более 150– 200 мл) - при заболеваниях, сопровождающихся образованием полости или распадом ткани. • Отхождение мокроты может уменьшиться из-за нарушения дренирования воспалительного очага и подавления кашлевого рефлекса.
Макроскопическое исследование мокроты • Количество мокроты может варьировать от 10 до 500 мл и более в сутки и определяется: • 1) характером и степенью активности патологического процесса в легких и • 2) возможностью откашливания мокроты. • Небольшое количество мокроты (не более 50– 100 мл в сутки) характерно для большинства воспалительных заболеваний легких (острый трахеит, острый бронхит, пневмонии, хронический бронхит в стадии ремиссии. • Значительное увеличение количества мокроты (более 150– 200 мл) - при заболеваниях, сопровождающихся образованием полости или распадом ткани. • Отхождение мокроты может уменьшиться из-за нарушения дренирования воспалительного очага и подавления кашлевого рефлекса.
 Запах мокроты • Зловонный гнилостный запах свежевыделенной мокроты свидетельствует о: • гнилостном распаде легочной ткани при гангрене легкого, распадающемся раке легкого; • разложении белков мокроты (в том числе белков крови) при длительном нахождении ее в полостях (абсцесс легкого, реже — бронхоэктазы) преимущественно под действием анаэробной флоры.
Запах мокроты • Зловонный гнилостный запах свежевыделенной мокроты свидетельствует о: • гнилостном распаде легочной ткани при гангрене легкого, распадающемся раке легкого; • разложении белков мокроты (в том числе белков крови) при длительном нахождении ее в полостях (абсцесс легкого, реже — бронхоэктазы) преимущественно под действием анаэробной флоры.
 Характер мокроты • Слизистая мокрота — бесцветная, вязкая, без запаха. Встречается в начальных стадиях воспаления или при стихании его активности (острый бронхит, хронический бронхит в стадии ремиссии, начальные стадии туберкулеза легких). • Серозная мокрота - бесцветная, жидкая, пенистая, без запаха. Появляется при альвеолярном отеке легкого, когда в результате повышения давления в системе малого круга кровообращения или увеличении проницаемости сосудистой стенки при воспалении увеличивается транссудация в просвет дыхательных путей плазмы крови, богатой белком. Вследствие активных дыхательных движений (удушье, одышка) плазма вспенивается и выделяется в виде пенистой жидкости, иногда диффузно окрашенной в розовый цвет, что свидетельствует о значительном увеличении проницаемости сосудистой стенки и кровотечении по типу per diapedesum.
Характер мокроты • Слизистая мокрота — бесцветная, вязкая, без запаха. Встречается в начальных стадиях воспаления или при стихании его активности (острый бронхит, хронический бронхит в стадии ремиссии, начальные стадии туберкулеза легких). • Серозная мокрота - бесцветная, жидкая, пенистая, без запаха. Появляется при альвеолярном отеке легкого, когда в результате повышения давления в системе малого круга кровообращения или увеличении проницаемости сосудистой стенки при воспалении увеличивается транссудация в просвет дыхательных путей плазмы крови, богатой белком. Вследствие активных дыхательных движений (удушье, одышка) плазма вспенивается и выделяется в виде пенистой жидкости, иногда диффузно окрашенной в розовый цвет, что свидетельствует о значительном увеличении проницаемости сосудистой стенки и кровотечении по типу per diapedesum.
 • Слизисто-гнойная мокрота — вязкая, желтоватого или зеленоватого цвета — обычно встречается при многих заболеваниях органов дыхания (бронхите, БЭБ, бронхопневмонии, туберкулезе легкого). • Гнойная мокрота жидкой или полужидкой консистенции, зеленоватого или желтоватого цвета, часто с неприятным зловонным запахом. Она встречается при нагноительных процессах в легких и бронхах, при распаде легочной ткани (абсцесс и гангрена легкого, БЭБ, распадающийся рак легкого). При отстаивании гнойной мокроты образуются два или три слоя.
• Слизисто-гнойная мокрота — вязкая, желтоватого или зеленоватого цвета — обычно встречается при многих заболеваниях органов дыхания (бронхите, БЭБ, бронхопневмонии, туберкулезе легкого). • Гнойная мокрота жидкой или полужидкой консистенции, зеленоватого или желтоватого цвета, часто с неприятным зловонным запахом. Она встречается при нагноительных процессах в легких и бронхах, при распаде легочной ткани (абсцесс и гангрена легкого, БЭБ, распадающийся рак легкого). При отстаивании гнойной мокроты образуются два или три слоя.
 Деление на слои • Двухслойная мокрота чаще встречается при абсцессе легкого. Верхний слой - серозная пенистая жидкость, а нижний — зеленовато-желтый непрозрачный гной. • Трехслойная мокрота характерна для гангрены легкого, иногда может появляться у больных с БЭБ и гнилостным бронхитом. Верхний слой - пенистая бесцветная слизь, средний — мутноватая слизистосерозная жидкость желтоватозеленоватого цвета, нижний — желтый или зеленоватый непрозрачный гной.
Деление на слои • Двухслойная мокрота чаще встречается при абсцессе легкого. Верхний слой - серозная пенистая жидкость, а нижний — зеленовато-желтый непрозрачный гной. • Трехслойная мокрота характерна для гангрены легкого, иногда может появляться у больных с БЭБ и гнилостным бронхитом. Верхний слой - пенистая бесцветная слизь, средний — мутноватая слизистосерозная жидкость желтоватозеленоватого цвета, нижний — желтый или зеленоватый непрозрачный гной.
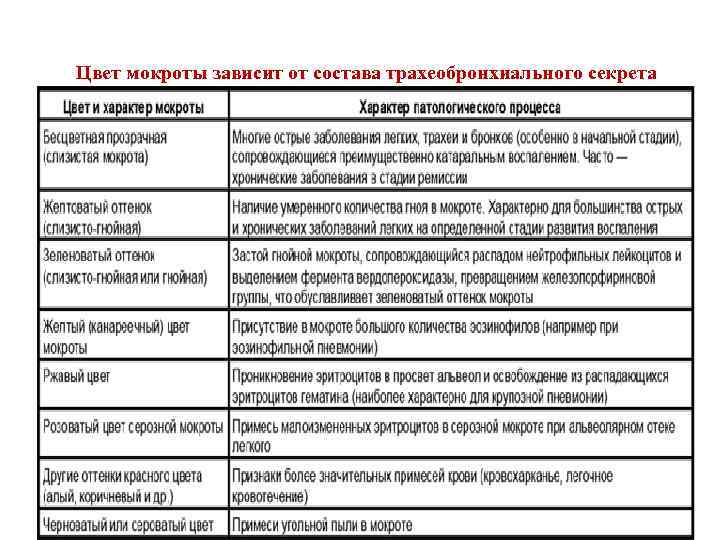 Цвет мокроты зависит от состава трахеобронхиального секрета
Цвет мокроты зависит от состава трахеобронхиального секрета
 Кровохарканье (haematoptoe) • представляет собой выделение мокроты с кровью. • При легочном кровотечении (haematomesis) во время откашливания у больного выделяется чистая алая кровь (туберкулез, рак легкого, бронхоэктазы).
Кровохарканье (haematoptoe) • представляет собой выделение мокроты с кровью. • При легочном кровотечении (haematomesis) во время откашливания у больного выделяется чистая алая кровь (туберкулез, рак легкого, бронхоэктазы).
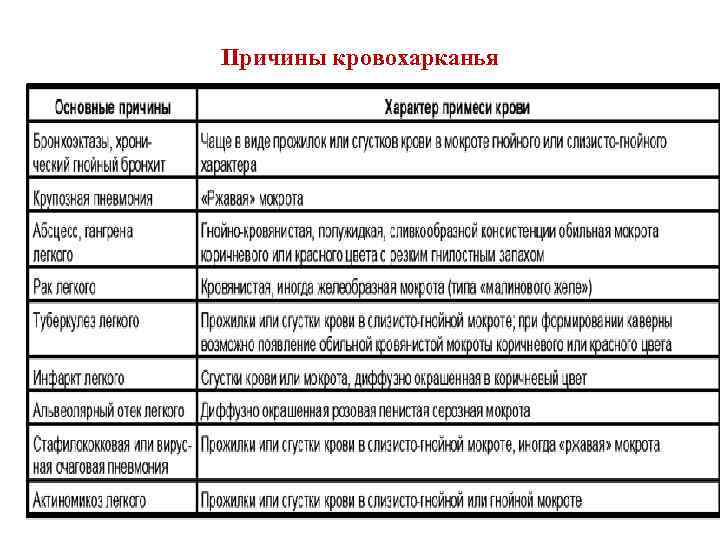 Причины кровохарканья
Причины кровохарканья
 Патологические элементы мокроты • 1. Спирали Куршмана — небольшие спиралеобразно извитые беловатые тяжи вязкой плотной слизи, которые чаще выявляются при выраженном бронхоспазме, например у больных БА. • 2. Чечевицы — небольшие плотные комочки зеленовато-желтого цвета, в состав которых входят кристаллы холестерина, мыла, обызвествленные эластические волокна, микобактерии туберкулеза. Обнаруживаются при туберкулезе легкого. • 3. Пробки Дитриха по внешнему виду напоминают чечевицы, но при раздавливании издают неприятный зловонный запах. Встречаются при нагноительных процессах (гангрена, абсцесс легкого). • 4. Друзы актиномицетов — мелкие желтоватые зернышки, напоминающие манную крупу. Обнаруживаются при актиномикозе легкого. • Могут быть небольшие сгустки фибрина.
Патологические элементы мокроты • 1. Спирали Куршмана — небольшие спиралеобразно извитые беловатые тяжи вязкой плотной слизи, которые чаще выявляются при выраженном бронхоспазме, например у больных БА. • 2. Чечевицы — небольшие плотные комочки зеленовато-желтого цвета, в состав которых входят кристаллы холестерина, мыла, обызвествленные эластические волокна, микобактерии туберкулеза. Обнаруживаются при туберкулезе легкого. • 3. Пробки Дитриха по внешнему виду напоминают чечевицы, но при раздавливании издают неприятный зловонный запах. Встречаются при нагноительных процессах (гангрена, абсцесс легкого). • 4. Друзы актиномицетов — мелкие желтоватые зернышки, напоминающие манную крупу. Обнаруживаются при актиномикозе легкого. • Могут быть небольшие сгустки фибрина.
 • При микроскопии в препаратах мокроты можно обнаружить: • клеточные элементы; • волокнистые образования; • кристаллические образования; • микробную флору. • Клеточные элементы: • эпителиальные клетки, • альвеолярные макрофаги, • опухолевые (атипичные) клетки, • лейкоциты, эритроциты.
• При микроскопии в препаратах мокроты можно обнаружить: • клеточные элементы; • волокнистые образования; • кристаллические образования; • микробную флору. • Клеточные элементы: • эпителиальные клетки, • альвеолярные макрофаги, • опухолевые (атипичные) клетки, • лейкоциты, эритроциты.
 Эпителиальные клетки • Плоский эпителий из полости рта, носоглотки, голосовых складок и надгортанника диагностического значения не имеет. Обнаружение большого количества клеток плоского эпителия свидетельствует о низком качестве образца мокроты (примесь слюны). • Клетки цилиндрического мерцательного эпителия выстилают слизистую оболочку гортани, трахеи и бронхов и обнаруживаются в любой мокроте, однако их увеличение свидетельствует о повреждении слизистой бронхов и трахеи (острый и хронический бронхит, бронхоэктазы, трахеит, ларингит).
Эпителиальные клетки • Плоский эпителий из полости рта, носоглотки, голосовых складок и надгортанника диагностического значения не имеет. Обнаружение большого количества клеток плоского эпителия свидетельствует о низком качестве образца мокроты (примесь слюны). • Клетки цилиндрического мерцательного эпителия выстилают слизистую оболочку гортани, трахеи и бронхов и обнаруживаются в любой мокроте, однако их увеличение свидетельствует о повреждении слизистой бронхов и трахеи (острый и хронический бронхит, бронхоэктазы, трахеит, ларингит).
 • Альвеолярные макрофаги в небольшом количестве также можно обнаружить в любой мокроте. Количество их увеличивается при воспалительных процессах в легких и дыхательных путях. Сидерофаги, или «клетки сердечных пороков» - макрофаги, содержащие гемосидерин - могут выявляться при застое крови в малом круге кровообращения, инфаркте легкого и других кровоизлияниях. • Атипичные клетки выявляются в мокроте при злокачественных опухолях, свидетельствуя о распаде опухоли и ее эндобронхиальном росте, хотя частота их обнаружения при раке легкого невелика. • Атипичные клетки можно обнаружить у больных с хроническими формами туберкулеза легких и выраженной пролиферативной реакцией ткани. • NB! Многоядерные эпителиальные клетки, похожие по форме на атипичные клетки, могут выявляться при выраженной метаплазии эпителия бронхов у больных с хроническим бронхитом.
• Альвеолярные макрофаги в небольшом количестве также можно обнаружить в любой мокроте. Количество их увеличивается при воспалительных процессах в легких и дыхательных путях. Сидерофаги, или «клетки сердечных пороков» - макрофаги, содержащие гемосидерин - могут выявляться при застое крови в малом круге кровообращения, инфаркте легкого и других кровоизлияниях. • Атипичные клетки выявляются в мокроте при злокачественных опухолях, свидетельствуя о распаде опухоли и ее эндобронхиальном росте, хотя частота их обнаружения при раке легкого невелика. • Атипичные клетки можно обнаружить у больных с хроническими формами туберкулеза легких и выраженной пролиферативной реакцией ткани. • NB! Многоядерные эпителиальные клетки, похожие по форме на атипичные клетки, могут выявляться при выраженной метаплазии эпителия бронхов у больных с хроническим бронхитом.
 • Лейкоциты - в небольшом количестве содержатся в любой мокроте. При воспалении, нагноительных процессах их количество значительно увеличивается. Увеличение числа дегенеративных форм лейкоцитов - важнейший признак активности воспалительного процесса и неблагоприятного течения заболевания. • содержания в мокроте лимфоцитов - при коклюше, туберкулезе легких, обострении хронического бронхита, хронических лимфопролиферативных заболеваниях. • количества эозинофилов в мокроте - БА, эозинофильная пневмонии, глистные поражения, инфаркт , туберкулезе и раке легкого. • Эритроциты единичные содержатся в любой мокроте. Значительное их - при разрушении ткани легкого или бронхов, застое в малом круге кровообращения, инфаркте легкого.
• Лейкоциты - в небольшом количестве содержатся в любой мокроте. При воспалении, нагноительных процессах их количество значительно увеличивается. Увеличение числа дегенеративных форм лейкоцитов - важнейший признак активности воспалительного процесса и неблагоприятного течения заболевания. • содержания в мокроте лимфоцитов - при коклюше, туберкулезе легких, обострении хронического бронхита, хронических лимфопролиферативных заболеваниях. • количества эозинофилов в мокроте - БА, эозинофильная пневмонии, глистные поражения, инфаркт , туберкулезе и раке легкого. • Эритроциты единичные содержатся в любой мокроте. Значительное их - при разрушении ткани легкого или бронхов, застое в малом круге кровообращения, инфаркте легкого.
 Волокнистые образования • Спирали Куршмана - своеобразные слизистые слепки мелких бронхов и выявляются у больных с выраженным обструктивным синдромом (БА, ХОБЛ). • Эластические волокна появляются в мокроте при деструкции легочной ткани (туберкулез, абсцесс, гангрена легкого, распадающийся рак легкого). • Тонкие волокна фибрина - при крупозной пневмонии, туберкулезе, актиномикозе, фибринозном бронхите.
Волокнистые образования • Спирали Куршмана - своеобразные слизистые слепки мелких бронхов и выявляются у больных с выраженным обструктивным синдромом (БА, ХОБЛ). • Эластические волокна появляются в мокроте при деструкции легочной ткани (туберкулез, абсцесс, гангрена легкого, распадающийся рак легкого). • Тонкие волокна фибрина - при крупозной пневмонии, туберкулезе, актиномикозе, фибринозном бронхите.
 Кристаллические образования Шарко-Лейдена - продукты кристаллизации белков, образующихся при распаде эозинофилов выявляются при увеличении в мокроте количества эозинофилов (БА, эозинофильная пневмония, глистные инвазии). • Кристаллы Шарко-Лейдена образуются в закрытой посуде, в том числе в нативном препарате мокроты под покровным стеклом (без доступа воздуха), не ранее чем через 12– 24 ч после приготовления препарата и почти не обнаруживаются в только что подготовленном материале. • NB! Эозинофилы, спирали Куршмана и кристаллы Шарко -Лейдена — это типичная триада признаков, выявляемых при анализе мокроты у больных БА. • Кристаллы
Кристаллические образования Шарко-Лейдена - продукты кристаллизации белков, образующихся при распаде эозинофилов выявляются при увеличении в мокроте количества эозинофилов (БА, эозинофильная пневмония, глистные инвазии). • Кристаллы Шарко-Лейдена образуются в закрытой посуде, в том числе в нативном препарате мокроты под покровным стеклом (без доступа воздуха), не ранее чем через 12– 24 ч после приготовления препарата и почти не обнаруживаются в только что подготовленном материале. • NB! Эозинофилы, спирали Куршмана и кристаллы Шарко -Лейдена — это типичная триада признаков, выявляемых при анализе мокроты у больных БА. • Кристаллы
 Кристаллические образования • Кристаллы холестерина образуются при распаде жира в замкнутых полостях, где длительно задерживается мокрота (абсцесс, туберкулез, распадающиеся опухоли). • Кристаллы гематоидина, являющегося продуктом распада гемоглобина, образуются при кровоизлияниях в некротизированных тканях, обширных гематомах. • Кристаллы жирных кислот характерны для длительного застоя гнойной мокроты в полостях. В гнойной мокроте они являются элементом так называемых пробок Дитриха, в состав которых входят детрит, иглы жирных кислот, капли нейтрального жира и бактерии.
Кристаллические образования • Кристаллы холестерина образуются при распаде жира в замкнутых полостях, где длительно задерживается мокрота (абсцесс, туберкулез, распадающиеся опухоли). • Кристаллы гематоидина, являющегося продуктом распада гемоглобина, образуются при кровоизлияниях в некротизированных тканях, обширных гематомах. • Кристаллы жирных кислот характерны для длительного застоя гнойной мокроты в полостях. В гнойной мокроте они являются элементом так называемых пробок Дитриха, в состав которых входят детрит, иглы жирных кислот, капли нейтрального жира и бактерии.
 Микроскопия мазков мокроты • позволяет ориентировочно установить возбудителя легочных инфекций (бактерии, грибки, микобактерии туберкулеза) и бывает весьма полезной для экстренного подбора и назначения адекватной антибактериальной терапии. • должна использоваться только в комплексе с другими (микробиологическими, иммунологическими) методами исследования мокроты. • отрицательный результат исследования не означает отсутствие болезни. • Диагностическое значение имеет лишь значительное увеличение грамположительных (пневмококки, стрептококки, стафилококки) и грамотрицательных (клебсиеллу, палочку Пфейффера, кишечную палочку) бактерий в мокроте в концентрации 106– 107 м. к. /мл и больше (Л. А. Вишнякова) и даже единичные микобактерии туберкулеза.
Микроскопия мазков мокроты • позволяет ориентировочно установить возбудителя легочных инфекций (бактерии, грибки, микобактерии туберкулеза) и бывает весьма полезной для экстренного подбора и назначения адекватной антибактериальной терапии. • должна использоваться только в комплексе с другими (микробиологическими, иммунологическими) методами исследования мокроты. • отрицательный результат исследования не означает отсутствие болезни. • Диагностическое значение имеет лишь значительное увеличение грамположительных (пневмококки, стрептококки, стафилококки) и грамотрицательных (клебсиеллу, палочку Пфейффера, кишечную палочку) бактерий в мокроте в концентрации 106– 107 м. к. /мл и больше (Л. А. Вишнякова) и даже единичные микобактерии туберкулеза.
 Интерпретация данных исследования мокроты • Признаками активного воспалительного процесса являются: а) слизистая, слизисто-гнойная или гнойнаямокрота; б) более 10 лейкоцитов в поле зрения; в) увеличение количества альвеолярных макрофагов (от единичных скоплений из нескольких клеток в поле зрения и больше); г) иногда увеличение количества мокроты; • Степень выраженности аллергического компонента оценивается по количеству эозинофилов и кристаллов Шарко-Лейдена (от небольших скоплений по всему препарату и больше). • Косвенными признаками обструктивного компонента являются спирали Куршмана.
Интерпретация данных исследования мокроты • Признаками активного воспалительного процесса являются: а) слизистая, слизисто-гнойная или гнойнаямокрота; б) более 10 лейкоцитов в поле зрения; в) увеличение количества альвеолярных макрофагов (от единичных скоплений из нескольких клеток в поле зрения и больше); г) иногда увеличение количества мокроты; • Степень выраженности аллергического компонента оценивается по количеству эозинофилов и кристаллов Шарко-Лейдена (от небольших скоплений по всему препарату и больше). • Косвенными признаками обструктивного компонента являются спирали Куршмана.
 Микробиологическое исследование мокроты • позволяет выделить возбудителя заболевания и изучить его чувствительность к антибиотикам. • С этой целью используют метод посева мокроты. • По степени чувствительности к антибиотикам микроорганизмы делят на: • чувствительные — микроорганизмы, рост которых подавляется при минимальной подавляющей концентрации (МПК), соответствующей концентрации препарата в сыворотке крови применении обычных терапевтических доз препарата; • умеренно устойчивые — такие штаммы микроорганизмов, МПК которых достигается только при назначении максимальных терапевтических доз антибиотика; • устойчивые микроорганизмы, рост которых не подавляется максимально допустимыми дозами лекарственных препаратов.
Микробиологическое исследование мокроты • позволяет выделить возбудителя заболевания и изучить его чувствительность к антибиотикам. • С этой целью используют метод посева мокроты. • По степени чувствительности к антибиотикам микроорганизмы делят на: • чувствительные — микроорганизмы, рост которых подавляется при минимальной подавляющей концентрации (МПК), соответствующей концентрации препарата в сыворотке крови применении обычных терапевтических доз препарата; • умеренно устойчивые — такие штаммы микроорганизмов, МПК которых достигается только при назначении максимальных терапевтических доз антибиотика; • устойчивые микроорганизмы, рост которых не подавляется максимально допустимыми дозами лекарственных препаратов.
 • Трактовка результатов микробиологического исследования мокроты сложна из-за обсеменения бронхиального содержимого микрофлорой ВДП и ротовой полости и частым присутствием в нормальном трахеобронхиальном содержимом большинства возбудителей респираторных заболеваний (пневмококков, стрептококков, стафилококков и др. ). Поэтому для интерпретации результатов микробиологического исследования мокроты следует учитывать количественное преобладание того или иного вида бактерий (больше 105– 107 м. к. /мл), появление определенных микроорганизмов в фазе обострения и исчезновение их в период ремиссии. • В сложных случаях для установления возбудителя респираторной инфекции необходимо использовать результаты серологического, иммунологического и вирусологического, микробиологического исследования сыворотки крови (посевы крови на стерильность).
• Трактовка результатов микробиологического исследования мокроты сложна из-за обсеменения бронхиального содержимого микрофлорой ВДП и ротовой полости и частым присутствием в нормальном трахеобронхиальном содержимом большинства возбудителей респираторных заболеваний (пневмококков, стрептококков, стафилококков и др. ). Поэтому для интерпретации результатов микробиологического исследования мокроты следует учитывать количественное преобладание того или иного вида бактерий (больше 105– 107 м. к. /мл), появление определенных микроорганизмов в фазе обострения и исчезновение их в период ремиссии. • В сложных случаях для установления возбудителя респираторной инфекции необходимо использовать результаты серологического, иммунологического и вирусологического, микробиологического исследования сыворотки крови (посевы крови на стерильность).
 Исследование плевральной жидкости: определение ее физико-химических свойств, цитологическое и микробиологическое • Разновидности плеврального выпота: • Транссудат — невоспалительный выпот, образующийся в результате повышения гидростатического давления (правожелудочковая сердечная недостаточность) или коллоидно-осмотического давления плазмы крови (нефротический синдром при гломерулонефрите, амилоидозе почек и липоидном нефрозе, при циррозах печени с нарушением ее белково-синтетической функции) • Экссудат — плевральный выпот воспалительного происхождения (собственно плевриты, выпот при системных заболеваниях соединительной ткани, гнойно-воспалительные заболевания легких и др. ).
Исследование плевральной жидкости: определение ее физико-химических свойств, цитологическое и микробиологическое • Разновидности плеврального выпота: • Транссудат — невоспалительный выпот, образующийся в результате повышения гидростатического давления (правожелудочковая сердечная недостаточность) или коллоидно-осмотического давления плазмы крови (нефротический синдром при гломерулонефрите, амилоидозе почек и липоидном нефрозе, при циррозах печени с нарушением ее белково-синтетической функции) • Экссудат — плевральный выпот воспалительного происхождения (собственно плевриты, выпот при системных заболеваниях соединительной ткани, гнойно-воспалительные заболевания легких и др. ).
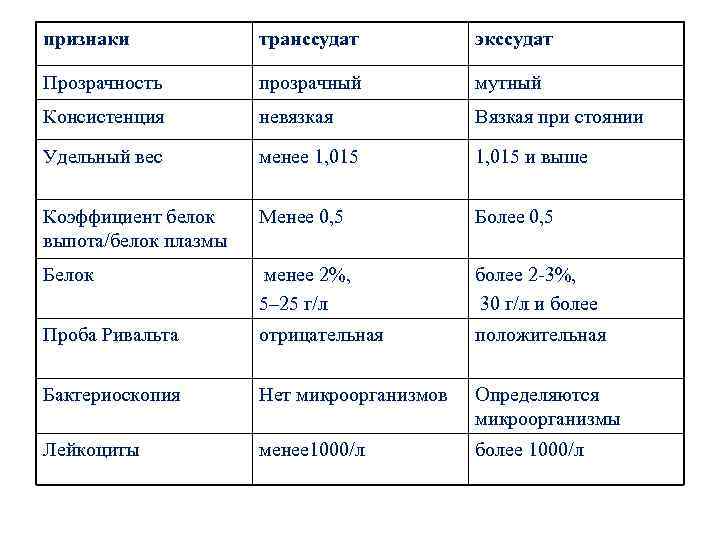 признаки транссудат экссудат Прозрачность прозрачный мутный Консистенция невязкая Вязкая при стоянии Удельный вес менее 1, 015 и выше Коэффициент белок выпота/белок плазмы Менее 0, 5 Более 0, 5 Белок менее 2%, 5– 25 г/л более 2 -3%, 30 г/л и более Проба Ривальта отрицательная положительная Бактериоскопия Нет микроорганизмов Определяются микроорганизмы Лейкоциты менее 1000/л более 1000/л
признаки транссудат экссудат Прозрачность прозрачный мутный Консистенция невязкая Вязкая при стоянии Удельный вес менее 1, 015 и выше Коэффициент белок выпота/белок плазмы Менее 0, 5 Более 0, 5 Белок менее 2%, 5– 25 г/л более 2 -3%, 30 г/л и более Проба Ривальта отрицательная положительная Бактериоскопия Нет микроорганизмов Определяются микроорганизмы Лейкоциты менее 1000/л более 1000/л
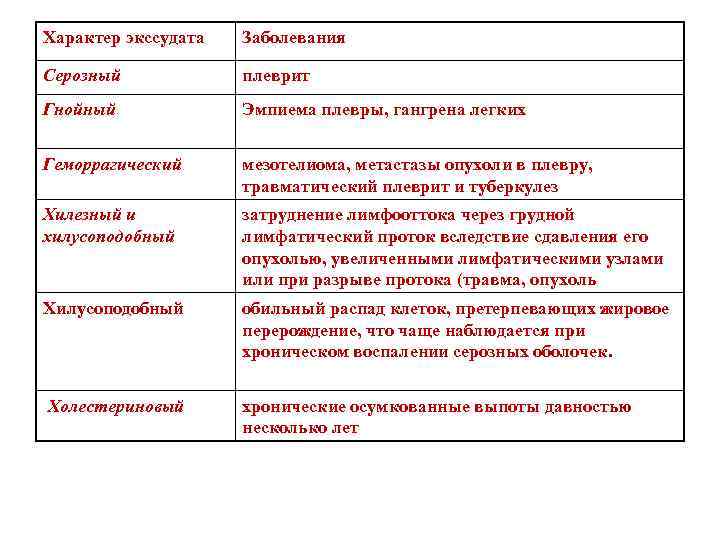 Характер экссудата Заболевания Серозный плеврит Гнойный Эмпиема плевры, гангрена легких Геморрагический мезотелиома, метастазы опухоли в плевру, травматический плеврит и туберкулез Хилезный и хилусоподобный затруднение лимфооттока через грудной лимфатический проток вследствие сдавления его опухолью, увеличенными лимфатическими узлами или при разрыве протока (травма, опухоль Хилусоподобный обильный распад клеток, претерпевающих жировое перерождение, что чаще наблюдается при хроническом воспалении серозных оболочек. Холестериновый хронические осумкованные выпоты давностью несколько лет
Характер экссудата Заболевания Серозный плеврит Гнойный Эмпиема плевры, гангрена легких Геморрагический мезотелиома, метастазы опухоли в плевру, травматический плеврит и туберкулез Хилезный и хилусоподобный затруднение лимфооттока через грудной лимфатический проток вследствие сдавления его опухолью, увеличенными лимфатическими узлами или при разрыве протока (травма, опухоль Хилусоподобный обильный распад клеток, претерпевающих жировое перерождение, что чаще наблюдается при хроническом воспалении серозных оболочек. Холестериновый хронические осумкованные выпоты давностью несколько лет
 Значение методов функциональной диагностики системы внешнего дыхания: • диагностика ДН задолго до появления первых клинических симптомов, • установление ее типа, характера и степени выраженности, • отслеживание динамики изменений функций аппарата внешнего дыхания в процессе развития болезни и под влиянием лечения, • оценка прогноза и степени утраты трудоспособности. Современный компьютерный спирограф
Значение методов функциональной диагностики системы внешнего дыхания: • диагностика ДН задолго до появления первых клинических симптомов, • установление ее типа, характера и степени выраженности, • отслеживание динамики изменений функций аппарата внешнего дыхания в процессе развития болезни и под влиянием лечения, • оценка прогноза и степени утраты трудоспособности. Современный компьютерный спирограф
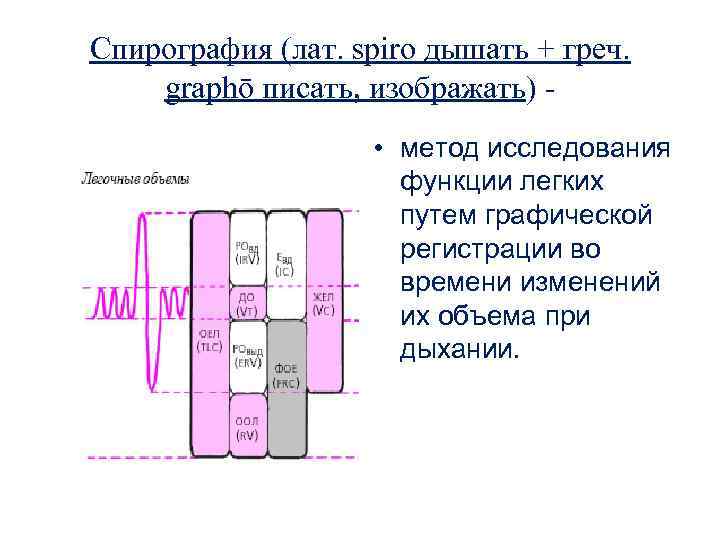 Спирография (лат. spiro дышать + греч. graphō писать, изображать) • метод исследования функции легких путем графической регистрации во времени изменений их объема при дыхании.
Спирография (лат. spiro дышать + греч. graphō писать, изображать) • метод исследования функции легких путем графической регистрации во времени изменений их объема при дыхании.
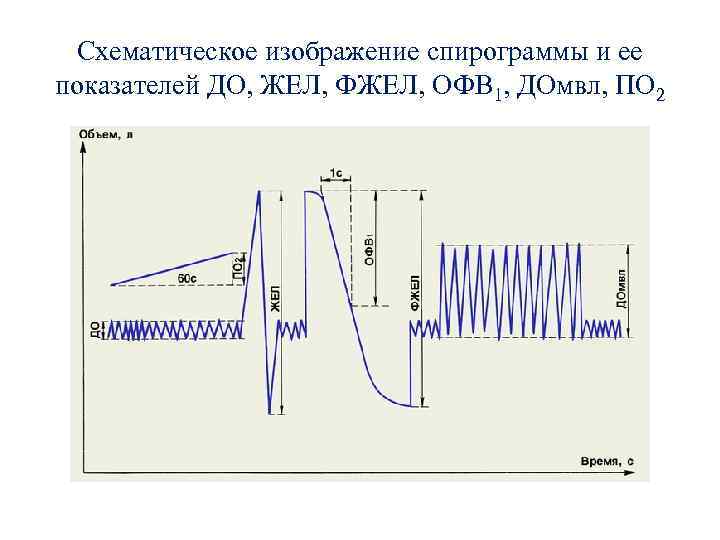 Схематическое изображение спирограммы и ее показателей ДО, ЖЕЛ, ФЖЕЛ, ОФВ 1, ДОмвл, ПО 2
Схематическое изображение спирограммы и ее показателей ДО, ЖЕЛ, ФЖЕЛ, ОФВ 1, ДОмвл, ПО 2
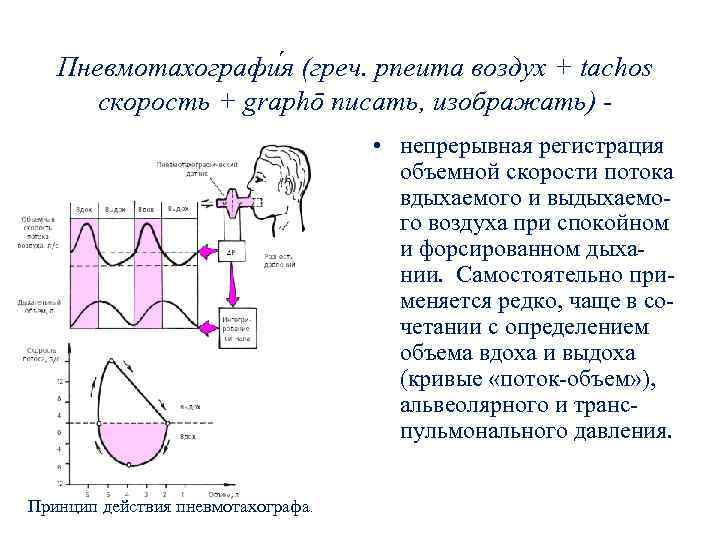 Пневмотахографи я (греч. pneuma воздух + tachos скорость + graphō писать, изображать) • непрерывная регистрация объемной скорости потока вдыхаемого и выдыхаемого воздуха при спокойном и форсированном дыхании. Самостоятельно применяется редко, чаще в сочетании с определением объема вдоха и выдоха (кривые «поток-объем» ), альвеолярного и транспульмонального давления. Принцип действия пневмотахографа.
Пневмотахографи я (греч. pneuma воздух + tachos скорость + graphō писать, изображать) • непрерывная регистрация объемной скорости потока вдыхаемого и выдыхаемого воздуха при спокойном и форсированном дыхании. Самостоятельно применяется редко, чаще в сочетании с определением объема вдоха и выдоха (кривые «поток-объем» ), альвеолярного и транспульмонального давления. Принцип действия пневмотахографа.
 Пневмотахография позволяет • • • Регистрация кривой «поток — объем форсированного выдоха» с помощью пневмотахографа «Пневмоскрин» • • оценить состояние бронхиальной проходимости, диагностировать бронхиальную обструкцию на доклинической стадии распознать бронхоспазм с помощью проб с бронхолитиками, изучить реактивность бронхов методами специфической и неспецифической бронхопровокации, оценить эффективность лечения бронхолегочной патологии, определить выраженность и уровень бронхиальной обструкции. изучить неблагоприятное влияние курения, загрязнения окружающей среды и профессиональных вредностей на функцию легких. Противопоказания: кровохарканье, боли в грудной клетке и другие патологические состояния, препятствующие проведению форсированного выдоха.
Пневмотахография позволяет • • • Регистрация кривой «поток — объем форсированного выдоха» с помощью пневмотахографа «Пневмоскрин» • • оценить состояние бронхиальной проходимости, диагностировать бронхиальную обструкцию на доклинической стадии распознать бронхоспазм с помощью проб с бронхолитиками, изучить реактивность бронхов методами специфической и неспецифической бронхопровокации, оценить эффективность лечения бронхолегочной патологии, определить выраженность и уровень бронхиальной обструкции. изучить неблагоприятное влияние курения, загрязнения окружающей среды и профессиональных вредностей на функцию легких. Противопоказания: кровохарканье, боли в грудной клетке и другие патологические состояния, препятствующие проведению форсированного выдоха.
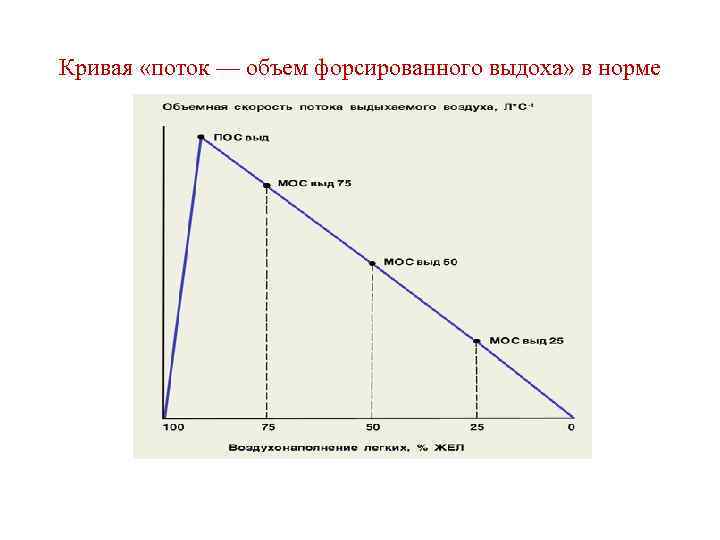 Кривая «поток — объем форсированного выдоха» в норме
Кривая «поток — объем форсированного выдоха» в норме
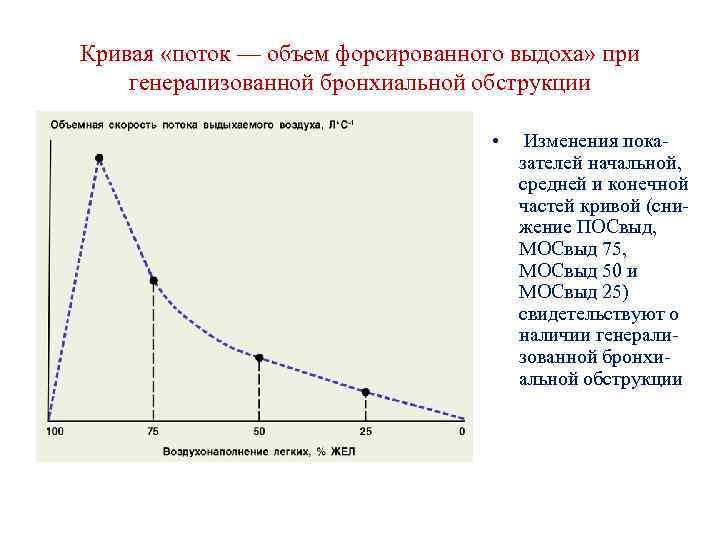 Кривая «поток — объем форсированного выдоха» при генерализованной бронхиальной обструкции • Изменения показателей начальной, средней и конечной частей кривой (снижение ПОСвыд, МОСвыд 75, МОСвыд 50 и МОСвыд 25) свидетельствуют о наличии генерализованной бронхиальной обструкции
Кривая «поток — объем форсированного выдоха» при генерализованной бронхиальной обструкции • Изменения показателей начальной, средней и конечной частей кривой (снижение ПОСвыд, МОСвыд 75, МОСвыд 50 и МОСвыд 25) свидетельствуют о наличии генерализованной бронхиальной обструкции
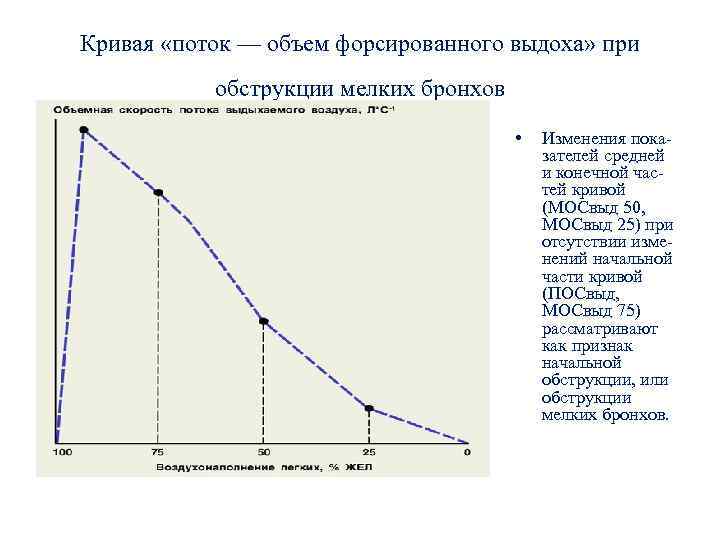 Кривая «поток — объем форсированного выдоха» при обструкции мелких бронхов • Изменения показателей средней и конечной частей кривой (МОСвыд 50, МОСвыд 25) при отсутствии изменений начальной части кривой (ПОСвыд, МОСвыд 75) рассматривают как признак начальной обструкции, или обструкции мелких бронхов.
Кривая «поток — объем форсированного выдоха» при обструкции мелких бронхов • Изменения показателей средней и конечной частей кривой (МОСвыд 50, МОСвыд 25) при отсутствии изменений начальной части кривой (ПОСвыд, МОСвыд 75) рассматривают как признак начальной обструкции, или обструкции мелких бронхов.
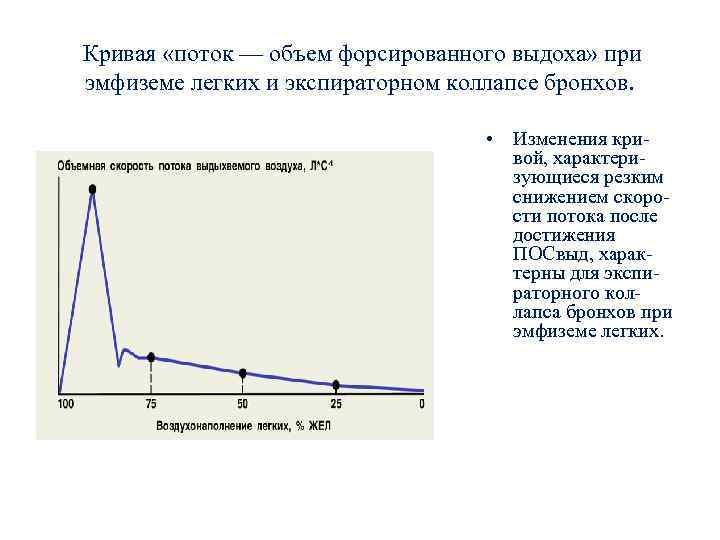 Кривая «поток — объем форсированного выдоха» при эмфиземе легких и экспираторном коллапсе бронхов. • Изменения кривой, характеризующиеся резким снижением скорости потока после достижения ПОСвыд, характерны для экспираторного коллапса бронхов при эмфиземе легких.
Кривая «поток — объем форсированного выдоха» при эмфиземе легких и экспираторном коллапсе бронхов. • Изменения кривой, характеризующиеся резким снижением скорости потока после достижения ПОСвыд, характерны для экспираторного коллапса бронхов при эмфиземе легких.
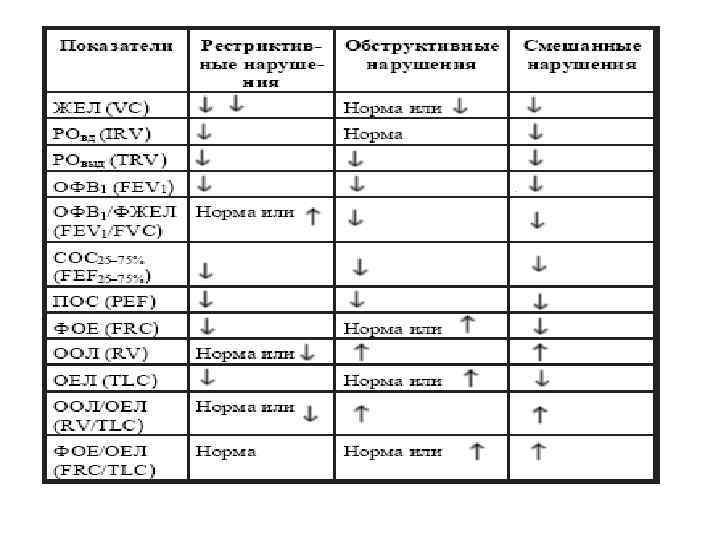
 • При оценке результатов исследования рекомендуется использовать так называемые должные величины параметров форсированного выдоха в зависимости от пола, возраста и роста обследуемого, рассчитанные Р. Ф. Клементом и соавторами (1987). • Нижней границей нормы пиковой и максимальных объемных скоростей форсированного выдоха на уровне 75, 50 и 25% ЖЕЛ следует считать 60% должной величины. • Снижение ПОС и МОС до 40% должной величины можно рассматривать как небольшое, до 39— 20% — как значительное, до 19% и более — как резкое снижение. • Заключение о выраженности и распространенности бронхиальной обструкции основывается на анализе результатов измерения скоростных показателей выдоха и данных спирографии: ОФВ 1 и ОФВ 1/ЖЕЛ(%).
• При оценке результатов исследования рекомендуется использовать так называемые должные величины параметров форсированного выдоха в зависимости от пола, возраста и роста обследуемого, рассчитанные Р. Ф. Клементом и соавторами (1987). • Нижней границей нормы пиковой и максимальных объемных скоростей форсированного выдоха на уровне 75, 50 и 25% ЖЕЛ следует считать 60% должной величины. • Снижение ПОС и МОС до 40% должной величины можно рассматривать как небольшое, до 39— 20% — как значительное, до 19% и более — как резкое снижение. • Заключение о выраженности и распространенности бронхиальной обструкции основывается на анализе результатов измерения скоростных показателей выдоха и данных спирографии: ОФВ 1 и ОФВ 1/ЖЕЛ(%).
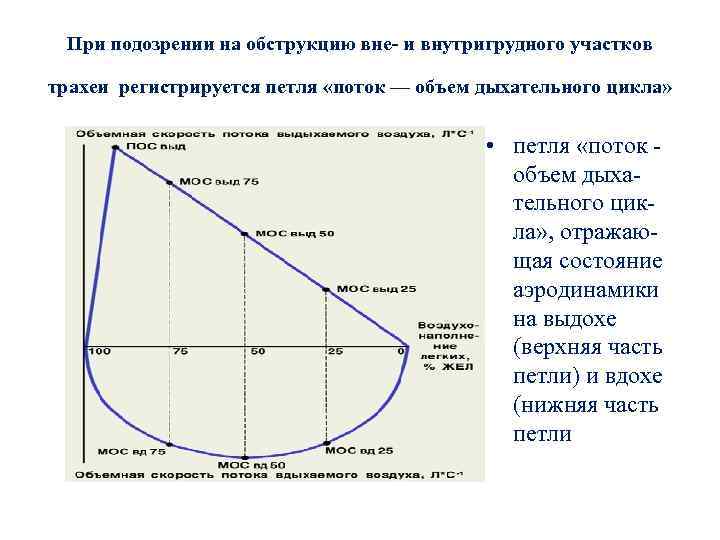 При подозрении на обструкцию вне- и внутригрудного участков трахеи регистрируется петля «поток — объем дыхательного цикла» • петля «поток - объем дыхательного цикла» , отражающая состояние аэродинамики на выдохе (верхняя часть петли) и вдохе (нижняя часть петли
При подозрении на обструкцию вне- и внутригрудного участков трахеи регистрируется петля «поток — объем дыхательного цикла» • петля «поток - объем дыхательного цикла» , отражающая состояние аэродинамики на выдохе (верхняя часть петли) и вдохе (нижняя часть петли
 Петля «поток — объем дыхательного цикла» при фиксированном стенозе трахеи • В случае фиксированн ого стеноза трахеи (независимо от уровня поражения) снижаются скоростные показатели как вдоха, так и выдоха.
Петля «поток — объем дыхательного цикла» при фиксированном стенозе трахеи • В случае фиксированн ого стеноза трахеи (независимо от уровня поражения) снижаются скоростные показатели как вдоха, так и выдоха.
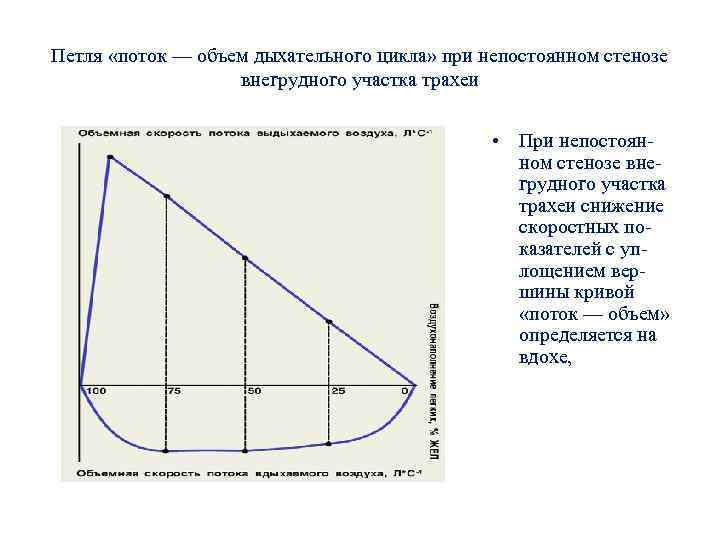 Петля «поток — объем дыхательного цикла» при непостоянном стенозе внегрудного участка трахеи • При непостоянном стенозе внегрудного участка трахеи снижение скоростных показателей с уплощением вершины кривой «поток — объем» определяется на вдохе,
Петля «поток — объем дыхательного цикла» при непостоянном стенозе внегрудного участка трахеи • При непостоянном стенозе внегрудного участка трахеи снижение скоростных показателей с уплощением вершины кривой «поток — объем» определяется на вдохе,
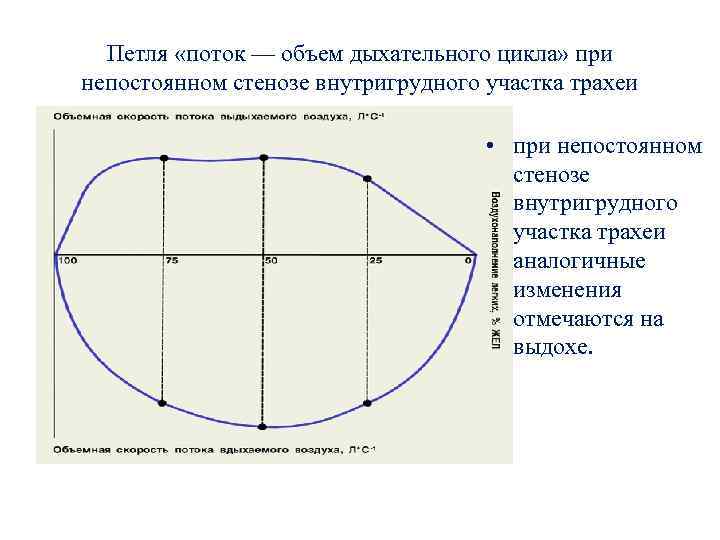 Петля «поток — объем дыхательного цикла» при непостоянном стенозе внутригрудного участка трахеи • при непостоянном стенозе внутригрудного участка трахеи аналогичные изменения отмечаются на выдохе.
Петля «поток — объем дыхательного цикла» при непостоянном стенозе внутригрудного участка трахеи • при непостоянном стенозе внутригрудного участка трахеи аналогичные изменения отмечаются на выдохе.
 • Для диагностики смешанной ДН необходимо рассчитать функциональную остаточную емкость (ФОЕ) — количество воздуха, остающегося в легких после максимального выдоха. Ее измеряют непрямыми методами: газоаналитическими или с применением плетизмографии всего тела. • Принцип газоаналитических методов: в легкие вводят инертный газ гелий (метод разведения), либо вымывают содержащийся в альвеолярном воздухе азот, заставляя пациента дышать чистым кислородом. В обоих случаях ФОЕ вычисляют, исходя из конечной концентрации газа. • Метод плетизмографии используется в пульмонологии для определения легочных объемов, трахеобронхиального сопротивления, эластических свойств легочной ткани и грудной клетки и оценки некоторых других параметров легочной вентиляции.
• Для диагностики смешанной ДН необходимо рассчитать функциональную остаточную емкость (ФОЕ) — количество воздуха, остающегося в легких после максимального выдоха. Ее измеряют непрямыми методами: газоаналитическими или с применением плетизмографии всего тела. • Принцип газоаналитических методов: в легкие вводят инертный газ гелий (метод разведения), либо вымывают содержащийся в альвеолярном воздухе азот, заставляя пациента дышать чистым кислородом. В обоих случаях ФОЕ вычисляют, исходя из конечной концентрации газа. • Метод плетизмографии используется в пульмонологии для определения легочных объемов, трахеобронхиального сопротивления, эластических свойств легочной ткани и грудной клетки и оценки некоторых других параметров легочной вентиляции.
 Газообмен в легких зависит от: • • • уровня общей вентиляции и степени ее неравномерности в различных отделах органа, соотношения вентиляции и перфузии на уровне альвеол, диффузии газов через альвеолярно-капиллярную мембрану. Величина вентиляционно-перфузионного отношения (ВПО) определяется капнографией, которая основана на непрерывной регистрации содержания СО 2 в выдыхаемой смеси газов с помощью специальных газоанализаторов. • Диффузия газов через альвеолярно-капиллярную мембрану подчиняется закону Фика, согласно которому скорость диффузии прямо пропорциональна градиенту парциального давления газов (О 2 и СО 2) по обе стороны мембраны и диффузионной способности альвеолярно-капиллярной мембраны
Газообмен в легких зависит от: • • • уровня общей вентиляции и степени ее неравномерности в различных отделах органа, соотношения вентиляции и перфузии на уровне альвеол, диффузии газов через альвеолярно-капиллярную мембрану. Величина вентиляционно-перфузионного отношения (ВПО) определяется капнографией, которая основана на непрерывной регистрации содержания СО 2 в выдыхаемой смеси газов с помощью специальных газоанализаторов. • Диффузия газов через альвеолярно-капиллярную мембрану подчиняется закону Фика, согласно которому скорость диффузии прямо пропорциональна градиенту парциального давления газов (О 2 и СО 2) по обе стороны мембраны и диффузионной способности альвеолярно-капиллярной мембраны
 Причины нарушения • ВПО: • 1. Все болези и синдромы, обусловливающие неравномерную вентиляцию легких. • 2. Наличие анатомических и физиологических шунтов. • 3. Тромбоэмболия мелких ветвей легочной артерии. • 4. Нарушение микроциркуляции и тромбообразование в сосудах малого круга. • • диффузионной способности легких: • 1. Эмфизема легких. • 2. Поражение паренхимы легких и утолщение альвеолярнокапиллярной мембраны (массивные пневмонии, воспалительный или гемодинамический отек легких, диффузный пневмосклероз, альвеолиты, пневмокониозы, муковисцидоз). • 3. Поражение капиллярного русла легких (васкулиты, эмболии мелких ветвей легочной артерии и др. ).
Причины нарушения • ВПО: • 1. Все болези и синдромы, обусловливающие неравномерную вентиляцию легких. • 2. Наличие анатомических и физиологических шунтов. • 3. Тромбоэмболия мелких ветвей легочной артерии. • 4. Нарушение микроциркуляции и тромбообразование в сосудах малого круга. • • диффузионной способности легких: • 1. Эмфизема легких. • 2. Поражение паренхимы легких и утолщение альвеолярнокапиллярной мембраны (массивные пневмонии, воспалительный или гемодинамический отек легких, диффузный пневмосклероз, альвеолиты, пневмокониозы, муковисцидоз). • 3. Поражение капиллярного русла легких (васкулиты, эмболии мелких ветвей легочной артерии и др. ).
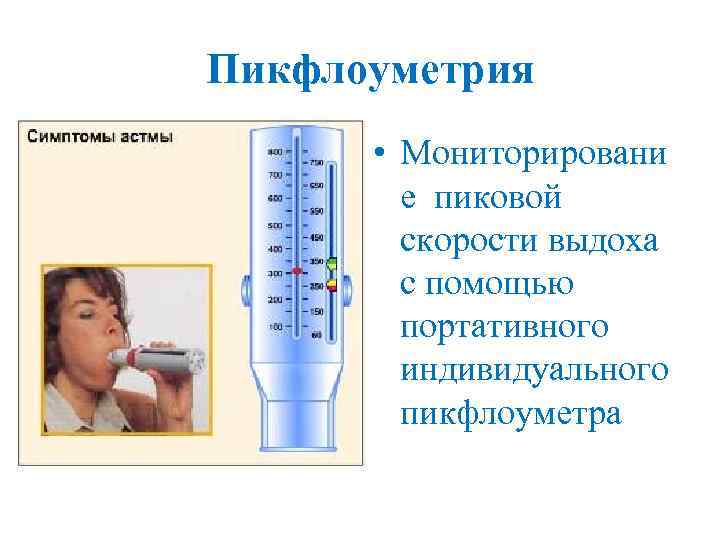 Пикфлоуметрия • Мониторировани е пиковой скорости выдоха с помощью портативного индивидуального пикфлоуметра
Пикфлоуметрия • Мониторировани е пиковой скорости выдоха с помощью портативного индивидуального пикфлоуметра
 Возможности пикфлоуметрии • Определение обратимости бронхиальной обструкции • Оценка тяжести заболевания • Оценка гиперреактивности бронхов • Прогнозирование обострений астмы • Идентификация механизмов, провоцирующих бронхоспазм • Определение профессиональной астмы • Оценка эффективности лечения • Планирование лечения
Возможности пикфлоуметрии • Определение обратимости бронхиальной обструкции • Оценка тяжести заболевания • Оценка гиперреактивности бронхов • Прогнозирование обострений астмы • Идентификация механизмов, провоцирующих бронхоспазм • Определение профессиональной астмы • Оценка эффективности лечения • Планирование лечения
 Рентгенологическое исследование Рентгеноскопия визуальная оценка изменений БЛС Рентгенография регистрация и оценка изменений БЛС Томография послойное рентгенологическое исследование легких Флюорография регистрация изменений БЛС на малоформатную фотопленку Бронхография рентгенологическое исследование трахеи и бронхов путем контрастирования Ангиография исследование сосудов легких и легочного кровоток путем контрастирования
Рентгенологическое исследование Рентгеноскопия визуальная оценка изменений БЛС Рентгенография регистрация и оценка изменений БЛС Томография послойное рентгенологическое исследование легких Флюорография регистрация изменений БЛС на малоформатную фотопленку Бронхография рентгенологическое исследование трахеи и бронхов путем контрастирования Ангиография исследование сосудов легких и легочного кровоток путем контрастирования
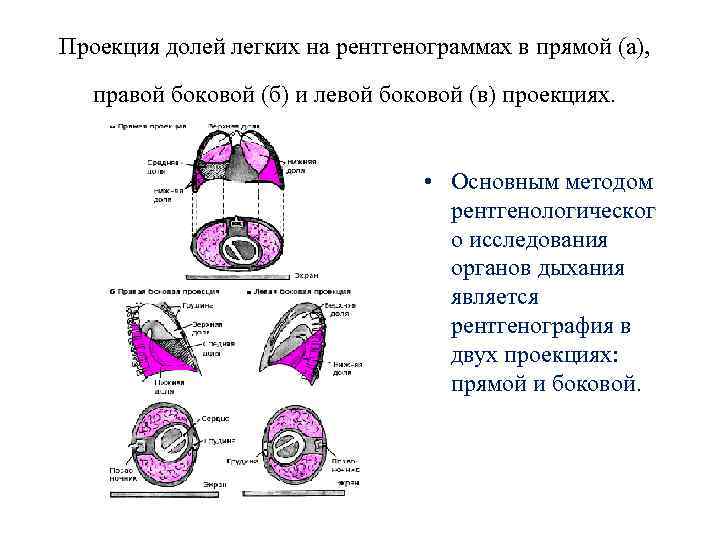 Проекция долей легких на рентгенограммах в прямой (а), правой боковой (б) и левой боковой (в) проекциях. • Основным методом рентгенологическог о исследования органов дыхания является рентгенография в двух проекциях: прямой и боковой.
Проекция долей легких на рентгенограммах в прямой (а), правой боковой (б) и левой боковой (в) проекциях. • Основным методом рентгенологическог о исследования органов дыхания является рентгенография в двух проекциях: прямой и боковой.
 Рентгенодиагностика бронхолегочных синдромов основана на выявлении трех типов изменений легочных полей: • 1. распространенного или ограниченного затемнения, свидетельствующего об уплотнении легочной ткани (воспалительная инфильтрация, отек, ателектаз, опухоль и т. п. ); • 2. ограниченного или диффузного просветления легочной ткани при повышении ее воздушности (полость в легком, киста, распадающаяся опухоль, обструктивный синдром, пневмоторакс и др. ); • 3. изменений легочного рисунка. Рентгенограмма легких при острой очаговой пневмонии. Очаги воспалительной инфильтрации локализуются в нижней доле правого легкого и сочетаются с расширением корня легкого и усилением легочного рисунка
Рентгенодиагностика бронхолегочных синдромов основана на выявлении трех типов изменений легочных полей: • 1. распространенного или ограниченного затемнения, свидетельствующего об уплотнении легочной ткани (воспалительная инфильтрация, отек, ателектаз, опухоль и т. п. ); • 2. ограниченного или диффузного просветления легочной ткани при повышении ее воздушности (полость в легком, киста, распадающаяся опухоль, обструктивный синдром, пневмоторакс и др. ); • 3. изменений легочного рисунка. Рентгенограмма легких при острой очаговой пневмонии. Очаги воспалительной инфильтрации локализуются в нижней доле правого легкого и сочетаются с расширением корня легкого и усилением легочного рисунка
 • При патологических процессах в легких, приводящих к потере воздушности и уплотнению легочной ткани, соответствующие участки легких на негативной пленке имеют более бледное изображение по сравнению с нормальной легочной тканью – «затемнение» . • Полость в легком, содержащая воздух и окруженная воспалительным валиком, на рентгеновской пленке имеет вид темного пятна овальной формы, окруженного более бледной тенью, чем тень легочной ткани – «круглая тень» . • Жидкость в плевральной полости, пропускающая меньше рентгеновских лучей по сравнению с легочной тканью, на рентгеновской пленке дает тень, более бледную по сравнению с тенью легочной ткани. При наличии в полости плевры экссудата уровень соприкосновения ее с легкими имеет косую линию, постепенно направляющуюся вверх и латерально от среднеключичной линии; уровень транссудата располагается более горизонтально.
• При патологических процессах в легких, приводящих к потере воздушности и уплотнению легочной ткани, соответствующие участки легких на негативной пленке имеют более бледное изображение по сравнению с нормальной легочной тканью – «затемнение» . • Полость в легком, содержащая воздух и окруженная воспалительным валиком, на рентгеновской пленке имеет вид темного пятна овальной формы, окруженного более бледной тенью, чем тень легочной ткани – «круглая тень» . • Жидкость в плевральной полости, пропускающая меньше рентгеновских лучей по сравнению с легочной тканью, на рентгеновской пленке дает тень, более бледную по сравнению с тенью легочной ткани. При наличии в полости плевры экссудата уровень соприкосновения ее с легкими имеет косую линию, постепенно направляющуюся вверх и латерально от среднеключичной линии; уровень транссудата располагается более горизонтально.
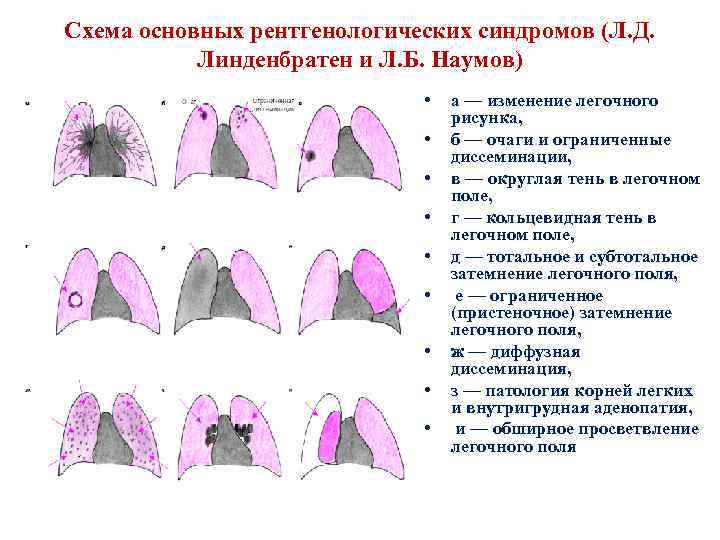 Схема основных рентгенологических синдромов (Л. Д. Линденбратен и Л. Б. Наумов) • • • а — изменение легочного рисунка, б — очаги и ограниченные диссеминации, в — округлая тень в легочном поле, г — кольцевидная тень в легочном поле, д — тотальное и субтотальное затемнение легочного поля, е — ограниченное (пристеночное) затемнение легочного поля, ж — диффузная диссеминация, з — патология корней легких и внутригрудная аденопатия, и — обширное просветвление легочного поля
Схема основных рентгенологических синдромов (Л. Д. Линденбратен и Л. Б. Наумов) • • • а — изменение легочного рисунка, б — очаги и ограниченные диссеминации, в — округлая тень в легочном поле, г — кольцевидная тень в легочном поле, д — тотальное и субтотальное затемнение легочного поля, е — ограниченное (пристеночное) затемнение легочного поля, ж — диффузная диссеминация, з — патология корней легких и внутригрудная аденопатия, и — обширное просветвление легочного поля
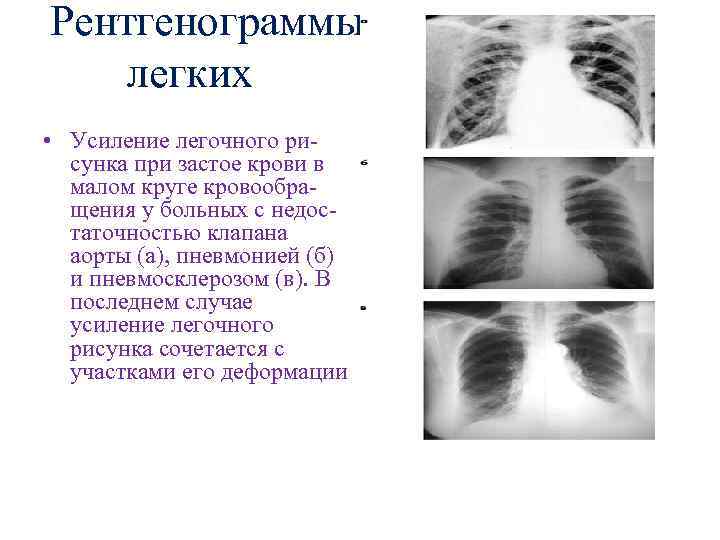 Рентгенограммы легких • Усиление легочного рисунка при застое крови в малом круге кровообращения у больных с недостаточностью клапана аорты (а), пневмонией (б) и пневмосклерозом (в). В последнем случае усиление легочного рисунка сочетается с участками его деформации
Рентгенограммы легких • Усиление легочного рисунка при застое крови в малом круге кровообращения у больных с недостаточностью клапана аорты (а), пневмонией (б) и пневмосклерозом (в). В последнем случае усиление легочного рисунка сочетается с участками его деформации
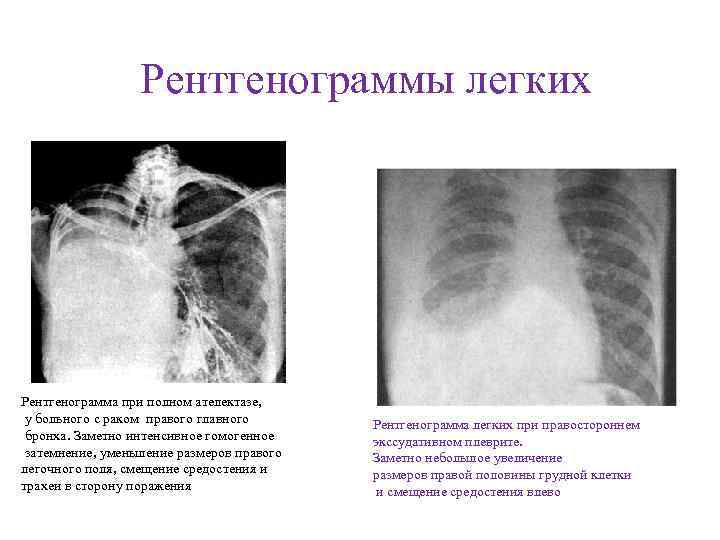 Рентгенограммы легких Рентгенограмма при полном ателектазе, у больного с раком правого главного бронха. Заметно интенсивное гомогенное затемнение, уменьшение размеров правого легочного поля, смещение средостения и трахеи в сторону поражения Рентгенограмма легких при правостороннем экссудативном плеврите. Заметно небольшое увеличение размеров правой половины грудной клетки и смещение средостения влево
Рентгенограммы легких Рентгенограмма при полном ателектазе, у больного с раком правого главного бронха. Заметно интенсивное гомогенное затемнение, уменьшение размеров правого легочного поля, смещение средостения и трахеи в сторону поражения Рентгенограмма легких при правостороннем экссудативном плеврите. Заметно небольшое увеличение размеров правой половины грудной клетки и смещение средостения влево
 Рентгенограммы легких Множественные метастазы в легкие саркомы кости Ограниченное затемнение левого легкого при умеренном количестве жидкости в плевральной полости. Заметно интенсивное затемнение нижнего легкого слева, небольшое увеличение размеров левой половины грудной клетки.
Рентгенограммы легких Множественные метастазы в легкие саркомы кости Ограниченное затемнение левого легкого при умеренном количестве жидкости в плевральной полости. Заметно интенсивное затемнение нижнего легкого слева, небольшое увеличение размеров левой половины грудной клетки.
 Компьютерная томография • Обладает высокой разрешающей способностью, позволяющей визуализировать очаги размером до 1– 2 мм, возможностью получения количественной информации о плотности тканей и удобством представления рентгенологической картины в виде тонких (до 1 мм) последовательных поперечных или продольных «срезов» исследуемых органов. • Принцип метода: просвечивание каждого слоя ткани в импульсном режиме с помощью рентгеновской трубки с щелевым коллиматором, которая вращается вокруг продольной оси тела пациента. Анализ изображения проводят как в автоматическом режиме с использованием ЭВМ и специальных программ, так и визуально.
Компьютерная томография • Обладает высокой разрешающей способностью, позволяющей визуализировать очаги размером до 1– 2 мм, возможностью получения количественной информации о плотности тканей и удобством представления рентгенологической картины в виде тонких (до 1 мм) последовательных поперечных или продольных «срезов» исследуемых органов. • Принцип метода: просвечивание каждого слоя ткани в импульсном режиме с помощью рентгеновской трубки с щелевым коллиматором, которая вращается вокруг продольной оси тела пациента. Анализ изображения проводят как в автоматическом режиме с использованием ЭВМ и специальных программ, так и визуально.
 Схематическое изображение техники получения компьютерных томограмм (а) и проведения исследования (б)
Схематическое изображение техники получения компьютерных томограмм (а) и проведения исследования (б)
 В зависимости от задач исследования можно выбрать толщину аксиальных срезов и направление томографирования, а также один из трех режимов исследования. • 1. Непрерывная КТ, когда последовательно получают изображение всех без исключения срезов органа. Этот способ томографирования дает возможность получить максимальную информацию о морфологических изменениях, но отличается большой лучевой нагрузкой и стоимостью исследования. • 2. Дискретная КТ с заданным относительно большим интервалом между срезами, что существенно снижает лучевую нагрузку, но приводит к потере части информации. • 3. Прицельная КТ заключается в тщательном послойном исследовании одного или нескольких интересующих врача участков органа, обычно в области выявленного ранее патологического образования.
В зависимости от задач исследования можно выбрать толщину аксиальных срезов и направление томографирования, а также один из трех режимов исследования. • 1. Непрерывная КТ, когда последовательно получают изображение всех без исключения срезов органа. Этот способ томографирования дает возможность получить максимальную информацию о морфологических изменениях, но отличается большой лучевой нагрузкой и стоимостью исследования. • 2. Дискретная КТ с заданным относительно большим интервалом между срезами, что существенно снижает лучевую нагрузку, но приводит к потере части информации. • 3. Прицельная КТ заключается в тщательном послойном исследовании одного или нескольких интересующих врача участков органа, обычно в области выявленного ранее патологического образования.
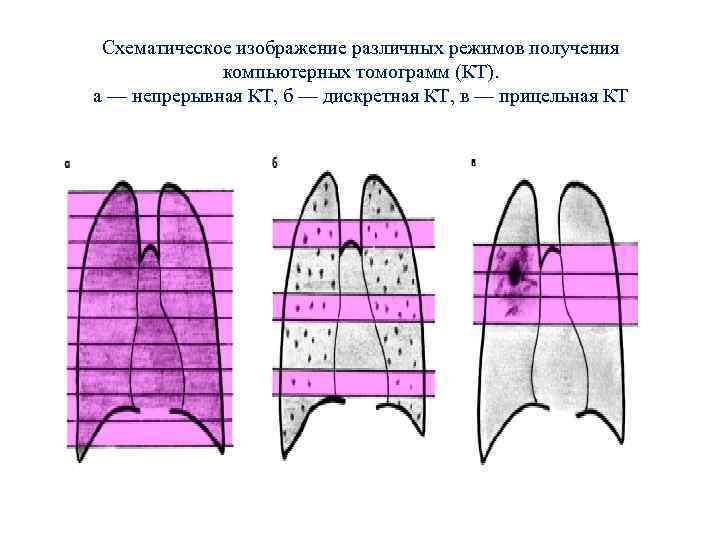 Схематическое изображение различных режимов получения компьютерных томограмм (КТ). а — непрерывная КТ, б — дискретная КТ, в — прицельная КТ
Схематическое изображение различных режимов получения компьютерных томограмм (КТ). а — непрерывная КТ, б — дискретная КТ, в — прицельная КТ
 • КТ имеет существенные преимущества перед обычным рентгенологическим исследованием, включая рентгеновскую томографию, при любых заболеваниях органов дыхания. Она позволяет обнаружить более тонкие детали патологического процесса. • Единственным существенным фактором, ограничивающим применение метода, является его высокая стоимость и относительно малая доступность для некоторых лечебных учреждений.
• КТ имеет существенные преимущества перед обычным рентгенологическим исследованием, включая рентгеновскую томографию, при любых заболеваниях органов дыхания. Она позволяет обнаружить более тонкие детали патологического процесса. • Единственным существенным фактором, ограничивающим применение метода, является его высокая стоимость и относительно малая доступность для некоторых лечебных учреждений.
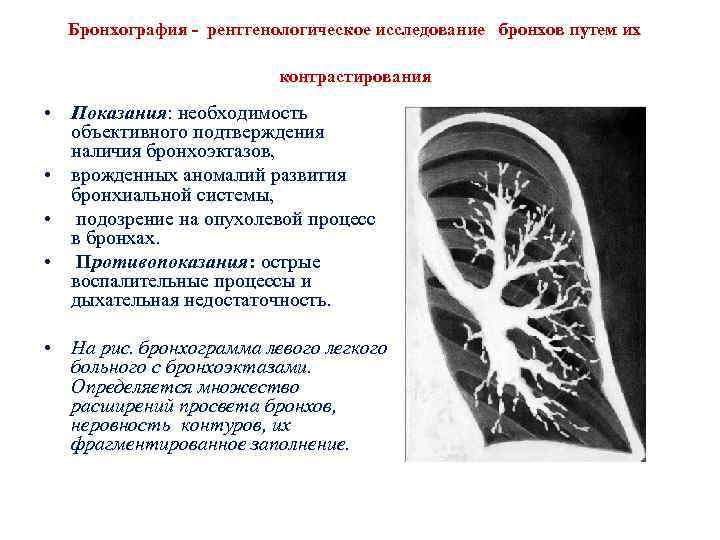 Бронхография - рентгенологическое исследование бронхов путем их контрастирования • Показания: необходимость объективного подтверждения наличия бронхоэктазов, • врожденных аномалий развития бронхиальной системы, • подозрение на опухолевой процесс в бронхах. • Противопоказания: острые воспалительные процессы и дыхательная недостаточность. • На рис. бронхограмма левого легкого больного с бронхоэктазами. Определяется множество расширений просвета бронхов, неровность контуров, их фрагментированное заполнение.
Бронхография - рентгенологическое исследование бронхов путем их контрастирования • Показания: необходимость объективного подтверждения наличия бронхоэктазов, • врожденных аномалий развития бронхиальной системы, • подозрение на опухолевой процесс в бронхах. • Противопоказания: острые воспалительные процессы и дыхательная недостаточность. • На рис. бронхограмма левого легкого больного с бронхоэктазами. Определяется множество расширений просвета бронхов, неровность контуров, их фрагментированное заполнение.
 Ангиография - рентгенологическое исследование сосудов легких и легочного кровотока, при котором контраст вводится в легочную артерию и ее ветви путем катетеризации бедренной вены по Сельдингеру. • Показания: • ТЭЛА • Рецидивирующее кровохарканье или легочное кровотечение. • Подозрение на врожденную аномалию легкого или легочных сосудов. • Уточнение риска предстоящей операции при точно установленном диагнозе (например опухоли легкого). • противопоказания • тяжелое общее состояние больного, • выраженная сердечно-легочная недостаточность, • нарушения ритма сердца, • выраженная печеночная и почечная недостаточность, • тромбофлебит или флеботромбоз нижних конечностей, • непереносимость препаратов йода.
Ангиография - рентгенологическое исследование сосудов легких и легочного кровотока, при котором контраст вводится в легочную артерию и ее ветви путем катетеризации бедренной вены по Сельдингеру. • Показания: • ТЭЛА • Рецидивирующее кровохарканье или легочное кровотечение. • Подозрение на врожденную аномалию легкого или легочных сосудов. • Уточнение риска предстоящей операции при точно установленном диагнозе (например опухоли легкого). • противопоказания • тяжелое общее состояние больного, • выраженная сердечно-легочная недостаточность, • нарушения ритма сердца, • выраженная печеночная и почечная недостаточность, • тромбофлебит или флеботромбоз нижних конечностей, • непереносимость препаратов йода.
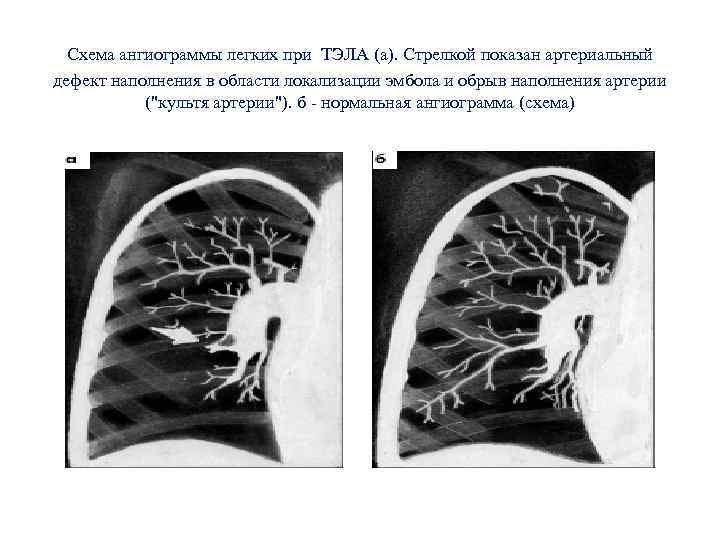 Схема ангиограммы легких при ТЭЛА (а). Стрелкой показан артериальный дефект наполнения в области локализации эмбола и обрыв наполнения артерии ("культя артерии"). б - нормальная ангиограмма (схема)
Схема ангиограммы легких при ТЭЛА (а). Стрелкой показан артериальный дефект наполнения в области локализации эмбола и обрыв наполнения артерии ("культя артерии"). б - нормальная ангиограмма (схема)
 Бронхоскопия позволяет: • визуально оценить анатомические особенности дыхательных путей, состояние трахеи, главных, долевых, сегментарных и субсегментарных бронхов; • провести биопсию интересующих участков трахеобронхиального дерева и получить материал для гистологического и цитологического исследований; • с помощью аспирации промывных вод бронхов получить материал для цитолологического, иммунологического и бактериоскопического исследования; • с лечебной целью провести лаваж бронхов.
Бронхоскопия позволяет: • визуально оценить анатомические особенности дыхательных путей, состояние трахеи, главных, долевых, сегментарных и субсегментарных бронхов; • провести биопсию интересующих участков трахеобронхиального дерева и получить материал для гистологического и цитологического исследований; • с помощью аспирации промывных вод бронхов получить материал для цитолологического, иммунологического и бактериоскопического исследования; • с лечебной целью провести лаваж бронхов.
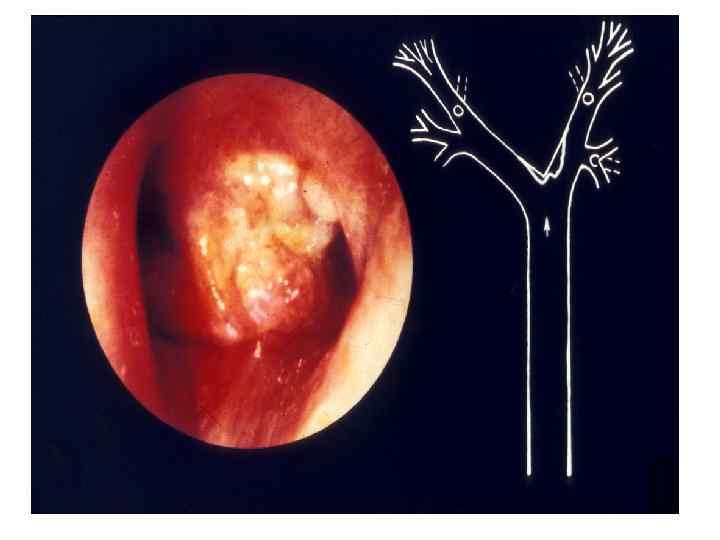
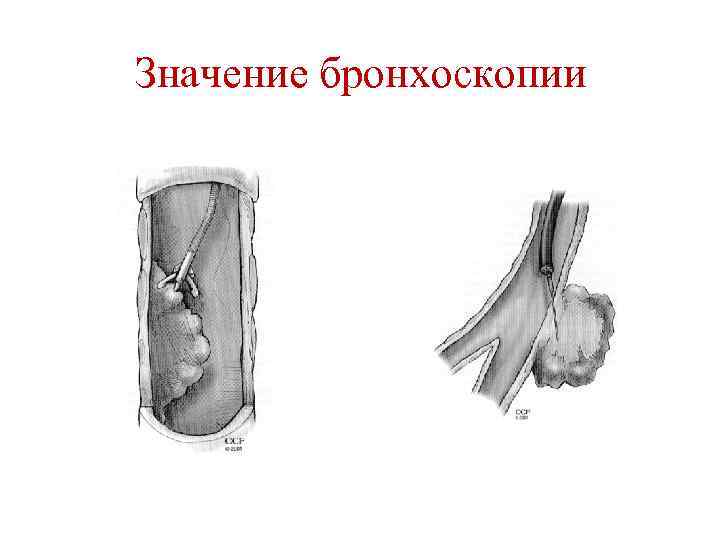 Значение бронхоскопии
Значение бронхоскопии
 Показания для бронхоскопии: • признаки, подозрительные на наличие опухоли легкого; • инородное тело в трахее и крупных бронхах; • подозрение на рубцовые и компрессионные стенозы трахеи и крупных бронхов, а также трахеобронхиальную дискинезию; • уточнение источника легочного кровотечения; • необходимость получения аспирационного материала для уточнения этиологии заболевания (например идентификации возбудителя инфекционного процесса в легком); • необходимость с лечебной целью локального введения лекарственных препаратов в зону поражения; • осуществление лечебного лаважа бронхов (например у больных с астматическим статусом).
Показания для бронхоскопии: • признаки, подозрительные на наличие опухоли легкого; • инородное тело в трахее и крупных бронхах; • подозрение на рубцовые и компрессионные стенозы трахеи и крупных бронхов, а также трахеобронхиальную дискинезию; • уточнение источника легочного кровотечения; • необходимость получения аспирационного материала для уточнения этиологии заболевания (например идентификации возбудителя инфекционного процесса в легком); • необходимость с лечебной целью локального введения лекарственных препаратов в зону поражения; • осуществление лечебного лаважа бронхов (например у больных с астматическим статусом).
 Противопоказания бронхоскопии • • ИМ или нестабильная стенокардия; НК IIб–III стадии; пароксизмальные нарушения ритма сердца; АГ (АД выше 200 и 110 мм рт. ст. или гипертонический криз); острое нарушение мозгового кровообращения; другие сопутствующие заболевания, сопровождающиеся тяжелым общим состоянием больного; острые воспалительные заболевания или опухоли верхних дыхательных путей (острый ларингит, рак гортани и т. п. ). Некоторые из этих противопоказаний являются относительными особенно если с лечебной или диагностической целью показана экстренная бронхоскопия.
Противопоказания бронхоскопии • • ИМ или нестабильная стенокардия; НК IIб–III стадии; пароксизмальные нарушения ритма сердца; АГ (АД выше 200 и 110 мм рт. ст. или гипертонический криз); острое нарушение мозгового кровообращения; другие сопутствующие заболевания, сопровождающиеся тяжелым общим состоянием больного; острые воспалительные заболевания или опухоли верхних дыхательных путей (острый ларингит, рак гортани и т. п. ). Некоторые из этих противопоказаний являются относительными особенно если с лечебной или диагностической целью показана экстренная бронхоскопия.
 Торакоскопия • производится торакоскопом, который состоит из полой металлической трубки и специального оптического прибора с электрической лампочкой. • Она применяется для осмотра висцерального и париетального листков плевры, • взятия биопсии, • разъединения плевральных спаек и проведения ряда других лечебных процедур.
Торакоскопия • производится торакоскопом, который состоит из полой металлической трубки и специального оптического прибора с электрической лампочкой. • Она применяется для осмотра висцерального и париетального листков плевры, • взятия биопсии, • разъединения плевральных спаек и проведения ряда других лечебных процедур.
 Радионуклидное исследование дополняет информацию о характере патологических процессов в легких
Радионуклидное исследование дополняет информацию о характере патологических процессов в легких
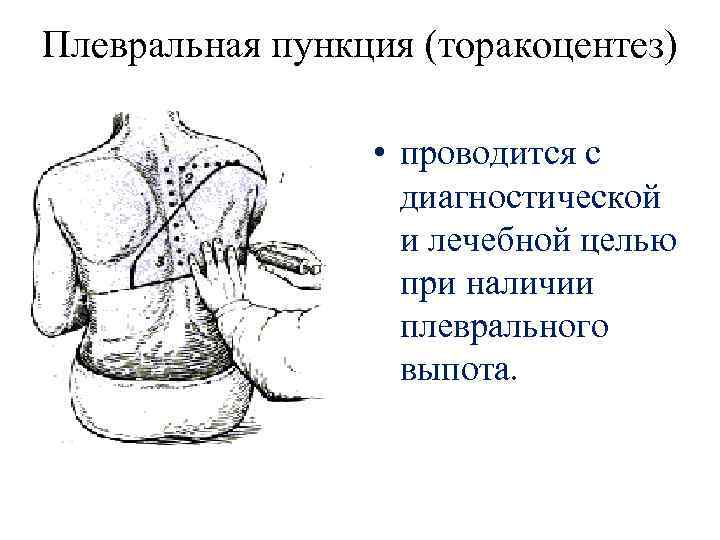 Плевральная пункция (торакоцентез) • проводится с диагностической и лечебной целью при наличии плеврального выпота.
Плевральная пункция (торакоцентез) • проводится с диагностической и лечебной целью при наличии плеврального выпота.
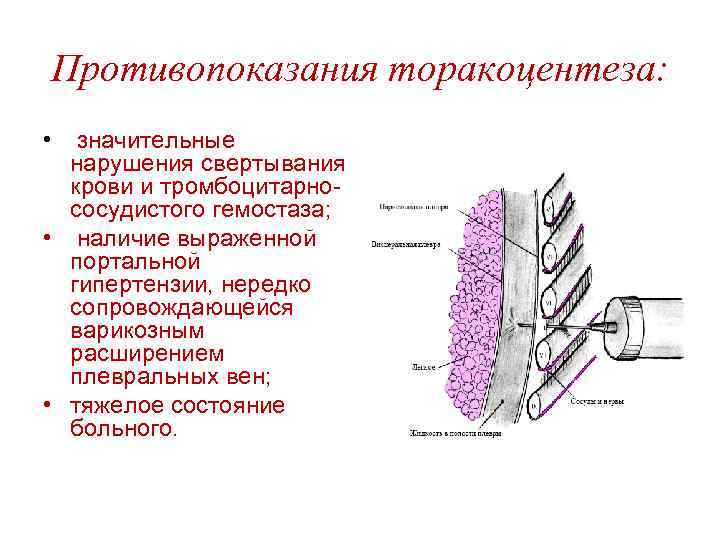 Противопоказания торакоцентеза: • значительные нарушения свертывания крови и тромбоцитарнососудистого гемостаза; • наличие выраженной портальной гипертензии, нередко сопровождающейся варикозным расширением плевральных вен; • тяжелое состояние больного.
Противопоказания торакоцентеза: • значительные нарушения свертывания крови и тромбоцитарнососудистого гемостаза; • наличие выраженной портальной гипертензии, нередко сопровождающейся варикозным расширением плевральных вен; • тяжелое состояние больного.
 Диагностика основных клинических синдромов УЦВ: определение, причины и механизмы развития, клиника, неотложная помощь при синдромах: • уплотнения легочной ткани, ателектаза и • полости в легком. • Выявление симптомов – синдрома – нозологии (диагноз)
Диагностика основных клинических синдромов УЦВ: определение, причины и механизмы развития, клиника, неотложная помощь при синдромах: • уплотнения легочной ткани, ателектаза и • полости в легком. • Выявление симптомов – синдрома – нозологии (диагноз)
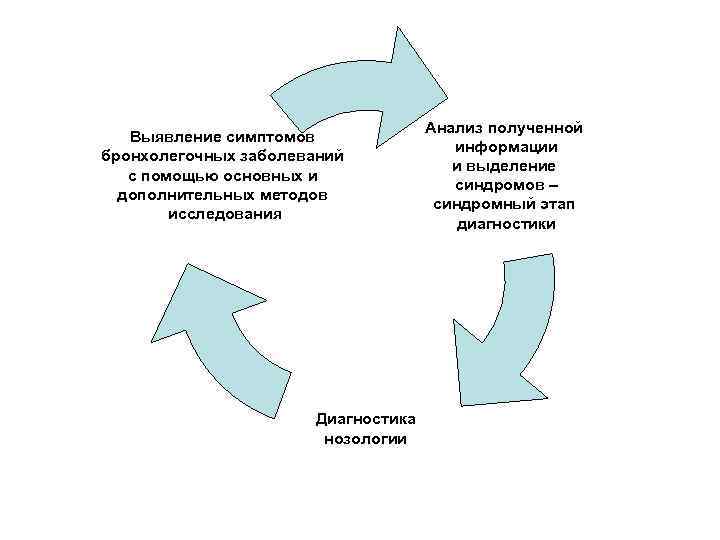 Выявление симптомов бронхолегочных заболеваний с помощью основных и дополнительных методов исследования Диагностика нозологии Анализ полученной информации и выделение синдромов – синдромный этап диагностики
Выявление симптомов бронхолегочных заболеваний с помощью основных и дополнительных методов исследования Диагностика нозологии Анализ полученной информации и выделение синдромов – синдромный этап диагностики
 Синдром уплотнения легочной ткани • Определение. Синдром уплотнения легочной ткани – это патологическое состояние, в основе которого лежит снижение или полное потеря воздушности легочной ткани. • Причины и механизм возникновения. Данный синдром может наблюдаться при: • инфильтрате (пневмоническом, туберкулезном, эозинофильном), • инфаркте легкого (тромбоэмболии, тромбозе), • ателектазе (обтурационном, компрессионном, синдроме средней доли), • застойной сердечной недостаточности, • опухолях и метастатическом поражении легких.
Синдром уплотнения легочной ткани • Определение. Синдром уплотнения легочной ткани – это патологическое состояние, в основе которого лежит снижение или полное потеря воздушности легочной ткани. • Причины и механизм возникновения. Данный синдром может наблюдаться при: • инфильтрате (пневмоническом, туберкулезном, эозинофильном), • инфаркте легкого (тромбоэмболии, тромбозе), • ателектазе (обтурационном, компрессионном, синдроме средней доли), • застойной сердечной недостаточности, • опухолях и метастатическом поражении легких.
 Клинические проявления • Жалобы. Нарушения газообмена в зоне уплотнения обусловливает появление одышки. • Осмотр. При осмотре отмечают цианоз, отставание половины грудной клетки при дыхании на стороне поражения. • Пальпация. Над зоной уплотнения определяют усиление голосового дрожания. • Перкуссия. При массивном (долевом) поражении над уплотнением определяют тупой звук. • При очаговых изменениях над уплотнением звук притупленный. Появление тимпанического компонента свидетельствует о том, что в зоне уплотнения сохранена проходимость приводящих бронхов частично, альвеолы содержат воздух, но напряжение стенок альвеол при этом снижено.
Клинические проявления • Жалобы. Нарушения газообмена в зоне уплотнения обусловливает появление одышки. • Осмотр. При осмотре отмечают цианоз, отставание половины грудной клетки при дыхании на стороне поражения. • Пальпация. Над зоной уплотнения определяют усиление голосового дрожания. • Перкуссия. При массивном (долевом) поражении над уплотнением определяют тупой звук. • При очаговых изменениях над уплотнением звук притупленный. Появление тимпанического компонента свидетельствует о том, что в зоне уплотнения сохранена проходимость приводящих бронхов частично, альвеолы содержат воздух, но напряжение стенок альвеол при этом снижено.
 Аускультация Аускультативная картина весьма вариабельна и зависит от: объема поражения легочной ткани, локализации патолологического процесса и состояния бронхиального дерева. Побочные дыхательные шумы. • При обширной инфильтрации легочной ткани, а также при поверхностном расположении очагов дыхание над уплотнением будет бронхиальным. • При неполном заполнении экссудатом альвеол, когда они еще способны расправляться при поступлении воздуха – дыхание ослабленное везикулярное. • Если же имеется полная обтурация приводящего бронха (обтурационный ателектаз), дыхательный шум над данным участком не выслушивается.
Аускультация Аускультативная картина весьма вариабельна и зависит от: объема поражения легочной ткани, локализации патолологического процесса и состояния бронхиального дерева. Побочные дыхательные шумы. • При обширной инфильтрации легочной ткани, а также при поверхностном расположении очагов дыхание над уплотнением будет бронхиальным. • При неполном заполнении экссудатом альвеол, когда они еще способны расправляться при поступлении воздуха – дыхание ослабленное везикулярное. • Если же имеется полная обтурация приводящего бронха (обтурационный ателектаз), дыхательный шум над данным участком не выслушивается.
 Аускультация • Патологические дыхательные шумы • Из-за поражение альвеол выслушивается крепитация: при крупозной пневмонии в начальной стадии (crepitatio indux) и в стадии разрешения (crepitatio redux). • При вовлечении в процесс бронхов выслушиваются хрипы: • влажные (т. к. , экссудативный процесс) мелко- или среднепузырчатые консонирующие (бронхи окружены уплотненной легочной тканью, являющейся хорошим проводником для звуковых явлений); сухие (из-за частичной обструкции приводящих бронхов). • При вовлечении в процесс плевры (субплевральное расположение уплотнения, поражение целой доли) выслушивается шум трения плевры. • Бронхофония усилена.
Аускультация • Патологические дыхательные шумы • Из-за поражение альвеол выслушивается крепитация: при крупозной пневмонии в начальной стадии (crepitatio indux) и в стадии разрешения (crepitatio redux). • При вовлечении в процесс бронхов выслушиваются хрипы: • влажные (т. к. , экссудативный процесс) мелко- или среднепузырчатые консонирующие (бронхи окружены уплотненной легочной тканью, являющейся хорошим проводником для звуковых явлений); сухие (из-за частичной обструкции приводящих бронхов). • При вовлечении в процесс плевры (субплевральное расположение уплотнения, поражение целой доли) выслушивается шум трения плевры. • Бронхофония усилена.
 Результаты дополнительных методов обследования зависят от причины уплотнения • При крупозной пневмонии: • нейтрофильный лейкоцитоз со сдвигом влево, моноцитоз, лимфопения, увеличение СОЭ (в тяжелых случаях до 50– 70 мм/ч). • повышение содержания фибрионогена (6, 0– 8, 0 Г/л и выше), сиаловых кислот, мукопротеидов, серомукоида, гаптоглобина, положительная реакция на СРБ; • увеличение содержания сывороточных глобулинов и снижение альбуминов. • во время лихорадки - умеренная протеинурия, цилиндрурия, гематурия. • На ЭКГ: часто снижение интервала ST, уменьшение амплитуды комплекса QRS, отрицательный зубец T, что свидетельствует о токсическом влиянии на миокард. Иногда появляются нарушения ритма (экстрасистолии) и проводимости.
Результаты дополнительных методов обследования зависят от причины уплотнения • При крупозной пневмонии: • нейтрофильный лейкоцитоз со сдвигом влево, моноцитоз, лимфопения, увеличение СОЭ (в тяжелых случаях до 50– 70 мм/ч). • повышение содержания фибрионогена (6, 0– 8, 0 Г/л и выше), сиаловых кислот, мукопротеидов, серомукоида, гаптоглобина, положительная реакция на СРБ; • увеличение содержания сывороточных глобулинов и снижение альбуминов. • во время лихорадки - умеренная протеинурия, цилиндрурия, гематурия. • На ЭКГ: часто снижение интервала ST, уменьшение амплитуды комплекса QRS, отрицательный зубец T, что свидетельствует о токсическом влиянии на миокард. Иногда появляются нарушения ритма (экстрасистолии) и проводимости.
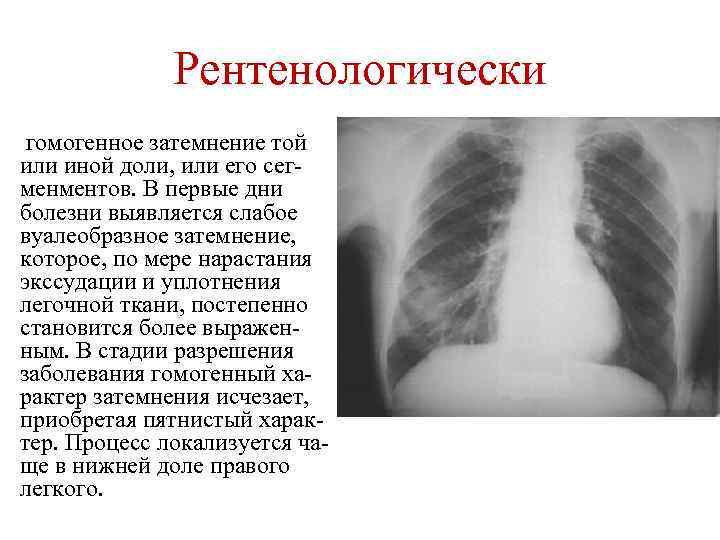 • Рентенологически гомогенное затемнение той или иной доли, или его сегменментов. В первые дни болезни выявляется слабое вуалеобразное затемнение, которое, по мере нарастания экссудации и уплотнения легочной ткани, постепенно становится более выраженным. В стадии разрешения заболевания гомогенный характер затемнения исчезает, приобретая пятнистый характер. Процесс локализуется чаще в нижней доле правого легкого.
• Рентенологически гомогенное затемнение той или иной доли, или его сегменментов. В первые дни болезни выявляется слабое вуалеобразное затемнение, которое, по мере нарастания экссудации и уплотнения легочной ткани, постепенно становится более выраженным. В стадии разрешения заболевания гомогенный характер затемнения исчезает, приобретая пятнистый характер. Процесс локализуется чаще в нижней доле правого легкого.
 Синдром ателектаза • Определение. Ателектазом называют спадение (коллапс) или потерю легочного объема. • Механизм возникновения. Различают 3 вида ателектаза: • обтурационный, развивающийся вследствие обструкции главного или центрального бронха; • компрессионный, наблюдающийся при выпотном плеврите и пневмотораксе; • адгезивный, возникающий при потере сурфактанта, тромбоэмболии легочной артерии, радиационном пневмоните.
Синдром ателектаза • Определение. Ателектазом называют спадение (коллапс) или потерю легочного объема. • Механизм возникновения. Различают 3 вида ателектаза: • обтурационный, развивающийся вследствие обструкции главного или центрального бронха; • компрессионный, наблюдающийся при выпотном плеврите и пневмотораксе; • адгезивный, возникающий при потере сурфактанта, тромбоэмболии легочной артерии, радиационном пневмоните.
 Клинические проявления. • При обширных ателектазах доли или целого легкого возникает центральный цианоз и выраженная одышка, часто сопровождающаяся кашлем. • При осмотре обнаруживают западение участка грудной клетки на стороне поражения, отставание ее в акте дыхания с уменьшением дыхательных экскурсий. • Пальпаторно – ослабление или отсутствие голосового дрожания, • перкуторно – притупление перкуторного звука, • аускультативно – ослабление или отсутствие дыхательных шумов.
Клинические проявления. • При обширных ателектазах доли или целого легкого возникает центральный цианоз и выраженная одышка, часто сопровождающаяся кашлем. • При осмотре обнаруживают западение участка грудной клетки на стороне поражения, отставание ее в акте дыхания с уменьшением дыхательных экскурсий. • Пальпаторно – ослабление или отсутствие голосового дрожания, • перкуторно – притупление перкуторного звука, • аускультативно – ослабление или отсутствие дыхательных шумов.
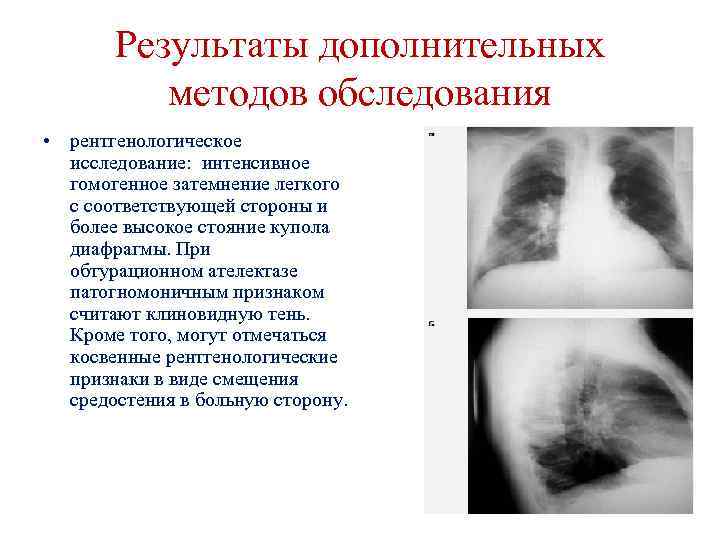 Результаты дополнительных методов обследования • рентгенологическое исследование: интенсивное гомогенное затемнение легкого с соответствующей стороны и более высокое стояние купола диафрагмы. При обтурационном ателектазе патогномоничным признаком считают клиновидную тень. Кроме того, могут отмечаться косвенные рентгенологические признаки в виде смещения средостения в больную сторону.
Результаты дополнительных методов обследования • рентгенологическое исследование: интенсивное гомогенное затемнение легкого с соответствующей стороны и более высокое стояние купола диафрагмы. При обтурационном ателектазе патогномоничным признаком считают клиновидную тень. Кроме того, могут отмечаться косвенные рентгенологические признаки в виде смещения средостения в больную сторону.
 Неотложная помощь • устранение механической обструкции: стимулирование откашливания, активная физиотерапия, отсасывание бронхиального секрета, применение постоянного положительного давления 5 -10 см вод. ст. через носовую или лицевую маску; • при отсутствии эффекта от консервативной терапии проводят фибробронхоскопию. • Немедленное проведение фибробронхоскопии показано при: • сочетании ателектаза с легочным кровотечением, • ателектазе, обусловленном инородным телом, • ателектазе, сопровождающимся выраженным нарушением газообмена.
Неотложная помощь • устранение механической обструкции: стимулирование откашливания, активная физиотерапия, отсасывание бронхиального секрета, применение постоянного положительного давления 5 -10 см вод. ст. через носовую или лицевую маску; • при отсутствии эффекта от консервативной терапии проводят фибробронхоскопию. • Немедленное проведение фибробронхоскопии показано при: • сочетании ателектаза с легочным кровотечением, • ателектазе, обусловленном инородным телом, • ателектазе, сопровождающимся выраженным нарушением газообмена.
 Синдром образования полости в легком • Определение. Синдром образования полости в легком – патологическое состояние, характеризующееся наличием гладкостенной полости не менее 4 см в диаметре, расположенной поверхностно, сообщающейся с бронхом и содержащей воздух. • Механизм возникновения. Подобные условия возникают у больных с кавернозным туберкулезом, абсцессом легкого, распадом опухоли, при крупных бронхоэктазах. Как правило, у этих больных полость окружена уплотненным воспалительным валом.
Синдром образования полости в легком • Определение. Синдром образования полости в легком – патологическое состояние, характеризующееся наличием гладкостенной полости не менее 4 см в диаметре, расположенной поверхностно, сообщающейся с бронхом и содержащей воздух. • Механизм возникновения. Подобные условия возникают у больных с кавернозным туберкулезом, абсцессом легкого, распадом опухоли, при крупных бронхоэктазах. Как правило, у этих больных полость окружена уплотненным воспалительным валом.
 Клинические проявления • Ведущими жалобами являются: • кашель с отделением гнойной, зловонной мокроты, разделяющейся при стоянии на два или три слоя, • кровохарканье, • при субплевральном расположении – боли в грудной клетке при кашле и дыхании, • выраженные симптомы воспалительной интоксикации: озноб, послабляющая или гектическая лихорадка, слабость, потливость. • При осмотре больная половина грудной клетки отстает при дыхании. • Пальпаторно – голосовое дрожание над полостью усилено, так как полость является резонатором колебаний, а кроме того, благодаря наличию перифокальной инфильтрации легочной ткани.
Клинические проявления • Ведущими жалобами являются: • кашель с отделением гнойной, зловонной мокроты, разделяющейся при стоянии на два или три слоя, • кровохарканье, • при субплевральном расположении – боли в грудной клетке при кашле и дыхании, • выраженные симптомы воспалительной интоксикации: озноб, послабляющая или гектическая лихорадка, слабость, потливость. • При осмотре больная половина грудной клетки отстает при дыхании. • Пальпаторно – голосовое дрожание над полостью усилено, так как полость является резонатором колебаний, а кроме того, благодаря наличию перифокальной инфильтрации легочной ткани.
 Клинические проявления • Перкуторно – над полостью звук будет притупленотимпаническим. Металлический оттенок тимпанического звука появляется над очень большими (6 -8 см) гладкостенными полостями. Звук «треснувшего горшка» возникает над поверхностно расположенной большой полостью, сообщающейся узким щелевидным отверстием с бронхом. • Аускультативно – над полостью выслушивается бронхиальное дыхание. Если полость больше 5 см в диаметре и сообщается с крупным бронхом, дыхание становится амфорическим. При наличии жидкого содержимого (гноя) можно выслушать звучные средне- или крупнопузырчатые хрипы, в большой воздухсодержащей полости при перемене положения тела больного можно выслушать звук «падающей капли» . • Бронхофония над полостью усилена.
Клинические проявления • Перкуторно – над полостью звук будет притупленотимпаническим. Металлический оттенок тимпанического звука появляется над очень большими (6 -8 см) гладкостенными полостями. Звук «треснувшего горшка» возникает над поверхностно расположенной большой полостью, сообщающейся узким щелевидным отверстием с бронхом. • Аускультативно – над полостью выслушивается бронхиальное дыхание. Если полость больше 5 см в диаметре и сообщается с крупным бронхом, дыхание становится амфорическим. При наличии жидкого содержимого (гноя) можно выслушать звучные средне- или крупнопузырчатые хрипы, в большой воздухсодержащей полости при перемене положения тела больного можно выслушать звук «падающей капли» . • Бронхофония над полостью усилена.
 Результаты дополнительных методов обследования • Рентгенологическое исследование подтверждает наличие полости. Кроме того, оно позволяет выявить полости, не сопровождающиеся перечисленной выше симптоматикой из-за их малого размера, глубокого расположения, нарушения дренажа приводящего бронха.
Результаты дополнительных методов обследования • Рентгенологическое исследование подтверждает наличие полости. Кроме того, оно позволяет выявить полости, не сопровождающиеся перечисленной выше симптоматикой из-за их малого размера, глубокого расположения, нарушения дренажа приводящего бронха.
 Ваши вопросы? Идущий осилит дорогу!
Ваши вопросы? Идущий осилит дорогу!
 Спасибо за внимание
Спасибо за внимание


