15_Овсяник.pptx
- Количество слайдов: 29

Донецкий республиканский центр охраны материнства и детства ВЕДЕНИЕ ПАЦИЕНТОК С ТРОФОБЛАСТИЧЕСКОЙ БОЛЕЗНЬЮ к. мед. н. Овсяник М. А. , к. мед. н. Шпатусько Н. И. г. Донецк, 2016

Трофобластические болезни (ТФБ) – это опухоли или состояния, возникающие из продукта зачатия и в случае злокачественной трансформации прорастающие в ткани материнского организма (матку) и дающие метастазы. Экспертная комиссия ВОЗ, 2005. 2
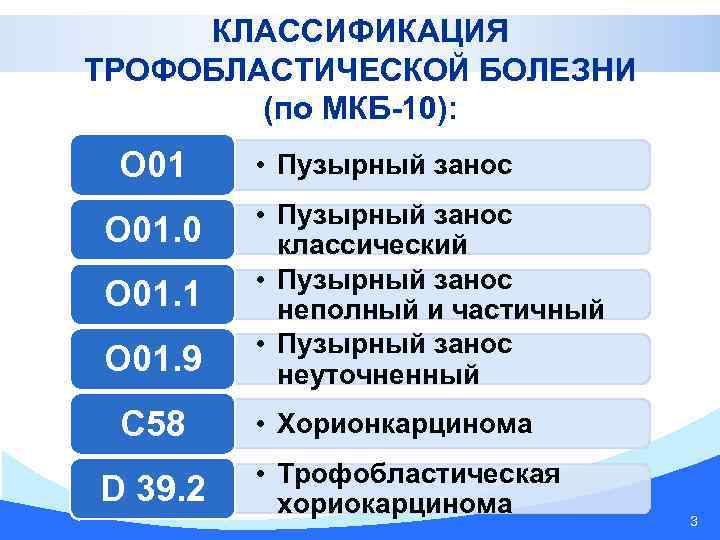
КЛАССИФИКАЦИЯ ТРОФОБЛАСТИЧЕСКОЙ БОЛЕЗНИ (по МКБ-10): O 01. 0 O 01. 1 O 01. 9 С 58 D 39. 2 • Пузырный занос классический • Пузырный занос неполный и частичный • Пузырный занос неуточненный • Хорионкарцинома • Трофобластическая хориокарцинома 3

ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ТРОФОБЛАСТИЧЕСКИХ НЕОПЛАЗИЙ 1. Пузырный занос • а) полный пузырный занос. • б) частичный пузырный занос. 2. Инвазивный пузырный занос • а) метастатический пузырный занос. • б) хорионкарцинома. • в) трофобластическая опухоль плацентарной площадки. FIGO, 2003 г. 4

АКТУАЛЬНОСТЬ ¦ Среди онкогинекологических заболеваний частота ТФБ варьирует от 0, 01 до 3, 6 % (Lewis J. I. , 2006). ¦ Ежегодно в химиотерапии поводу ХК или инвазивного ПЗ нуждаются 20000 больных (ВОЗ, 2015). ¦ Приблизительно 80% больных ТФБ составляют больные ПЗ, 15% - инвазивным ПЗ и на долю ХК приходится 5%. ХК ассоциируется с указаниями в анамнезе с ПЗ в 50%, с абортами - 25%, срочными родами - 20% и внематочной беременностью - в 5% наблюдений (Sиgarman S. , Kavаnagh J. , 2004). ЗАМЕЧЕНЫ ТЕНДЕНЦИИ: омоложение ПЗ утяжеление процесса с нарастанием стадии, где на 3 -4 стадии приходятся не самые высокие возрастные группы 5
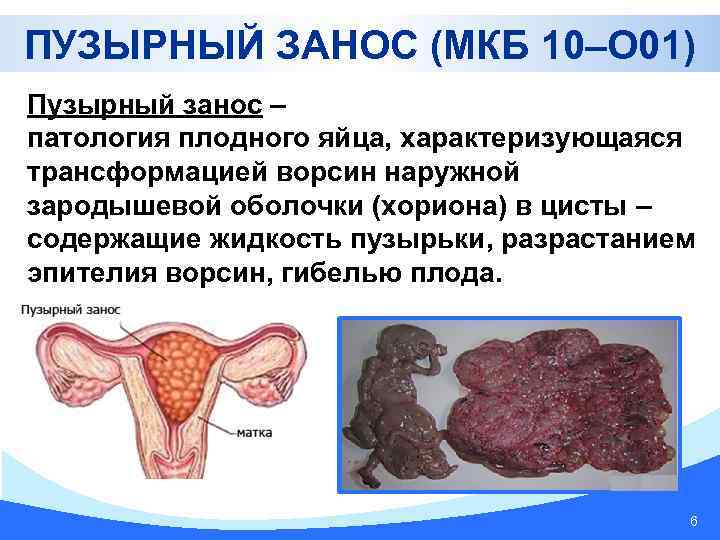
ПУЗЫРНЫЙ ЗАНОС (МКБ 10–О 01) Пузырный занос – патология плодного яйца, характеризующаяся трансформацией ворсин наружной зародышевой оболочки (хориона) в цисты – содержащие жидкость пузырьки, разрастанием эпителия ворсин, гибелью плода. 6
Диагностика пузырного заноса 1. Оценка клинических симптомов во время беременности 2. Ультразвуковое исследование органов малого таза 3. Определение сывороточного уровня бета-хорионического (ХГ) гонадотропина (при нормальной беременности пик ХГ – в 9 -10 недель, не выше 150 000 м. МЕ/мл, с последующим снижением уровня) 7

Лечение при пузырном заносе 1. Вакуум-эвакуация пузырного заноса на фоне антибиотикотерапии препаратами широкого спектра. 2. Гистологическое исследование материала. 3. Пациентки с резус-отрицательной кровью и частичным пузырным заносом должны получить анти-резус иммуноглобулин. 4. Тщательный мониторинг в течение 1 года. 8

Мониторинг после удаления пузырного заноса 1. Еженедельное исследование сывороточного уровня бета – ХГ до получения 3 последовательных отрицательных результатов, затем – ежемесячно –до 6 месяцев, далее 1 раз в 2 месяца – следующие 6 месяцев. 2. УЗИ органов малого таза – через 2 недели после эвакуации ПЗ, далее – ежемесячно до нормализации уровня ХГ. 3. Рентгенограмма легких после эвакуации ПЗ, далее – через 4 и 8 недель при динамическом снижении ХГ. 4. Обязательное ведение пациенткой менограммы не менее 3 лет после ПЗ. 9

ОСОБЕННОСТИ МОНИТОРИНГА Исключение: • пациентки, у которых невозможен мониторинг после удаления ПЗ, рекомендуется химиотерапия в стандартном режиме: метотрексат, лейковорин, 3 курса с последующим обследованием. Контрацепция и прогноз. Непосредственное излечение после удаления ПЗ – 80%, • Контрацепция рекомендуется в течение 1 года после нормализации уровня ХГ, предпочтительнее – оральными контрацептивами. • в 20% возможно развитие злокачественной трофобластической опухоли. 10

Неполный (МКБ О 01. 1) и полный пузырный занос (О 01. 0) 1. Неполный (частичный) пузырный занос – болезнь захватывает только часть плаценты, развивается после 3 месяцев беременности. Плод погибает только когда вовлечено более трети плаценты. 2. Полный пузырный занос – повреждена вся плацента, в хорионе нет кровеносных сосудов, только отечная соединительная ткань, а в матке нет эмбриона. 11

Инструментальная эвакуация пузырного заноса (вакуум-аспирация с контрольным кюретажем) ¦Вакуум-аспирация − метод выбора для удаления пузырного заноса, особенно если женщина имеет репродуктивные планы. ¦Если есть сомнения по поводу полного опорожнения полости матки, то под контролем УЗИ можно провести дополнительный кюретаж. ¦Нельзя смешивать материалы полученные при аспирации и кюретаже. Весь полученный аспират и соскоб отсылают на патогистологическое исследование. Экстирпация матки показана женщинам, не планирующим в дальнейшем детей. Рассасывание текалютеиновых кист и снижение уровня βХГ происходит самостоятельно. 12

Ведение больных с неполным пузырным заносом ¦ Перед удалением пузырного заноса и через 4 -8 недель после операции проводят рентгенографию органов грудной клетки. ¦ Бимануальное исследование проводят через 2 -4 недели после операции, а затем − ежемесячно. ¦ Содержание β-ХГ в сыворотке крови определяют еженедельно до получения трех отрицательных результатов подряд. Несмотря на то что трехкратное обнаружение нормального показателя β-ХГ свидетельствует о выздоровлении, после этого исследование проводят ежемесячно в течение полугода, а затем один раз в два месяца еще полгода. Титр β-ХГ в сыворотке возвращается к норме в среднем через 2 -3 месяца после удаления пузырного заноса. ¦ Рекомендована контрацепция все время диспансерного наблюдения. 13

Осложнения пузырного заноса Рецидив пузырного заноса составляет 1 на 50 -150 случаев заболевания. § половина злокачественных опухолей трофобласта развивается в исходе пузырного заноса, § 25% − после нормальной беременности, § 25% − после аборта и внематочной беременности. 14

Диагностика осложнений пузырного заноса: Диагностика: Рецидив: повышение β-ХГ в 2 и более раз каждые 2 недели или в случае когда содержание β-ХГ остается на одном уровне, не снижаясь, на протяжении 3 -х недель. через 2 месяца после удаления заноса уровень β-ХГ превышает 500 МЕ/л; матка увеличена в размерах, сохраняются текалютеиновые кисты и кровянистые выделения из половых путей. 15
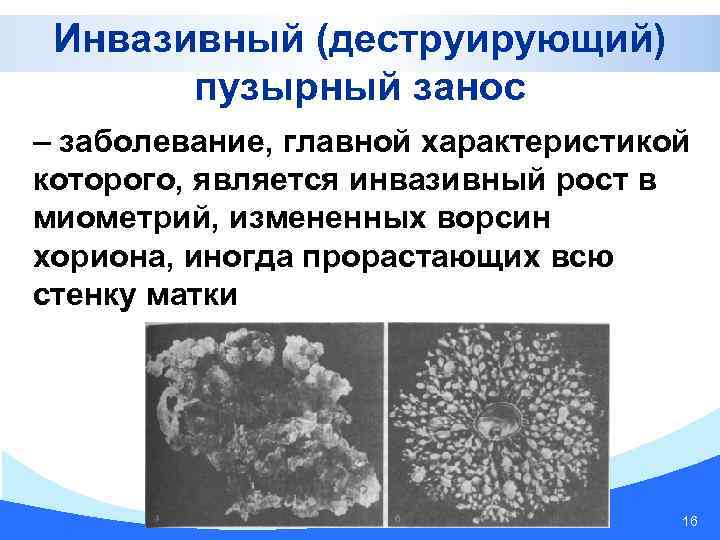
Инвазивный (деструирующий) пузырный занос – заболевание, главной характеристикой которого, является инвазивный рост в миометрий, измененных ворсин хориона, иногда прорастающих всю стенку матки 16

Лечение инвазивного ПЗ 1. Метотрексат 0, 3 -0, 4 мг/кг/сут в/м или в/в в течение 5 суток или дактиномицин 0, 01− 0, 012 мг/кг/сут в/в в течение 5 суток. 2. При условии стабильного состояния больной курс лечения повторяют каждые 2 недели. 3. При нормализации β-ХГ в сыворотке крови проводят еще 1 -2 курса химиотерапии, 1 раз в месяц в течение года определяют уровень β-ХГ. 4. Повторный курс химиотерапии назначается, если уровень β-ХГ в крови повышается или остается неизменным на протяжении 2 -х недель, а также при появлении метастазов. Если уровень β-ХГ снизился – лечение продолжают в той же дозе. Если уровень β-ХГ не снижается – дозу метотрексата увеличивают на 0, 5 мг/кг, а дозу фолината кальция − на 0, 05 мг/кг. 17

Признаки лекарственной устойчивости: уровень β-ХГ в сыворотке крови повышается уровень β-ХГ не снижается после двух курсов химиоперапии уровень β-ХГ не приходит в норму после 4 -х курсов химиотерапии появляются метастазы Если больная не планирует больше беременность, показана экстирпация матки. Операцию проводят на 3 -й день пятидневного курса химиотерапии метатрексатом или дактиномицином. Больной неоднократно определяют уровень β-ХГ и при необходимости назначают химиотерапию. 18

Осложнения инвазивого пузырного заноса угнетение кровотворения • Если количество лейкоцитов меньше 3 г/л, а тромбоцитов 100 г/г , лечение приостанавливают. очаговые некрозы печени • Значительное повышение мочевины в крови и активности печеночных ферментов. поражение ЖКТ • Может наблюдаться стоматит, диарея, изъязвление или перфорация желудка или кишечника. 19

Хорионкарцинома ( МКБ 10 -C 58) – злокачественная опухоль, которая метастазирует гематогенным путем. ¦ Обследование такое же, как при пузырном заносе. ¦ Дополнительно обязательно провести КТ, МРТ и УЗИ органов брюшной полости для исключения метастазов. ¦ Люмбальная пункция с одновременным определением содержания уровня β-ХГ в спинномозговой жидкости и в сыворотке крови (для диагностики метастазов в головной мозг оценки эффективности лечения). Относительно прогноза химиотерапии больных делят на две группы − с низким и высоким риском лекарственной устойчивости. 20

Критерии низкого риска: ¦Содержание β-ХГ (до лечения) в сыворотке крови ниже 40 000 МЕ/л. ¦Продолжительность заболевания меньше 4 -х месяцев (считая с момента родов, аборта, диагностики пузырного заноса или первых клинических проявлений). ¦Отсутствие метастазов в печени и головном мозге. Наличие метастазов только в легких или в малом тазу. ¦Отсутствие предыдущей химиотерапии. 21

Критерии высокого риска: Содержание β-ХГ (до лечения) в сыворотке крови выше 40 000 МЕ/л. Продолжительность заболевание более 4 -х месяцев. Наличие метастазов в головном мозге или в печени. Неэффективность предыдущей химиотерапии. Возникновение заболевания после родов. 22

Трофобластическая хорионкарцинома (ХК по МКБ-D 39. 2) Опухоль характеризуется быстрой и глубокой инвазией в окружающие ткани и стенки сосудов. Наиболее важные критерии диагностики трофобластической хорионкарциномы: репродуктивный возраст наличие беременностей в анамнезе жалобы на нарушения менструального цикла 23

Необходимо помнить: не следует добиваться получения информативного гистологического материала путем выполнения повторных выскабливаний матки. При повторных же выскабливаниях существует высокий риск разрушения опухоли с последующим профузным маточным кровотечением либо перфорации стенки матки, инфильтрированной опухолью, при кюретаже также с развитием внутреннего кровотечения. 24
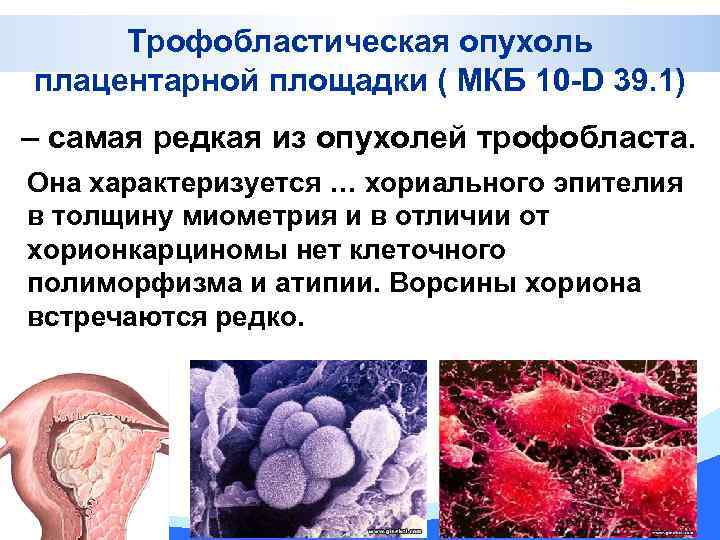
Трофобластическая опухоль плацентарной площадки ( МКБ 10 -D 39. 1) – самая редкая из опухолей трофобласта. Она характеризуется … хориального эпителия в толщину миометрия и в отличии от хорионкарциномы нет клеточного полиморфизма и атипии. Ворсины хориона встречаются редко. 25

Лечение трофобластической болезни проводится в учреждениях здравоохранения: гинекологические стационары учреждений III уровня, отделения онкогинекологии. Больные со злокачественной формой трофобластической болезни проходят лечение только в условиях онкодиспансера. ¦При диагностике формы трофобластической болезни необходимым является мануальный или электрический вакуум-аспиратор, аппарат МРТ. ¦Лекарственные средства: метотрексат, лейковорин, дактиномицин, этопозид, циклофосфан, винкристин, цисплатин, паклитаксел. 26

Индикаторы эффективности лечения и безопасности диагностики и лечения: 1. УЗИ и объективные признаки регрессии опухоли. 2. Нормальные показатели клинических анализов. 3. Относительно удовлетворительное состояние больного. Эффект от проведенного лечения оценивается по критериям ВОЗ: 1. Полный эффект - исчезновение всех очагов поражения на срок 2. 3. 4. не менее 4 -х недель. Частичный эффект - большее или равное 50% уменьшение всех или отдельных опухолей при отсутствии прогрессирования других очагов. Стабилизация - (без изменений) уменьшение менее чем на 50% или увеличение менее чем на 25% при отсутствии новых очагов поражения. Прогрессирование - увеличение размеров одной или более опухолей более 25% либо появление новых очагов поражения. 27

Профилактика ¦ Диспансеризация больных после пузырного заноса проводится в течение 4 лет. Она направлена на раннюю диагностику возможной хорионкарциномы и включает в себя следующее: контроль за менструальным циклом, контрацепцию в течение 2 лет, общий осмотр и гинекологическое исследование, определение уровня ХГ в сыворотке крови 1 раз в 2 нед. до нормализации показателей и далее каждые 6 нед. в первые полгода, затем каждые 8 нед. в последующие 6 мес. ¦ 1 раз в 4 мес. – на втором году и 1 раз в год в течение третьего и четвертого года; УЗИ органов малого таза и рентгенографию легких через 2 нед. после эвакуации пузырного заноса и далее 1 раз в год в течение первых двух лет. Больным, получившим профилактическую химиотерапию после пузырного заноса, рекомендуются следующие сроки наблюдения: первые 3 мес. – 1 раз в 2 нед. , затем в течение 3 мес. – ежемесячно, далее – по указанной схеме. 28

Благодарим за внимание!
15_Овсяник.pptx