доцент Головёнкин С. Е. Виды



























 доцент Головёнкин С. Е.
доцент Головёнкин С. Е.
 Виды радиационного воздействия I. По виду излучения: III. По распределению дозы в теле Гамма-, человека: альфа-излучение, l равномерное; рентгеновское, l неравномерное; нейтронное, и другие l Местное II. По локализации источника: IV. По распределению дозы во 1) Внешнее – от удаленного времени: источника, а также при попадании l кратковременное; радионуклидов на кожу и слизистые оболочки. l пролонгированное; 2) Внутреннее – при инкорпорации l фракционное радионуклидов
Виды радиационного воздействия I. По виду излучения: III. По распределению дозы в теле Гамма-, человека: альфа-излучение, l равномерное; рентгеновское, l неравномерное; нейтронное, и другие l Местное II. По локализации источника: IV. По распределению дозы во 1) Внешнее – от удаленного времени: источника, а также при попадании l кратковременное; радионуклидов на кожу и слизистые оболочки. l пролонгированное; 2) Внутреннее – при инкорпорации l фракционное радионуклидов
 Виды радиационных поражений l Общее кратковременное (относительно равномерное) внешнее гамма- или гамма-нейтронное облучение; l Общее пролонгированное (фракционное) внешнее облучение; l Сочетанное радиационное воздействие (внешнее гамма-облучение; аппликация на кожу и слизистые оболочки и инкорпорация радионуклидов); l Комбинированное воздействие радиационного и других поражающих факторов ядерного взрыва (ударной волны, светового излучения и др. )
Виды радиационных поражений l Общее кратковременное (относительно равномерное) внешнее гамма- или гамма-нейтронное облучение; l Общее пролонгированное (фракционное) внешнее облучение; l Сочетанное радиационное воздействие (внешнее гамма-облучение; аппликация на кожу и слизистые оболочки и инкорпорация радионуклидов); l Комбинированное воздействие радиационного и других поражающих факторов ядерного взрыва (ударной волны, светового излучения и др. )
 Острая лучевая болезнь — заболевание, возникающее в результате воздействия ионизирующей радиации ( гамма- нейтронного или рентгеновского облучения) на всё тело человека или большую его часть в дозе более 1 Грей (100 рад) в относительно короткие сроки, характеризующееся фазностью течения и полиморфизмом клинической картины.
Острая лучевая болезнь — заболевание, возникающее в результате воздействия ионизирующей радиации ( гамма- нейтронного или рентгеновского облучения) на всё тело человека или большую его часть в дозе более 1 Грей (100 рад) в относительно короткие сроки, характеризующееся фазностью течения и полиморфизмом клинической картины.
 Основные звенья патогенеза ОЛБ l Первичное воздействие ИИ l Функциональные и на клетки, ткани и непосред- морфологические нарушения ственное его проявление. ЖКТ. l Опосредованное воздейс- l Угнетение иммунологической твие облучения через нервную реактивности с развитием и эндокринную систему и инфекционных осложнений. изменение нейроэндокринной l Нарушение функций сердечно регуляции -сосудистой системы. l Изменение обмена веществ. l Нарушение гемо- и ликворо- l Интоксикация организма. динамики с развитием отека l Нарушение гемопоэза головного мозга и проявление (острая лучевая аплазия симптомов радиационного костного мозга). энцефаломиелоза.
Основные звенья патогенеза ОЛБ l Первичное воздействие ИИ l Функциональные и на клетки, ткани и непосред- морфологические нарушения ственное его проявление. ЖКТ. l Опосредованное воздейс- l Угнетение иммунологической твие облучения через нервную реактивности с развитием и эндокринную систему и инфекционных осложнений. изменение нейроэндокринной l Нарушение функций сердечно регуляции -сосудистой системы. l Изменение обмена веществ. l Нарушение гемо- и ликворо- l Интоксикация организма. динамики с развитием отека l Нарушение гемопоэза головного мозга и проявление (острая лучевая аплазия симптомов радиационного костного мозга). энцефаломиелоза.
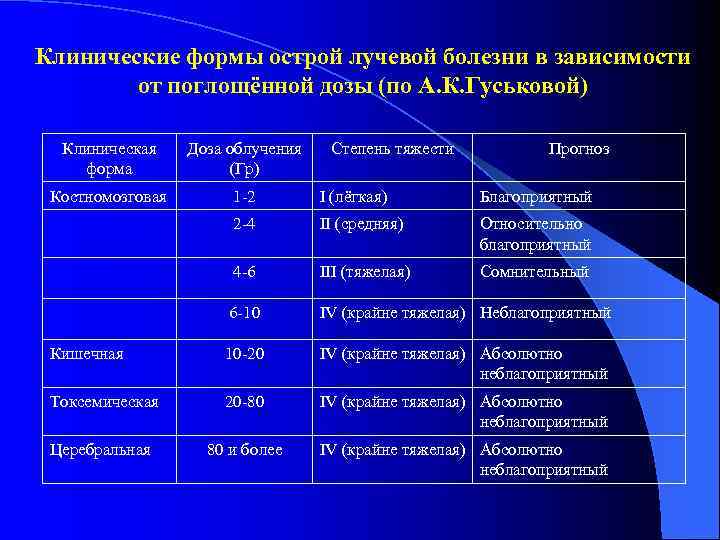
 Клинические формы острой лучевой болезни в зависимости от поглощённой дозы (по А. К. Гуськовой) Клиническая Доза облучения Степень тяжести Прогноз форма (Гр) Костномозговая 1 -2 I (лёгкая) Благоприятный 2 -4 II (средняя) Относительно благоприятный 4 -6 III (тяжелая) Сомнительный 6 -10 IV (крайне тяжелая) Неблагоприятный Кишечная 10 -20 IV (крайне тяжелая) Абсолютно неблагоприятный Токсемическая 20 -80 IV (крайне тяжелая) Абсолютно неблагоприятный Церебральная 80 и более IV (крайне тяжелая) Абсолютно неблагоприятный
Клинические формы острой лучевой болезни в зависимости от поглощённой дозы (по А. К. Гуськовой) Клиническая Доза облучения Степень тяжести Прогноз форма (Гр) Костномозговая 1 -2 I (лёгкая) Благоприятный 2 -4 II (средняя) Относительно благоприятный 4 -6 III (тяжелая) Сомнительный 6 -10 IV (крайне тяжелая) Неблагоприятный Кишечная 10 -20 IV (крайне тяжелая) Абсолютно неблагоприятный Токсемическая 20 -80 IV (крайне тяжелая) Абсолютно неблагоприятный Церебральная 80 и более IV (крайне тяжелая) Абсолютно неблагоприятный
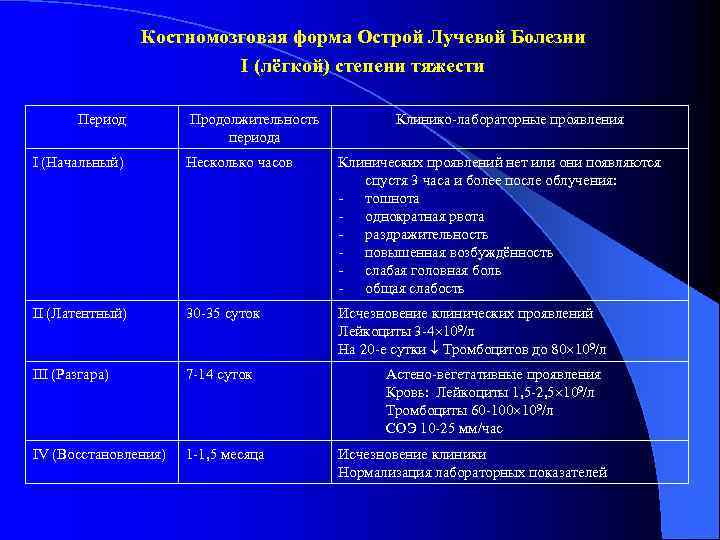
 Костномозговая форма Острой Лучевой Болезни I (лёгкой) степени тяжести Период Продолжительность Клинико-лабораторные проявления периода I (Начальный) Несколько часов Клинических проявлений нет или они появляются спустя 3 часа и более после облучения: - тошнота - однократная рвота - раздражительность - повышенная возбуждённость - слабая головная боль - общая слабость II (Латентный) 30 -35 суток Исчезновение клинических проявлений Лейкоциты 3 -4 109/л На 20 -е сутки Тромбоцитов до 80 109/л III (Разгара) 7 -14 суток Астено-вегетативные проявления Кровь: Лейкоциты 1, 5 -2, 5 109/л Тромбоциты 60 -100 109/л СОЭ 10 -25 мм/час IV (Восстановления) 1 -1, 5 месяца Исчезновение клиники Нормализация лабораторных показателей
Костномозговая форма Острой Лучевой Болезни I (лёгкой) степени тяжести Период Продолжительность Клинико-лабораторные проявления периода I (Начальный) Несколько часов Клинических проявлений нет или они появляются спустя 3 часа и более после облучения: - тошнота - однократная рвота - раздражительность - повышенная возбуждённость - слабая головная боль - общая слабость II (Латентный) 30 -35 суток Исчезновение клинических проявлений Лейкоциты 3 -4 109/л На 20 -е сутки Тромбоцитов до 80 109/л III (Разгара) 7 -14 суток Астено-вегетативные проявления Кровь: Лейкоциты 1, 5 -2, 5 109/л Тромбоциты 60 -100 109/л СОЭ 10 -25 мм/час IV (Восстановления) 1 -1, 5 месяца Исчезновение клиники Нормализация лабораторных показателей
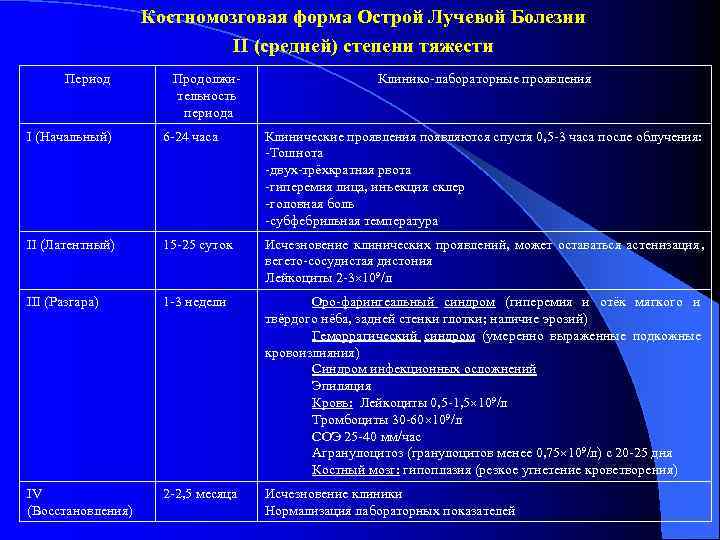
 Костномозговая форма Острой Лучевой Болезни II (средней) степени тяжести Период Продолжи- Клинико-лабораторные проявления тельность периода I (Начальный) 6 -24 часа Клинические проявления появляются спустя 0, 5 -3 часа после облучения: -Тошнота -двух-трёхкратная рвота -гиперемия лица, инъекция склер -головная боль -субфебрильная температура II (Латентный) 15 -25 суток Исчезновение клинических проявлений, может оставаться астенизация , вегето-сосудистая дистония Лейкоциты 2 -3 109/л III (Разгара) 1 -3 недели Оро-фарингеальный синдром (гиперемия и отёк мягкого и твёрдого нёба, задней стенки глотки; наличие эрозий) Геморрагический синдром (умеренно выраженные подкожные кровоизлияния) Синдром инфекционных осложнений Эпиляция Кровь: Лейкоциты 0, 5 -1, 5 109/л Тромбоциты 30 -60 109/л СОЭ 25 -40 мм/час Агранулоцитоз (гранулоцитов менее 0, 75 109/л) с 20 -25 дня Костный мозг: гипоплазия (резкое угнетение кроветворения) IV 2 -2, 5 месяца Исчезновение клиники (Восстановления) Нормализация лабораторных показателей
Костномозговая форма Острой Лучевой Болезни II (средней) степени тяжести Период Продолжи- Клинико-лабораторные проявления тельность периода I (Начальный) 6 -24 часа Клинические проявления появляются спустя 0, 5 -3 часа после облучения: -Тошнота -двух-трёхкратная рвота -гиперемия лица, инъекция склер -головная боль -субфебрильная температура II (Латентный) 15 -25 суток Исчезновение клинических проявлений, может оставаться астенизация , вегето-сосудистая дистония Лейкоциты 2 -3 109/л III (Разгара) 1 -3 недели Оро-фарингеальный синдром (гиперемия и отёк мягкого и твёрдого нёба, задней стенки глотки; наличие эрозий) Геморрагический синдром (умеренно выраженные подкожные кровоизлияния) Синдром инфекционных осложнений Эпиляция Кровь: Лейкоциты 0, 5 -1, 5 109/л Тромбоциты 30 -60 109/л СОЭ 25 -40 мм/час Агранулоцитоз (гранулоцитов менее 0, 75 109/л) с 20 -25 дня Костный мозг: гипоплазия (резкое угнетение кроветворения) IV 2 -2, 5 месяца Исчезновение клиники (Восстановления) Нормализация лабораторных показателей
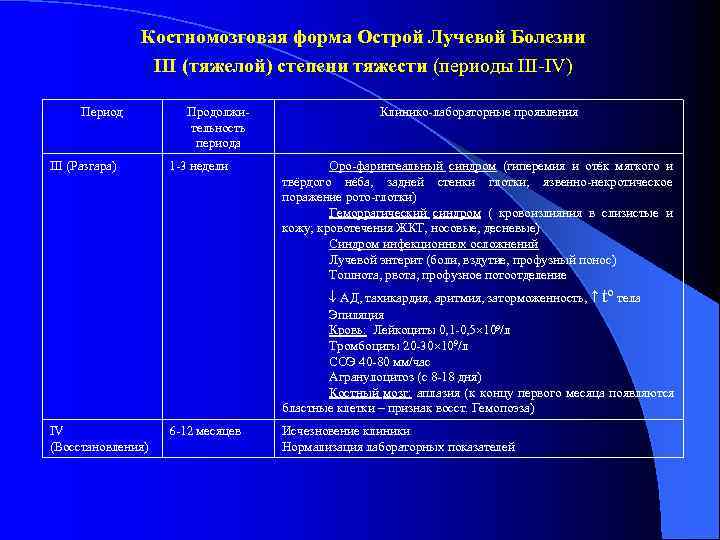
 Костномозговая форма Острой Лучевой Болезни III (тяжелой) степени тяжести (периоды I-II) Период Продолжи- Клинико-лабораторные проявления тельность периода I (Начальный) 1 -2 суток Клинические проявления появляются спустя 20 -40 минут после (иногда до 4 -х облучения: суток) -Тошнота -многократная рвота (часто неукротимая) -выраженная гиперемия лица, инъекция склер -выраженная головная боль -головокружение -субфебрильная температура -лабильность пульса, АД -нарушения ритма Кровь: 1 -е сутки нейтрофильный лейкоцитоз со сдвигом влево, относительная лимфопения Костный мозг: исчезновение молодых форм клеток II (Латентный) 8 -17 суток Исчезновение клинических проявлений, остаётся астенизация , вегето-сосудистая дистония Кровь: Снижается количество лейкоцитов (1 -2 109/л на 7 -9 день), снижается количество тромбоцитов Костный мозг: глубокая аплазия За 1 -2 дня до начала периода разгара начинают выпадать волосы
Костномозговая форма Острой Лучевой Болезни III (тяжелой) степени тяжести (периоды I-II) Период Продолжи- Клинико-лабораторные проявления тельность периода I (Начальный) 1 -2 суток Клинические проявления появляются спустя 20 -40 минут после (иногда до 4 -х облучения: суток) -Тошнота -многократная рвота (часто неукротимая) -выраженная гиперемия лица, инъекция склер -выраженная головная боль -головокружение -субфебрильная температура -лабильность пульса, АД -нарушения ритма Кровь: 1 -е сутки нейтрофильный лейкоцитоз со сдвигом влево, относительная лимфопения Костный мозг: исчезновение молодых форм клеток II (Латентный) 8 -17 суток Исчезновение клинических проявлений, остаётся астенизация , вегето-сосудистая дистония Кровь: Снижается количество лейкоцитов (1 -2 109/л на 7 -9 день), снижается количество тромбоцитов Костный мозг: глубокая аплазия За 1 -2 дня до начала периода разгара начинают выпадать волосы
 Костномозговая форма Острой Лучевой Болезни III (тяжелой) степени тяжести (периоды III-IV) Период Продолжи- Клинико-лабораторные проявления тельность периода III (Разгара) 1 -3 недели Оро-фарингеальный синдром (гиперемия и отёк мягкого и твёрдого нёба, задней стенки глотки; язвенно-некротическое поражение рото-глотки) Геморрагический синдром ( кровоизлияния в слизистые и кожу; кровотечения ЖКТ, носовые, десневые) Синдром инфекционных осложнений Лучевой энтерит (боли, вздутие, профузный понос) Тошнота, рвота, профузное потоотделение АД, тахикардия, аритмия, заторможенность, to тела Эпиляция Кровь: Лейкоциты 0, 1 -0, 5 109/л Тромбоциты 20 -30 109/л СОЭ 40 -80 мм/час Агранулоцитоз (с 8 -18 дня) Костный мозг: аплазия (к концу первого месяца появляются бластные клетки – признак восст. Гемопоэза) IV 6 -12 месяцев Исчезновение клиники (Восстановления) Нормализация лабораторных показателей
Костномозговая форма Острой Лучевой Болезни III (тяжелой) степени тяжести (периоды III-IV) Период Продолжи- Клинико-лабораторные проявления тельность периода III (Разгара) 1 -3 недели Оро-фарингеальный синдром (гиперемия и отёк мягкого и твёрдого нёба, задней стенки глотки; язвенно-некротическое поражение рото-глотки) Геморрагический синдром ( кровоизлияния в слизистые и кожу; кровотечения ЖКТ, носовые, десневые) Синдром инфекционных осложнений Лучевой энтерит (боли, вздутие, профузный понос) Тошнота, рвота, профузное потоотделение АД, тахикардия, аритмия, заторможенность, to тела Эпиляция Кровь: Лейкоциты 0, 1 -0, 5 109/л Тромбоциты 20 -30 109/л СОЭ 40 -80 мм/час Агранулоцитоз (с 8 -18 дня) Костный мозг: аплазия (к концу первого месяца появляются бластные клетки – признак восст. Гемопоэза) IV 6 -12 месяцев Исчезновение клиники (Восстановления) Нормализация лабораторных показателей
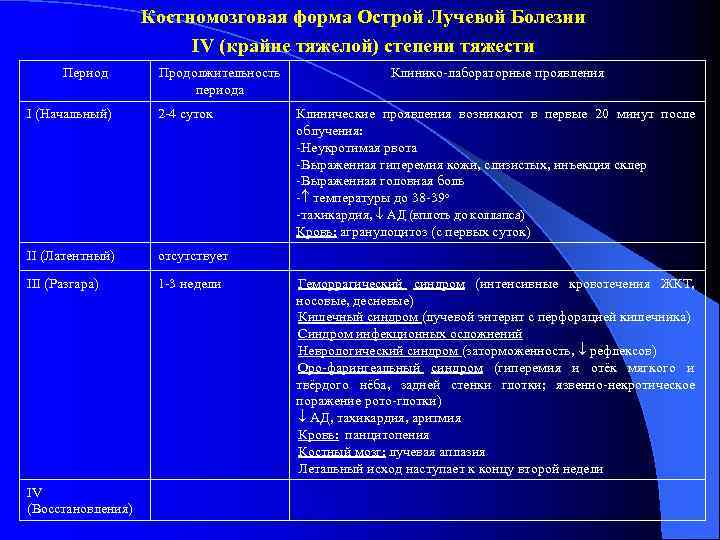
 Костномозговая форма Острой Лучевой Болезни IV (крайне тяжелой) степени тяжести Период Продолжительность Клинико-лабораторные проявления периода I (Начальный) 2 -4 суток Клинические проявления возникают в первые 20 минут после облучения: -Неукротимая рвота -Выраженная гиперемия кожи, слизистых, инъекция склер -Выраженная головная боль - температуры до 38 -39 о -тахикардия, АД (вплоть до коллапса) Кровь: агранулоцитоз (с первых суток) II (Латентный) отсутствует III (Разгара) 1 -3 недели Геморрагический синдром (интенсивные кровотечения ЖКТ, носовые, десневые) Кишечный синдром (лучевой энтерит с перфорацией кишечника) Синдром инфекционных осложнений Неврологический синдром (заторможенность, рефлексов) Оро-фарингеальный синдром (гиперемия и отёк мягкого и твёрдого нёба, задней стенки глотки; язвенно-некротическое поражение рото-глотки) АД, тахикардия, аритмия Кровь: панцитопения Костный мозг: лучевая аплазия Летальный исход наступает к концу второй недели IV (Восстановления)
Костномозговая форма Острой Лучевой Болезни IV (крайне тяжелой) степени тяжести Период Продолжительность Клинико-лабораторные проявления периода I (Начальный) 2 -4 суток Клинические проявления возникают в первые 20 минут после облучения: -Неукротимая рвота -Выраженная гиперемия кожи, слизистых, инъекция склер -Выраженная головная боль - температуры до 38 -39 о -тахикардия, АД (вплоть до коллапса) Кровь: агранулоцитоз (с первых суток) II (Латентный) отсутствует III (Разгара) 1 -3 недели Геморрагический синдром (интенсивные кровотечения ЖКТ, носовые, десневые) Кишечный синдром (лучевой энтерит с перфорацией кишечника) Синдром инфекционных осложнений Неврологический синдром (заторможенность, рефлексов) Оро-фарингеальный синдром (гиперемия и отёк мягкого и твёрдого нёба, задней стенки глотки; язвенно-некротическое поражение рото-глотки) АД, тахикардия, аритмия Кровь: панцитопения Костный мозг: лучевая аплазия Летальный исход наступает к концу второй недели IV (Восстановления)
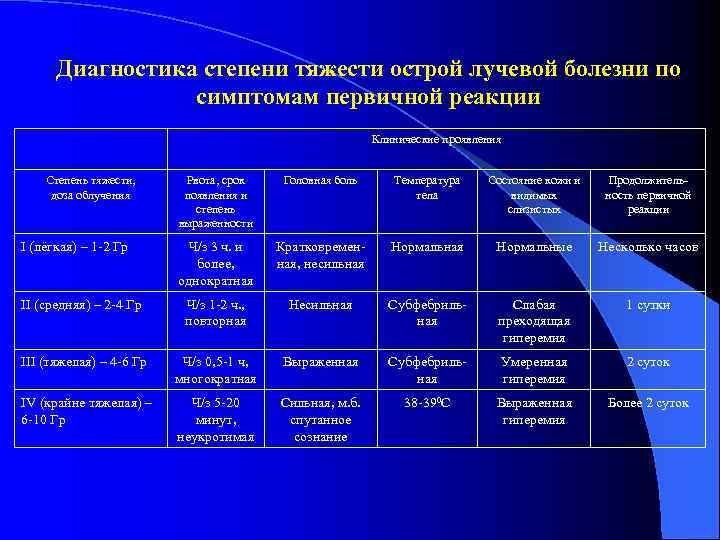
 Диагностика степени тяжести острой лучевой болезни по симптомам первичной реакции Клинические проявления Степень тяжести, Рвота, срок Головная боль Температура Состояние кожи и Продолжитель- доза облучения появления и тела видимых ность первичной степень слизистых реакции выраженности I (лёгкая) – 1 -2 Гр Ч/з 3 ч. и Кратковремен- Нормальная Нормальные Несколько часов более, ная, несильная однократная II (средняя) – 2 -4 Гр Ч/з 1 -2 ч. , Несильная Субфебриль- Слабая 1 сутки повторная ная преходящая гиперемия III (тяжелая) – 4 -6 Гр Ч/з 0, 5 -1 ч, Выраженная Субфебриль- Умеренная 2 суток многократная ная гиперемия IV (крайне тяжелая) – Ч/з 5 -20 Сильная, м. б. 38 -390 С Выраженная Более 2 суток 6 -10 Гр минут, спутанное гиперемия неукротимая сознание
Диагностика степени тяжести острой лучевой болезни по симптомам первичной реакции Клинические проявления Степень тяжести, Рвота, срок Головная боль Температура Состояние кожи и Продолжитель- доза облучения появления и тела видимых ность первичной степень слизистых реакции выраженности I (лёгкая) – 1 -2 Гр Ч/з 3 ч. и Кратковремен- Нормальная Нормальные Несколько часов более, ная, несильная однократная II (средняя) – 2 -4 Гр Ч/з 1 -2 ч. , Несильная Субфебриль- Слабая 1 сутки повторная ная преходящая гиперемия III (тяжелая) – 4 -6 Гр Ч/з 0, 5 -1 ч, Выраженная Субфебриль- Умеренная 2 суток многократная ная гиперемия IV (крайне тяжелая) – Ч/з 5 -20 Сильная, м. б. 38 -390 С Выраженная Более 2 суток 6 -10 Гр минут, спутанное гиперемия неукротимая сознание
 Изменения показателей крови / состояние костного мозга при различных степенях тяжести острой лучевой болезни Степень тяжести ОЛБ Показатель III IV Число лимфоцитов в крови 0, 6 -1, 6 0, 3 -0, 5 0, 1 -0, 2 0, 1 на 3 -6 -сутки 109/л Число лейкоцитов в крови 3, 0 -4, 0 2, 0 -2, 9 1, 0 -1, 9 1, 0 на 7 -9 -сутки 109/л Сроки снижения количества Не 4 -5 неделя 2 -3 неделя 1 -я неделя лейкоцитов до 1, 0 109/л снижаются Сроки снижения количества Не 3 -4 неделя 2 неделя 1 -я неделя тромбоцитов до 40 109/л снижаются Гипоплазия / аплазия Нет Гипоплазия Аплазия (опустошение) костного мозга с 3 -4 -й недели со 2 -й недели со 1 -й недели
Изменения показателей крови / состояние костного мозга при различных степенях тяжести острой лучевой болезни Степень тяжести ОЛБ Показатель III IV Число лимфоцитов в крови 0, 6 -1, 6 0, 3 -0, 5 0, 1 -0, 2 0, 1 на 3 -6 -сутки 109/л Число лейкоцитов в крови 3, 0 -4, 0 2, 0 -2, 9 1, 0 -1, 9 1, 0 на 7 -9 -сутки 109/л Сроки снижения количества Не 4 -5 неделя 2 -3 неделя 1 -я неделя лейкоцитов до 1, 0 109/л снижаются Сроки снижения количества Не 3 -4 неделя 2 неделя 1 -я неделя тромбоцитов до 40 109/л снижаются Гипоплазия / аплазия Нет Гипоплазия Аплазия (опустошение) костного мозга с 3 -4 -й недели со 2 -й недели со 1 -й недели
 Кишечная форма острой лучевой болезни (доза облучения 10 -20 Гр) Кишечная форма развивается в течение первых 5 -15 минут после облучения и характеризуется: Поражением кишечника (острый радиационный энтерит): • неукротимая рвота • понос • обезвоживание организма • кахексии • изъязвление слизистой • перфорация кишечника • перитонит • ЖКТ кровотечение Поражением ЦНС: • мышечный тремор • нистагм • психическое возбуждение • нарушение равновесия • тонические и клонические судороги • кома Летальный исход наступает в течение нескольких часов – 10 дней.
Кишечная форма острой лучевой болезни (доза облучения 10 -20 Гр) Кишечная форма развивается в течение первых 5 -15 минут после облучения и характеризуется: Поражением кишечника (острый радиационный энтерит): • неукротимая рвота • понос • обезвоживание организма • кахексии • изъязвление слизистой • перфорация кишечника • перитонит • ЖКТ кровотечение Поражением ЦНС: • мышечный тремор • нистагм • психическое возбуждение • нарушение равновесия • тонические и клонические судороги • кома Летальный исход наступает в течение нескольких часов – 10 дней.
 Токсемическая форма острой лучевой болезни (доза облучения 20 -80 Гр) Токсемическая форма развивается в течение первых 5 минут после облучения и характеризуется: Прогрессирующими нарушениями функций нервной и сердечно-сосудистой систем: • Неукротимая рвота, понос • Выраженная интоксикация • Адинамия • Выраженные головные боли • Головокружение • Тахикардия • Гипертермия • Резкое АД (возможен коллапс) • Анурия • Азотемия Летальный исход наступает в течение нескольких часов – 2 дней
Токсемическая форма острой лучевой болезни (доза облучения 20 -80 Гр) Токсемическая форма развивается в течение первых 5 минут после облучения и характеризуется: Прогрессирующими нарушениями функций нервной и сердечно-сосудистой систем: • Неукротимая рвота, понос • Выраженная интоксикация • Адинамия • Выраженные головные боли • Головокружение • Тахикардия • Гипертермия • Резкое АД (возможен коллапс) • Анурия • Азотемия Летальный исход наступает в течение нескольких часов – 2 дней
 Церебральная форма острой лучевой болезни (доза облучения более 80 Гр) Церебральная форма развивается в течение первых 3 -5 минут после облучения и характеризуется: • Дезориентация • Атаксия • Психомоторное возбуждение • Затемнение и потеря сознания • Расстройство дыхания • Кардиоваскулярные нарушения • Изнуряющая рвота и понос (с примесью крови в рвотных массах и кале) • Коллапс • Олиго- или анурия • Клонические и тонические судороги Летальный исход наступает в течение нескольких часов – 1 суток.
Церебральная форма острой лучевой болезни (доза облучения более 80 Гр) Церебральная форма развивается в течение первых 3 -5 минут после облучения и характеризуется: • Дезориентация • Атаксия • Психомоторное возбуждение • Затемнение и потеря сознания • Расстройство дыхания • Кардиоваскулярные нарушения • Изнуряющая рвота и понос (с примесью крови в рвотных массах и кале) • Коллапс • Олиго- или анурия • Клонические и тонические судороги Летальный исход наступает в течение нескольких часов – 1 суток.
 Лечение острой лучевой болезни
Лечение острой лучевой болезни
 Лечение костномозговой формы острой лучевой болезни (1) Период первичной реакции Легкая степень тяжести: Купирование диспепсических расстройств: Этаперазин 0, 006 1 т 3 р/д Диметпрамид 0, 02 1 т 4 р/д Аминазин 0, 025 1 т 3 р/д Аэрон 1 т 3 р/д Средняя и тяжёлая степени тяжести: Купирование диспепсических расстройств: Аминазин 2, 5% - 2 мл в/м Этаперазин 0, 6% - 1 мл в/м Атропин 0, 1% - 1 мл п/к Церукал 2 мл – в/в медленно Дроперидол 0, 25% - 1 мл в/м Коррекция водно-электролитного баланса: Na. Cl 0, 9% - 400 -800 мл в/в капельно Дезинтоксикационная терапия: Гемодез – 250 -450 мл в/в капельно Полидез – 250 -450 мл в/в капельно Реополиглюкин – 250 -450 мл в/в капельно
Лечение костномозговой формы острой лучевой болезни (1) Период первичной реакции Легкая степень тяжести: Купирование диспепсических расстройств: Этаперазин 0, 006 1 т 3 р/д Диметпрамид 0, 02 1 т 4 р/д Аминазин 0, 025 1 т 3 р/д Аэрон 1 т 3 р/д Средняя и тяжёлая степени тяжести: Купирование диспепсических расстройств: Аминазин 2, 5% - 2 мл в/м Этаперазин 0, 6% - 1 мл в/м Атропин 0, 1% - 1 мл п/к Церукал 2 мл – в/в медленно Дроперидол 0, 25% - 1 мл в/м Коррекция водно-электролитного баланса: Na. Cl 0, 9% - 400 -800 мл в/в капельно Дезинтоксикационная терапия: Гемодез – 250 -450 мл в/в капельно Полидез – 250 -450 мл в/в капельно Реополиглюкин – 250 -450 мл в/в капельно
 Лечение костномозговой формы острой лучевой болезни (2) Скрытый период II (средняя) степень тяжести • нахождение в ВПТГ • общий режим (с начала периода разгара – постельный режим) • витаминотерапия • седативные средства • антигистаминные препараты III (тяжёлая) степень тяжести • нахождение в ВПТГ • постельный режим • «асептические» условия • дезинтоксикационная терапия • антибактериальная терапия
Лечение костномозговой формы острой лучевой болезни (2) Скрытый период II (средняя) степень тяжести • нахождение в ВПТГ • общий режим (с начала периода разгара – постельный режим) • витаминотерапия • седативные средства • антигистаминные препараты III (тяжёлая) степень тяжести • нахождение в ВПТГ • постельный режим • «асептические» условия • дезинтоксикационная терапия • антибактериальная терапия
 Лечение костномозговой формы острой лучевой болезни (3) (специализированная помощь, оказывается в ВПТГ) Период разгара при неукротимой рвоте — введение парентерально противорвотных средств: • Аминазин 2, 5% - 2 мл в/м, • Этаперазин 0, 6% - 1 мл в/м, • Атропин 0, 1% - 1 мл п/к). Внутривенно до 3 л изотонического раствора натрия хлорида или раствора Рингера—Локка, 200— 400 мл 5 % раствора глюкозы, 300— 500 мл гемодеза, 500— 1000 мл реополиглюкина капельно при острой сосудистой недостаточности — введение: • 1 мл 1 % раствора мезатона в 40 мл 20 % раствора глюкозы внутривенно, • норадреналина гидротартрата (внутривенно капельно в 5 % растворе глюкозы из расчета на 1 л раствора глюкозы 2— 4 мл 0, 2 % раствора норадреналина гидротартрата, 20— 60 капель в минуту, с обязательным контролем артериального давления);
Лечение костномозговой формы острой лучевой болезни (3) (специализированная помощь, оказывается в ВПТГ) Период разгара при неукротимой рвоте — введение парентерально противорвотных средств: • Аминазин 2, 5% - 2 мл в/м, • Этаперазин 0, 6% - 1 мл в/м, • Атропин 0, 1% - 1 мл п/к). Внутривенно до 3 л изотонического раствора натрия хлорида или раствора Рингера—Локка, 200— 400 мл 5 % раствора глюкозы, 300— 500 мл гемодеза, 500— 1000 мл реополиглюкина капельно при острой сосудистой недостаточности — введение: • 1 мл 1 % раствора мезатона в 40 мл 20 % раствора глюкозы внутривенно, • норадреналина гидротартрата (внутривенно капельно в 5 % растворе глюкозы из расчета на 1 л раствора глюкозы 2— 4 мл 0, 2 % раствора норадреналина гидротартрата, 20— 60 капель в минуту, с обязательным контролем артериального давления);
 Лечение костномозговой формы острой лучевой болезни (4) (специализированная помощь, оказывается в ВПТГ) Период разгара при сердечной недостаточности — внутривенное введение: • 0, 5— 1 мл 0, 06 % раствора коргликона в 20 мл 20 % раствора глюкозы (вводить медленно!) или • 0, 5 мл 0, 05 % раствора строфантина в 10— 20 мл 20 % раствора глюкозы (вводить медленно!); при обезвоживании — внутривенное введение: • до 1 л реополиглюкина однократно, • 300— 500 мл гемодеза, • 200— 400 мл 5 % раствора глюкозы, • до 3 л изотонического раствора натрия хлорида, которые вводят внутривенно капельно, при необходимости в сочетании с диуретиками.
Лечение костномозговой формы острой лучевой болезни (4) (специализированная помощь, оказывается в ВПТГ) Период разгара при сердечной недостаточности — внутривенное введение: • 0, 5— 1 мл 0, 06 % раствора коргликона в 20 мл 20 % раствора глюкозы (вводить медленно!) или • 0, 5 мл 0, 05 % раствора строфантина в 10— 20 мл 20 % раствора глюкозы (вводить медленно!); при обезвоживании — внутривенное введение: • до 1 л реополиглюкина однократно, • 300— 500 мл гемодеза, • 200— 400 мл 5 % раствора глюкозы, • до 3 л изотонического раствора натрия хлорида, которые вводят внутривенно капельно, при необходимости в сочетании с диуретиками.
 Лечение костномозговой формы острой лучевой болезни (5) (специализированная помощь, оказывается в ВПТГ) Период разгара при развитии агранулоцитоза — создание по возможности асептических условий содержания больных. Для этого их отделяют друг от друга перегородками из полиэтилена или простыней. В помещениях для больных устанавливают ультрафиолетовые бактерицидные лампы. Персонал, входящий в помещение, должен надевать марлевую повязку на рот и нос, сменные тапочки или другой вид обуви, которые должны находиться перед входом в помещение на коврике, смоченном 1 % раствором хлорамина; при кровоточивости — введение ингибиторов фибринолиза (до 100 мл 5 % раствора аминокапроновой кислоты на изотоническом растворе хлорида натрия, внутривенно капельно), при необходимости вливания повторяют с 4 - часовыми промежутками, а также введение тромбоцитарной взвеси, приготавливаемой в отделении переливания крови госпиталя, цельной свежезаготовленной крови до 500 мл однократно. Местно применяется гемостатическая губка, тромбин, тампоны с аминокапроновой кислотой, фибринная пленка;
Лечение костномозговой формы острой лучевой болезни (5) (специализированная помощь, оказывается в ВПТГ) Период разгара при развитии агранулоцитоза — создание по возможности асептических условий содержания больных. Для этого их отделяют друг от друга перегородками из полиэтилена или простыней. В помещениях для больных устанавливают ультрафиолетовые бактерицидные лампы. Персонал, входящий в помещение, должен надевать марлевую повязку на рот и нос, сменные тапочки или другой вид обуви, которые должны находиться перед входом в помещение на коврике, смоченном 1 % раствором хлорамина; при кровоточивости — введение ингибиторов фибринолиза (до 100 мл 5 % раствора аминокапроновой кислоты на изотоническом растворе хлорида натрия, внутривенно капельно), при необходимости вливания повторяют с 4 - часовыми промежутками, а также введение тромбоцитарной взвеси, приготавливаемой в отделении переливания крови госпиталя, цельной свежезаготовленной крови до 500 мл однократно. Местно применяется гемостатическая губка, тромбин, тампоны с аминокапроновой кислотой, фибринная пленка;
 Лечение костномозговой формы острой лучевой болезни (6) (специализированная помощь, оказывается в ВПТГ) Период разгара при развитии инфекционных осложнений (повышении температуры тела, появлении звучных влажных хрипов в легких, клинически определяемых очагов воспаления) — прием антибиотиков широкого спектра действия в максимальных терапевтических дозах: 6— 10 г в сутки ампициллина тригидрата (внутрь) 3— 10 г в сутки ампициллина натриевой соли (в/м) 5— 6 г в сутки цефалексина (внутрь) 1— 2 г в сутки рифампицина (внутрь) тиенам 500 мг 4 р/д цепорин 3 г/сут + гентамицин 240 мг/сут. , рифампицин 450 мг/сут + линкомицин 2 г/сут В целях деконтаминации используются антибиотики-аминогликозиды — неомицин, мономицин и канамицин. Их следует назначать с особой осторожностью, учитывая их нейро- и нефротоксичность. Антибиотикотерапию продолжают до выхода больного из состояния агранулоцитоза. Для предупреждения развития резистентности микробов к препаратам антибиотики меняют в ходе лечения каждые 4— 5 дней. Необходимо проводить регулярные бактериологические исследования мокроты и венозной крови. После выявления возбудителя инфекции приступают к целенаправленному (в соответствии с чувствительностью инфекционного агента) лечению антибиотиками. Наряду с антибиотиками применяется антистафилококковая плазма (внутривенно до 200 мл однократно) или антистафилококковый гамма-глобулин (внутримышечно 1— 3 дозы по 1, 5 мл однократно);
Лечение костномозговой формы острой лучевой болезни (6) (специализированная помощь, оказывается в ВПТГ) Период разгара при развитии инфекционных осложнений (повышении температуры тела, появлении звучных влажных хрипов в легких, клинически определяемых очагов воспаления) — прием антибиотиков широкого спектра действия в максимальных терапевтических дозах: 6— 10 г в сутки ампициллина тригидрата (внутрь) 3— 10 г в сутки ампициллина натриевой соли (в/м) 5— 6 г в сутки цефалексина (внутрь) 1— 2 г в сутки рифампицина (внутрь) тиенам 500 мг 4 р/д цепорин 3 г/сут + гентамицин 240 мг/сут. , рифампицин 450 мг/сут + линкомицин 2 г/сут В целях деконтаминации используются антибиотики-аминогликозиды — неомицин, мономицин и канамицин. Их следует назначать с особой осторожностью, учитывая их нейро- и нефротоксичность. Антибиотикотерапию продолжают до выхода больного из состояния агранулоцитоза. Для предупреждения развития резистентности микробов к препаратам антибиотики меняют в ходе лечения каждые 4— 5 дней. Необходимо проводить регулярные бактериологические исследования мокроты и венозной крови. После выявления возбудителя инфекции приступают к целенаправленному (в соответствии с чувствительностью инфекционного агента) лечению антибиотиками. Наряду с антибиотиками применяется антистафилококковая плазма (внутривенно до 200 мл однократно) или антистафилококковый гамма-глобулин (внутримышечно 1— 3 дозы по 1, 5 мл однократно);
 Лечение костномозговой формы острой лучевой болезни (7) (специализированная помощь, оказывается в ВПТГ) Период разгара при токсемии — внутривенные вливания гемодеза (300— 500 мл однократно), реополиглюкина (500— 1000 мл), изотонического раствора натрия хлорида (до 3 л капельно), раствора Рингера—Локка (до 3 л капельно), 5 % раствора глюкозы (200— 400 мл). При угрозе и развитии отека мозга назначается внутривенное введение осмодиуретиков: 15 % раствора маннита (из расчета 0, 5— 1, 5 г сухого вещества на 1 кг массы тела), 10— 20 мл 10 % раствора натрия хлорида (однократно), 20— 50 мл 40 % раствора глюкозы (однократно, медленно!), 10— 20 мл 25 % раствора магния сульфата (медленно!). При выраженной токсемии показана экстракорпоральная детоксикация (гемосорбция, плазмаферез).
Лечение костномозговой формы острой лучевой болезни (7) (специализированная помощь, оказывается в ВПТГ) Период разгара при токсемии — внутривенные вливания гемодеза (300— 500 мл однократно), реополиглюкина (500— 1000 мл), изотонического раствора натрия хлорида (до 3 л капельно), раствора Рингера—Локка (до 3 л капельно), 5 % раствора глюкозы (200— 400 мл). При угрозе и развитии отека мозга назначается внутривенное введение осмодиуретиков: 15 % раствора маннита (из расчета 0, 5— 1, 5 г сухого вещества на 1 кг массы тела), 10— 20 мл 10 % раствора натрия хлорида (однократно), 20— 50 мл 40 % раствора глюкозы (однократно, медленно!), 10— 20 мл 25 % раствора магния сульфата (медленно!). При выраженной токсемии показана экстракорпоральная детоксикация (гемосорбция, плазмаферез).
 Лечение костномозговой формы острой лучевой болезни (8) (специализированная помощь, оказывается в ВПТГ) Период разгара при снижении иммунобиологической реактивности организма, обусловленного дефицитом гранулоцитов и лимфоцитов, — введение лейковзвеси; при выраженной анемии (гемоглобин менее 50 -60 г/л) — переливание эритровзвеси, отмытых и размороженных эритроцитов, свежезаготовленной крови, а также прямые гемотрансфузии;
Лечение костномозговой формы острой лучевой болезни (8) (специализированная помощь, оказывается в ВПТГ) Период разгара при снижении иммунобиологической реактивности организма, обусловленного дефицитом гранулоцитов и лимфоцитов, — введение лейковзвеси; при выраженной анемии (гемоглобин менее 50 -60 г/л) — переливание эритровзвеси, отмытых и размороженных эритроцитов, свежезаготовленной крови, а также прямые гемотрансфузии;
 Лечение костномозговой формы острой лучевой болезни (9) (специализированная помощь, оказывается в ВПТГ) Период разгара при снижении иммунобиологической реактивности организма, обусловленного дефицитом гранулоцитов и лимфоцитов, — введение лейковзвеси; при выраженной анемии (гемоглобин менее 50 -60 г/л) — переливание эритровзвеси, отмытых и размороженных эритроцитов, свежезаготовленной крови, а также прямые гемотрансфузии; При крайне тяжелой степени костно-мозговой формы ОЛБ (доза облучения 5— 10 Гр) на 4— 7 -й день после облучения показана трансплантация аллогенного костного мозга, совместимого по антигенной системе AB 0, резус-фактору эритроцитов и HLA-лейкоцитов.
Лечение костномозговой формы острой лучевой болезни (9) (специализированная помощь, оказывается в ВПТГ) Период разгара при снижении иммунобиологической реактивности организма, обусловленного дефицитом гранулоцитов и лимфоцитов, — введение лейковзвеси; при выраженной анемии (гемоглобин менее 50 -60 г/л) — переливание эритровзвеси, отмытых и размороженных эритроцитов, свежезаготовленной крови, а также прямые гемотрансфузии; При крайне тяжелой степени костно-мозговой формы ОЛБ (доза облучения 5— 10 Гр) на 4— 7 -й день после облучения показана трансплантация аллогенного костного мозга, совместимого по антигенной системе AB 0, резус-фактору эритроцитов и HLA-лейкоцитов.
 Пересадка костного мозга Условия осуществления - Должна быть совместимость по группе крови, Rh-фактору, HLA пересадки лейкоцитарным антигенам (HLA повторяется в популяции с частотой 1: 10000) Забор материала у донора - Аспирация костного мозга у донора проводится под эндотрахеальным наркозом (в операционной) из задних гребней подвздошной кости (реже из передних гребней подвздошной кости или грудины) Оборудование - Удлинённые иглы (модификация иглы Касирского), содержащие гепарин, шприц 20 мл. Объём забора 1200 -1500 мл. Подготовка материала перед Фракционирование (центрифугирование с удалением плазмы и введением реципиенту эритроцитов) Объём материала - Необходимо, чтобы в аспирате содержалось не менее 2 x 109 клеток на 1 кг массы тела пациента Методика введения - Инфузия реципиенту проводится в/в капельно после премедикации антигистаминными препаратами и метилпреднизолоном на фоне введения больших объёмов кристаллоидных растворов (2, 5 -3 л. ) для профилактики нарушения функции почек
Пересадка костного мозга Условия осуществления - Должна быть совместимость по группе крови, Rh-фактору, HLA пересадки лейкоцитарным антигенам (HLA повторяется в популяции с частотой 1: 10000) Забор материала у донора - Аспирация костного мозга у донора проводится под эндотрахеальным наркозом (в операционной) из задних гребней подвздошной кости (реже из передних гребней подвздошной кости или грудины) Оборудование - Удлинённые иглы (модификация иглы Касирского), содержащие гепарин, шприц 20 мл. Объём забора 1200 -1500 мл. Подготовка материала перед Фракционирование (центрифугирование с удалением плазмы и введением реципиенту эритроцитов) Объём материала - Необходимо, чтобы в аспирате содержалось не менее 2 x 109 клеток на 1 кг массы тела пациента Методика введения - Инфузия реципиенту проводится в/в капельно после премедикации антигистаминными препаратами и метилпреднизолоном на фоне введения больших объёмов кристаллоидных растворов (2, 5 -3 л. ) для профилактики нарушения функции почек
 Вопрос 1: Какие препараты вводятся пациентам при купировании первичной реакции на облучение? Ответ: Легкая степень тяжести: Купирование диспепсических расстройств: Этаперазин 0, 006 1 т 3 р/д Диметпрамид 0, 02 1 т 4 р/д Аминазин 0, 025 1 т 3 р/д Аэрон 1 т 3 р/д Средняя и тяжёлая степени тяжести: Купирование диспепсических расстройств: Аминазин 2, 5% - 2 мл в/м Этаперазин 0, 6% - 1 мл в/м Атропин 0, 1% - 1 мл п/к Церукал 2 мл – в/в медленно Дроперидол 0, 25% - 1 мл в/м Коррекция водно-электролитного баланса: Na. Cl 0, 9% - 400 -800 мл в/в капельно Дезинтоксикационная терапия: Гемодез – 250 -450 мл в/в капельно Полидез – 250 -450 мл в/в капельно Реополиглюкин – 250 -450 мл в/в капельно
Вопрос 1: Какие препараты вводятся пациентам при купировании первичной реакции на облучение? Ответ: Легкая степень тяжести: Купирование диспепсических расстройств: Этаперазин 0, 006 1 т 3 р/д Диметпрамид 0, 02 1 т 4 р/д Аминазин 0, 025 1 т 3 р/д Аэрон 1 т 3 р/д Средняя и тяжёлая степени тяжести: Купирование диспепсических расстройств: Аминазин 2, 5% - 2 мл в/м Этаперазин 0, 6% - 1 мл в/м Атропин 0, 1% - 1 мл п/к Церукал 2 мл – в/в медленно Дроперидол 0, 25% - 1 мл в/м Коррекция водно-электролитного баланса: Na. Cl 0, 9% - 400 -800 мл в/в капельно Дезинтоксикационная терапия: Гемодез – 250 -450 мл в/в капельно Полидез – 250 -450 мл в/в капельно Реополиглюкин – 250 -450 мл в/в капельно
 Вопрос 2: Клинические проявления начального периода II степени тяжести костномозговой формы острой лучевой болезни ? Ответ: Клинические проявления появляются спустя 0, 5 -3 часа после облучения: • Тошнота • двух-трёхкратная рвота • гиперемия лица, инъекция склер • головная боль • субфебрильная температура
Вопрос 2: Клинические проявления начального периода II степени тяжести костномозговой формы острой лучевой болезни ? Ответ: Клинические проявления появляются спустя 0, 5 -3 часа после облучения: • Тошнота • двух-трёхкратная рвота • гиперемия лица, инъекция склер • головная боль • субфебрильная температура
 Вопрос 3: Клинико-лабораторные проявления периода разгара III степени тяжести костномозговой формы острой лучевой болезни ? Ответ: Оро-фарингеальный синдром (гиперемия и отёк мягкого и твёрдого нёба, задней стенки глотки; язвенно-некротическое поражение рото-глотки) Геморрагический синдром ( кровоизлияния в слизистые и кожу; кровотечения ЖКТ, носовые, десневые) Синдром инфекционных осложнений Лучевой энтерит (боли, вздутие, профузный понос) Тошнота, рвота, профузное потоотделение АД, тахикардия, аритмия, заторможенность, to тела Эпиляция Кровь: Лейкоциты 0, 1 -0, 5 109/л Тромбоциты 20 -30 109/л СОЭ 40 -80 мм/час Агранулоцитоз (с 8 -18 дня) Костный мозг: аплазия (к концу первого месяца появляются бластные клетки – признак восст. Гемопоэза)
Вопрос 3: Клинико-лабораторные проявления периода разгара III степени тяжести костномозговой формы острой лучевой болезни ? Ответ: Оро-фарингеальный синдром (гиперемия и отёк мягкого и твёрдого нёба, задней стенки глотки; язвенно-некротическое поражение рото-глотки) Геморрагический синдром ( кровоизлияния в слизистые и кожу; кровотечения ЖКТ, носовые, десневые) Синдром инфекционных осложнений Лучевой энтерит (боли, вздутие, профузный понос) Тошнота, рвота, профузное потоотделение АД, тахикардия, аритмия, заторможенность, to тела Эпиляция Кровь: Лейкоциты 0, 1 -0, 5 109/л Тромбоциты 20 -30 109/л СОЭ 40 -80 мм/час Агранулоцитоз (с 8 -18 дня) Костный мозг: аплазия (к концу первого месяца появляются бластные клетки – признак восст. Гемопоэза)
 Тест 1: Куда необходимо эвакуировать из МПП военнослужащих ОЛБ костно-мозговой формы I степени тяжести ? • Оставить на МПП для долечивания • В отдельный медицинский батальон • В военно-полевой терапевтический госпиталь • В военно-полевой инфекционный госпиталь • После оказания помощи отправить в свое подразделение
Тест 1: Куда необходимо эвакуировать из МПП военнослужащих ОЛБ костно-мозговой формы I степени тяжести ? • Оставить на МПП для долечивания • В отдельный медицинский батальон • В военно-полевой терапевтический госпиталь • В военно-полевой инфекционный госпиталь • После оказания помощи отправить в свое подразделение
 Тест 2: Куда необходимо эвакуировать из МПП военнослужащих ОЛБ костно-мозговой формы II степени тяжести ? • Оставить на МПП для долечивания • В отдельный медицинский батальон • В военно-полевой терапевтический госпиталь • В военно-полевой инфекционный госпиталь • После оказания помощи отправить в свое подразделение
Тест 2: Куда необходимо эвакуировать из МПП военнослужащих ОЛБ костно-мозговой формы II степени тяжести ? • Оставить на МПП для долечивания • В отдельный медицинский батальон • В военно-полевой терапевтический госпиталь • В военно-полевой инфекционный госпиталь • После оказания помощи отправить в свое подразделение

