диабетическая нефропатия.ppt
- Количество слайдов: 151
 Доц. Колмакова Е. В. СЗГМУ им. И. И. Мечникова 2013
Доц. Колмакова Е. В. СЗГМУ им. И. И. Мечникова 2013
 Диабетическая нефропатия (синдром Киммельстила-Уилсона) Специфическое поражение почек – интракапиллярный гломерулосклероз, развивающийся у больных диабетом 1 и 2 типа главным образом вследствие расширения мезангиального матрикса, влекущее за собой раннюю инвалидизацию больных и их гибель от терминальной почечной недостаточности.
Диабетическая нефропатия (синдром Киммельстила-Уилсона) Специфическое поражение почек – интракапиллярный гломерулосклероз, развивающийся у больных диабетом 1 и 2 типа главным образом вследствие расширения мезангиального матрикса, влекущее за собой раннюю инвалидизацию больных и их гибель от терминальной почечной недостаточности.
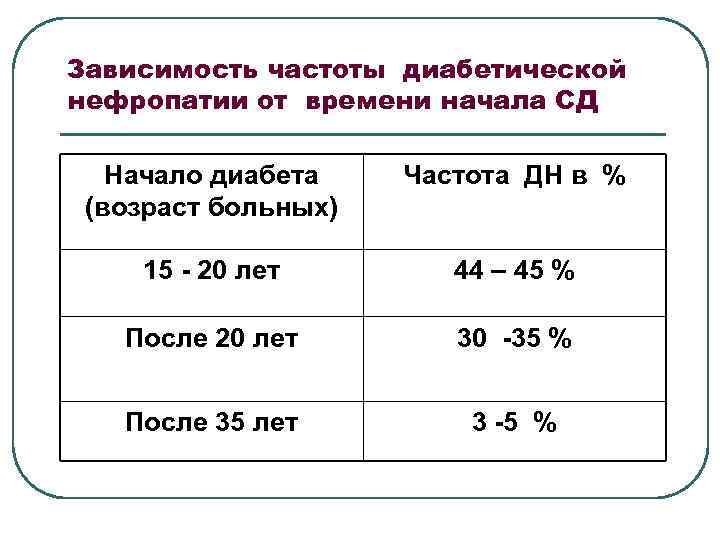 Зависимость частоты диабетической нефропатии от времени начала СД Начало диабета (возраст больных) Частота ДН в % 15 - 20 лет 44 – 45 % После 20 лет 30 -35 % После 35 лет 3 -5 %
Зависимость частоты диабетической нефропатии от времени начала СД Начало диабета (возраст больных) Частота ДН в % 15 - 20 лет 44 – 45 % После 20 лет 30 -35 % После 35 лет 3 -5 %
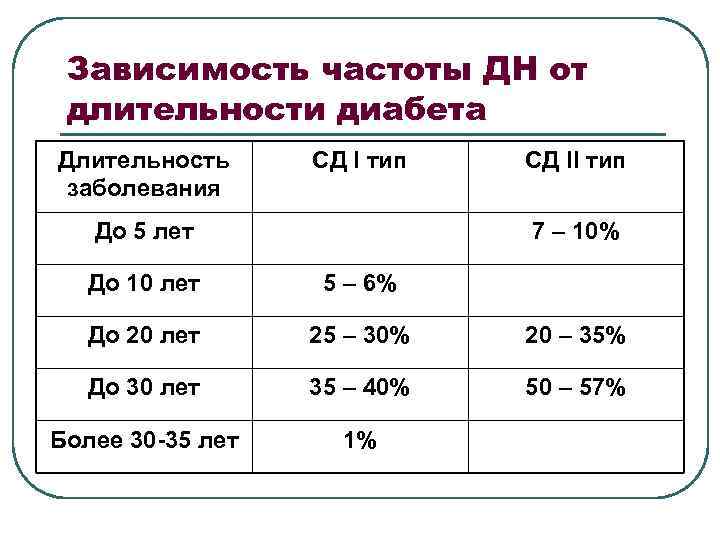 Зависимость частоты ДН от длительности диабета Длительность заболевания СД I тип До 5 лет СД II тип 7 – 10% До 10 лет 5 – 6% До 20 лет 25 – 30% 20 – 35% До 30 лет 35 – 40% 50 – 57% Более 30 -35 лет 1%
Зависимость частоты ДН от длительности диабета Длительность заболевания СД I тип До 5 лет СД II тип 7 – 10% До 10 лет 5 – 6% До 20 лет 25 – 30% 20 – 35% До 30 лет 35 – 40% 50 – 57% Более 30 -35 лет 1%
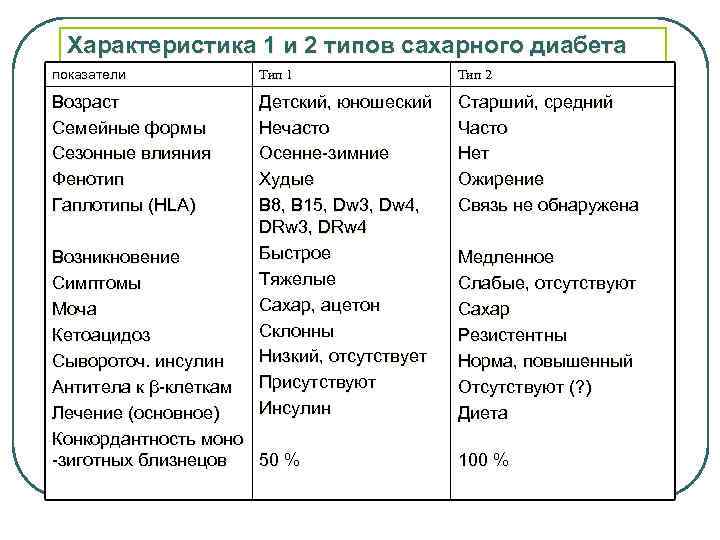 Характеристика 1 и 2 типов сахарного диабета показатели Тип 1 Тип 2 Возраст Семейные формы Сезонные влияния Фенотип Гаплотипы (HLA) Детский, юношеский Нечасто Осенне-зимние Худые B 8, B 15, Dw 3, Dw 4, DRw 3, DRw 4 Быстрое Тяжелые Сахар, ацетон Склонны Низкий, отсутствует Присутствуют Инсулин Старший, средний Часто Нет Ожирение Связь не обнаружена Возникновение Симптомы Моча Кетоацидоз Сывороточ. инсулин Антитела к β-клеткам Лечение (основное) Конкордантность моно -зиготных близнецов 50 % Медленное Слабые, отсутствуют Сахар Резистентны Норма, повышенный Отсутствуют (? ) Диета 100 %
Характеристика 1 и 2 типов сахарного диабета показатели Тип 1 Тип 2 Возраст Семейные формы Сезонные влияния Фенотип Гаплотипы (HLA) Детский, юношеский Нечасто Осенне-зимние Худые B 8, B 15, Dw 3, Dw 4, DRw 3, DRw 4 Быстрое Тяжелые Сахар, ацетон Склонны Низкий, отсутствует Присутствуют Инсулин Старший, средний Часто Нет Ожирение Связь не обнаружена Возникновение Симптомы Моча Кетоацидоз Сывороточ. инсулин Антитела к β-клеткам Лечение (основное) Конкордантность моно -зиготных близнецов 50 % Медленное Слабые, отсутствуют Сахар Резистентны Норма, повышенный Отсутствуют (? ) Диета 100 %
 Сахарный диабет 2 типа Сахарный диабет 2 -го типа часто не имеет клинических проявлений. Подозрение на этот тип диабета может возникнуть при наличии у пациента следующих факторов риска: l случаи заболевания сахарным диабетом 2 -го типа в семейном анамнезе; l азиатское или афро-карибское происхождение; l гестационный сахарный диабет во время беременности в анамнезе или рождение ребенка с большим весом; l подтвержденное сердечно-сосудистое заболевание; l другие признаки метаболического синдрома, такие как подагра, поликистозные яичники, артериальная гипертензия, центральное ожирение или дислипидемия.
Сахарный диабет 2 типа Сахарный диабет 2 -го типа часто не имеет клинических проявлений. Подозрение на этот тип диабета может возникнуть при наличии у пациента следующих факторов риска: l случаи заболевания сахарным диабетом 2 -го типа в семейном анамнезе; l азиатское или афро-карибское происхождение; l гестационный сахарный диабет во время беременности в анамнезе или рождение ребенка с большим весом; l подтвержденное сердечно-сосудистое заболевание; l другие признаки метаболического синдрома, такие как подагра, поликистозные яичники, артериальная гипертензия, центральное ожирение или дислипидемия.
 В 2011 году ВОЗ опубликовала отчет с обновленными рекомендациями по использованию гликированного гемоглобина (Hb. A 1 c) для диагностики сахарного диабета 2 -го типа. «Показатель уровня Hb. A 1 c может применяться для диагностики сахарного диабета при условии строгого контроля качества тестов и их стандартизации с использованием критериев соответствия международным эталонным показателям, а также при отсутствии любых условий, препятствующих точным измерениям. Уровень Hb. A 1 c, равный 6, 5%, рекомендуется считать пороговым уровнем для того, чтобы поставить диагноз «сахарный диабет» . Уровень ниже 6, 5% не исключает возможности диагностики диабета с помощью определения содержания глюкозы в крови. Группа экспертов пришла к выводу, что на данный момент не существует достаточных доказательств, позволяющих предоставить какие-либо официальные рекомендации относительно интерпретации уровня Hb. A 1 c ниже 6, 5%» . Уровень доказательности: средний
В 2011 году ВОЗ опубликовала отчет с обновленными рекомендациями по использованию гликированного гемоглобина (Hb. A 1 c) для диагностики сахарного диабета 2 -го типа. «Показатель уровня Hb. A 1 c может применяться для диагностики сахарного диабета при условии строгого контроля качества тестов и их стандартизации с использованием критериев соответствия международным эталонным показателям, а также при отсутствии любых условий, препятствующих точным измерениям. Уровень Hb. A 1 c, равный 6, 5%, рекомендуется считать пороговым уровнем для того, чтобы поставить диагноз «сахарный диабет» . Уровень ниже 6, 5% не исключает возможности диагностики диабета с помощью определения содержания глюкозы в крови. Группа экспертов пришла к выводу, что на данный момент не существует достаточных доказательств, позволяющих предоставить какие-либо официальные рекомендации относительно интерпретации уровня Hb. A 1 c ниже 6, 5%» . Уровень доказательности: средний
 Роль гипергликемии как пускового фактора развития микрососудистых осложнений СД Снижение гликемии приводит к значительному снижению риска развития диабетических микрососудистых осложнений - СД 1 (DCCT-1993 г. ) и СД 2(UKPDS-1998; STENO-21999; ADVANCE-2008) Глюкоза в высоких концентрациях оказывает патологическое воздействие на внутриклеточную среду органов- мишеней. Чувствительны к высокой концентрации глюкозы только клетки не имеющие механизма регуляции транспорта глюкозы внутрь клетки –эндотелий сосудов (прежде всего сетчатки), мезангиальные клетки почечных клубочков, швановские клетки.
Роль гипергликемии как пускового фактора развития микрососудистых осложнений СД Снижение гликемии приводит к значительному снижению риска развития диабетических микрососудистых осложнений - СД 1 (DCCT-1993 г. ) и СД 2(UKPDS-1998; STENO-21999; ADVANCE-2008) Глюкоза в высоких концентрациях оказывает патологическое воздействие на внутриклеточную среду органов- мишеней. Чувствительны к высокой концентрации глюкозы только клетки не имеющие механизма регуляции транспорта глюкозы внутрь клетки –эндотелий сосудов (прежде всего сетчатки), мезангиальные клетки почечных клубочков, швановские клетки.
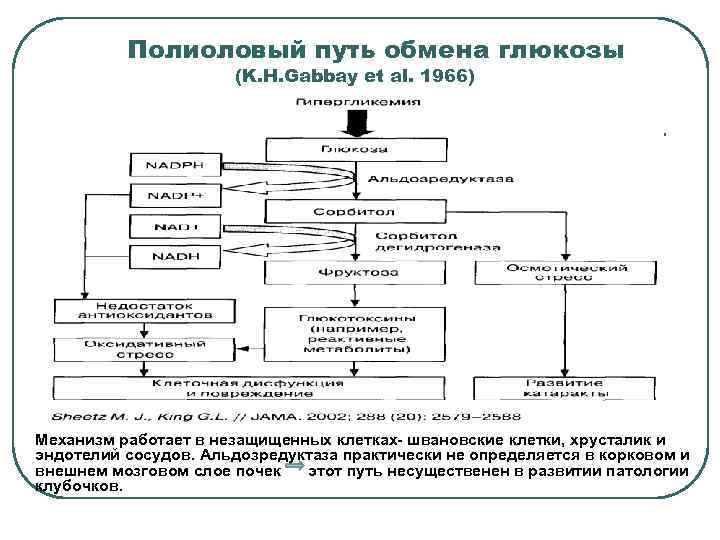 Полиоловый путь обмена глюкозы (K. H. Gabbay et al. 1966) Механизм работает в незащищенных клетках- швановские клетки, хрусталик и эндотелий сосудов. Альдозредуктаза практически не определяется в корковом и внешнем мозговом слое почек этот путь несущественен в развитии патологии клубочков.
Полиоловый путь обмена глюкозы (K. H. Gabbay et al. 1966) Механизм работает в незащищенных клетках- швановские клетки, хрусталик и эндотелий сосудов. Альдозредуктаза практически не определяется в корковом и внешнем мозговом слое почек этот путь несущественен в развитии патологии клубочков.
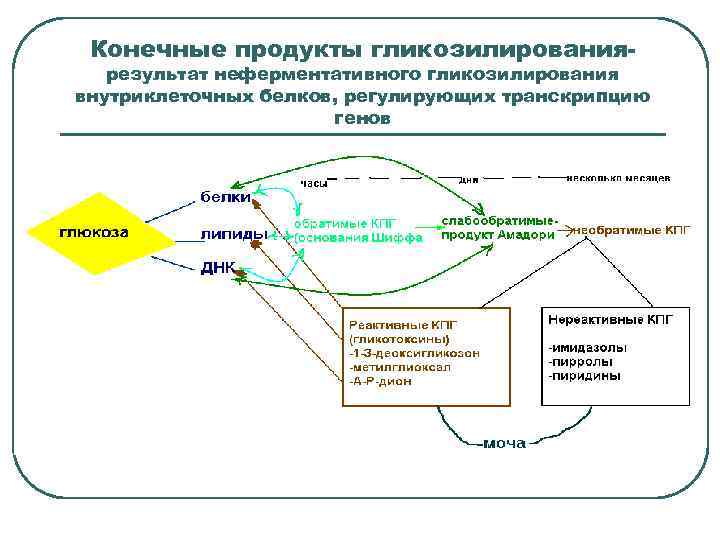 Конечные продукты гликозилирования- результат неферментативного гликозилирования внутриклеточных белков, регулирующих транскрипцию генов
Конечные продукты гликозилирования- результат неферментативного гликозилирования внутриклеточных белков, регулирующих транскрипцию генов
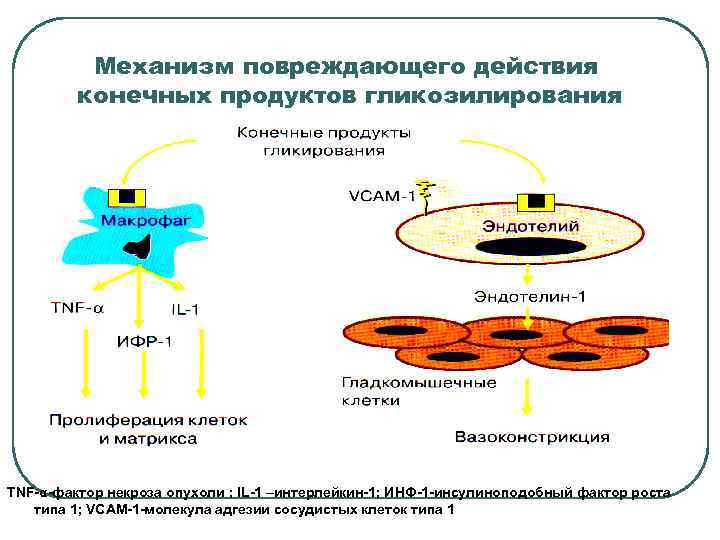 Механизм повреждающего действия конечных продуктов гликозилирования TNF-α-фактор некроза опухоли ; IL-1 –интерлейкин-1; ИНФ-1 -инсулиноподобный фактор роста типа 1; VCAM-1 -молекула адгезии сосудистых клеток типа 1
Механизм повреждающего действия конечных продуктов гликозилирования TNF-α-фактор некроза опухоли ; IL-1 –интерлейкин-1; ИНФ-1 -инсулиноподобный фактор роста типа 1; VCAM-1 -молекула адгезии сосудистых клеток типа 1
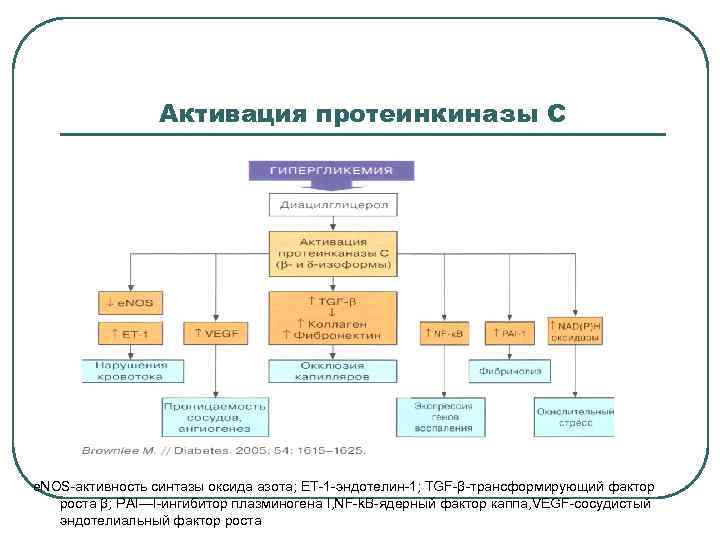 Активация протеинкиназы С e. NOS-активность синтазы оксида азота; ET-1 -эндотелин-1; TGF-β-трансформирующий фактор роста β; PAI—I-ингибитор плазминогена I, NF-k. B-ядерный фактор каппа, VEGF-сосудистый эндотелиальный фактор роста
Активация протеинкиназы С e. NOS-активность синтазы оксида азота; ET-1 -эндотелин-1; TGF-β-трансформирующий фактор роста β; PAI—I-ингибитор плазминогена I, NF-k. B-ядерный фактор каппа, VEGF-сосудистый эндотелиальный фактор роста
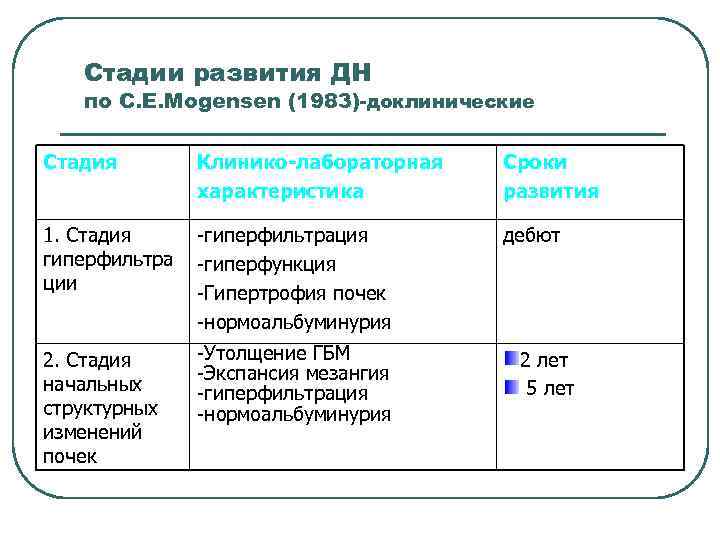 Стадии развития ДН по С. Е. Mogensen (1983)-доклинические Стадия Клинико-лабораторная характеристика Сроки развития 1. Стадия гиперфильтра ции -гиперфильтрация -гиперфункция -Гипертрофия почек -нормоальбуминурия дебют 2. Стадия начальных структурных изменений почек -Утолщение ГБМ -Экспансия мезангия -гиперфильтрация -нормоальбуминурия 2 лет 5 лет
Стадии развития ДН по С. Е. Mogensen (1983)-доклинические Стадия Клинико-лабораторная характеристика Сроки развития 1. Стадия гиперфильтра ции -гиперфильтрация -гиперфункция -Гипертрофия почек -нормоальбуминурия дебют 2. Стадия начальных структурных изменений почек -Утолщение ГБМ -Экспансия мезангия -гиперфильтрация -нормоальбуминурия 2 лет 5 лет
 Стадии развития диабетической нефропатии по С. Е. Mogensen (1983) Стадия Клинико-лабораторная характеристика Сроки развития 3. Начинающаяся ДН МАУ (30 -300 мг/сут. ) –микроальбу- СКФ нормальная или минурическая умеренно повышенная 5 -15 лет от начала диабета 4. Выраженная ДНпротеинурическая Протеинурия СКФ нормальная или умеренно сниженная Артериальная гипертензия 10 -25 лет от начала диабета 5. Уремия Снижение СКФ <10 мл/мин Артериальная гипертензия Симптомы интоксикации >20 лет от начала диабета
Стадии развития диабетической нефропатии по С. Е. Mogensen (1983) Стадия Клинико-лабораторная характеристика Сроки развития 3. Начинающаяся ДН МАУ (30 -300 мг/сут. ) –микроальбу- СКФ нормальная или минурическая умеренно повышенная 5 -15 лет от начала диабета 4. Выраженная ДНпротеинурическая Протеинурия СКФ нормальная или умеренно сниженная Артериальная гипертензия 10 -25 лет от начала диабета 5. Уремия Снижение СКФ <10 мл/мин Артериальная гипертензия Симптомы интоксикации >20 лет от начала диабета
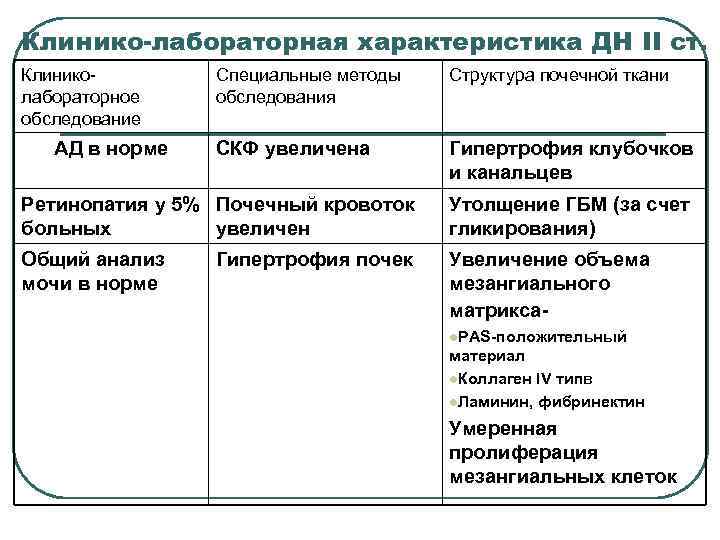 Клинико-лабораторная характеристика ДН II ст. Клиниколабораторное обследование АД в норме Специальные методы обследования Структура почечной ткани СКФ увеличена Гипертрофия клубочков и канальцев Ретинопатия у 5% Почечный кровоток больных увеличен Утолщение ГБМ (за счет гликирования) Общий анализ мочи в норме Увеличение объема мезангиального матрикса- Гипертрофия почек l. PAS-положительный материал l. Коллаген IV типв l. Ламинин, фибринектин Умеренная пролиферация мезангиальных клеток
Клинико-лабораторная характеристика ДН II ст. Клиниколабораторное обследование АД в норме Специальные методы обследования Структура почечной ткани СКФ увеличена Гипертрофия клубочков и канальцев Ретинопатия у 5% Почечный кровоток больных увеличен Утолщение ГБМ (за счет гликирования) Общий анализ мочи в норме Увеличение объема мезангиального матрикса- Гипертрофия почек l. PAS-положительный материал l. Коллаген IV типв l. Ламинин, фибринектин Умеренная пролиферация мезангиальных клеток
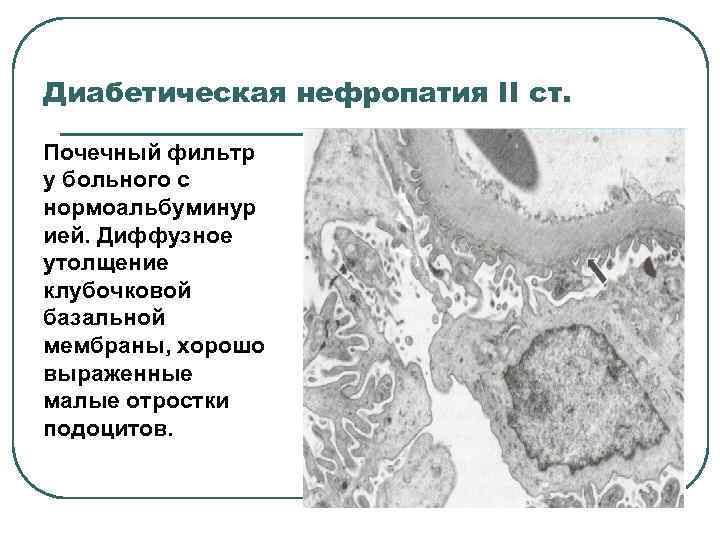 Диабетическая нефропатия II ст. Почечный фильтр у больного с нормоальбуминур ией. Диффузное утолщение клубочковой базальной мембраны, хорошо выраженные малые отростки подоцитов.
Диабетическая нефропатия II ст. Почечный фильтр у больного с нормоальбуминур ией. Диффузное утолщение клубочковой базальной мембраны, хорошо выраженные малые отростки подоцитов.
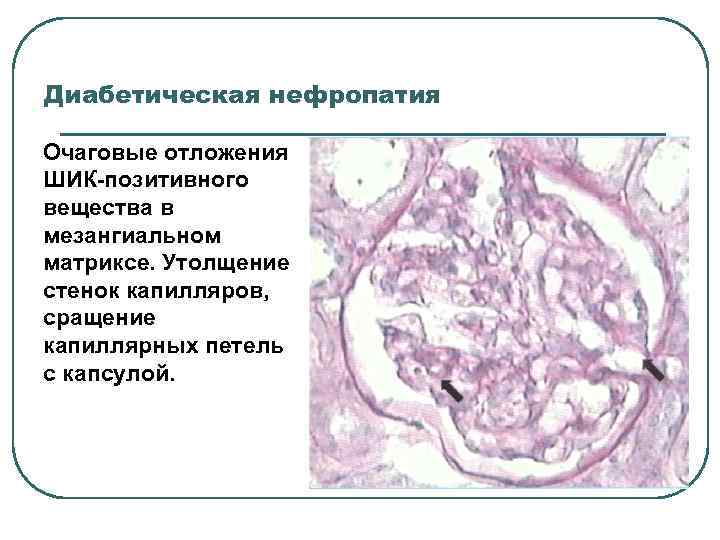 Диабетическая нефропатия Очаговые отложения ШИК-позитивного вещества в мезангиальном матриксе. Утолщение стенок капилляров, сращение капиллярных петель с капсулой.
Диабетическая нефропатия Очаговые отложения ШИК-позитивного вещества в мезангиальном матриксе. Утолщение стенок капилляров, сращение капиллярных петель с капсулой.
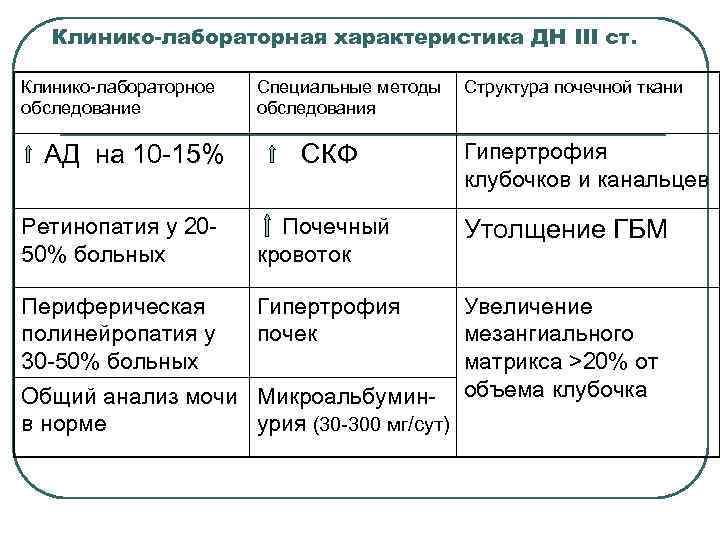 Клинико-лабораторная характеристика ДН III ст. Клинико-лабораторное обследование Специальные методы Структура почечной ткани обследования АД на 10 -15% СКФ Гипертрофия клубочков и канальцев Ретинопатия у 2050% больных Почечный кровоток Утолщение ГБМ Периферическая полинейропатия у 30 -50% больных Гипертрофия почек Увеличение мезангиального матрикса >20% от объема клубочка Общий анализ мочи Микроальбуминв норме урия (30 -300 мг/сут)
Клинико-лабораторная характеристика ДН III ст. Клинико-лабораторное обследование Специальные методы Структура почечной ткани обследования АД на 10 -15% СКФ Гипертрофия клубочков и канальцев Ретинопатия у 2050% больных Почечный кровоток Утолщение ГБМ Периферическая полинейропатия у 30 -50% больных Гипертрофия почек Увеличение мезангиального матрикса >20% от объема клубочка Общий анализ мочи Микроальбуминв норме урия (30 -300 мг/сут)
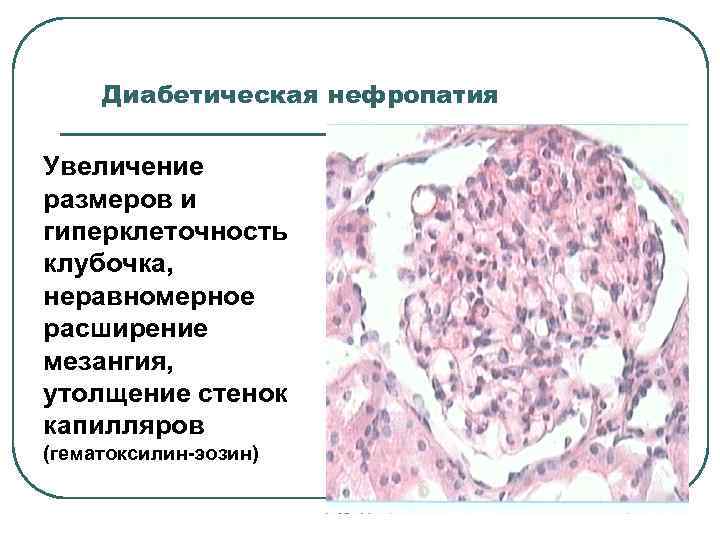 Диабетическая нефропатия Увеличение размеров и гиперклеточность клубочка, неравномерное расширение мезангия, утолщение стенок капилляров (гематоксилин-эозин)
Диабетическая нефропатия Увеличение размеров и гиперклеточность клубочка, неравномерное расширение мезангия, утолщение стенок капилляров (гематоксилин-эозин)
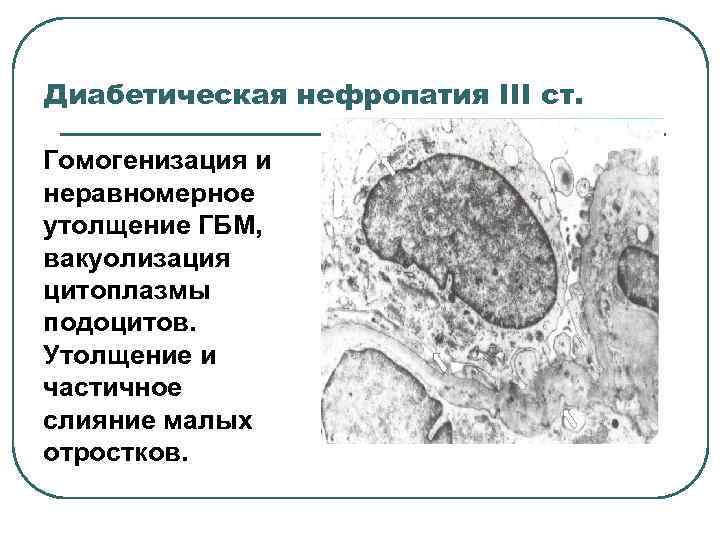 Диабетическая нефропатия III ст. Гомогенизация и неравномерное утолщение ГБМ, вакуолизация цитоплазмы подоцитов. Утолщение и частичное слияние малых отростков.
Диабетическая нефропатия III ст. Гомогенизация и неравномерное утолщение ГБМ, вакуолизация цитоплазмы подоцитов. Утолщение и частичное слияние малых отростков.
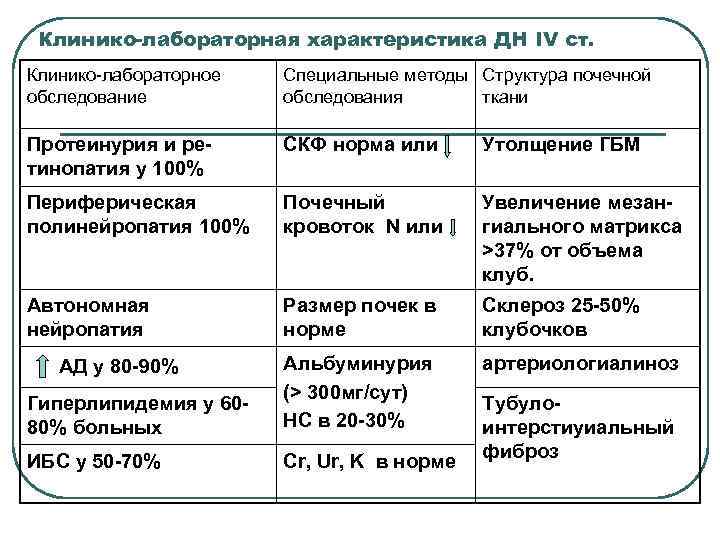 Клинико-лабораторная характеристика ДН IV ст. Клинико-лабораторное обследование Специальные методы Структура почечной обследования ткани Протеинурия и ретинопатия у 100% СКФ норма или Утолщение ГБМ Периферическая полинейропатия 100% Почечный кровоток N или Увеличение мезангиального матрикса >37% от объема клуб. Автономная нейропатия Размер почек в норме Склероз 25 -50% клубочков АД у 80 -90% артериологиалиноз Гиперлипидемия у 6080% больных Альбуминурия (> 300 мг/сут) НС в 20 -30% ИБС у 50 -70% Cr, Ur, K в норме Тубулоинтерстиуиальный фиброз
Клинико-лабораторная характеристика ДН IV ст. Клинико-лабораторное обследование Специальные методы Структура почечной обследования ткани Протеинурия и ретинопатия у 100% СКФ норма или Утолщение ГБМ Периферическая полинейропатия 100% Почечный кровоток N или Увеличение мезангиального матрикса >37% от объема клуб. Автономная нейропатия Размер почек в норме Склероз 25 -50% клубочков АД у 80 -90% артериологиалиноз Гиперлипидемия у 6080% больных Альбуминурия (> 300 мг/сут) НС в 20 -30% ИБС у 50 -70% Cr, Ur, K в норме Тубулоинтерстиуиальный фиброз
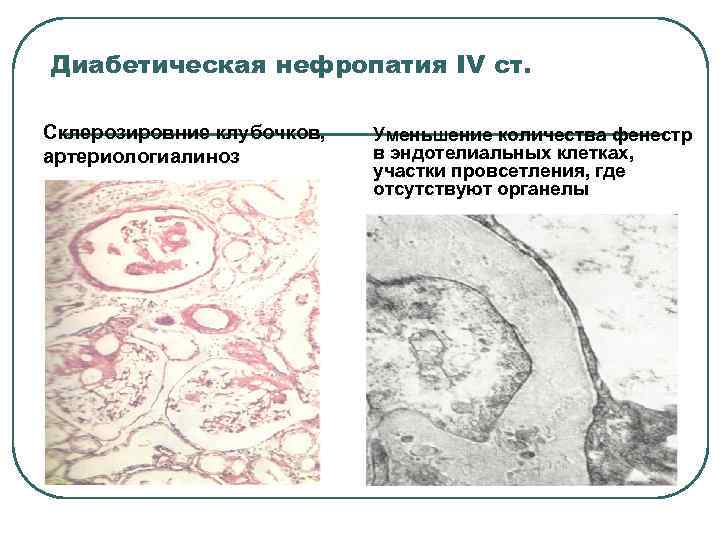 Диабетическая нефропатия IV ст. Склерозировние клубочков, артериологиалиноз Уменьшение количества фенестр в эндотелиальных клетках, участки провсетления, где отсутствуют органелы
Диабетическая нефропатия IV ст. Склерозировние клубочков, артериологиалиноз Уменьшение количества фенестр в эндотелиальных клетках, участки провсетления, где отсутствуют органелы
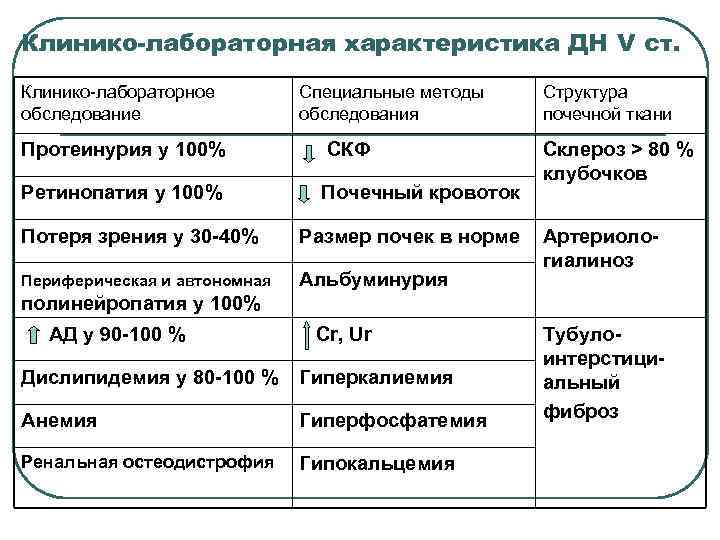 Клинико-лабораторная характеристика ДН V ст. Клинико-лабораторное обследование Специальные методы обследования Структура почечной ткани Протеинурия у 100% СКФ Ретинопатия у 100% Почечный кровоток Склероз > 80 % клубочков Потеря зрения у 30 -40% Размер почек в норме Периферическая и автономная Альбуминурия Артериологиалиноз полинейропатия у 100% АД у 90 -100 % Cr, Ur Дислипидемия у 80 -100 % Гиперкалиемия Анемия Гиперфосфатемия Ренальная остеодистрофия Гипокальцемия Тубулоинтерстициальный фиброз
Клинико-лабораторная характеристика ДН V ст. Клинико-лабораторное обследование Специальные методы обследования Структура почечной ткани Протеинурия у 100% СКФ Ретинопатия у 100% Почечный кровоток Склероз > 80 % клубочков Потеря зрения у 30 -40% Размер почек в норме Периферическая и автономная Альбуминурия Артериологиалиноз полинейропатия у 100% АД у 90 -100 % Cr, Ur Дислипидемия у 80 -100 % Гиперкалиемия Анемия Гиперфосфатемия Ренальная остеодистрофия Гипокальцемия Тубулоинтерстициальный фиброз
 Диабетическая нефропатия V ст.
Диабетическая нефропатия V ст.
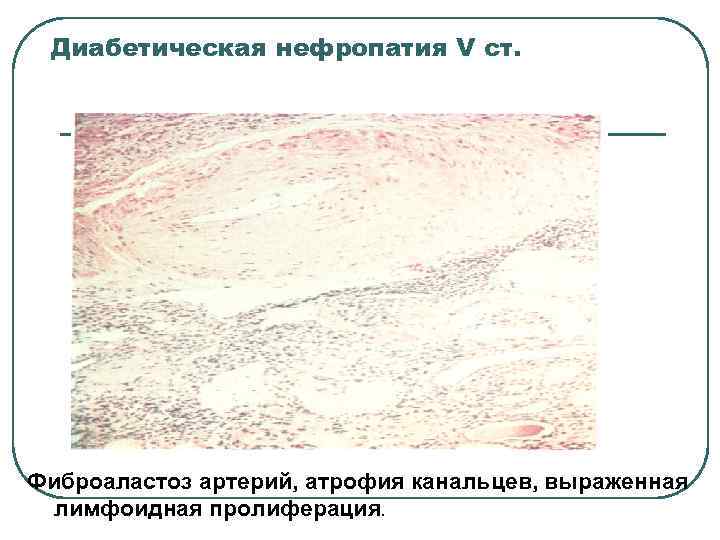 Диабетическая нефропатия V ст. Фиброаластоз артерий, атрофия канальцев, выраженная лимфоидная пролиферация.
Диабетическая нефропатия V ст. Фиброаластоз артерий, атрофия канальцев, выраженная лимфоидная пролиферация.
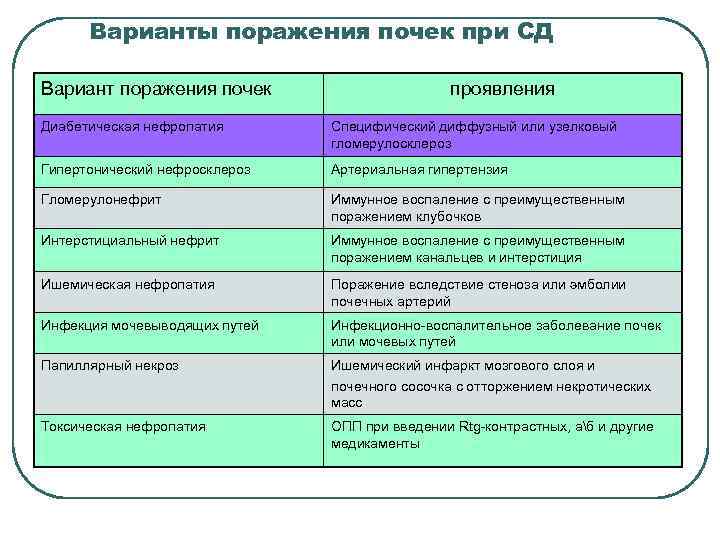 Варианты поражения почек при СД Вариант поражения почек проявления Диабетическая нефропатия Специфический диффузный или узелковый гломерулосклероз Гипертонический нефросклероз Артериальная гипертензия Гломерулонефрит Иммунное воспаление с преимущественным поражением клубочков Интерстициальный нефрит Иммунное воспаление с преимущественным поражением канальцев и интерстиция Ишемическая нефропатия Поражение вследствие стеноза или эмболии почечных артерий Инфекция мочевыводящих путей Инфекционно-воспалительное заболевание почек или мочевых путей Папиллярный некроз Ишемический инфаркт мозгового слоя и почечного сосочка с отторжением некротических масс Токсическая нефропатия ОПП при введении Rtg-контрастных, аб и другие медикаменты
Варианты поражения почек при СД Вариант поражения почек проявления Диабетическая нефропатия Специфический диффузный или узелковый гломерулосклероз Гипертонический нефросклероз Артериальная гипертензия Гломерулонефрит Иммунное воспаление с преимущественным поражением клубочков Интерстициальный нефрит Иммунное воспаление с преимущественным поражением канальцев и интерстиция Ишемическая нефропатия Поражение вследствие стеноза или эмболии почечных артерий Инфекция мочевыводящих путей Инфекционно-воспалительное заболевание почек или мочевых путей Папиллярный некроз Ишемический инфаркт мозгового слоя и почечного сосочка с отторжением некротических масс Токсическая нефропатия ОПП при введении Rtg-контрастных, аб и другие медикаменты
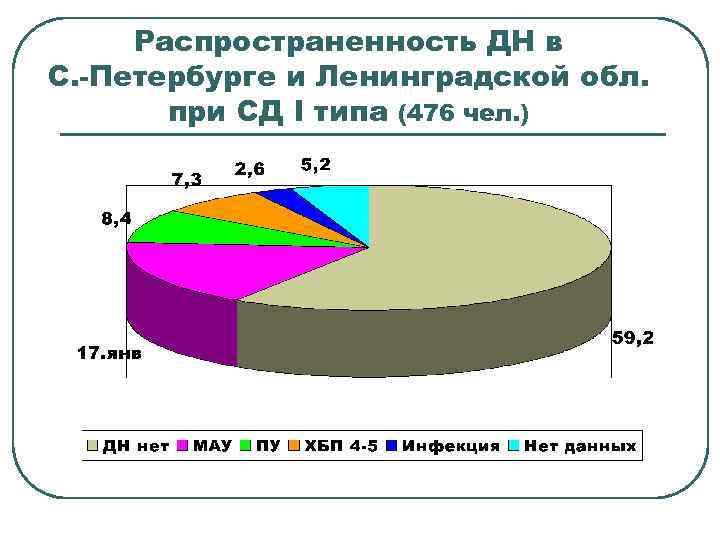 Распространенность ДН в С. -Петербурге и Ленинградской обл. при СД I типа (476 чел. )
Распространенность ДН в С. -Петербурге и Ленинградской обл. при СД I типа (476 чел. )
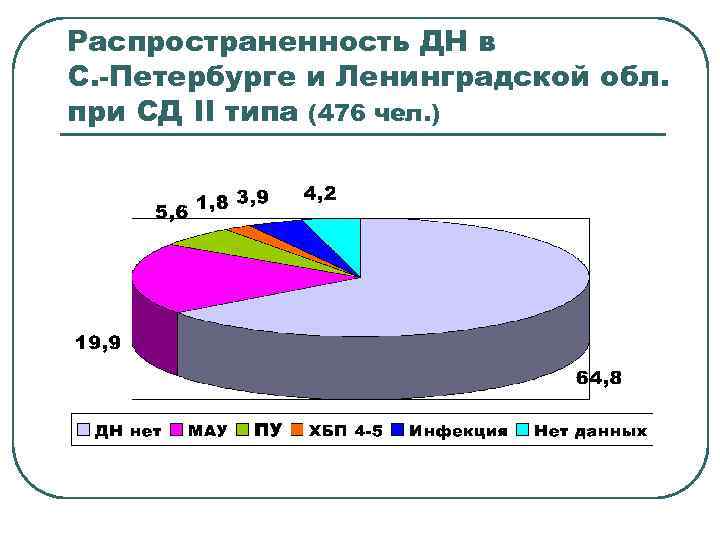 Распространенность ДН в С. -Петербурге и Ленинградской обл. при СД II типа (476 чел. )
Распространенность ДН в С. -Петербурге и Ленинградской обл. при СД II типа (476 чел. )
 Определение хронического пиелонефриат острое или хроническое инфекционное заболевание почек с локализацией воспалительного процесса в интерстиции и верхних отделах мочевыводящих путей
Определение хронического пиелонефриат острое или хроническое инфекционное заболевание почек с локализацией воспалительного процесса в интерстиции и верхних отделах мочевыводящих путей
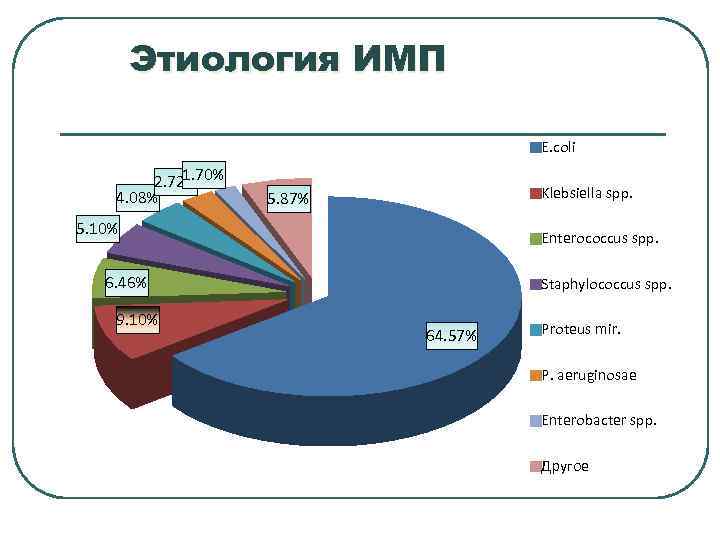 Этиология ИМП E. coli 1. 70% 2. 72% 4. 08% Klebsiella spp. 5. 87% 5. 10% Enterococcus spp. 6. 46% 9. 10% Staphylococcus spp. 64. 57% Proteus mir. P. aeruginosae Enterobacter spp. Другое
Этиология ИМП E. coli 1. 70% 2. 72% 4. 08% Klebsiella spp. 5. 87% 5. 10% Enterococcus spp. 6. 46% 9. 10% Staphylococcus spp. 64. 57% Proteus mir. P. aeruginosae Enterobacter spp. Другое
 Диагностика ИМП Жалобы: общего характера- слабость, недомогание, потеря аппетита, головокружение, бессонница, головная боль повышение температуры Внепочечные синдромы: ü болевой синдром (абдоминальный, поясничный) ü артериальная гипертензия ü отеки интоксикация Почечные синдромы: Нарушения мочеиспускания Поллакиурия, никтурия Изменения в анализах мочи, ü Ø Ø Ø
Диагностика ИМП Жалобы: общего характера- слабость, недомогание, потеря аппетита, головокружение, бессонница, головная боль повышение температуры Внепочечные синдромы: ü болевой синдром (абдоминальный, поясничный) ü артериальная гипертензия ü отеки интоксикация Почечные синдромы: Нарушения мочеиспускания Поллакиурия, никтурия Изменения в анализах мочи, ü Ø Ø Ø
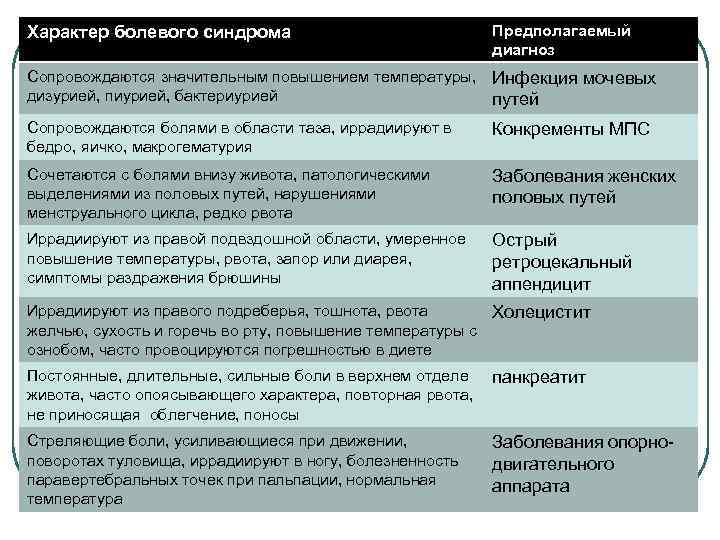 Характер болевого синдрома Предполагаемый диагноз Сопровождаются значительным повышением температуры, Инфекция мочевых дизурией, пиурией, бактериурией путей Сопровождаются болями в области таза, иррадиируют в бедро, яичко, макрогематурия Конкременты МПС Сочетаются с болями внизу живота, патологическими выделениями из половых путей, нарушениями менструального цикла, редко рвота Заболевания женских половых путей Иррадиируют из правой подвздошной области, умеренное повышение температуры, рвота, запор или диарея, симптомы раздражения брюшины Острый ретроцекальный аппендицит Иррадиируют из правого подреберья, тошнота, рвота Холецистит желчью, сухость и горечь во рту, повышение температуры с ознобом, часто провоцируются погрешностью в диете Постоянные, длительные, сильные боли в верхнем отделе панкреатит живота, часто опоясывающего характера, повторная рвота, не приносящая облегчение, поносы Стреляющие боли, усиливающиеся при движении, поворотах туловища, иррадиируют в ногу, болезненность паравертебральных точек при пальпации, нормальная температура Заболевания опорнодвигательного аппарата
Характер болевого синдрома Предполагаемый диагноз Сопровождаются значительным повышением температуры, Инфекция мочевых дизурией, пиурией, бактериурией путей Сопровождаются болями в области таза, иррадиируют в бедро, яичко, макрогематурия Конкременты МПС Сочетаются с болями внизу живота, патологическими выделениями из половых путей, нарушениями менструального цикла, редко рвота Заболевания женских половых путей Иррадиируют из правой подвздошной области, умеренное повышение температуры, рвота, запор или диарея, симптомы раздражения брюшины Острый ретроцекальный аппендицит Иррадиируют из правого подреберья, тошнота, рвота Холецистит желчью, сухость и горечь во рту, повышение температуры с ознобом, часто провоцируются погрешностью в диете Постоянные, длительные, сильные боли в верхнем отделе панкреатит живота, часто опоясывающего характера, повторная рвота, не приносящая облегчение, поносы Стреляющие боли, усиливающиеся при движении, поворотах туловища, иррадиируют в ногу, болезненность паравертебральных точек при пальпации, нормальная температура Заболевания опорнодвигательного аппарата
 Диагностика хронического пиелонефрита l изменения мочевого осадка: лейкоцитурия различной степени выраженности, бактериурия , протеинурия до 1 г/сут, бактерий покрытых антителами (antibody-coated bacteria), снижение относительной плотности мочи
Диагностика хронического пиелонефрита l изменения мочевого осадка: лейкоцитурия различной степени выраженности, бактериурия , протеинурия до 1 г/сут, бактерий покрытых антителами (antibody-coated bacteria), снижение относительной плотности мочи
 Бактериурия Для выявления бактерий в моче существуют: v ориентировочные методы: микроскопия, химические тесты (нитритный тест) v бактериологические тесты -посев мочи на стерильность
Бактериурия Для выявления бактерий в моче существуют: v ориентировочные методы: микроскопия, химические тесты (нитритный тест) v бактериологические тесты -посев мочи на стерильность
 Посев мочи обязательно проводят при: l l l отрицательных результатах экспресс-диагностики (нитритный тест) у пациентов с подозрением на острый пиелонефрит. отсутствии положительной динамики у амбулаторных больных острым пиелонефритом через 5 -7 дней от начала эмпирической антимикробной терапии. рецидиве инфекции мочевыводящих путей. У госпитализированных больных по поводу инфекции мочевыводящих путей (при поступлении). У пациентов с высоким риском осложнённой инфекции мочевыводящих путей (пациенты с аномалиями развития мочевых путей и иммунодефицитными состояниями, мужчины с простатитом или доброкачественной гиперплазией предстательной железы и пр. )
Посев мочи обязательно проводят при: l l l отрицательных результатах экспресс-диагностики (нитритный тест) у пациентов с подозрением на острый пиелонефрит. отсутствии положительной динамики у амбулаторных больных острым пиелонефритом через 5 -7 дней от начала эмпирической антимикробной терапии. рецидиве инфекции мочевыводящих путей. У госпитализированных больных по поводу инфекции мочевыводящих путей (при поступлении). У пациентов с высоким риском осложнённой инфекции мочевыводящих путей (пациенты с аномалиями развития мочевых путей и иммунодефицитными состояниями, мужчины с простатитом или доброкачественной гиперплазией предстательной железы и пр. )
 Бактериурия Значимая бактериурия ( > 10³ КОЕ уропатогена /мл в средней порции мочи (СПМ) при остром неосложненном цистите у ♀; > 10. 4 КОЕ уропатогена /мл в СПМ при остром пиелонефрите у ♀; > 10. 5 КОЕ уропатогена /мл в СПМ у ♀ или > 10. 4 КОЕ уропатогена /мл в СПМ у ♂ или в моче у ♀, полученной с помощью катетера "малая" бактериурия бессимптомная бактериурия (выделение одного и того же штамма уропатогена ( в большинстве случаев определяют только род бактерий) в 2 образцах, взятых с интервалом > 24 час в количестве > 10. 5 КОЕ/мл контаминация (бактериальное загрязнение и момент заражения )
Бактериурия Значимая бактериурия ( > 10³ КОЕ уропатогена /мл в средней порции мочи (СПМ) при остром неосложненном цистите у ♀; > 10. 4 КОЕ уропатогена /мл в СПМ при остром пиелонефрите у ♀; > 10. 5 КОЕ уропатогена /мл в СПМ у ♀ или > 10. 4 КОЕ уропатогена /мл в СПМ у ♂ или в моче у ♀, полученной с помощью катетера "малая" бактериурия бессимптомная бактериурия (выделение одного и того же штамма уропатогена ( в большинстве случаев определяют только род бактерий) в 2 образцах, взятых с интервалом > 24 час в количестве > 10. 5 КОЕ/мл контаминация (бактериальное загрязнение и момент заражения )
 Диагностика хронического пиелонефрита l l l рентгенологическое обследования почек: внутривенная и инфузионная урография. Характерным для пиелонефрита является увеличение ренально-кортикального индекса (> 4), а также уменьшение толщены паренхимы почек на полюсах (симптом Ходсона). радиоизотопных методов (ренография, динамическая компьютерная сцинтиграфия), ультразвуковые методы.
Диагностика хронического пиелонефрита l l l рентгенологическое обследования почек: внутривенная и инфузионная урография. Характерным для пиелонефрита является увеличение ренально-кортикального индекса (> 4), а также уменьшение толщены паренхимы почек на полюсах (симптом Ходсона). радиоизотопных методов (ренография, динамическая компьютерная сцинтиграфия), ультразвуковые методы.
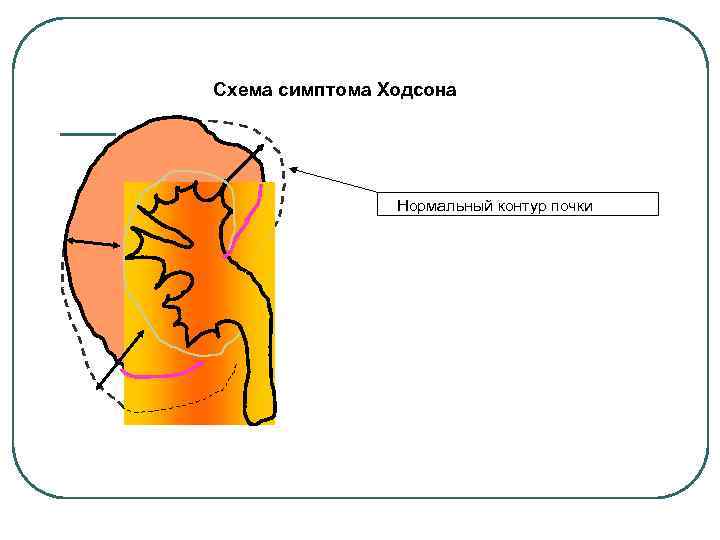 Схема симптома Ходсона Нормальный контур почки
Схема симптома Ходсона Нормальный контур почки
 Определение ренально - кортикального индекса (РКИ) РКИ = C x D A x B В норме РКИ = 0, 37 -4, 0 С А A – длинна почки B – ширина почки С – длина чашечно лоханочной системы D – ширина чашечно лоханочной системы D B
Определение ренально - кортикального индекса (РКИ) РКИ = C x D A x B В норме РКИ = 0, 37 -4, 0 С А A – длинна почки B – ширина почки С – длина чашечно лоханочной системы D – ширина чашечно лоханочной системы D B
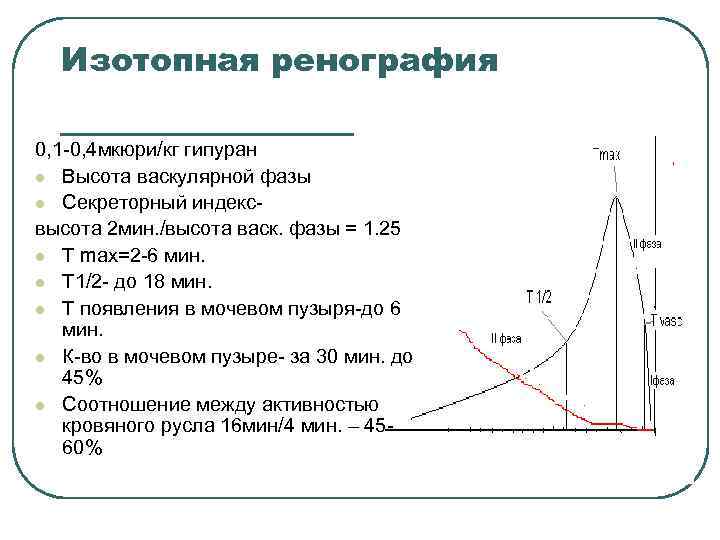 Изотопная ренография 0, 1 -0, 4 мкюри/кг гипуран l Высота васкулярной фазы l Секреторный индексвысота 2 мин. /высота васк. фазы = 1. 25 l Т max=2 -6 мин. l Т 1/2 - до 18 мин. l Т появления в мочевом пузыря-до 6 мин. l К-во в мочевом пузыре- за 30 мин. до 45% l Соотношение между активностью кровяного русла 16 мин/4 мин. – 4560%
Изотопная ренография 0, 1 -0, 4 мкюри/кг гипуран l Высота васкулярной фазы l Секреторный индексвысота 2 мин. /высота васк. фазы = 1. 25 l Т max=2 -6 мин. l Т 1/2 - до 18 мин. l Т появления в мочевом пузыря-до 6 мин. l К-во в мочевом пузыре- за 30 мин. до 45% l Соотношение между активностью кровяного русла 16 мин/4 мин. – 4560%
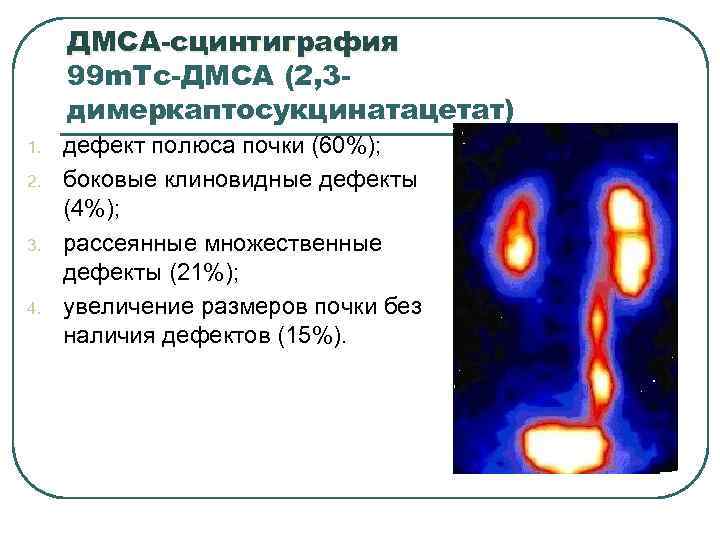 ДМСА-сцинтиграфия 99 m. Тс-ДМСА (2, 3 димеркаптосукцинатацетат) 1. 2. 3. 4. дефект полюса почки (60%); боковые клиновидные дефекты (4%); рассеянные множественные дефекты (21%); увеличение размеров почки без наличия дефектов (15%).
ДМСА-сцинтиграфия 99 m. Тс-ДМСА (2, 3 димеркаптосукцинатацетат) 1. 2. 3. 4. дефект полюса почки (60%); боковые клиновидные дефекты (4%); рассеянные множественные дефекты (21%); увеличение размеров почки без наличия дефектов (15%).
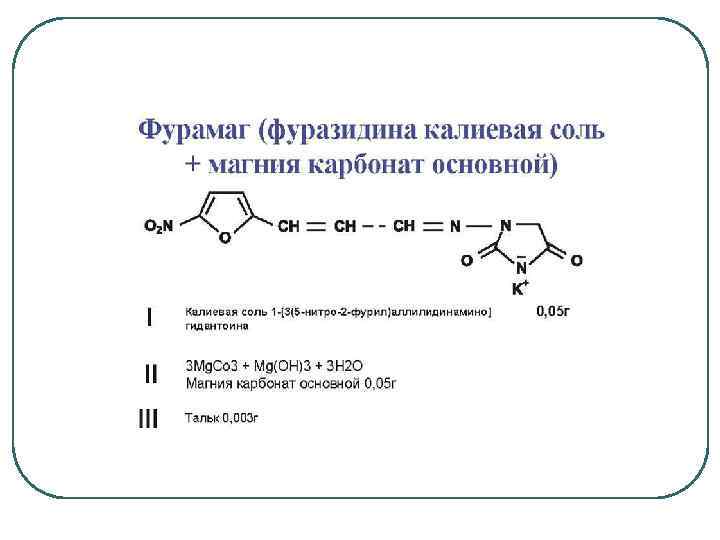
 Этиологическое лечение Антибиотики –β- лактамы (амоксиклав), цефалоспорины III (цефиксим, цефтибутен, цефподоксима проксетил- большая активность против грамотрицательных, продуцирующих беталактамазы бактерий), карбапенемы, монобактамы, аминогликозиды, тетрациклины, линкозамины, левомицетин, фосфомицин (фосфоцин, монурал-только ИМП нижних путей) Сульфаниламиды –уросульфан, Бактрим (бисептол) Хинолоны-I поколение: налидиксовая кислота (невиграмон); оксолиновая кислота (грамурин); пипемидиевая кислота (палин). II поколение (фторхинолоны): ципрофлоксацин (ципробай); офлоксацин (таривид); пефлоксацин (абактал); норфлоксацин (нолицин, норбактин); ломефлоксацин (максаквин); эноксацин (пенетрекс); левофлоксацин Нитрофурановые соединения –Фурадонин, Фурагин, фурамаг Хинолины (производные 8 -оксихинолина)-Нитроксолин (5 -НОК)
Этиологическое лечение Антибиотики –β- лактамы (амоксиклав), цефалоспорины III (цефиксим, цефтибутен, цефподоксима проксетил- большая активность против грамотрицательных, продуцирующих беталактамазы бактерий), карбапенемы, монобактамы, аминогликозиды, тетрациклины, линкозамины, левомицетин, фосфомицин (фосфоцин, монурал-только ИМП нижних путей) Сульфаниламиды –уросульфан, Бактрим (бисептол) Хинолоны-I поколение: налидиксовая кислота (невиграмон); оксолиновая кислота (грамурин); пипемидиевая кислота (палин). II поколение (фторхинолоны): ципрофлоксацин (ципробай); офлоксацин (таривид); пефлоксацин (абактал); норфлоксацин (нолицин, норбактин); ломефлоксацин (максаквин); эноксацин (пенетрекс); левофлоксацин Нитрофурановые соединения –Фурадонин, Фурагин, фурамаг Хинолины (производные 8 -оксихинолина)-Нитроксолин (5 -НОК)
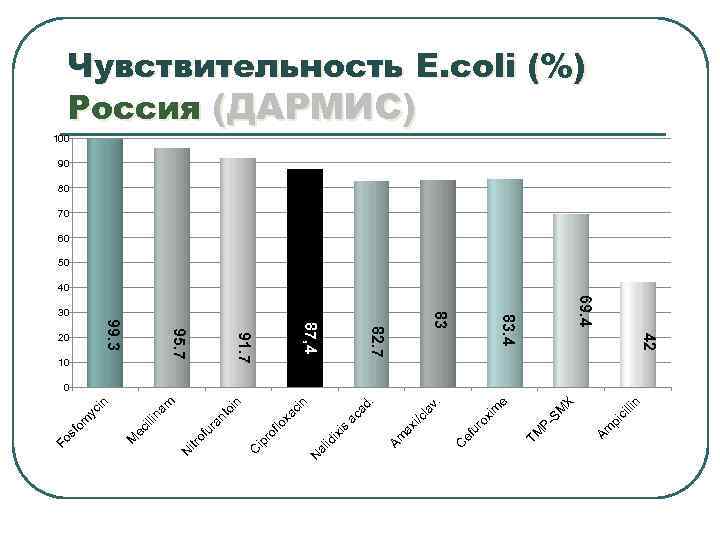 llin ci Am pi X SM TM P- e m ur ox i ef C la v. i/c n d. ca a Am ax is ix id al N ci xa flo ro ip C in an to ur of itr N na m illi ec 42 M 69. 4 83. 4 in 30 83 82. 7 87, 4 91. 7 yc 10 95. 7 om 20 99. 3 Fo sf Чувствительность E. coli (%) Россия (ДАРМИС) 100 90 80 70 60 50 40 0
llin ci Am pi X SM TM P- e m ur ox i ef C la v. i/c n d. ca a Am ax is ix id al N ci xa flo ro ip C in an to ur of itr N na m illi ec 42 M 69. 4 83. 4 in 30 83 82. 7 87, 4 91. 7 yc 10 95. 7 om 20 99. 3 Fo sf Чувствительность E. coli (%) Россия (ДАРМИС) 100 90 80 70 60 50 40 0
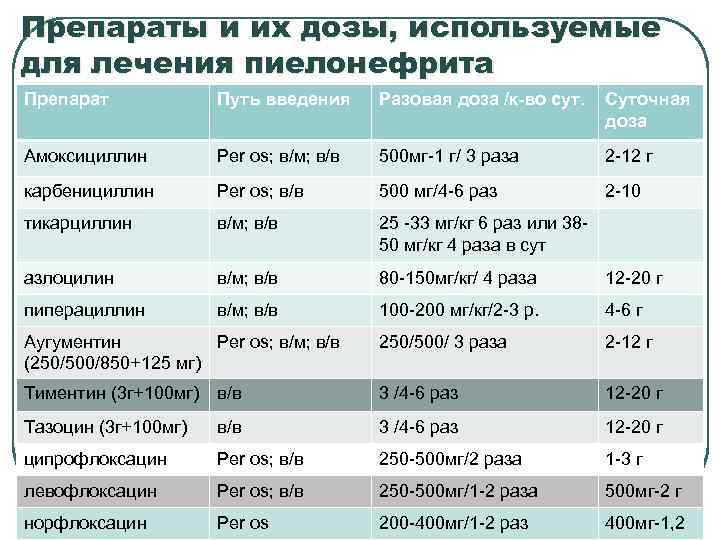 Препараты и их дозы, используемые для лечения пиелонефрита Препарат Путь введения Разовая доза /к-во сут. Суточная доза Амоксициллин Per os; в/м; в/в 500 мг-1 г/ 3 раза 2 -12 г карбенициллин Per os; в/в 500 мг/4 -6 раз 2 -10 тикарциллин в/м; в/в 25 -33 мг/кг 6 раз или 3850 мг/кг 4 раза в сут азлоцилин в/м; в/в 80 -150 мг/кг/ 4 раза 12 -20 г пиперациллин в/м; в/в 100 -200 мг/кг/2 -3 р. 4 -6 г Аугументин Per os; в/м; в/в (250/500/850+125 мг) 250/500/ 3 раза 2 -12 г Тиментин (3 г+100 мг) в/в 3 /4 -6 раз 12 -20 г Тазоцин (3 г+100 мг) в/в 3 /4 -6 раз 12 -20 г ципрофлоксацин Per os; в/в 250 -500 мг/2 раза 1 -3 г левофлоксацин Per os; в/в 250 -500 мг/1 -2 раза 500 мг-2 г норфлоксацин Per os 200 -400 мг/1 -2 раз 400 мг-1, 2
Препараты и их дозы, используемые для лечения пиелонефрита Препарат Путь введения Разовая доза /к-во сут. Суточная доза Амоксициллин Per os; в/м; в/в 500 мг-1 г/ 3 раза 2 -12 г карбенициллин Per os; в/в 500 мг/4 -6 раз 2 -10 тикарциллин в/м; в/в 25 -33 мг/кг 6 раз или 3850 мг/кг 4 раза в сут азлоцилин в/м; в/в 80 -150 мг/кг/ 4 раза 12 -20 г пиперациллин в/м; в/в 100 -200 мг/кг/2 -3 р. 4 -6 г Аугументин Per os; в/м; в/в (250/500/850+125 мг) 250/500/ 3 раза 2 -12 г Тиментин (3 г+100 мг) в/в 3 /4 -6 раз 12 -20 г Тазоцин (3 г+100 мг) в/в 3 /4 -6 раз 12 -20 г ципрофлоксацин Per os; в/в 250 -500 мг/2 раза 1 -3 г левофлоксацин Per os; в/в 250 -500 мг/1 -2 раза 500 мг-2 г норфлоксацин Per os 200 -400 мг/1 -2 раз 400 мг-1, 2
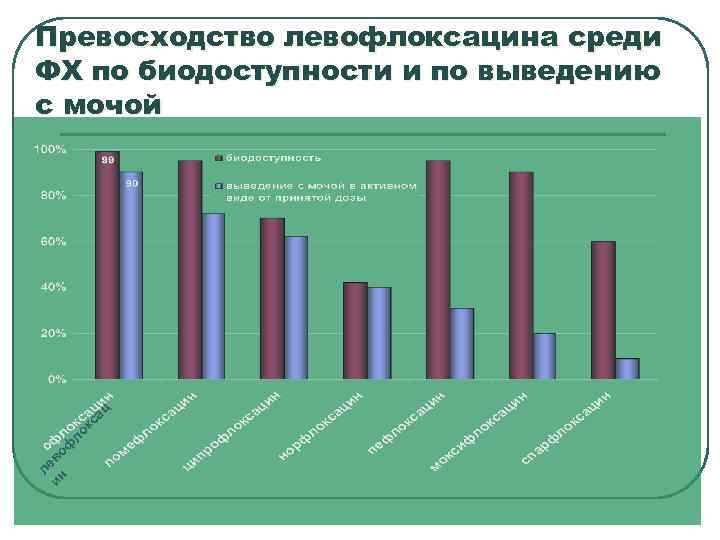 л ин ево ф ло кс ац Превосходство левофлоксацина среди ФХ по биодоступности и по выведению с мочой
л ин ево ф ло кс ац Превосходство левофлоксацина среди ФХ по биодоступности и по выведению с мочой
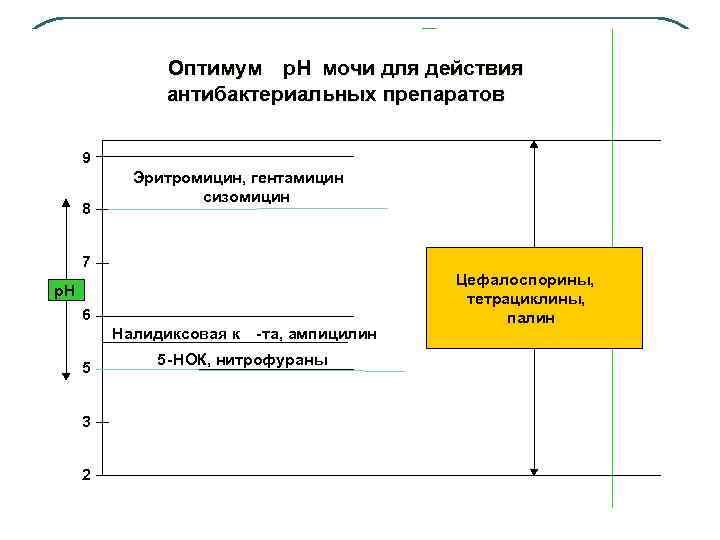 Оптимум p. H мочи для действия Оптимум антибактериальных препаратов 9 8 Эритромицин, гентамицин сизомицин 7 p. H 6 Налидиксовая к 5 3 2 -та, ампицилин 5 -НОК, нитрофураны Цефалоспорины, тетрациклины, палин
Оптимум p. H мочи для действия Оптимум антибактериальных препаратов 9 8 Эритромицин, гентамицин сизомицин 7 p. H 6 Налидиксовая к 5 3 2 -та, ампицилин 5 -НОК, нитрофураны Цефалоспорины, тетрациклины, палин
 Чувствительность различных микроорганизмов E. coli Enterobacter Proteus Staphylococcus Mycoplas Enterococcus левомицетин, ампициллин, цефалоспорины, карбенициллин, тетрациклины, налидиксовая кислота, нитрофурановые соединения, са, фосфацин, нолицин, палин левомицетин, гентамицин, палин; тетрациклины, цефалоспорины, нитрофураны, налидиксовая кислота. ампициллин, гентамицин, карбенициллин, нолицин, палин; левомицетин, цефалоспорины, налидиксовая кислота, нитрофураны, сульфаниламиды оксациллин, метициллин, цефалоспорины, гентамицин; тетрациклины, нитрофураны. тетрациклины, эритромицин ампициллин; карбенициллин, гентамицин, тетрациклины, нитрофураны.
Чувствительность различных микроорганизмов E. coli Enterobacter Proteus Staphylococcus Mycoplas Enterococcus левомицетин, ампициллин, цефалоспорины, карбенициллин, тетрациклины, налидиксовая кислота, нитрофурановые соединения, са, фосфацин, нолицин, палин левомицетин, гентамицин, палин; тетрациклины, цефалоспорины, нитрофураны, налидиксовая кислота. ампициллин, гентамицин, карбенициллин, нолицин, палин; левомицетин, цефалоспорины, налидиксовая кислота, нитрофураны, сульфаниламиды оксациллин, метициллин, цефалоспорины, гентамицин; тетрациклины, нитрофураны. тетрациклины, эритромицин ампициллин; карбенициллин, гентамицин, тетрациклины, нитрофураны.


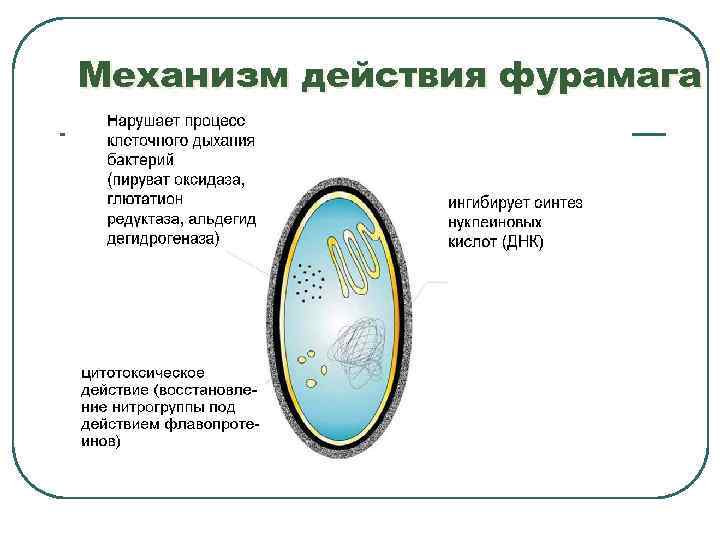 Механизм действия фурамага
Механизм действия фурамага
 Лекарственные взаимодействия Активность фурамага снижается под влиянием хинолонов При сочетании с левомицетином, ристомицином и сульфаниламидами возрастает риск угнетения кроветворения (особенно у больных с Г 6 ФД недостаточностью) Не рекомендуется сочетать с препаратами «подкисляющими» мочу (аскорбиновая кислота, кальция хлорид)
Лекарственные взаимодействия Активность фурамага снижается под влиянием хинолонов При сочетании с левомицетином, ристомицином и сульфаниламидами возрастает риск угнетения кроветворения (особенно у больных с Г 6 ФД недостаточностью) Не рекомендуется сочетать с препаратами «подкисляющими» мочу (аскорбиновая кислота, кальция хлорид)
 Иммуноактивные препаратами В нескольких рандомизированных исследованиях была показана большая эффективность ОМ-89 (Уро. Ваксом) - лиофилизированный белковый экстракт, полученный путем фракционирования щелочного гидролизата некоторых штаммов E. coli. Препарат выпускается в капсулах, каждая из которых содержит 6 мг стандартизированных иммуностимулирующих фракций. дозирования во всех исследованиях заключался в назначении 1 капсулы в день в течение 90 дней.
Иммуноактивные препаратами В нескольких рандомизированных исследованиях была показана большая эффективность ОМ-89 (Уро. Ваксом) - лиофилизированный белковый экстракт, полученный путем фракционирования щелочного гидролизата некоторых штаммов E. coli. Препарат выпускается в капсулах, каждая из которых содержит 6 мг стандартизированных иммуностимулирующих фракций. дозирования во всех исследованиях заключался в назначении 1 капсулы в день в течение 90 дней.
 Пробиотики - лактобациллы L. rhamnosus GR-1 и L. reuten RC-14 - Лактобактерин Живые лактобактерии, входящие в препарат, обладают антагонистической активностью в отношении широкого спект-ра патогенных и условно-патогенных бактерий (включая стафилококки, протей, энтеропатогенную кишечную па-лочку), нормализуют пищеварительную деятельность ЖКТ, улучшают обменные процессы, способствуют восстанов-лению естественного иммунитета. Суппозитории вагинальные (по 1 супп. 2 раза в день в течение 5– 10 сут ): дисбактериоз урогенитального тракта, в т. ч. при воспалитель-ных заболеваниях мочеполовых путей инфекционной и неинфекцион-ной природы — гонорея, урогенитальный хламидиоз, урогенитальный герпес, бактериальный вагиноз (гарднереллез), гормонозависимые кольпиты (сенильные и др. );
Пробиотики - лактобациллы L. rhamnosus GR-1 и L. reuten RC-14 - Лактобактерин Живые лактобактерии, входящие в препарат, обладают антагонистической активностью в отношении широкого спект-ра патогенных и условно-патогенных бактерий (включая стафилококки, протей, энтеропатогенную кишечную па-лочку), нормализуют пищеварительную деятельность ЖКТ, улучшают обменные процессы, способствуют восстанов-лению естественного иммунитета. Суппозитории вагинальные (по 1 супп. 2 раза в день в течение 5– 10 сут ): дисбактериоз урогенитального тракта, в т. ч. при воспалитель-ных заболеваниях мочеполовых путей инфекционной и неинфекцион-ной природы — гонорея, урогенитальный хламидиоз, урогенитальный герпес, бактериальный вагиноз (гарднереллез), гормонозависимые кольпиты (сенильные и др. );
 Применение НПВС Оказывают противовоспалительное действие в связи с уменьшением энергетического обеспечения участка воспаления, снижают капиллярную проницаемость, стабилизируют мембраны лизосом, вызывают легкое иммунодепрессантное действие, жаропо-нижающий и обезболивающий эффект.
Применение НПВС Оказывают противовоспалительное действие в связи с уменьшением энергетического обеспечения участка воспаления, снижают капиллярную проницаемость, стабилизируют мембраны лизосом, вызывают легкое иммунодепрессантное действие, жаропо-нижающий и обезболивающий эффект.
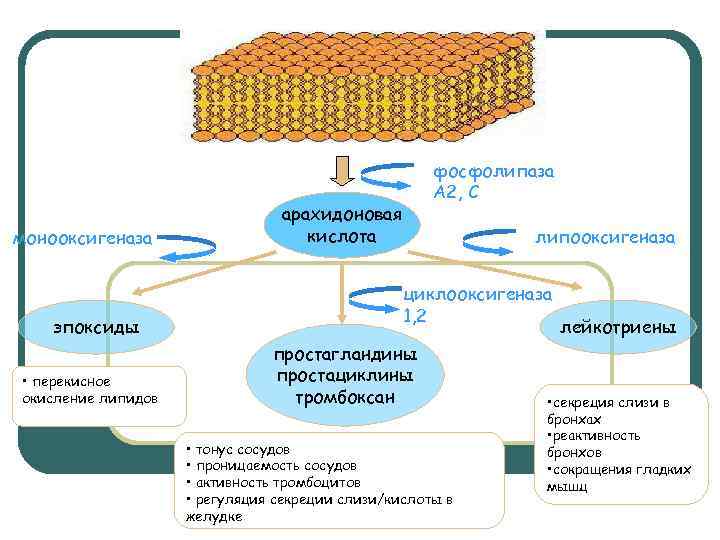 монооксигеназа эпоксиды • перекисное окисление липидов фосфолипаза А 2, С арахидоновая кислота липооксигеназа циклооксигеназа 1, 2 простагландины простациклины тромбоксан • тонус сосудов • проницаемость сосудов • активность тромбоцитов • регуляция секреции слизи/кислоты в желудке лейкотриены • секреция слизи в бронхах • реактивность бронхов • сокращения гладких мышц
монооксигеназа эпоксиды • перекисное окисление липидов фосфолипаза А 2, С арахидоновая кислота липооксигеназа циклооксигеназа 1, 2 простагландины простациклины тромбоксан • тонус сосудов • проницаемость сосудов • активность тромбоцитов • регуляция секреции слизи/кислоты в желудке лейкотриены • секреция слизи в бронхах • реактивность бронхов • сокращения гладких мышц
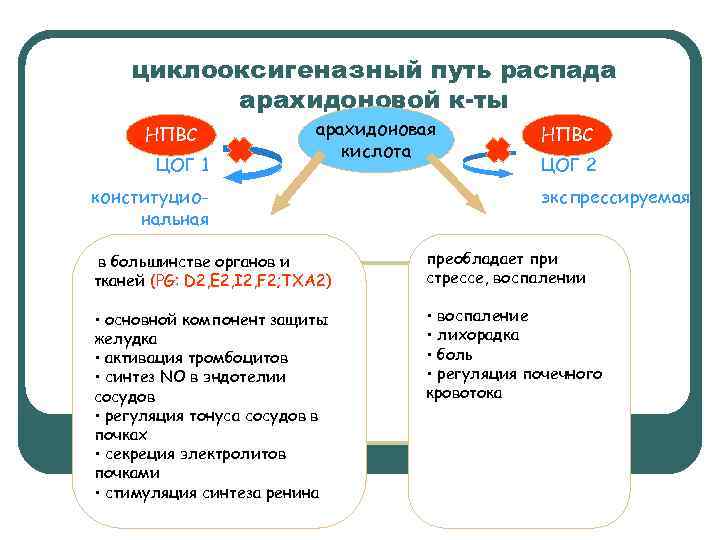 циклооксигеназный путь распада арахидоновой к-ты НПВС ЦОГ 1 арахидоновая кислота конституциональная НПВС ЦОГ 2 экспрессируемая в большинстве органов и тканей (PG: D 2, E 2, I 2, F 2; TXA 2) преобладает при стрессе, воспалении • основной компонент защиты желудка • активация тромбоцитов • синтез NO в эндотелии сосудов • регуляция тонуса сосудов в почках • секреция электролитов почками • стимуляция синтеза ренина • воспаление • лихорадка • боль • регуляция почечного кровотока
циклооксигеназный путь распада арахидоновой к-ты НПВС ЦОГ 1 арахидоновая кислота конституциональная НПВС ЦОГ 2 экспрессируемая в большинстве органов и тканей (PG: D 2, E 2, I 2, F 2; TXA 2) преобладает при стрессе, воспалении • основной компонент защиты желудка • активация тромбоцитов • синтез NO в эндотелии сосудов • регуляция тонуса сосудов в почках • секреция электролитов почками • стимуляция синтеза ренина • воспаление • лихорадка • боль • регуляция почечного кровотока
 Классификация ИЦОГ l l l неселективные (стандартные) НПВП (индометацин, ибупрофен, диклофенак и другие) преимущественные ингибиторы ЦОГ– 2 (мелоксикам, нимесулид, этодолак, набуметон) селективные ингибиторы ЦОГ– 2, или коксибы (целекоксиб, рофекоксиб, вальдекоксиб, парекоксиб, эторикоксиб, люмиракоксиб, а также деракоксиб, тиракоксиб, цимикоксиб).
Классификация ИЦОГ l l l неселективные (стандартные) НПВП (индометацин, ибупрофен, диклофенак и другие) преимущественные ингибиторы ЦОГ– 2 (мелоксикам, нимесулид, этодолак, набуметон) селективные ингибиторы ЦОГ– 2, или коксибы (целекоксиб, рофекоксиб, вальдекоксиб, парекоксиб, эторикоксиб, люмиракоксиб, а также деракоксиб, тиракоксиб, цимикоксиб).
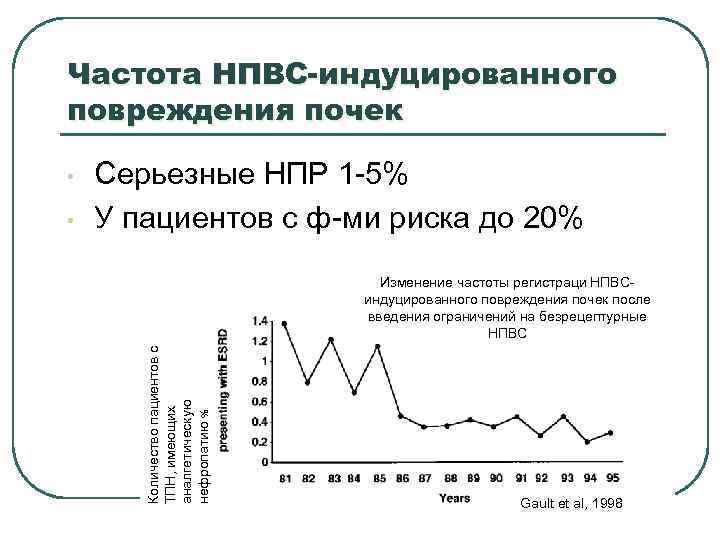 Частота НПВС-индуцированного повреждения почек • Серьезные НПР 1 -5% У пациентов с ф-ми риска до 20% Изменение частоты регистраци НПВСиндуцированного повреждения почек после введения ограничений на безрецептурные НПВС Количество пациентов с ТПН, имеющих аналгетическую нефропатию % • Gault et al, 1998
Частота НПВС-индуцированного повреждения почек • Серьезные НПР 1 -5% У пациентов с ф-ми риска до 20% Изменение частоты регистраци НПВСиндуцированного повреждения почек после введения ограничений на безрецептурные НПВС Количество пациентов с ТПН, имеющих аналгетическую нефропатию % • Gault et al, 1998
 Все ли НПВС вызывают повреждения почек? • • • Повреждающее действие неспецифично Ранжировать ЛС по степени воздействия невозможно; Индометацин и фенопрофен считают более токсичными (Harirforoosh et al 2009) Аспирин даже в «кардиологических» дозах может вызывать повышение креатинина (4%) и азота мочевины (17%) у пожилых (Seagal et al); Парацетамол вызывает повреждение почек при передозировке за счет формирования токсичных метаболитов
Все ли НПВС вызывают повреждения почек? • • • Повреждающее действие неспецифично Ранжировать ЛС по степени воздействия невозможно; Индометацин и фенопрофен считают более токсичными (Harirforoosh et al 2009) Аспирин даже в «кардиологических» дозах может вызывать повышение креатинина (4%) и азота мочевины (17%) у пожилых (Seagal et al); Парацетамол вызывает повреждение почек при передозировке за счет формирования токсичных метаболитов
 Факторы риска нефротоксичности НПВС • Применение нескольких НПВС одновременно; • Применение высоких доз (аспирин > 160 мг; парацетамол > 3 г/сут) • Применение НПВС с длительным периодом полувыведения • Пожилой возраст • Наличие гипоальбуминемии • Предсуществующее нарушение фильтационной способности почек
Факторы риска нефротоксичности НПВС • Применение нескольких НПВС одновременно; • Применение высоких доз (аспирин > 160 мг; парацетамол > 3 г/сут) • Применение НПВС с длительным периодом полувыведения • Пожилой возраст • Наличие гипоальбуминемии • Предсуществующее нарушение фильтационной способности почек
 Показания к антибиотикопрофилактике Абсолютные: а) пузырно-мочеточниковый рефлюкс; б) ранний возраст; в) частые обострения пиелонефрита (три и более в год) вне зависимости от наличия или отсутствия пузырно-мочеточникового рефлюкса. Относительные: частые обострения цистита.
Показания к антибиотикопрофилактике Абсолютные: а) пузырно-мочеточниковый рефлюкс; б) ранний возраст; в) частые обострения пиелонефрита (три и более в год) вне зависимости от наличия или отсутствия пузырно-мочеточникового рефлюкса. Относительные: частые обострения цистита.
 Схемы профилактики рецидивов 1. Прием низких доз антибактериальных средств однократно на ночь 2. Однократный прием антибиотика после полового акта 3. Самостоятельный прием антибиотика при появлении клинической симптоматики 4. У женщин в постменопаузальном периоде — периуретральное и интравагинальное применение гормональных кремов
Схемы профилактики рецидивов 1. Прием низких доз антибактериальных средств однократно на ночь 2. Однократный прием антибиотика после полового акта 3. Самостоятельный прием антибиотика при появлении клинической симптоматики 4. У женщин в постменопаузальном периоде — периуретральное и интравагинальное применение гормональных кремов
 Дозы а/б препаратовпостоянная профилактика Ко-тримоксазол 240 мг ежедневно Ко-тримоксазол 240 мг 3 раза в нед. Триметоприм 100 мг ежедневно Фурамаг 50 мг ежедневно Фурамаг 100 мг ежедневно Цефаклор 250 мг ежедневно Цефалексин 125 мг ежедневно Цефалексин 250 мг ежедневно Норфлоксацин 200 мг ежедневно Ципрофлоксацин 125 мг ежедневно Сочетать с фолиевой кислотой (20 -30 мг/нед. ) для профилактики нейтропении
Дозы а/б препаратовпостоянная профилактика Ко-тримоксазол 240 мг ежедневно Ко-тримоксазол 240 мг 3 раза в нед. Триметоприм 100 мг ежедневно Фурамаг 50 мг ежедневно Фурамаг 100 мг ежедневно Цефаклор 250 мг ежедневно Цефалексин 125 мг ежедневно Цефалексин 250 мг ежедневно Норфлоксацин 200 мг ежедневно Ципрофлоксацин 125 мг ежедневно Сочетать с фолиевой кислотой (20 -30 мг/нед. ) для профилактики нейтропении
 Лечение РИМП v v v v Лечение ИМП полными курсовыми дозами антимикробных препаратов Монурал 3 г – одна доза каждые 10 дней в течение 3 -х месяцев или Фурамаг 100 мг х 2 раза в сутки 7 дней или Норфлоксацин 400 мг х 2 раза в сутки 5 дней или Левофлоксацин 500 мг х 1 раз в сутки 5 дней или Ципрофлоксацин 250 мг х 2 раза в сутки 5 дней или Цефиксим 400 мг х 1 раз в сутки 7 дней
Лечение РИМП v v v v Лечение ИМП полными курсовыми дозами антимикробных препаратов Монурал 3 г – одна доза каждые 10 дней в течение 3 -х месяцев или Фурамаг 100 мг х 2 раза в сутки 7 дней или Норфлоксацин 400 мг х 2 раза в сутки 5 дней или Левофлоксацин 500 мг х 1 раз в сутки 5 дней или Ципрофлоксацин 250 мг х 2 раза в сутки 5 дней или Цефиксим 400 мг х 1 раз в сутки 7 дней
 Методы ренопротекции при ДН Интенсивная коррекция гипергликемии l Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II; l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
Методы ренопротекции при ДН Интенсивная коррекция гипергликемии l Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II; l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
 Целевые значения контроля гликемии СД типа 1 l DCCT (Diabetes Control and Complication Study)-1441 бной, 1984 -1993; - интенсивный контроль гликемии (Hb. A 1 c 7. 2%) снизил развитие МАУ у 34% (первичная профилактика) и снизил уровень МАУ на 43% (вторичная профилактика) l EDIC (Epidemiology of Diabetes Interventions and Complications)- 1349 ч-к, снижение относительного риска развития МАУ составило 59% (р<0, 0001), риск развития ПУ снизился на 84% Длительное поддержание уровня Hb. A 1 c ≤ 7% позволяет предупредить развитие и прогрессирование ДН.
Целевые значения контроля гликемии СД типа 1 l DCCT (Diabetes Control and Complication Study)-1441 бной, 1984 -1993; - интенсивный контроль гликемии (Hb. A 1 c 7. 2%) снизил развитие МАУ у 34% (первичная профилактика) и снизил уровень МАУ на 43% (вторичная профилактика) l EDIC (Epidemiology of Diabetes Interventions and Complications)- 1349 ч-к, снижение относительного риска развития МАУ составило 59% (р<0, 0001), риск развития ПУ снизился на 84% Длительное поддержание уровня Hb. A 1 c ≤ 7% позволяет предупредить развитие и прогрессирование ДН.
 Целевые значения контроля гликемии СД типа 2 l ADVANCE (Action in Diabetes and Vascular disease: Preterax and Diamicron MR Controlled Evaluation) – 11140 ч-к СД 2 типа (≈ 8 лет) и высоким риском ССО. Через 5 лет – В группе интенсивного контроля Hb. A 1 c -6, 5%; против -7, 3% l основные микро-и макрососудистые осложнения снизились на 10% (р = 0, 013); l Микрососудистые осложнения на 14% (р=0, 01) l Уровня МАУ на 9% (р=0, 018) l Уровня ПУ на 30% (р< 0. 001) l ACCORD (Action to Control Cardi. Ovascular Risk in Diabetes)- более строгий контроль гликемии Hb. A 1 c ≤ 6, 0% привел к увеличению числа смертельных ССО.
Целевые значения контроля гликемии СД типа 2 l ADVANCE (Action in Diabetes and Vascular disease: Preterax and Diamicron MR Controlled Evaluation) – 11140 ч-к СД 2 типа (≈ 8 лет) и высоким риском ССО. Через 5 лет – В группе интенсивного контроля Hb. A 1 c -6, 5%; против -7, 3% l основные микро-и макрососудистые осложнения снизились на 10% (р = 0, 013); l Микрососудистые осложнения на 14% (р=0, 01) l Уровня МАУ на 9% (р=0, 018) l Уровня ПУ на 30% (р< 0. 001) l ACCORD (Action to Control Cardi. Ovascular Risk in Diabetes)- более строгий контроль гликемии Hb. A 1 c ≤ 6, 0% привел к увеличению числа смертельных ССО.
 Инсулинотерапия Экзогенный инсулин выводится почками СКФ > 50 мл/мин- доза не меняется СКФ 50 -10 мл/мин – доза на 25% СКФ < 10 мл/мин – доза на 50%
Инсулинотерапия Экзогенный инсулин выводится почками СКФ > 50 мл/мин- доза не меняется СКФ 50 -10 мл/мин – доза на 25% СКФ < 10 мл/мин – доза на 50%
 ПРЕПАРАТЫ ИНСУЛИНА С РАЗЛИЧНОЙ ДЛИТЕЛЬНОСТЬЮ ДЕЙСТВИЯ Препараты короткого и быстрого действия Начало- 45 мин; пик – 2 час; длительность – 6 час; АКТРАМИД МС И НМ (Россия) ИЛЛЕТИН-2 -РЕГУЛЯР и ХУМУЛИН-РЕГУЛЯР ЭЛИ ЛИЛЛИ (США) ИНСУМАН-НОРМАЛЬ (Хсхет) БЕРЛИНИНСУЛИН Н-НОРМАЛЬ (Берлин-Хеми) (Берлин-Хеми Препараты средней продолжительности действия Начало – 3 час; пик – 6 час; длительность – 13 час. ПРОТОФАН ФС и НМ (Россия) ХМУЛИН-БАЗАЛЬ ИЛЛЕТИН-2 (Хсхет) БЕРЛИНИНСУЛИН-Н-БАЗАЛЬ (Берлин-Хеми) Препараты длительного действия Начало – 4 -6 час; длительность – 28 -36 час; УЛЬТРАТАРД НМ (Россия) ХУМУЛИН-УЛЬТРАЛЕНТА (Хсхет)
ПРЕПАРАТЫ ИНСУЛИНА С РАЗЛИЧНОЙ ДЛИТЕЛЬНОСТЬЮ ДЕЙСТВИЯ Препараты короткого и быстрого действия Начало- 45 мин; пик – 2 час; длительность – 6 час; АКТРАМИД МС И НМ (Россия) ИЛЛЕТИН-2 -РЕГУЛЯР и ХУМУЛИН-РЕГУЛЯР ЭЛИ ЛИЛЛИ (США) ИНСУМАН-НОРМАЛЬ (Хсхет) БЕРЛИНИНСУЛИН Н-НОРМАЛЬ (Берлин-Хеми) (Берлин-Хеми Препараты средней продолжительности действия Начало – 3 час; пик – 6 час; длительность – 13 час. ПРОТОФАН ФС и НМ (Россия) ХМУЛИН-БАЗАЛЬ ИЛЛЕТИН-2 (Хсхет) БЕРЛИНИНСУЛИН-Н-БАЗАЛЬ (Берлин-Хеми) Препараты длительного действия Начало – 4 -6 час; длительность – 28 -36 час; УЛЬТРАТАРД НМ (Россия) ХУМУЛИН-УЛЬТРАЛЕНТА (Хсхет)
 ПЕРОРАЛЬНЫЕ АНТИДИАБЕТИЧЕСКИЕ ПРЕПАРАТЫ: МЕХАНИЗМ ДЕЙСТВИЯ Снижение всасывания глюкозы в кишечнике: • диета с низким гликемическим индексом • волокна и клетчатка в виде пищевых добавок • ингибиторы α-глюкозидаз−акарбоза, глюкобай, эмиглитат, миглитол гуарем, бигуаниды (буфармид или силибан и бутармид, метформин) Препараты, непосредственно стимулирующие образование инсулина или его секрецию, которые повышают внутриклеточный уровень ц. АМФ и влияют на активность К+ и Са++ каналов: • препараты сульфанилмочевины – гликлазит (диабетон), глибенкла мид (манинил) • производные ациламиноалкилбензойной кислоты Препараты, имитирующие действие глюкозы на секрецию инсулина: • 2, 4 -диамино-5 -циан-6 -бромпиридин и его аналоги • желудочный ингибиторный полипептид и его аналоги • глюкагоноподобный пептид-1 и его аналоги Препараты ингибирующие продукцию глюкозы печенью: • метилпальмоксират • никотиновая кислота • гидразины
ПЕРОРАЛЬНЫЕ АНТИДИАБЕТИЧЕСКИЕ ПРЕПАРАТЫ: МЕХАНИЗМ ДЕЙСТВИЯ Снижение всасывания глюкозы в кишечнике: • диета с низким гликемическим индексом • волокна и клетчатка в виде пищевых добавок • ингибиторы α-глюкозидаз−акарбоза, глюкобай, эмиглитат, миглитол гуарем, бигуаниды (буфармид или силибан и бутармид, метформин) Препараты, непосредственно стимулирующие образование инсулина или его секрецию, которые повышают внутриклеточный уровень ц. АМФ и влияют на активность К+ и Са++ каналов: • препараты сульфанилмочевины – гликлазит (диабетон), глибенкла мид (манинил) • производные ациламиноалкилбензойной кислоты Препараты, имитирующие действие глюкозы на секрецию инсулина: • 2, 4 -диамино-5 -циан-6 -бромпиридин и его аналоги • желудочный ингибиторный полипептид и его аналоги • глюкагоноподобный пептид-1 и его аналоги Препараты ингибирующие продукцию глюкозы печенью: • метилпальмоксират • никотиновая кислота • гидразины
 Бигуаниды – МЕТФОРМИН Механизм действия- устраняет инсулинорезистентность печени и периферических тканей. Ограничение- состояния, связанные с риском развития лактат-ацидоза (сердечная и дыхательная недостаточность, алкогольная болезнь, патология почек). Противопоказан при снижении СКФ < 60 мл/мин, Сrpl >250 мкмоль/л.
Бигуаниды – МЕТФОРМИН Механизм действия- устраняет инсулинорезистентность печени и периферических тканей. Ограничение- состояния, связанные с риском развития лактат-ацидоза (сердечная и дыхательная недостаточность, алкогольная болезнь, патология почек). Противопоказан при снижении СКФ < 60 мл/мин, Сrpl >250 мкмоль/л.
 Тиазолиндионы (глитазоны) Препараты- розиглитазон (авандиа) пиоглитазон (актос) Механизм действия – синтетические лиганды γ-рецепторов. Рецепторы расположены в ядрах клеток жировой и мышечной ткани, сердечной мышцы, печени и почек. Соединившись с PPAR-γ, изменяют транскрипцию генов, регулирующих метаболизм глюкозы и липидов. В присутствии инсулина активируется транспорт глюкозы и свободных жирных кислот. Побочное действие – развитие периферических отеков в следствии задержки натрия и воды, опасность развития сердечной недостаточности.
Тиазолиндионы (глитазоны) Препараты- розиглитазон (авандиа) пиоглитазон (актос) Механизм действия – синтетические лиганды γ-рецепторов. Рецепторы расположены в ядрах клеток жировой и мышечной ткани, сердечной мышцы, печени и почек. Соединившись с PPAR-γ, изменяют транскрипцию генов, регулирующих метаболизм глюкозы и липидов. В присутствии инсулина активируется транспорт глюкозы и свободных жирных кислот. Побочное действие – развитие периферических отеков в следствии задержки натрия и воды, опасность развития сердечной недостаточности.
 Препараты сульфонилмочевины I поколения – букарбан, хлорпропамид II поколения-глибекламид (манинил), глипизид (глюкотрол), глимепирид (амарил), гликлазид (диабетон, диабетон МВ), гликвидон (глюренорм) Механизм действия- стимулирует выделение инсулина β-клетками, повышает чувствительность β-клеток к глюкозозависимому инсулинотропному полипептиду. Повышает чувствительность тканей к инсулину за счет стимуляции активности тирозин-киназы инсулиновых рецепторов.
Препараты сульфонилмочевины I поколения – букарбан, хлорпропамид II поколения-глибекламид (манинил), глипизид (глюкотрол), глимепирид (амарил), гликлазид (диабетон, диабетон МВ), гликвидон (глюренорм) Механизм действия- стимулирует выделение инсулина β-клетками, повышает чувствительность β-клеток к глюкозозависимому инсулинотропному полипептиду. Повышает чувствительность тканей к инсулину за счет стимуляции активности тирозин-киназы инсулиновых рецепторов.
 Несульфонилмочевинные секретогоги Репаглинид(новонорм), натеглинид (старликс). Механизм действия- стимуляторы секреции инсулина короткого действия. Прием перед едой.
Несульфонилмочевинные секретогоги Репаглинид(новонорм), натеглинид (старликс). Механизм действия- стимуляторы секреции инсулина короткого действия. Прием перед едой.
 Инкретины Эксенатид (баета-п/к), ситаглиптин (янувия) Механизм –имитация действия глюкагоноподобного пептида -1(ГПП-1), стимулирующего глюкозозависимую секрецию инсулина; блокада ДПП-4 типа, фермента, разрушающего ГПП-1.
Инкретины Эксенатид (баета-п/к), ситаглиптин (янувия) Механизм –имитация действия глюкагоноподобного пептида -1(ГПП-1), стимулирующего глюкозозависимую секрецию инсулина; блокада ДПП-4 типа, фермента, разрушающего ГПП-1.
 Ингибиторы α-глюкозидазы Акарбоза (глюкобай) Механизм- конкурентная блокада ферментов ЖКТ, участвующих в расщеплении и всасывании углеводов. Длительно не применяется.
Ингибиторы α-глюкозидазы Акарбоза (глюкобай) Механизм- конкурентная блокада ферментов ЖКТ, участвующих в расщеплении и всасывании углеводов. Длительно не применяется.
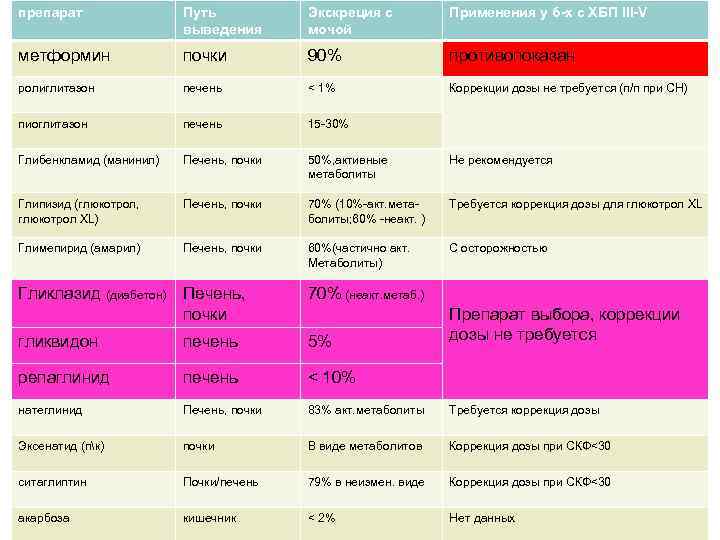 препарат Путь выведения Экскреция с мочой Применения у б-х с ХБП III-V метформин почки 90% противопоказан ролиглитазон печень < 1% Коррекции дозы не требуется (п/п при СН) пиоглитазон печень 15 -30% Глибенкламид (манинил) Печень, почки 50%, активные метаболиты Не рекомендуется Глипизид (глюкотрол, глюкотрол XL) Печень, почки 70% (10%-акт. метаболиты; 60% -неакт. ) Требуется коррекция дозы для глюкотрол XL Глимепирид (амарил) Печень, почки 60%(частично акт. Метаболиты) С осторожностью Гликлазид (диабетон) Печень, почки 70% (неакт. метаб. ) гликвидон печень 5% репаглинид печень < 10% натеглинид Печень, почки 83% акт. метаболиты Требуется коррекция дозы Эксенатид (пк) почки В виде метаболитов Коррекция дозы при СКФ<30 ситаглиптин Почки/печень 79% в неизмен. виде Коррекция дозы при СКФ<30 акарбоза кишечник < 2% Нет данных Препарат выбора, коррекции дозы не требуется
препарат Путь выведения Экскреция с мочой Применения у б-х с ХБП III-V метформин почки 90% противопоказан ролиглитазон печень < 1% Коррекции дозы не требуется (п/п при СН) пиоглитазон печень 15 -30% Глибенкламид (манинил) Печень, почки 50%, активные метаболиты Не рекомендуется Глипизид (глюкотрол, глюкотрол XL) Печень, почки 70% (10%-акт. метаболиты; 60% -неакт. ) Требуется коррекция дозы для глюкотрол XL Глимепирид (амарил) Печень, почки 60%(частично акт. Метаболиты) С осторожностью Гликлазид (диабетон) Печень, почки 70% (неакт. метаб. ) гликвидон печень 5% репаглинид печень < 10% натеглинид Печень, почки 83% акт. метаболиты Требуется коррекция дозы Эксенатид (пк) почки В виде метаболитов Коррекция дозы при СКФ<30 ситаглиптин Почки/печень 79% в неизмен. виде Коррекция дозы при СКФ<30 акарбоза кишечник < 2% Нет данных Препарат выбора, коррекции дозы не требуется
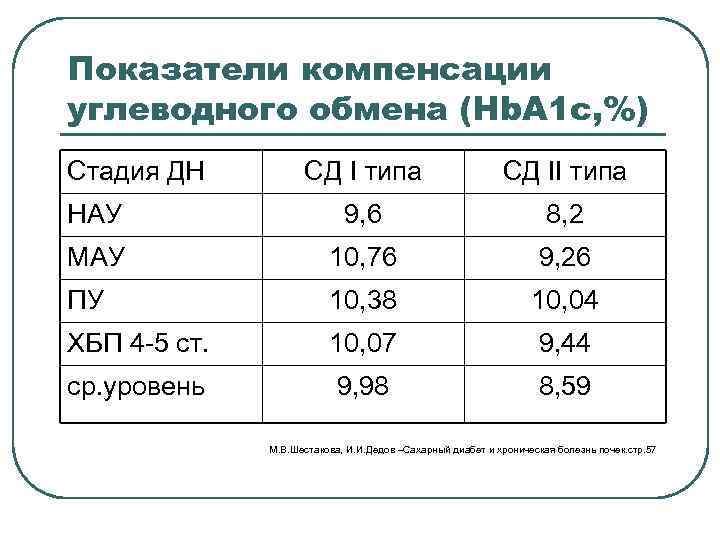 Показатели компенсации углеводного обмена (Нb. А 1 с, %) Стадия ДН СД I типа СД II типа НАУ 9, 6 8, 2 МАУ 10, 76 9, 26 ПУ 10, 38 10, 04 ХБП 4 -5 ст. 10, 07 9, 44 ср. уровень 9, 98 8, 59 М. В. Шестакова, И. И. Дедов –Сахарный диабет и хроническая болезнь почек. стр. 57
Показатели компенсации углеводного обмена (Нb. А 1 с, %) Стадия ДН СД I типа СД II типа НАУ 9, 6 8, 2 МАУ 10, 76 9, 26 ПУ 10, 38 10, 04 ХБП 4 -5 ст. 10, 07 9, 44 ср. уровень 9, 98 8, 59 М. В. Шестакова, И. И. Дедов –Сахарный диабет и хроническая болезнь почек. стр. 57
 Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
 КОМПОНЕНТЫ РАЗВИТИЯ ГИПЕРТЕНЗИИ ПРИ САХАРНОМ ДИАБЕТЕ l l l ПОВЫШЕНИЕ АКТИВНОСТИ СИМПАТИЧЕСКОЙ НЕРВНОЙ СИСТЕМЫ РОСТ АКТИВНОСТИ РААС ГИПЕРНСУЛИНЕМИЯ (ПРИ САХАРНОМ ДИАБЕТЕ II ТИПА) СОСУДИСТЫЙ И НЕСОСУДИСТЫЙ ФИБРОЗ ПОЧЕК АКТИВАЦИЯ ЭНДОГЕННЫХ ДИГИТАЛИСПОДОБНЫХ НАТРИУРЕТИКОВ
КОМПОНЕНТЫ РАЗВИТИЯ ГИПЕРТЕНЗИИ ПРИ САХАРНОМ ДИАБЕТЕ l l l ПОВЫШЕНИЕ АКТИВНОСТИ СИМПАТИЧЕСКОЙ НЕРВНОЙ СИСТЕМЫ РОСТ АКТИВНОСТИ РААС ГИПЕРНСУЛИНЕМИЯ (ПРИ САХАРНОМ ДИАБЕТЕ II ТИПА) СОСУДИСТЫЙ И НЕСОСУДИСТЫЙ ФИБРОЗ ПОЧЕК АКТИВАЦИЯ ЭНДОГЕННЫХ ДИГИТАЛИСПОДОБНЫХ НАТРИУРЕТИКОВ
 ВОЗМОЖНЫЕ ПРИЧИНЫ ПОВЫШЕНИЯ АД ПРИ САХАРНОМ ДИАБЕТЕ НАСЛЕДСТВЕННОСТЬ l СНИЖЕНИЕ ОЦК (САХАРНЫЙ ДИАБЕТ I ТИПА) l ГИПЕРГЛИКЕМИЯ (БОЛЬШЕ ПРИ САХАРНОМ ДИАБЕТЕ I ТИПА) l НАРУШЕНИЕ ЛИПИДНОГО ОБМЕНА – АТЕРОСКЛЕРОЗ И АРТЕРИОСКЛЕРОЗ l НАРУШЕНИЕ ВНУТРИПОЧЕЧНОЙ УРОДИНАМИКИ l
ВОЗМОЖНЫЕ ПРИЧИНЫ ПОВЫШЕНИЯ АД ПРИ САХАРНОМ ДИАБЕТЕ НАСЛЕДСТВЕННОСТЬ l СНИЖЕНИЕ ОЦК (САХАРНЫЙ ДИАБЕТ I ТИПА) l ГИПЕРГЛИКЕМИЯ (БОЛЬШЕ ПРИ САХАРНОМ ДИАБЕТЕ I ТИПА) l НАРУШЕНИЕ ЛИПИДНОГО ОБМЕНА – АТЕРОСКЛЕРОЗ И АРТЕРИОСКЛЕРОЗ l НАРУШЕНИЕ ВНУТРИПОЧЕЧНОЙ УРОДИНАМИКИ l
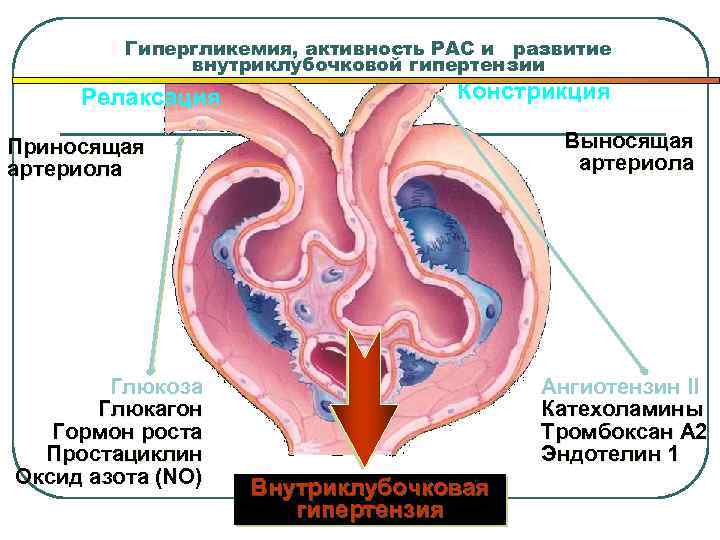 Гипергликемия, активность РАС и развитие внутриклубочковой гипертензии Релаксация Констрикция Выносящая артериола Приносящая артериола Глюкоза Глюкагон Гормон роста Простациклин Оксид азота (NO) Ангиотензин II Катехоламины Тромбоксан А 2 Эндотелин 1 Внутриклубочковая гипертензия
Гипергликемия, активность РАС и развитие внутриклубочковой гипертензии Релаксация Констрикция Выносящая артериола Приносящая артериола Глюкоза Глюкагон Гормон роста Простациклин Оксид азота (NO) Ангиотензин II Катехоламины Тромбоксан А 2 Эндотелин 1 Внутриклубочковая гипертензия
 Циркулирующие и тканевые РААС Циркулирующие РААС Тканевые РААС Краткосрочные эффекты Долгосрочные эффекты ØЗадержка воды и натрия Гиперактивация РААС ØВазоконстрикция Ø↑ АД Хроническая активация тканевой РААС приводит к поражению органов - мишеней РААС = ренин-ангиотензин-альдостероновая система, АД = артериальное давление Ø Внутриклубочковая гипертензия Ø Гломерулосклероз Ø Ремоделирование, гипертрофия миокарда Ø Ремоделирование, гипертрофия сосудистой стенки Laragh J. H. et al. AJH 2003; 16: 407– 415
Циркулирующие и тканевые РААС Циркулирующие РААС Тканевые РААС Краткосрочные эффекты Долгосрочные эффекты ØЗадержка воды и натрия Гиперактивация РААС ØВазоконстрикция Ø↑ АД Хроническая активация тканевой РААС приводит к поражению органов - мишеней РААС = ренин-ангиотензин-альдостероновая система, АД = артериальное давление Ø Внутриклубочковая гипертензия Ø Гломерулосклероз Ø Ремоделирование, гипертрофия миокарда Ø Ремоделирование, гипертрофия сосудистой стенки Laragh J. H. et al. AJH 2003; 16: 407– 415
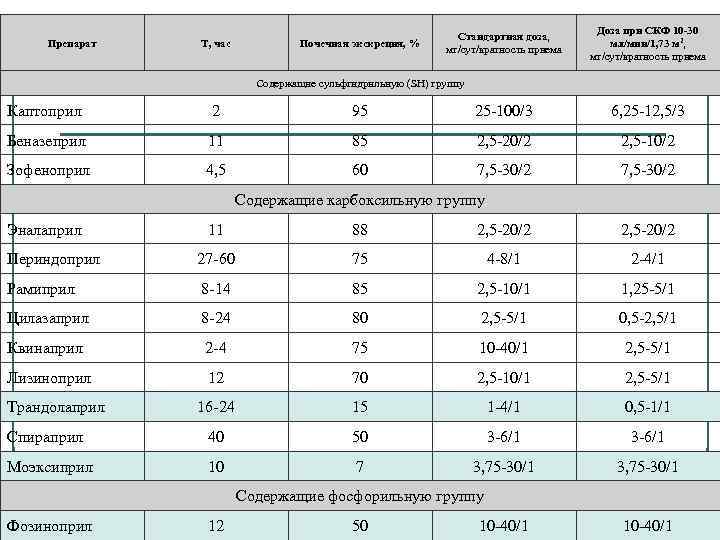 Препарат Т, час Почечная экскреция, % Стандартная доза, мг/сут/кратность приема Доза при СКФ 10 -30 мл/мин/1, 73 м 2, мг/сут/кратность приема Содержащие сульфгидрильную (SH) группу Каптоприл 2 95 25 -100/3 6, 25 -12, 5/3 Беназеприл 11 85 2, 5 -20/2 2, 5 -10/2 Зофеноприл 4, 5 60 7, 5 -30/2 Содержащие карбоксильную группу Эналаприл 11 88 2, 5 -20/2 Периндоприл 27 -60 75 4 -8/1 2 -4/1 Рамиприл 8 -14 85 2, 5 -10/1 1, 25 -5/1 Цилазаприл 8 -24 80 2, 5 -5/1 0, 5 -2, 5/1 Квинаприл 2 -4 75 10 -40/1 2, 5 -5/1 Лизиноприл 12 70 2, 5 -10/1 2, 5 -5/1 16 -24 15 1 -4/1 0, 5 -1/1 Спираприл 40 50 3 -6/1 Моэксиприл 10 7 3, 75 -30/1 Трандолаприл Содержащие фосфорильную группу Фозиноприл 12 50 10 -40/1
Препарат Т, час Почечная экскреция, % Стандартная доза, мг/сут/кратность приема Доза при СКФ 10 -30 мл/мин/1, 73 м 2, мг/сут/кратность приема Содержащие сульфгидрильную (SH) группу Каптоприл 2 95 25 -100/3 6, 25 -12, 5/3 Беназеприл 11 85 2, 5 -20/2 2, 5 -10/2 Зофеноприл 4, 5 60 7, 5 -30/2 Содержащие карбоксильную группу Эналаприл 11 88 2, 5 -20/2 Периндоприл 27 -60 75 4 -8/1 2 -4/1 Рамиприл 8 -14 85 2, 5 -10/1 1, 25 -5/1 Цилазаприл 8 -24 80 2, 5 -5/1 0, 5 -2, 5/1 Квинаприл 2 -4 75 10 -40/1 2, 5 -5/1 Лизиноприл 12 70 2, 5 -10/1 2, 5 -5/1 16 -24 15 1 -4/1 0, 5 -1/1 Спираприл 40 50 3 -6/1 Моэксиприл 10 7 3, 75 -30/1 Трандолаприл Содержащие фосфорильную группу Фозиноприл 12 50 10 -40/1
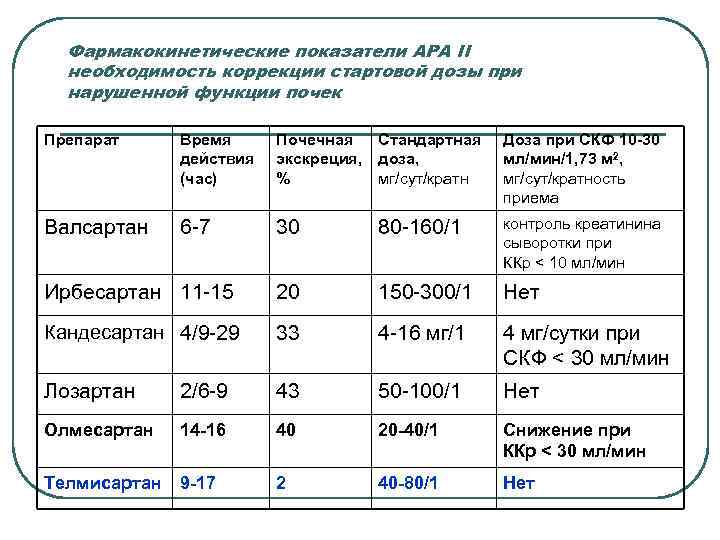 Фармакокинетические показатели АРА II необходимость коррекции стартовой дозы при нарушенной функции почек Препарат Время действия (час) Почечная Стандартная экскреция, доза, % мг/сут/кратн Доза при СКФ 10 -30 мл/мин/1, 73 м 2, мг/сут/кратность приема Валсартан 6 -7 30 80 -160/1 контроль креатинина сыворотки при ККр < 10 мл/мин Ирбесартан 11 -15 20 150 -300/1 Нет Кандесартан 4/9 -29 33 4 -16 мг/1 4 мг/сутки при СКФ < 30 мл/мин Лозартан 2/6 -9 43 50 -100/1 Нет Олмесартан 14 -16 40 20 -40/1 Снижение при ККр < 30 мл/мин Телмисартан 9 -17 2 40 -80/1 Нет
Фармакокинетические показатели АРА II необходимость коррекции стартовой дозы при нарушенной функции почек Препарат Время действия (час) Почечная Стандартная экскреция, доза, % мг/сут/кратн Доза при СКФ 10 -30 мл/мин/1, 73 м 2, мг/сут/кратность приема Валсартан 6 -7 30 80 -160/1 контроль креатинина сыворотки при ККр < 10 мл/мин Ирбесартан 11 -15 20 150 -300/1 Нет Кандесартан 4/9 -29 33 4 -16 мг/1 4 мг/сутки при СКФ < 30 мл/мин Лозартан 2/6 -9 43 50 -100/1 Нет Олмесартан 14 -16 40 20 -40/1 Снижение при ККр < 30 мл/мин Телмисартан 9 -17 2 40 -80/1 Нет
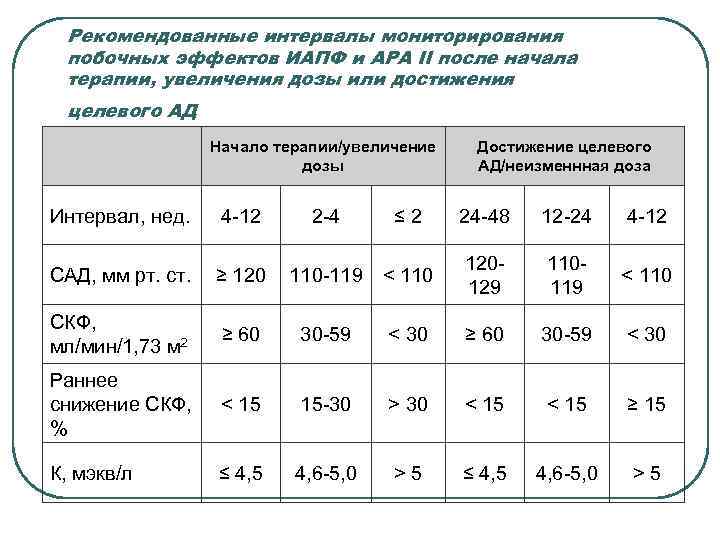 Рекомендованные интервалы мониторирования побочных эффектов ИАПФ и АРА II после начала терапии, увеличения дозы или достижения целевого АД Начало терапии/увеличение дозы Достижение целевого АД/неизменнная доза Интервал, нед. 4 -12 2 -4 ≤ 2 24 -48 12 -24 4 -12 САД, мм рт. ст. ≥ 120 110 -119 < 110 120129 110119 < 110 СКФ, мл/мин/1, 73 м 2 ≥ 60 30 -59 < 30 Раннее снижение СКФ, % < 15 15 -30 > 30 < 15 ≥ 15 К, мэкв/л ≤ 4, 5 4, 6 -5, 0 > 5
Рекомендованные интервалы мониторирования побочных эффектов ИАПФ и АРА II после начала терапии, увеличения дозы или достижения целевого АД Начало терапии/увеличение дозы Достижение целевого АД/неизменнная доза Интервал, нед. 4 -12 2 -4 ≤ 2 24 -48 12 -24 4 -12 САД, мм рт. ст. ≥ 120 110 -119 < 110 120129 110119 < 110 СКФ, мл/мин/1, 73 м 2 ≥ 60 30 -59 < 30 Раннее снижение СКФ, % < 15 15 -30 > 30 < 15 ≥ 15 К, мэкв/л ≤ 4, 5 4, 6 -5, 0 > 5
 Осторожно!!! l l Терапию ИАПФ и АРА II у больных с гипотонией - систолическое АД (САД) < 90 мм рт. ст, уровнями калия > 5 ммоль/л, Кр сыворотки > 221 мкмоль/л (2, 5 мг/дл ) Транзиторное снижение СКФ в начале лечения является ожидаемым. Снижение СКФ > 30% от исходного уровня требует коррекции дозы. ИАПФ и АРА II необходимо отменить при уровне Кр сыворотки > 265 мкмоль/л (3 мг/дл) или при его повышении > 50% от исходного, а также при гиперкалиемии (калий > 6 ммоль/л) Беременность !!!
Осторожно!!! l l Терапию ИАПФ и АРА II у больных с гипотонией - систолическое АД (САД) < 90 мм рт. ст, уровнями калия > 5 ммоль/л, Кр сыворотки > 221 мкмоль/л (2, 5 мг/дл ) Транзиторное снижение СКФ в начале лечения является ожидаемым. Снижение СКФ > 30% от исходного уровня требует коррекции дозы. ИАПФ и АРА II необходимо отменить при уровне Кр сыворотки > 265 мкмоль/л (3 мг/дл) или при его повышении > 50% от исходного, а также при гиперкалиемии (калий > 6 ммоль/л) Беременность !!!
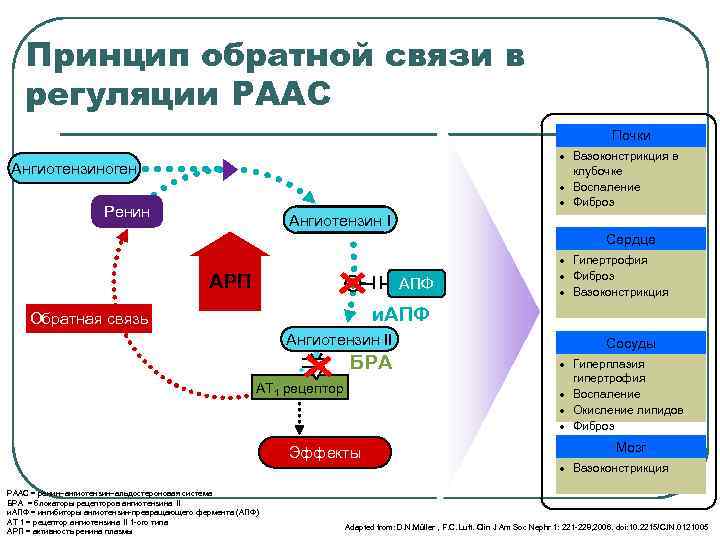 Принцип обратной связи в регуляции РААС Почки · Вазоконстрикция в клубочке · Воспаление · Фиброз Ангиотензиноген Ренин Ангиотензин I Сердце АРП АПФ · Гипертрофия · Фиброз · Вазоконстрикция и. АПФ Обратная связь Ангиотензин II БРА AT 1 рецептор Эффекты РААС = ренин–ангиотензин–альдостероновая система БРА = блокаторы рецепторов ангиотензина II и. АПФ = ингибиторы ангиотензин-превращающего фермента (АПФ) АТ 1 = рецептор ангиотензина II 1 -ого типа АРП = активность ренина плазмы Сосуды · Гиперплазия гипертрофия · Воспаление · Окисление липидов · Фиброз Мозг · Вазоконстрикция Adapted from: D. N. Müller , F. C. Luft. Clin J Am Soc Nephr 1: 221 -228, 2006. doi: 10. 2215/CJN. 0121005
Принцип обратной связи в регуляции РААС Почки · Вазоконстрикция в клубочке · Воспаление · Фиброз Ангиотензиноген Ренин Ангиотензин I Сердце АРП АПФ · Гипертрофия · Фиброз · Вазоконстрикция и. АПФ Обратная связь Ангиотензин II БРА AT 1 рецептор Эффекты РААС = ренин–ангиотензин–альдостероновая система БРА = блокаторы рецепторов ангиотензина II и. АПФ = ингибиторы ангиотензин-превращающего фермента (АПФ) АТ 1 = рецептор ангиотензина II 1 -ого типа АРП = активность ренина плазмы Сосуды · Гиперплазия гипертрофия · Воспаление · Окисление липидов · Фиброз Мозг · Вазоконстрикция Adapted from: D. N. Müller , F. C. Luft. Clin J Am Soc Nephr 1: 221 -228, 2006. doi: 10. 2215/CJN. 0121005
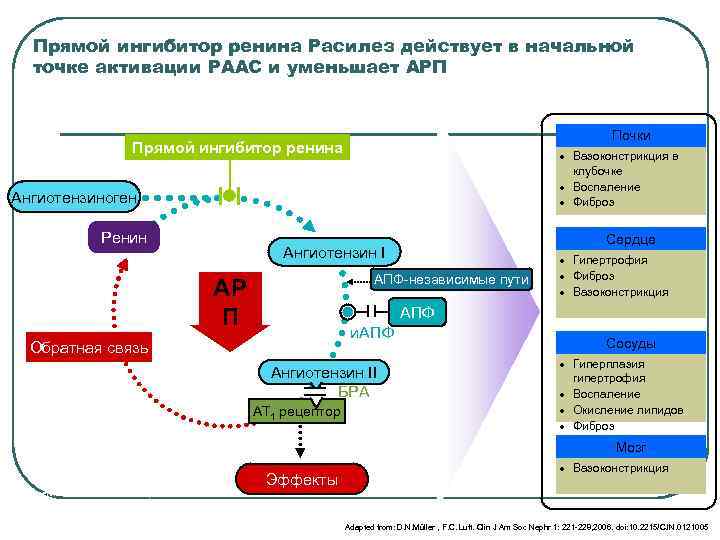 Прямой ингибитор ренина Расилез действует в начальной точке активации РААС и уменьшает АРП Почки Прямой ингибитор ренина · Вазоконстрикция в клубочке · Воспаление · Фиброз Ангиотензиноген Ренин Сердце Ангиотензин I АПФ-независимые пути АР П · Гипертрофия · Фиброз · Вазоконстрикция АПФ и. АПФ Обратная связь Ангиотензин II БРА AT 1 рецептор Сосуды · Гиперплазия гипертрофия · Воспаление · Окисление липидов · Фиброз Мозг Эффекты РААС = ренин–ангиотензин–альдостероновая система БРА = блокаторы рецепторов ангиотензина II и. АПФ = ингибиторы ангиотензин-превращающего фермента (АПФ) АТ 1 = рецептор ангиотензина II 1 -ого типа АРП = активность ренина плазмы · Вазоконстрикция Adapted from: D. N. Müller , F. C. Luft. Clin J Am Soc Nephr 1: 221 -228, 2006. doi: 10. 2215/CJN. 0121005
Прямой ингибитор ренина Расилез действует в начальной точке активации РААС и уменьшает АРП Почки Прямой ингибитор ренина · Вазоконстрикция в клубочке · Воспаление · Фиброз Ангиотензиноген Ренин Сердце Ангиотензин I АПФ-независимые пути АР П · Гипертрофия · Фиброз · Вазоконстрикция АПФ и. АПФ Обратная связь Ангиотензин II БРА AT 1 рецептор Сосуды · Гиперплазия гипертрофия · Воспаление · Окисление липидов · Фиброз Мозг Эффекты РААС = ренин–ангиотензин–альдостероновая система БРА = блокаторы рецепторов ангиотензина II и. АПФ = ингибиторы ангиотензин-превращающего фермента (АПФ) АТ 1 = рецептор ангиотензина II 1 -ого типа АРП = активность ренина плазмы · Вазоконстрикция Adapted from: D. N. Müller , F. C. Luft. Clin J Am Soc Nephr 1: 221 -228, 2006. doi: 10. 2215/CJN. 0121005
 Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
 Целевые уровни АД ХБП 3 -5 стадий является АД < 130/80 мм рт. ст, l при наличии протеинурии - АД < 125/75 мм рт. ст. l у больных СД-2 АД < 120/80 мм рт. ст. Сейчас – целевой уровень для всех больных, в том числе с СД – l 130/80 мм рт. ст. (Joint National Committee VII -2003; NKF KDOQI-2007; Российское общество эндокринологов и Всероссийское научное общество кардиологов *ВНОК-2002 -2007 г. г. ) Для достижения целевого АД могут быть использованы все классы антигипертензивных препаратов, при этом подавляющему большинству пациентов требуется комбинированная терапия. Все пациенты с ХБП должны получать ингибиторы ангиотензин-превращающего фермента (ИАПФ) или антагонисты рецепторов ангиотензина II (АРА II) (уровень доказанности А), большинству пациентов требуется диуретик (уровень доказанности А). Выбор третьего препарата зависит от наличия сопутствующих состояний и показаний для назначения того или иного класса (уровень доказанности В).
Целевые уровни АД ХБП 3 -5 стадий является АД < 130/80 мм рт. ст, l при наличии протеинурии - АД < 125/75 мм рт. ст. l у больных СД-2 АД < 120/80 мм рт. ст. Сейчас – целевой уровень для всех больных, в том числе с СД – l 130/80 мм рт. ст. (Joint National Committee VII -2003; NKF KDOQI-2007; Российское общество эндокринологов и Всероссийское научное общество кардиологов *ВНОК-2002 -2007 г. г. ) Для достижения целевого АД могут быть использованы все классы антигипертензивных препаратов, при этом подавляющему большинству пациентов требуется комбинированная терапия. Все пациенты с ХБП должны получать ингибиторы ангиотензин-превращающего фермента (ИАПФ) или антагонисты рецепторов ангиотензина II (АРА II) (уровень доказанности А), большинству пациентов требуется диуретик (уровень доказанности А). Выбор третьего препарата зависит от наличия сопутствующих состояний и показаний для назначения того или иного класса (уровень доказанности В).
 Диуретики v v v Диуретики требуются большинству пациентов с ХБП для достижения целевого АД (уровень доказанности А). Больным с СКФ > 30 мл/мин/1, 73 м 2 показано назначение тиазидных диуретиков однократно в сутки при СКФ < 30 мл/мин/1, 73 м 2 - петлевых диуретиков (фуросемида, торасемида) 1 -2 раза в сутки. Тиазидные диуретики неэффективны при СКФ < 30 мл/мин/1, 73 м 2 при наличии отеков может быть назначена комбинация тиазидного и петлевого диуретиков. Калий-сберегающие диуретики должны быть использованы с осторожностью при ХБП 4 -5 стадий (СКФ < 30 мл/мин/1, 73 м 2). У всех пациентов, получающих диуретики, следует мониторировать АД, СКФ и концентрацию калия в сыворотке крови. Интервал повторной оценки указанных параметров зависит от их исходных показателей
Диуретики v v v Диуретики требуются большинству пациентов с ХБП для достижения целевого АД (уровень доказанности А). Больным с СКФ > 30 мл/мин/1, 73 м 2 показано назначение тиазидных диуретиков однократно в сутки при СКФ < 30 мл/мин/1, 73 м 2 - петлевых диуретиков (фуросемида, торасемида) 1 -2 раза в сутки. Тиазидные диуретики неэффективны при СКФ < 30 мл/мин/1, 73 м 2 при наличии отеков может быть назначена комбинация тиазидного и петлевого диуретиков. Калий-сберегающие диуретики должны быть использованы с осторожностью при ХБП 4 -5 стадий (СКФ < 30 мл/мин/1, 73 м 2). У всех пациентов, получающих диуретики, следует мониторировать АД, СКФ и концентрацию калия в сыворотке крови. Интервал повторной оценки указанных параметров зависит от их исходных показателей
 Бета-адреноблокаторы (механизмы действия) l l l l Уменьшение ЧСС и СВ Снижение сократимости миокарда Блокада секреции ренина Центральное угнетение симпатического тонуса Блокада постсинаптических периферических βрецепторов Конкурентный антагонизм с КА за рецепторное связывание Повышение уровня простагландинов Повышение барорецепторной чувствительности
Бета-адреноблокаторы (механизмы действия) l l l l Уменьшение ЧСС и СВ Снижение сократимости миокарда Блокада секреции ренина Центральное угнетение симпатического тонуса Блокада постсинаптических периферических βрецепторов Конкурентный антагонизм с КА за рецепторное связывание Повышение уровня простагландинов Повышение барорецепторной чувствительности
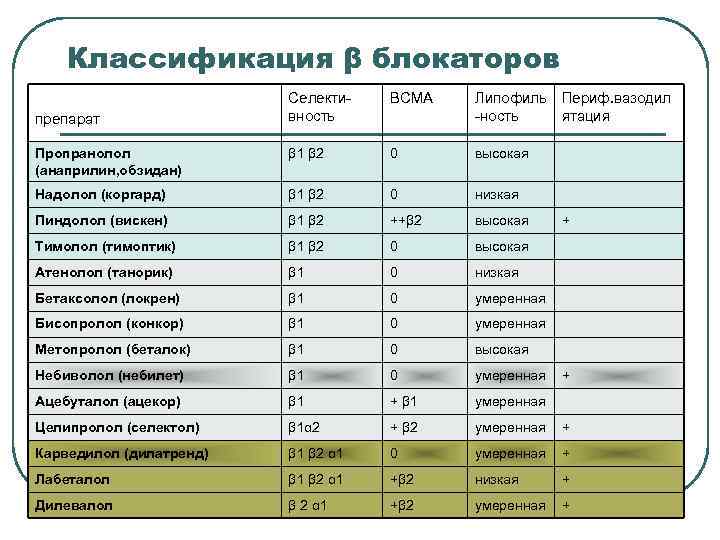 Классификация β блокаторов препарат Селективность ВСМА Липофиль Периф. вазодил -ность ятация Пропранолол (анаприлин, обзидан) β 1 β 2 0 высокая Надолол (коргард) β 1 β 2 0 низкая Пиндолол (вискен) β 1 β 2 ++β 2 высокая Тимолол (тимоптик) β 1 β 2 0 высокая Атенолол (танорик) β 1 0 низкая Бетаксолол (локрен) β 1 0 умеренная Бисопролол (конкор) β 1 0 умеренная Метопролол (беталок) β 1 0 высокая Небиволол (небилет) β 1 0 умеренная Ацебуталол (ацекор) β 1 + β 1 умеренная Целипролол (селектол) β 1α 2 + β 2 умеренная + Карведилол (дилатренд) β 1 β 2 α 1 0 умеренная + Лабеталол β 1 β 2 α 1 +β 2 низкая + Дилевалол β 2 α 1 +β 2 умеренная + + +
Классификация β блокаторов препарат Селективность ВСМА Липофиль Периф. вазодил -ность ятация Пропранолол (анаприлин, обзидан) β 1 β 2 0 высокая Надолол (коргард) β 1 β 2 0 низкая Пиндолол (вискен) β 1 β 2 ++β 2 высокая Тимолол (тимоптик) β 1 β 2 0 высокая Атенолол (танорик) β 1 0 низкая Бетаксолол (локрен) β 1 0 умеренная Бисопролол (конкор) β 1 0 умеренная Метопролол (беталок) β 1 0 высокая Небиволол (небилет) β 1 0 умеренная Ацебуталол (ацекор) β 1 + β 1 умеренная Целипролол (селектол) β 1α 2 + β 2 умеренная + Карведилол (дилатренд) β 1 β 2 α 1 0 умеренная + Лабеталол β 1 β 2 α 1 +β 2 низкая + Дилевалол β 2 α 1 +β 2 умеренная + + +
 Побочные эффекты β блокаторов , связанные с блокадой β 2 адренорецепторов Побочный эффект механизм Нарушение толерантности к глюкозе (диабетогенный) Снижение секреции инсулина и повышение инсулинорезистенстности на 25 -30% Дислипидемия (↑ ТГ; ↓Хс. ЛПВП) Снижение активности ЛПЛ, расщепление ТГ до св. ЖК Нарушение распознавания гипогликемии Снижение выброса КА, опосредующих симптомы гликемии) Затрудненный выход из гипогликемического состояния Торможение механизмов высвобождения глюкозы в кровь (гликогенолиза в печени и мышцах и глюконеогенеза в печени), подавление секреции глюкагона Ухудшение течения периферической ангиопатии Артериальная вазоконстрикция
Побочные эффекты β блокаторов , связанные с блокадой β 2 адренорецепторов Побочный эффект механизм Нарушение толерантности к глюкозе (диабетогенный) Снижение секреции инсулина и повышение инсулинорезистенстности на 25 -30% Дислипидемия (↑ ТГ; ↓Хс. ЛПВП) Снижение активности ЛПЛ, расщепление ТГ до св. ЖК Нарушение распознавания гипогликемии Снижение выброса КА, опосредующих симптомы гликемии) Затрудненный выход из гипогликемического состояния Торможение механизмов высвобождения глюкозы в кровь (гликогенолиза в печени и мышцах и глюконеогенеза в печени), подавление секреции глюкагона Ухудшение течения периферической ангиопатии Артериальная вазоконстрикция
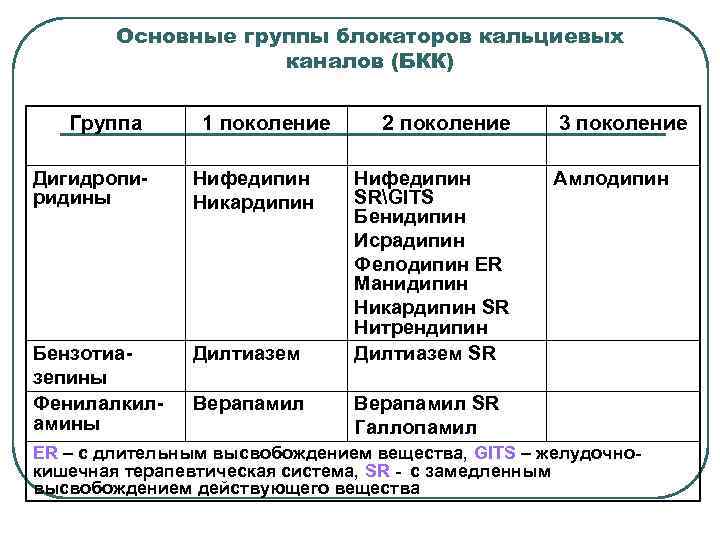 Основные группы блокаторов кальциевых каналов (БКК) Группа 1 поколение Дигидропиридины Нифедипин Никардипин Бензотиазепины Фенилалкиламины Дилтиазем Верапамил 2 поколение 3 поколение Нифедипин Амлодипин SRGITS Бенидипин Исрадипин Фелодипин ER Манидипин Никардипин SR Нитрендипин Дилтиазем SR Верапамил SR Галлопамил ER – с длительным высвобождением вещества, GITS – желудочнокишечная терапевтическая система, SR - с замедленным высвобождением действующего вещества
Основные группы блокаторов кальциевых каналов (БКК) Группа 1 поколение Дигидропиридины Нифедипин Никардипин Бензотиазепины Фенилалкиламины Дилтиазем Верапамил 2 поколение 3 поколение Нифедипин Амлодипин SRGITS Бенидипин Исрадипин Фелодипин ER Манидипин Никардипин SR Нитрендипин Дилтиазем SR Верапамил SR Галлопамил ER – с длительным высвобождением вещества, GITS – желудочнокишечная терапевтическая система, SR - с замедленным высвобождением действующего вещества
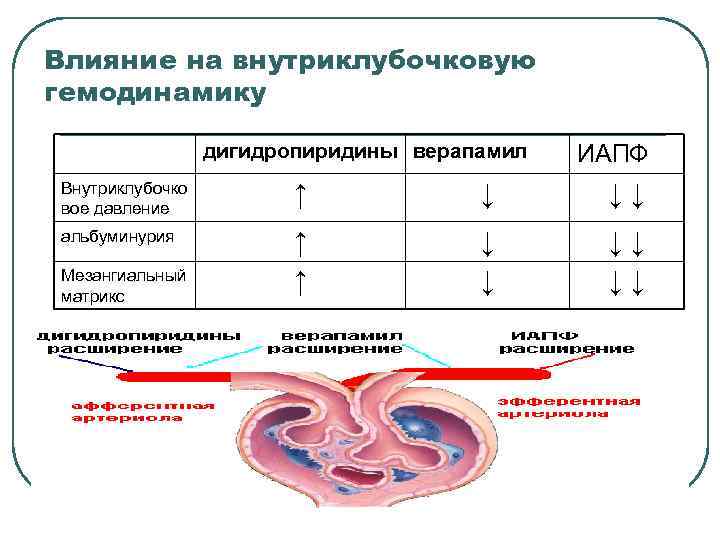 Влияние на внутриклубочковую гемодинамику дигидропиридины верапамил ИАПФ Внутриклубочко вое давление ↑ ↓ ↓↓ альбуминурия ↑ ↑ ↓ ↓ ↓↓ ↓↓ Мезангиальный матрикс
Влияние на внутриклубочковую гемодинамику дигидропиридины верапамил ИАПФ Внутриклубочко вое давление ↑ ↓ ↓↓ альбуминурия ↑ ↑ ↓ ↓ ↓↓ ↓↓ Мезангиальный матрикс
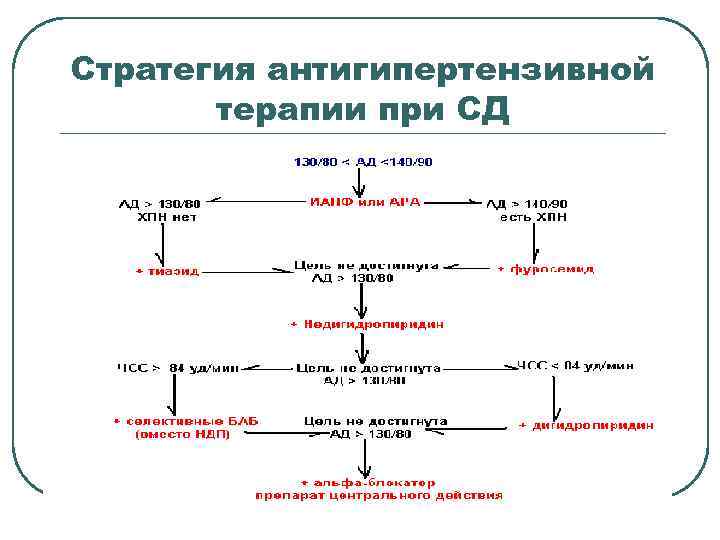 Стратегия антигипертензивной терапии при СД
Стратегия антигипертензивной терапии при СД
 ЭФФЕКТЫ АНТИГИПЕРТОНИЧЕСКИХ СРЕДСТВ, ТРЕБУЮЩИЕ ВНИМАНИЯ ПРИ ДИАБЕТЕ И ДИАБЕТИЧЕСКОЙ НЕФРОПАТИИ Блокаторы кальциевых каналов дигидропиридинового ряда (Коринфар и Сº) − гиперфильтрация − повышение внутриклубочкового давления l Салуретики − гипокалиемия − снижение секреции и эффекта инсулина l Ингибиторы АПФ − усиление гиперкалиемии при ХПН l α – блокаторы − не исключено тормозящее действие на секрецию и эффект инсулина за счет подавления и образования ц. АМФ l
ЭФФЕКТЫ АНТИГИПЕРТОНИЧЕСКИХ СРЕДСТВ, ТРЕБУЮЩИЕ ВНИМАНИЯ ПРИ ДИАБЕТЕ И ДИАБЕТИЧЕСКОЙ НЕФРОПАТИИ Блокаторы кальциевых каналов дигидропиридинового ряда (Коринфар и Сº) − гиперфильтрация − повышение внутриклубочкового давления l Салуретики − гипокалиемия − снижение секреции и эффекта инсулина l Ингибиторы АПФ − усиление гиперкалиемии при ХПН l α – блокаторы − не исключено тормозящее действие на секрецию и эффект инсулина за счет подавления и образования ц. АМФ l
 Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
 Контроль уровней липидов в крови Пациентам с сахарным диабетом 2 -го типа необходимо проводить ежегодную оценку риска развития сердечно-сосудистых заболеваний. Пациентам из группы высокого риска необходимо назначать статины. К группе высокого риска развития сердечно-сосудистых заболеваний относятся: v. Пациенты с сахарным диабетом 2 -го типа в возрасте 40 лет и старше v. Пациенты с сахарным диабетом 2 -го типа в возрасте от 18 до 39 лет при наличии как минимум одного из перечисленных условий: ретинопатия (препролиферативная, макулопатия); нефропатия (включая устойчивую микроальбуминурию); неудовлетворительный гликемический контроль (Hb. A 1 c >75 ммоль/моль (>9%)) повышенное артериальное давление, в связи с чем требуется гипотензивная терапия; повышенный уровень общего холестерина (>6, 0 ммоль/л); признаки метаболического синдрома (центральное ожирение и уровень триглицеридов натощак >1, 7 ммоль/л и (или) уровень холестерина липопротеинов высокой плотности <1, 0 ммоль/л у мужчин и <1, 2 ммоль/л у женщин); случаи ранних ССЗ среди ближайших родственников (первая степень родства).
Контроль уровней липидов в крови Пациентам с сахарным диабетом 2 -го типа необходимо проводить ежегодную оценку риска развития сердечно-сосудистых заболеваний. Пациентам из группы высокого риска необходимо назначать статины. К группе высокого риска развития сердечно-сосудистых заболеваний относятся: v. Пациенты с сахарным диабетом 2 -го типа в возрасте 40 лет и старше v. Пациенты с сахарным диабетом 2 -го типа в возрасте от 18 до 39 лет при наличии как минимум одного из перечисленных условий: ретинопатия (препролиферативная, макулопатия); нефропатия (включая устойчивую микроальбуминурию); неудовлетворительный гликемический контроль (Hb. A 1 c >75 ммоль/моль (>9%)) повышенное артериальное давление, в связи с чем требуется гипотензивная терапия; повышенный уровень общего холестерина (>6, 0 ммоль/л); признаки метаболического синдрома (центральное ожирение и уровень триглицеридов натощак >1, 7 ммоль/л и (или) уровень холестерина липопротеинов высокой плотности <1, 0 ммоль/л у мужчин и <1, 2 ммоль/л у женщин); случаи ранних ССЗ среди ближайших родственников (первая степень родства).
 КОРРЕКЦИЯ ДИСЛИПИДЕМИИ Целевые значения липидного спектра крови для больных СД (ммоль/л): • Общий холестерин < 4. 8 • ЛПНП холестерин: < 3. 0 • ЛПВП холестерин: > 1. 2 • Триглицериды: < 1. 7 Для коррекции дислипидемии применяют статины: симвастатин (Зокор), правастатин (Липостат), аторвастатин (Липримар), розувастатин (Мертенил) l У больных СД 2, находящимся на ГД, при отсутствии специфических сердечно-сосудистых показаний, применение статинов не показано(степень доказательности А) (4 D-Diabetes and Dialysis Study- 1255 больных СД II ) WOSCOPS. CARE. LIPID – правастатин, включено 19737 чел. FIELD – фенофибрат, 9795 пациентов. 5 лет наблюдения
КОРРЕКЦИЯ ДИСЛИПИДЕМИИ Целевые значения липидного спектра крови для больных СД (ммоль/л): • Общий холестерин < 4. 8 • ЛПНП холестерин: < 3. 0 • ЛПВП холестерин: > 1. 2 • Триглицериды: < 1. 7 Для коррекции дислипидемии применяют статины: симвастатин (Зокор), правастатин (Липостат), аторвастатин (Липримар), розувастатин (Мертенил) l У больных СД 2, находящимся на ГД, при отсутствии специфических сердечно-сосудистых показаний, применение статинов не показано(степень доказательности А) (4 D-Diabetes and Dialysis Study- 1255 больных СД II ) WOSCOPS. CARE. LIPID – правастатин, включено 19737 чел. FIELD – фенофибрат, 9795 пациентов. 5 лет наблюдения
 При лечении диабета необходимо стремиться к следующим клиническим показателям: уровень глюкозы в плазме венозной крови натощак от 4, 4 до 6, 1 ммоль/л; уровень глюкозы в плазме венозной крови после еды от 4, 4 до 8, 0 ммоль/л; целевой уровень Hb. A 1 c в пределах от <48 до 59 ммоль/моль (от <6, 5 до 7, 5%); отсутствие глюкозы в моче; уровень общего холестерина <4, 0 ммоль/л; холестерин липопротеинов высокой плотности >1, 1 ммоль/л; уровень триглицеридов натощак <1, 7 ммоль/л; ИМТ от 20 до 25 (для мужчин) или от 19 до 24 (для женщин); артериальное давление <140/80 мм рт. ст. (у более молодых пациентов и пациентов с рано возникшими симптомами заболеваний почек, глаз или нарушениями мозгового кровообращения и большой ожидаемой продолжительностью жизни артериальное давление должно составлять <130/80 мм рт. ст. ).
При лечении диабета необходимо стремиться к следующим клиническим показателям: уровень глюкозы в плазме венозной крови натощак от 4, 4 до 6, 1 ммоль/л; уровень глюкозы в плазме венозной крови после еды от 4, 4 до 8, 0 ммоль/л; целевой уровень Hb. A 1 c в пределах от <48 до 59 ммоль/моль (от <6, 5 до 7, 5%); отсутствие глюкозы в моче; уровень общего холестерина <4, 0 ммоль/л; холестерин липопротеинов высокой плотности >1, 1 ммоль/л; уровень триглицеридов натощак <1, 7 ммоль/л; ИМТ от 20 до 25 (для мужчин) или от 19 до 24 (для женщин); артериальное давление <140/80 мм рт. ст. (у более молодых пациентов и пациентов с рано возникшими симптомами заболеваний почек, глаз или нарушениями мозгового кровообращения и большой ожидаемой продолжительностью жизни артериальное давление должно составлять <130/80 мм рт. ст. ).
 Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
 Частота анемии при СД l Исследования NHANES-III, PAERI, выявили, что анемия у больных с диабетической нефропатией развивается в 2 раза чаще по сравнению с больными с другими поражениями почек и снижение Hb более выражено.
Частота анемии при СД l Исследования NHANES-III, PAERI, выявили, что анемия у больных с диабетической нефропатией развивается в 2 раза чаще по сравнению с больными с другими поражениями почек и снижение Hb более выражено.
 Причины анемии при СД l l l Интерстициальный фиброз в почках и как следствие уменьшение продукции эритропоэтина Увеличение эритропоэтинингибирующих цитокинов – IL 6, TNF Укорочение жизни эритроцитов Осмотический стресс Повреждение мембраны эритроцита – липидные отложения E. Ritz NDT 2001, 16, 46 -50 P. Stenvinkel 2001, 16, 36 -40 l Применение ингибиторов АПФ снижает гемоглобин на 2 -3 г/дл Al-Achkar S. 2006, Diabetologia 49, 1189 -1193
Причины анемии при СД l l l Интерстициальный фиброз в почках и как следствие уменьшение продукции эритропоэтина Увеличение эритропоэтинингибирующих цитокинов – IL 6, TNF Укорочение жизни эритроцитов Осмотический стресс Повреждение мембраны эритроцита – липидные отложения E. Ritz NDT 2001, 16, 46 -50 P. Stenvinkel 2001, 16, 36 -40 l Применение ингибиторов АПФ снижает гемоглобин на 2 -3 г/дл Al-Achkar S. 2006, Diabetologia 49, 1189 -1193
 Лечение анемии l Эритропоэтин назначается при уровне Hb < 110 г/л Рекомбинантный эритропоэтин удлиняет додиализный период в среднем на 6 мес. l Перед назначением эритропоэтина определить запасы железа в организме и провести курс лечения препаратами железа l Цель лечения: Hb не < 110 г/л, Ht не < 30%, ферритин 200 – 500 г/л, насыщение трансферрина железом 30 – 40%, гипохромных эритроцитов < 2, 5% l Средняя доза эритропоэтина 4000 – 6000 ед/нед.
Лечение анемии l Эритропоэтин назначается при уровне Hb < 110 г/л Рекомбинантный эритропоэтин удлиняет додиализный период в среднем на 6 мес. l Перед назначением эритропоэтина определить запасы железа в организме и провести курс лечения препаратами железа l Цель лечения: Hb не < 110 г/л, Ht не < 30%, ферритин 200 – 500 г/л, насыщение трансферрина железом 30 – 40%, гипохромных эритроцитов < 2, 5% l Средняя доза эритропоэтина 4000 – 6000 ед/нед.
 Пероральные препараты l Fe Сульфат железа – актиферрин (Fe -34, 5 мг), тардиферон (Fe – 80 мг), сорбифер дурулес (Fe – 100 мг, С – 60 мг) l железа фумарат – хеферол (Fe 100 мг), ферретаб (Fe-50 мг, фол. к-та-500 мкг) l l Железа хлорид-гемофер ( 1 мл=30 кап. -45 мг) Комбинированные препараты –гинотардиферон (Fe – 80 мг, вит. С-30 мг, фол. к-та 350 мкг), фенюльс (Fe – 45 мг, вит. С-50 мг, вит. В 6 -1 мг, В 1 – 2 мг)
Пероральные препараты l Fe Сульфат железа – актиферрин (Fe -34, 5 мг), тардиферон (Fe – 80 мг), сорбифер дурулес (Fe – 100 мг, С – 60 мг) l железа фумарат – хеферол (Fe 100 мг), ферретаб (Fe-50 мг, фол. к-та-500 мкг) l l Железа хлорид-гемофер ( 1 мл=30 кап. -45 мг) Комбинированные препараты –гинотардиферон (Fe – 80 мг, вит. С-30 мг, фол. к-та 350 мкг), фенюльс (Fe – 45 мг, вит. С-50 мг, вит. В 6 -1 мг, В 1 – 2 мг)
 Парентеральные препараты железа В/в препараты железа (венофер, космофер ликферр) Общее количество ампул на курс лечения (А): А= К (166, 7 – D) х 0, 004 К – масса тела больного в кг D – исходный уровень Hb в г/л Доза парэнтерального железа, необходимая для ликвидации анемии, расчет которой всегда прилагается к инструкции, должна восприниматься как средняя курсовая величина Не рекомендуется вводить более 100 мг парэнтерально железа в сутки.
Парентеральные препараты железа В/в препараты железа (венофер, космофер ликферр) Общее количество ампул на курс лечения (А): А= К (166, 7 – D) х 0, 004 К – масса тела больного в кг D – исходный уровень Hb в г/л Доза парэнтерального железа, необходимая для ликвидации анемии, расчет которой всегда прилагается к инструкции, должна восприниматься как средняя курсовая величина Не рекомендуется вводить более 100 мг парэнтерально железа в сутки.
 Лечение анемии сегодня проводится в два этапа § Стадия коррекции § 20 -60 МЕ/кг ПК в неделю или 40 -120 МЕ/кг ВВ в неделю § Стандартный диапазон стартовых доз – 6000 – 12000 МЕ/нед Стадия поддерживающей терапии § на 25%-50% ниже дозы коррекции, в среднем на 30 % До начала ЭПО терапии рекомендуется оценить запасы железа
Лечение анемии сегодня проводится в два этапа § Стадия коррекции § 20 -60 МЕ/кг ПК в неделю или 40 -120 МЕ/кг ВВ в неделю § Стандартный диапазон стартовых доз – 6000 – 12000 МЕ/нед Стадия поддерживающей терапии § на 25%-50% ниже дозы коррекции, в среднем на 30 % До начала ЭПО терапии рекомендуется оценить запасы железа
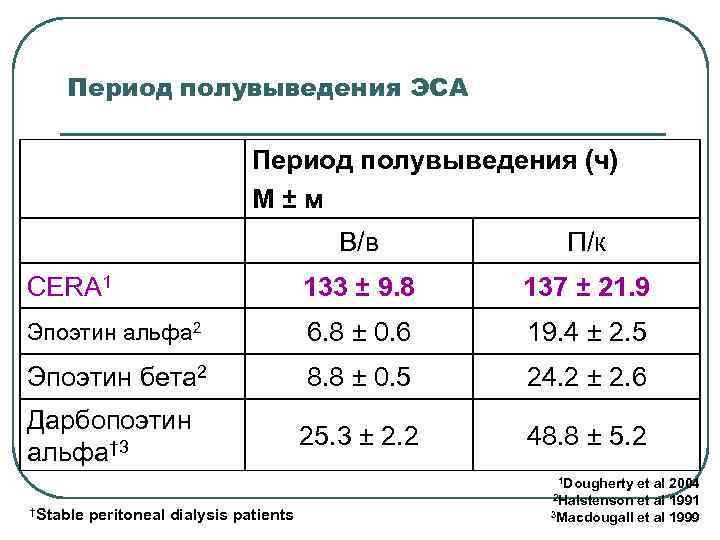 Период полувыведения ЭСА Период полувыведения (ч) M ± м В/в П/к CERA 1 133 ± 9. 8 137 ± 21. 9 Эпоэтин альфа 2 6. 8 ± 0. 6 19. 4 ± 2. 5 Эпоэтин бета 2 8. 8 ± 0. 5 24. 2 ± 2. 6 Дарбопоэтин альфа† 3 25. 3 ± 2. 2 48. 8 ± 5. 2 1 Dougherty et al 2004 †Stable peritoneal dialysis patients 2 Halstenson et al 1991 3 Macdougall et al 1999
Период полувыведения ЭСА Период полувыведения (ч) M ± м В/в П/к CERA 1 133 ± 9. 8 137 ± 21. 9 Эпоэтин альфа 2 6. 8 ± 0. 6 19. 4 ± 2. 5 Эпоэтин бета 2 8. 8 ± 0. 5 24. 2 ± 2. 6 Дарбопоэтин альфа† 3 25. 3 ± 2. 2 48. 8 ± 5. 2 1 Dougherty et al 2004 †Stable peritoneal dialysis patients 2 Halstenson et al 1991 3 Macdougall et al 1999
 Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
 Малобелковая диета (МБД) при ХБП Подавление деградации собственных тканевых белков l Стимуляция синтеза белков l Снижение выраженности уремических симптомов; l Улучшение почечной остеодистрофии; l Замедление скорости прогрессирования ХПН; l Снижение протеинурии; l Положительный эффект на нарушенный метаболизм углеводов; l Возможность варьировать различными источниками белка;
Малобелковая диета (МБД) при ХБП Подавление деградации собственных тканевых белков l Стимуляция синтеза белков l Снижение выраженности уремических симптомов; l Улучшение почечной остеодистрофии; l Замедление скорости прогрессирования ХПН; l Снижение протеинурии; l Положительный эффект на нарушенный метаболизм углеводов; l Возможность варьировать различными источниками белка;
 Малобелковые диеты Влияние на скорость прогрессирования ХБП у пациентов с сахарным диабетом PEDRINI et al. (1996): Effect of dietary protein restriction on the progression of diabetic and nondiabetic renal diseases: a meta -analysis. Ann. Intern. Med. , 124, 627 -632
Малобелковые диеты Влияние на скорость прогрессирования ХБП у пациентов с сахарным диабетом PEDRINI et al. (1996): Effect of dietary protein restriction on the progression of diabetic and nondiabetic renal diseases: a meta -analysis. Ann. Intern. Med. , 124, 627 -632
 Диеты с ограничением белка при ХБП: современные рекомендации l Диеты с ограничением белка – терапевтическое мероприятие и требует соблюдения от пациента и контроля от врача l Количество белка – 0, 6 – 0, 8 г/кг массы тела, l Рекомендуются препараты незаменимых кето/аминокислот для профилактики их дефицита l Калорийность рациона 30 - 35 ккал/кг массы тела l При необходимости до 0, 3 -0, 4 г/кг/сут белка, но на небольшой период и под контролем, строго обязательно незаменимые кето/аминокислоты
Диеты с ограничением белка при ХБП: современные рекомендации l Диеты с ограничением белка – терапевтическое мероприятие и требует соблюдения от пациента и контроля от врача l Количество белка – 0, 6 – 0, 8 г/кг массы тела, l Рекомендуются препараты незаменимых кето/аминокислот для профилактики их дефицита l Калорийность рациона 30 - 35 ккал/кг массы тела l При необходимости до 0, 3 -0, 4 г/кг/сут белка, но на небольшой период и под контролем, строго обязательно незаменимые кето/аминокислоты
 Кетокислоты в лечении ХБП Кетокислоты представляют собой аналоги аминокислот, свободные от азота, которые в организме человека могут превращаться (трансаминироваться) в соответствующие аминокислоты
Кетокислоты в лечении ХБП Кетокислоты представляют собой аналоги аминокислот, свободные от азота, которые в организме человека могут превращаться (трансаминироваться) в соответствующие аминокислоты
 Кетостерил® - оптимальный готовый комплекс всех незаменимых кето/аминокислот для лечения симптомов хронической почечной недостаточности и сохранения нутритивного статуса
Кетостерил® - оптимальный готовый комплекс всех незаменимых кето/аминокислот для лечения симптомов хронической почечной недостаточности и сохранения нутритивного статуса
 l Минюстом зарегистрирован Стандарт Минздрава для взрослых на предиализной 4 -й стадии ХБП, включающий кетоаналоги аминокислот, для амбулаторной помощи l Приказ Минздрава РФ от 20. 12. 2012 N 1270 н «Об утверждении стандарта первичной медикосанитарной помощи при хронической болезни почек 4 стадии (Зарегистрировано в Минюсте РФ 01. 03. 2013 N 27424). Доступен на сайте. http: //mzsrrf. consultant. ru/page. aspx? 1035175 l l Усредненный показатель частоты предоставления для кетоаналогов аминокислот - 0, 6 (стр. 11). Это значит, что в среднем 60% пациентов нуждаются в их назначении (для расчетов заявок)
l Минюстом зарегистрирован Стандарт Минздрава для взрослых на предиализной 4 -й стадии ХБП, включающий кетоаналоги аминокислот, для амбулаторной помощи l Приказ Минздрава РФ от 20. 12. 2012 N 1270 н «Об утверждении стандарта первичной медикосанитарной помощи при хронической болезни почек 4 стадии (Зарегистрировано в Минюсте РФ 01. 03. 2013 N 27424). Доступен на сайте. http: //mzsrrf. consultant. ru/page. aspx? 1035175 l l Усредненный показатель частоты предоставления для кетоаналогов аминокислот - 0, 6 (стр. 11). Это значит, что в среднем 60% пациентов нуждаются в их назначении (для расчетов заявок)
 Однако обратите внимание, что разница в формате дозы – не в таблетках, а в мг, и указаны l l l l - средняя суточная доза (ССД) – 7000 мг, - средняя курсовая доза (СКД) – 420000 мг. Из расчета на содержание кетоаналогов аминокислот в составе таблетки Кетостерила (~381 мг), - ССД 7000 мг/381 мг = ~18 табл/сут (из расчета по инструкции 1 табл. на 5 кг веса, то достаточно на пациента весом 90 кг). - СКД на 60 дней – 18 табл х 60 дней=1080 табл на 60 дней (10, 8 упаковки на 60 дней). Стандарт первичной медико-санитарной помощи, оказываемой амбулаторно, является основой для заявок по ОНЛС. Примерный расчет на 2 мес. К = 10, 8 упаковок x (0, 6) количество предиализных больных ХБП 4.
Однако обратите внимание, что разница в формате дозы – не в таблетках, а в мг, и указаны l l l l - средняя суточная доза (ССД) – 7000 мг, - средняя курсовая доза (СКД) – 420000 мг. Из расчета на содержание кетоаналогов аминокислот в составе таблетки Кетостерила (~381 мг), - ССД 7000 мг/381 мг = ~18 табл/сут (из расчета по инструкции 1 табл. на 5 кг веса, то достаточно на пациента весом 90 кг). - СКД на 60 дней – 18 табл х 60 дней=1080 табл на 60 дней (10, 8 упаковки на 60 дней). Стандарт первичной медико-санитарной помощи, оказываемой амбулаторно, является основой для заявок по ОНЛС. Примерный расчет на 2 мес. К = 10, 8 упаковок x (0, 6) количество предиализных больных ХБП 4.
 Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
Методы ренопротекции Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II l Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств. l
 Влияние курения на сердечнососудистую патологию у больных сахарным диабетом l Курение является дополнительным фактором риска в отношении развития макро- и микроангиопатий у больных сахарным диабетом. l Курение играет большую роль в увеличении сердечнососудистой заболеваемости и смертности. l 65% смертельных исходов от сердечно-сосудистой патологии среди больных сахарным диабетом можно отнести к результату взаимодействия курения и самого заболевания. l Курение или любой другой неизвестный фактор, имеющий прямое отношение к курению так же играет роль в развитии и прогрессировании диабетической нефропатии. Dierkx RIJ et al. Neth J Med 1996; 48: 150 -162. Suarez L, Barrett-Connor E. Am J Epidemiol 1984; 120: 670 -675. Mehler PS et al. J Gen Intern Med 1998; 13: 842 -845. Mühlhauser I. Diabet Med 1994; 11: 336 -343. Sawicki PT et al. Diabetes Care 1994; 17 (2): 126 -131.
Влияние курения на сердечнососудистую патологию у больных сахарным диабетом l Курение является дополнительным фактором риска в отношении развития макро- и микроангиопатий у больных сахарным диабетом. l Курение играет большую роль в увеличении сердечнососудистой заболеваемости и смертности. l 65% смертельных исходов от сердечно-сосудистой патологии среди больных сахарным диабетом можно отнести к результату взаимодействия курения и самого заболевания. l Курение или любой другой неизвестный фактор, имеющий прямое отношение к курению так же играет роль в развитии и прогрессировании диабетической нефропатии. Dierkx RIJ et al. Neth J Med 1996; 48: 150 -162. Suarez L, Barrett-Connor E. Am J Epidemiol 1984; 120: 670 -675. Mehler PS et al. J Gen Intern Med 1998; 13: 842 -845. Mühlhauser I. Diabet Med 1994; 11: 336 -343. Sawicki PT et al. Diabetes Care 1994; 17 (2): 126 -131.
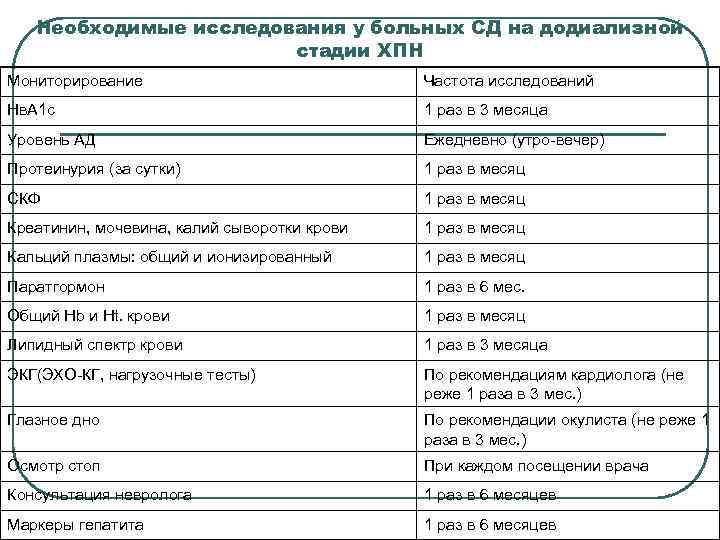 Необходимые исследования у больных СД на додиализной стадии ХПН Мониторирование Частота исследований Нв. А 1 с 1 раз в 3 месяца Уровень АД Ежедневно (утро-вечер) Протеинурия (за сутки) 1 раз в месяц СКФ 1 раз в месяц Креатинин, мочевина, калий сыворотки крови 1 раз в месяц Кальций плазмы: общий и ионизированный 1 раз в месяц Паратгормон 1 раз в 6 мес. Общий Нb и Нt. крови 1 раз в месяц Липидный спектр крови 1 раз в 3 месяца ЭКГ(ЭХО-КГ, нагрузочные тесты) По рекомендациям кардиолога (не реже 1 раза в 3 мес. ) Глазное дно По рекомендации окулиста (не реже 1 раза в 3 мес. ) Осмотр стоп При каждом посещении врача Консультация невролога 1 раз в 6 месяцев Маркеры гепатита 1 раз в 6 месяцев
Необходимые исследования у больных СД на додиализной стадии ХПН Мониторирование Частота исследований Нв. А 1 с 1 раз в 3 месяца Уровень АД Ежедневно (утро-вечер) Протеинурия (за сутки) 1 раз в месяц СКФ 1 раз в месяц Креатинин, мочевина, калий сыворотки крови 1 раз в месяц Кальций плазмы: общий и ионизированный 1 раз в месяц Паратгормон 1 раз в 6 мес. Общий Нb и Нt. крови 1 раз в месяц Липидный спектр крови 1 раз в 3 месяца ЭКГ(ЭХО-КГ, нагрузочные тесты) По рекомендациям кардиолога (не реже 1 раза в 3 мес. ) Глазное дно По рекомендации окулиста (не реже 1 раза в 3 мес. ) Осмотр стоп При каждом посещении врача Консультация невролога 1 раз в 6 месяцев Маркеры гепатита 1 раз в 6 месяцев
 Хорошая предиализная подготовка больного СД l l l l l Нв. А 1 с 7. 0 - 7. 5% отсутствие гипергидратации уровень АД < 140/90 мм. рт. ст. Нb крови ПО- 120 г/л альбумин сыворотки > 35 г/л калий сыворотки < 5 ммоль/л кальций сыворотки 2. 3 - 2. 5 ммоль/л фосфор сыворотки < 1. 6 ммоль/л произведение кальций х фосфор плазмы < 4, 4 ( ммоль/л) стабилизация сосудистых изменений на глазном дне
Хорошая предиализная подготовка больного СД l l l l l Нв. А 1 с 7. 0 - 7. 5% отсутствие гипергидратации уровень АД < 140/90 мм. рт. ст. Нb крови ПО- 120 г/л альбумин сыворотки > 35 г/л калий сыворотки < 5 ммоль/л кальций сыворотки 2. 3 - 2. 5 ммоль/л фосфор сыворотки < 1. 6 ммоль/л произведение кальций х фосфор плазмы < 4, 4 ( ммоль/л) стабилизация сосудистых изменений на глазном дне
 ПОКАЗАНИЯ К НАЧАЛУ ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ У БОЛЬНЫХ СД Ø Ø при СКФ < 15 -20 мл/мин при К+ сыворотки > 6. 5 мэкв/л при тяжелой гипергидратации с риском развития отека легких при нарастании белковоэнергетической недостаточности
ПОКАЗАНИЯ К НАЧАЛУ ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ У БОЛЬНЫХ СД Ø Ø при СКФ < 15 -20 мл/мин при К+ сыворотки > 6. 5 мэкв/л при тяжелой гипергидратации с риском развития отека легких при нарастании белковоэнергетической недостаточности
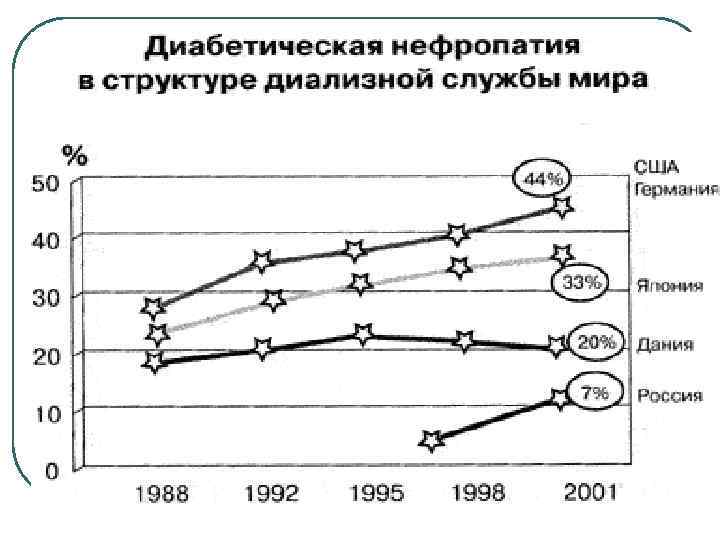
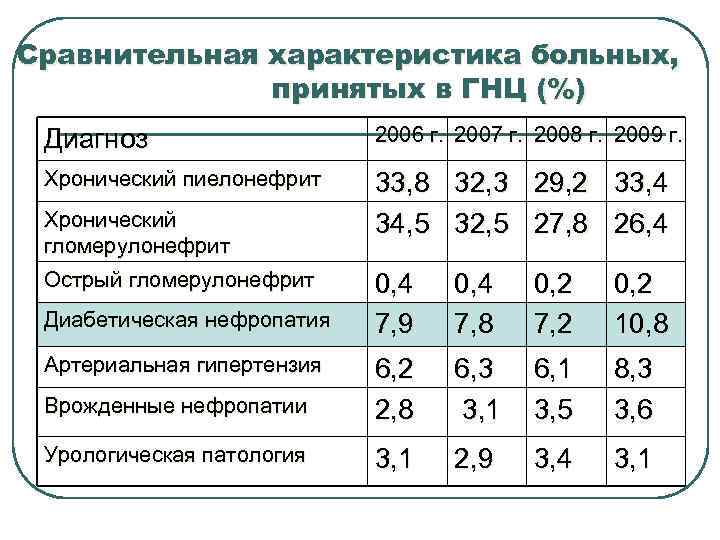 Сравнительная характеристика больных, принятых в ГНЦ (%) Диагноз 2006 г. 2007 г. 2008 г. 2009 г. Хронический пиелонефрит 33, 8 32, 3 29, 2 33, 4 34, 5 32, 5 27, 8 26, 4 Хронический гломерулонефрит Острый гломерулонефрит 0, 4 7, 9 0, 4 7, 8 0, 2 7, 2 0, 2 10, 8 Врожденные нефропатии 6, 2 2, 8 6, 3 3, 1 6, 1 3, 5 8, 3 3, 6 Урологическая патология 3, 1 2, 9 3, 4 3, 1 Диабетическая нефропатия Артериальная гипертензия
Сравнительная характеристика больных, принятых в ГНЦ (%) Диагноз 2006 г. 2007 г. 2008 г. 2009 г. Хронический пиелонефрит 33, 8 32, 3 29, 2 33, 4 34, 5 32, 5 27, 8 26, 4 Хронический гломерулонефрит Острый гломерулонефрит 0, 4 7, 9 0, 4 7, 8 0, 2 7, 2 0, 2 10, 8 Врожденные нефропатии 6, 2 2, 8 6, 3 3, 1 6, 1 3, 5 8, 3 3, 6 Урологическая патология 3, 1 2, 9 3, 4 3, 1 Диабетическая нефропатия Артериальная гипертензия
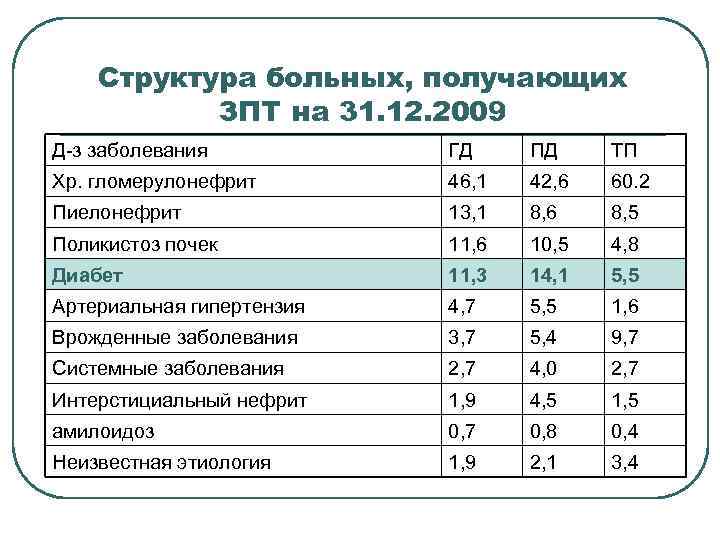 Структура больных, получающих ЗПТ на 31. 12. 2009 Д-з заболевания ГД ПД ТП Хр. гломерулонефрит 46, 1 42, 6 60. 2 Пиелонефрит 13, 1 8, 6 8, 5 Поликистоз почек 11, 6 10, 5 4, 8 Диабет 11, 3 14, 1 5, 5 Артериальная гипертензия 4, 7 5, 5 1, 6 Врожденные заболевания 3, 7 5, 4 9, 7 Системные заболевания 2, 7 4, 0 2, 7 Интерстициальный нефрит 1, 9 4, 5 1, 5 амилоидоз 0, 7 0, 8 0, 4 Неизвестная этиология 1, 9 2, 1 3, 4
Структура больных, получающих ЗПТ на 31. 12. 2009 Д-з заболевания ГД ПД ТП Хр. гломерулонефрит 46, 1 42, 6 60. 2 Пиелонефрит 13, 1 8, 6 8, 5 Поликистоз почек 11, 6 10, 5 4, 8 Диабет 11, 3 14, 1 5, 5 Артериальная гипертензия 4, 7 5, 5 1, 6 Врожденные заболевания 3, 7 5, 4 9, 7 Системные заболевания 2, 7 4, 0 2, 7 Интерстициальный нефрит 1, 9 4, 5 1, 5 амилоидоз 0, 7 0, 8 0, 4 Неизвестная этиология 1, 9 2, 1 3, 4
 Выбор метода l l Абсолютное противопоказание для ГД — отсутствие возможности формирования безопасного постоянного сосудистого доступа. Абсолютное противопоказание для ПД-наличие активных воспалительных заболеваний желудочно-кишечного тракта или тяжелая ишемическая болезнь кишечника.
Выбор метода l l Абсолютное противопоказание для ГД — отсутствие возможности формирования безопасного постоянного сосудистого доступа. Абсолютное противопоказание для ПД-наличие активных воспалительных заболеваний желудочно-кишечного тракта или тяжелая ишемическая болезнь кишечника.
 Перитонеальный диализ Ø Ø Ø Ø Преимущество -продолжительная сохранность остаточной функции почки, а следовательно: более высокий уровень гемоглобина и более высокий клиренс веществ, играющих роль в патогенезе уремии (конечных продуктов гликозилирования, средних молекул, в том числе (β 2 микроглобулина). Возможность применять у пациентов живущих далеко от диализного центра или больных с ограниченной подвижностью. ПД может быть не успешен у «неуправляемых» пациентов (non- compliance), которые не выполняют рекомендации врача или недостаточно мотивированы в необходимости лечения диализом. Недостатки - выживаемость ПД ниже выживаемости методики гемодиализа. ПД менее эффективен в регуляции внеклеточного объема жидкости, вследствие чего у больных постоянно сохраняется некоторая гипергидратация. Применение стандартных глюкозосодержащих растворов для перитонеального диализа несет в себе риск гиперлипидемии и, как следствие, более быстрой прогрессии атеросклероза. В условиях ПД может быть затруднен контроль ультрафильтрации.
Перитонеальный диализ Ø Ø Ø Ø Преимущество -продолжительная сохранность остаточной функции почки, а следовательно: более высокий уровень гемоглобина и более высокий клиренс веществ, играющих роль в патогенезе уремии (конечных продуктов гликозилирования, средних молекул, в том числе (β 2 микроглобулина). Возможность применять у пациентов живущих далеко от диализного центра или больных с ограниченной подвижностью. ПД может быть не успешен у «неуправляемых» пациентов (non- compliance), которые не выполняют рекомендации врача или недостаточно мотивированы в необходимости лечения диализом. Недостатки - выживаемость ПД ниже выживаемости методики гемодиализа. ПД менее эффективен в регуляции внеклеточного объема жидкости, вследствие чего у больных постоянно сохраняется некоторая гипергидратация. Применение стандартных глюкозосодержащих растворов для перитонеального диализа несет в себе риск гиперлипидемии и, как следствие, более быстрой прогрессии атеросклероза. В условиях ПД может быть затруднен контроль ультрафильтрации.
 Выживаемость больных l l l P. J. Held et al. (1994) трехлетняя выживае-мость пациентов с сахарным диабетом на ГД составила 45%, против выживаемости больных без ДН — 68%. Davies SJ et al 1998, Cueto-Manzano AM. et al 2001, USRDS 2001 - трехлетняя выживае-мость пациентов с сахарным диабетом при ПД составляет 40 -60% Московский нефрологический центр (ГКБ № 52) трехлетняя выживаемость пациентов с СД при лечении перитонеальным диализом (1 и 2 тип), составляет 36%, при лечении ГД — 41%. Для пациентов без диабета при ПД — 76% и 64% при ГД.
Выживаемость больных l l l P. J. Held et al. (1994) трехлетняя выживае-мость пациентов с сахарным диабетом на ГД составила 45%, против выживаемости больных без ДН — 68%. Davies SJ et al 1998, Cueto-Manzano AM. et al 2001, USRDS 2001 - трехлетняя выживае-мость пациентов с сахарным диабетом при ПД составляет 40 -60% Московский нефрологический центр (ГКБ № 52) трехлетняя выживаемость пациентов с СД при лечении перитонеальным диализом (1 и 2 тип), составляет 36%, при лечении ГД — 41%. Для пациентов без диабета при ПД — 76% и 64% при ГД.
 Гемодиализ Преимущества Недостатки üОчень эффективен üЧастое медицинское наблюдение в диализном центре üНет потери белка с диализатом üМеньше необходимость в ампутации конечностей ØРиск для больных с прогрессиру – ющим заболеванием сердца Ø Часто возникает необходимость во множественных сосудистых доступах. Ø Риск ишемии руки Ø Высокая частота гипотензии во время сеанса гемодиализа Ø Преддиализная гиперкалиемия ØСклонность к гипогликемии.
Гемодиализ Преимущества Недостатки üОчень эффективен üЧастое медицинское наблюдение в диализном центре üНет потери белка с диализатом üМеньше необходимость в ампутации конечностей ØРиск для больных с прогрессиру – ющим заболеванием сердца Ø Часто возникает необходимость во множественных сосудистых доступах. Ø Риск ишемии руки Ø Высокая частота гипотензии во время сеанса гемодиализа Ø Преддиализная гиперкалиемия ØСклонность к гипогликемии.
 Перитонеальный диализ Преимущества Недостатки üХорошая сердечнососудистая толерантность. üНет необходимости в артериовенозном доступе. üХороший контроль калия в плазме. Хороший контроль глюкозы, особенно, при интраперитонеаль-ном введение инсулина, менее выраженная гипогликемия üОтсутсвие необходимости введения гепарина ØПеритониты, инфекция выходного отверстия, тоннельная инфекция — несколько чаще чем у больных без диабета. ØПотеря белка с диализатом ØОсложнения, связанные с повышением внутрибрюшного давления (усугубление гастропареза, грыжи, подтекание диализата и т. д. ) ØНеудобная программа для помощника, если в нем есть необходимость (например, при слепоте).
Перитонеальный диализ Преимущества Недостатки üХорошая сердечнососудистая толерантность. üНет необходимости в артериовенозном доступе. üХороший контроль калия в плазме. Хороший контроль глюкозы, особенно, при интраперитонеаль-ном введение инсулина, менее выраженная гипогликемия üОтсутсвие необходимости введения гепарина ØПеритониты, инфекция выходного отверстия, тоннельная инфекция — несколько чаще чем у больных без диабета. ØПотеря белка с диализатом ØОсложнения, связанные с повышением внутрибрюшного давления (усугубление гастропареза, грыжи, подтекание диализата и т. д. ) ØНеудобная программа для помощника, если в нем есть необходимость (например, при слепоте).
 Выживаемость больных l l l P. J. Held et al. (1994) трехлетняя выживае-мость пациентов с сахарным диабетом на ГД составила 45%, против выживаемости больных без ДН — 68%. Davies SJ et al 1998, Cueto-Manzano AM. et al 2001, USRDS 2001 - трехлетняя выживае-мость пациентов с сахарным диабетом при ПД составляет 40 -60% Московский нефрологический центр (ГКБ № 52) трехлетняя выживаемость пациентов с СД при лечении перитонеальным диализом (1 и 2 тип), составляет 36%, при лечении ГД — 41%. Для пациентов без диабета при ПД — 76% и 64% при ГД.
Выживаемость больных l l l P. J. Held et al. (1994) трехлетняя выживае-мость пациентов с сахарным диабетом на ГД составила 45%, против выживаемости больных без ДН — 68%. Davies SJ et al 1998, Cueto-Manzano AM. et al 2001, USRDS 2001 - трехлетняя выживае-мость пациентов с сахарным диабетом при ПД составляет 40 -60% Московский нефрологический центр (ГКБ № 52) трехлетняя выживаемость пациентов с СД при лечении перитонеальным диализом (1 и 2 тип), составляет 36%, при лечении ГД — 41%. Для пациентов без диабета при ПД — 76% и 64% при ГД.
 Доза диализа Минимально обеспеченной можно считать дозу ГД Kt / V = 1, 2 и ДСМ = 65%. Кt/V =2, 2 – 3, 3 x (Urпосле диал. /Urдо диал. -0, 03 -UF/вес) ( John Т. Daugirdas) URR % (ДСМ)=100 х (1 - Urпосле диал. /Urдо диал. ) (при ПД не используется ) Минимально обеспеченной можно считать дозу ПД Kt / V > 2, 0/ нед. СНКК. = (ренальный С cr / нед+перитон. С cr / нед) х Sm 2/ 1, 73 >60 л/нед Канадско-американское 5 -летнее проспективное многоцентровое исследование (CANUSA) ( 680 пациентов на ПАПД, у 88 длительность лечения достигала 2 лет), показало, что снижение KT/V на 0, 1 повышает относительный риск смерти на 5%, снижение СННК на 5 л/нед. 1, 73 м 2 - на 7%, а KT/V 2, 1 и СННК 70 л/нед. 1, 73 м 2 связаны с 78% предполагаемой 2 -летней выживаемостью.
Доза диализа Минимально обеспеченной можно считать дозу ГД Kt / V = 1, 2 и ДСМ = 65%. Кt/V =2, 2 – 3, 3 x (Urпосле диал. /Urдо диал. -0, 03 -UF/вес) ( John Т. Daugirdas) URR % (ДСМ)=100 х (1 - Urпосле диал. /Urдо диал. ) (при ПД не используется ) Минимально обеспеченной можно считать дозу ПД Kt / V > 2, 0/ нед. СНКК. = (ренальный С cr / нед+перитон. С cr / нед) х Sm 2/ 1, 73 >60 л/нед Канадско-американское 5 -летнее проспективное многоцентровое исследование (CANUSA) ( 680 пациентов на ПАПД, у 88 длительность лечения достигала 2 лет), показало, что снижение KT/V на 0, 1 повышает относительный риск смерти на 5%, снижение СННК на 5 л/нед. 1, 73 м 2 - на 7%, а KT/V 2, 1 и СННК 70 л/нед. 1, 73 м 2 связаны с 78% предполагаемой 2 -летней выживаемостью.
 Контроль гликемии Гипергликемия - гиперосмолярное состояние, сопровождает-ся жаждой, прибавкой в весе, гипергидратацией, отеком легких. Гипогликемия -< 3, 3 mmol/l
Контроль гликемии Гипергликемия - гиперосмолярное состояние, сопровождает-ся жаждой, прибавкой в весе, гипергидратацией, отеком легких. Гипогликемия -< 3, 3 mmol/l
 Последствия гипогликемии у больных СД на гемодиализе. Гемодинамические Реологические Неврологические • Спазм сосудов и повышение АД • Повышение сердечного выброса • Увеличение частоты сердечных сокращений • Тромбоз коронарных сосудов (инфаркт миокарда) • Тромбоз сосудов мозга (ишемический инсульт) • Тромбоз сосудов сетчатки (потеря зрения) • Тромбоз АВ-фистулы • Нарушение когнитивных функций • Развитие эпилепсии • Развитие острого психоза • Деменция l l l Такие же осложнения может вызвать и относительная гипогликемия, которая возникает при попытке быстрой нормализации уровня гликемии. При ХПН почти полностью теряется способность распознавать приближающуюся гипогликемию — у них отсутствуют клинические предвестники гипогликемии: потливость, головокружение, тремор, чувство голода, тахикардия и др. Во время диализа теряется до 100 г глюкозы. Для предупреждения гипогликемических состояний во время диализа у больных СД используют диализат, содержащий до 10 -12 ммоль/л глюкозы.
Последствия гипогликемии у больных СД на гемодиализе. Гемодинамические Реологические Неврологические • Спазм сосудов и повышение АД • Повышение сердечного выброса • Увеличение частоты сердечных сокращений • Тромбоз коронарных сосудов (инфаркт миокарда) • Тромбоз сосудов мозга (ишемический инсульт) • Тромбоз сосудов сетчатки (потеря зрения) • Тромбоз АВ-фистулы • Нарушение когнитивных функций • Развитие эпилепсии • Развитие острого психоза • Деменция l l l Такие же осложнения может вызвать и относительная гипогликемия, которая возникает при попытке быстрой нормализации уровня гликемии. При ХПН почти полностью теряется способность распознавать приближающуюся гипогликемию — у них отсутствуют клинические предвестники гипогликемии: потливость, головокружение, тремор, чувство голода, тахикардия и др. Во время диализа теряется до 100 г глюкозы. Для предупреждения гипогликемических состояний во время диализа у больных СД используют диализат, содержащий до 10 -12 ммоль/л глюкозы.
 МЕТОДЫ КОНТРОЛЯ ГЛИКЕМИИ У БОЛЬНЫХ СД Наиболее точным методом оценки состояния компенсации углеводного обмена за истекшие 3 месяца является уровень Hb. Alc (т. е. % гемоглобина, связавшегося с глюкозой за 120 дней жизни эритроцитов). Хорошая компенсации СД Hb. Alc - 6 — 7% Субкомпенсация — 7. 1 — 7. 5% Декомпенсация > 7. 5%. Факторы влияющие на изменение значений Hb. Alc Ложное повышение Hb. Alc Ложное понижение Hb. Alc • уремический ацидоз • гипертриглицеридемия • отравление свинцом • хронический прием алкоголя • высокие дозы аспирина • гипербилирубинемия • гемолиз • повышение мочевой кислоты • короткая жизнь эритроцитов • переливание эритроцитарной массы • витамины С и Е • дефицит железа • гемолитическая анемия • беременность • флеботомия
МЕТОДЫ КОНТРОЛЯ ГЛИКЕМИИ У БОЛЬНЫХ СД Наиболее точным методом оценки состояния компенсации углеводного обмена за истекшие 3 месяца является уровень Hb. Alc (т. е. % гемоглобина, связавшегося с глюкозой за 120 дней жизни эритроцитов). Хорошая компенсации СД Hb. Alc - 6 — 7% Субкомпенсация — 7. 1 — 7. 5% Декомпенсация > 7. 5%. Факторы влияющие на изменение значений Hb. Alc Ложное повышение Hb. Alc Ложное понижение Hb. Alc • уремический ацидоз • гипертриглицеридемия • отравление свинцом • хронический прием алкоголя • высокие дозы аспирина • гипербилирубинемия • гемолиз • повышение мочевой кислоты • короткая жизнь эритроцитов • переливание эритроцитарной массы • витамины С и Е • дефицит железа • гемолитическая анемия • беременность • флеботомия
 ЦЕЛЕВЫЕ ЗНАЧЕНИЯ ГЛИКЕМИИ У БОЛЬНЫХ СД НА ДИАЛИЗЕ В период «созревания» фистулы, в начале проведения ГД, при наличии выраженных сердечно-сосудистых осложнений, у одиноких пожилых пациентов следует придерживаться уровня гликемии 8— 12 ммоль/л. В дальнейшем, в случае хорошей обучаемости и комплаентности пациента и при стабилизации других сосудистых осложнений диабета, уровень целевых значений гликемии может быть приближен к оптимальным (6 — 9 ммоль/л). Целевой уровень Нв. А 1 с на гемодиализе составляет: l 7. 0% — для молодых больных без выраженных ССО l 7. 5 — 8. 0 % — для больных с тяжелой патологией сосудов сердца и сетчатки Динамику Нв. А 1 с у больных СД на диализе необходимо оценивать 1 раз в 4 — 6 недель (т. е. чаще, чем в популяции)
ЦЕЛЕВЫЕ ЗНАЧЕНИЯ ГЛИКЕМИИ У БОЛЬНЫХ СД НА ДИАЛИЗЕ В период «созревания» фистулы, в начале проведения ГД, при наличии выраженных сердечно-сосудистых осложнений, у одиноких пожилых пациентов следует придерживаться уровня гликемии 8— 12 ммоль/л. В дальнейшем, в случае хорошей обучаемости и комплаентности пациента и при стабилизации других сосудистых осложнений диабета, уровень целевых значений гликемии может быть приближен к оптимальным (6 — 9 ммоль/л). Целевой уровень Нв. А 1 с на гемодиализе составляет: l 7. 0% — для молодых больных без выраженных ССО l 7. 5 — 8. 0 % — для больных с тяжелой патологией сосудов сердца и сетчатки Динамику Нв. А 1 с у больных СД на диализе необходимо оценивать 1 раз в 4 — 6 недель (т. е. чаще, чем в популяции)
 Потребность в инсулине l l Повышение потребности возникает вследствие усиления инсулинорезистентности периферических тканей на фоне уремической интоксикации, а также вследствие сопутствующих атерогенной дислипидемии, анемии, воспалительных осложнений. Уменьшение потребности в инсулине сопряжено с угнетением активности почечной инсулиназы, участвующей в деградации эндогенного и экзогенного инсулина, с нарушением питания больного (уремическая анорексия, частая рвота), а также с потерей глюкозы с диализатом во время сеансов ГД.
Потребность в инсулине l l Повышение потребности возникает вследствие усиления инсулинорезистентности периферических тканей на фоне уремической интоксикации, а также вследствие сопутствующих атерогенной дислипидемии, анемии, воспалительных осложнений. Уменьшение потребности в инсулине сопряжено с угнетением активности почечной инсулиназы, участвующей в деградации эндогенного и экзогенного инсулина, с нарушением питания больного (уремическая анорексия, частая рвота), а также с потерей глюкозы с диализатом во время сеансов ГД.
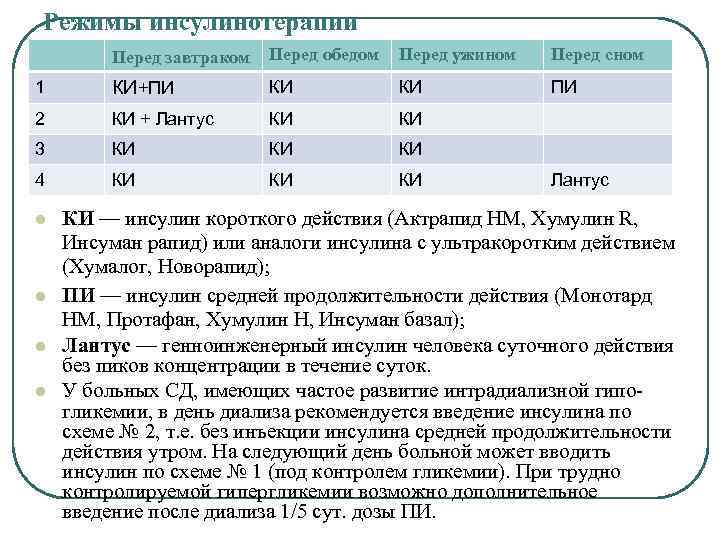 Режимы инсулинотерапии Перед завтраком Перед обедом Перед ужином Перед сном 1 КИ+ПИ КИ КИ ПИ 2 КИ + Лантус КИ КИ 3 КИ КИ КИ 4 КИ КИ КИ l l Лантус КИ — инсулин короткого действия (Актрапид НМ, Хумулин R, Инсуман рапид) или аналоги инсулина с ультракоротким действием (Хумалог, Новорапид); ПИ — инсулин средней продолжительности действия (Монотард НМ, Протафан, Хумулин Н, Инсуман базал); Лантус — генноинженерный инсулин человека суточного действия без пиков концентрации в течение суток. У больных СД, имеющих частое развитие интрадиализной гипогликемии, в день диализа рекомендуется введение инсулина по схеме № 2, т. е. без инъекции инсулина средней продолжительности действия утром. На следующий день больной может вводить инсулин по схеме № 1 (под контролем гликемии). При трудно контролируемой гипергликемии возможно дополнительное введение после диализа 1/5 сут. дозы ПИ.
Режимы инсулинотерапии Перед завтраком Перед обедом Перед ужином Перед сном 1 КИ+ПИ КИ КИ ПИ 2 КИ + Лантус КИ КИ 3 КИ КИ КИ 4 КИ КИ КИ l l Лантус КИ — инсулин короткого действия (Актрапид НМ, Хумулин R, Инсуман рапид) или аналоги инсулина с ультракоротким действием (Хумалог, Новорапид); ПИ — инсулин средней продолжительности действия (Монотард НМ, Протафан, Хумулин Н, Инсуман базал); Лантус — генноинженерный инсулин человека суточного действия без пиков концентрации в течение суток. У больных СД, имеющих частое развитие интрадиализной гипогликемии, в день диализа рекомендуется введение инсулина по схеме № 2, т. е. без инъекции инсулина средней продолжительности действия утром. На следующий день больной может вводить инсулин по схеме № 1 (под контролем гликемии). При трудно контролируемой гипергликемии возможно дополнительное введение после диализа 1/5 сут. дозы ПИ.
 Инсулинотерапия на ПД Методы введения инсулина: подкожное введение инсулина, или только интраперитонеальное, или комбинация подкожного и интраперитонеального введения инсулина. Интраперитонеальное введение инсулина позволяет уменьшить риск относительной гиперинсулинемии в периферической циркуляции, что в свою очередь снижает риск прогрессии атеросклероза. При введении инсулина с диализирующим раствором требуется меньшая его доза для коррекции алиментарной нагрузки глюкозой. Интарперитонеальное введение инсулина целесообразено не ранее чем через 4— 5 недель после начала ПД. При этом в первые дни требуется введение в диализирующий раствор 100% дозы подкожного инсулина. В этот период необходим более частый контроль уровня глюкозы крови, с обязательным его определением между обменами диализирующего раствора. Изменения режима ПД: увеличение суточных объемов гиперосмолярных растворов может потребовать коррекции дозы интраперитонеального инсулина. При развитии диализного перитонита абсорбция инсулина из брюшной полости может увеличиваться, в связи с чем вероятны эпизоды гипогликемии.
Инсулинотерапия на ПД Методы введения инсулина: подкожное введение инсулина, или только интраперитонеальное, или комбинация подкожного и интраперитонеального введения инсулина. Интраперитонеальное введение инсулина позволяет уменьшить риск относительной гиперинсулинемии в периферической циркуляции, что в свою очередь снижает риск прогрессии атеросклероза. При введении инсулина с диализирующим раствором требуется меньшая его доза для коррекции алиментарной нагрузки глюкозой. Интарперитонеальное введение инсулина целесообразено не ранее чем через 4— 5 недель после начала ПД. При этом в первые дни требуется введение в диализирующий раствор 100% дозы подкожного инсулина. В этот период необходим более частый контроль уровня глюкозы крови, с обязательным его определением между обменами диализирующего раствора. Изменения режима ПД: увеличение суточных объемов гиперосмолярных растворов может потребовать коррекции дозы интраперитонеального инсулина. При развитии диализного перитонита абсорбция инсулина из брюшной полости может увеличиваться, в связи с чем вероятны эпизоды гипогликемии.
 инсулина (по A. Tzamaloukas, 1994) Цель - глюкоза натощак≤ 7, 7 ммол/л; после еды через 1 час ≤ 11, 1 ммол/л Протокол основан на 4 -х 2 -литровых обменах в день. 1 День: ¼ дозы общего инсулина(всех типов) в каждый контейнер – весь инсулин короткого действия + в каждый контейнер добавляется инсулин для утилизации глюкозы, содержащейся в контейнере ( 1, 5%- 2 ед; 2, 5% - 4 ед; 4, 25% - 6 ед. ) 2 День: уровень глюкозы натощак отражает дозу инсулина, введенного в 23 час. , уровень глюкозы через 1 час после еды отражает дозу инсулина, введенного за 20 минут до соответствующего приема пищи. Уровень глюкозы натощак , ммоль/л < 2, 22 2. 22 -4. 44 44. 4 -10. 0 -13. 33 -22. 22 > 22. 22 Уровень глюкозы через 1 час Изменение дозы инсулина после приема пищи ( Ед/ 2 -х л конт. ) < 2, 22 2. 22 -4. 44 -6. 67 6, 67 -10. 0 -13. 33 -16. 47 > 16. 67 -6 -4 -2 Нет изменения +2 +4 Индивидуально
инсулина (по A. Tzamaloukas, 1994) Цель - глюкоза натощак≤ 7, 7 ммол/л; после еды через 1 час ≤ 11, 1 ммол/л Протокол основан на 4 -х 2 -литровых обменах в день. 1 День: ¼ дозы общего инсулина(всех типов) в каждый контейнер – весь инсулин короткого действия + в каждый контейнер добавляется инсулин для утилизации глюкозы, содержащейся в контейнере ( 1, 5%- 2 ед; 2, 5% - 4 ед; 4, 25% - 6 ед. ) 2 День: уровень глюкозы натощак отражает дозу инсулина, введенного в 23 час. , уровень глюкозы через 1 час после еды отражает дозу инсулина, введенного за 20 минут до соответствующего приема пищи. Уровень глюкозы натощак , ммоль/л < 2, 22 2. 22 -4. 44 44. 4 -10. 0 -13. 33 -22. 22 > 22. 22 Уровень глюкозы через 1 час Изменение дозы инсулина после приема пищи ( Ед/ 2 -х л конт. ) < 2, 22 2. 22 -4. 44 -6. 67 6, 67 -10. 0 -13. 33 -16. 47 > 16. 67 -6 -4 -2 Нет изменения +2 +4 Индивидуально
 ЛЕЧЕНИЕ КЕТОАЦИДОЗА НА ДИАЛИЗЕ l l Введению инсулина короткого действия с контролем гликемии каждые 30 мин. При использовании интраперитонеального режима инсулинотерапии, целесообразно комбинировать его с подкожным или внутримышечным введением препарата. Количество вводимого инсулина за одну инъекцию не должно превышать 4 — 6 ед в/м или п/к. Введение жидкости НЕ ПОКАЗАНО, за исключением случаев с развитием критической гипотонии.
ЛЕЧЕНИЕ КЕТОАЦИДОЗА НА ДИАЛИЗЕ l l Введению инсулина короткого действия с контролем гликемии каждые 30 мин. При использовании интраперитонеального режима инсулинотерапии, целесообразно комбинировать его с подкожным или внутримышечным введением препарата. Количество вводимого инсулина за одну инъекцию не должно превышать 4 — 6 ед в/м или п/к. Введение жидкости НЕ ПОКАЗАНО, за исключением случаев с развитием критической гипотонии.
 КОРРЕКЦИЯ ГИПОГЛИКЕМИИ Легкая гипогликемия (без потери сознания и не требующая посторонней помощи): - прием легкоусвояемых углеводов (сахар 4 -5 кусков, растворенных в воде, или 2 -4 шоколадные конфеты, или варенье 1 -1. 5 стол, ложки, или 200 мл сладкого фруктового сока, или 100 мл кока-колы (фанты). Дополнительно съесть 1 -2 хлебные единицы медленноусвояемых углеводов (кусок хлеба или 2 стол, ложки каши). l Тяжелая гипогликемия (с потерей сознания или без нее, но требующая посторонней помощи): положить больного на бок (не вливать per os сладкие растворы вследствие опасности асфиксии) в/в струйно ввести 40% раствор глюкозы от 20 до 100 мл (до полного восстановления сознания) или п/к (в/м) ввести 1 мл глюкагона. Отделения диализа, где получают лечение больные СД, обязательно должны быть оснащены растворами ГЛЮКАГОНА для купирования тяжелых гипогликемических состояний, а также средствами экспресс-анализа гликемии (ГЛЮКОМЕТРЫ и ТЕСТ -ПОЛОСКИ для измерения гликемии). l
КОРРЕКЦИЯ ГИПОГЛИКЕМИИ Легкая гипогликемия (без потери сознания и не требующая посторонней помощи): - прием легкоусвояемых углеводов (сахар 4 -5 кусков, растворенных в воде, или 2 -4 шоколадные конфеты, или варенье 1 -1. 5 стол, ложки, или 200 мл сладкого фруктового сока, или 100 мл кока-колы (фанты). Дополнительно съесть 1 -2 хлебные единицы медленноусвояемых углеводов (кусок хлеба или 2 стол, ложки каши). l Тяжелая гипогликемия (с потерей сознания или без нее, но требующая посторонней помощи): положить больного на бок (не вливать per os сладкие растворы вследствие опасности асфиксии) в/в струйно ввести 40% раствор глюкозы от 20 до 100 мл (до полного восстановления сознания) или п/к (в/м) ввести 1 мл глюкагона. Отделения диализа, где получают лечение больные СД, обязательно должны быть оснащены растворами ГЛЮКАГОНА для купирования тяжелых гипогликемических состояний, а также средствами экспресс-анализа гликемии (ГЛЮКОМЕТРЫ и ТЕСТ -ПОЛОСКИ для измерения гликемии). l
 ОСОБЕННОСТИ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ У БОЛЬНЫХ СД НА ДИАЛИЗЕ l l l высокая соль-чувствительность, характеризующаяся выраженной задержкой жидкости и повышением уровня АД даже при незначительном увеличении солевого рациона; гипертония положения с ортостатической гипотонией, что связано с характерным для СД осложнением - автономной нейропатией, при которой нарушается иннервация сосудов и поддержание их тонуса при перемене положения; изменение нормального суточного ритма колебаний АД. При выборе антигипертензивной терапии у больных на гемодиализе следует в большей степени ориентироваться на уровень АД до диализа. Именно предиализный уровень АД коррелирует с риском сердечно-сосудистой смертности. Постдиализные значения АД в большей степе-ни отражают динамику АД во время диализа. При проведении перитонеального диализа достаточно информативным является уровень АД в утренние часы.
ОСОБЕННОСТИ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ У БОЛЬНЫХ СД НА ДИАЛИЗЕ l l l высокая соль-чувствительность, характеризующаяся выраженной задержкой жидкости и повышением уровня АД даже при незначительном увеличении солевого рациона; гипертония положения с ортостатической гипотонией, что связано с характерным для СД осложнением - автономной нейропатией, при которой нарушается иннервация сосудов и поддержание их тонуса при перемене положения; изменение нормального суточного ритма колебаний АД. При выборе антигипертензивной терапии у больных на гемодиализе следует в большей степени ориентироваться на уровень АД до диализа. Именно предиализный уровень АД коррелирует с риском сердечно-сосудистой смертности. Постдиализные значения АД в большей степе-ни отражают динамику АД во время диализа. При проведении перитонеального диализа достаточно информативным является уровень АД в утренние часы.
 l l Наиболее эффективным методом коррекции АД является достижение «сухого веса» при проведении адекватной ультрафильтрации. В междиализные дни является строгий контроль потребления соли и воды. При анурии потребление натрия не должно превышать 1— 2 г/сутки, при наличии остаточной функции почек — 3— 4 г/сутки. Препаратами первого ряда выбора являются ингибиторы ангиотензин-превращающего фермента (АПФ). Именно эти препараты способны нейтрализовать активность тканевой РАС, уменьшить гипертрофию левого желудочка, оказывая тем самым кардиопротективное действие. У больных с сердечной недостаточностью, ИБС или при повышении АД во время процедуры диализа (интрадиализная гипертония) эффективны комбинации АПФ ингибиторов с кардиоселективными ß-блокаторами, антагонистами Са. При трудно корригируемой гипертонии прибегают к комбинации 2— 4 антигипертензивных препаратов.
l l Наиболее эффективным методом коррекции АД является достижение «сухого веса» при проведении адекватной ультрафильтрации. В междиализные дни является строгий контроль потребления соли и воды. При анурии потребление натрия не должно превышать 1— 2 г/сутки, при наличии остаточной функции почек — 3— 4 г/сутки. Препаратами первого ряда выбора являются ингибиторы ангиотензин-превращающего фермента (АПФ). Именно эти препараты способны нейтрализовать активность тканевой РАС, уменьшить гипертрофию левого желудочка, оказывая тем самым кардиопротективное действие. У больных с сердечной недостаточностью, ИБС или при повышении АД во время процедуры диализа (интрадиализная гипертония) эффективны комбинации АПФ ингибиторов с кардиоселективными ß-блокаторами, антагонистами Са. При трудно корригируемой гипертонии прибегают к комбинации 2— 4 антигипертензивных препаратов.
 СЕРДЕЧНО-СОСУДИСТЫЕ ОСЛОЖНЕНИЯ У БОЛЬНЫХ СД НА ДИАЛИЗЕ • Высокая частота безболевых (немых) форм хронической и острой коронарной недостаточности, влекущих за собой высокий риск внезапной смерти. Причиной безболевых форм инфаркта миокарда считают нарушение иннервации сердечной мышцы вследствие развития диабетической нейропатии • Высокая частота постинфарктных осложнений: кардиогенного шока, застойной сердечной недостаточности, нарушений сердечного ритма • Высокая постинфарктная смертность. l Особенностью «бляшки-убийцы» является ее нестабильность, высокая склонность к разрывам ее фиброзной капсулы и тромбозу сосуда. Факторы риска сердечно-сосудистой патологии у больных СД Классические Обусловленные СД Обусловленные ХПН • Артериальная гипертония • Дислипидемия • Курение • Гиподинамия • Глюкозотоксичность • Конечные продукты гликозилирования белков и липидов • Инсулинорезистентность • Водно-электролитные нарушения • Анемия • Гиперфосфатемия • Гиперпаратиреоз • Другие уремические токсины
СЕРДЕЧНО-СОСУДИСТЫЕ ОСЛОЖНЕНИЯ У БОЛЬНЫХ СД НА ДИАЛИЗЕ • Высокая частота безболевых (немых) форм хронической и острой коронарной недостаточности, влекущих за собой высокий риск внезапной смерти. Причиной безболевых форм инфаркта миокарда считают нарушение иннервации сердечной мышцы вследствие развития диабетической нейропатии • Высокая частота постинфарктных осложнений: кардиогенного шока, застойной сердечной недостаточности, нарушений сердечного ритма • Высокая постинфарктная смертность. l Особенностью «бляшки-убийцы» является ее нестабильность, высокая склонность к разрывам ее фиброзной капсулы и тромбозу сосуда. Факторы риска сердечно-сосудистой патологии у больных СД Классические Обусловленные СД Обусловленные ХПН • Артериальная гипертония • Дислипидемия • Курение • Гиподинамия • Глюкозотоксичность • Конечные продукты гликозилирования белков и липидов • Инсулинорезистентность • Водно-электролитные нарушения • Анемия • Гиперфосфатемия • Гиперпаратиреоз • Другие уремические токсины
 КОРРЕКЦИЯ ДИСЛИПИДЕМИИ Целевые значения липидного спектра крови для больных СД (ммоль/л): • Общий холестерин < 4. 8 • ЛПНП холестерин: < 3. 0 • ЛПВП холестерин: > 1. 2 • Триглицериды: < 1. 7 Для коррекции дислипидемии применяют статины: симвастатин (Зокор), правастатин (Липостат), аторвастатин (Липримар), розувастатин (Мертенил)
КОРРЕКЦИЯ ДИСЛИПИДЕМИИ Целевые значения липидного спектра крови для больных СД (ммоль/л): • Общий холестерин < 4. 8 • ЛПНП холестерин: < 3. 0 • ЛПВП холестерин: > 1. 2 • Триглицериды: < 1. 7 Для коррекции дислипидемии применяют статины: симвастатин (Зокор), правастатин (Липостат), аторвастатин (Липримар), розувастатин (Мертенил)
 Не забывать!!! l l l Коррекция анемии Коррекция фосфорно-кальциевых нарушений Диета: на ГД белковый рацион расширяется до 1 — 1. 3 г/кг МТ, Из общего количества белка 75% должно приходиться на белок животного происхождения (мясо, рыба, птица, молочные продукты). Только животный белок восполняет дефицит всех незаменимых аминокислот, потеря которых усугубляется при проведении гемодиализа. Общая калорийность пищи должна составлять при гемодиализе не менее 2500 ккал. В то же время сохраняются ограничения по употреблению легкоусвояемых углеводов (сахар, мед, конфеты, другие сладости), за исключением случаев развития гипогликемических состояний. При перитонеальном диализе происходит значительная потеря белка (в основном - альбумина) с диализатом. Поэтому количество белка, которое должно поступать с пищей несколько выше, чем при лечение ГД: 1, 5 -1, 8 гр/кг веса в сутки.
Не забывать!!! l l l Коррекция анемии Коррекция фосфорно-кальциевых нарушений Диета: на ГД белковый рацион расширяется до 1 — 1. 3 г/кг МТ, Из общего количества белка 75% должно приходиться на белок животного происхождения (мясо, рыба, птица, молочные продукты). Только животный белок восполняет дефицит всех незаменимых аминокислот, потеря которых усугубляется при проведении гемодиализа. Общая калорийность пищи должна составлять при гемодиализе не менее 2500 ккал. В то же время сохраняются ограничения по употреблению легкоусвояемых углеводов (сахар, мед, конфеты, другие сладости), за исключением случаев развития гипогликемических состояний. При перитонеальном диализе происходит значительная потеря белка (в основном - альбумина) с диализатом. Поэтому количество белка, которое должно поступать с пищей несколько выше, чем при лечение ГД: 1, 5 -1, 8 гр/кг веса в сутки.


