Дистрофия Фукса.pptx
- Количество слайдов: 29
 Дистрофии роговицы. Эндотелиальная дистрофия роговицы Фукса. Выполнила: ординатор кафедры офтальмологии Шутикова А. С. Ижевск 2018 г.
Дистрофии роговицы. Эндотелиальная дистрофия роговицы Фукса. Выполнила: ординатор кафедры офтальмологии Шутикова А. С. Ижевск 2018 г.
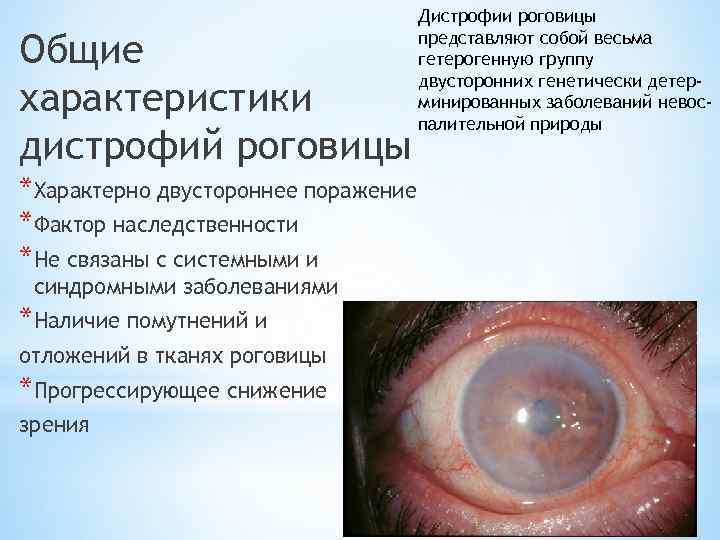 Общие характеристики дистрофий роговицы *Характерно двустороннее поражение *Фактор наследственности *Не связаны с системными и синдромными заболеваниями *Наличие помутнений и отложений в тканях роговицы *Прогрессирующее снижение зрения Дистрофии роговицы представляют собой весьма гетерогенную группу двусторонних генетически детерминированных заболеваний невоспалительной природы
Общие характеристики дистрофий роговицы *Характерно двустороннее поражение *Фактор наследственности *Не связаны с системными и синдромными заболеваниями *Наличие помутнений и отложений в тканях роговицы *Прогрессирующее снижение зрения Дистрофии роговицы представляют собой весьма гетерогенную группу двусторонних генетически детерминированных заболеваний невоспалительной природы
 В 2005 г. был создан Международный комитет по классификации дистрофий роговицы (IC 3 D), после чего совместными усилиями нескольких групп исследователей картированы гены, участвующие в нормальном развитии роговицы, определены генетические мутации, обусловливающие манифестацию наследственных дистрофий роговицы и типы их наследования.
В 2005 г. был создан Международный комитет по классификации дистрофий роговицы (IC 3 D), после чего совместными усилиями нескольких групп исследователей картированы гены, участвующие в нормальном развитии роговицы, определены генетические мутации, обусловливающие манифестацию наследственных дистрофий роговицы и типы их наследования.
 В основе классификации – анатомический принцип локализации помутнений в ткани роговицы *Клинически дистрофии роговицы классифицируются с позиций поражения её гистологических слоев. Как правило, они разделяются на три группы в зависимости от глубины залегания патологического процесса *Так, к «передним» , или поверхностным, дистрофиям принято относить те, которые поражают в первую очередь эпителий роговицы и базальную мембрану (Боумена), в случае стромальных дистрофий очаг поражения локализуется непосредственно в строме роговицы, при эндотелиальных, или так называемых «задних» дистрофиях, в патологический процесс вовлечена десцеметова мембрана с прилегающим монослоем эндотелиальных клеток роговицы
В основе классификации – анатомический принцип локализации помутнений в ткани роговицы *Клинически дистрофии роговицы классифицируются с позиций поражения её гистологических слоев. Как правило, они разделяются на три группы в зависимости от глубины залегания патологического процесса *Так, к «передним» , или поверхностным, дистрофиям принято относить те, которые поражают в первую очередь эпителий роговицы и базальную мембрану (Боумена), в случае стромальных дистрофий очаг поражения локализуется непосредственно в строме роговицы, при эндотелиальных, или так называемых «задних» дистрофиях, в патологический процесс вовлечена десцеметова мембрана с прилегающим монослоем эндотелиальных клеток роговицы

 Эндотелиальная дистрофия роговицы Фукса, впервые В последующем Vogt A. , после изобретения в 1911 -м году щелевого микроскопа, подробно описал описанная австрийским биомикроскопическую картину офтальмологом E. Fuchs (Эрнстом начальных клинических проявлений заболевания и предложил термин Фуксом) в 1902 -м году и представленная им под названием «cornea guttata» для описания характерных эндотелиальных «эпителиальная дистрофия изменений роговицы в виде капель или роговицы» . выпячиваний, которые при увеличении напоминают вид «булыжной мостовой» или «запотелого стекла» [192]. Считается, что cornea guttata служит основным клиническим признаком ДФ и является обязательной находкой при биомикроскопическом исследовании задних слоев роговицы.
Эндотелиальная дистрофия роговицы Фукса, впервые В последующем Vogt A. , после изобретения в 1911 -м году щелевого микроскопа, подробно описал описанная австрийским биомикроскопическую картину офтальмологом E. Fuchs (Эрнстом начальных клинических проявлений заболевания и предложил термин Фуксом) в 1902 -м году и представленная им под названием «cornea guttata» для описания характерных эндотелиальных «эпителиальная дистрофия изменений роговицы в виде капель или роговицы» . выпячиваний, которые при увеличении напоминают вид «булыжной мостовой» или «запотелого стекла» [192]. Считается, что cornea guttata служит основным клиническим признаком ДФ и является обязательной находкой при биомикроскопическом исследовании задних слоев роговицы.


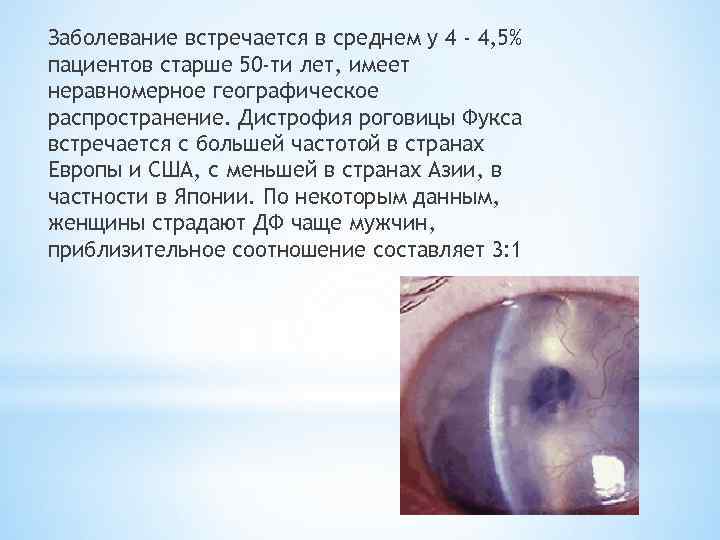 Заболевание встречается в среднем у 4 - 4, 5% пациентов старше 50 -ти лет, имеет неравномерное географическое распространение. Дистрофия роговицы Фукса встречается с большей частотой в странах Европы и США, с меньшей в странах Азии, в частности в Японии. По некоторым данным, женщины страдают ДФ чаще мужчин, приблизительное соотношение составляет 3: 1
Заболевание встречается в среднем у 4 - 4, 5% пациентов старше 50 -ти лет, имеет неравномерное географическое распространение. Дистрофия роговицы Фукса встречается с большей частотой в странах Европы и США, с меньшей в странах Азии, в частности в Японии. По некоторым данным, женщины страдают ДФ чаще мужчин, приблизительное соотношение составляет 3: 1
 Патогенетические механизмы развития эндотелиальной дистрофии роговицы Фукса * локализуются в Десцеметовой мембране (ДМ) и эндотелии. Клетки эндотелия в норме имеют гексагональную форму, являются высокодифференцированными и относятся к долгоживущим элементам. * При рождении общее количество клеток эндотелия в глазу человека составляет порядка 1 млн. , или 3500 -5000 кл/мм². * В первый год жизни ПЭК снижается преимущественно за счет роста роговицы, далее плотность клеток снижается за счет уменьшения их числа. * Естественная потеря клеток в возрасте до 14 -ти лет составляет 0, 6% (0, 3 – 1, 0%) в год. * С возрастом количество клеток эндотелия уменьшается и к 60 -ти годам достигает 500 тысяч, или 1400 -2500 кл/мм². * Таким образом, имеется физиологическая потеря эндотелиальных клеток (при отсутствии негативных факторов), которая составляет 3040 клеток ежедневно или 0, 5% - 2% в год
Патогенетические механизмы развития эндотелиальной дистрофии роговицы Фукса * локализуются в Десцеметовой мембране (ДМ) и эндотелии. Клетки эндотелия в норме имеют гексагональную форму, являются высокодифференцированными и относятся к долгоживущим элементам. * При рождении общее количество клеток эндотелия в глазу человека составляет порядка 1 млн. , или 3500 -5000 кл/мм². * В первый год жизни ПЭК снижается преимущественно за счет роста роговицы, далее плотность клеток снижается за счет уменьшения их числа. * Естественная потеря клеток в возрасте до 14 -ти лет составляет 0, 6% (0, 3 – 1, 0%) в год. * С возрастом количество клеток эндотелия уменьшается и к 60 -ти годам достигает 500 тысяч, или 1400 -2500 кл/мм². * Таким образом, имеется физиологическая потеря эндотелиальных клеток (при отсутствии негативных факторов), которая составляет 3040 клеток ежедневно или 0, 5% - 2% в год
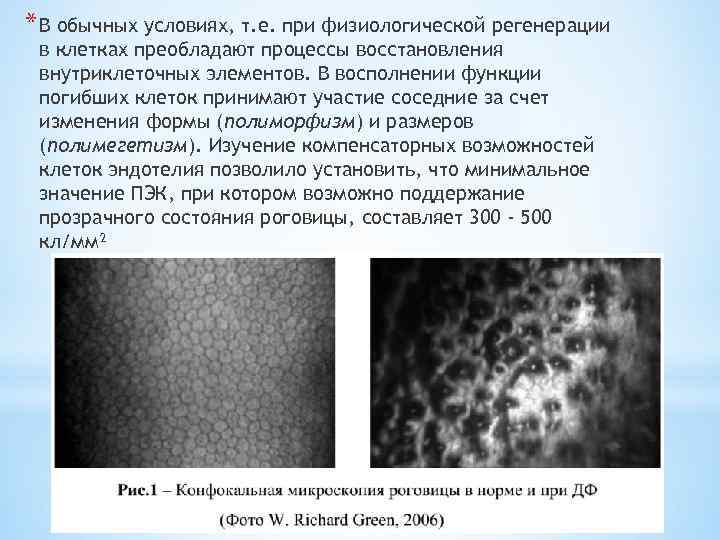 * В обычных условиях, т. е. при физиологической регенерации в клетках преобладают процессы восстановления внутриклеточных элементов. В восполнении функции погибших клеток принимают участие соседние за счет изменения формы (полиморфизм) и размеров (полимегетизм). Изучение компенсаторных возможностей клеток эндотелия позволило установить, что минимальное значение ПЭК, при котором возможно поддержание прозрачного состояния роговицы, составляет 300 - 500 кл/мм²
* В обычных условиях, т. е. при физиологической регенерации в клетках преобладают процессы восстановления внутриклеточных элементов. В восполнении функции погибших клеток принимают участие соседние за счет изменения формы (полиморфизм) и размеров (полимегетизм). Изучение компенсаторных возможностей клеток эндотелия позволило установить, что минимальное значение ПЭК, при котором возможно поддержание прозрачного состояния роговицы, составляет 300 - 500 кл/мм²
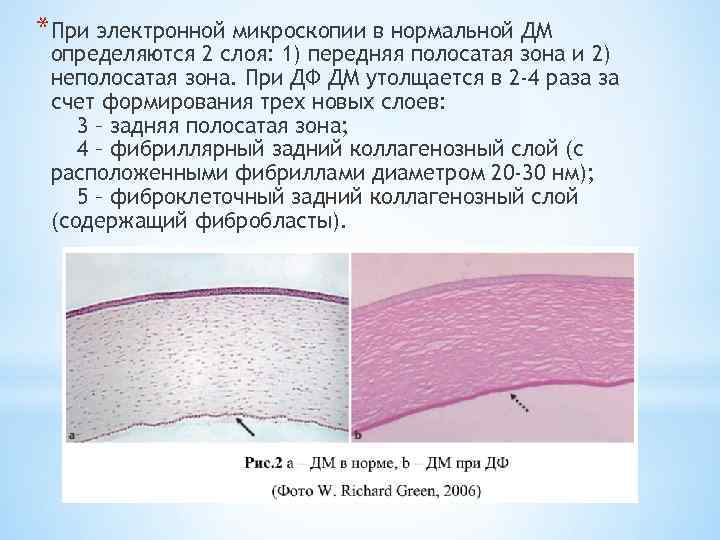 *При электронной микроскопии в нормальной ДМ определяются 2 слоя: 1) передняя полосатая зона и 2) неполосатая зона. При ДФ ДМ утолщается в 2 -4 раза за счет формирования трех новых слоев: 3 – задняя полосатая зона; 4 – фибриллярный задний коллагенозный слой (с расположенными фибриллами диаметром 20 -30 нм); 5 – фиброклеточный задний коллагенозный слой (содержащий фибробласты).
*При электронной микроскопии в нормальной ДМ определяются 2 слоя: 1) передняя полосатая зона и 2) неполосатая зона. При ДФ ДМ утолщается в 2 -4 раза за счет формирования трех новых слоев: 3 – задняя полосатая зона; 4 – фибриллярный задний коллагенозный слой (с расположенными фибриллами диаметром 20 -30 нм); 5 – фиброклеточный задний коллагенозный слой (содержащий фибробласты).
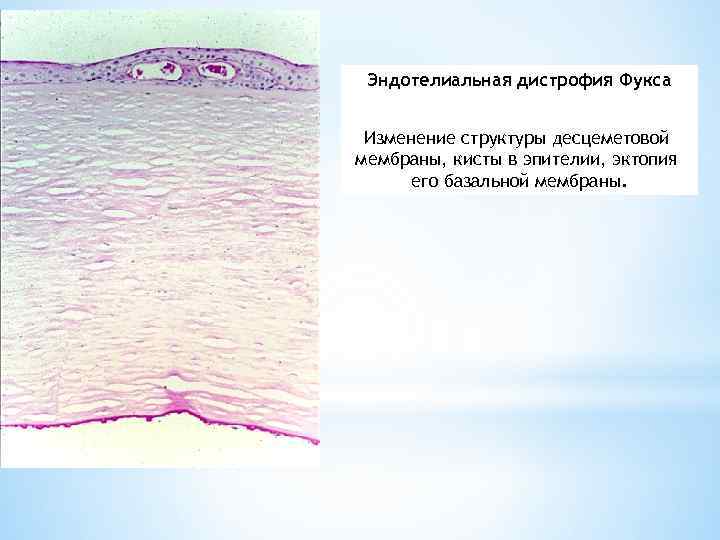 Эндотелиальная дистрофия Фукса Изменение структуры десцеметовой мембраны, кисты в эпителии, эктопия его базальной мембраны.
Эндотелиальная дистрофия Фукса Изменение структуры десцеметовой мембраны, кисты в эпителии, эктопия его базальной мембраны.
 I стадия – эндотелиальная, характеризуется морфологическими изменениями клеток эндотелия, возможен локальный отек и соответственно единичные локальные складки десцеметовой оболочки. II стадия – стромальная, характеризуется возникновением стойкого отека эндотелия и стромы в результате пропитывания ее внутриглазной жидкостью, множественные складки десцеметовой мембраны. III стадия – эпителиальная (буллезная), характеризуется возникновением диффузного отека эпителия и булл в результате скопления жидкостью под слоем эпителиальных клеток. IV стадия – сосудистая (неоваскулярная), характеризуется прорастанием преимущественно глубоких сосудов в задние слои роговицы, вследствие нарушения процессов метаболизма. V стадия – терминальная (фиброзная), характеризуется формированием стойкого помутнения роговицы, как правило неравномерной плотности вследствие замещения слоев роговицы рубцовой и сосудистой тканью с возможными очаговыми поверхностными изъязвлениями.
I стадия – эндотелиальная, характеризуется морфологическими изменениями клеток эндотелия, возможен локальный отек и соответственно единичные локальные складки десцеметовой оболочки. II стадия – стромальная, характеризуется возникновением стойкого отека эндотелия и стромы в результате пропитывания ее внутриглазной жидкостью, множественные складки десцеметовой мембраны. III стадия – эпителиальная (буллезная), характеризуется возникновением диффузного отека эпителия и булл в результате скопления жидкостью под слоем эпителиальных клеток. IV стадия – сосудистая (неоваскулярная), характеризуется прорастанием преимущественно глубоких сосудов в задние слои роговицы, вследствие нарушения процессов метаболизма. V стадия – терминальная (фиброзная), характеризуется формированием стойкого помутнения роговицы, как правило неравномерной плотности вследствие замещения слоев роговицы рубцовой и сосудистой тканью с возможными очаговыми поверхностными изъязвлениями.
 За рубежом одной из популярных является классификация ДФ, предложенная Krachmer J. с соавторами (1978). Она включает 5 стадий, основанных на обнаружении и подсчете гутт на задней поверхности роговицы в оптическом срезе и при ретролюминесценции: 0 стадия - до 11 центрально расположенных гутт на роговицах обоих глаз I стадия - 12 или более центрально расположенных гутт II стадия - сливные центральные гутты шириной 1 -2 мм III стадия - сливные центральные гутты шириной 2 -5 мм IV стадия - сливные центральные гутты шириной более 5 мм V стадия - сливные гутты шириной более 5 мм, отек стромы и/или отек эпителия роговицы * Гутты - специфические коллагеновые образования каплевидной, бородавчатой или грибовидной формы.
За рубежом одной из популярных является классификация ДФ, предложенная Krachmer J. с соавторами (1978). Она включает 5 стадий, основанных на обнаружении и подсчете гутт на задней поверхности роговицы в оптическом срезе и при ретролюминесценции: 0 стадия - до 11 центрально расположенных гутт на роговицах обоих глаз I стадия - 12 или более центрально расположенных гутт II стадия - сливные центральные гутты шириной 1 -2 мм III стадия - сливные центральные гутты шириной 2 -5 мм IV стадия - сливные центральные гутты шириной более 5 мм V стадия - сливные гутты шириной более 5 мм, отек стромы и/или отек эпителия роговицы * Гутты - специфические коллагеновые образования каплевидной, бородавчатой или грибовидной формы.
 Выделяют два типа начала и течения заболевания: *раннее – манифестирующее после 30 -ти лет (early-onset) с быстрым прогрессированием и * позднее – после 50 -ти лет (late-onset), прогрессирующее относительно медленно. Каждая из описанных клинических форм представлена различными генетическими вариантами. Клинические проявления дистрофии Фукса Эндотелиальная дистрофия роговицы клинически может быть разной степени выраженности: от бессимптомного течения до тяжелой буллезной кератопатии. На ранних стадиях заболевания пациенты отмечают повышенную чувствительность к свету, нечеткость зрения и ухудшение зрения в утренние часы с постепенным восстановлением к вечеру. По мере прогрессирования заболевания зрение остается постоянно сниженным. При вовлечении в процесс эпителия и образования булл появляется ощущение инородного тела, болевой синдром, выраженная светобоязнь.
Выделяют два типа начала и течения заболевания: *раннее – манифестирующее после 30 -ти лет (early-onset) с быстрым прогрессированием и * позднее – после 50 -ти лет (late-onset), прогрессирующее относительно медленно. Каждая из описанных клинических форм представлена различными генетическими вариантами. Клинические проявления дистрофии Фукса Эндотелиальная дистрофия роговицы клинически может быть разной степени выраженности: от бессимптомного течения до тяжелой буллезной кератопатии. На ранних стадиях заболевания пациенты отмечают повышенную чувствительность к свету, нечеткость зрения и ухудшение зрения в утренние часы с постепенным восстановлением к вечеру. По мере прогрессирования заболевания зрение остается постоянно сниженным. При вовлечении в процесс эпителия и образования булл появляется ощущение инородного тела, болевой синдром, выраженная светобоязнь.
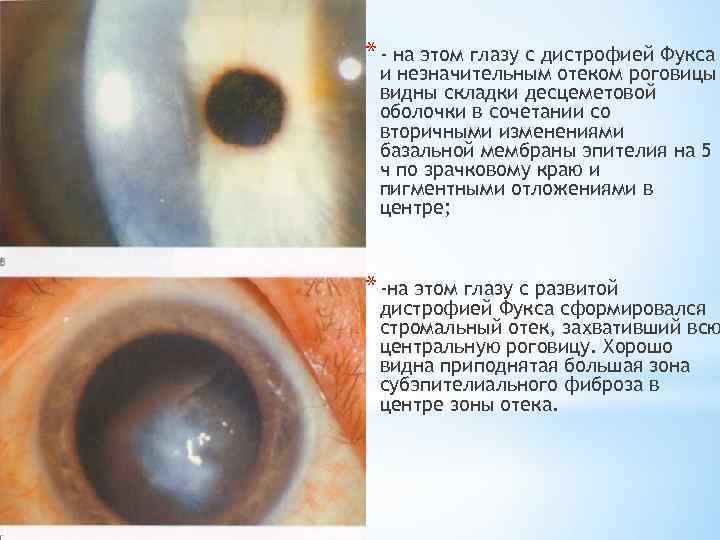 * - на этом глазу с дистрофией Фукса и незначительным отеком роговицы видны складки десцеметовой оболочки в сочетании со вторичными изменениями базальной мембраны эпителия на 5 ч по зрачковому краю и пигментными отложениями в центре; * -на этом глазу с развитой дистрофией Фукса сформировался стромальный отек, захвативший всю центральную роговицу. Хорошо видна приподнятая большая зона субэпителиального фиброза в центре зоны отека.
* - на этом глазу с дистрофией Фукса и незначительным отеком роговицы видны складки десцеметовой оболочки в сочетании со вторичными изменениями базальной мембраны эпителия на 5 ч по зрачковому краю и пигментными отложениями в центре; * -на этом глазу с развитой дистрофией Фукса сформировался стромальный отек, захвативший всю центральную роговицу. Хорошо видна приподнятая большая зона субэпителиального фиброза в центре зоны отека.
 Диагностика эндотелиальной дистрофии роговицы *Диагностика эндотелиальной дистрофии роговицы основывается на результатах наружного осмотра, конфокальной микроскопии роговицы, биомикроскопии, пахиметрии, визометрии. *При наружном осмотре выявляется помутнение роговицы, возможна конъюнктивальная инъекция сосудов. *Метод конфокальной микроскопии роговой оболочки является золотым стандартом в диагностике данной патологии. Помимо детального изображения эндотелия, измеряется плотность клеток и их средний диаметр на единицу площади. Степень снижения размера и количества клеточных элементов при эндотелиальной дистрофии роговицы зависит от тяжести заболевания. Также выявляются специфические образования (гутты) в виде капель темного цвета с яркой центральной частью и околоклеточной локализацией. В начале развития диметр гутты меньше эндотелиоцита, в последующем они сливаются и имеют вид крупных пятен.
Диагностика эндотелиальной дистрофии роговицы *Диагностика эндотелиальной дистрофии роговицы основывается на результатах наружного осмотра, конфокальной микроскопии роговицы, биомикроскопии, пахиметрии, визометрии. *При наружном осмотре выявляется помутнение роговицы, возможна конъюнктивальная инъекция сосудов. *Метод конфокальной микроскопии роговой оболочки является золотым стандартом в диагностике данной патологии. Помимо детального изображения эндотелия, измеряется плотность клеток и их средний диаметр на единицу площади. Степень снижения размера и количества клеточных элементов при эндотелиальной дистрофии роговицы зависит от тяжести заболевания. Также выявляются специфические образования (гутты) в виде капель темного цвета с яркой центральной частью и околоклеточной локализацией. В начале развития диметр гутты меньше эндотелиоцита, в последующем они сливаются и имеют вид крупных пятен.
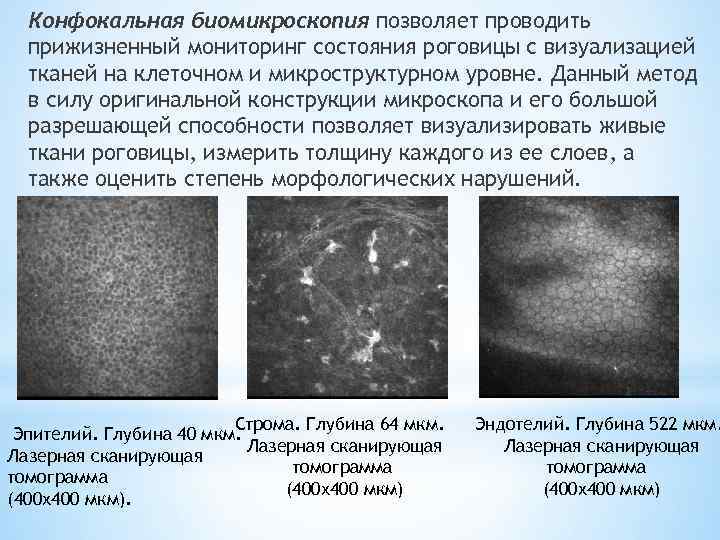 Конфокальная биомикроскопия позволяет проводить прижизненный мониторинг состояния роговицы с визуализацией тканей на клеточном и микроструктурном уровне. Данный метод в силу оригинальной конструкции микроскопа и его большой разрешающей способности позволяет визуализировать живые ткани роговицы, измерить толщину каждого из ее слоев, а также оценить степень морфологических нарушений. Строма. Глубина 64 мкм. Эндотелий. Глубина 522 мкм. Эпителий. Глубина 40 мкм. Лазерная сканирующая томограмма (400 х400 мкм).
Конфокальная биомикроскопия позволяет проводить прижизненный мониторинг состояния роговицы с визуализацией тканей на клеточном и микроструктурном уровне. Данный метод в силу оригинальной конструкции микроскопа и его большой разрешающей способности позволяет визуализировать живые ткани роговицы, измерить толщину каждого из ее слоев, а также оценить степень морфологических нарушений. Строма. Глубина 64 мкм. Эндотелий. Глубина 522 мкм. Эпителий. Глубина 40 мкм. Лазерная сканирующая томограмма (400 х400 мкм).
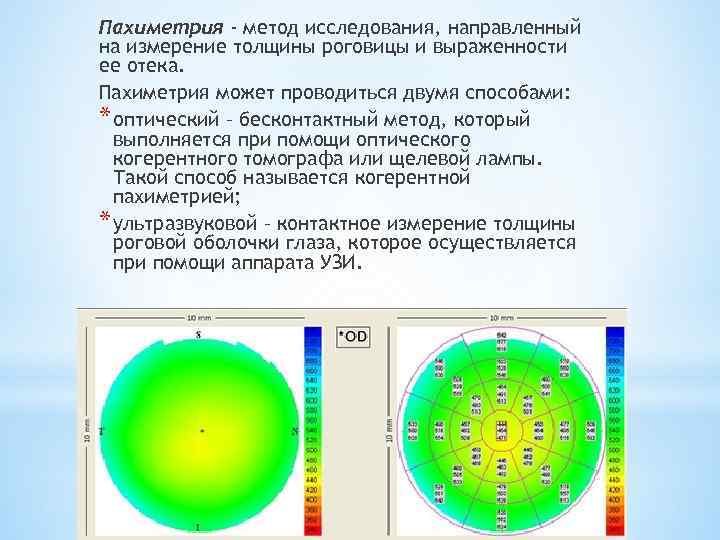 Пахиметрия - метод исследования, направленный на измерение толщины роговицы и выраженности ее отека. Пахиметрия может проводиться двумя способами: * оптический – бесконтактный метод, который выполняется при помощи оптического когерентного томографа или щелевой лампы. Такой способ называется когерентной пахиметрией; * ультразвуковой – контактное измерение толщины роговой оболочки глаза, которое осуществляется при помощи аппарата УЗИ.
Пахиметрия - метод исследования, направленный на измерение толщины роговицы и выраженности ее отека. Пахиметрия может проводиться двумя способами: * оптический – бесконтактный метод, который выполняется при помощи оптического когерентного томографа или щелевой лампы. Такой способ называется когерентной пахиметрией; * ультразвуковой – контактное измерение толщины роговой оболочки глаза, которое осуществляется при помощи аппарата УЗИ.
 Помимо стандартной пахиметрии, благодаря новому портативному пахиметру SP-100 стало возможным получить данные толщины роговицы, а также измерить внутриглазное давление. Результат внутриглазного давления выдается с учетом поправки на различную толщину роговицы. Плотность эндотелия роговицы исследуется с помощью эндотелиального микроскопа
Помимо стандартной пахиметрии, благодаря новому портативному пахиметру SP-100 стало возможным получить данные толщины роговицы, а также измерить внутриглазное давление. Результат внутриглазного давления выдается с учетом поправки на различную толщину роговицы. Плотность эндотелия роговицы исследуется с помощью эндотелиального микроскопа
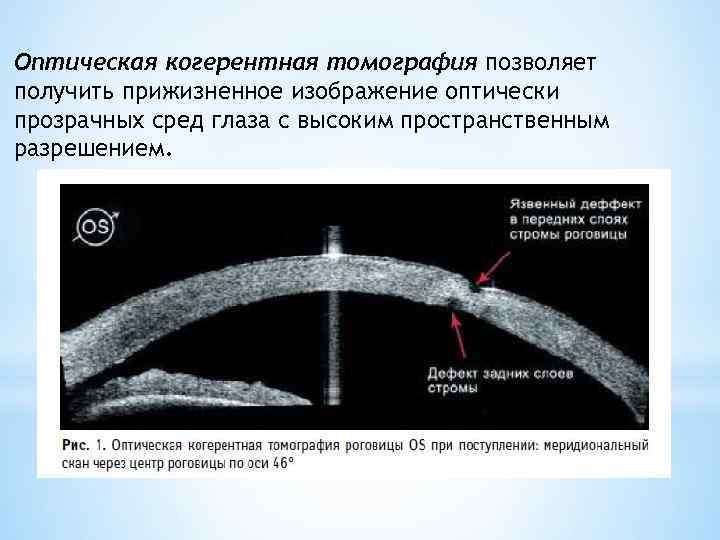 Оптическая когерентная томография позволяет получить прижизненное изображение оптически прозрачных сред глаза с высоким пространственным разрешением.
Оптическая когерентная томография позволяет получить прижизненное изображение оптически прозрачных сред глаза с высоким пространственным разрешением.
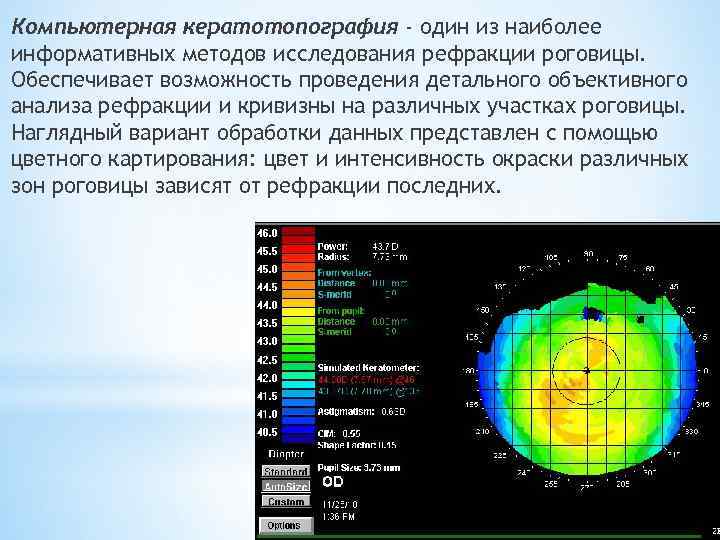 Компьютерная кератотопография - один из наиболее информативных методов исследования рефракции роговицы. Обеспечивает возможность проведения детального объективного анализа рефракции и кривизны на различных участках роговицы. Наглядный вариант обработки данных представлен с помощью цветного картирования: цвет и интенсивность окраски различных зон роговицы зависят от рефракции последних.
Компьютерная кератотопография - один из наиболее информативных методов исследования рефракции роговицы. Обеспечивает возможность проведения детального объективного анализа рефракции и кривизны на различных участках роговицы. Наглядный вариант обработки данных представлен с помощью цветного картирования: цвет и интенсивность окраски различных зон роговицы зависят от рефракции последних.
 Консервативное лечение Дистрофий роговицы Задача фармакотерапии заключается в уменьшении хронического отека роговицы, купировании симптомов дискомфорта и улучшении зрительных функций. Консервативное лечение ЭЭД роговицы предусматривает применение различных кератопротективных, гиперосмотических, слезозамещающих, антиоксидантных средств, а также лечебных мягких контактных линз и лазерного излучения
Консервативное лечение Дистрофий роговицы Задача фармакотерапии заключается в уменьшении хронического отека роговицы, купировании симптомов дискомфорта и улучшении зрительных функций. Консервативное лечение ЭЭД роговицы предусматривает применение различных кератопротективных, гиперосмотических, слезозамещающих, антиоксидантных средств, а также лечебных мягких контактных линз и лазерного излучения
 Обязательным компонентом консервативного лечения ЭЭД роговицы является контроль уровня внутриглазного давления, так как его повышение способствует усилению отека на фоне прогрессирующего повреждения эндотелиального слоя роговицы
Обязательным компонентом консервативного лечения ЭЭД роговицы является контроль уровня внутриглазного давления, так как его повышение способствует усилению отека на фоне прогрессирующего повреждения эндотелиального слоя роговицы
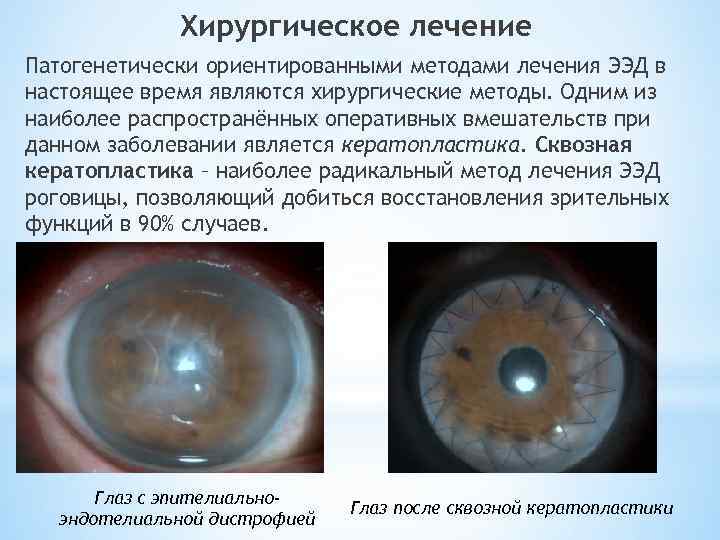 Хирургическое лечение Патогенетически ориентированными методами лечения ЭЭД в настоящее время являются хирургические методы. Одним из наиболее распространённых оперативных вмешательств при данном заболевании является кератопластика. Сквозная кератопластика – наиболее радикальный метод лечения ЭЭД роговицы, позволяющий добиться восстановления зрительных функций в 90% случаев. Глаз с эпителиальноэндотелиальной дистрофией Глаз после сквозной кератопластики
Хирургическое лечение Патогенетически ориентированными методами лечения ЭЭД в настоящее время являются хирургические методы. Одним из наиболее распространённых оперативных вмешательств при данном заболевании является кератопластика. Сквозная кератопластика – наиболее радикальный метод лечения ЭЭД роговицы, позволяющий добиться восстановления зрительных функций в 90% случаев. Глаз с эпителиальноэндотелиальной дистрофией Глаз после сквозной кератопластики
 * В 1993 г. W. Ko и S. Feldman в эксперименте впервые изучили возможность замены дистрофически измененного эндотелиального слоя роговицы донорским трансплантатом только задних отделов роговой оболочки. В дальнейшем эти исследования послужили основой для развития задней послойной кератопластики – Posterior lamellar keratoplasty (PLK) и Deep lamellar endothelial keratoplasty (DLEK), предложенной Mark Terry в 2001 г. * F. Price с соавторами в 2005 г. была предложена методика эндотелиальной кератопластики с отслаиванием десцеметовой мембраны – Descemet’s stripping endothelial keratoplasty, более известная в отечественной литературе, как DSEK. * В 2006 г. M. Gorovoy модифицировал DSEK, предложив использовать автоматизированный микротом в целях создания равномерного и контролированного по глубине среза роговичного трансплантата. Операция получила название автоматизированная эндотелиальная кератопластика с отслаиванием десцеметовой мембраны – Descemet’s stripping automated endothelial keratoplasty (DSAEK). * В 2006 г. группой ученых во главе с G. Melles опубликованы результаты успешной клинической апробации метода трансплантации десцеметовой мембраны – Descemet’s membrane endothelial keratoplasty (DMEK). * Микроинвазивная десцеметопластика. трансплантации амниотической мембраны
* В 1993 г. W. Ko и S. Feldman в эксперименте впервые изучили возможность замены дистрофически измененного эндотелиального слоя роговицы донорским трансплантатом только задних отделов роговой оболочки. В дальнейшем эти исследования послужили основой для развития задней послойной кератопластики – Posterior lamellar keratoplasty (PLK) и Deep lamellar endothelial keratoplasty (DLEK), предложенной Mark Terry в 2001 г. * F. Price с соавторами в 2005 г. была предложена методика эндотелиальной кератопластики с отслаиванием десцеметовой мембраны – Descemet’s stripping endothelial keratoplasty, более известная в отечественной литературе, как DSEK. * В 2006 г. M. Gorovoy модифицировал DSEK, предложив использовать автоматизированный микротом в целях создания равномерного и контролированного по глубине среза роговичного трансплантата. Операция получила название автоматизированная эндотелиальная кератопластика с отслаиванием десцеметовой мембраны – Descemet’s stripping automated endothelial keratoplasty (DSAEK). * В 2006 г. группой ученых во главе с G. Melles опубликованы результаты успешной клинической апробации метода трансплантации десцеметовой мембраны – Descemet’s membrane endothelial keratoplasty (DMEK). * Микроинвазивная десцеметопластика. трансплантации амниотической мембраны
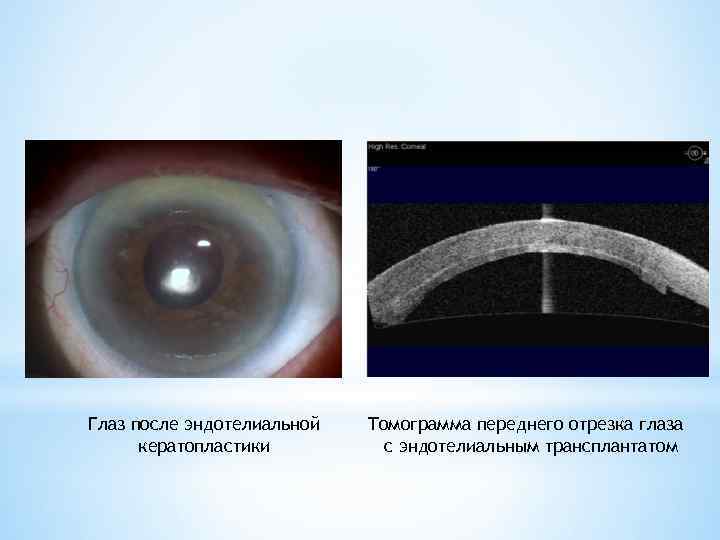 Глаз после эндотелиальной кератопластики Томограмма переднего отрезка глаза с эндотелиальным трансплантатом
Глаз после эндотелиальной кератопластики Томограмма переднего отрезка глаза с эндотелиальным трансплантатом
 Спасибо за внимание!
Спасибо за внимание!


