ранний возраст ред.ppt
- Количество слайдов: 140

Диспансерное наблюдение за детьми раннего возраста u Осуществляется на профилактических приемах u Дети посещают поликлинику: u На первом году ежемесячно u На втором году – раз в 3 месяца u На третьем году- 1 раз в 6 месяцев

Наблюдение ребенка специалистами, лабораторные и инструментальные исследования: 1 месяц u u невролог, хирург-ортопед, офтальмолог УЗИ тазобедренных суставов, УЗИ брюшной полости и почек, нейросонография 3 месяца невролог u Клинический анализ крови , общий анализ мочи u

Наблюдение ребенка специалистами, лабораторные и инструментальные исследования: 6 месяцев невролог u Клинический анализ крови , общий анализ мочи u 12 месяцев Хирург-ортопед, офтальмолог, невролог, ЛОР, стоматолог u Клинический анализ крови , общий анализ мочи, ЭКГ. u

Наблюдение специалистами после 1 года. 2 года- стоматолог, логопед 3 года – невропатолог, офтальмолог, ЛОР, ортопед-хирург, логопед, стоматолог u Клинический анализ крови , общий анализ мочи.

Законодательство в сфере иммунопрофилактики u Приказ Минздрава России от 27. 06. 2001 № 229 «О Национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям» u Приказ Минздравсоцразвития РФ от 17. 01. 2006 г. № 27 «О внесении изменений в приложение № 1 «Дополнительная иммунизация населения против гепатита В, краснухи, полиомиелита инактивированной вакциной и гриппа»

Календарь профилактических прививок Возраст Новорожденные (в первые 12 ч. жизни) Новорожденные (3 -7 д. ) 3 месяц Наименование прививки Первая вакцинация против вирусного гепатита В Вакцинация против туберкулеза Вторая вакцинация против вирусного гепатита В 3 месяца Первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита 4, 5 месяца Вторая вакцинация против дифтерии, коклюша, столбняка, полиомиелита 6 месяцев Третья вакцинация против дифтерии, коклюша, столбняка, полиомиелита Третья вакцинация против вирусного гепатита В Вакцинация против кори, краснухи эпидемического паротита Первая ревакцинация против дифтерии, коклюша, столбняка, полиомиелита Вторая ревакцинация против полиомиелита 12 месяцев 18 месяцев 20 месяцев 6 лет Ревакцинация против кори, краснухи, эпидемического паротита 7 лет Вторая ревакцинация против дифтерии, столбняка. Ревакцинация против туберкулеза. 13 лет Вакцинация против краснухи (девочки). Вакцинация против вирусного гепатита В (ранее не привитые) 14 лет Третья ревакцинация против дифтерии, столбняка. Ревакцинация против туберкулеза. Третья ревакцинация против полиомиелита Взрослые Ревакцинация против дифтерии, столбняка - каждые 10 лет

Важные положения вакцинопрофилактики § Практически все вакцины национального календаря взаимозаменяемы § Повторное введение живых и инактивированных вакцин не требует применения одного и того же препарата § Комбинированные вакцины взаимозаменяемы с моновакцинами

Иммунизация в рамках Национального календаря профилактических прививок проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешёнными к применению в установленном порядке в соответствии с инструкциями по их применению

Применяемые в рамках национального календаря профилактических прививок вакцины (кроме БЦЖ) можно вводить одновременно разными шприцами в разные участки тела

ВАКЦИНАЦИЯ В СЛУЧАЯХ НАРУШЕНИЯ КАЛЕНДАРЯ u Вне зависимости от срока начала вакцинации интервалы между прививками сохраняются соответственно календарю u Пропуск одной прививки из серии не влечет за собой повторения всей серии, её продолжают так, как если бы необходимый интервал был сохранен u Для проведения последующих прививок минимальный интервал составляет 1 месяц (вместо 1, 5 мес. , указанных для прививок, проводимых своевременно)

Перечень медицинских противопоказаний к проведению профилактических прививок Вакцина Все вакцины Все живые вакцины БЦЖ-вакцина АКДС Противопоказание Сильная реакция или осложнение на предыдущую дозу Иммунодефицитное состояние (первичное), иммуносупрессия, злокачественные новообразования, беременность Масса тела ребенка менее 2000 г, Келоидный рубец после предыдущей дозы Прогрессирующее заболевание нервной системы. Афебрильные судороги в анамнезе Гепатит В Аллергическая реакция на пекарские дрожжи Живые вакцины: коревая, паротитная, краснушная. А также комбинированные ди- и тривакцины Тяжелая реакция на аминогликозиды. Анафилактическая реакция на куриный белок, следы которого определяются в коревой и паротитной зарубежных вакцинах.

Ложные противопоказания к прививкам (Приказ Минздрава РФ № 375 от 18. 12. 98) Состояния Перинатальная энцефалопатия Стабильные неврологические состояния Увеличение тени тимуса Аллергия, астма, экзема Врожденные пороки Дисбактериоз Поддерживающая терапия Стероиды, применяемые местно В анамнезе Недоношенность Сепсис Болезнь гиалиновых мембран Гемолитическая болезнь новорожденных Осложнения после вакцинации в семье Дисбактериоз Эпилепсия Внезапная смерть в семье

Подготовка к вакцинации u Перед первой прививкой АКДС-вакциной общий анализ крови и мочи, разрешение невропатолога на вакцинацию. u При наличии у ребенка аллергопатологии (диатез и др. ) необходим прием антигистаминных препаратов (супрастин, фенистил) в течение 2 дней до прививки и 2 дней после. Непосредственно перед прививкой: Перед проведением профилактической прививки проводится медицинский осмотр для исключения острого заболевания обязательна термометрия!!! В медицинской документации производится запись осмотра и разрешение на соответствующую прививку u u
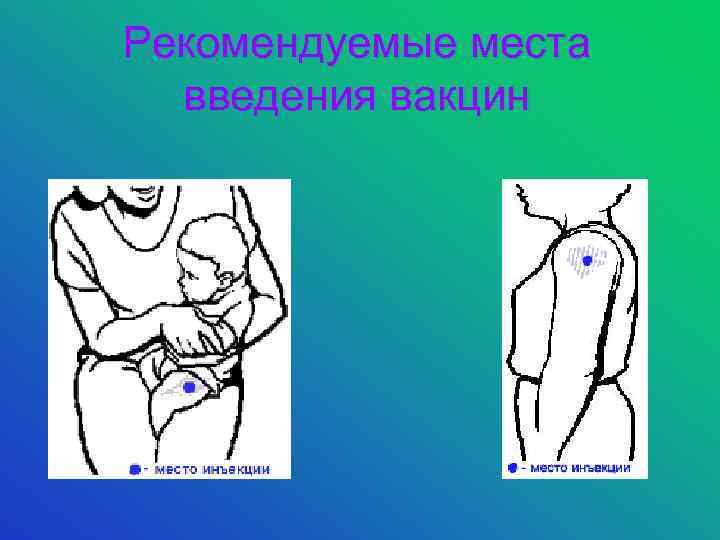
Рекомендуемые места введения вакцин
После вакцинации u Наблюдение за ребенком в течение 20 -30 минут после проведения вакцинации u Это позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку

Поствакцинальные осложнения Осложнения, связанные с вакцинацией встречаются крайне редко: – частота энцефалита на коревую вакцину составляет 1 на 5 -10 миллионов прививок – генерализованная БЦЖ-инфекция (при неправильном введении БЦЖ) – 1 на 1 миллион прививок – вакциноассоциированный полиомиелит – 1 на 1 -1, 5 миллиона введенных доз оральной полиовакцины (ОПВ)

Осложнения вакцинации Значительная часть осложнений вакцинации связана с ненадлежащей техникой введения вакцин

Причины поствакцинальных осложнений u u u введение БЦЖ подкожно – развитие инфильтрата или лимфаденита введение АКДС в ягодицу – повреждение седалищного нерва, парез введение АКДС подкожно (а не в мышцу) – инфильтрат, холодный абсцесс

ПЕРЕЧЕНЬ поствакцинальных осложнений, вызванных профилактическими прививками, дающих право на получение государственных единовременных пособий u Анафилактический шок u Тяжелые генерализованные аллергические реакции (рецидивирующий ангионевротический отек, синдром Стивенса -Джонсона, синдром Лайела, сывороточная болезнь и т. п. ) u Энцефалит u Вакцинассоциированный полиомиелит u Поражения центральной нервной системы с генерализованными или фокальными остаточными проявлениями, приведшими к инвалидности: энцефалопатия, серозный менингит, неврит, полиневрит, а также с клиническими проявлениями судорожного синдрома u Генерализованная инфекция, остеит (остит, остеомиелит), возникшие после введения вакцины БЦЖ u Артрит хронический, вызванный вакциной против краснухи

Гепатит В (моновакцины) u u u Вакцина гепатита В рекомбинантная дрожжевая Вакцина против гепатита В ДНК рекомбинантная «Энжерикс В» Регевак В НВ-Вакс®II, Эбербиовак НВ Энжерикс В Эувакс В Шанвак-В Биовак В И. П. Ген Вак-В

Гепатит В (комбинированные вакцины) u Бубо-М® – дифтерийно-столбнячно-гепатитная В вакцина (АДС-м+ВГВ) u Бубо-Кок® – коклюшно-дифтерийно-столбнячногепатитная В (АКДС+ВГВ) u Твинрикс – вакцина гепатита А и В (ВГА+ВГВ), u Геп-А+В-ин-ВАК – дивакцина гепатитов А+В очищенная концентрированная адсорбированная инактивированная (ВГА+ВГВ) u Тританрикс Геп В – коклюшно-дифтерийностолбнячно-гепатитная В (АКДС+ВГВ) u КОМВАКС® – рекомбинантная гепатита В и конъюгированная гемофильная вакцина (ВГВ+ХИБ), (готовится к регистрации)

Вакцины полиомиелитные: v живая оральная полиовакцина (ОПВ) v Вакцина полиомиелитная пероральная типов 1, 2, 3 (ОПВ) v инактивированная полиомиелитная вакцина (ИПВ) u Имовакс Полио (ИПВ) u Тетракок 05 – коклюшно- дифтерийно-столбнячнополиомиелитная вакцина (АКДС+ИПВ) u Пентаксим – коклюшно(бесклеточная)дифтерийно-столбнячно-полиомиелитнаягемофильная вакцина (Аа. КДС+ИПВ+ХИБ) (в стадии регистрации)

Дифтерия, столбняк (анатоксины) АДС – дифтерийно-столбнячный анатоксин u АДС-м – дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигенов u Д. Т. Вакс – дифтерийно-столбнячный анатоксин (АДС) u Имовакс Д. Т. адюльт – дифтерийностолбнячный анатоксин с уменьшенным содержанием антигенов (АДС-м) u АД-м – дифтерийный анатоксин очищенный адсорбированный u

Коклюш, столбняк, дифтерия (вакцины) u u u АКДС – коклюшно-дифтерийно-столбнячная вакцина Бубо-М® – дифтерийно-столбнячно-гепатитная В вакцина (АДС-м + ВГВ) Бубо-Кок® – коклюшно-дифтерийностолбнячно-гепатитная В вакцина (АКДС + ВГВ) Тританрикс Геп В – коклюшно-дифтерийностолбнячно-гепатитная В вакцина (АКДС + ВГВ) Тетракок 05 – коклюшно-дифтерийностолбнячно-полиомиелитная вакцина (АКДС+ИПВ)

Коклюш (цельноклеточные вакцины) u АКДС – коклюшно-дифтерийно-столбнячная вакцина u Тетракок 05 – коклюшно-дифтерийностолбнячно-полиомиелитная вакцина (АКДС+ИПВ) u Бубо-Кок® – коклюшно-дифтерийностолбнячно-гепатитная В вакцина (АКДС+ВГВ) u Тританрикс Геп В – коклюшно-дифтерийностолбнячно-гепатитная В вакцина (АКДС+ВГВ)

Столбняк, дифтерия, коклюш бесклеточные (ацеллюлярные) вакцины u u u Инфанрикс – коклюшно-дифтерийно-столбнячная вакцина (Аа. КДС) Пентаксим – коклюшно-дифтерийно-столбнячнополиомиелитная-гемофильная вакцина (Аа. КДС+ИПВ+ХИБ) Триацелювакс КДС – коклюшно-дифтерийно-столбнячная вакцина (Аа. КДС) (готовится к регистрации)

Вакцины против кори, краснухи, паротита u u u u u Моновакцины коревые Вакцина коревая культуральная живая (ЖКВ) Рувакс аттенуированная коревая вакцина Краснушные Моновакцины: Рудивакс Краснушная вакцина Вакцина против краснухи живая аттенуированная Паротитная моновакцина: Вакцина паротитная культуральная живая сухая Рувакс аттенуированная коревая вакцина

Вакцины против кори, краснухи, паротита u Дивакцины u Вакцина паротитно-коревая культуральная живая сухая u Комбинированные вакцины против кори, паротита, краснухи u ММR II® – вакцина против кори, паротита, краснухи u Приорикс™ - вакцина против кори, паротита, краснухи u Вакцина против кори, паротита и краснухи

Питание детей до года u Первые 10 дней - разовый объем кормления составляет 10 хn, где n — число дней. u Объемный метод. Ребенок - от 10 дней до 2 -х месяцев должен получать 1/5 часть от своего веса в сутки - от 2 до 4 -х месяцев — 1/6 - 4 -5 месяцев — 1/7 часть массы тела, но не более 1 литра. Объем питания, равный 1 литру — суточный объем для ребенка старше 5 месяцев Формула Шкарина: в 2 мес. сут. объём питания 800 мл на каждую недостающую неделю минус 50 мл на каждый избыточный месяц плюс 50 мл

Искусственное вскармливание Рекомендованы адаптированные смеси, максимально приближены по составу к грудному молоку u Для детей первого полугодия жизни: НАН, Нутрилон-1, Хипп-1, Энфамил-1, Хумана-1, Фрисолак, Сэмпер-беби-1 и др. Для недоношенных пре-Нан, фрисопре u Вскармливание детей второго полугодия- последующие формулы: НАН-2, Нутрилон-2, Хи. ПП-2, Энфамил-2, Семпер-беби- 2 u

Лечебные смеси u u u u Смеси с бифидо, лакто бактериями- при дискинезии ЖКТ, дисбактериозе- Лактофидус, Нан кисломолочный- не ранее 2 го месяца жизни При лактазной недостаточности- низколактозные и безлактозные смеси- НАН безлактозный, АЛЛ-100 При пищевой аллергии – профилактические смеси: Нан ГА, Нутрилон ГА, Хипп-ГА, Лечебные смеси (более высокая степень гидролиза): Нутрамиген, прегестимил, Нутрилон пепти ТСЦ, фрисопеп, алфаре При срыгиваниях- смеси с загустителем: фрисовом, нутрилонантирефлюкс, Сэмпер лемолак

Введение прикорма

Рекомендации ВОЗ по введению прикорма. u u u В течение всего периода введения прикорма материнское молоко должно оставаться главным видом молока Продукты для прикорма следует вводить примерно в возрасте 6 месяцев. Некоторым детям на грудном вскармливании продукты для прикорма могут вводиться раньше, но не ранее 4 -месячного возраста. Не следует давать немодифицированного коровьего молока до достижения 9 -месячного возраста в качестве питья Продукты для прикорма с низкой энергетической плотностью могут ограничить потребление энергии, поэтому средняя энергетическая плотность обычно должна быть не ниже 4, 2 к. Дж (1 ккал)/г Введение прикорма должно представлять собой процесс введения продуктов детского питания, все более разнообразных по своей консистенции, вкусу, аромату и внешнему виду, при одновременном продолжении кормления грудью. Не следует давать в период введения прикорма сильно соленых продуктов, и не нужно в течение этого периода добавлять в пищу соль
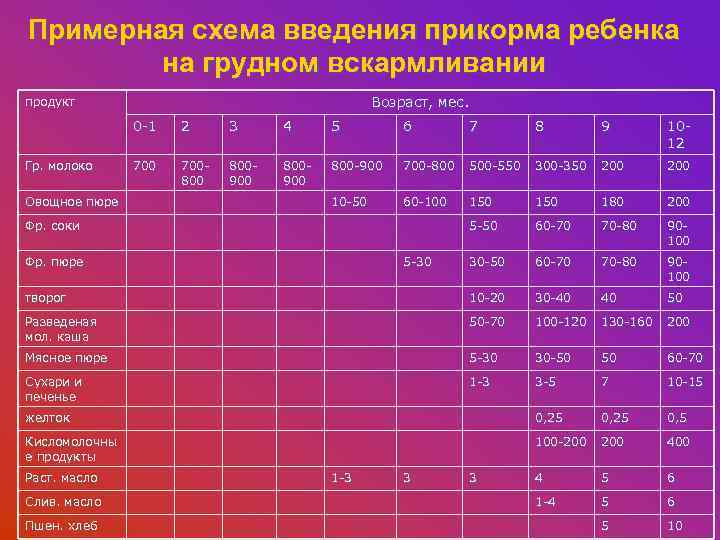
Примерная схема введения прикорма ребенка на грудном вскармливании Возраст, мес. продукт 0 -1 2 3 4 5 6 7 8 9 1012 700800 800900 800 -900 700 -800 500 -550 300 -350 200 10 -50 60 -100 150 180 200 5 -50 60 -70 70 -80 90100 30 -50 60 -70 70 -80 90100 творог 10 -20 30 -40 40 50 Разведеная мол. каша 50 -70 100 -120 130 -160 200 Мясное пюре 5 -30 30 -50 50 60 -70 Сухари и печенье 1 -3 3 -5 7 10 -15 желток 0, 25 0, 5 Кисломолочны е продукты 100 -200 400 4 5 6 1 -4 5 6 5 10 Гр. молоко Овощное пюре Фр. соки Фр. пюре Раст. масло Слив. масло Пшен. хлеб 5 -30 1 -3 3 3
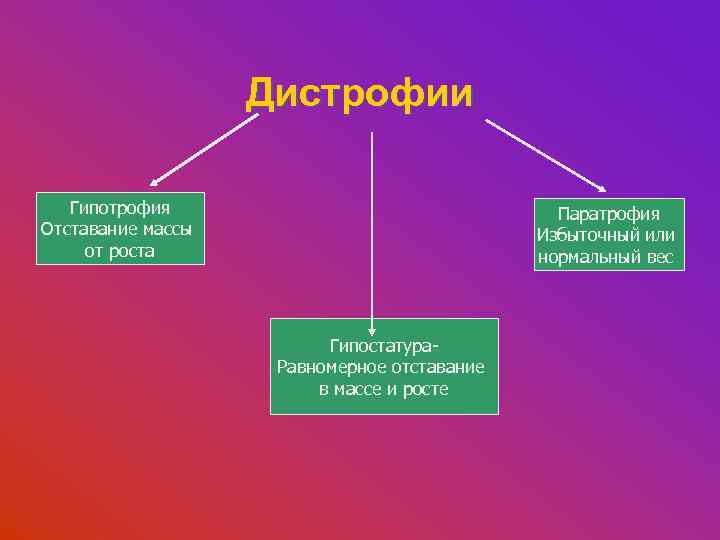
Дистрофии Гипотрофия Отставание массы от роста Паратрофия Избыточный или нормальный вес Гипостатура. Равномерное отставание в массе и росте
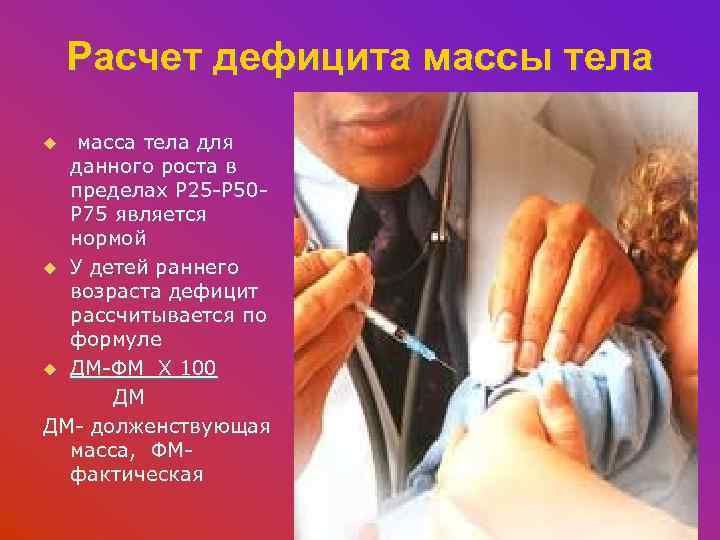
Расчет дефицита массы тела масса тела для данного роста в пределах Р 25 -Р 50 Р 75 является нормой u У детей раннего возраста дефицит рассчитывается по формуле u ДМ-ФМ X 100 ДМ ДМ- долженствующая масса, ФМ- фактическая u

Гипотрофия u хроническое расстройство питания, характеризующееся различной степенью потери массы тела u врожденная (пренатальная) u приобретенная (постнатальная)
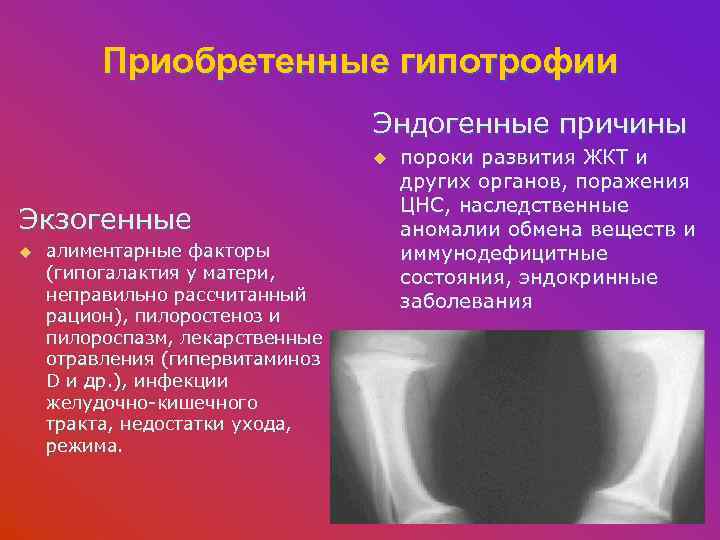
Приобретенные гипотрофии Эндогенные причины u Экзогенные u алиментарные факторы (гипогалактия у матери, неправильно рассчитанный рацион), пилоростеноз и пилороспазм, лекарственные отравления (гипервитаминоз D и др. ), инфекции желудочно-кишечного тракта, недостатки ухода, режима. пороки развития ЖКТ и других органов, поражения ЦНС, наследственные аномалии обмена веществ и иммунодефицитные состояния, эндокринные заболевания

Гипотрофия I степени u дефицит массы до 20% от долженствующей по возрасту u истончается подкожный жировой слой на животе, понижается туpгop тканей u кривая нарастания массы тела уплощена

Гипотрофия II степени u u u дефицит массы тела 20 -30% подкожный слой сохраняется только на лице, истончен он на животе и конечностях кожа сухая, легко собирается в складки, кое-где свисает отставание в росте, снижается аппетит, ребенок становится раздражительным, утрачивает приобретенные ранее навыки, нарушается терморегуляция стул неустойчивый: «голодный» стул (скудный, сухой, обесцвеченный, с резким и неприятным запахом) сменяется диспепсическим (зеленого цвета, с непереваренными частицами пищи, со слизью)

Гипотрофия III степени u дефицит массы тела составляет более 30%. u нарастание массы тела отсутствует, ребенок значительно отстает в росте u крайняя степень истощения, кожные покровы бледно-серого цвета, полностью отсутствует подкожный жировой слой u слизистые оболочки бледные, сухие u дыхание поверхностное, тоны сердца приглушены, АД снижено. Температура тела понижена, периодические подъемы до субфебрильных цифр, отсутствует разница между подмышечной и ректальной температурой. u инфекционные процессы протекают малосимптомно. u признаки подостротекущего рахита
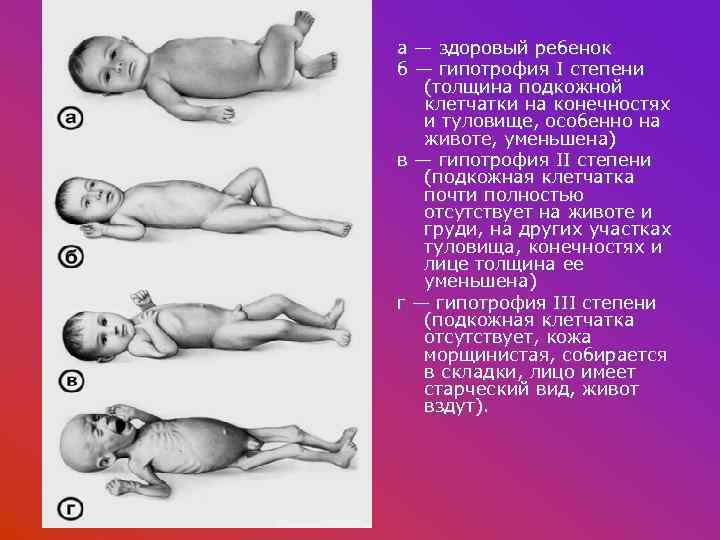
а — здоровый ребенок б — гипотрофия I степени (толщина подкожной клетчатки на конечностях и туловище, особенно на животе, уменьшена) в — гипотрофия II степени (подкожная клетчатка почти полностью отсутствует на животе и груди, на других участках туловища, конечностях и лице толщина ее уменьшена) г — гипотрофия III степени (подкожная клетчатка отсутствует, кожа морщинистая, собирается в складки, лицо имеет старческий вид, живот вздут).

Диетотерапия при гипотрофии u При гипотрофии I степени количество белков и углеводов обычно рассчитывают на 1 кг массы тела, долженствующей по возрасту, а жиров — на 1 кг существующей массы тела.

Диетотерапия при гипотрофии. u u u При гипотрофии II степени установление толерантности к пище проводят в течение 3— 5 дней. Назначают, как правило, грудное молоко или адаптированные смеси. Расчет сначала ведут на существующую массу тела ребенка, затем на приблизительно долженствующую (существующая +20) и лишь потом на долженствующую. С 3 -4 -го дня постепенно увеличивают белковую нагрузку, затем углеводную и в последнюю очередь жировую

Диетотерапия при гипотрофии u u u При гипотрофии III степени диетотерапию начинать с введения грудного молока или смеси каждые 2 ч по 20 -30 мл. Доведя количество пищи до 50 мл, уменьшают число кормлений. Порядок увеличения нагрузки белками, углеводами и жирами такой же, как и при гипотрофии II степени, но более постепенный. Толерантность к пище выясняется в течение 2 нед. Инфузионная терапия: 5 -10% раствор глюкозы, изотонический раствор хлорида натрия, раствор Рингера, белковые гидролизаты, альбумин, протеин и др. Показано проведение инсулинглюкозотерапии (п/к 1 ЕД инсулина на 5 г вводимой глюкозы).
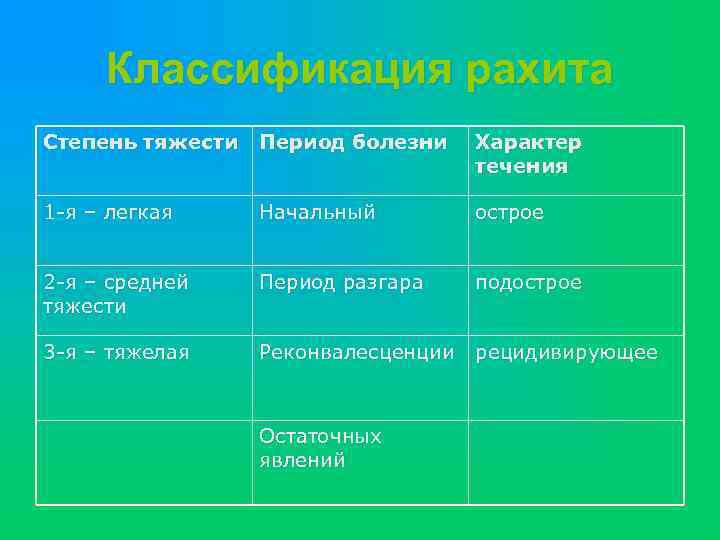
Классификация рахита Степень тяжести Период болезни Характер течения 1 -я – легкая Начальный острое 2 -я – средней тяжести Период разгара подострое 3 -я – тяжелая Реконвалесценции рецидивирующее Остаточных явлений

Классификация рахита u кальцийпенический u фосфопенический u без значительных отклонений содержания кальция и фосфора в крови. n. Рабочая классификация рахита, предложенная Е. М. Лукьяновой, n. Л. И. Омельченко и Ю. Г. Антипкиным (1991),

Методы исследования и нормальные значения фосфорно-кальциевого обмена у детей до 3 -х лет u Сa в сыворотке крови: 2, 25 – 2, 5 ммоль/л u P крови: 1, 45 – 2, 1 ммоль/л. u Активность ЩФ: 140 – 220 ЕД. u Экскреция кальция с мочой составляет 5 мг/кг/сут. Проба Сулковича: « 2» или ++
Пути поступления в организм витамина D: всасывание витамина D Животного холекальциферол – витамин D 3) и растительного (эргокальциферол – витамин D 2) происхождения в тонком кишечнике при достаточном количестве желчи образование в коже из 7 -дегидрохолестеролина под влиянием УФО длиной волны 280 -310 нм.

Метаболизм витамина D в организме Солнечные лучи Ультрафиолетовое облучение Эргокальциферол (D 2) Холекальциферол (D 3) Пища Лекарственные препараты КОЖА — провитамин D 3 (7 -дегидрохолестерол) ЖЕЛУДОЧНО-КИШЕЧНЫЙ ТРАКТ (всасывание) Холекальциферол (витамин D 3) СОСУДИСТОЕ РУСЛО ПЕЧЕНЬ фермент 25 -гидроксилаза 25 (ОН)D 3 – 25 гидроксихолекальциферол или кальцидиол (транспортная форма) ПОЧКИ фермент 1 а-гидроксилаза 1, 25(ОН)2 D 3 – 1, 25 -дигидроксихолекальциферол или кальцитриол фермент 24 -гидроксилаза 24, 25 (ОН)2 D 3 – 24, 25 -дигидроксихолекальциферол Активные метаболиты витамина D 3

Нормы потребления витамина D, Са и Р u u 10 мкг или 400 МЕ (1 МЕ = 0, 025 мкг витамина D) – Соотношение Са : Р в грудном молоке составляет 2: 1 100 мл грудного молока содержит Са 28 мг, Р – 15 мг. В коровьем молоке соотношение Са : Р = 1: 1, содержание витамина D не превышает 0, 02 мкг в 100 мл.

Экзогенные факторы риска рахита: u u u климатогеографические регионы с суровым климатом и пониженным фоном инсоляции искусственное и смешанное вскармливание неадаптированными молочными смесями дефицит белка, макро- и микроэлементов, витаминов социально-бытовые: многодетная семья, близнецы, низкий материальный уровень семьи экологические: загрязнение сред обитания человека гигиенические: плохой уход за ребенком, тугое пеленание, укутывание, отсутствие массажа, гимнастики, купания, свето-воздушных ванн.

Эндогенные факторы риска рахита: u юный возраст матери; u возраст матери ≥ 35 лет; u частые беременности с коротким интервалом, аборты; u низкая масса ребенка при рождении u большая масса (более 4000 г) при рождении; u рождение от многоплодной беременности; u болезни кожи, желудочно-кишечного тракта, почек; u незрелость систем, обеспечивающих транспорт солей кальция, фосфора, метаболитов витамина D в растущие ткани; u хроническая внутриутробная гипоксия; асфиксия в родах; u гипотрофия; u генетическая предрасположенность.

Антенатальные факторы риска рахита со стороны матери: - экстрагенитальная патология матери (обменные заболевания, патология желудочно-кишечного тракта, билиарной системы, почек, гипертоническая болезнь, сахарный диабет, ревматизм); - токсикозы беременности, приводящие к нарушениям маточноплацентарного кровотока; - возраст матери меньше 17 и больше 35 лет; - прием во время беременности антиконвульсантов (являются антигонистами витамина D); - дефекты питания во время беременности (дефицит белка, кальция, фосфора, витаминов В 1, В 2, В 6, D) - несоблюдение режима дня (недостаточная инсоляция, гиподинамия) - неблагополучные социально-экономические условия - осложненные роды со стороны ребенка: - недоношенность, морфофункциональная незрелость - большая масса при рождении (более 4 кг)
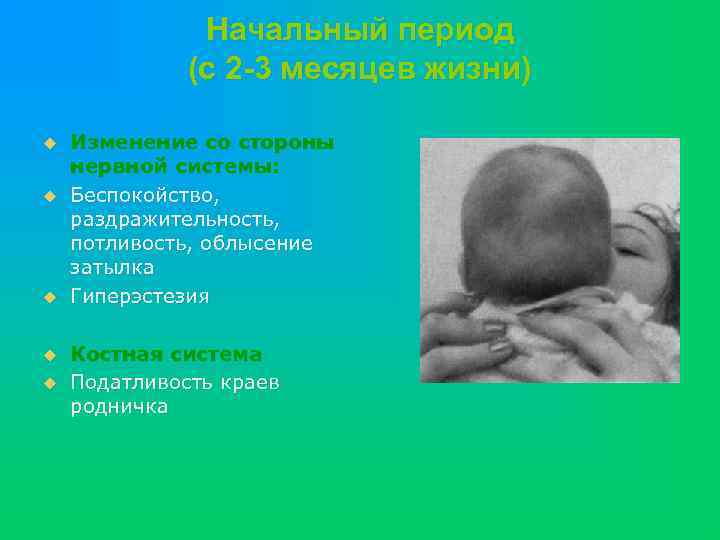
Начальный период (с 2 -3 месяцев жизни) u u u Изменение со стороны нервной системы: Беспокойство, раздражительность, потливость, облысение затылка Гиперэстезия Костная система Податливость краев родничка
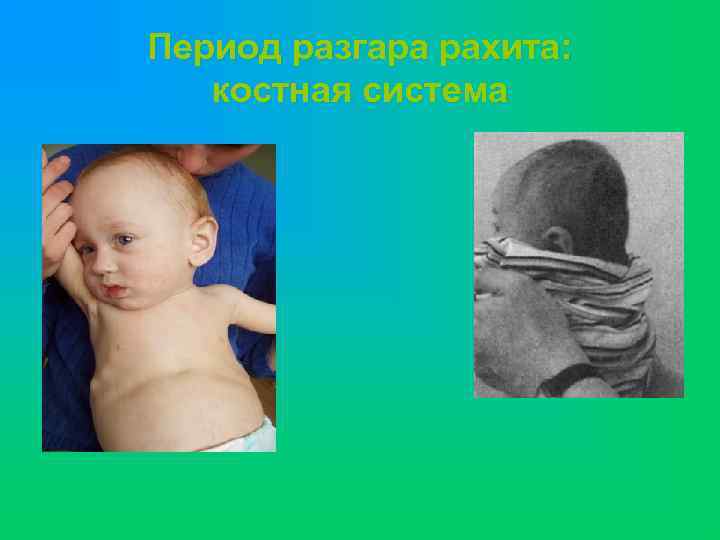
Период разгара рахита: костная система
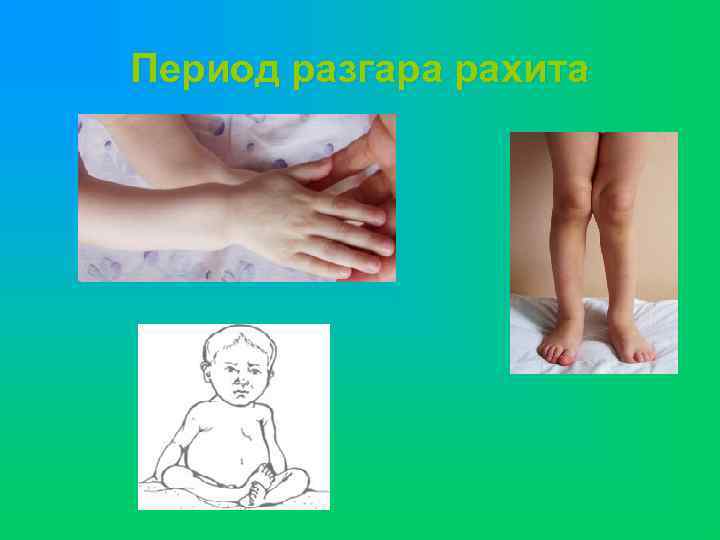
Период разгара рахита

Период разгара рахита u u u нервная система: Усиление потливости Нарастание общей слабости Отставание в психомоторном развитии Эмоциональная лабильность u u u Мышечная система Мышечная гипотония, разболтанность суставов, феномен «гуттаперчевого ребенка» , «Лягушачий» живот Высокое стояние диафрагмы

Симптомы рахита в период реконвалесценции • • • Обратное развитие рахита Исчезают симптомы со стороны нервной системы Восстановление статических и моторных функций
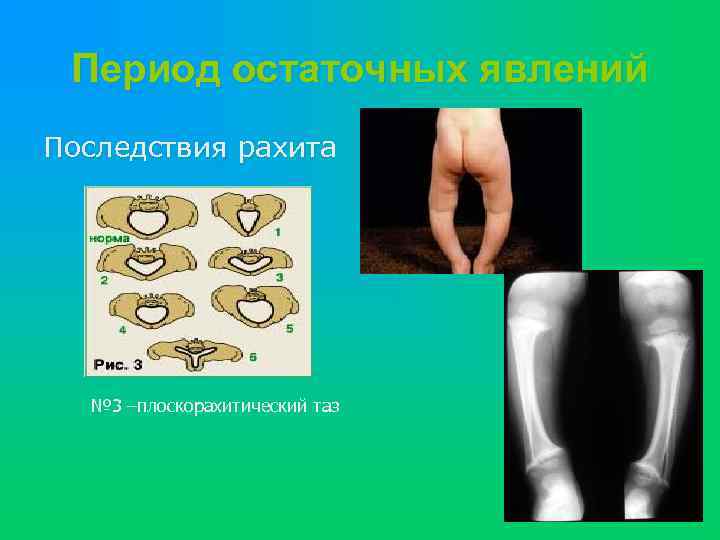
Период остаточных явлений Последствия рахита № 3 –плоскорахитический таз

Спазмофилия u u склонность к тоническим и тонико-клоническим судорогам, другим проявлениям повышенной нервно-мышечной возбудимости Причина- понижения уровня ионизированного кальция в крови u протекает на фоне рахита u низкий уровень витамина D

Антенатальная специфическая профилактика рахита u u Ежедневно в течение всей беременности принием поливитаминных препаратов ( 250 МЕ витамина D ). В течение последних двух месяцев беременности ежедневный прием в дозе 1000 -1500 МЕ/сут препаратов витамина D: (Водорастворимый витамин D 3 – Аквадетрим, масляный раствор витамина D 2 или масляный раствор витамина D 3 - Видехол, Матерна Витрум пренал, Нова вита, Олиговит, Прегнавит, Мульти-табс с бета-каротином, Кальций D 3– Никомед и др. ). Женщинам из группы риска по развитию гиповитаминоза D препараты витамина D назначают с 28 -32 недели беременности в дозе 1000 -1500 МЕ/сут ежедневно в течение 8 недель

Постнатальная специфическая профилактика рахита витамином D u u u Доношенным здоровым детям - доза 400 -500 МЕ на протяжении первого и второго года жизни, исключая летние месяцы Дети группы риска c 1 месяца 1000 МЕ/сут в осеннее-зимне-весенний период на протяжении первых двух лет жизни. Недоношенные дети с 10 -14 дня жизни по 400 – 1000 МЕ/сут в течение первых двух лет жизни, исключая летний период.


Терапия рахита u u u назначение препаратов витамина D в лечебных дозах (2000 – 5000 МЕ/сут) в течение 30 -40 дней (курсовая доза 200 000 – 500 000 МЕ) организация сбалансированного питания рациональный режим назначение поливитаминных препаратов проведение комплекса неспецифической профилактики рахита Противорецидивное лечение рахита через 3 месяца после проведенного лечения в дозе 2000 -5000 на 3 -4 недели (курсовая доза 200 000 – 500 000 МЕ).

Критерии эффективности терапии u Контроль осуществляют 1 раз в 2 недели проведением пробы Сулковича u Критерии окончания курса терапии лечебными дозами: u нормализация биохимических показателей сыворотки крови u положительная ( « 3» или +++) проба Сулковича

Витамин D-зависимый рахит, или псевдодефицитный Тип 1 -й — генетический дефект синтеза в почках 1, 25 диоксивитамина D Тип 2 -й — генетическая резистентность рецепторов органов-мишеней к 1, 25 -оксивитамину D ● часто встречается у лиц, состоящих в браке II степени родства. ● проявляется в возрасте 3— 6 месяцев у детей, получавших витамин D в целях предупреждения рахита ● первые клинические проявления: краниотабес, «браслетки» , рахитические четки, О- или Х-образные деформации голеней ● незаращение родничков, задержка появления зубов, дефекты эмали, глубокие прогрессирующие рахитические изменения скелета. ● уровни кальция и фосфатов низкие, а активность щелочной фосфатазы не повышена. ● Эффект от терапии витамином D высокий, дозы высокие. Терапия непрерывная в течение нескольких лет

Витамин D-резистентный рахит u u Семейный врожденный гипофосфатемический рахит, или фосфат-диабет: – а) сцепленная с Ххромосомой гипофосфатемия; – б) аутосомнодоминантный гипофосфатемический рахит. Болезнь Дебре—де-Тони— Фанкони (глюкозоаминофосфатдиабет). Почечный тубулярный ацидоз. Гипофосфатазия

Витамин D-резистентный рахит • Нарушение реабсорбции фосфатов в проксимальных канальцах почек, превращения неактивного метаболита витамина D в активный (кальцитриол). • У матерей некоторых больных отмечаются клинические признаки болезни в виде деформаций или небольшого роста, у других выявляют лишь гипофосфатемию натощак. • Выражена деформация нижних конечностей, рахитические «браслетки» , мышечная гипотония нижних конечностей. • Прогрессирующая варусная деформация голеней, низкий рост. • Уровень кальция в сыворотке не изменяется или слегка снижен (90— 94 мг/л), умеренно снижен уровень фосфатов (15— 30 мг/л) и повышена активность щелочной фосфатазы • Фосфатурия значительна. • Эффект от терапии витамином D удовлетворительный, дозы высокие, принимают постоянно

Вторичный рахит u При болезнях почек, желчевыводящих путей. u Синдром мальабсорбции. u При болезнях обмена веществ. u Индуцированность фенобарбита либо другими противосудорожными препаратами или глюкокортикоидами

Гипервитаминоз D Чрезмерно большие дозы витамина D u При назначении лечебной дозы витамина D ребенку с генетически обусловленной повышенной чувствительностью организма к витамину D u Гиперкальциурия, гиперфосфатурия, гипофосфатемия, уменьшение щелочных резервов u Кальциноз органов (нефрокальциноз, нефролитиаз) u

Лечение гипервитаминоза D u Прекращение приема препарата витамина D u устранении пищевой нагрузки кальцием и витамином D u назначение адсорбента u форсирование диуреза u назначение лекарственных антагонистов витамина D ( витамин А), ксидифон.
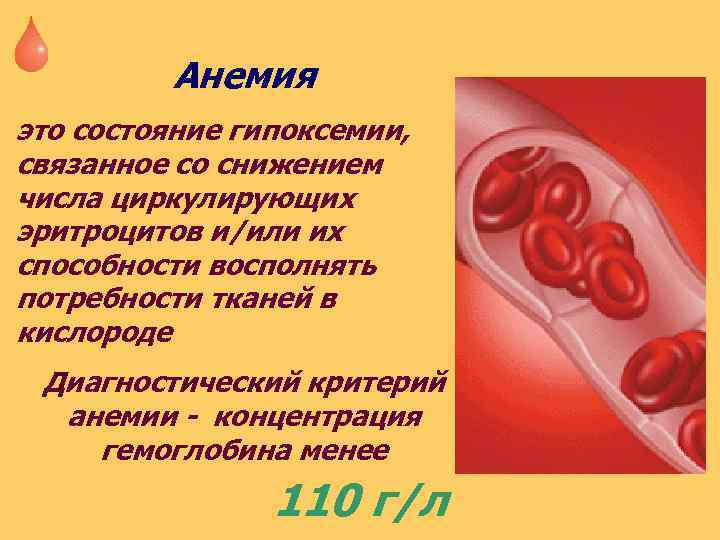
Анемия это состояние гипоксемии, связанное со снижением числа циркулирующих эритроцитов и/или их способности восполнять потребности тканей в кислороде Диагностический критерий анемии - концентрация гемоглобина менее 110 г/л
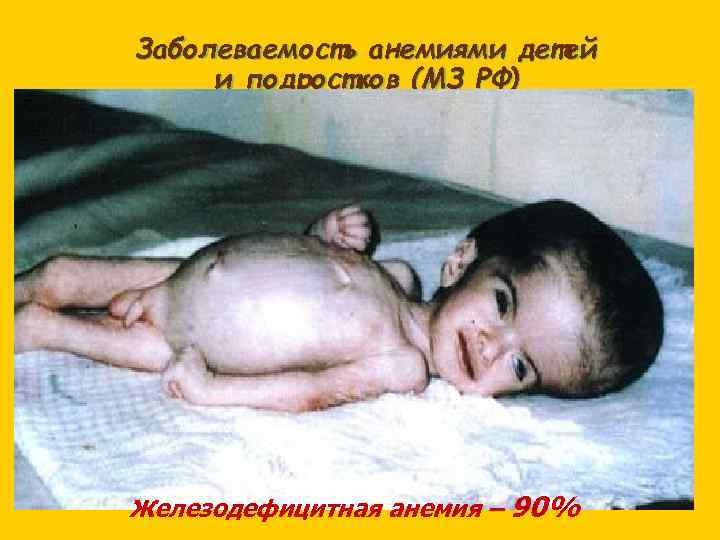
Заболеваемость анемиями детей и подростков (МЗ РФ) Железодефицитная анемия – 90%
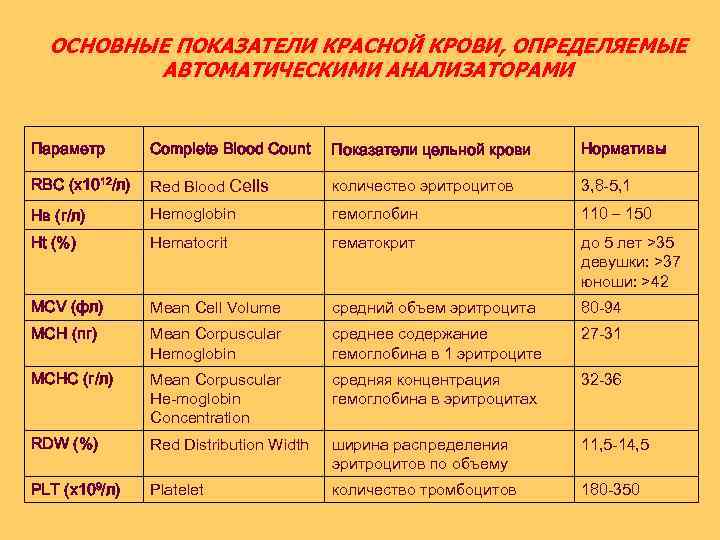
ОСНОВНЫЕ ПОКАЗАТЕЛИ КРАСНОЙ КРОВИ, ОПРЕДЕЛЯЕМЫЕ АВТОМАТИЧЕСКИМИ АНАЛИЗАТОРАМИ Параметр Complete Blood Count Показатели цельной крови Нормативы RBC (х1012/л) Red Blood Cells количество эритроцитов 3, 8 -5, 1 Нв (г/л) Hemoglobin гемоглобин 110 – 150 Ht (%) Hematocrit гематокрит до 5 лет >35 девушки: >37 юноши: >42 MCV (фл) Mean Cell Volume средний объем эритроцита 80 -94 MCH (пг) Mean Corpuscular Hemoglobin среднее содержание гемоглобина в 1 эритроците 27 -31 MCHC (г/л) Mean Corpuscular He moglobin Concentration средняя концентрация гемоглобина в эритроцитах 32 -36 RDW (%) Red Distribution Width ширина распределения эритроцитов по объему 11, 5 -14, 5 PLT (х109/л) Platelet количество тромбоцитов 180 -350

ОСНОВНЫЕ ПОКАЗАТЕЛИ КРАСНОЙ КРОВИ, ОПРЕДЕЛЯЕМЫЕ АВТОМАТИЧЕСКИМИ АНАЛИЗАТОРАМИ Расчет эритроцитарных индексов: Нt (л/л, %)= RBC x MCV (фл) = МСН (пг) = Ht (л/л) х 1 000/RBC (х1012/л) Нв (г/л) / RBC (х 1012/л) МСНС (г/л) = Нв (г/л) / Ht (л/л) RDW (%) = SD / MCV х 100, где SD - стандартное отклонение.

Степени тяжести анемии: лёгкая степень анемии – Hb 110 -90 г/л средняя степень анемии – Hb 90 -70 г/л тяжелая анемия - Hb ниже 70 г/л

Алгоритм диагностики Анамнез и врачебный осмотр Анализ периферической крови: количественные показатели размеры и индексы эритроцитов морфология эритроцитов в мазке количество ретикулоцитов количество и морфология белых клеток крови и тромбоцитов Исследование костного мозга Дополнительные методы диагностики

ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ (D 50) Железодефицитная анемия (ЖДА) является самой распространённой формой анемии 90% всех анемий в детском возрасте, особенно в раннем детстве В России 24, 5% детей раннего возраста имеют дефицит железа В мире 1, 8 млрд. людей страдают ЖДА Среди всех железодефицитных состояний (ЖДС): 30% железодефицитная анемия (ЖДА) 70% латентный дефицит железа (ЛДЖ)
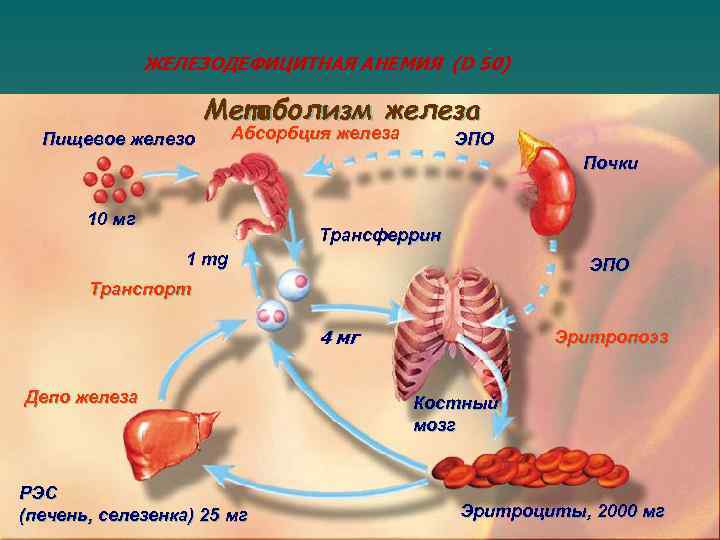
ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ (D 50) Метаболизм железа Пищевое железо Абсорбция железа ЭПО Почки 10 мг Трансферрин 1 mg ЭПО Транспорт 4 мг Депо железа РЭС (печень, селезенка) 25 мг Эритропоэз Костный мозг Эритроциты, 2000 мг
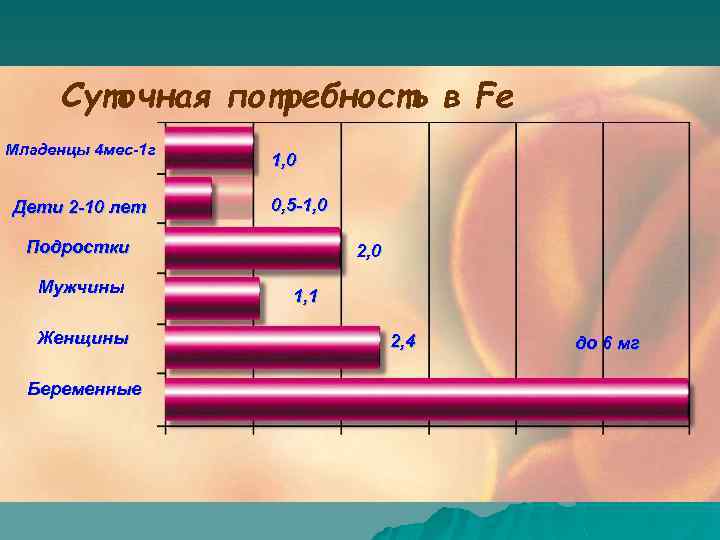
Суточная потребность в Fe Младенцы 4 мес-1 г Дети 2 -10 лет 1, 0 0, 5 -1, 0 Подростки Мужчины Женщины Беременные 2, 0 1, 1 2, 4 до 6 мг

Всасывание железа Железо всасывается преимущественно в 12 -ти перстной и верхнем отделе подвздошной кишки Сбалансированная дневная диета содержит 10 -20 мг железа, но всасывается только 1 -2 мг В пище присутствуют два вида железа: гемовое и негемовое

Всасывание негемового железа Вещества, подавляющие всасывание: Фитины, танины, фосфопротеины, оксалаты (кукуруза, рис, зерно, чай, кофе, шпинат, молоко), а также некоторые медикаменты Вещества, усиливающие всасывание: Витамин C, мясо, рыба и аминокислоты

Диагностические критерии Сидеропенический синдром Анемический синдром

СИНДРОМ АНЕМИИ Жалобы: общая слабость, снижение аппетита, физическая и умственная утомляемость, одышка, головокружение, шум в ушах, мелькание "мушек" перед глазами, обморочные состояния, в тяжелых случаях - кома Осмотр: бледность кожи и видимых слизистых, тахикардия, гипотония, расширение границ сердца, приглушение тонов и систолический шум, венозный шум Лабораторные признаки: • снижение уровня Hb < 110 г/л. • падение гематокрита (Ht) ниже 35% у детей, 37% у девушек и 42% у юношей.
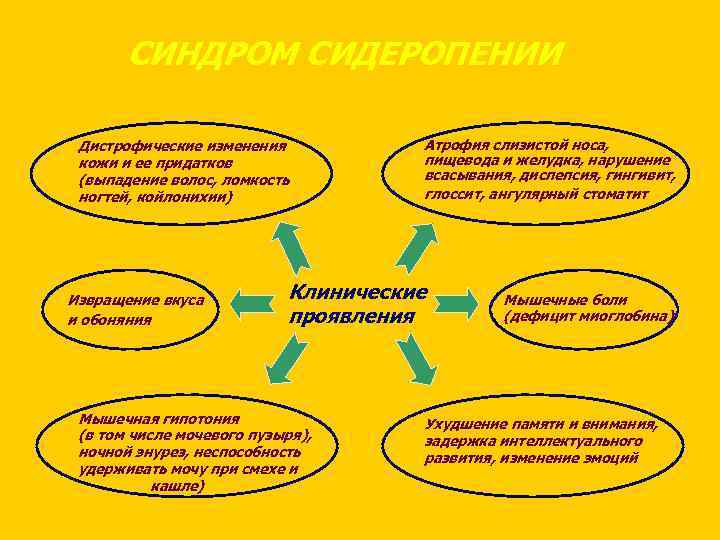
СИНДРОМ СИДЕРОПЕНИИ Дистрофические изменения кожи и ее придатков (выпадение волос, ломкость ногтей, койлонихии) Извращение вкуса и обоняния Атрофия слизистой носа, пищевода и желудка, нарушение всасывания, диспепсия, гингивит, глоссит, ангулярный стоматит Клинические проявления Мышечная гипотония (в том числе мочевого пузыря), ночной энурез, неспособность удерживать мочу при смехе и кашле) Мышечные боли (дефицит миоглобина) Ухудшение памяти и внимания, задержка интеллектуального развития, изменение эмоций

СИНДРОМ СИДЕРОПЕНИИ Лабораторные признаки: Гипохромно-микроцитарный характер анемии с гетерогенной популяцией эритроцитов Анизо- и пойкилоцитоз (шизоциты, овалоциты, мишеневидные клетки) Снижение СФ (сывороточный ферритин) < 30 нг/мл у взрослых и детей старше одного года Повышение ОЖСС > 60 мкмоль/л Снижение содержания СЖ (сывороточное железо) <12, 5 мкмоль/л Снижение НТЖ (насыщение трансферрина железом). При падении его ниже 16% эффективный эритропоэз невозможен: эритроцито- и ретикулоцитопения

СИНДРОМ СИДЕРОПЕНИИ Латентный дефицит железа (ЛДЖ) состояние изолированной сидеропении без снижения уровня Нb, являющееся функциональным расстройством. На этом этапе ЖДС в анализе периферической крови отмечается эритроцитоз
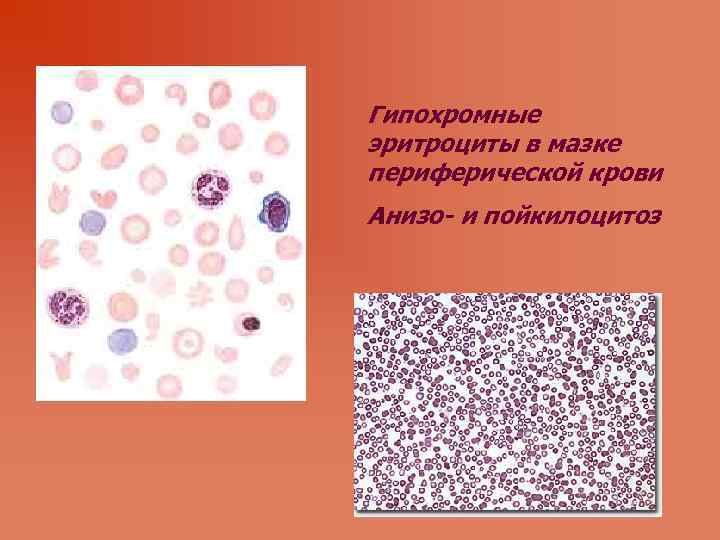
Гипохромные эритроциты в мазке периферической крови Анизо- и пойкилоцитоз

Группы риска по развитию дефицита железа Дети с повышенными физиологическими потребностями в железе и/или повышенными потерями железа
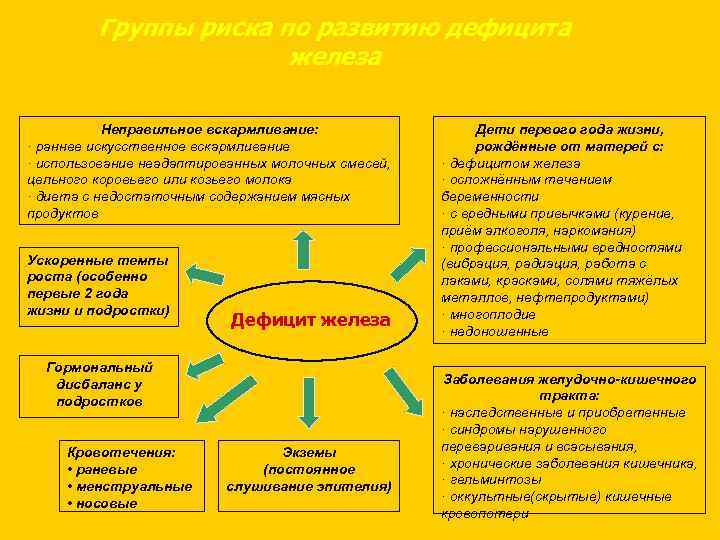
Группы риска по развитию дефицита железа Неправильное вскармливание: · раннее искусственное вскармливание · использование неадаптированных молочных смесей, цельного коровьего или козьего молока · диета с недостаточным содержанием мясных продуктов Ускоренные темпы роста (особенно первые 2 года жизни и подростки) Дефицит железа Гормональный дисбаланс у подростков Кровотечения: • раневые • менструальные • носовые Экземы (постоянное слушивание эпителия) Дети первого года жизни, рождённые от матерей с: · дефицитом железа · осложнённым течением беременности · с вредными привычками (курение, приём алкоголя, наркомания) · профессиональными вредностями (вибрация, радиация, работа с лаками, красками, солями тяжёлых металлов, нефтепродуктами) · многоплодие · недоношенные Заболевания желудочно-кишечного тракта: · наследственные и приобретенные · синдромы нарушенного переваривания и всасывания, · хронические заболевания кишечника, · гельминтозы · оккультные(скрытые) кишечные кровопотери

ТАКТИКА ВЕДЕНИЯ РЕБЁНКА С ЛДЖ И ЖДА Диета Включение продуктов, богатых железом и витаминами (мясо, печень) Только прием препаратов железа способен восстановить его дефицит

В лечении ЖДА применяются препараты железа, расчет которых производится по атомарному железу без учета содержания других химических компонентов Fe (III) гидроксид полимальтозный комплекс или Fe (II) соли железа

Терапия ЖДА проводится пероральными препаратами железа, так как по сравнению с железа парентеральным введением: скорость восстановления уровня Нb почти не отличается количество побочных эффектов резко снижено нет развития гемосидероза при неправильной постановке диагноза

Правила приёма препаратов железа Рекомендован за 1 час до еды предпочтительно в вечернее время, так как процесс абсорбции железа увеличен во второй половине суток Больного и родителей следует предупредить о возможности темного окрашивания стула и появления транзиторных диспепсических расстройств (тошнота, запоры или разжиженный стул) В случае длительного сохранения субъективного дискомфорта, следует сменить препарат или снизить дозу
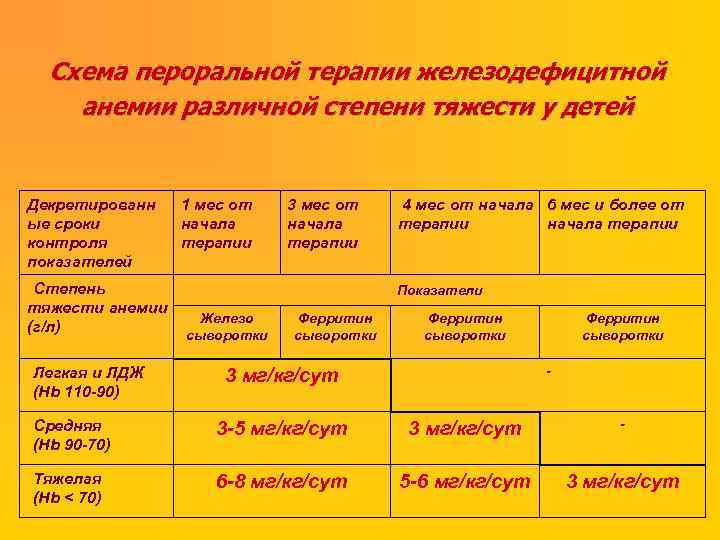
Схема пероральной терапии железодефицитной анемии различной степени тяжести у детей Декретированн ые сроки контроля показателей Степень тяжести анемии (г/л) Легкая и ЛДЖ (Нb 110 -90) 1 мес от начала терапии 3 мес от начала терапии 4 мес от начала 6 мес и более от терапии начала терапии Показатели Железо сыворотки Ферритин сыворотки - 3 мг/кг/сут Средняя (Нb 90 -70) 3 -5 мг/кг/сут 3 мг/кг/сут - Тяжелая (Нb < 70) 6 -8 мг/кг/сут 5 -6 мг/кг/сут 3 мг/кг/сут

Контрольный анализ периферической крови в период от 7 до 10 дня от начала терапии увеличение количества ретикулоцитов (ретикулоцитарная реакция) Контрольный анализ периферической к концу 4 недели: Нb увеличивается на 10 г/л, Ht -на 3% Далее анализ периферической крови ежемесячно до выздоровления После нормализации клинико-лабораторных показателей снятие с диспансерного учета - через 1 год

После 4 -й недели лечения Нb повышается медленнее, в зависимости от тяжести предшествующей анемии Об излечении свидетельствует не столько нормализация Нb, сколько коррекция сидеропении, в том числе восполнение запасов железа Единственный критерий отмены препаратов железа является нормализация сыворочного ферритина Определение СФ в сроки не менее 3 -х мес. от начала терапии

Трансфузии эритроцитов не рекомендуется применять даже при тяжелых анемиях, поскольку больной обычно адаптирован к анемизации Исключение составляет необходимость быстрой коррекции анемии при экстренных оперативных вмешательствах.

Основной диагностический вопрос: Поиск ставших и устранение причиной соматических развития ЖДА, проблем, так как сохранение основного заболевания может повлечь за собой рецидив ЖДА Коррекция возможных сопутствующих В 12 и фолиево-дефицитных состояний Вакцинация детей, страдающих ЖДА - после повышения уровня Нb до 100 г/л
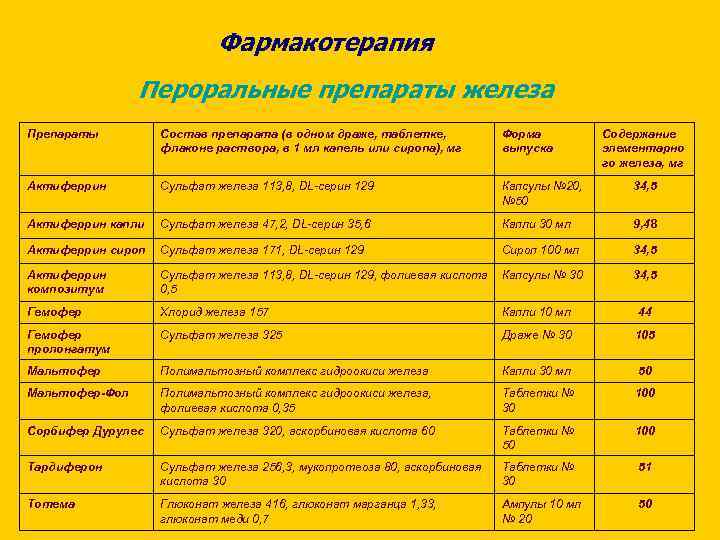
Фармакотерапия Пероральные препараты железа Препараты Состав препарата (в одном драже, таблетке, флаконе раствора, в 1 мл капель или сиропа), мг Форма выпуска Содержание элементарно го железа, мг Актиферрин Сульфат железа 113, 8, DL-серин 129 Капсулы № 20, № 50 34, 5 Актиферрин капли Сульфат железа 47, 2, DL-серин 35, 6 Капли 30 мл 9, 48 Актиферрин сироп Сульфат железа 171, DL-серин 129 Сироп 100 мл 34, 5 Актиферрин композитум Сульфат железа 113, 8, DL-серин 129, фолиевая кислота 0, 5 Капсулы № 30 34, 5 Гемофер Хлорид железа 157 Капли 10 мл 44 Гемофер пролонгатум Сульфат железа 325 Драже № 30 105 Мальтофер Полимальтозный комплекс гидроокиси железа Капли 30 мл 50 Мальтофер-Фол Полимальтозный комплекс гидроокиси железа, фолиевая кислота 0, 35 Таблетки № 30 100 Сорбифер Дурулес Сульфат железа 320, аскорбиновая кислота 60 Таблетки № 50 100 Тардиферон Сульфат железа 256, 3, мукопротеоза 80, аскорбиновая кислота 30 Таблетки № 30 51 Тотема Глюконат железа 416, глюконат марганца 1, 33, глюконат меди 0, 7 Ампулы 10 мл № 20 50
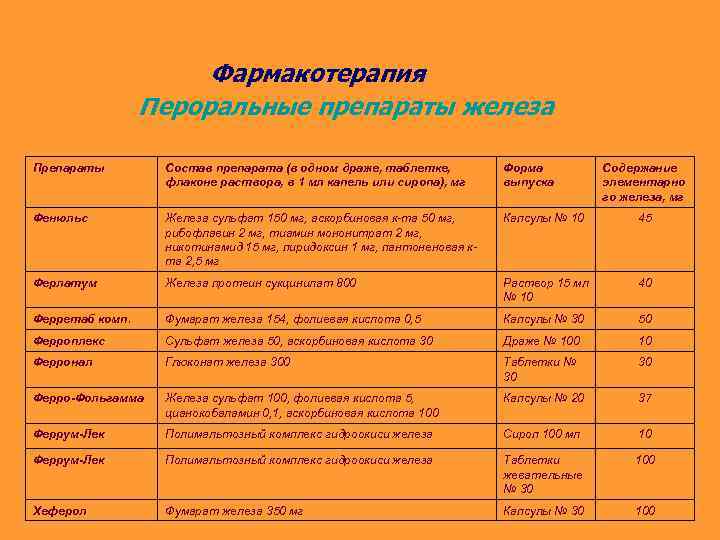
Фармакотерапия Пероральные препараты железа Препараты Состав препарата (в одном драже, таблетке, флаконе раствора, в 1 мл капель или сиропа), мг Форма выпуска Содержание элементарно го железа, мг Фенюльс Железа сульфат 150 мг, аскорбиновая к-та 50 мг, рибофлавин 2 мг, тиамин мононитрат 2 мг, никотинамид 15 мг, пиридоксин 1 мг, пантоненовая кта 2, 5 мг Капсулы № 10 45 Ферлатум Железа протеин сукцинилат 800 Раствор 15 мл № 10 40 Ферретаб комп. Фумарат железа 154, фолиевая кислота 0, 5 Капсулы № 30 50 Ферроплекс Сульфат железа 50, аскорбиновая кислота 30 Драже № 100 10 Ферронал Глюконат железа 300 Таблетки № 30 30 Ферро-Фольгамма Железа сульфат 100, фолиевая кислота 5, цианокобаламин 0, 1, аскорбиновая кислота 100 Капсулы № 20 37 Феррум-Лек Полимальтозный комплекс гидроокиси железа Сироп 100 мл 10 Феррум-Лек Полимальтозный комплекс гидроокиси железа Таблетки жевательные № 30 100 Хеферол Фумарат железа 350 мг Капсулы № 30 100
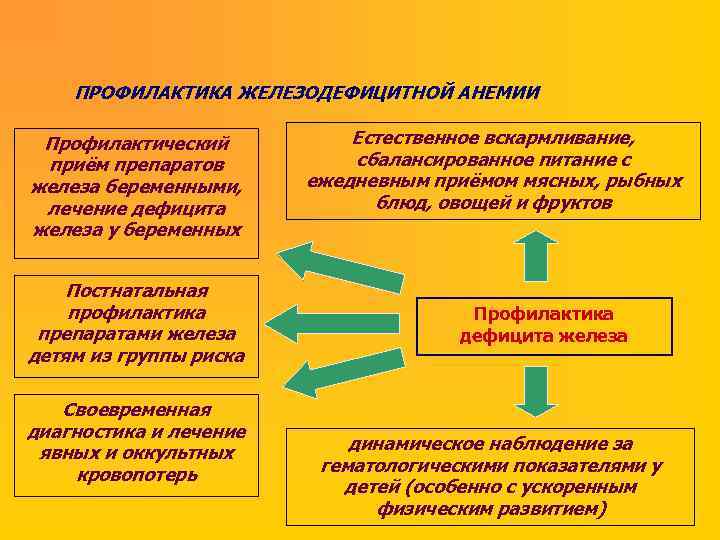
ПРОФИЛАКТИКА ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ Профилактический приём препаратов железа беременными, лечение дефицита железа у беременных Постнатальная профилактика препаратами железа детям из группы риска Своевременная диагностика и лечение явных и оккультных кровопотерь Естественное вскармливание, сбалансированное питание с ежедневным приёмом мясных, рыбных блюд, овощей и фруктов Профилактика дефицита железа динамическое наблюдение за гематологическими показателями у детей (особенно с ускоренным физическим развитием)

Атопический дерматит u хроническое заболевание, в основе которого лежит Ig-E зависимое воспаление кожи и её гиперреактивность u развивается у лиц с генетической предрасположенностью к атопии под действием факторов внешней и внутренней среды

Распространенность АД u Распространенность атопического дерматита среди детей экономически развитых стран ~ 10 -28% u Доля атопического дерматита в структуре аллергических заболеваний ~ 50 -75%

Клиническая картина u u Субъективные признаки: – Зуд кожных покровов Признаки острого воспаления: – Стойкая гиперемия или преходящая эритема, папулезно-везикулярные высыпания, экссудация Признаки хронического воспаления: – Сухость кожи, шелушение, экскориация, лихенификация Локализация: – Симптомы носят распространенный или ограниченный характер

Факторы риска развития АД Эндоген ные фактор ы Экзогенные факторы Причинные факторы (триггеры) Аллергенные u. Наследственност ь u. Атопия u. Гиперреактивнос ть кожи u. Пищевые u. Бытовые u. Пыльцевые u. Эпидермальн ые u. Грибковые u. Бактериальн ые uвакцинальны е Неаллергенн ые u. Психо- эмоциональные нагрузки u. Изменение u. Метеоситуации u. Табачный дым u. Пищевые добавки u. Поллютанты uксенобиотики Факторы, усугубляющие действие триггеров u. Климато- географические u. Нарушения характера питания u. Нарушения правил режима и ухода за кожей u. Бытовые условия u. Вакцинация u. Психологический стресс u. Острые вирусные инфекции
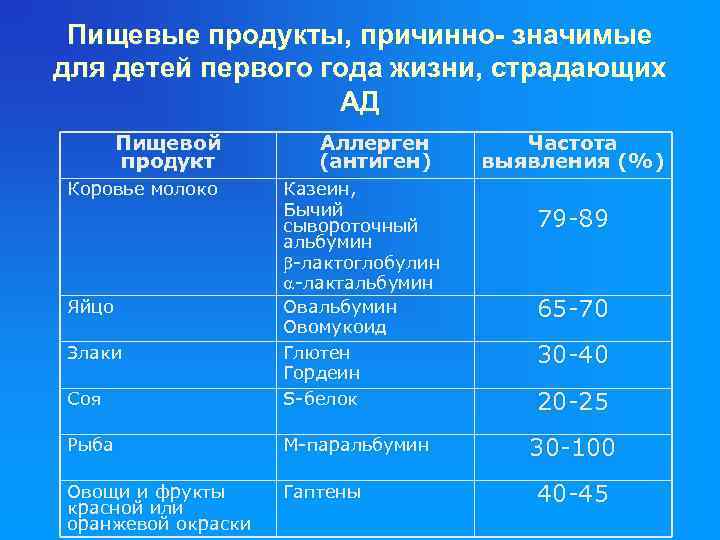
Пищевые продукты, причинно- значимые для детей первого года жизни, страдающих АД Пищевой продукт Коровье молоко Аллерген (антиген) Соя Казеин, Бычий сывороточный альбумин -лактоглобулин -лактальбумин Овомукоид Глютен Гордеин S-белок Рыба М-паральбумин Овощи и фрукты красной или оранжевой окраски Гаптены Яйцо Злаки Частота выявления (%) 79 -89 65 -70 30 -40 20 -25 30 -100 40 -45

Факторы, усугубляющие действие причинных факторов u Нарушения диетического режима (включая u Бытовые факторы риска: u Нарушение правил режима и ухода за кожей с несбалансированное питание матери во время беременности и лактации). Нерациональное вскармливание детей раннего возраста (ранний перевод на искусственное и смешанное вскармливание с использованием неадаптированных молочных смесей, раннее введение прикорма, избыток белка и углеводов, раннее использование цельного молока) – Высокая (>23°С) температура воздуха, низкая (< 60%) влажность, нерегулярная и сухая уборка, способствующая образованию коллекторов клещей и домашней пыли, нерациональное использование синтетических моющих средств, содержание в квартире домашних животных, пассивное курение, хронические инфекции в семье использованием средств не предназначенных для детей (мыло, шампуни, крремы, лосьоны с высокими значениями PH)
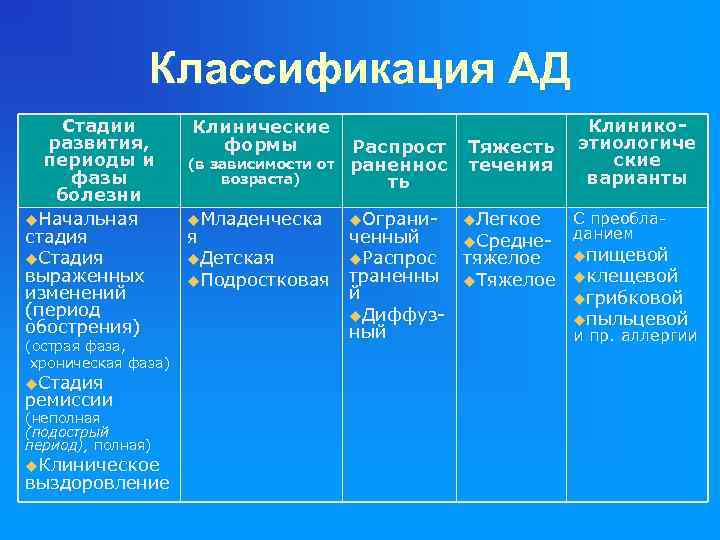
Классификация АД Стадии развития, периоды и фазы болезни u. Начальная стадия u. Стадия выраженных изменений (период обострения) (острая фаза, хроническая фаза) u. Стадия ремиссии (неполная (подострый период), полная) u. Клиническое выздоровление Клинические формы Распрост (в зависимости от раненнос возраста) ть u. Младенческа я u. Детская u. Подростковая u. Ограни- Клинико. Тяжесть этиологиче ские течения варианты u. Легкое С преобладанием ченный u. Среднеuпищевой u. Распрос тяжелое траненны u. Тяжелое uклещевой й uгрибковой u. Диффузuпыльцевой ный и пр. аллергии

Стадии развития, периоды и фазы АД u Начальная стадия – гиперемия и отечность щек, легкое шелушение, гнейс, «молочный струп» , преходящая эритема кожи щек и ягодиц. Главная особенность – обратимость при условии своевременно начатого лечения!
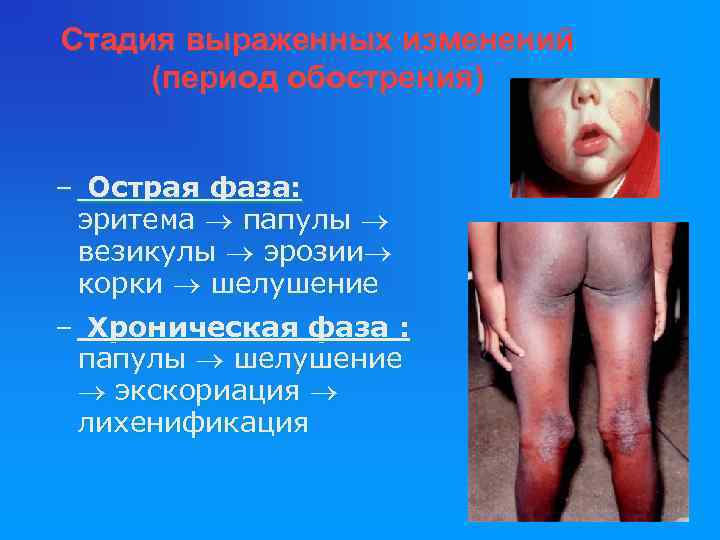
Стадия выраженных изменений (период обострения) – Острая фаза: эритема папулы везикулы эрозии корки шелушение – Хроническая фаза : папулы шелушение экскориация лихенификация
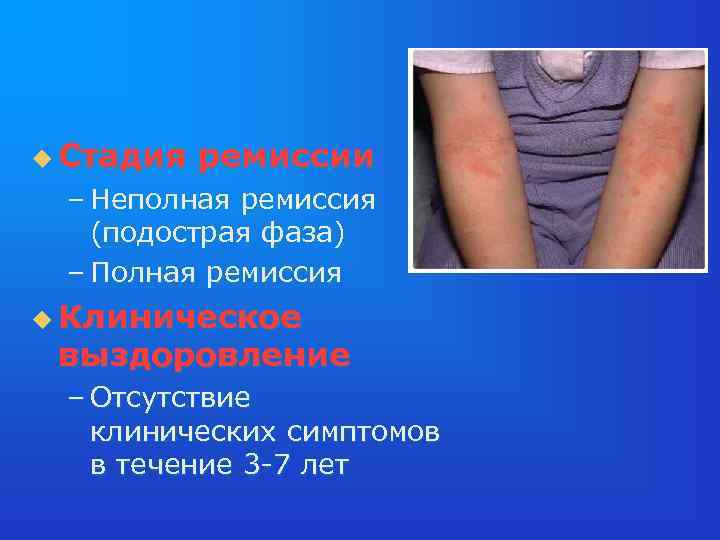
u Стадия ремиссии – Неполная ремиссия (подострая фаза) – Полная ремиссия u Клиническое выздоровление – Отсутствие клинических симптомов в течение 3 -7 лет

Распространенность кожного процесса u Ограниченный АД – локтевые, подколенные сгибы или тыл кисти или лучезапястные суставы или передняя поверхность шеи – Зуд умеренный, редкими приступами u Распространенный АД – Более 5% площади кожи – Шея, кожа предплечий, лучезапястных суставов, кистей, локтевые, подколенные сгибы + прилегающие участки конечностей, грудь, спина – Зуд интенсивный u Диффузный АД – Вся поверхность кожи (за исключением ладоней, носогубного треугольника. В патологический процесс вовлекаются кожа живота, паховые, ягодичные складки) – Зуд интенсивный, приводящий к скальпированию кожи

Степень тяжести АД (SCORAD = А/5 + 7 В/2 + С) А - Распространенность кожного процесса – Правило «девятки» . Площадь одной ладони больного = 1% всей поверхности кожи u В - Интенсивность клинических проявлений (каждый признак оценивается от 0 до 3 баллов. Интенсивность может быть оценена от 0 до 18 баллов (максимальная интенсивность по всем 6 признакам)) – Эритема – Отек/папула – Экссудация/корки – Экскориация – Лихенификация – Сухость u С - Субъективные симптомы (от 0 до 20 баллов) u

Оценка аллергологического статуса Кожные пробы, проводимые вне обострения кожного процесса (метод скарификации или prick тест) u Лабораторные методы диагностики (PRIST, RAST, IFA, MAST, GAST) – при обострении кожного процесса u Провокационные тесты у детей проводятся только аллергологами по специальным показаниям u Элиминационно-провокационная диета u

Основные цели терапии детей с АД u Устранение или уменьшение воспалительных изменений на коже и кожного зуда u Восстановление структуры и функции кожи u Предотвращение развития тяжелых форм заболевания u Лечение сопутствующих заболеваний

Диетотерапия u u Исключение причиннозначимых пищевых аллергенов Своевременно и адекватно назначенная диетотерапия при начальных проявлениях АД в большинстве случаев способствует ремиссии заболевания или даже клиническому выздоровлению

Элиминационная диета u u Для детей любого возраста элиминационная диета строится на основе достоверно доказанной роли того или иного пищевого продукта в развитии обострений АД. положительный результат аллергологического обследования и данные анамнеза о провоцирующей роли данного продукта в обострении заболевания

Из рациона детей с АД исключают: u Продукты, содержащие пищевые добавки (красители, эмульгаторы, консерванты) u бульоны u острые, соленые, жареные блюда, копчености, пряности u консервированные продукты u печень, рыбу, икру, морепродукты, яйца, сыры острые и плавленные u мороженое, кетчуп, майонез, грибы, орехи u тугоплавкие жиры и маргарин u газированные фруктовые напитки, квас, кофе, какао u мед, шоколад, карамель, торты, кексы

Длительность исключения аллергенного продукта u Определяется индивидуально и должна составлять не менее 6 -12 месяцев. По истечении этого срока проводится аллергологическое обследование, позволяющее определить возможность его включения в рацион

Фармакологические препараты системного (общего) действия, используемые в терапии АД u Антигистаминные препараты u Мембраностабилизирующие препараты

Положения, определяющие выбор антигистаминного препарата (1) u u u Антигистаминные препараты 1 -го поколения нецелесообразно назначать детям школьного возраста Антигистаминные препараты 1 -го поколения применяют в период выраженного обострения При планируемом длительном лечебном или профилактическом лечении применяются препараты 2 -го поколения

Блокаторы Н 1 рецепторов 1 поколения (МНН) дозы Клемастин (тавегил) 6 -12 лет ½таб х 2 р/д Старше 12 – 1 таб х 2 р/д Мебгидролин (диазолин) 2 мес-2 года-50 -100 мг/сут. 2 -5 лет-50 -150 мг/сут, 5 -10 лет-100200 мг, старше-до 300 мг/сут Прометазин 2 мес-1 год-1/4 др х 2 р/д, до 5 -5 -10 мг х2 р/д, до 10 лет-10 -15 мг х 2 р/д, (Дипразин, Пипольфен) старше 10 лет-20 мг х2 р/д Дифенгидрамин (Димедрол) 2 мес-2 года-2 -5 мгх 2 р/д, до 5 лет -5 -15 мг 2 р/д, до 12 лет 25 мг 2 р/д Акривастин (семпрекс) Старше 12 лет 8 мг х 3 р/д Хифенадин (фенкарол) до 3 лет назначают по 5 мг 2 -3 раза/сут, 3 -7 лет - по 10 мг 2 -3 раза/сут, 7 -12 лет 10 -15 мг 2 -3 раза/сутки Диметинден (фенистил) 1 мес - 1 год 10 -30 капель/ сутки (3 приема), 1 -3 года 30 -45 кап/сутки, 3 -12 лет 45 -60 капель/сутки 20 кап=1 мл=1 мг Хлоропирамин (супрастин) До 1 года 1/4 таб 2 р/д, до 6 лет 1/3 таб, 6 -14 лет 1/2 таб х 2 р/д

Антигистаминные препараты ІІ поколения МНН дозы Лоратадин До 6 лет (менее 30 кг) ½ таб. х 1 р/д, старше 12– 1 таб. 1 р/д (кларитин, лоратадин, ломилан) Цетиризин ( зиртек, зодак, цетрин) 6 мес – 5 кап 1 р, с 1 г до 6 лет 10 кап/сутки, с 6 лет( более 30 кг) 1 таб (20 кап) 1 р/д Эбастин (кестин) Старше 12 лет 10 мг 1 р/д
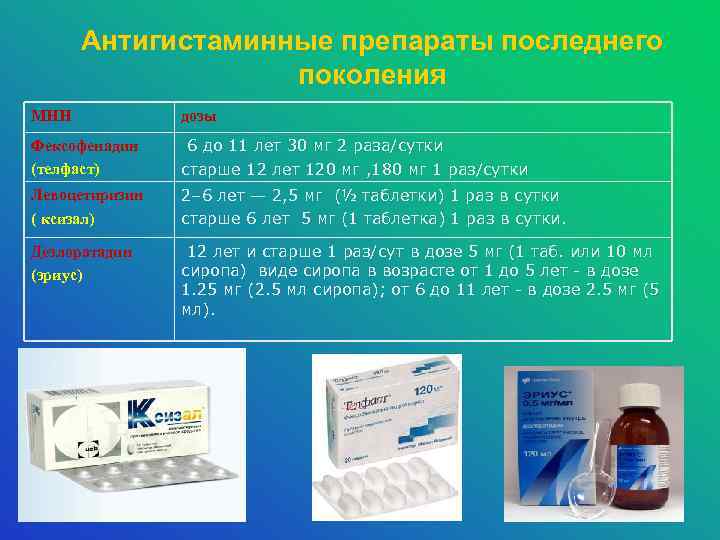
Антигистаминные препараты последнего поколения МНН дозы Фексофенадин (телфаст) 6 до 11 лет 30 мг 2 раза/сутки старше 12 лет 120 мг , 180 мг 1 раз/сутки Левоцетиризин ( ксизал) 2– 6 лет — 2, 5 мг (½ таблетки) 1 раз в сутки старше 6 лет 5 мг (1 таблетка) 1 раз в сутки. Дезлоратадин (эриус) 12 лет и старше 1 раз/сут в дозе 5 мг (1 таб. или 10 мл сиропа) виде сиропа в возрасте от 1 до 5 лет - в дозе 1. 25 мг (2. 5 мл сиропа); от 6 до 11 лет - в дозе 2. 5 мг (5 мл).
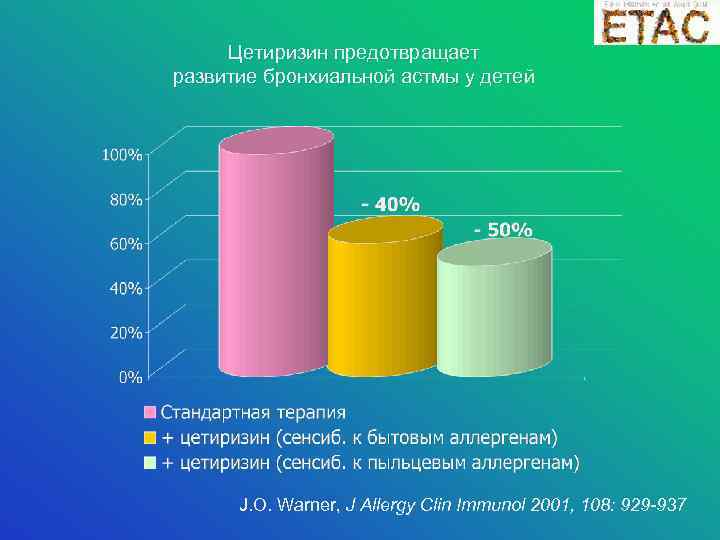
Цетиризин предотвращает развитие бронхиальной астмы у детей J. O. Warner, J Allergy Clin Immunol 2001, 108: 929 -937

Мембраностабилизирующие препараты u Кетотифен (Терапевтический эффект начинает проявляться через 2 -4 недели. Длительность минимального курса составляет3 -4 мес. ) u Налкром (Назначают в острый и подострый периоды АД в комбинации с антигистаминными средствами. Продолжительность курса терапии составляет в среднем от 1, 5 до 6 месяцев) u Детям от 1 года до 3 лет в дозе 100 мг (1 капсула) 3 -4 раза в день за 30 -40 минут до еды u Детям от 4 до 6 лет - по 100 мг (1 капсула) 4 раза в день u Детям от 7 до 14 лет - по 200 мг (2 капсулы) 4 раза в день

Наружная терапия u Цели: – Подавление признаков воспаления кожи и связанных с ним основных симптомов АД в острой (гиперемия, отек, зуд) и хронической (лихенификация, зуд) фазах болезни – Устранение сухости кожи – Профилактика и устранение вторичного инфицирования пораженных участков кожи – Восстановление поврежденного эпителия – Улучшение барьерных функций кожи

ТОПИЧЕСКИЕ СТЕРОИДЫ u ПОДАВЛЯЮТ 3 ОСНОВНЫХ КОМПОНЕНТА РАЗВИТИЯ АЛЛЕРГИЧЕСКОГО ВОСПАЛЕНИЯ: 1) ВЫСВОБОЖДЕНИЕ МЕДИАТОРОВ, 2) МИГРАЦИЮ КЛЕТОК В ЗОНУ ПОРАЖЕНИЯ, 3) ПРОЛИФЕРАЦИЮ КЛЕТОК В ЗОНЕ ПОРАЖЕНИЯ

Побочные эффекты наружной ГКС терапии u u Местные – Связаны с торможением пролиферации фибробластов, снижением синтеза коллагена и мукополисахаридов, задержкой митоза клеток эпидермиса и дермы Проявляются – Периоральным дерматитом – Аллергическими реакциями к какому-либо из компонентов препарата – Фолликулитом – Гипертрихозом – Эритемой при правильном применении ГКС встречаются редко

ГКС, предпочтительно применяемые в педиатрической практике u Препараты, обладающие минимальными побочными эффектами при сохранении высокой степени противовоспалительного действия. предпочтение отдается ГКСпрепаратам последнего поколения - метилпреднизолону ацепонату (Адвантан) и мометазону фуроату (Элоком)


Выбор лекарственной формы топических ГКС u u u Мазь оказывает более выраженное противовоспалительное действие чем крем Мази наиболее эффективны при лечении подострых и хронических кожных поражений. Окклюзионный эффект, создаваемый мазью, увеличивает проникновение ГКС в кожу Применение жирной мази целесообразнее при хронической фазе АД Кремы являются формой выбора для лечения острых и подострых форм АД. Они могут использоваться в областях естественных складок При поражении волосистой части головы следует применять лосьоны, эмульсии, гели и спреи. При их отсутствии возможно использование кремов.
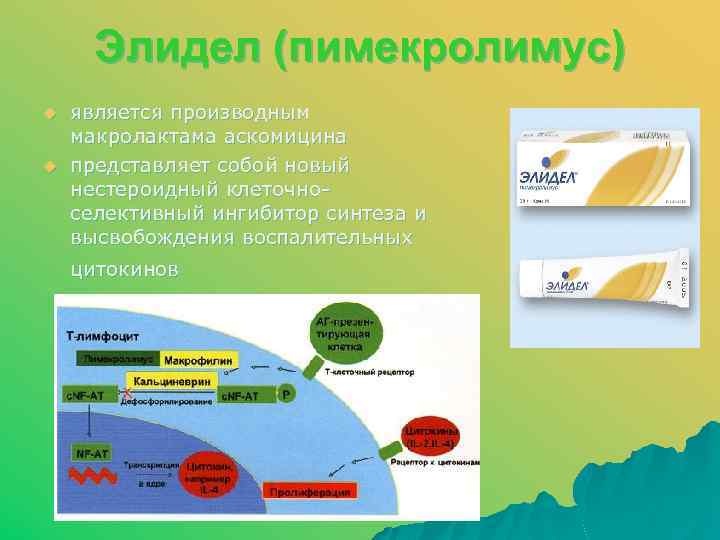
Элидел (пимекролимус) u u является производным макролактама аскомицина представляет собой новый нестероидный клеточноселективный ингибитор синтеза и высвобождения воспалительных цитокинов

Элидел (пимекролимус) u Элидел эффективно контролирует острые симптомы (зуд, покраснение и отек) у больных АД u клинический эффект выражен слабее, чем применении топических ИГКС u Элидел является единственным нестероидным кремом, эффективно предотвращающим развитие обострения u При длительном применении обеспечивает больным лучший и непрерывный контроль заболевания

Наружные средства, используемые при вторичном инфицировании кожи

Устранение сухости кожи u Ежедневное купание (20 мин. в прохладной дехлорированной воде) u Влажный компресс u Не пользоваться мочалками, не растирать кожу, пользоваться шампунями с нейтральным РН (Фридерм) u После купания кожу необходимо промокнуть (не вытирать насухо!) и нанести на сухие участки кожи смягчающие и питательные средства. Наносить средства необходимо так часто, чтобы кожа оставалась мягкой в течение всего дня.

Средства для ухода за кожей атопика

Пример формулировки диагноза (у ребенка 6 месяцев) : Атопический дерматит (младенческая форма), стадия выраженных изменений (обострение) ограниченный, легкое течение, с преобладанием пищевой аллергии
ранний возраст ред.ppt