24 Лекция Воспалительные заболевания нижнего отдела.ppt
- Количество слайдов: 70

Дисбиозы влагалища. Инфекционновоспалительные заболевания влагалища и вульвы. Профессор Новиков Евгений Иванович Санкт-Петербург 2013

Особенности дисбиозов инфекционновоспалительных заболеваний влагалища и шейки матки: • Высокая частота встречаемости у женщин (более 50%); • Преобладание хронического рецидивирующего течения; • Частые осложнения, приводящие к нарушению репродуктивного здоровья (невынашивание, бесплодие и др. ); • Трудности диагностики и лечения, особенно у беременных. Общая характеристика
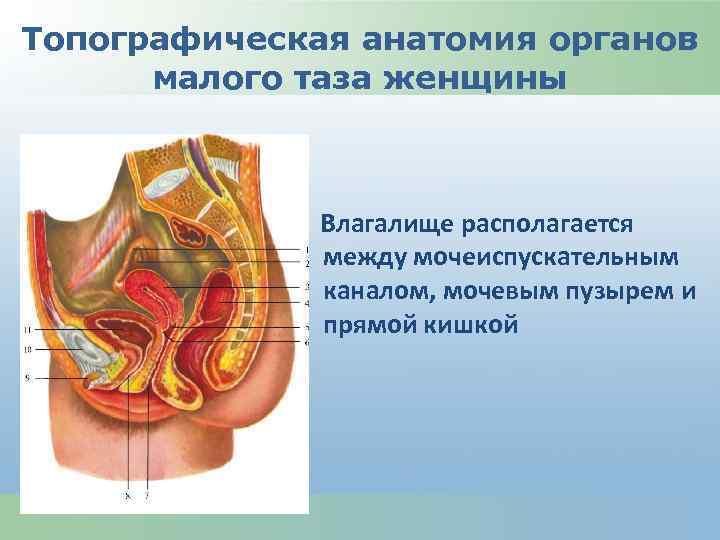
Топографическая анатомия органов малого таза женщины Влагалище располагается между мочеиспускательным каналом, мочевым пузырем и прямой кишкой
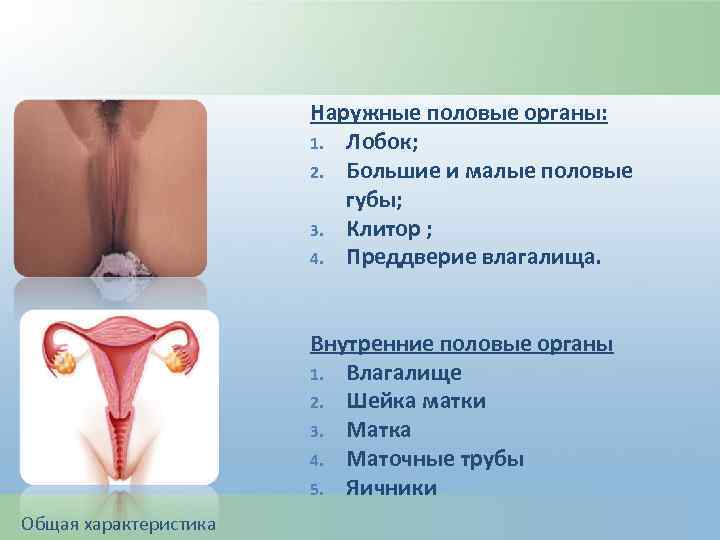
Наружные половые органы: 1. Лобок; 2. Большие и малые половые губы; 3. Клитор ; 4. Преддверие влагалища. Внутренние половые органы 1. Влагалище 2. Шейка матки 3. Матка 4. Маточные трубы 5. Яичники Общая характеристика
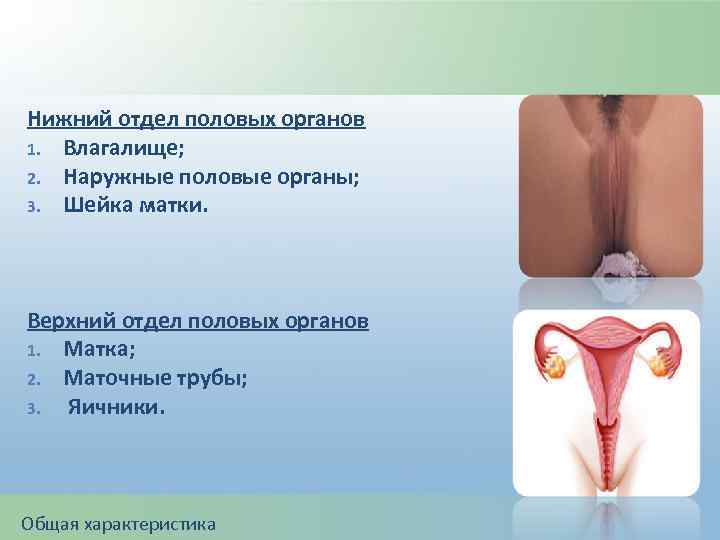
Нижний отдел половых органов 1. Влагалище; 2. Наружные половые органы; 3. Шейка матки. Верхний отдел половых органов 1. Матка; 2. Маточные трубы; 3. Яичники. Общая характеристика

Строение слизистой оболочки влагалища § Эпителий влагалища - плоский многослойный неороговевающий ; § Богат гликогеном. Строение влагалищного эпителия

Анатомические особенности шейки матки Канал шейки имеет веретенообразную форму и извитые складки. При воспалительных заболеваниях шейки матки складки являются резервуаром для различных инфекций (хламидий, микоплазм, уреаплазм, гонококков, вирусов герпеса, и др. )

Нормальная вагинальная экосистема 1) 109 -11 Lactobacillus sp. /мл влагалищной жидкости; 2) Анаэробы: аэробы = 3: 1 - 10: 1; 3) Gardnerella vaginalis 5% - 60%; 4) Mobiluncus sp. < 5%; 5) Mycoplasma hominis у 15% - 65% сексуально активных женщин.

Факторы сохранения экосистемы 1) Иммунные ; 2) Обменные; 3) Эндокринные; 4) Экзогенные.

Источники влагалищных выделений -маточные железы; -шейка матки; -влагалище; -большие вестибулярные железы.

Нормальные вагинальные выделения - гомогенные; - без запаха; - светлые или белые; - р. Н = 3, 7 - 4, 5.

Классификация биоценозов влагалища 1) нормоценоз; 2) промежуточный тип; 3) дисбиоз влагалища; 4) вагинит.

Нормоценоз характеризуется: § доминированием лактобактерий, § отсутствием грамотрицательной микрофлоры, спор, мицелия, псевдогифов, § наличием единичных лейкоцитов и «чистых» эпителиальных клеток соответственно фазе менструального цикла.

Промежуточный тип характеризуется: § умеренным или сниженным количеством лактобактерий, наличием единичных грамположительных кокков, грамотрицательных палочек. В небольшом количестве обнаруживаются лейкоциты (до 10 -15 в поле зрения); § часто наблюдается у здоровых женщин.

Дисбиоз влагалища характеризуется: § незначительным количеством или полным отсутствием лактобактерий; § обильной полиморфной грамотрицательной палочковой и кокковой микрофлорой; § наличием «ключевых клеток» ; § количество лейкоцитов вариабельно, отсутствие или незавершенность фагоцитоза; § бактериальный вагиноз.

Вагинит характеризуется: § большое количество лейкоцитов, макрофагов, эпителиальных клеток; § выраженный фагоцитоз - неспецифический вагинит. § При обнаружении: гонококов – гонорея, трихомонад – трихомониаз, мицелия, псевдогифов, спор – микотический вагинит
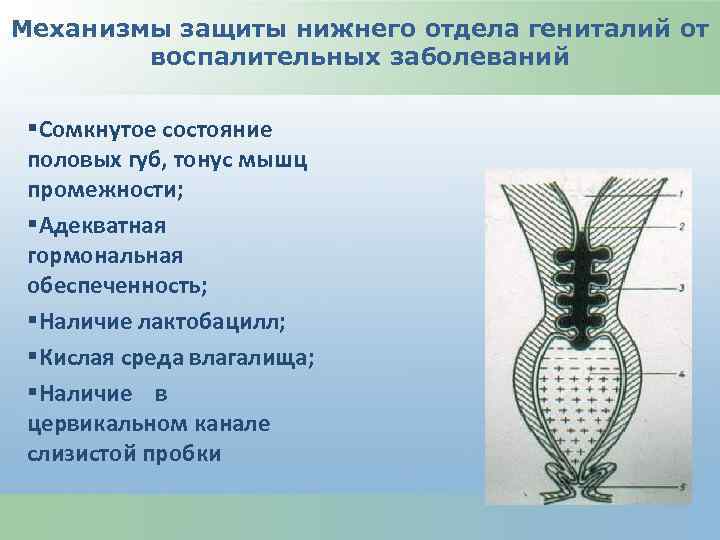
Механизмы защиты нижнего отдела гениталий от воспалительных заболеваний §Сомкнутое состояние половых губ, тонус мышц промежности; §Адекватная гормональная обеспеченность; §Наличие лактобацилл; §Кислая среда влагалища; §Наличие в цервикальном канале слизистой пробки
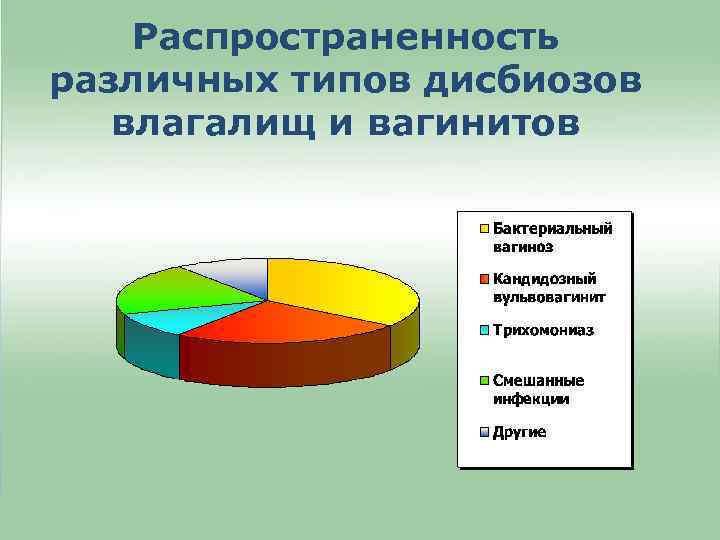
Распространенность различных типов дисбиозов влагалищ и вагинитов

Дисбиозы влагалища.

Факторы развития дисбиозов Экзогенные Эндогенные • Возрастные гормональные изменения; • Нарушение в системе местного иммунитета; • Снижение количества H 2 O 2 продуцирующих лактобацилл в содержимом влагалища; • Нарушение системы ЖКТ. Антибиотикотерапия; • Спермициды. Лучевая терапия; Нарушение личной гигиены; Инородные тела во влагалище, в матке; • Спермициды. • •

Бактериальный вагиноз (БВ)

Бактериальный вагиноз - невоспалительный синдром, который характеризуется количественным снижением или полным исчезновением лактобактерий и резким увеличением условнопатогенных микрооганизмов. Бактериальный вагиноз
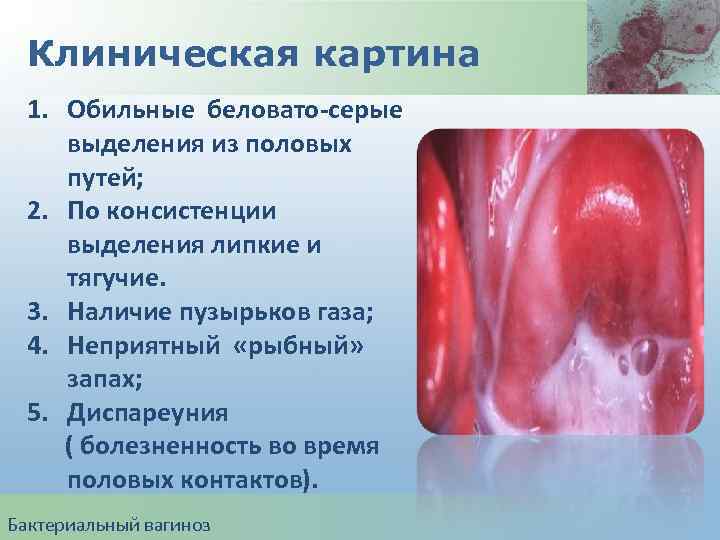
Клиническая картина 1. Обильные беловато-серые выделения из половых путей; 2. По консистенции выделения липкие и тягучие. 3. Наличие пузырьков газа; 4. Неприятный «рыбный» запах; 5. Диспареуния ( болезненность во время половых контактов). Бактериальный вагиноз

Диагностические критерии БВ ( критерии Amsel). 1) Специфические вагинальные выделения; 2) Обнаружение «ключевых» клеток; 3) p. H влагалищного содержимого > 4, 5; 4) Положительный аминовый тест ( появление «рыбного» запаха при добавлении 10% KOH к влагалищным выделениям). Бактериальный вагиноз
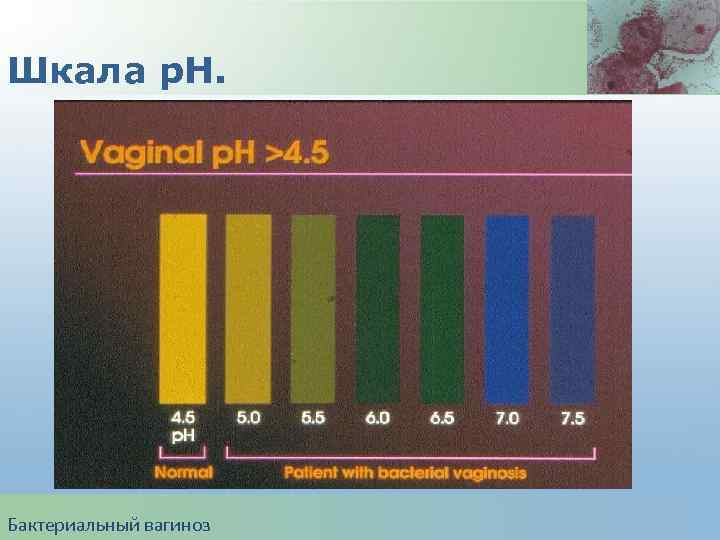
Шкала р. Н. Бактериальный вагиноз

Лабораторная диагностика § § Микросопическое исследование: уменьшение количества или исчезновение лактобацилл; увеличение количества смешанной микробной микрофлоры; наличие «ключевых» клеток; отсутствие лейкоцитарной реакции. Бактериальный вагиноз «Ключевые» клетки – поверхностные клетки эпителия влагалища с адгезированными на них бактериями.

Лечение Системное Местное §Орнидазол 500 мг внутрь 2 §Метронидазол гель 0, 75 % 5, 0 г (разовая доза) раза в сутки в течение 7 интравагинально 1 раз в сутки дней. (на ночь) в течение 5 дней; § Клиндамицин крем 2% 5, 0 интравагинально 1 раз в сутки в течение 7 дней; §Вагинальные свечи лактобактерин 1 раз в сутки в течение 10 дней. Бактериальный вагиноз

Вагинальный кандидоз (ВК)

Вагинальный кандидоз - инфекционное поражение нижнего отдела гениталий, вызванное дрожжеподобными грибами рода Candida. Вагинальный кандидоз

Классификация 1. Острый - длительность заболевания до 2 месяцев; 2. Хронический (рецидивирующий) длительность заболевания более 2 месяцев; 3. Кондидоносительство. Вагинальный кандидоз
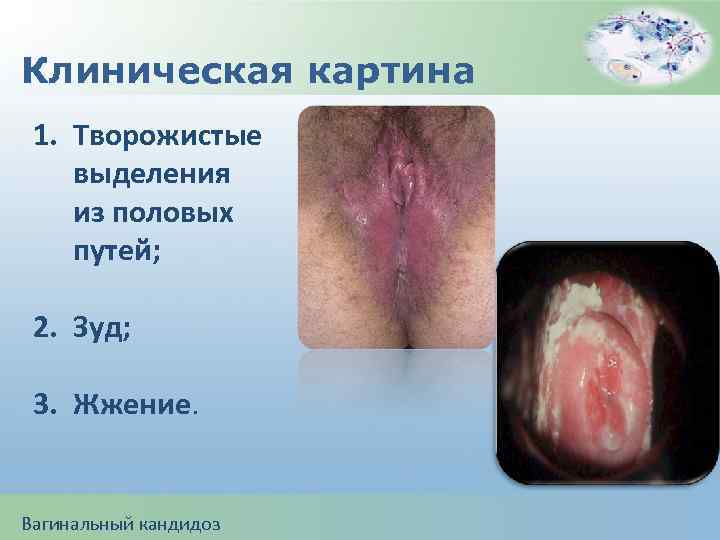
Клиническая картина 1. Творожистые выделения из половых путей; 2. Зуд; 3. Жжение. Вагинальный кандидоз

Диагностика 1. Осмотр влагалища и шейки матки в зеркалах; 2. Микроскопическое исследование; 3. Кольпоскопия. Вагинальный кандидоз
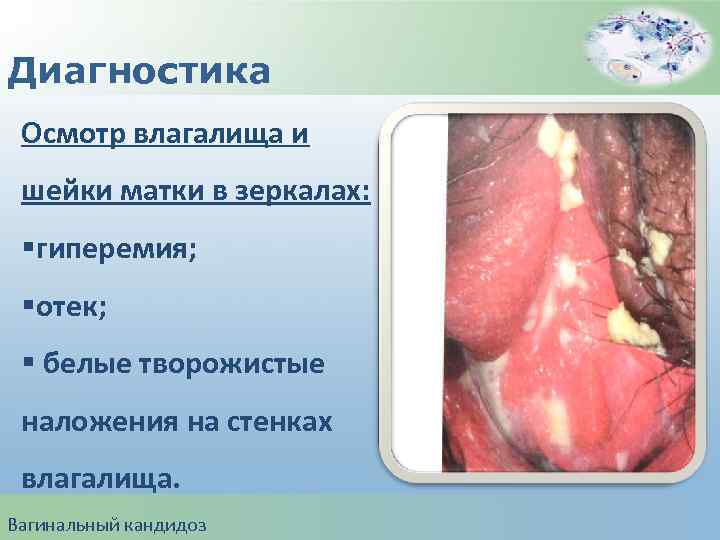
Диагностика Осмотр влагалища и шейки матки в зеркалах: §гиперемия; §отек; § белые творожистые наложения на стенках влагалища. Вагинальный кандидоз
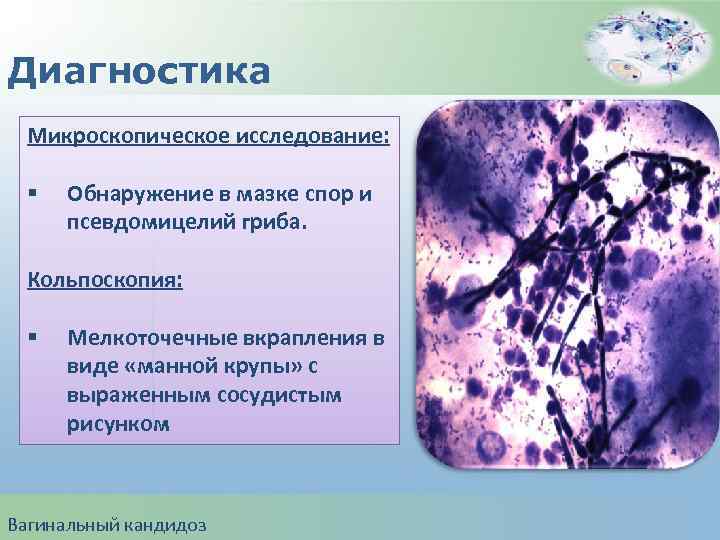
Диагностика Микроскопическое исследование: § Обнаружение в мазке спор и псевдомицелий гриба. Кольпоскопия: § Мелкоточечные вкрапления в виде «манной крупы» с выраженным сосудистым рисунком Вагинальный кандидоз

Лечение общее Флуконазол 150 мг Еженедельно курсами 1 раз в неделю Вагинальный кандидоз местное Мази: §Нистатиновая; §Клотримазол; §Миконазол. Свечи вагинальные: §Тержинан; §Ливарол. Способ применения интравагинально в течение 14 дней.

Классификация вагинитов Часто встречающиеся: • неспецифический вагинит; • трихомониаз. • гоноккоковый вагинит Реже встречающиеся: • аллергический/гиперчувствительный вульвовагинит; • вульвовагинальные симптомы генитального герпеса; • атрофический вагинит; • цитолитический вагинит.

Вульвовагинит

Клиническая картина вагинитов 1. Патологические бели; 2. Зуд во влагалище и наружных половых органов; 3. Жжение вовремя мочеиспускания; 4. Диспареуния ( болезненность во время полового акта). 5. Гиперемия и отек стенки влагалища. Общая характеристика

Урогенитальный трихомониаз - инфекция, передаваемая половым путем, возбудителем которой является простейший одноклеточный паразит – Trichomonas vaginalis. Урогенитальный трихомониаз
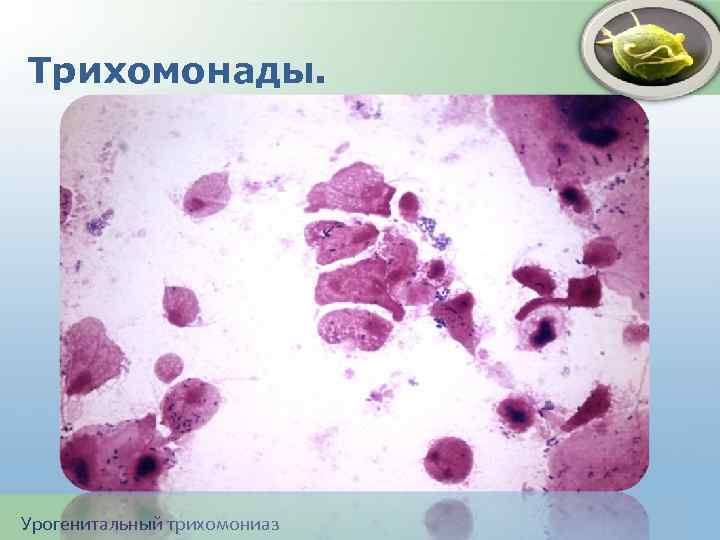
Трихомонады. Урогенитальный трихомониаз

Классификация 1. Острый – давность заболевания до 2 месяцев; 2. Хронический (торпидное течение) – свыше 2 месяцев; 3. Трихомонадоносительство – отсутствие симптомов заболевания при наличии трихомонад в мазке. Урогенитальный трихомониаз

Лечение Системное 1. Метронидазол 500 мг внутрь 2 раза в сутки в течение 7 дней 2. Лечение всех форм заболевания, включая трихомонадоносительство Урогенитальный трихомониаз Местное §Метронидазол гель 0, 75% 5 г интравагинально на ночь в течение 5 дней; §Крем канестен 2% интравагинально в течение 7 дней.
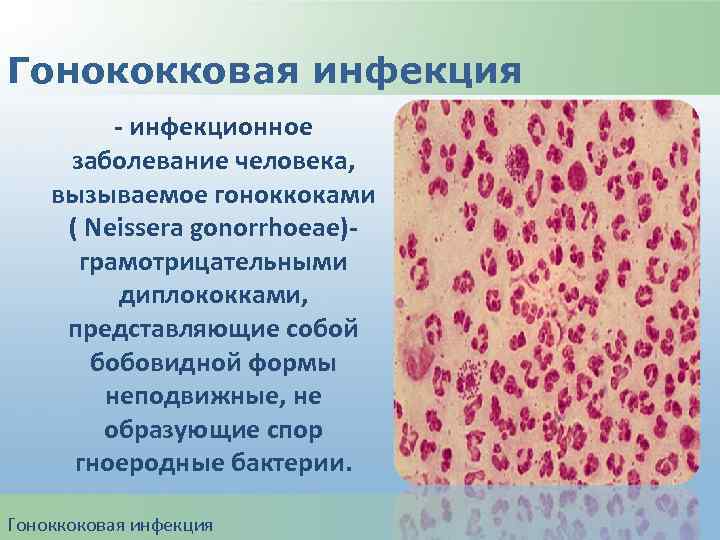
Гонококковая инфекция - инфекционное заболевание человека, вызываемое гоноккоками ( Neissera gonorrhoeae)грамотрицательными диплококками, представляющие собой бобовидной формы неподвижные, не образующие спор гноеродные бактерии. Гоноккоковая инфекция

Классификация По фазам течения По клиническим формам 1. Острая – не более 1. Бартолинит, вагинит; 2 недель; 2. Цервицит; 2. Подострая – 2 -8 недель; 3. Сальпингоофорит; 3. Хроническая – более 2 месяцев. Гонококковая инфекция 4. Пельвиоперитонит.
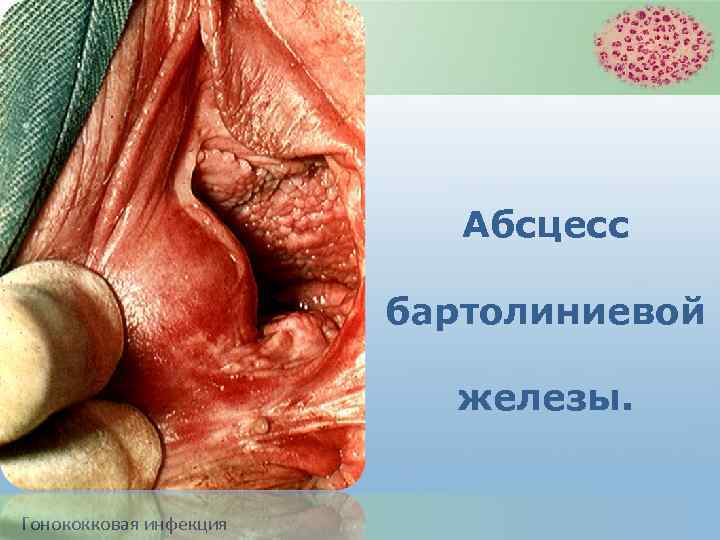
Абсцесс бартолиниевой железы. Гонококковая инфекция
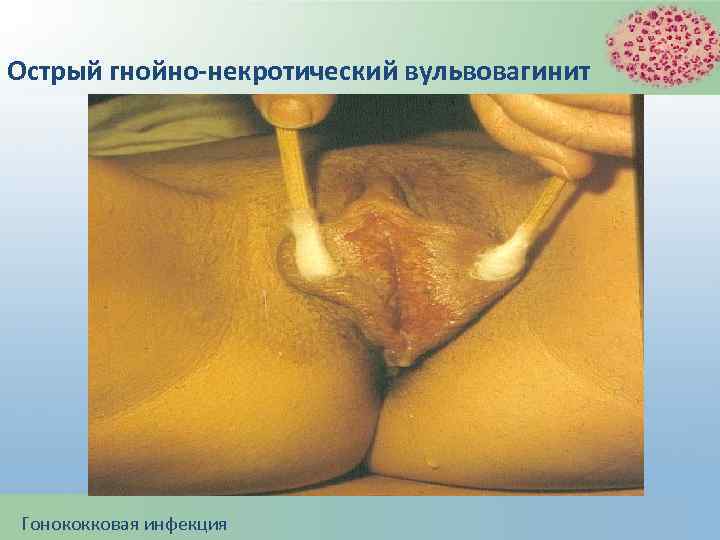
Острый гнойно-некротический вульвовагинит Гонококковая инфекция

Лечение Цефтриаксон 250 мг 2 р/д внутримышечно цефиксим 400 мг внутрь 2 р/д в течении недели. Гонококковая инфекция
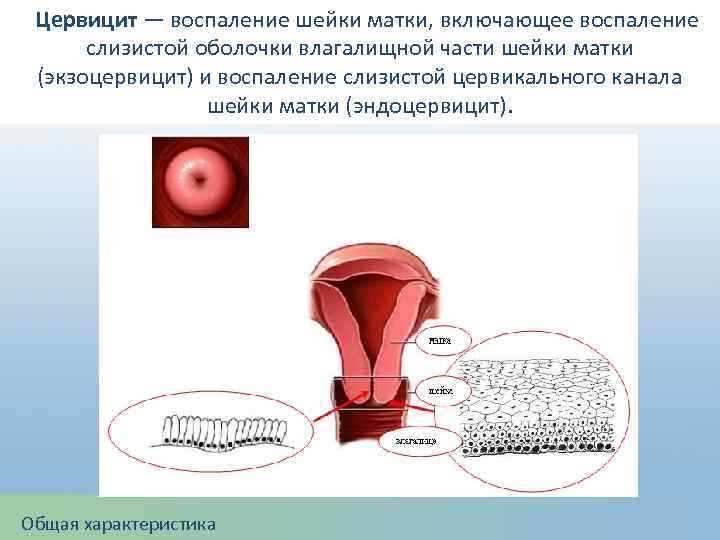
Цервицит — воспаление шейки матки, включающее воспаление слизистой оболочки влагалищной части шейки матки (экзоцервицит) и воспаление слизистой цервикального канала шейки матки (эндоцервицит). Общая характеристика
Классификация по этиологии по клиническому течению Общая характеристика

По этиологии Вирусная инфекция: § цитомегаловирус; § вирус папилломы человека; § герпес( I и II типа); Бактериальная инфекция: § уреаплазма § гонококк § микоплазма Промежуточные микроорганизмы: § хламидии. Общая характеристика

По клиническому течению • острая форма; • подострая форма; • хроническая форма; Общая характеристика

Диагностика Клиническая Лабораторная 1) жалобы; 2) анамнез заболевания. 1) микробиологический метод: § бактериоскопия; § культуральный метод; 2) ПЦР. Инструментальная 1)кольпоскопия; 2) УЗИ. Общая характеристика
Лабораторная диагностика 1. Микробиологический метод: §Бактериоскопия - исследование бактерий при помощи микроскопа. §Культуральный метод - посев микроорганизмов на питательные среды 2. ПЦР -определение фрагментов генома бактерий, вирусов, простейших. Общая характеристика
Инструментальная диагностика Кольпоскопия метод исследования слизистой оболочки влагалищной части шейки матки с помощью оптического прибора — кольпоскопа. Общая характеристика ИППП

Общие принципы лечения ИППП: 1. Этиологическая общая и местная терапия; 2. При ИППП лечение обоих половых партнеров; 3. Соблюдение критериев излеченности. Общая характеристика
Хламидийная инфекция -инфекционное заболевание, передаваемое половым путем, возбудителем которого является Chlamidia trachomatis ( грамотрицательная внутриклеточная бактерия). Хламидийная инфекция

Классификация 1. Острый (неосложненный) нижнего отдела женских половых органов 2. Хронический (осложненный) – верхнего отдела женских половых органов 3. Системный (синдром Рейтера) – поражение суставов, конъюнктивы, уретры и т. д. Хламидийная инфекция
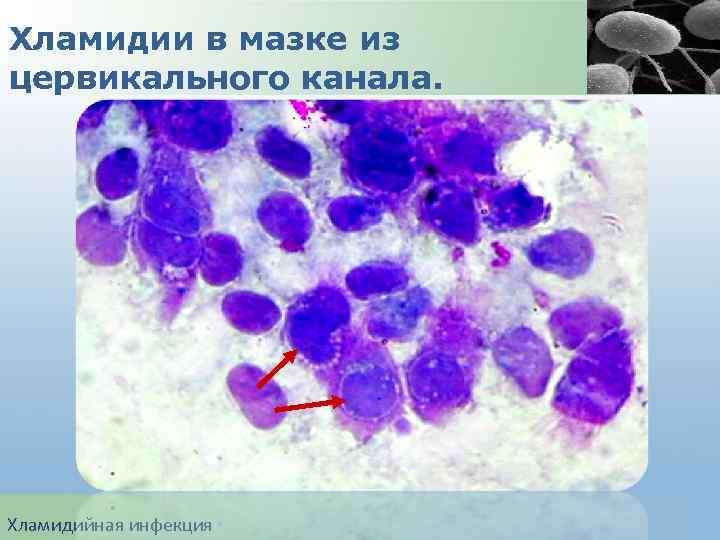
Хламидии в мазке из цервикального канала. Хламидийная инфекция

Лечение Системное Джозамицин 500 мг внутрь 3 раза в сутки в течение 14 -20 дней Доксициклин в комплексе с эубиотиками и энзимами Хламидийная инфекция

Клинические формы вульвитов.

Этиология вульвитов 1. Несоблюдение правил личной гигиены; 2. Механическое травмирование слизистой вульвы; 3. Раздражение и мацерация слизистой выделениями из влагалища, цервикального канала при имеющейся инфекции гениталий; 4. Гормональные и обменные нарушения в организме; 5. Беспорядочные половые связи.
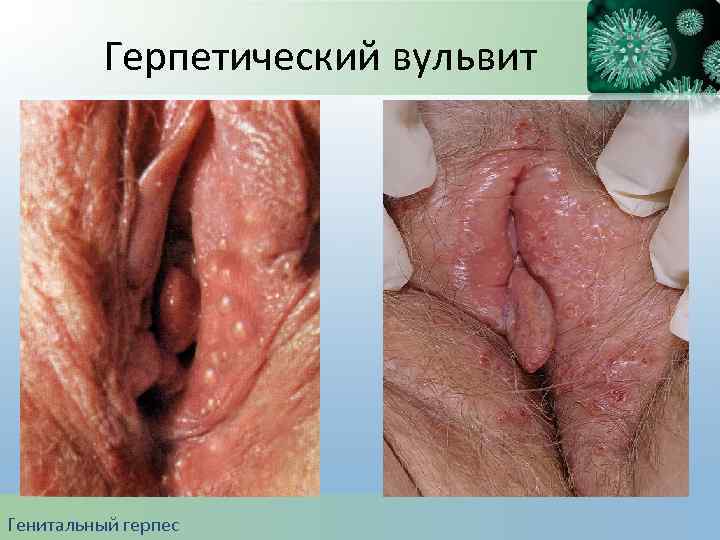
Герпетический вульвит Генитальный герпес

Лечение 1. Лечение необходимо начинать как можно раньше после появления первых симптомов заболевания. 2. Ацикловир 200 мг внутрь 5 раз в сутки в течение 5 -10 дней. Генитальный герпес

Аногенитальные бородавки - вирусное заболевание, обусловленное вирусами папилломы человека (ВПЧ) и характеризующееся появлением экзофитных разрастаий на коже и слизистых оболочках наружных половых органов, уретры, влагалища, шейки матки , перианальной области. Аногенитальные (венерические ) бородавки
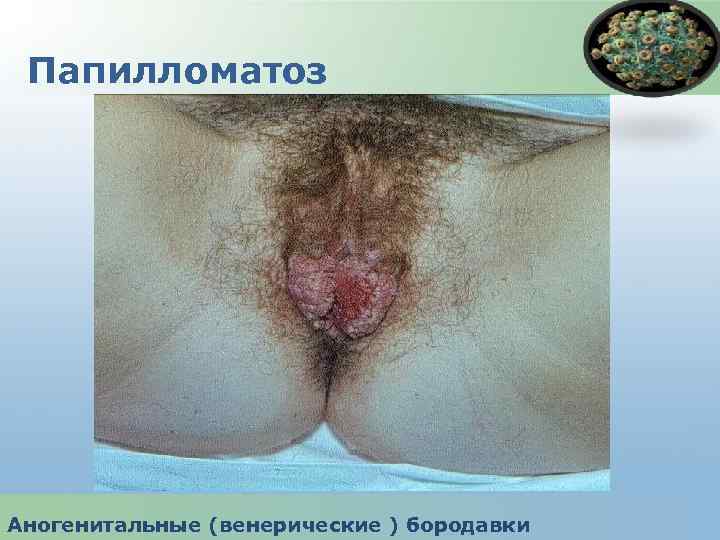
Папилломатоз Аногенитальные (венерические ) бородавки
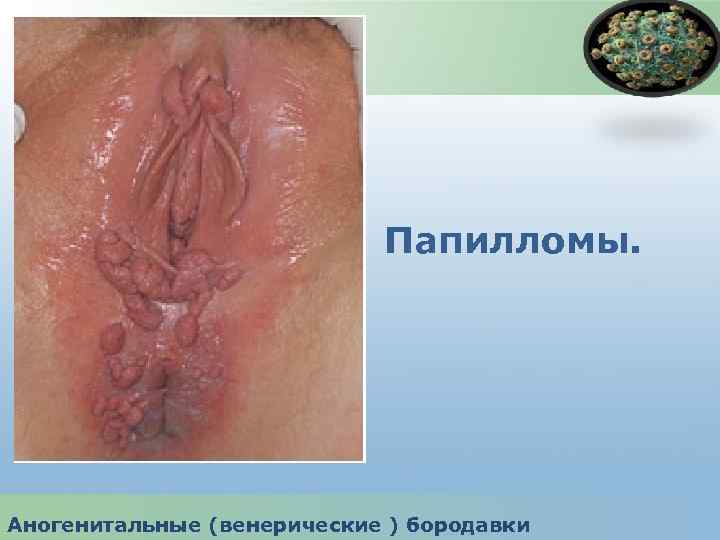
Папилломы. Аногенитальные (венерические ) бородавки
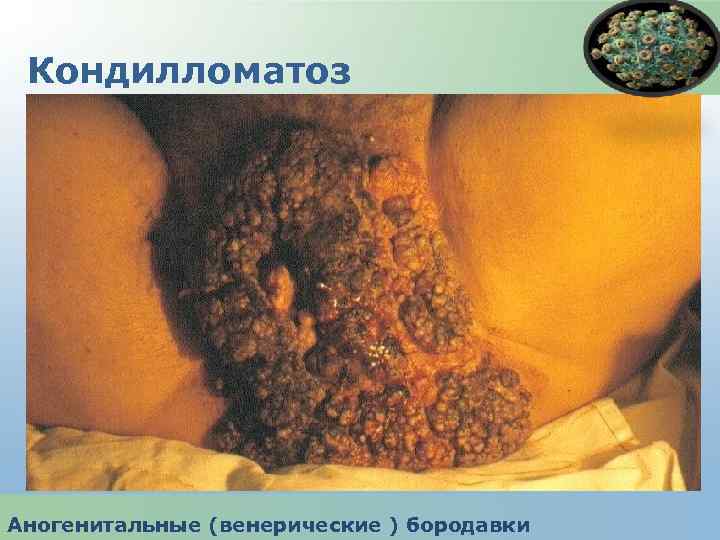
Кондилломатоз Аногенитальные (венерические ) бородавки
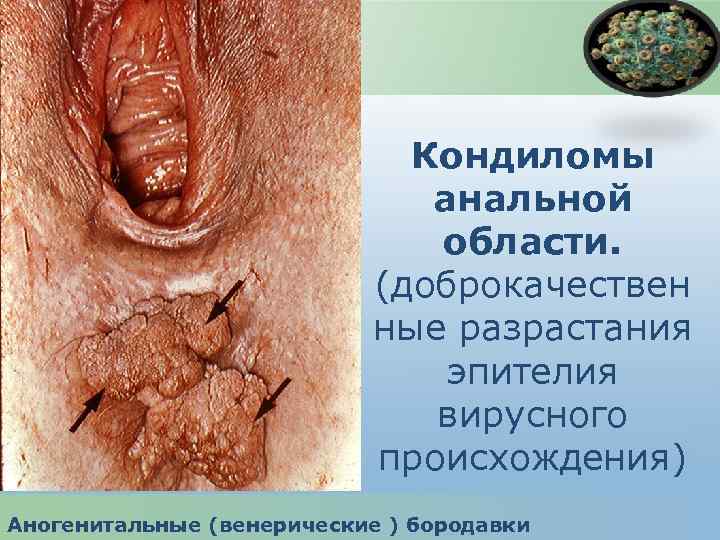
Кондиломы анальной области. (доброкачествен ные разрастания эпителия вирусного происхождения) Аногенитальные (венерические ) бородавки

Критерии излеченности 1. Гонорея - культуральное и микроскопическое исследование после окраски по Граму через 14 дней после лечения и в дальнейшем в течении 2 месяцев ежемесячно. 2. Хламидийной и трихомонадной инфекции отсутствие возбудителя в мазках (ПЦР, культуральный метод ) через 1 и 2 месяца после лечения. 3. Отсутствие клинических и лабораторных проявлений в течение 2 -3 месяцев.

Спасибо за внимание!
24 Лекция Воспалительные заболевания нижнего отдела.ppt