fa2320c844529557ecb1979c49b750e3.ppt
- Количество слайдов: 34
 Dipartimento Inter. Aziendale di Patologia Clinica OEI/ASL 3 “genovese” Gli Indicatori di Qualità CPSE Giulio GIGLIO
Dipartimento Inter. Aziendale di Patologia Clinica OEI/ASL 3 “genovese” Gli Indicatori di Qualità CPSE Giulio GIGLIO
 C’era una volta l’indicatore • “Per favore, potrebbe indicarmi come debbo fare per andarmene da qui? ” chiese Alice, e lo stregatto rispose: ” Dipende in buona parte da dove vuoi andar”.
C’era una volta l’indicatore • “Per favore, potrebbe indicarmi come debbo fare per andarmene da qui? ” chiese Alice, e lo stregatto rispose: ” Dipende in buona parte da dove vuoi andar”.
 Definizione di indicatore • L’ O. M. S. nel 1981 dice: Sono informazioni cruciali e selezionate che aiutano a misurare cambiamenti in relazione a bisogni prioritari e permettono di monitorare specifici aspetti di politica sanitaria o di fattori rilevanti alla determinazione di politiche sanitarie.
Definizione di indicatore • L’ O. M. S. nel 1981 dice: Sono informazioni cruciali e selezionate che aiutano a misurare cambiamenti in relazione a bisogni prioritari e permettono di monitorare specifici aspetti di politica sanitaria o di fattori rilevanti alla determinazione di politiche sanitarie.
 Il decreto 24/07/1995 riporta: • Rappresentano informazioni selezionate allo scopo di misurare i cambiamenti che si verificano nei fenomeni osservati e, conseguentemente, per orientare i processi decisionali.
Il decreto 24/07/1995 riporta: • Rappresentano informazioni selezionate allo scopo di misurare i cambiamenti che si verificano nei fenomeni osservati e, conseguentemente, per orientare i processi decisionali.
 Nel 1996 il Ministero della Sanità definisce indicatori: • Variabili quantitative o parametri qualitativi che registrano un certo fenomeno, ritenuto appunto” indicativo “ di un fattore di qualità.
Nel 1996 il Ministero della Sanità definisce indicatori: • Variabili quantitative o parametri qualitativi che registrano un certo fenomeno, ritenuto appunto” indicativo “ di un fattore di qualità.
 Il Ministero della Salute nel 2001 precisa: • Gli indicatori sono informazioni selezionate allo scopo di conoscere fenomeni di interesse, misurandone i cambiamenti e, conseguentemente, contribuendo ad orientare i processi decisionali dei diversi livelli istituzionali.
Il Ministero della Salute nel 2001 precisa: • Gli indicatori sono informazioni selezionate allo scopo di conoscere fenomeni di interesse, misurandone i cambiamenti e, conseguentemente, contribuendo ad orientare i processi decisionali dei diversi livelli istituzionali.
 Ed in ultimo: • La legge 502 definisce l’indicatore di qualità: • aggregazione di dati relativi a più soggetti o procedure che consente di misurare la qualità dell’assistenza erogata da un singolo operatore, un servizio o un sistema sanitario e trarne indicazioni per migliorarla
Ed in ultimo: • La legge 502 definisce l’indicatore di qualità: • aggregazione di dati relativi a più soggetti o procedure che consente di misurare la qualità dell’assistenza erogata da un singolo operatore, un servizio o un sistema sanitario e trarne indicazioni per migliorarla
 Influenza , nel tempo, degli indicatori nella valutazione della qualità delle attività sanitarie Vecchia tendenza Nuova tendenza Iniziativa Di singoli soggetti Di organizzazioni Tipo di attività Studio analitico Attività istituzionale Modalità Ricerca, sperimentazione Procedure , normative Atteggiamento degli Operatori Indifferenza, inerzia, ostilità Coinvolgimento attivo Uso indicatori Per verificare performance e qualità Per valutare economicamente le prestazioni , per dare informazioni all’utente. (in genere ricercatori) (governative)
Influenza , nel tempo, degli indicatori nella valutazione della qualità delle attività sanitarie Vecchia tendenza Nuova tendenza Iniziativa Di singoli soggetti Di organizzazioni Tipo di attività Studio analitico Attività istituzionale Modalità Ricerca, sperimentazione Procedure , normative Atteggiamento degli Operatori Indifferenza, inerzia, ostilità Coinvolgimento attivo Uso indicatori Per verificare performance e qualità Per valutare economicamente le prestazioni , per dare informazioni all’utente. (in genere ricercatori) (governative)
 Uso degli indicatori • Nuova tendenza: logica di efficacia, appropriatezza, nell’ottica di MCQ (miglioramento continuo della qualità) e di risposte alle istanze informative dei livelli di governo e della cittadinanza
Uso degli indicatori • Nuova tendenza: logica di efficacia, appropriatezza, nell’ottica di MCQ (miglioramento continuo della qualità) e di risposte alle istanze informative dei livelli di governo e della cittadinanza
 Quindi gli indicatori sono: • Variabili • • misurabili che servono per descrivere sinteticamente un fenomeno e usati per valutare e monitorare le risorse, i processi o gli esiti di un servizio Sono di solito rappresentati da una proporzione, da un tasso, o da una media. (in tutti i casi si precisa un numeratore e un denominatore). Per essere veramente utile a scopo di valutazione e di Miglioramento continuo in qualità un indicatore deve essere sempre accompagnato da una soglia, uno standard di riferimento.
Quindi gli indicatori sono: • Variabili • • misurabili che servono per descrivere sinteticamente un fenomeno e usati per valutare e monitorare le risorse, i processi o gli esiti di un servizio Sono di solito rappresentati da una proporzione, da un tasso, o da una media. (in tutti i casi si precisa un numeratore e un denominatore). Per essere veramente utile a scopo di valutazione e di Miglioramento continuo in qualità un indicatore deve essere sempre accompagnato da una soglia, uno standard di riferimento.
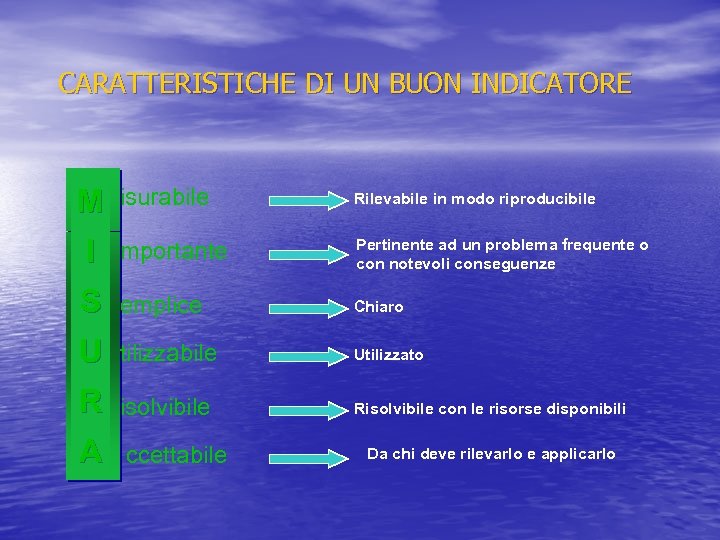 CARATTERISTICHE DI UN BUON INDICATORE M isurabile Rilevabile in modo riproducibile I mportante Pertinente ad un problema frequente o con notevoli conseguenze S emplice Chiaro U tilizzabile Utilizzato R isolvibile Risolvibile con le risorse disponibili A ccettabile Da chi deve rilevarlo e applicarlo
CARATTERISTICHE DI UN BUON INDICATORE M isurabile Rilevabile in modo riproducibile I mportante Pertinente ad un problema frequente o con notevoli conseguenze S emplice Chiaro U tilizzabile Utilizzato R isolvibile Risolvibile con le risorse disponibili A ccettabile Da chi deve rilevarlo e applicarlo
 Per cui • Le caratteristiche auspicabili di un indicatore si suddividono in intrinseche (riproducibilità e accuratezza) ed estrinseche , legate alla rilevazione (pertinenza, completezza di rilevazione , tempestività di rilevazione, accettabilità, facilità di rilevazione e di analisi ma soprattutto capacità di influire sulle decisioni
Per cui • Le caratteristiche auspicabili di un indicatore si suddividono in intrinseche (riproducibilità e accuratezza) ed estrinseche , legate alla rilevazione (pertinenza, completezza di rilevazione , tempestività di rilevazione, accettabilità, facilità di rilevazione e di analisi ma soprattutto capacità di influire sulle decisioni
 GLI INDICATORI DOVREBBERO TENER CONTO DELLE TRE DIMENSIONI DELLA QUALITA’: • Qualità Percepita • Qualità Tecnica Professionale • Qualità Gestionale
GLI INDICATORI DOVREBBERO TENER CONTO DELLE TRE DIMENSIONI DELLA QUALITA’: • Qualità Percepita • Qualità Tecnica Professionale • Qualità Gestionale
 Q TRE AMBITI DI QUALITA’ Qualità tecnica Procedure (per l’esecuzione di processi tecnici e di supporto) COSTI Qualità manageriale Direzione generale - Strutture Attrezzature - Informazione e comunicazione - Formazione Valutazione e miglioramento Qualità percepita
Q TRE AMBITI DI QUALITA’ Qualità tecnica Procedure (per l’esecuzione di processi tecnici e di supporto) COSTI Qualità manageriale Direzione generale - Strutture Attrezzature - Informazione e comunicazione - Formazione Valutazione e miglioramento Qualità percepita
 Qualità percepita • Si riferisce agli aspetti più facilmente apprezzabili dagli utenti e viene definita come la capacità di soddisfare i bisogni dei pazienti secondo le conoscenze professionali più avanzate del momento in funzione delle risorsi disponibili.
Qualità percepita • Si riferisce agli aspetti più facilmente apprezzabili dagli utenti e viene definita come la capacità di soddisfare i bisogni dei pazienti secondo le conoscenze professionali più avanzate del momento in funzione delle risorsi disponibili.
 GLI INDICATORI DOVREBBERO ESSERE BASATI SU: - DATI DI STRUTTURA (inerenti gli aspetti statici delle strutture, le attrezzature, il personale e l’organizzazione) - DATI DI PROCESSO (descrivono le dinamiche di interazione tra utente ed attività del servizio) - VALUTAZIONE DELLA QUALITA’ BASATA SUGLI ESITI (miglioramento della salute degli individui)
GLI INDICATORI DOVREBBERO ESSERE BASATI SU: - DATI DI STRUTTURA (inerenti gli aspetti statici delle strutture, le attrezzature, il personale e l’organizzazione) - DATI DI PROCESSO (descrivono le dinamiche di interazione tra utente ed attività del servizio) - VALUTAZIONE DELLA QUALITA’ BASATA SUGLI ESITI (miglioramento della salute degli individui)
 RIFERIMENTI NORMATIVI CARTA DEI SERVIZI 27. 01. 94 • Individuazione dei bisogni dei cittadini • Indagini di soddisfazione del cliente esterno / interno • Definizione e miglioramento dei processi aziendali dalla progettazione alla erogazione del servizio.
RIFERIMENTI NORMATIVI CARTA DEI SERVIZI 27. 01. 94 • Individuazione dei bisogni dei cittadini • Indagini di soddisfazione del cliente esterno / interno • Definizione e miglioramento dei processi aziendali dalla progettazione alla erogazione del servizio.
 UNA APPLICAZIONE REGIONALE Nel dicembre 1999, la Regione Lombardia ha emesso, tra l’altro, il seguente provvedimento: INDIVIDUAZIONE DELLE AREE E DEI PRIMI INDICATORI PER L’ATTUAZIONE DEL SISTEMA QUALITA’ NELLE STRUTTURE SANITARIE LOMBARDE A - indicatori di struttura: selezione di alcuni indicatori già individuati con d. g. r. n. VI/38133 del 6 agosto 1998 riferiti agli ulteriori requisiti di struttura per l’accreditamento - allegato 1 – al presente provvedimento “Indicatori di struttura”; B - indicatori di processo: sistema di qualità certificato secondo le norme UNI EN ISO 9000. Al fine di dare concreto avvio alla certificazione del processo di produzione si approvano le “Linee guida per l’applicazione della norma UNI EN ISO 9001 nelle strutture sanitarie”
UNA APPLICAZIONE REGIONALE Nel dicembre 1999, la Regione Lombardia ha emesso, tra l’altro, il seguente provvedimento: INDIVIDUAZIONE DELLE AREE E DEI PRIMI INDICATORI PER L’ATTUAZIONE DEL SISTEMA QUALITA’ NELLE STRUTTURE SANITARIE LOMBARDE A - indicatori di struttura: selezione di alcuni indicatori già individuati con d. g. r. n. VI/38133 del 6 agosto 1998 riferiti agli ulteriori requisiti di struttura per l’accreditamento - allegato 1 – al presente provvedimento “Indicatori di struttura”; B - indicatori di processo: sistema di qualità certificato secondo le norme UNI EN ISO 9000. Al fine di dare concreto avvio alla certificazione del processo di produzione si approvano le “Linee guida per l’applicazione della norma UNI EN ISO 9001 nelle strutture sanitarie”
 ALCUNI INDICATORI CARATTERISTICHE QUALIFICANTI LA STRUTTURA • Punti di forza e di eccellenza della struttura • I progetti rilevanti in corso INDICE DI EFFICIENZA DEL MIGLIORAMENTO: E’ dato dal rapporto percentuale tra i singoli obiettivi effettivamente realizzati entro i termini stabiliti e quelli previsti nel piano per la qualità. GLI ASPETTI ORGANIZZATIVI • Tempestività d'accesso per pazienti esterni • Tempestività della risposta • Gestione della privacy • Adeguatezza dell'offerta INDICE DI PRODUTTIVITA’: è dato dal rapporto percentuale tra le analisi effettuate nell’anno in corso e in quello precedente, suddiviso tra pazienti ricoverati e ambulatoriali.
ALCUNI INDICATORI CARATTERISTICHE QUALIFICANTI LA STRUTTURA • Punti di forza e di eccellenza della struttura • I progetti rilevanti in corso INDICE DI EFFICIENZA DEL MIGLIORAMENTO: E’ dato dal rapporto percentuale tra i singoli obiettivi effettivamente realizzati entro i termini stabiliti e quelli previsti nel piano per la qualità. GLI ASPETTI ORGANIZZATIVI • Tempestività d'accesso per pazienti esterni • Tempestività della risposta • Gestione della privacy • Adeguatezza dell'offerta INDICE DI PRODUTTIVITA’: è dato dal rapporto percentuale tra le analisi effettuate nell’anno in corso e in quello precedente, suddiviso tra pazienti ricoverati e ambulatoriali.
 ALCUNI INDICATORI IL CONTROLLO DI GESTIONE • Le principali iniziative in essere INDICE DI SPESA: E’ dato dal rapporto percentuale tra il totale della spesa per i reagenti e il numero complessivo di analisi effettuate. LA VERIFICA DELLA SODDISFAZIONE DELL’UTENTE • Modalità di valutazione della soddisfazione dei clinici • Modalità di valutazione della soddisfazione dei medici di base INDICE DEI RECLAMI: si deduce dall'analisi dal numero e tipologia dei reclami e dai dati di verifica del gradimento del servizio (sondaggi, questionari, ecc).
ALCUNI INDICATORI IL CONTROLLO DI GESTIONE • Le principali iniziative in essere INDICE DI SPESA: E’ dato dal rapporto percentuale tra il totale della spesa per i reagenti e il numero complessivo di analisi effettuate. LA VERIFICA DELLA SODDISFAZIONE DELL’UTENTE • Modalità di valutazione della soddisfazione dei clinici • Modalità di valutazione della soddisfazione dei medici di base INDICE DEI RECLAMI: si deduce dall'analisi dal numero e tipologia dei reclami e dai dati di verifica del gradimento del servizio (sondaggi, questionari, ecc).
 ALCUNI INDICATORI IL SISTEMA DI PREVENZIONE DEGLI ERRORI • Procedura di gestione delle non conformità INDICE DELLE NON CONFORMITA’ GENERALI: Si ricava dall'analisi dei rapporti di non conformità. Oltre al numero complessivo di non conformità, il RGQ predispone un’analisi per tipo di non conformità e per settore (se del caso). INDICE DI EFFICIENZA DI CHIUSURA REGOLARE DELLE AC/AP: è calcolato dalla percentuale delle AC/AP chiuse nei tempi previsti rispetto al totale. E' un valore percentuale che deve tendere a 100. INDICE EFFICACIA DELLE AC/AP: E’ dato dal rapporto percentuale tra il numero di NC verificatesi successivamente ad AC già chiuse (sullo stesso problema). INDICE DELLE VERIFICHE ISPETTIVE INTERNE: E’ dato dal rapporto percentuale tra le NC riscontrate e le verifiche ispettive interne effettuate.
ALCUNI INDICATORI IL SISTEMA DI PREVENZIONE DEGLI ERRORI • Procedura di gestione delle non conformità INDICE DELLE NON CONFORMITA’ GENERALI: Si ricava dall'analisi dei rapporti di non conformità. Oltre al numero complessivo di non conformità, il RGQ predispone un’analisi per tipo di non conformità e per settore (se del caso). INDICE DI EFFICIENZA DI CHIUSURA REGOLARE DELLE AC/AP: è calcolato dalla percentuale delle AC/AP chiuse nei tempi previsti rispetto al totale. E' un valore percentuale che deve tendere a 100. INDICE EFFICACIA DELLE AC/AP: E’ dato dal rapporto percentuale tra il numero di NC verificatesi successivamente ad AC già chiuse (sullo stesso problema). INDICE DELLE VERIFICHE ISPETTIVE INTERNE: E’ dato dal rapporto percentuale tra le NC riscontrate e le verifiche ispettive interne effettuate.
 ALCUNI INDICATORI L’ATTIVITA’ SCIENTIFICA • Lavori scientifici pubblicati su riviste di settore L’ADDESTRAMENTO • Procedura di addestramento INDICE DI FORMAZIONE: E’ dato dal rapporto percentuale tra le attività di formazione previste e quelle effettivamente portate a termine. Si deduce dall'analisi dei dati scaturiti dall'applicazione della relativa procedura ed è: IF= (N° persone formate x argomento/N° persone da formare x argomento) E' un valore numerico percentuale che deve tendere a 1.
ALCUNI INDICATORI L’ATTIVITA’ SCIENTIFICA • Lavori scientifici pubblicati su riviste di settore L’ADDESTRAMENTO • Procedura di addestramento INDICE DI FORMAZIONE: E’ dato dal rapporto percentuale tra le attività di formazione previste e quelle effettivamente portate a termine. Si deduce dall'analisi dei dati scaturiti dall'applicazione della relativa procedura ed è: IF= (N° persone formate x argomento/N° persone da formare x argomento) E' un valore numerico percentuale che deve tendere a 1.
 ALCUNI INDICATORI L’APPROPRIATEZZA DELLE INDAGINI DI LABORATORIO • Iniziative in essere specifiche per migliorare l’appropriatezza della richiesta INDICATORE : è il rapporto tra il numero di riunioni con i reparti ed il numero di reparti LA QUALITA’ DELL’INFORMAZIONE CLINICA • Verifica dell’adeguatezza degli Intervalli di riferimento • Personalizzazione degli I. R. rispetto a quelli suggeriti dall’azienda produttrice • Calcolo degli I. R. con esperienze dirette • Reclami clinici INDICI DI INFORMAZIONE: Numero di analisi refertate con commento interpretativo
ALCUNI INDICATORI L’APPROPRIATEZZA DELLE INDAGINI DI LABORATORIO • Iniziative in essere specifiche per migliorare l’appropriatezza della richiesta INDICATORE : è il rapporto tra il numero di riunioni con i reparti ed il numero di reparti LA QUALITA’ DELL’INFORMAZIONE CLINICA • Verifica dell’adeguatezza degli Intervalli di riferimento • Personalizzazione degli I. R. rispetto a quelli suggeriti dall’azienda produttrice • Calcolo degli I. R. con esperienze dirette • Reclami clinici INDICI DI INFORMAZIONE: Numero di analisi refertate con commento interpretativo
 ALCUNI INDICATORI LA QUALITA’ ANALITICA • Momenti formalizzati di riesame dei risultati complessivi del controllo di qualità • Controllo di qualità interno (C. Q. ) • Verifica esterna di qualità analitica (V. E. Q. ) INDICE DI NON CONFORMITA’ ANALITICA: è preparato da RGQ in base ai dati relativi ai programmi di C. Q. /VEQ fornitigli dai responsabili di settore. L’indice è eguale al numero di prestazioni non accettabili o di outliers segnalati dai rispettivi programmi. INDICE DI NON CONFORMITA’ STRUMENTALE: questo indice è preparato da RGQ in base ai dati fornitigli dai responsabili di settore. L’indice è eguale al numero di guasti che hanno comportato un “fermo macchina” o la necessità di chiamata del servizio di manutenzione ed assistenza. A questi vanno aggiunti anche eventuali “problemi” derivati dai reagenti (reagenti scaduti, non attivi, ecc).
ALCUNI INDICATORI LA QUALITA’ ANALITICA • Momenti formalizzati di riesame dei risultati complessivi del controllo di qualità • Controllo di qualità interno (C. Q. ) • Verifica esterna di qualità analitica (V. E. Q. ) INDICE DI NON CONFORMITA’ ANALITICA: è preparato da RGQ in base ai dati relativi ai programmi di C. Q. /VEQ fornitigli dai responsabili di settore. L’indice è eguale al numero di prestazioni non accettabili o di outliers segnalati dai rispettivi programmi. INDICE DI NON CONFORMITA’ STRUMENTALE: questo indice è preparato da RGQ in base ai dati fornitigli dai responsabili di settore. L’indice è eguale al numero di guasti che hanno comportato un “fermo macchina” o la necessità di chiamata del servizio di manutenzione ed assistenza. A questi vanno aggiunti anche eventuali “problemi” derivati dai reagenti (reagenti scaduti, non attivi, ecc).
 Indicatori sanitari Tipologia di indicatori • Per l’analisi delle condizioni di salute della popolazione: – Indicatori epidemiologici (mortalità, morbosità ospedaliera • Per l’analisi dell’offerta dei servizi sanitari – – Indicatori di risorsa Indicatori di prodotto Indicatori di efficienza ed efficacia Indicatori di risultato
Indicatori sanitari Tipologia di indicatori • Per l’analisi delle condizioni di salute della popolazione: – Indicatori epidemiologici (mortalità, morbosità ospedaliera • Per l’analisi dell’offerta dei servizi sanitari – – Indicatori di risorsa Indicatori di prodotto Indicatori di efficienza ed efficacia Indicatori di risultato
 Indicatori per la valutazione dell’attività ospedaliera * Indicatori basati su dati di movimento dei pazienti -Degenza media -indice di occupazione dei posti letto -indice di rotazione -indice di turn-over *Indicatori basati sui sistemi di classificazione dei pazienti -indice comparativo di performance -indice di case-mix (case-mix si basa sul tipo o mix di pazienti trattati da un ospedale o unità operativa , ne misura le prestazioni, con l’obiettivo di premiare le iniziative che aumentano l’efficienza negli ospedali. Sono misure delle degenza media e tengono conto di casistiche trattate secondo vari sistemi Serve inoltre , ai responsabili politici, per capire la natura e la complessità delle cure sanitarie).
Indicatori per la valutazione dell’attività ospedaliera * Indicatori basati su dati di movimento dei pazienti -Degenza media -indice di occupazione dei posti letto -indice di rotazione -indice di turn-over *Indicatori basati sui sistemi di classificazione dei pazienti -indice comparativo di performance -indice di case-mix (case-mix si basa sul tipo o mix di pazienti trattati da un ospedale o unità operativa , ne misura le prestazioni, con l’obiettivo di premiare le iniziative che aumentano l’efficienza negli ospedali. Sono misure delle degenza media e tengono conto di casistiche trattate secondo vari sistemi Serve inoltre , ai responsabili politici, per capire la natura e la complessità delle cure sanitarie).
 Indicatori ospedalieri: • Degenza media Indica la durata media di un ricovero nella S. O. . (in gg) in un determinato periodo DM=N° giornate di degenza nel periodo/N° ricoveri nel periodo • Indice di occupazione dei posti letto Indica il livello percentuale di occupazione dei posti letto disponibili con riferimento ad un intervallo temporale IO =N° giornate di degenza nel periodo/N° giornate di degenza disponibili (posti letto x n° gg del periodo)
Indicatori ospedalieri: • Degenza media Indica la durata media di un ricovero nella S. O. . (in gg) in un determinato periodo DM=N° giornate di degenza nel periodo/N° ricoveri nel periodo • Indice di occupazione dei posti letto Indica il livello percentuale di occupazione dei posti letto disponibili con riferimento ad un intervallo temporale IO =N° giornate di degenza nel periodo/N° giornate di degenza disponibili (posti letto x n° gg del periodo)
 Indicatori di miglioramento della salute pubblica 1. Mortalità generale e per cause 2. Mortalità per tumori 3. Mortalità per tutte le malattie cardiovascolari 4. Tasso di suicidi 5. Mortalità per incidenti 6. Lesioni permanenti per incidente 7. N° nuovi casi di ca registrati
Indicatori di miglioramento della salute pubblica 1. Mortalità generale e per cause 2. Mortalità per tumori 3. Mortalità per tutte le malattie cardiovascolari 4. Tasso di suicidi 5. Mortalità per incidenti 6. Lesioni permanenti per incidente 7. N° nuovi casi di ca registrati
 Indicatori di equo accesso 1. Lunghezza liste d’attesa per ricovero 2. Diagnosi precoce dei tumori (utero, seno) 3. Tempo d’attesa per visita specialistica di sospetto 4. 5. 6. 7. tumore N° medici di medicina generale Accessibilità all’ambulatorio di medicina generale Tasso interventi chirurgici elettivi Tasso di particolari interventi chirurgici
Indicatori di equo accesso 1. Lunghezza liste d’attesa per ricovero 2. Diagnosi precoce dei tumori (utero, seno) 3. Tempo d’attesa per visita specialistica di sospetto 4. 5. 6. 7. tumore N° medici di medicina generale Accessibilità all’ambulatorio di medicina generale Tasso interventi chirurgici elettivi Tasso di particolari interventi chirurgici
 Indicatori di erogazione di assistenza efficace e appropriata 1. Tasso di vaccinazioni dell’infanzia 2. Interventi sentinella ( es. raschiamento 3. 4. 5. 6. 7. tonsillectomia ) Tasso ricoveri evitabili (es. asma, diabete) Prescrizioni di benzodiazepine nell’assistenza primaria Costo delle prescrizioni Tempi di dimissione dopo ictus Tempi dimissione frattura del femore
Indicatori di erogazione di assistenza efficace e appropriata 1. Tasso di vaccinazioni dell’infanzia 2. Interventi sentinella ( es. raschiamento 3. 4. 5. 6. 7. tonsillectomia ) Tasso ricoveri evitabili (es. asma, diabete) Prescrizioni di benzodiazepine nell’assistenza primaria Costo delle prescrizioni Tempi di dimissione dopo ictus Tempi dimissione frattura del femore
 Indicatori di erogazione di assistenza efficiente 1. Percentuale di casi trattati in regime 2. 3. 4. 5. ambulatoriale Durata della degenza Costo dei reparti di maternità Costo dei reparti psichiatrici Percentuale di prescrizioni di farmaci generici
Indicatori di erogazione di assistenza efficiente 1. Percentuale di casi trattati in regime 2. 3. 4. 5. ambulatoriale Durata della degenza Costo dei reparti di maternità Costo dei reparti psichiatrici Percentuale di prescrizioni di farmaci generici
 Indicatori di esperienza utente/ operatore 1. % di casi con tempo di attesa inferiore alle 2 ore prima 2. 3. 4. 5. 6. del ricovero N° di interventi cancellati per motivi non medici N° di casi non dimessi per ragioni non mediche N° di pazienti che non si presentano alle visite ambulatoriali dopo prenotazione N° pazienti visitati entro tot settimane dalla prescrizione Proporzione di pazienti che si lamentano del trattamento ricevuto negli ultimi 12 mesi
Indicatori di esperienza utente/ operatore 1. % di casi con tempo di attesa inferiore alle 2 ore prima 2. 3. 4. 5. 6. del ricovero N° di interventi cancellati per motivi non medici N° di casi non dimessi per ragioni non mediche N° di pazienti che non si presentano alle visite ambulatoriali dopo prenotazione N° pazienti visitati entro tot settimane dalla prescrizione Proporzione di pazienti che si lamentano del trattamento ricevuto negli ultimi 12 mesi
 Indicatori di esiti sanitari 1. 2. 3. 4. 5. 6. 7. 8. Tasso di ricovero entro 1 mese dalla dimissione Tasso di ricovero d’urgenza per anziani Tasso di ricovero psichiatrici d’urgenza (dopo il primo) Tasso nascite premature e mortalità infantile Durata sopravvivenza per malati di tumore (seno, cervice, polmone, colon) Mortalità post operatoria ospedaliera Mortalità ospedaliera dopo infarto Mortalità ospedaliera dopo frattura di femore
Indicatori di esiti sanitari 1. 2. 3. 4. 5. 6. 7. 8. Tasso di ricovero entro 1 mese dalla dimissione Tasso di ricovero d’urgenza per anziani Tasso di ricovero psichiatrici d’urgenza (dopo il primo) Tasso nascite premature e mortalità infantile Durata sopravvivenza per malati di tumore (seno, cervice, polmone, colon) Mortalità post operatoria ospedaliera Mortalità ospedaliera dopo infarto Mortalità ospedaliera dopo frattura di femore
 E per finire: indicatori di sopportazione • Ma quantu vo ruttu u belin ? • Ops , scusate tanto
E per finire: indicatori di sopportazione • Ma quantu vo ruttu u belin ? • Ops , scusate tanto


