Сердце Аритмии Щегольков 2013 11.ppt
- Количество слайдов: 121
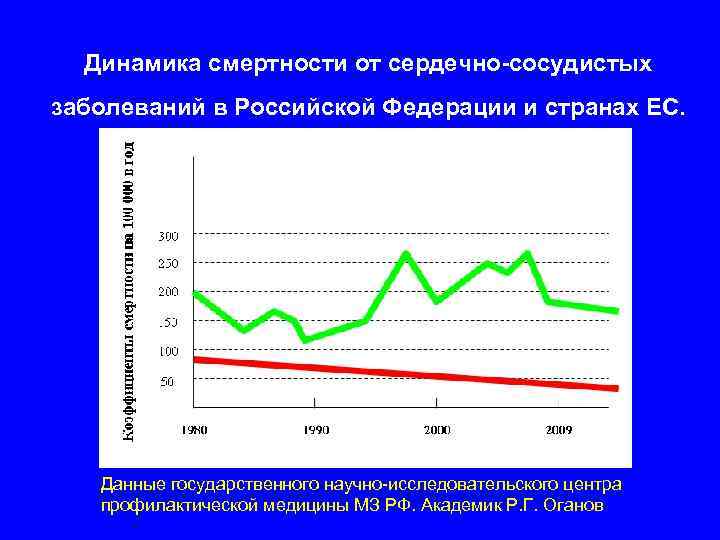
Динамика смертности от сердечно-сосудистых заболеваний в Российской Федерации и странах ЕС. женщины в возрасте 25 – 64 года Данные государственного научно-исследовательского центра профилактической медицины МЗ РФ. Академик Р. Г. Оганов

Основные проблемы аритмологической помощи • отсутствуют достоверные статистические данные по аритмиям • МКБ – 10 коды 1. 44 -1. 49, как правило, не используются • диагноз заболевания шифруется по нозологическим формам (ИБС, АГ, кардиомиопатия), аритмии фиксируются как синдром или осложнение • отсутствуют регистры больных с аритмиями

Важнейшие проблемы аритмологии 1. Внезапная аритмическая смерть • • Угрожающие желудочковые аритмии и фибрилляция желудочков Брадиаритмии, асистолия желудочков 2. Суправентрикулярные аритмии • С практической точки зрения – это основной вид нарушений ритма сердца В основном – это т. н. «мерцательная аритмия» •

Задачи обследования в предоперационном периоде • Выявление патологии сердца • Изучение размеров камер сердца, толщины стенок, состояния клапанного аппарата и показателей сократительной функции клапанного миокарда • Выявление патологии внутренних органов, которые могли вызвать или ухудшить течение нарушений сердечного ритма (заболевания щитовидной железы и др. ) • Точная диагностика видов нарушений сердечного ритма • Выявление опасных для жизни больного нарушений сердечного ритма

Каждый раз врачу предстоит сделать выбор: «что хуже? » аритмия или ее лечение? Показания к лечению аритмии • аритмия угрожает жизни и отягощает жизненый прогноз • аритмия негативно влияет на гемодинамику • аритмия плохо переносится субъективно

Какие НЖТ не надо лечить? • Любая наджелудочковая экстрасистолия и пароксизмы наджелудочковой тахиаритмии (в большинстве случаев непродолжительные), протекающие без нарушений гемодинамики, независимо от наличия или отсутствия органического поражения сердца • Исключения: 1) хронические (постоянные) наджелудочковые тахиаритмии – риск развития кардиомегалии и систолической ХСН 2) предсердные тахиаритмии (ФП/ТП) у больных с синдромом WPW Противопоказаны: сердечные гликозиды, верапамил, дилтиазем Рекомендованы: пропафенон, новокаинамид, флекаинид и расширены показания к катетерной деструкции ДПП.

Клинико-электрокардиографическая классификация наджелудочковых тахиаритмий, 2006 г. • сино-атриальная реципрокная тахикардия • предсердные тахикардии (очаговая, многоочаговая) • атрио-вентрикулярные тахикардии (АВУРТ, АВРТ при синдроме WPW, непароксизмальная тахикардия из AV-соединения, атипичная АВУРТ, АВРТ с «медленным» проведением по дополнительным путям • фибрилляция предсердий • трепетание предсердий

Клинические формы нарушений ритма сердца 1. Экстрасистолия 2. Ускоренные эктопические ритмы 3. Тахиаритмии (тахикардии) 3. 1. Наджелудочковые 3. 2. Желудочковые 4. Синдром слабости синусового узла 4. 1. Синусовая брадикардия 4. 1. Синоатриальная блокада II степени 5. Нарушения атриовентрикулярной и внутрижелудочковой проводимости 6. 5. 1. Атриовентрикулярные блокады 5. 2. Внутрижелудочковые блокады 5. 3. Преждевременное возбуждение желудочков.
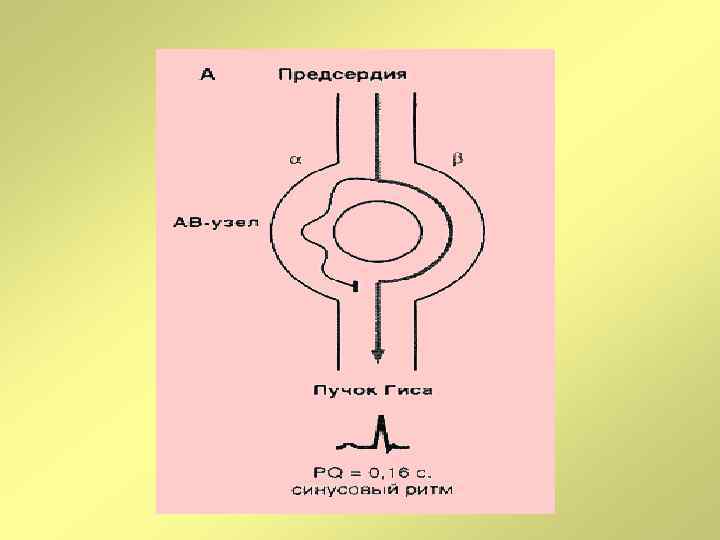
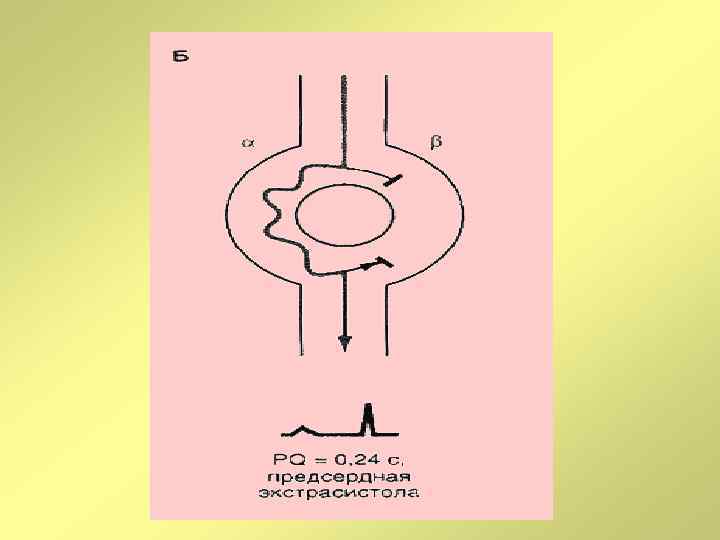
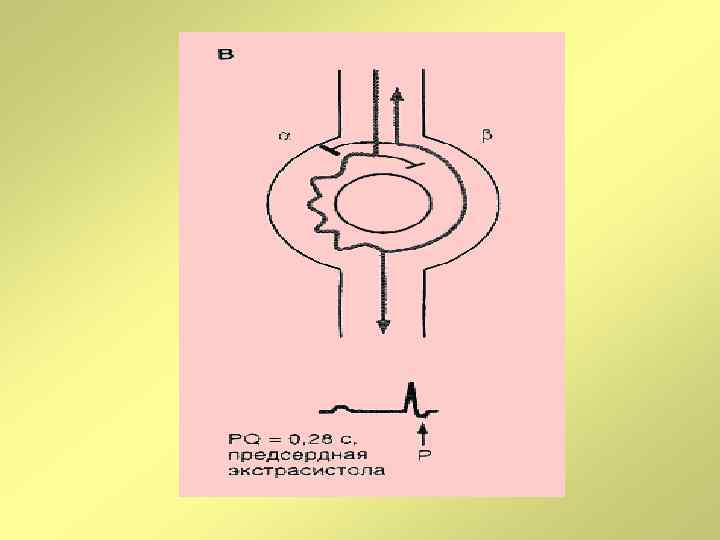
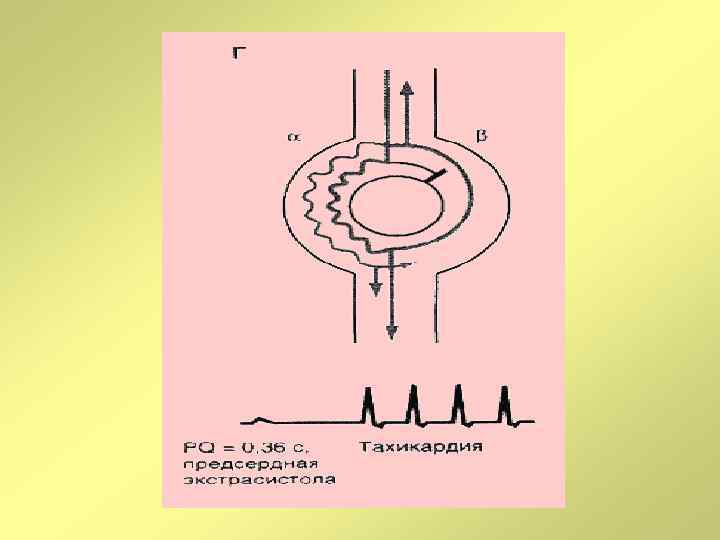

Клинико-электрокардиографическая классификация наджелудочковых тахиаритмий, 2006 г. • Сино-атриальная реципрокная тахикардия • Предсердные тахикардии (очаговая, многоочаговая) • Атрио-вентрикулярные тахикардии (АВУРТ, АВРТ при синдроме WPW, непароксизмальная тахикардия из AV-соединения, атипичная АВУРТ, АВРТ с «медленным» проведением по дополнительным путям • Фибрилляция предсердий • Трепетание предсердий
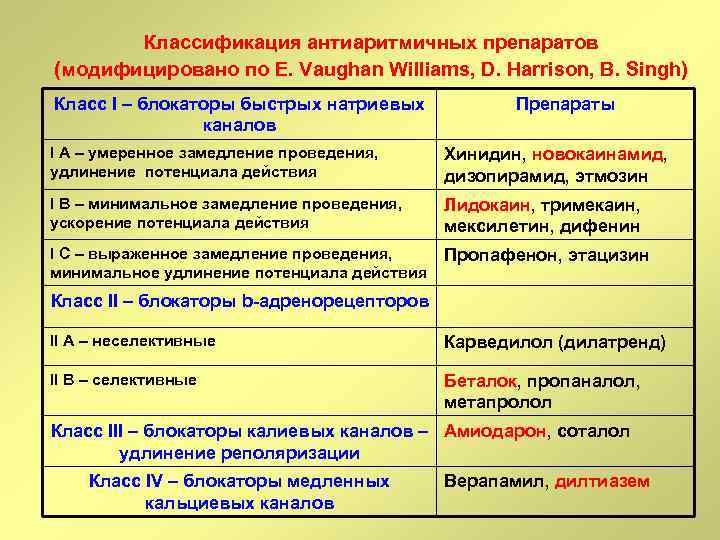
Классификация антиаритмичных препаратов (модифицировано по E. Vaughan Williams, D. Harrison, B. Singh) Класс I – блокаторы быстрых натриевых каналов Препараты I A – умеренное замедление проведения, удлинение потенциала действия Хинидин, новокаинамид, дизопирамид, этмозин I B – минимальное замедление проведения, ускорение потенциала действия Лидокаин, тримекаин, мексилетин, дифенин I C – выраженное замедление проведения, минимальное удлинение потенциала действия Пропафенон, этацизин Класс II – блокаторы b-адренорецепторов II A – неселективные Карведилол (дилатренд) II B – селективные Беталок, пропаналол, метапролол Класс III – блокаторы калиевых каналов – Амиодарон, соталол удлинение реполяризации Класс IV – блокаторы медленных кальциевых каналов Верапамил, дилтиазем

Лечение сино-атриальной реципрокной тахикардии • Вагусные приемы (проба Вальсальвы, массаж каротидного синуса) • АТФ 10 -20 мг (аденозин 6 -12 мг) внутривенно ОЧЕНЬ БЫСТРО! • Верапамил 5 -10 мг или дилтиазем 20 -30 мг, внутривенно, не быстрее чем за 2 минуты • Возможно применение дигоксина, БАБ, амиодарона (кордарона) • При нарушении гемодинамики – электрическая кардиоверсия (мощность разряда – 50 Дж)

профилактика синусовой re-entry тахикардии • Контролируемых исследований по профилактике синусовой re-entry тахикардии - не проводилось. • Используется, в первую очередь, верапамил, дилтиазем, БАБ, дигоксин, а также амиодарон и соталол • При плохо переносимых пароксизмах и неэффективности ААТ – катетерная аблация
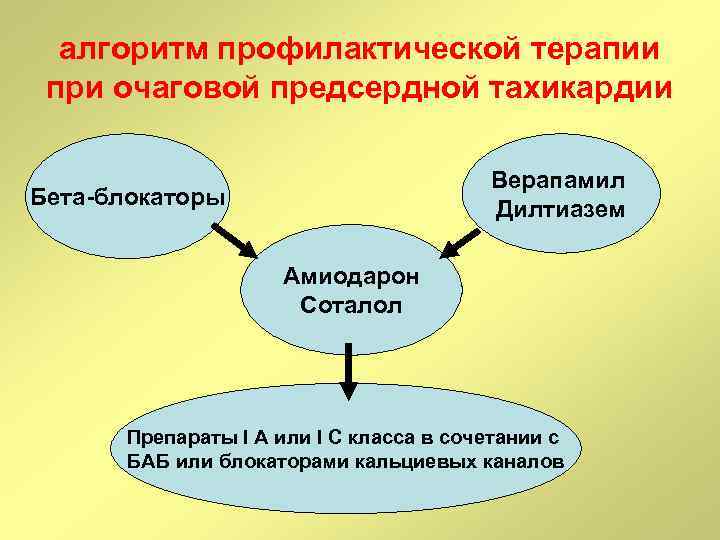
алгоритм профилактической терапии при очаговой предсердной тахикардии Верапамил Дилтиазем Бета-блокаторы Амиодарон Соталол Препараты I A или I C класса в сочетании с БАБ или блокаторами кальциевых каналов

особенности купирования пароксизмальной многоочаговой предсердной тахикардии • Важное место занимает лечение основного заболевания • Урежение ЧСС или купирование МПТ с помощью верапамила или БАБ (противопоказаны в случаях с ХОБЛ) • Возможно применение амиодарона • Описаны случаи успешного восстановления ритма с помощью сернокислой магнезии • Эффективны ААП I C класса, в частности пропафенон • ЭИТ (кардиоверсия) – неэффективны

Купирование A-V узловой реципрокной тахикардии • Стандартная терапия включает блокаторы кальциевых каналов, БАБ и дигоксин • При лечении пациентов без структурной патологии сердца, предпочтение отдается препаратам I C класса – Флекаиниду и Пропафенону • В большинстве случаев Амиодарон и Соталол не применяются • Препараты I A класса применяются ограниченно • Электрическая стимуляция

необходимо помнить, что… • При наличии ХСН и ФВ менее 40%, прекращение приступа АВ УРТ должно проводиться при отсутствии эффекта от вагусных приемов, АТФ или аденозина не верапамилом, а дигоксином или амиодароном • Вазопрессоры также могут прервать АВ УРТ (и тахикардию при дополнительных путях проведения) из-за рефлекторного повышения тонуса вагуса при подъеме АД • Однако их используют в настоящее время крайне редко (возможны серьезные осложнения в связи с резким подъемом АД), в основном у больных с гипотензией Guidelines 2000… Circulation, 2000; 102; I 158 -65

При нарушении гемодинамики при любом виде тахикардии не стоит вспоминать ААП если есть возможность произвести ЭИТ (кардиоверсию) • При наджелудочковых тахикардиях начальная мощность разряда должна быть низкой (50 Дж) • При ФП начальная мощность разряда монофазного тока – 200 Дж, бифазного – 120 Дж • Энергоемкость последовательно увеличивают каждый раз на 100 Дж, до достижения максимума в 400 Дж • Интервал не должен быть менее одной минуты
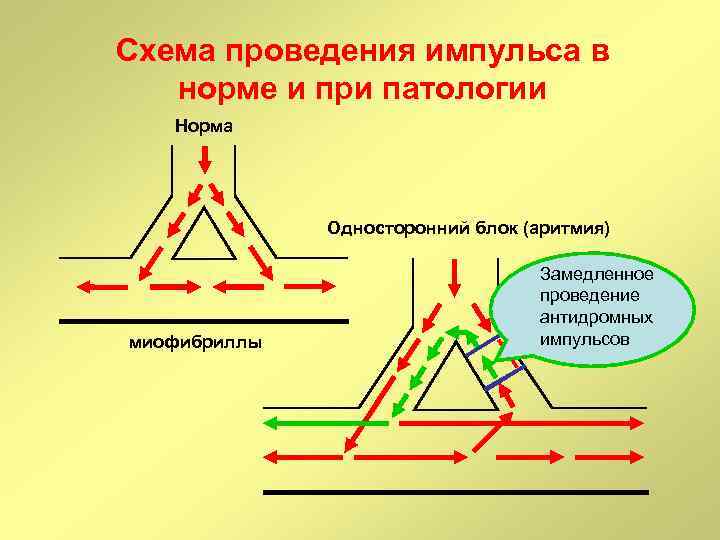
Схема проведения импульса в норме и при патологии Норма Односторонний блок (аритмия) миофибриллы Замедленное проведение антидромных импульсов

Антиаритмики I класса рекомендуются, главным образом больным, без выраженных органических изменений сердца • ААП I класса – это блокаторы быстрых натриевых каналов I A – это ХИНИДИН, НОВОКАИНАМИД, ДИЗОПИРАМИД I B – это ЛИДОКАИН, МЕКСИЛЕТИН, ДИФЕНИН I C – это ПРОПАФЕНОН, ЭТАЦИЗИН, АЛЛАПИНИН • Что такое органические изменения сердца? это – сердечная недостаточность с фракцией выброса ЛЖ < 40% это – острые формы ИБС это – гипертрофия левого желудочка > 14 мм Артериальная гипертония (АГ), хронические формы ИБС (стабильная стенокардия), пороки сердца и т. д. не являются противопоказанием к назначению этих средств, если не приводят к указанным выше изменениям

Ограничения для применения ААП I класса • острый коронарный синдром • СН и ФВ ЛЖ < 40% • Внутрижелудочковые блокады с расширением QRS • A –V блокады • Выраженная брадикардия (СССУ)
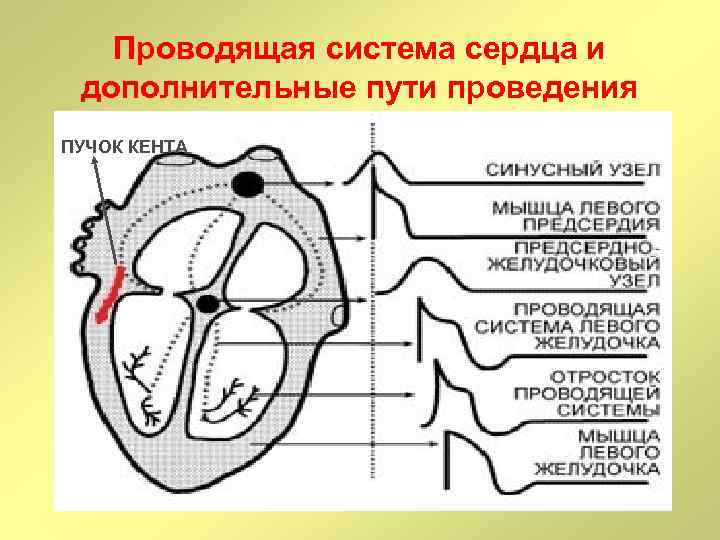
Проводящая система сердца и дополнительные пути проведения ПУЧОК КЕНТА
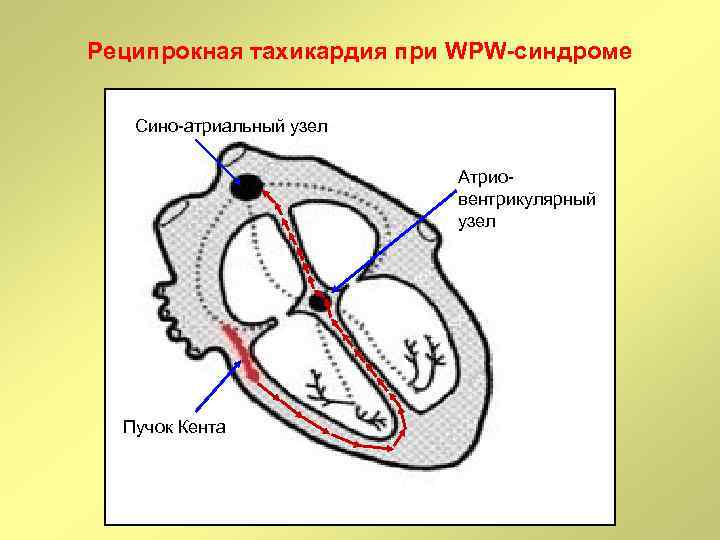
Реципрокная тахикардия при WPW-синдроме Сино-атриальный узел Атриовентрикулярный узел Пучок Кента
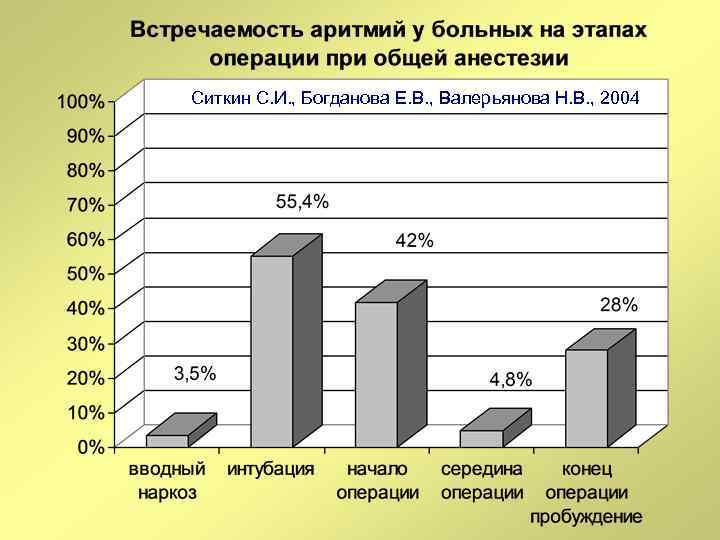
Ситкин С. И. , Богданова Е. В. , Валерьянова Н. В. , 2004

Встречаемость аритмий при эндотрахеальном наркозе Вид аритмии Наджелудочковая экстрасистолия (в том числе би- и тригеминия) Встречаемость (%) 50 Ускоренный узловой ритм АВ диссоциация Дисфункция синусового узла (синусовая брадикардия, миграция водителя ритма) 27, 4 19, 3 "Пробежки " наджелудочковой тахикардии Преходящая блокада ножек пучка Гиса Желудочковая экстрасистолоия 6, 2 1, 6 2 19 Ситкин С. И. , Богданова Е. В. , Валерьянова Н. В. , 2004

если на ЭКГ-мониторе аритмия • Оценить витальные признаки (А, В, С) • Определить насколько аритмия опасна Есть ли связь с анестезией? – Увеличить Fi. O 2? – Неадекватная вентиляция? – оценить ETCO 2 – Слишком глубокая/поверхностная? – изменить концентрацию летучего анестетика – Взаимодействие препаратов/ошибка? Allman KG, Wilson IH. Oxford handbook of anaesthesia, 2003

брадиаритмия: факторы риска • • • Стимуляция n. vagus Б-блокаторы, СГ, амиодарон, СCCУ Инфаркт миокарда Повышение внутричерепного давления • Гипотермия Allman KG, Mclndoe AK. Emergencies in anaesthesia, 2005
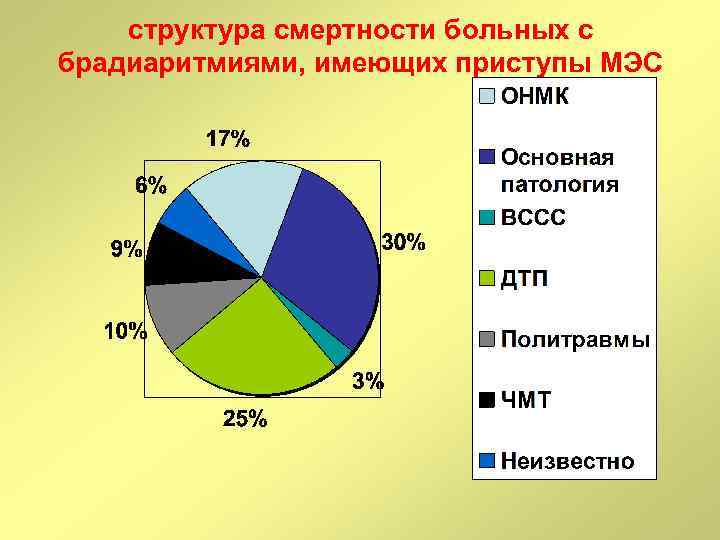
структура смертности больных с брадиаритмиями, имеющих приступы МЭС
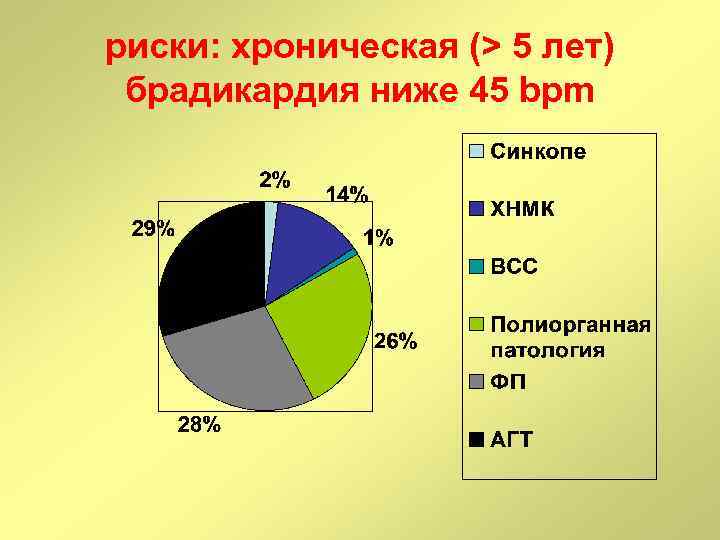
риски: хроническая (> 5 лет) брадикардия ниже 45 bpm

Критерий V. de Lotto (2007) 1. Более 60% имплантаций ЭКС должно проводиться по поводу дисфункции синусового узла 2. Более 70% имплантаций должны происходить на стадии асимптомных брадикардий 37% 20%

Нормальный ритм • Синусовый ритм ночью > 35 в минуту, средняя > 40 в мин. • Синусовый ритм днем > 40 в минуту, средняя > 50 в мин, максимальная > 100 в мин. • Среднесуточная ЧСС > 50 в минуту • Дыхательная аритмия (в любых пределах) • Синусовая аритмия (в любых пределах) • СА блокада с RR не более 2000 мс • Постэкстрасистолическая пауза < 1800 мс. • Миграция водителя ритма по предсердиям • «Ритм коронарного синуса» • АВ-блокада 1 степени в ночное время у ваготоников • АВ-блокада 2 степени Мобитц 1 в ночное время у ваготоников (при этом ЧСС должна быть не менее 40 в минуту) до 5 эпизодов • Предсердная экстрасистолия – менее 700 в сутки, короткая пробежка предсердной фокусной тахикардии (1 -2 в сутки – не длительнее 5 секунд) • Желудочковая экстрасистолия – менее 700 в сутки, короткая пробежка ЖТ (5 комплексов)
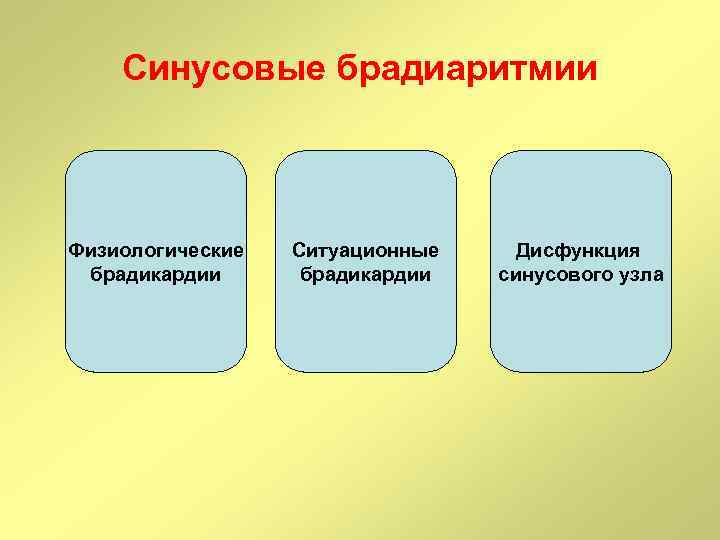
Синусовые брадиаритмии Физиологические брадикардии Ситуационные брадикардии Дисфункция синусового узла
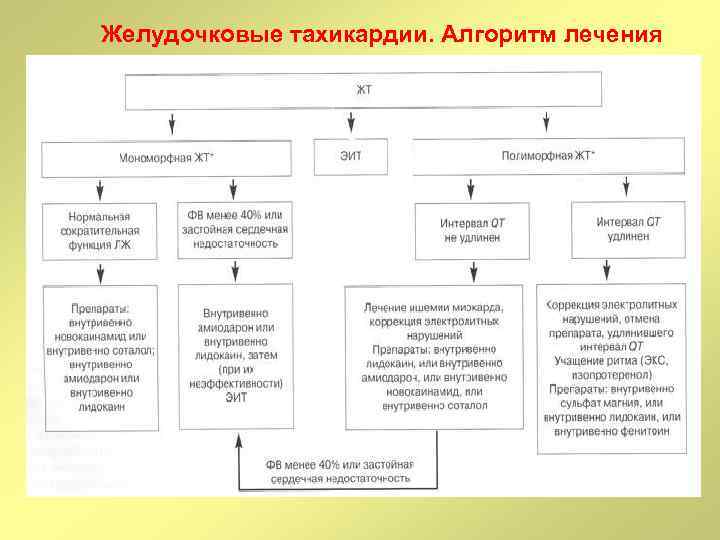
Желудочковые тахикардии. Алгоритм лечения
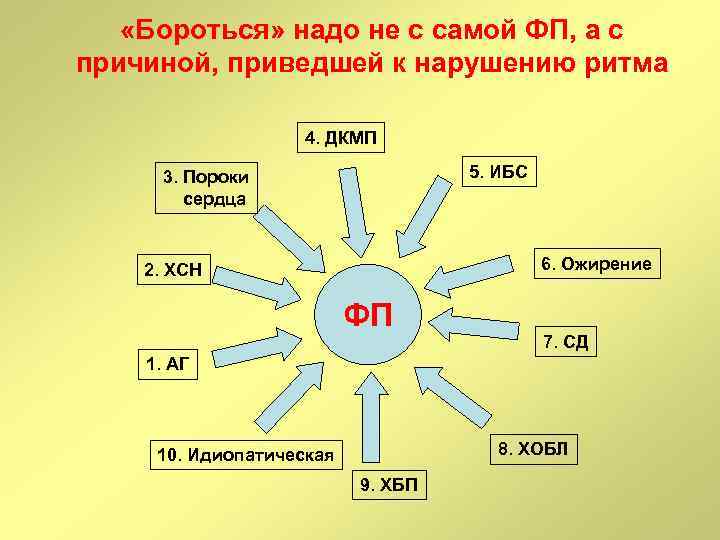
«Бороться» надо не с самой ФП, а с причиной, приведшей к нарушению ритма 4. ДКМП 5. ИБС 3. Пороки сердца 6. Ожирение 2. ХСН ФП 7. СД 1. АГ 8. ХОБЛ 10. Идиопатическая 9. ХБП

Основные позиции первичной профилактики ФП • Одним из основных принципов лечения больных с ФП является не применение ААП, а препаратов, блокирующих РААС (и. АПФ, БРА) • и. АПФ и БРА при систолической ХСН снижают риск развития ФП на 30 -45% по сравнению с плацебо • При АГ с гипертрофией ЛЖ, и. АПФ и БРА снижают риск развития ФП на 25% по сравнению с плацебо • Статины достоверно снижают риск развития ФП на 32% после АКШ Национальные клинические рекомендации ВНОК, 2009 г.

Восстановить синусовый ритм не представляет особых проблем при длительности ФП < 48 часов Препарат Доза Амиодарон 5 мг/кг в/в в теч. 1 часа Флекаинидид 2 мг/кг в/в в теч. 10 минут Ибутилид 1 мг в/в в теч. 10 минут Пропафенон 2 мг/кг в/в в теч. 10 минут Вернакалант 3 мг/кг в/в в теч. 10 минут

Пациент доставлен в приемный покой стационара с некупированным пароксизмом ФП (длительность < 48 часов) • Если пароксизм ФП не купируется, то пациент госпитализируется в БИТ для проведения электрической КВ • Вводится НФГ 5 -10 тыс. ЕД с последующим его введением в дозе, достаточной для увеличения АЧТВ в 1, 5 – 2 раза по сравнению с контролем • Параллельно назначается антагонист витамина К под контролем МНО или Дебигатран (Прадакса)
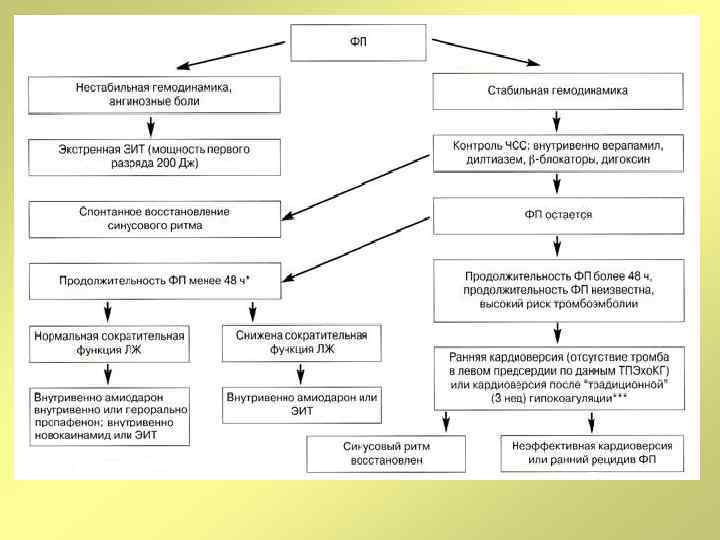
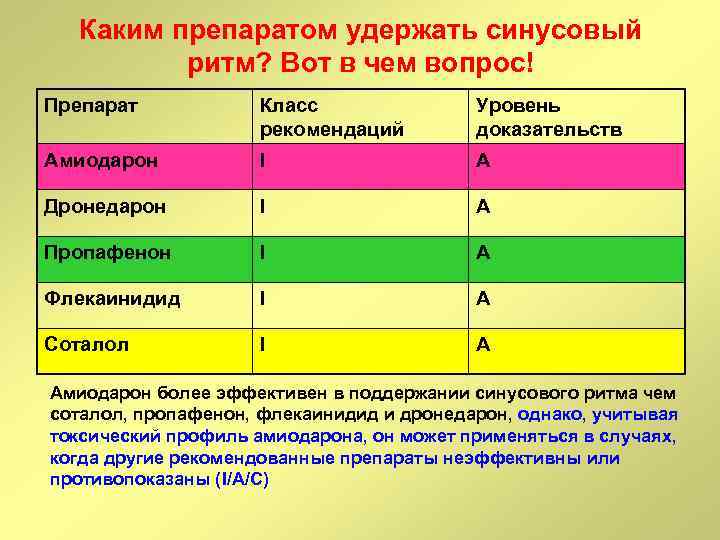
Каким препаратом удержать синусовый ритм? Вот в чем вопрос! Препарат Класс рекомендаций Уровень доказательств Амиодарон I A Дронедарон I A Пропафенон I A Флекаинидид I A Соталол I A Амиодарон более эффективен в поддержании синусового ритма чем соталол, пропафенон, флекаинидид и дронедарон, однако, учитывая токсический профиль амиодарона, он может применяться в случаях, когда другие рекомендованные препараты неэффективны или противопоказаны (I/А/С)

Нежелательные эффекты амиодарона • • • Фотодерматоз (8 -10%) Пигментная кератопатия (91 -100%) Пневмонит (2 -17%) Повышенный уровень печеночных трансаминаз (4 -25%) с развитием гепатита (1 -3%) Расстройство со стороны ЖКТ (5%) Неврологическая симптоматика (20 -40%) Брадикардия (1%) Проаритмогенное (ЖТ типа «пируэт» ) – 0, 3 % Нарушение функции щитовидной железы (2 -24%) Общая частота нежелательных эффектов от 17 до 70%

Всероссийское научное общество кардиологов Исследование ПРОСТОР Эффективность и безопасность применения пропафенона (ПРОпанорма) у больных пароксизмальной и/или персистирующей формами фибрилляции предсердий и хронической сердечной недостаточностью с охраненной систолической функцией левого желудочка

Почему выбран пропафенон (ПРОпанорм) • Пропафенон, подобно другим ААП 1 С класса, вызывает выраженную блокаду натриевых каналов • Однако, в отличие от них, пропафенон способствует небольшому увеличению рефрактерных периодов во всех тканях сердца • Кроме того, пропафенон имеет умеренно выраженные b-блокирующие и кальций блокирующие свойства

Неотложная помощь при основных аритмиях НАДЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ - СГ, пропранолол, верапамил, новокаинамид QRS > 0. 1 сек, волна (WPW) WPW : МЕРЦАНИЕ ПРЕДСЕРДИЙ - вагусные приемы, АТФ, верапамил, новокаинамид, пропранолол, СГ, ЧПЭС, ЭИТ R-R разные, QRS < 0. 1 cек МЕРЦАНИЕ ПРЕДСЕРДИЙ R-R постоянны QRS < 0. 1 cек - аймалин, этмозин, амиодарон, дизопирамид волны f - KCl, новокаинамид, верапамил + хинидин, амиодарон, пропранолол, ЭИТ - новокаинамид, амиодарон, ЭИТ волны F (“пила”) - ЭИТ, СГ, хинидин + верапамил, новокаинамид - лидокаин, новокаинамид, Mg. SO 4, амиодарон, ЭИТ

Еще раз проверить • Работоспособность: – Дефибриллятора – Кардиостимулятора • Наличие антиаритмических препаратов – Кордарон – β-блокатор – Са++-блокатор – Новокаинамид

Основные принципы использования ААП • Первый принцип: избегать назначения ААП всегда, когда это возможно. Использование ААП оправданно в 2 -х случаях: 1) при потенциально опасной для жизни аритмии; 2) при проявлении выраженной симптоматики • Второй принцип: устанавливать агрессивность терапии в строгом соответствии с целью лечения • Третий принцип: соблюдать все меры предосторожности при использовании ААП Успехов Вам всем в лечении больных с нарушениями сердченого ритма!
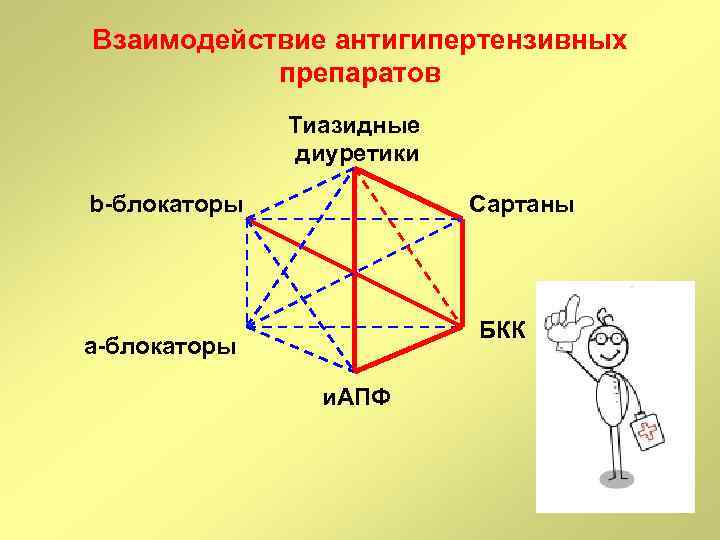
Взаимодействие антигипертензивных препаратов Тиазидные диуретики b-блокаторы Сартаны БКК а-блокаторы и. АПФ

Критерии метаболического синдрома (2005 г. ) • центральное (висцеральное) ожирение муж. – 94 см жен. – 80 см • повышение уровня ТГ > 1, 7 ммоль/л • сниженный уровень ХС ЛПВП <1 ммоль/л • повышенное АД > 130/80 мм. рт. ст. • повышенный уровень глюкозы натощак > 5, 6 ммоль/л
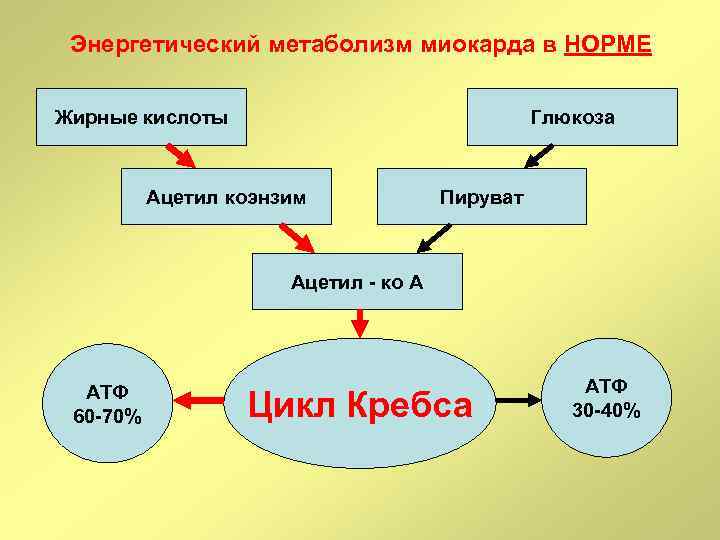
Энергетический метаболизм миокарда в НОРМЕ Жирные кислоты Глюкоза Ацетил коэнзим Пируват Ацетил - ко А АТФ 60 -70% Цикл Кребса АТФ 30 -40%
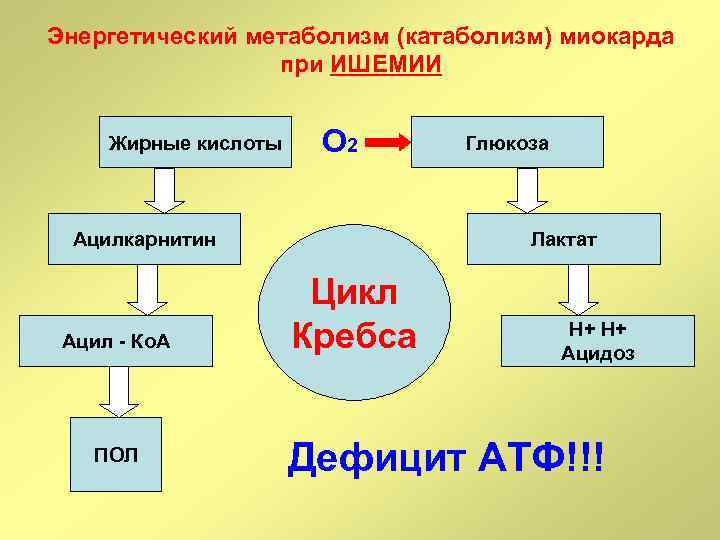
Энергетический метаболизм (катаболизм) миокарда при ИШЕМИИ Жирные кислоты О 2 Ацилкарнитин Ацил - Ко. А ПОЛ Глюкоза Лактат Цикл Кребса Н+ Н+ Ацидоз Дефицит АТФ!!!

Аритмия Тахикардитическа я кардиомиопатия ФП + ХСН + ИБС + АГ =
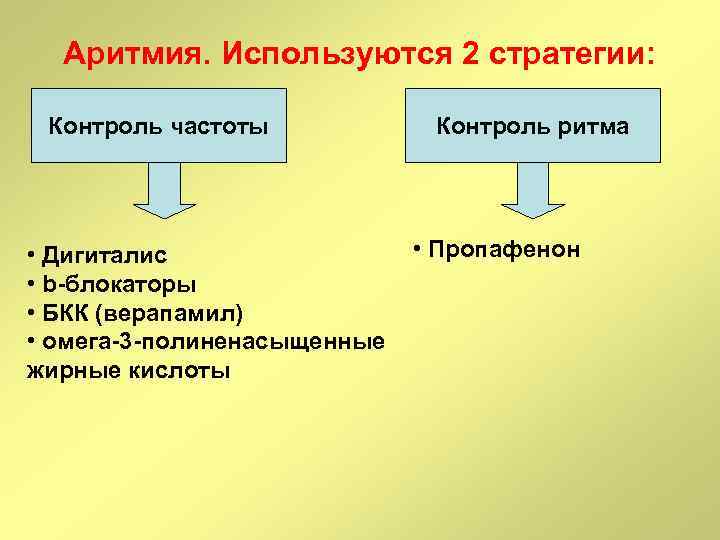
Аритмия. Используются 2 стратегии: Контроль частоты • Дигиталис • b-блокаторы • БКК (верапамил) • омега-3 -полиненасыщенные жирные кислоты Контроль ритма • Пропафенон

смертность от сердечно-сосудистых заболеваний в РФ и странах ЕС. женщины в возрасте 25 – 64 года Данные государственного научно-исследовательского центра профилактической медицины МЗ РФ. Академик Р. Г. Оганов

основные заболевания сердечнососудистой системы: • • • ишемическая болезнь сердца артериальная гипертония нарушения ритма сердца кардиомиопатии пороки сердца сердечная недостаточность (острая и хроническая)
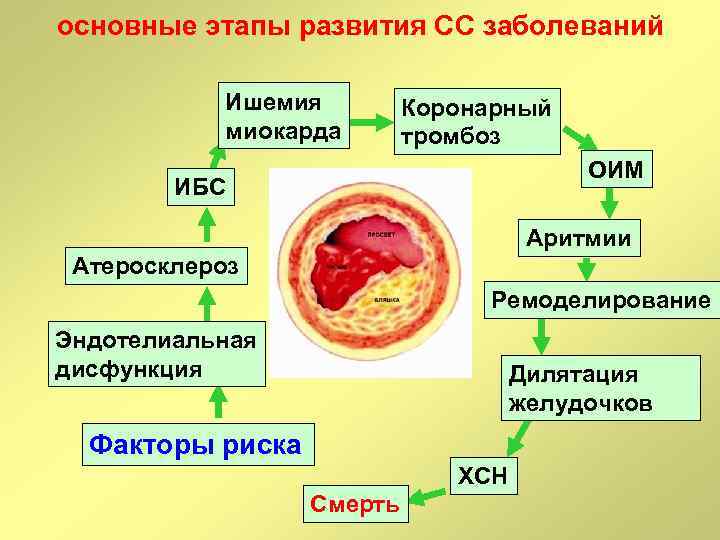
основные этапы развития СС заболеваний Ишемия миокарда Коронарный тромбоз ОИМ ИБС Аритмии Атеросклероз Ремоделирование Эндотелиальная дисфункция Дилятация желудочков Факторы риска ХСН Смерть
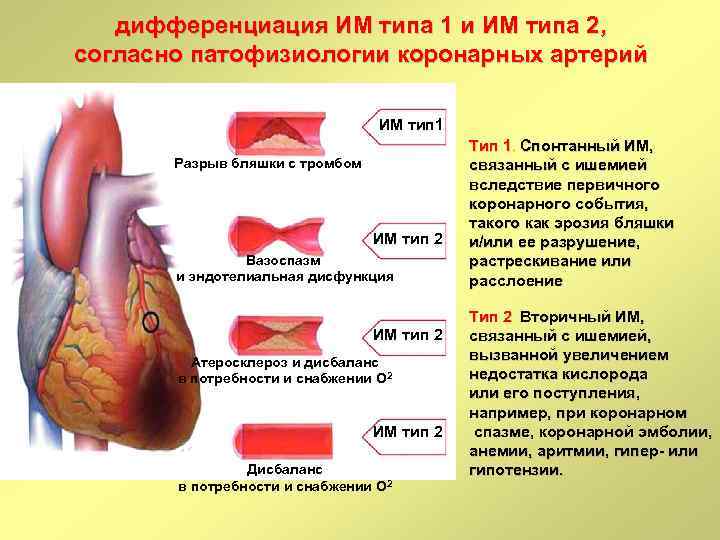
дифференциация ИМ типа 1 и ИМ типа 2, согласно патофизиологии коронарных артерий ИМ тип 1 Разрыв бляшки с тромбом ИМ тип 2 Вазоспазм и эндотелиальная дисфункция ИМ тип 2 Атеросклероз и дисбаланс в потребности и снабжении O 2 ИМ тип 2 Дисбаланс в потребности и снабжении O 2 Тип 1. Спонтанный ИМ, связанный с ишемией вследствие первичного коронарного события, такого как эрозия бляшки и/или ее разрушение, растрескивание или расслоение. Тип 2. Вторичный ИМ, связанный с ишемией, вызванной увеличением недостатка кислорода или его поступления, например, при коронарном спазме, коронарной эмболии, анемии, аритмии, гипер- или гипотензии.
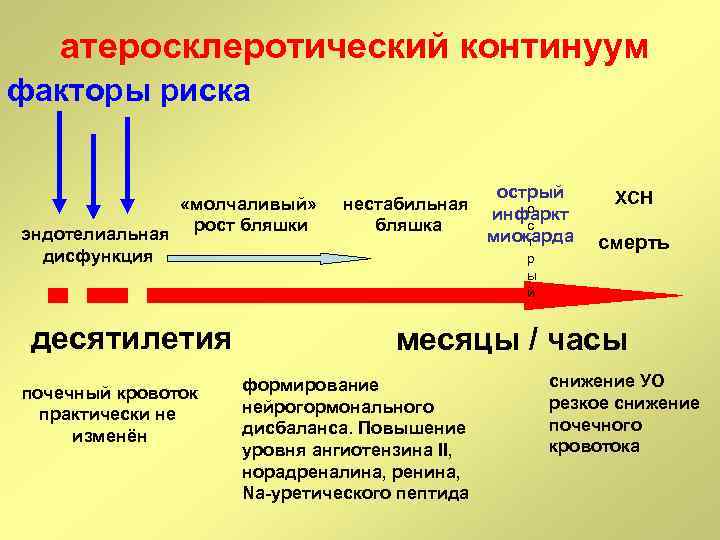
атеросклеротический континуум факторы риска «молчаливый» эндотелиальная рост бляшки дисфункция десятилетия почечный кровоток практически не изменён нестабильная бляшка острый о инфаркт с миокарда т р ы й ХСН смерть месяцы / часы формирование нейрогормонального дисбаланса. Повышение уровня ангиотензина II, норадреналина, ренина, Na-уретического пептида снижение УО резкое снижение почечного кровотока
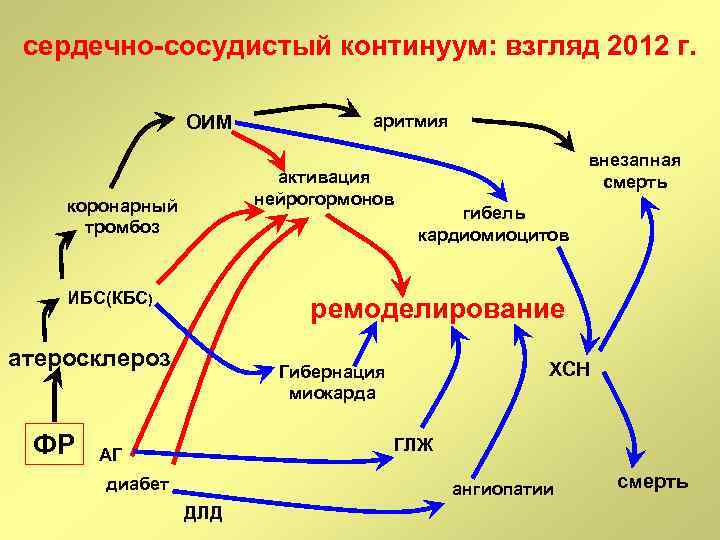
сердечно-сосудистый континуум: взгляд 2012 г. ОИМ активация нейрогормонов коронарный тромбоз ИБС(КБС) внезапная смерть гибель кардиомиоцитов ремоделирование атеросклероз ФР аритмия ХСН Гибернация миокарда ГЛЖ АГ диабет ангиопатии ДЛД смерть
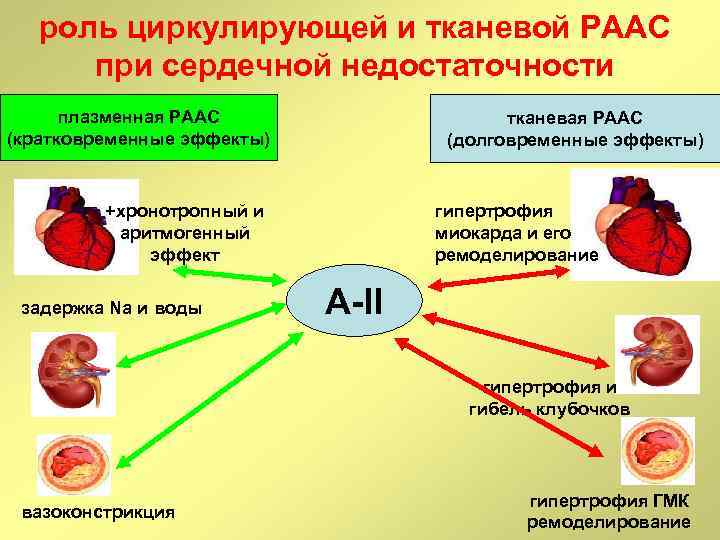
роль циркулирующей и тканевой РААС при сердечной недостаточности плазменная РААС (кратковременные эффекты) тканевая РААС (долговременные эффекты) +хронотропный и аритмогенный эффект задержка Na и воды гипертрофия миокарда и его ремоделирование А-II гипертрофия и гибель клубочков вазоконстрикция гипертрофия ГМК ремоделирование
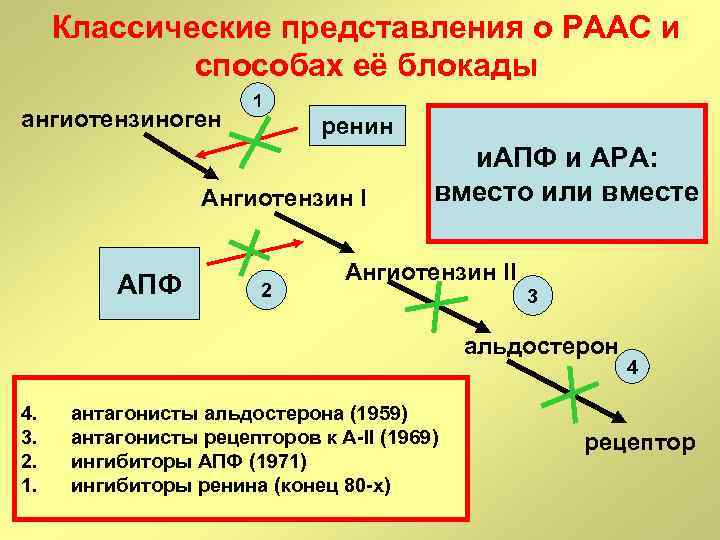
Классические представления о РААС и способах её блокады ангиотензиноген 1 ренин Ангиотензин I АПФ 2 и. АПФ и АРА: вместо или вместе Ангиотензин II 3 альдостерон 4. 3. 2. 1. антагонисты альдостерона (1959) антагонисты рецепторов к А-II (1969) ингибиторы АПФ (1971) ингибиторы ренина (конец 80 -х) 4 рецептор
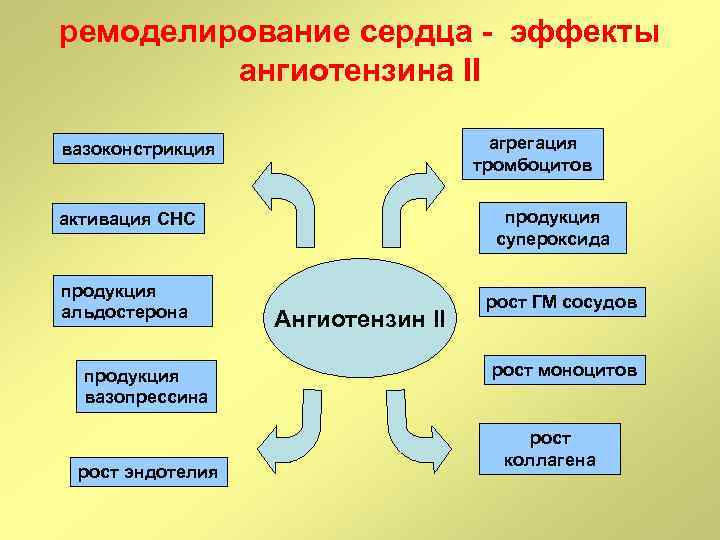
ремоделирование сердца - эффекты ангиотензина II агрегация тромбоцитов вазоконстрикция продукция супероксида активация СНС продукция альдостерона продукция вазопрессина рост эндотелия Ангиотензин II рост ГМ сосудов рост моноцитов рост коллагена
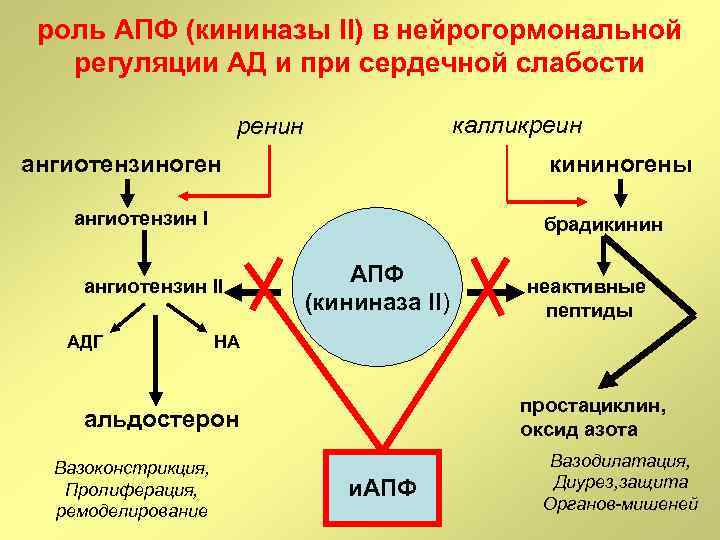
роль АПФ (кининазы II) в нейрогормональной регуляции АД и при сердечной слабости калликреин ренин ангиотензиноген кининогены ангиотензин I брадикинин ангиотензин II АДГ АПФ (кининаза II) НА простациклин, оксид азота альдостерон Вазоконстрикция, Пролиферация, ремоделирование неактивные пептиды и. АПФ Вазодилатация, Диурез, защита Органов-мишеней
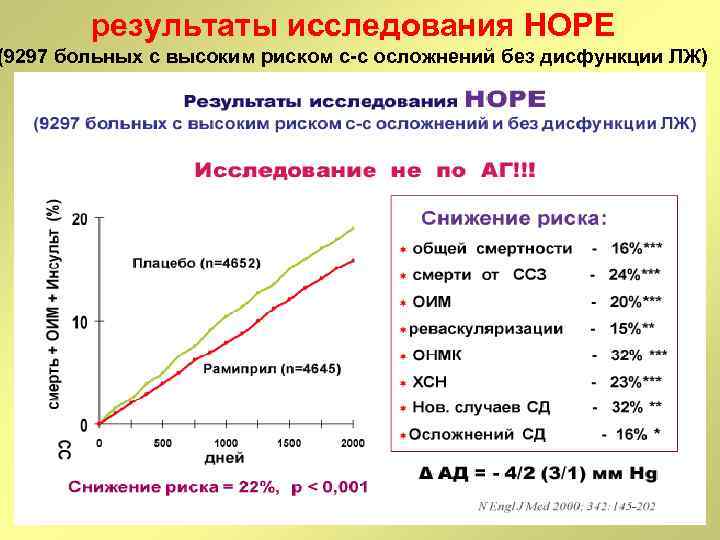
результаты исследования HOPE (9297 больных с высоким риском с-с осложнений без дисфункции ЛЖ)

Балансировка различных по действию (направленности) нейрогормональных систем организма Вазиконстрикция + Антидиурез + Пролиферация (ремоделирование) РААС САС ЭТ АДГ Вазодилатация + Диурез + Защита от ремоделирования Брадикинин Простациклин NO Нейрогормональные П+М+Ц НП модуляторы (и. АПФ, АРА, БАБ, АА)

наиболее значимые модифицируемые ФР в России • психосоциальный стресс • • атерогенная дислипидемия курение нарушение углеводного обмена артериальная гипертония низкая физическая активность избыточная масса тела (ИМТ>27) злоупотребление алкоголем
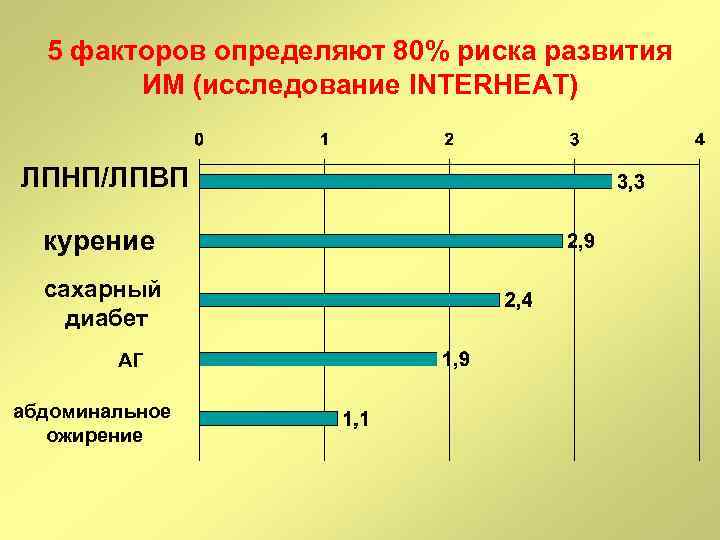
5 факторов определяют 80% риска развития ИМ (исследование INTERHEAT) ЛПНП/ЛПВП курение сахарный диабет АГ абдоминальное ожирение

«стандартный» российский пациент • Артериальная гипертензия • метаболический синдром • НАЖБП • диастолическая дисфункция • ХСН с сохранённой фракцией выброса

основные неотложные состояния в кардиологии • острый коронарный синдром • • (нестабильная стенокардия и инфаркт миокарда) гипертонический криз тромбоэмболия легочной артерии кардиогенный шок тяжелые нарушения ритма сердца

≪Если врач не смог поставить предположительный диагноз на основании анамнеза, он, скорее всего, не сможет его поставить вообще≫ (Гоулденберг Р. А. ). По мнению ведущих специалистов, диагноз в кардиологии на 50 -70% является результатом расспроса больного (анамнеза) и на 20 -30% — результатом физикального обследования.

к основным симптомам , указывающим на возможность сердечно-сосудистого заболевания и неотложного состояния, относятся: • боль или неприятные ощущения в • • грудной клетке сердцебиение или ощущение перебоев в работе сердца одышка отеки выраженная слабость и повышенная утомляемость

основными заболеваниями сердечно-сосудистой системы, при которых отмечаются выраженные болевые ощущения в грудной клетке, являются: • стенокардия • инфаркт миокарда • расслоение аорты • тромбоэмболия легочной артерии • перикардит

нарушения ритма сердца Ощущения перебоев в работе сердца чаще всего вызваны экстрасистолами — преждевременными сокращениями сердца. Реже причиной перебоев в работе сердца являются мерцательная аритмия или блокады сердца.

причинами внезапной выраженной одышки чаще всего являются: • сердечная астма (острая левожелудочковая недостаточность) и отек легких • тромбоэмболия легочной артерии • спонтанный пневмоторакс • бронхиальная астма • психогенные причины

отёки – симптом ХСН, быстро нарастающие отёки – симптом правожелудочковой недостаточности • Для отеков сердечного происхождения характерны симметричность и зависимость от положения тела. • При выраженных отеках всегда имеются и другие признаки сердечной недостаточности: увеличение размеров сердца, увеличение печени и, самое главное, явные признаки заболевания сердца (как правило, диагноз уже установлен).
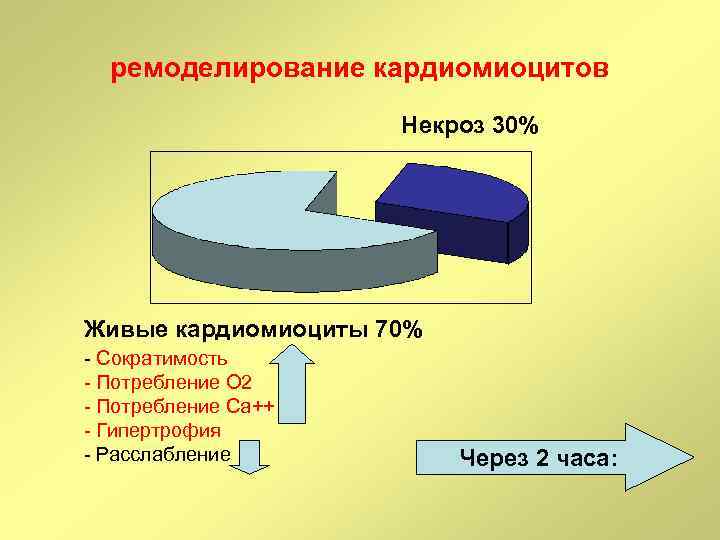
ремоделирование кардиомиоцитов Некроз 30% Живые кардиомиоциты 70% - Сократимость - Потребление О 2 - Потребление Са++ - Гипертрофия - Расслабление Через 2 часа:
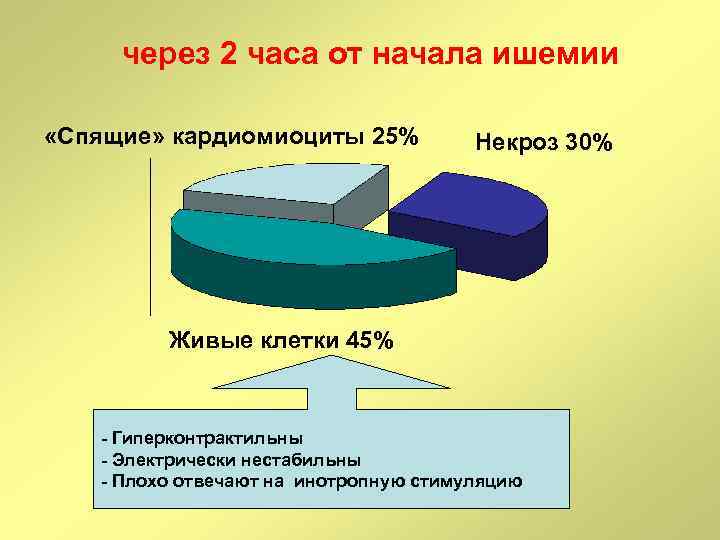
через 2 часа от начала ишемии «Спящие» кардиомиоциты 25% Некроз 30% Живые клетки 45% - Гиперконтрактильны - Электрически нестабильны - Плохо отвечают на инотропную стимуляцию
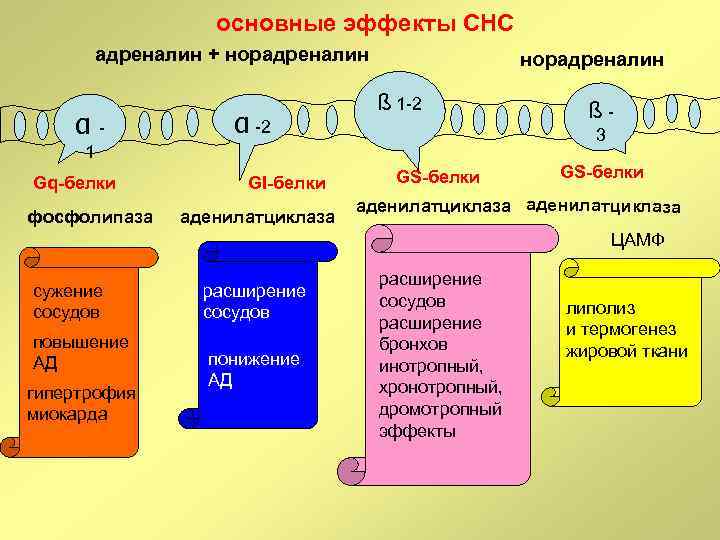
основные эффекты СНС адреналин + норадреналин α- α -2 норадреналин ß 1 -2 3 1 Gq-белки фосфолипаза GI-белки аденилатциклаза ß- GS-белки аденилатциклаза ЦАМФ сужение сосудов повышение АД гипертрофия миокарда расширение сосудов понижение АД расширение сосудов расширение бронхов инотропный, хронотропный, дромотропный эффекты липолиз и термогенез жировой ткани

лабораторное исследование При обследовании кардиологических больных основное внимание уделяют показателям, отражающим состояние липидного обмена, углеводного обмена, содержанию электролитов, показателям функционального состояния почек. В случаях обострения ишемической болезни сердца, при остром коронарном синдроме (нестабильной стенокардии и инфаркте миокарда) дополнительно определяют содержание в крови тропонинов Т или I, активность или массу MB фракции КФК (МВ-КФК). При подозрении на тромбоэмболию легочной артерии определяют D-димер.

ЭКГ-диагностика при неотложных состояниях • ЭКГ обеспечивает абсолютно точную диагностику только одного состояния — нарушений ритма сердца. • Приближается к абсолютной и диагностика острого инфаркта миокарда с зубцом Q — при регистрации ≪классических≫ изменений ЭКГ в динамике.
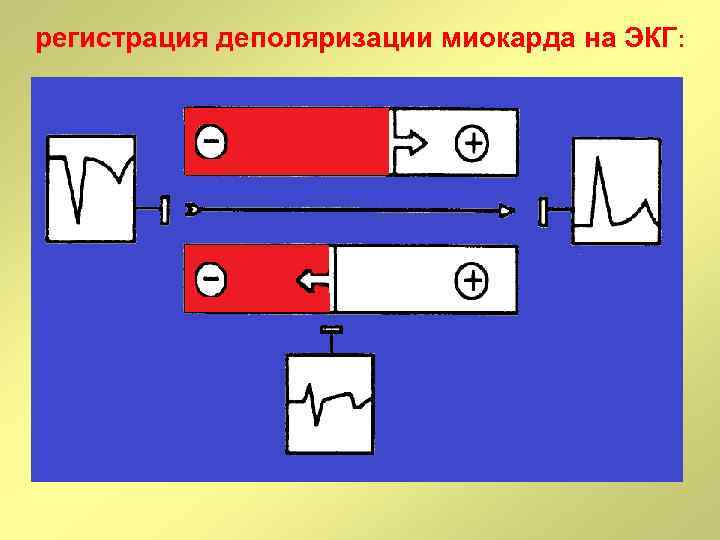
регистрация деполяризации миокарда на ЭКГ:

отражение деполяризации и реполяризации на ЭКГ
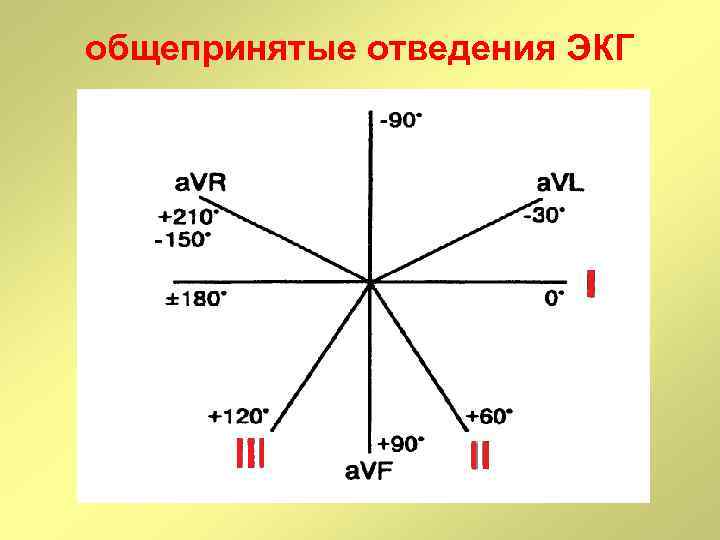
общепринятые отведения ЭКГ

зубцы и интервалы ЭКГ • При скорости регистрации 25 мм/с каждый миллиметр соответствует 0, 04 с (при скорости 50 мм/с- 0, 02 с). • Ширина комплексов QRS и зубцов Р в норме не превышает 0, 1 сек. , т. е. 2, 5 мм
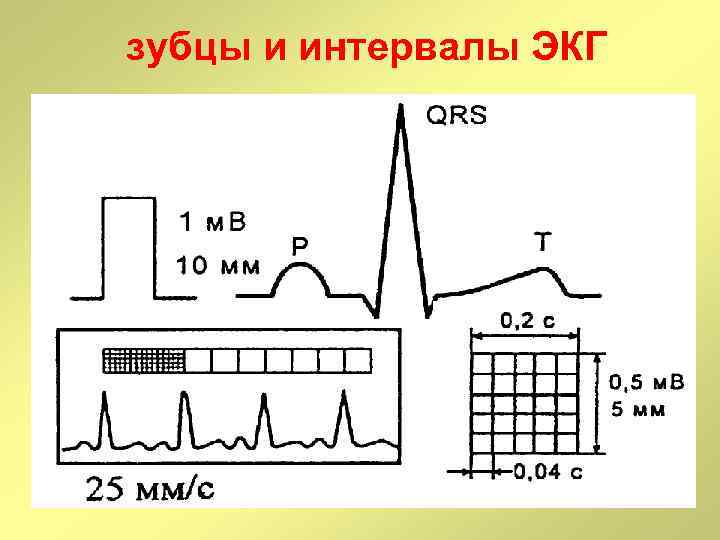
зубцы и интервалы ЭКГ
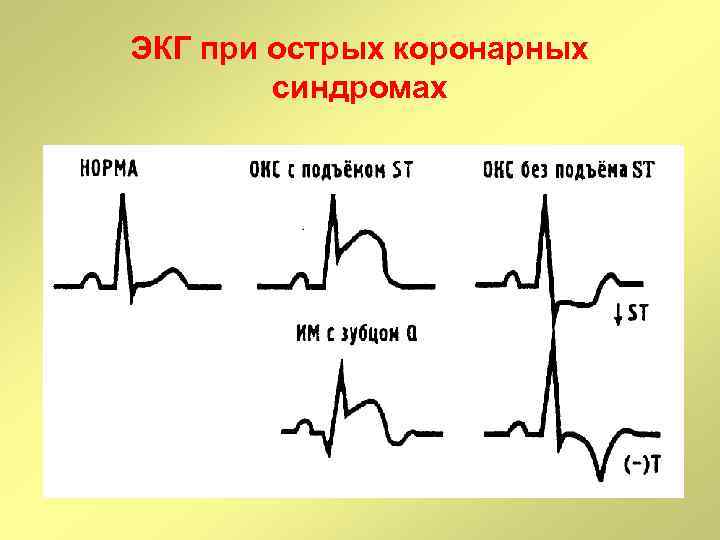
ЭКГ при острых коронарных синдромах
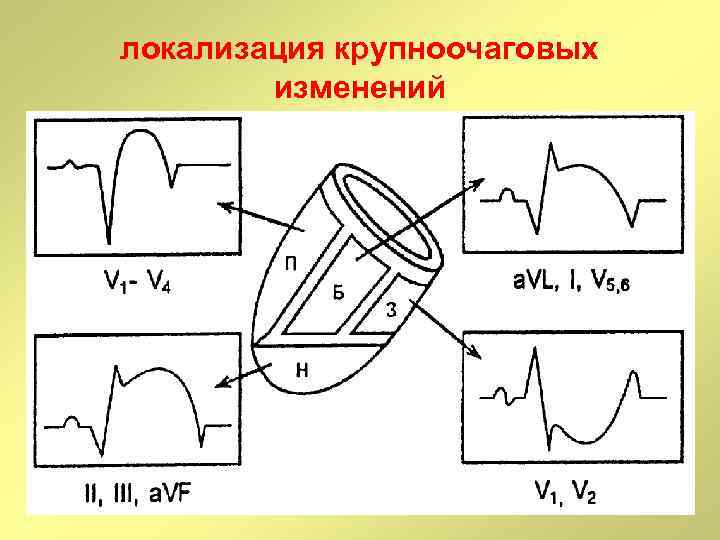
локализация крупноочаговых изменений

основные причины увеличения высоты зубцов Т 1. Ишемия миокарда или «сверхострая» стадия инфаркта миокарда (в первые минуты). 2. Ваготония (обычно наиболее высокие зубцы Т в отведениях V 2 -V 4, имеются другие признаки ваготонии — синусовая брадикардия, выраженная дыхательная аритмия, могут быть признаки ранней реполяризации желудочков). 3. Гиперкалиемия (высокие заостренные зубцы Т с узким основанием, чаще всего наблюдаются у больных с почечной недостаточностью).

основные причины депрессии сегмента ST 1. Субэндокардиальная ишемия или мелкоочаговый инфаркт миокарда, фиброз субэндокарда, реципрокная депрессия сегмента ST. 2. Гипервентиляция. 3. Гипокалиемия (депрессия сегмента ST и увеличение зубца ≪U≫). 4. Прием лекарственных препаратов: гликозиды, антиаритмические препараты, фенотиазины. 5. Усиление симпатико-адреналовых влияний

основные причины депрессии сегмента ST 6. Реполяризация предсердий у больных с признаками гипертрофии правого предсердия (Рпульмонале) иногда проявляется на ЭКГ в виде депрессии сегмента ST в отведениях II, III, a. VF, например, при эмфиземе 7. Различные заболевания сердца или поражение миокарда при экстракардиальной патологии. 8. Пароксизмальные наджелудочковые тахикардии (во время тахикардии возможно появление депрессии сегмента ST глубиной до 8 мм, не связанное с ишемией миокарда). 9. Вторичная депрессия сегмента ST при гипертрофии левого желудочка или блокаде левой ножки пучка Гиса.

основные причины подъема сегмента ST: 1. Трансмуральная ишемия миокарда, фаза повреждения при инфаркте миокарда, дискинезия или аневризма левого желудочка. 2. Нормальный вариант — подъем сегмента ST в отведениях V 1 -V 3 высотой до 3 мм (у 90% здоровых мужчин). 3. Синдром ранней реполяризации желудочков (вариант нормы) 4. Острый перикардит — подъем сегмента ST во всех отведениях, кроме a. VR и V 1 5. Синдром Бругады — подъем сегмента ST в отведениях V 1 -V 2. 6. Дискордантный подъем сегмента ST в отведениях V 1 -V 3 (V 4) при гипертрофии левого желудочка или при блокаде левой ножки пучка Гиса. 7. Острое легочное сердце, спонтанный пневмоторакс, миокардиты, нарушения мозгового кровообращения, гиперкалиемия.

гипертрофия левого желудочка • Основным ЭКГ-признаком гипертрофии левого желудочка является увеличение амплитуды зубцов R в отведениях от конечностей и в левых грудных отведениях V 5 -V 6 • индекс Соколова-Лайона: сумма амплитуды зубца R в отведении V 5 или V 6 и амплитуды зубца S в отведении V 1 превышает 35 мм.

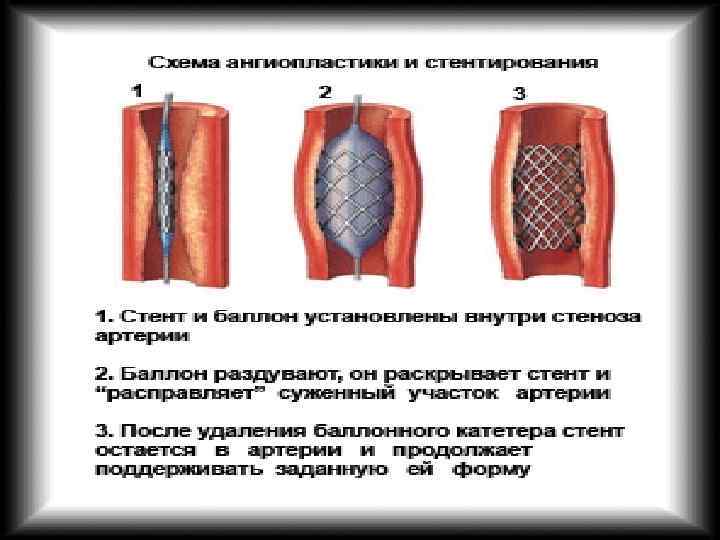
способы лечения неотложных состояний в кардиологии • При неотложных состояниях в кардиологии врач, в зависимости от характера заболевания, применяет: -медикаментозное лечение -электрическую стимуляцию сердца -электрическую кардиоверсию -и некоторые другие лечебные манипуляции.

Каждый раз врачу предстоит сделать выбор: «что хуже? » аритмия или ее лечение? показания к лечению аритмии • аритмия угрожает жизни и отягощает жизненный прогноз • аритмия негативно влияет на гемодинамику • аритмия плохо переносится субъективно

характеристика препаратов, применяемых для лечения сердечно-сосудистых заболеваний К основным группам лекарственных препаратов, используемых для лечения сердечно-сосудистых заболеваний, относятся: • b-блокаторы • вазодилататоры • нитраты • антагонисты кальция • ингибиторы ангиотензин-превращающего фермента • блокаторы ангиотензиновых рецепторов • диуретики • инотропные препараты • антиаритмические препараты • гиполипидемические препараты • антитромботические препараты
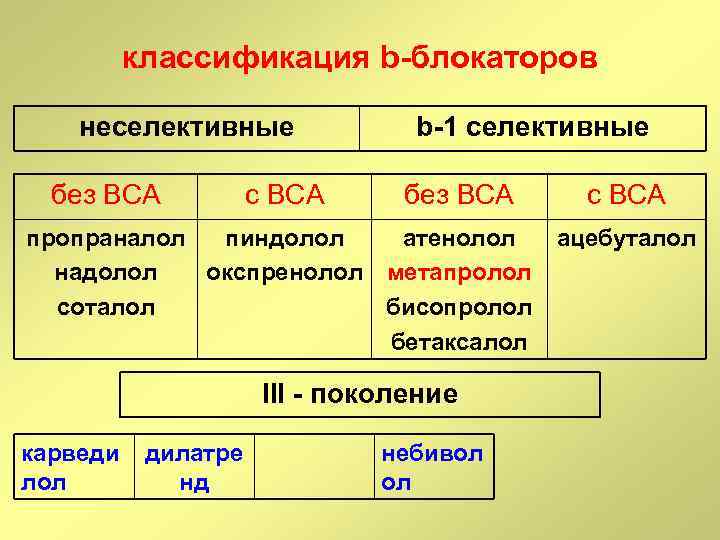
классификация b-блокаторов неселективные без ВСА с ВСА b-1 селективные без ВСА пропраналол пиндолол атенолол надолол окспренолол метапролол соталол бисопролол бетаксалол III - поколение карведи лол дилатре нд небивол ол с ВСА ацебуталол

показания для назначения b-блокаторов: • стенокардия напряжения и нестабильная стенокардия • инфаркт миокарда (острый период и в течение, по крайней мере, нескольких лет после перенесенного инфаркта) • • артериальная гипертония сердечная недостаточность экстрасистолия и тахиаритмии гипертрофическая кардиомиопатия пролапс митрального клапана митральный стеноз тетрада Фалло тиреотоксикоз

вазодилятаторы-сосудорасширяющие препараты. В зависимости от локализации преимущественного действия, принято выделять 3 группы вазодилятаторов • венозные (расширяют вены): нитраты, молсидомин • артериолярные (расширяют артерии): гидралазин, антагонисты кальция • смешанного типа (расширяют одновременно вены и артерии): ингибиторы ангиотензин-превращающего фермента, блокаторы рецепторов ангиотензина II (сартаны), а-1 -блокаторы, нитропруссид натрия.
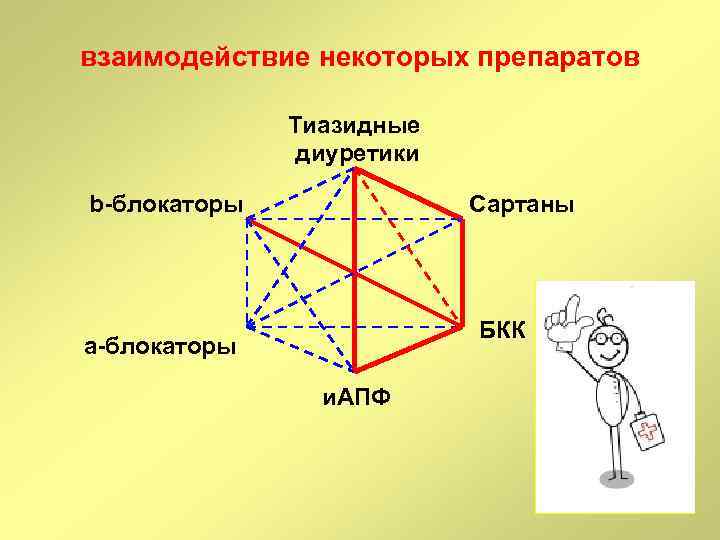
взаимодействие некоторых препаратов Тиазидные диуретики b-блокаторы Сартаны БКК а-блокаторы и. АПФ
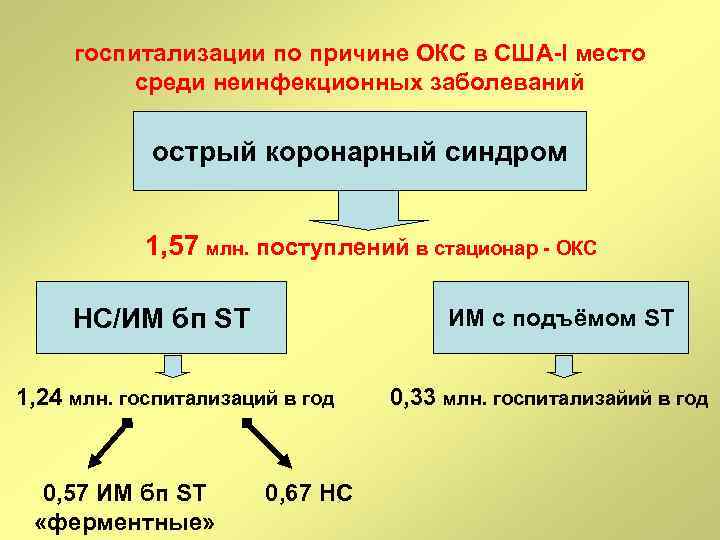
госпитализации по причине ОКС в США-I место среди неинфекционных заболеваний острый коронарный синдром 1, 57 млн. поступлений в стационар - ОКС НС/ИМ бп ST ИМ с подъёмом ST 1, 24 млн. госпитализаций в год 0, 57 ИМ бп ST «ферментные» 0, 67 НС 0, 33 млн. госпитализайий в год
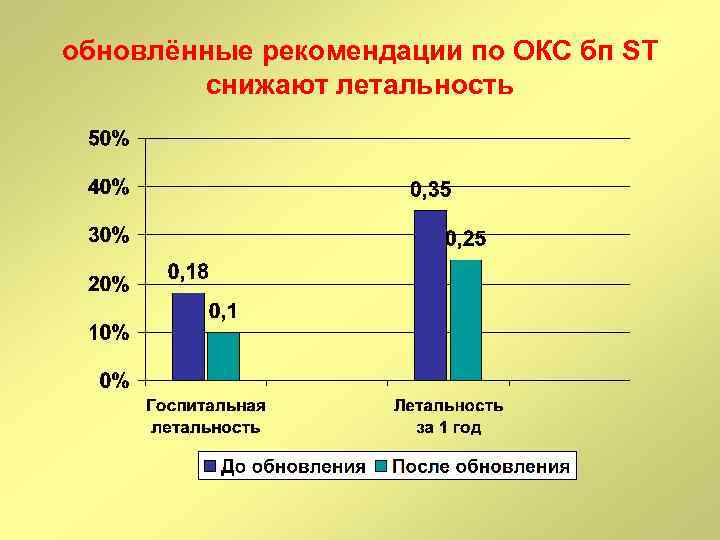
обновлённые рекомендации по ОКС бп ST снижают летальность
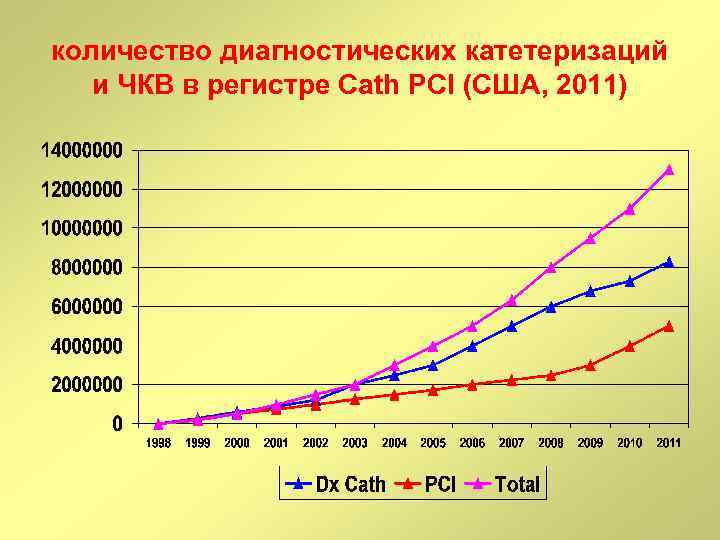
количество диагностических катетеризаций и ЧКВ в регистре Cath PCI (США, 2011)
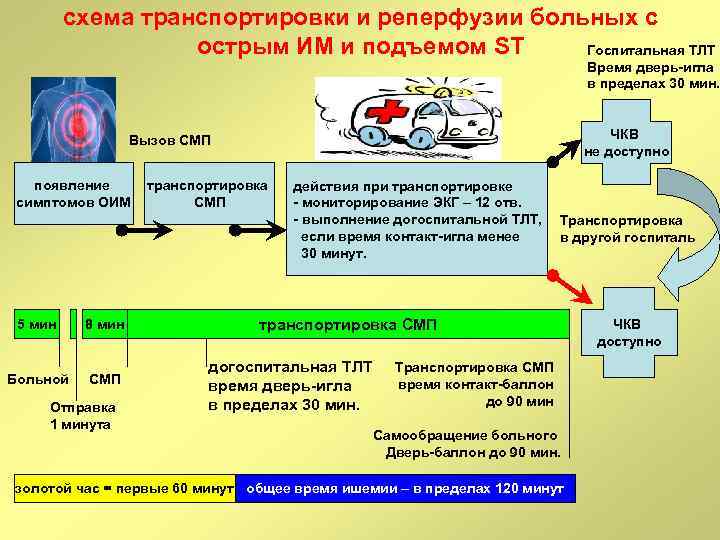
схема транспортировки и реперфузии больных с острым ИМ и подъемом ST Госпитальная ТЛТ Время дверь-игла в пределах 30 мин. ЧКВ не доступно Вызов СМП появление симптомов ОИМ 5 мин 8 мин Больной СМП Отправка 1 минута транспортировка СМП действия при транспортировке - мониторирование ЭКГ – 12 отв. - выполнение догоспитальной ТЛТ, если время контакт-игла менее 30 минут. Транспортировка в другой госпиталь транспортировка СМП догоспитальная ТЛТ время дверь-игла в пределах 30 мин. Транспортировка СМП время контакт-баллон до 90 мин Самообращение больного Дверь-баллон до 90 мин. золотой час = первые 60 минут общее время ишемии – в пределах 120 минут ЧКВ доступно

варианты чрезкожных вмешательств при ИМ с подъёмом сегмента ST (1) • первичное (primary PCI) – выполняется в первые 24 часа острого ИМ у больных, у которых не проводилась тромболитическая терапия • немедленное (immediate PCI) – проводится в течение первых 2 часов, обычно - при кардиогенном шоке - и при реокклюзии артерии

варианты чрезкожных вмешательств при ИМ с подъёмом сегмента ST (2) • облегчённое (подготовленное) усиленное (facilitated PCI) – выполняется после ТЛТ (при наличии признаков реперфузии) • спасительное (rescue PCI) – выполняется после неэффективной ТЛТ: - когда сохраняется боль в грудной клетке и - нет положительной динамики сегмента ST - отсроченное через 1 -7 суток от начала ОИМ - избирательное после 7 суток от начала ОИМ

первичные ЧКВ при остром ИМ (primary PCI) I IIа IIв III А I B IIа IIв III больные с ИМ с подъёмом ST, поступающие в стационар с катетерной лабораторией, должны на регулярной основе получить первичное ЧКВ в течение 90 минут от момента первого контакта с врачом больные с ИМ с подъёмом ST, поступающие в стационар без катетерной лаборатории и которые не могут быть доставлены в другой стационар для ЧКВ в течение 90 мин от времени первого контакта с врачом, должны на регулярной основе получить фибринолитическую терапию в течение 30 минут от времени первого контакта с врачом, если нет противопоказаний
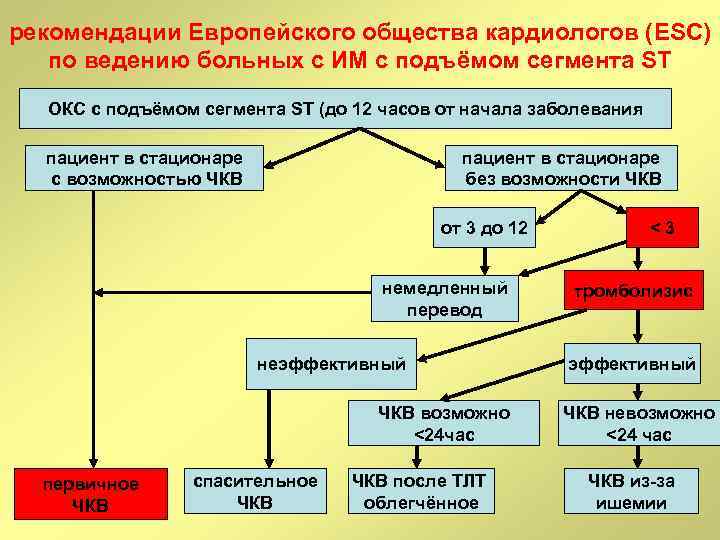
рекомендации Европейского общества кардиологов (ESC) по ведению больных с ИМ с подъёмом сегмента ST ОКС с подъёмом сегмента ST (до 12 часов от начала заболевания пациент в стационаре с возможностью ЧКВ пациент в стационаре без возможности ЧКВ от 3 до 12 немедленный перевод неэффективный ЧКВ возможно <24 час первичное ЧКВ спасительное ЧКВ после ТЛТ облегчённое <3 тромболизис эффективный ЧКВ невозможно <24 час ЧКВ из-за ишемии

доступность помощи 24/7/365 при ИМ • Инвазивные вмешательства при остром ИМ должны выполняться: • 24 часа в сутки • 7 дней в неделю • 365 дней в году
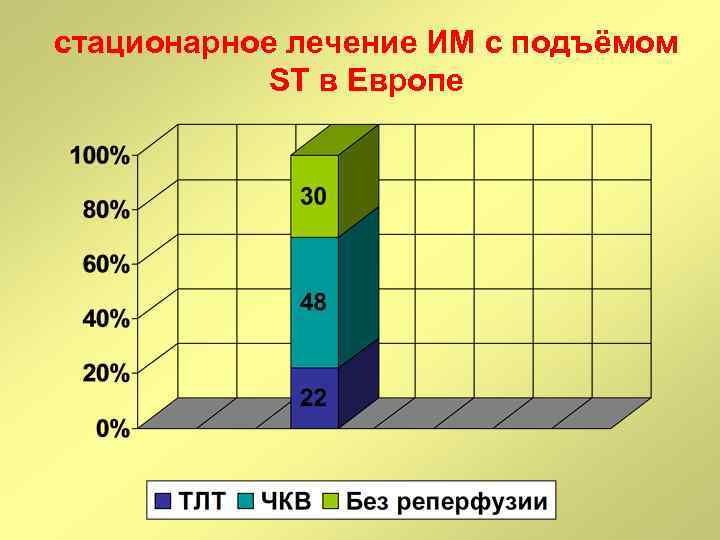
стационарное лечение ИМ с подъёмом ST в Европе
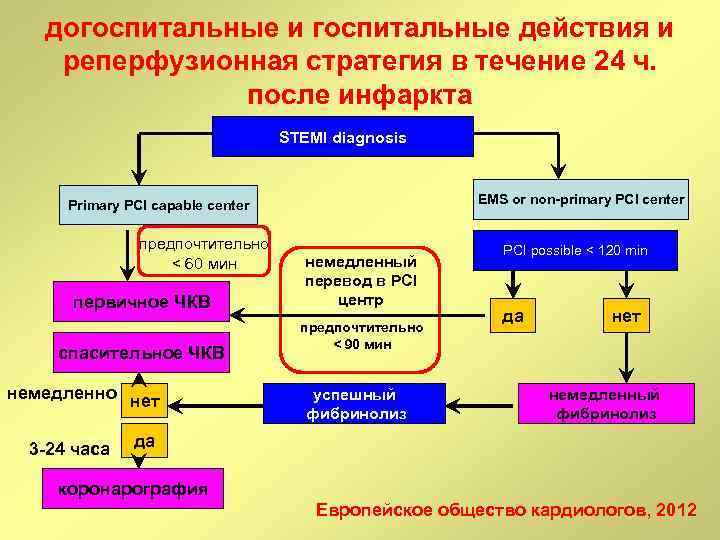
догоспитальные и госпитальные действия и реперфузионная стратегия в течение 24 ч. после инфаркта STEMI diagnosis EMS or non-primary PCI center Primary PCI capable center предпочтительно < 60 мин первичное ЧКВ спасительное ЧКВ немедленно нет 3 -24 часа немедленный перевод в PCI центр предпочтительно < 90 мин успешный фибринолиз PCI possible < 120 min да нет немедленный фибринолиз да коронарография Европейское общество кардиологов, 2012
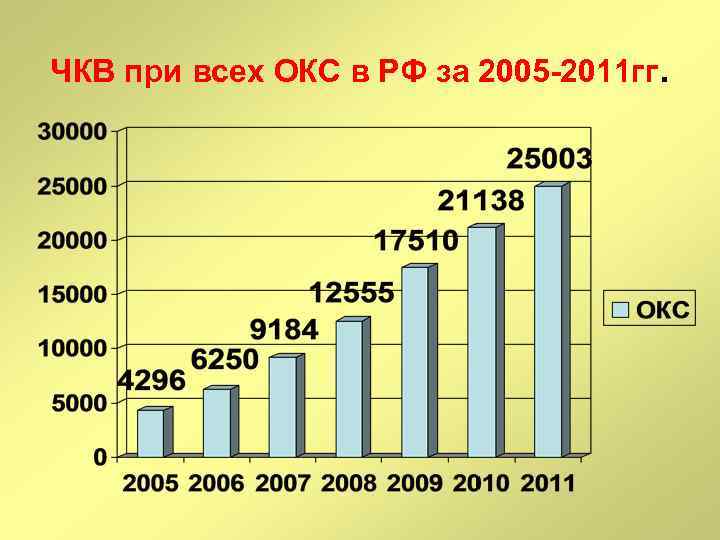
ЧКВ при всех ОКС в РФ за 2005 -2011 гг.
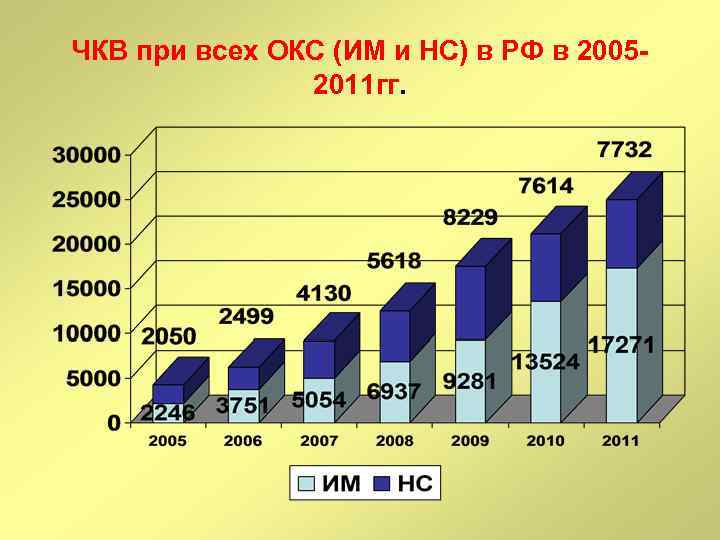
ЧКВ при всех ОКС (ИМ и НС) в РФ в 20052011 гг.
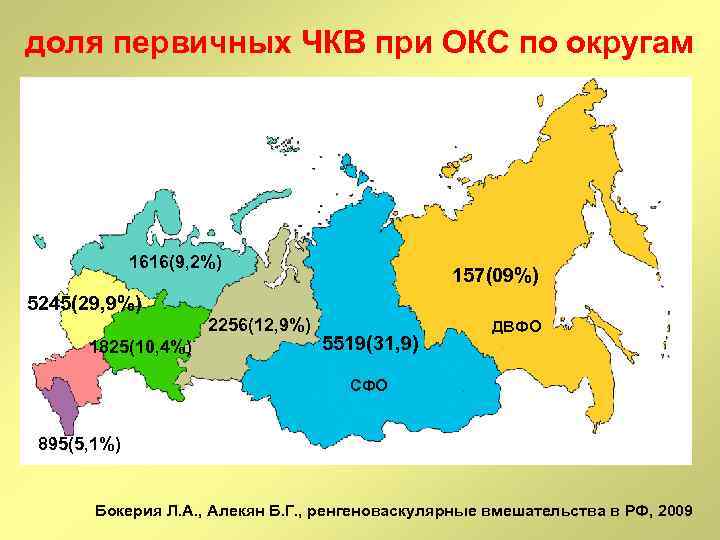
доля первичных ЧКВ при ОКС по округам 1616(9, 2%) 157(09%) 5245(29, 9%) 2256(12, 9%) 1825(10, 4%) 5519(31, 9) ДВФО СФО 895(5, 1%) Бокерия Л. А. , Алекян Б. Г. , ренгеноваскулярные вмешательства в РФ, 2009
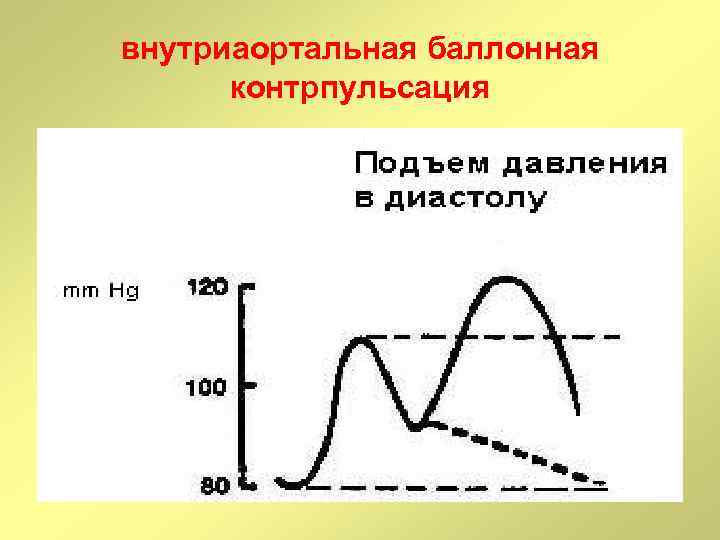
внутриаортальная баллонная контрпульсация
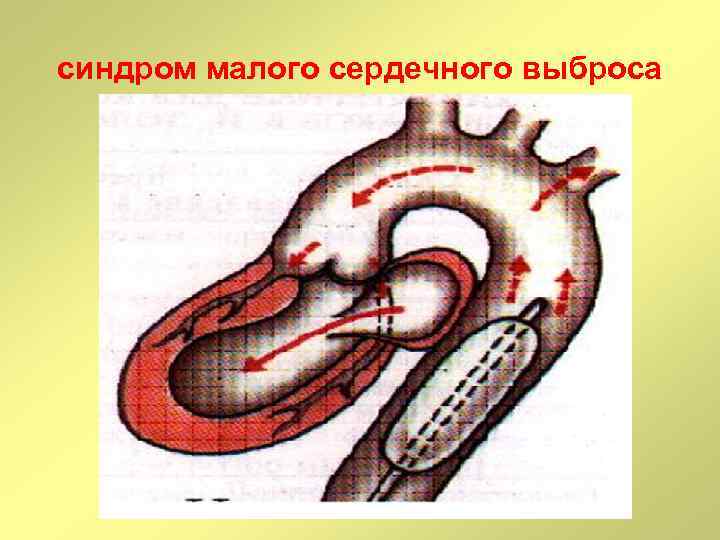
синдром малого сердечного выброса
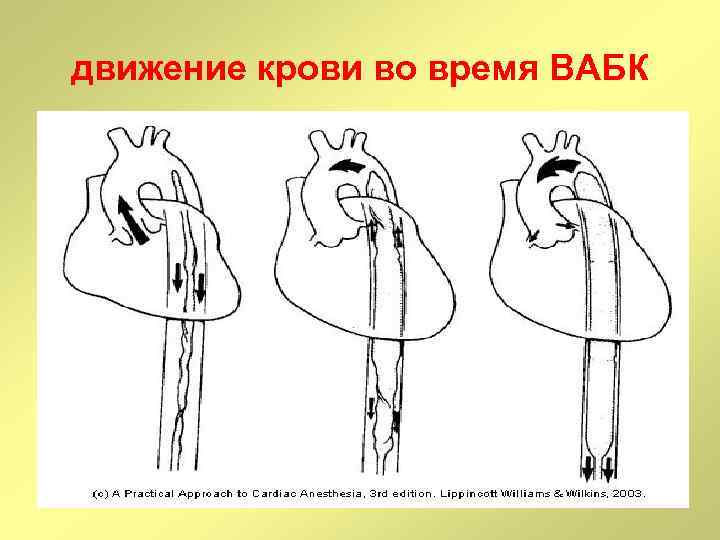
движение крови во время ВАБК
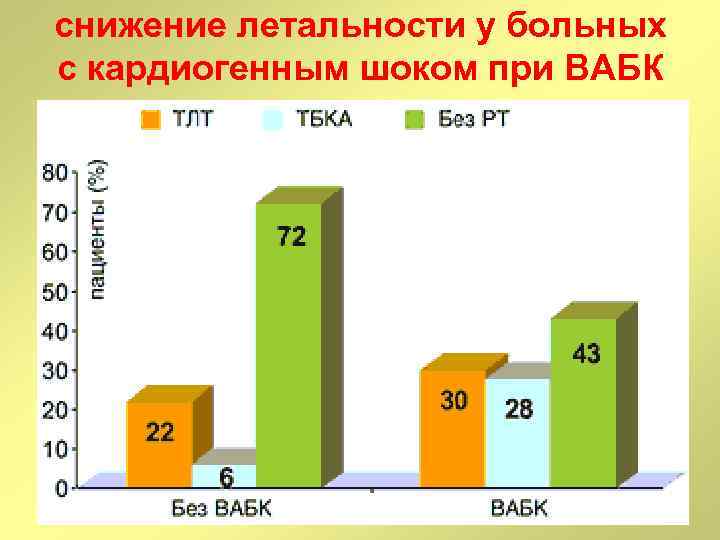
снижение летальности у больных с кардиогенным шоком при ВАБК
Сердце Аритмии Щегольков 2013 11.ppt