Дилятационная КМП Финал 1.0 .pptx
- Количество слайдов: 65

Дилатационная кардиомиопатия Балин М. В. , 512 гр. , 2. 11. 2015
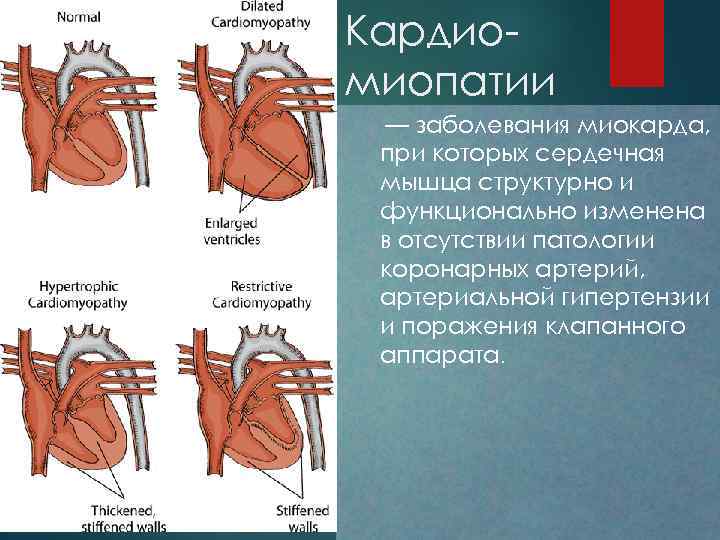
Кардио миопатии — заболевания миокарда, при которых сердечная мышца структурно и функционально изменена в отсутствии патологии коронарных артерий, артериальной гипертензии и поражения клапанного аппарата.
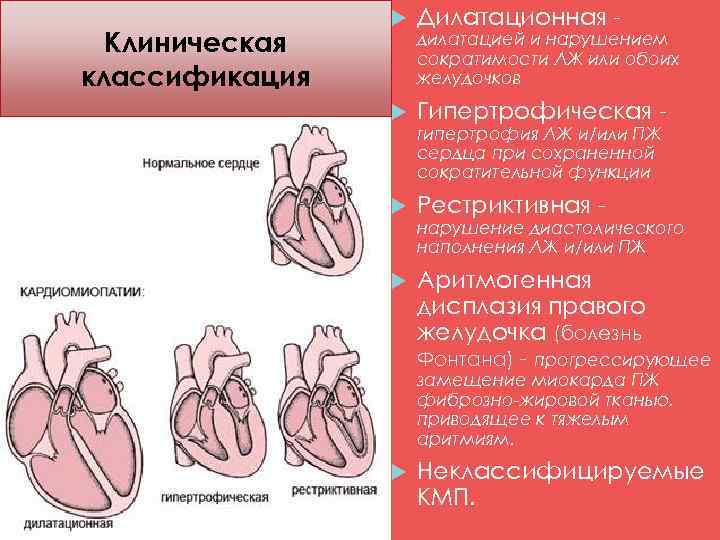
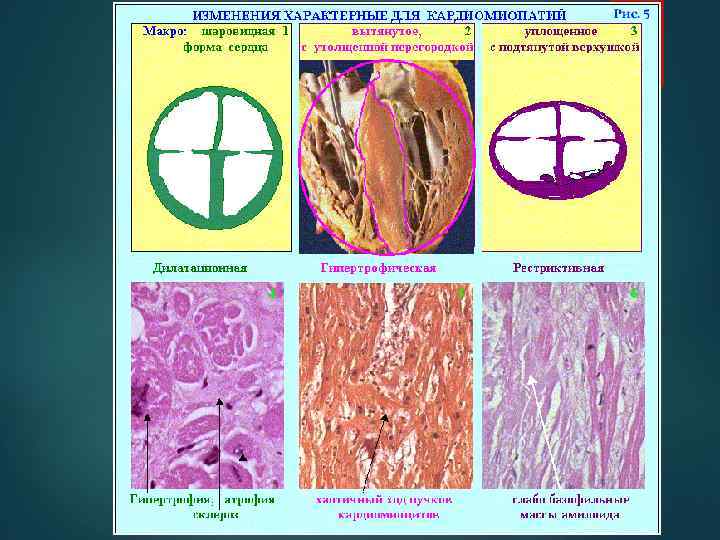
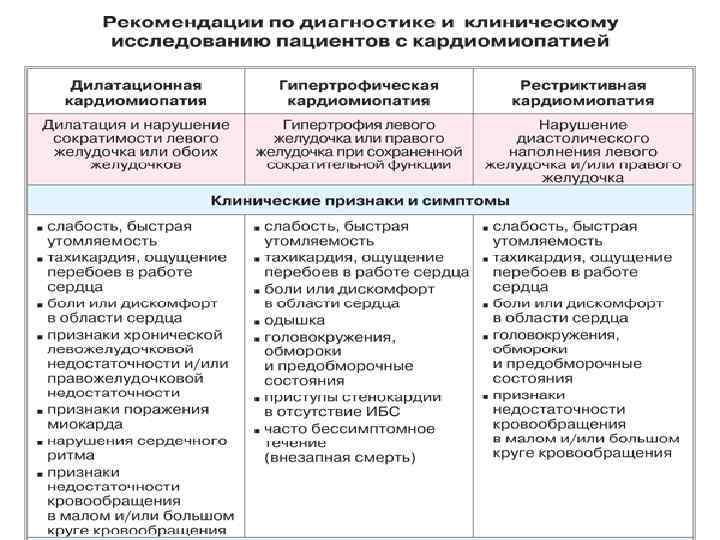
Клиническая классификация Дилатационная Гипертрофическая Рестриктивная Аритмогенная дисплазия правого желудочка (болезнь Фонтана) прогрессирующее дилатацией и нарушением сократимости ЛЖ или обоих желудочков гипертрофия ЛЖ и/или ПЖ сердца при сохраненной сократительной функции нарушение диастолического наполнения ЛЖ и/или ПЖ замещение миокарда ПЖ фиброзно-жировой тканью, приводящее к тяжелым аритмиям. Неклассифицируемые КМП.
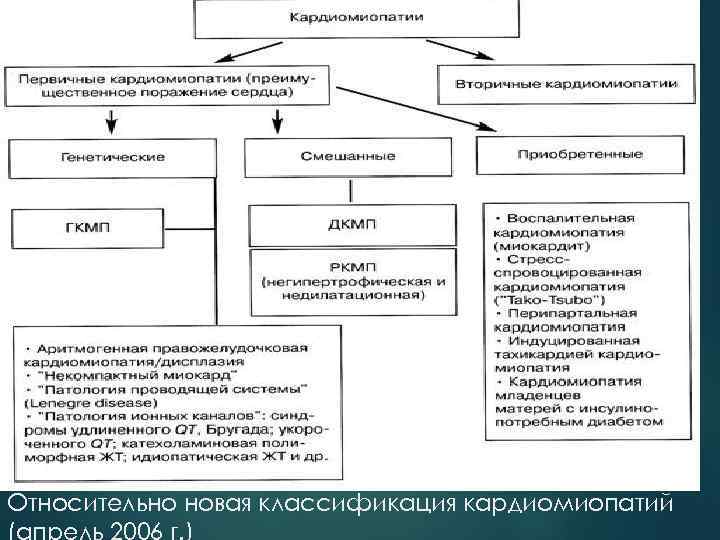
Относительно новая классификация кардиомиопатий

ВТОРИЧНЫЕ КАРДИОМИОПАТИИ Кардиомиопатия в результате клапанных пороков сердца Ишемическая кардиомиопатия (вследствие ИБС) Гипертоническая кардиомиопатия Воспалительная кардиомиопатия Метаболические кардиомиопатий (эндокринные, семейные "болезни накопления" и инфильтрации, дефициты витаминов, амилоидоз) Генерализованные системные заболевания (патология соединительной ткани, инфильтрации и гранулёмы) Мышечные дистрофии Нейромышечные нарушения Аллергические и токсические реакции Перипортальная кардиомиопатия (во время беременности и после родов)
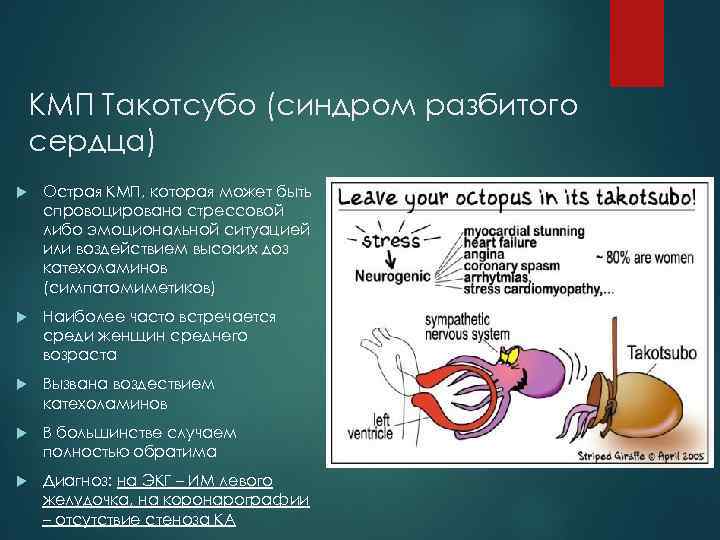
КМП Такотсубо (синдром разбитого сердца) Острая КМП, которая может быть спровоцирована стрессовой либо эмоциональной ситуацией или воздействием высоких доз катехоламинов (симпатомиметиков) Наиболее часто встречается среди женщин среднего возраста Вызвана воздествием катехоламинов В большинстве случаем полностью обратима Диагноз: на ЭКГ – ИМ левого желудочка, на коронарографии – отсутствие стеноза КА
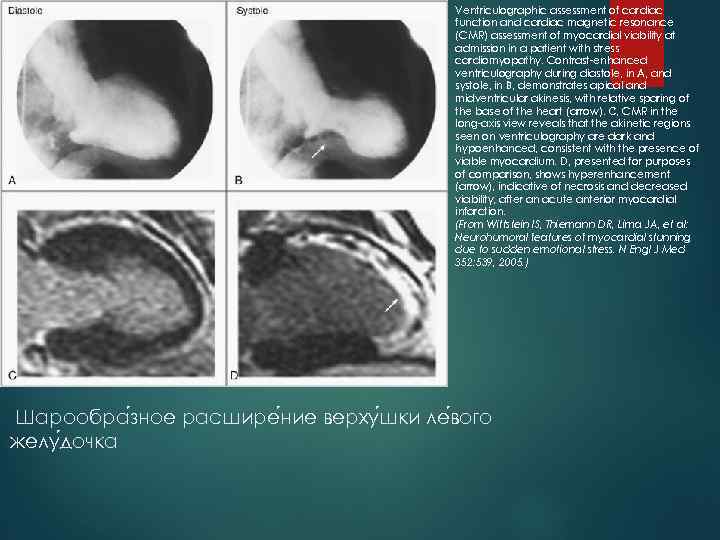
Ventriculographic assessment of cardiac function and cardiac magnetic resonance (CMR) assessment of myocardial viability at admission in a patient with stress cardiomyopathy. Contrast enhanced ventriculography during diastole, in A, and systole, in B, demonstrates apical and midventricular akinesis, with relative sparing of the base of the heart (arrow). C, CMR in the long axis view reveals that the akinetic regions seen on ventriculography are dark and hypoenhanced, consistent with the presence of viable myocardium. D, presented for purposes of comparison, shows hyperenhancement (arrow), indicative of necrosis and decreased viability, after an acute anterior myocardial infarction. (From Wittstein IS, Thiemann DR, Lima JA, et al: Neurohumoral features of myocardial stunning due to sudden emotional stress. N Engl J Med 352: 539, 2005. ) Шарообра зное расшире ние верху шки ле вого желу дочка
ДКМП Хроническое поражение миокарда, характеризующееся дилатацией полостей сердца и нарушением систолической функции левого или обоих желудочков но без увеличения толщины стенок

Дилатационная кардиомиопатия • Диффузное заболевание миокарда. Проявляется расширением полостей сердца с резким снижением сократительной способности и уменьшения количества жизнеспособных миоцитов. • Распространенность ДКМП не изучена. Определенно эта форма встречается чаще остальных. • Критерием заболевания считается снижение фракции выброса левого желудочка ниже 45 % и размер полости левого желудочка в диастолу более 6 см.

Статистика • Заболеваемость по данным разных авторов колеблется от 5 до 10 человек на 100 тысяч населения в год. • ДКМП в 2– 3 раза чаще встречается у мужчин, особенно в возрасте 30– 50 лет. • Ежегодная встречаемость ДКМП составляет 5– 8 случаев на 100000 населения. Однако поскольку у части больных нет клинических проявлений, распространенность этого заболевания, вероятно, выше.

Статистика • В США встречаемость ДКМП составляет 36 случаев на 100000 населения, это заболевание приводит к летальному исходу 10000 человек в год. • Частота ДКМП среди лиц негроидной расы и мужчин в 2, 5 раза выше, чем среди лиц европеоидной расы и женщин. • Прогноз заболевания у лиц негроидной расы также менее благоприятен: из-за более позднего клинического манифестирования заболевания выживаемость более низка.

Этиология Идиопатическая ДКМП встречается в 20 -35 % случаев. Она связана с более чем 20 локусами и генами, то есть генетически гетерогенна. Обычно аутосомно-доминантная, но встречаются Хсцепленные аутосомно-рецессивные и митохондриальные формы. Обнаружено, что в некоторых случаях ДКМП имеют место мутации тех же генов, которые определяют развитие гипертрофической кардиомиопатии (α- актин, αтропомиозин, тропонины Т и I и др. ). Описаны случаи перехода гипертрофической кардиомиопатии в дилатационную. Достаточно часто заболевание связано с мутацией гена А/С ламина. Иногда к ДКМП относят и так называемую ишемическую кардиомиопатию — развитие систолической дисфункции на фоне дилатации полостей сердца у больных ИБС без перенесенного инфаркта миокарда.

Этиология вторичных ДКМП разнообразна. Их частота достигает 1: 2500, это третья по частоте причина сердечной недостаточности. В число причин ДКМП входят: ü Инфекционные причины (как исход миокардита, либо развитие на фоне миокардита) — вирусные, бактериальные, грибковые, риккетсиозные, паразитарные (например, при болезни Шагаса). ü Токсические причины — алкогольное поражение сердца, медикаментозные воздействия (антрациклины, доксорубицин и др. ), тяжёлые металлы (кобальт, ртуть, мышьяк, свинец). Алкогольное поражение сердца считается самой частой причиной ДКМП в обычной клинической практике, но нет четких доказательств, что в данном случае только алкоголь вызывает поражение сердца. Возможно, большее значение имеет недостаточность тиамина, столь характерная для алкоголиков. Нельзя исключить и роль генетических факторов (кардиомиопатия развивается далеко не у каждого алкоголика).

ü Аутоиммунные заболевания, включая системные заболевания соединительной ткани. ü Феохромоцитома. ü Нейромышечные заболевания (мышечные дистрофии Дюшенна/Беккера и Эмери. Дрейфуса). ü Метаболические, эндокринные, митохондриальные заболевания, нарушения питания (дефицит селена, карнитина).
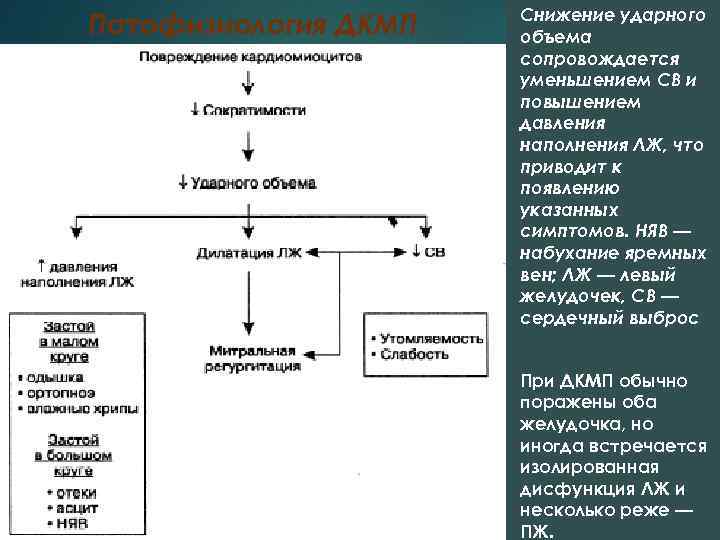
Патофизиология ДКМП Снижение ударного объема сопровождается уменьшением СВ и повышением давления наполнения ЛЖ, что приводит к появлению указанных симптомов. НЯВ — набухание яремных вен; ЛЖ — левый желудочек, СВ — сердечный выброс При ДКМП обычно поражены оба желудочка, но иногда встречается изолированная дисфункция ЛЖ и несколько реже — ПЖ.

Снижение ударного объема и сердечного выброса (СВ) вследствие нарушения сократимости миокарда сопровождается активацией двух компенсаторных механизмов: 1) механизма Франка—Старлинга (согласно которому, сила сокращений волокон миокарда усиливается пропорционально увеличению конечно диастолического объема ЛЖ); 2) стимуляции нейроэндокринных систем, которая первоначально обусловлена активацией симпатической нервной системы.

Повышение симпатического тонуса приводит к увеличению ЧСС и усилению сократимости миокарда, что способствует поддержанию СВ. Благодаря этим компенсаторным механизмам на начальных стадиях дисфункции желудочков заболевание может протекать бессимптомно, однако по мере дегенерации кардиомиоцитов и увеличения перегрузки объемом у больных возникают клинические симптомы СН.

Снижение СВ и, как следствие, ухудшение кровоснабжения почек приводят к увеличению продукции ренина юкстагломерулярными клетками. При активации ренин ангиотензиновой системы повышается ОПСС (под действием ангиотензина II) и увеличивается ОЦК (в связи с повышением уровня альдостерона). Как отмечалось, эти эффекты первоначально противодействуют снижению СВ.

В дальнейшем нейроэндокринные «компенсаторные» реакции неизбежно приводят к ухудшению состояния больных. Так, при сужении артериолярного русла и повышении ОПСС ЛЖ должен создавать большее усилие для выброса крови во время систолы. Увеличение ОЦК также приводит к усилению нагрузки на ЛЖ и увеличению венозного возврата, что может сопровождаться застоем в малом и большом круге кровообращения. Более того, дилатация полостей желудочков, усиливающаяся по мере прогрессирования кардиомиопатии, может быть причиной неполного захлопывания трикуспидального и митрального клапанов во время систолы и возникновения клапанной регургитации.

Неблагоприятные последствия клапанной регургитации включают: 1) перегрузку предсердий давлением и объемом, что сопровождается дилатацией предсердий и увеличением риска мерцательной аритмии; 2) уменьшение объема крови, выбрасываемой в аорту и поступающей в системную циркуляцию за счет регургитации части крови в левое предсердие.

Ведущие клинические симптомы 1. Синдром ХСН - одышка, тахикардия, отеки. 2. Кардиалгии. 3. Нарушения ритма и проводимости (часто возникает мерцательная аритмия, желудочковые экстрасистолии высоких градаций). 4. Тромбоэмболии из полостей (ТЭЛА, ОНМК)

ДКМП проявляется, в основном, сердечной недостаточностью. Типичные симптомы, свидетельствующие о низком СВ, — это слабость, головокружение, одышка при нагрузке вследствие недостаточной перфузии тканей. Застой в легких приводит к одышке, ортопноэ, ночным приступам сердечной астмы, а застой в большом круге кровообращения — к появлению периферических отеков. Эти симптомы могут развиваться незаметно, и больные нередко жалуются только на увеличение массы тела (вследствие интерстициальных отеков) и одышку после нагрузки.
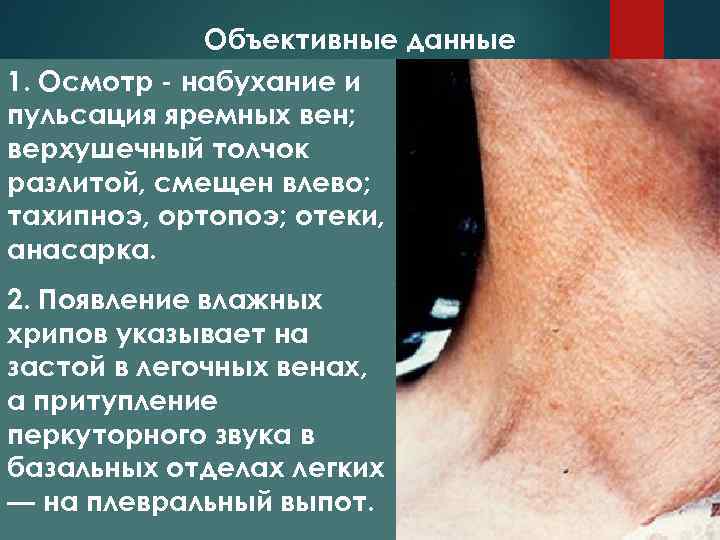
Объективные данные 1. Осмотр - набухание и пульсация яремных вен; верхушечный толчок разлитой, смещен влево; тахипноэ, ортопоэ; отеки, анасарка. 2. Появление влажных хрипов указывает на застой в легочных венах, а притупление перкуторного звука в базальных отделах легких — на плевральный выпот.

Объективные данные 3. Размеры сердца увеличены, ПАЛЬПАТОРНО определяется ослабленный смещенный влево, разлитой верхушечный толчок. При АУСКУЛЬТАЦИИ выслушивается протодиастолический галоп, указывающий на систолическую дисфункцию ЛЖ. Шум митральной недостаточности.
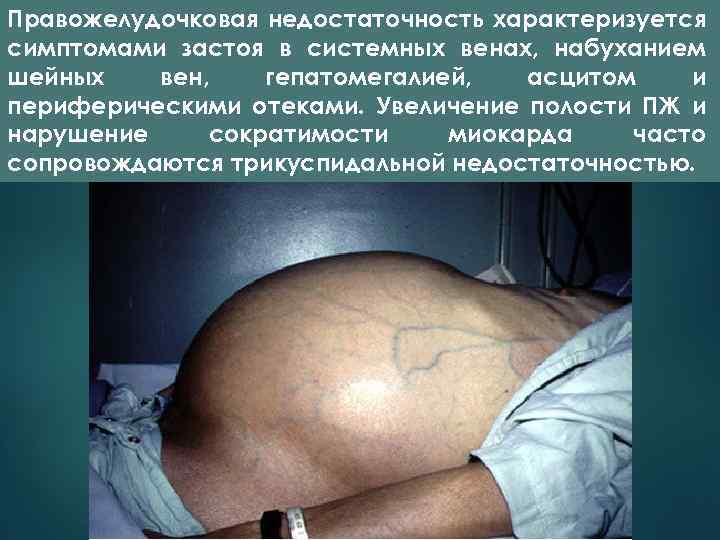
Правожелудочковая недостаточность характеризуется симптомами застоя в системных венах, набуханием шейных вен, гепатомегалией, асцитом и периферическими отеками. Увеличение полости ПЖ и нарушение сократимости миокарда часто сопровождаются трикуспидальной недостаточностью.

Лабораторная диагностика q. Повышение содержания в крови КФК и МВ-КФК - обусловлено продолжающимся прогрессирующим повреждением миокарда с развитием в нем явлений некроза кардиомиоцитов; q. Повышение свертывающей активности крови (в частности, высокий уровень в крови плазменного D-димера).

Иммунологические исследования: • снижение количества и функциональной активности Т-лимфоцитов-супрессоров; • повышение количества Т-хелперов; • увеличение концентрации отдельных классов иммуноглобулинов. Примечание: эти изменения очень вариабельны и не имеют большого диагностического значения.

Холтеровское мониторирование ЭКГ: • 90% – желудочковая экстрасистолия; • 10– 15% – пароксизмы желудочковой тахикардии; • 25– 35% – пароксизмы фибрилляции предсердий; • 30– 40% – атриовентрикулярные блокады различной степени.

ЭКГ • наибольшая амплитуда зубца R в отведении V 6 и наименьшая – в отведениях I, II или III; • отношение высоты зубца R в отведении V 6 к амплитуде наибольшего зубца R в отведениях I, II или III > 3 (у 67% больных с ДКМП); • патологические зубцы Q в отведениях I, а. VL, V 5, V 6, что обусловлено очаговым или диффузным кардиосклерозом при ДКМП; • полная блокада левой ножки пучка Гиса; • признаки гипертрофии миокарда левого желудочка и левого предсердия.
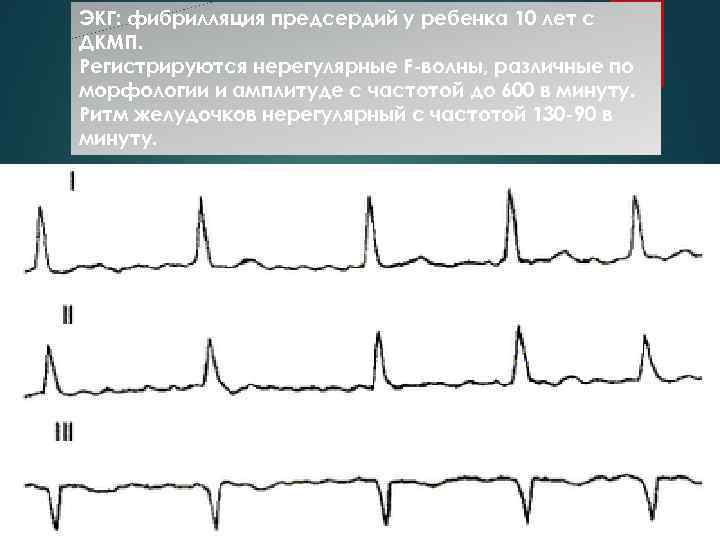
ЭКГ: фибрилляция предсердий у ребенка 10 лет с ДКМП. Регистрируются нерегулярные F-волны, различные по морфологии и амплитуде с частотой до 600 в минуту. Ритм желудочков нерегулярный с частотой 130 -90 в минуту.

Стресс-ЭХО-КГ с добутамином q позволяет обнаружить участки жизнеспособного миокарда и рубцовые изменения, q проводится в целях дифференциальной диагностики с ишемической ДКМП.
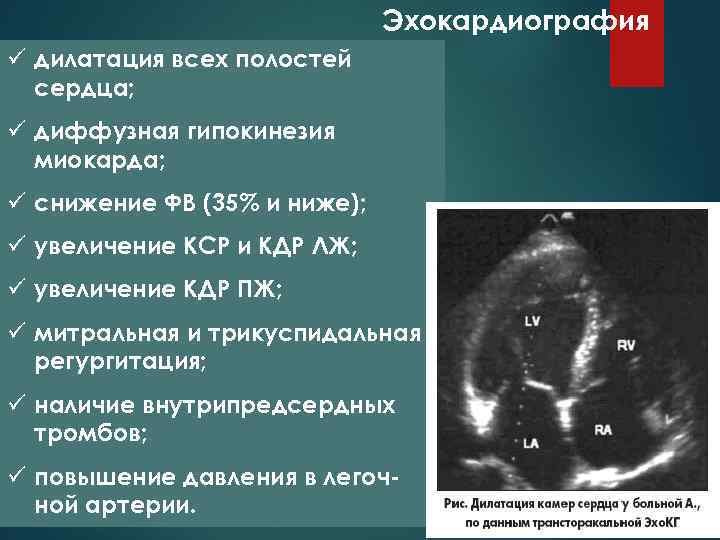
Эхокардиография ü дилатация всех полостей сердца; ü диффузная гипокинезия миокарда; ü снижение ФВ (35% и ниже); ü увеличение КСР и КДР ЛЖ; ü увеличение КДР ПЖ; ü митральная и трикуспидальная регургитация; ü наличие внутрипредсердных тромбов; ü повышение давления в легочной артерии.
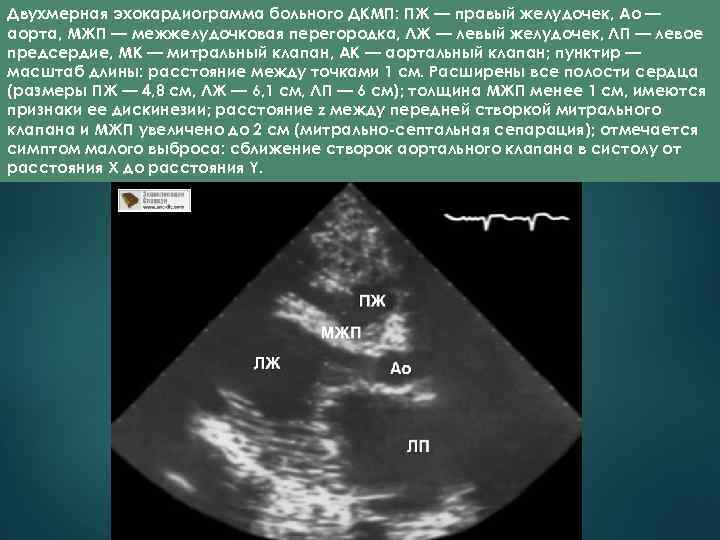
Двухмерная эхокардиограмма больного ДКМП: ПЖ — правый желудочек, Ао — аорта, МЖП — межжелудочковая перегородка, ЛЖ — левый желудочек, ЛП — левое предсердие, МК — митральный клапан, АК — аортальный клапан; пунктир — масштаб длины: расстояние между точками 1 см. Расширены все полости сердца (размеры ПЖ — 4, 8 см, ЛЖ — 6, 1 см, ЛП — 6 см); толщина МЖП менее 1 см, имеются признаки ее дискинезии; расстояние z между передней створкой митрального клапана и МЖП увеличено до 2 см (митрально-септальная сепарация); отмечается симптом малого выброса: сближение створок аортального клапана в систолу от расстояния Х до расстояния Y.
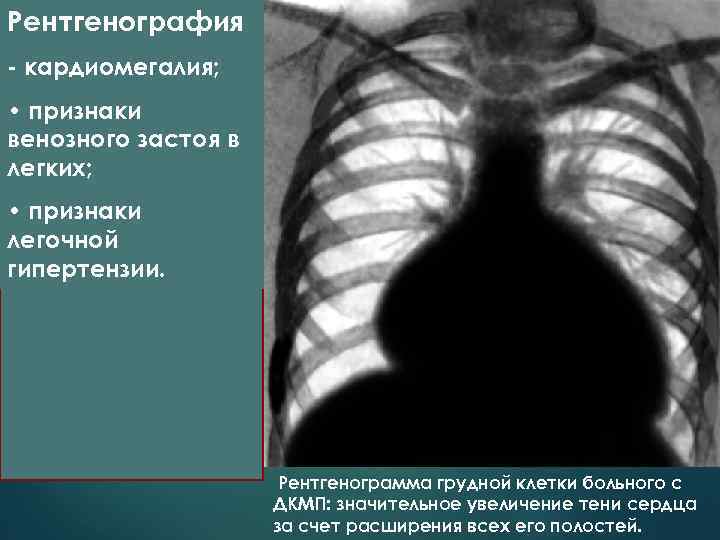
Рентгенография - кардиомегалия; • признаки венозного застоя в легких; • признаки легочной гипертензии. Рентгенограмма грудной клетки больного с ДКМП: значительное увеличение тени сердца за счет расширения всех его полостей.

Радионуклидная вентрикулография o основана на регистрации с помощью гамма-камеры импульсов от введенного внутривенно меченного йодом радиоактивного альбумина, проходящего с кровью через левый желудочек; o позволяет оценить сократительную функцию миокарда, рассчитать объем левого желудочка, фракцию выброса, время циркулярного укорочения волокон миокарда.

Катетеризация сердца и ангиография o рекомендуются для оценки размеров полостей сердца с определением КДД в ЛЖ и ЛП, давления заклинивания ЛА и уровня систолического давления в ЛА; o для исключения атеросклероза коронарных артерий (ИБС) у больных старше 40 лет, если есть соответствующие симптомы или высокий сердечно-сосудистый риск.

Эндомиокардиальная биопсия Ø в биоптатах - выраженные дистрофические изменения кардиомиоцитов, явления их некроза, интерстициальный и заместительный склероз различной степени выраженности; Ø характерно отсутствие активной воспалительной реакции; Ø нерезко выраженные лимфоцитарные инфильтраты могут встречаться в отдельных участках биоптата, но количество лимфоцитов не превышает 5 или 10 в поле зрения при увеличении микроскопа в 400 и 200 раз соответственно

Сцинтиграфия миокарда с таллием− 201 - для диф/диагностики с ИБС (в отличие от ИБС при ДКМП нет столь выраженной очаговости распределения изотопа). Молекулярно-генетическое обследование выявление мутаций генов, кодирующих синтез белков (дистрофина, LJM, белка, связывающегося с АМФ и др. )

Критерии диагностики БОЛЬШИЕ ГЕМОДИНАМИЧЕСКИЕ КРИТЕРИИ: • фракция выброса левого желудочка менее 45% и/или фракция укорочения менее 25%, оцененные с помощью Эхо. КГ, радионуклидного сканирования или ангиографии; • конечно-диастолический размер левого желудочка более 117% от должного, скорректированного в зависимости от возраста и площади поверхности тела (> 2, 7 см/м 2 поверхности тела).

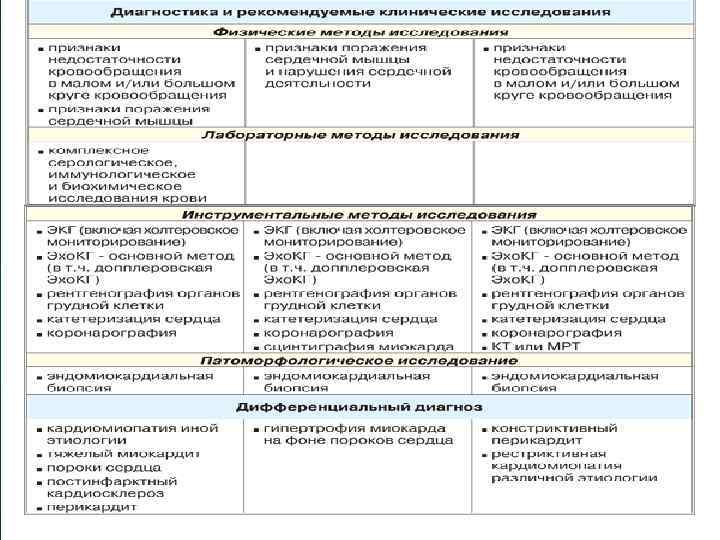
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Дифференциальная диагностика идиопатической дилатационной кардиомиопатии (ДКМП) проводится со следующими заболеваниями: ишемическая кардиомиопатия; тяжелый миокардит ( в том числе миокардит Фидлера); поражение миокарда при диффузных заболеваниях соединительной ткани (в основном при системной склеродермии и системной красной волчанке); ревматические митральные пороки сердца; неревматическая митральная недостаточность; стеноз устья аорты. Клинические проявления ДКМП также имеют определенные сходства с такими более редкими патологиями, как экссудативный перикардит, поражение сердца при амилоидозе, гемохроматозе и саркоидозе, некоторые другие кардиомиопатии.

1. Ишемическая болезнь сердца (ИБС) Наиболее часто ДКМП дифференцируется с ИБС, в особенности у лиц мужского пола в возрасте 40 -50 лет. Основные отличия ДКМП и ИБС: 1. 1 При ДКМП болевой синдром носит характер кардиал гий: чаще ноющие боли; боли локализуются преимущественно в левой половине грудной клетки, не иррадиируют; боли не всегда купируются нитроглицерином; болевой синдром появляется на фоне уже развившейся декомпенсации и кардиомегалии. При стенокардии боли имеют приступообразный характер, связаны с физической нагрузкой, локализуются за грудиной и имеют типичную иррадиацию, купируются нитратами. При инфаркте миокарда выраженный болевой синдром предшествует развитию сердечной недостаточности.

1. 2 При ДКМП наблюдается расширение всех границ сердца, что подтверждается перкуссией, рентгенологическими исследованиями, ЭКГ, Эхо. КГ. При ИБС на поздних стадиях развития, отмечается преимущественное расширение левой границы относительной сердечной тупости. 1. 3 При ИБС ЭКГ выявляет признаки хронической коронарной недостаточности или рубцовых изменений, которые свидетельствуют о перенесенном инфаркте миокарда. При ДКМП наблюдаются ЭКГ признаки гипертрофии и перегрузки отделов сердца. В некоторых случаях при кардиомиопатии регистрируются признаки очагово рубцовых изменений патологические зубцы Q и QS, связанные с очаговым фиброзом некоронарогенного происхождения. В этом случае применяется ЭКГ картирование с регистрацией 35 отведений. 1. 4 При коронарографии у больных ИБС, как правило, выявляются признаки атеросклеротического поражения коронарных артерий; при ДКМП артерии сердца интактны. 1. 5 Для ДКМП более характерен ритм галопа.

2. Истинная аневризма левого желудочка – формируется после обширного переднего инфаркта миокарда и характеризуется выраженным диастолическим выбуханием и дискинезией передней стенки левого желудочка. В результате отмечаются значительное расширение тени сердца и снижение фракции выброса левого желудочка до очень низких значений при изотопной вентрикулографии с эритроцитами, меченными 99 т. Тс. Выявить очаговый характер поражения миокарда возможно с помощью Эхо. КГ, которое обнаруживает нормальную сократимость нижней и боковой стенок. 3. Экссудативный перикардит. Перикардиальный выпот может обуславливать значительное расширение тени сердца и сердечную недостаточность, которые вызывают подозрение о наличии ДКМП. Исключить кардиомиопатию позволяет нормальная сократимость желудочков. Экссудативный перикардит надо исключить в первую очередь, поскольку он излечим.

4. Аортальный стеноз. У пациентов с тяжелым аортальным стенозом в стадии декомпенсации могут наблюдаться выраженная дилатация левого желудочка и снижение его сократимости. Вследствие падения сердечного выброса шум аортального стеноза становится слабее и может даже исчезнуть. 5. Митральная недостаточность. Из всех приобретенных пороков сердца именно митральную недостаточность труднее всего отличить от ДКМП. Это связано с тем, что расширение митрального кольца и дисфункция сосочковых мышц, которые почти всегда присутствуют при ДКМП, сами по себе вызывают митральную недостаточность. Первичный характер митральной недостаточности и о тот факт, что именно она привела к дилатации левого желудочка, а не наоборот, возможно предполагать если митральная недостаточность умеренная или тяжелая, если известно, что она возникла раньше дилатации левого желудочка, или если выявлены выраженные изменения митрального клапана при Эхо. КГ. 6. Митральный стеноз. Выраженное увеличение правого желудочка в некоторых случаях возникает при тяжелом митральном стенозe, высокой легочной гипертензии и правожелудочковой недостаточности. В результате увеличения правого желудочка на рентгенограмме грудной клетки видна увеличенная тень сердца, а также появляется пальпируемый и выслушиваемый III тон сердца.

Принципы лечения Немедикаментозное • Устранение факторов, способных усугублять дисфункцию миокарда. (Ограничение потребления соли до 3 г/сутки, жидкости до 1 л/сутки, физической активности, устранение вредных привычек, исключение использования кардиодепрессивных препаратов, снижение калорийности рациона при ожирении, контроль АД).

Принципы лечения Медикаментозное 1. Объемная, гемодинамическая и нейрогуморальная разгрузка сердца. (Диуретики, и. АПФ, бета-блокаторы, сердечные гликозиды, нитраты). 2. Инотропная стимуляция. (Сердечные гликозиды, стимуляторы адренорецепторов, ингибиторы фосфодиэстеразы). 3. Лечение/профилактика аритмий. (Амиодарон, бетаблокаторы, сердечные гликозиды, имплантация ЭКС). 4. Профилактика тромбоэмболий. (Непрямые антикоагулянты при мерцательной аритмии, внутрисердечных тромбах, тромбоэмболиях в анамнезе и ХСН IV ФК по NYHA. Нефракционированный гепарин или НМГ при декомпенсации на фоне активной диуретической терапии, длительном постельном режиме). Хирургическое - трансплантация сердца.

Медикаментозная терапия Бета блокаторы: только селективные препараты (карведилол, бисопролол). доказано положительное влияние на выживаемость.

Медикаментозная терапия Диуретики — как тиазидные (в малых дозах, ежедневно), так и петлевые (в особенности при декомпенсации течения заболевания). Обязателен контроль диуреза. Антагонисты альдостерона (верошпирон) показаны большинству больных, в сочетании с диуретиками. Ингибиторы АПФ обязательны для применения всем больным с сердечной недостаточностью

Медикаментозная терапия Сердечные гликозиды (дигоксин) — назначаются при фибрилляции предсердий, но возможно их использование при синусовом ритме и низкой фракции выброса. Не увеличивают выживаемость, но улучшают качество жизни. Антагонисты рецепторов к ангиотензину II назначаются не только в случаях непереносимости ингибиторов АПФ, но и при выраженной декомпенсации в сочетании с ингибиторами АПФ. Антиаритмические средства при опасных для жизни желудочковых аритмиях.

Медикаментозная терапия Антиагреганты и непрямые антикоагулянты. Показания: 1. Больные ДКМП+мерцательная аритмия. 2. Наличие в анамнезе хотя бы одного тромбоэмболического эпизода, независимо от ритма сердца. 3. При обнаружении внутрисердечных (желудочковых и предсердных) тромбов. 4. У больных с тяжелой сердечной недостаточностью IV класса NYHA. Гепарин натрий п/к по 1 мл (5000 ЕД) 2 р/сут в течение всего периода постельного режима под контролем числа тромбоцитов

Медикаментозная терапия Антиагреганты и непрямые антикоагулянты. Больным с ФП, тромбоэмболиями в анамнезе назначают антикоагулянты непрямого действия: Варфарин внутрь 10 мг в 1— 2 приема под ежедневным контролем МНО и/или ПИ, 2— 4 сут. Затем после достижения стабильного МНО 2, 0 — 3, 0 назначают: Варфарин внутрь 2— 10 мг 1 р/сут, длительно.

Хирургические и электрофизиологические методы лечения Сердечная ресинхронизирующая терапия — трёхкамерная стимуляция сердца (один электрод в правом предсердии, два — в желудочках).
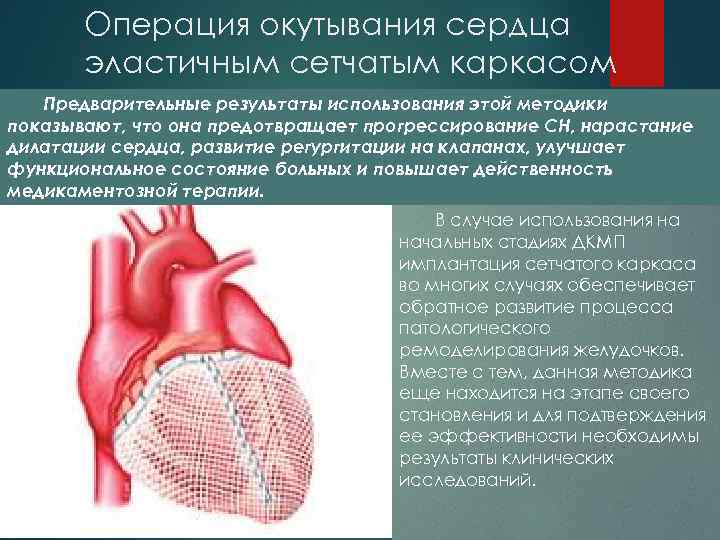
Операция окутывания сердца эластичным сетчатым каркасом Предварительные результаты использования этой методики показывают, что она предотвращает прогрессирование СН, нарастание дилатации сердца, развитие регургитации на клапанах, улучшает функциональное состояние больных и повышает действенность медикаментозной терапии. В случае использования на начальных стадиях ДКМП имплантация сетчатого каркаса во многих случаях обеспечивает обратное развитие процесса патологического ремоделирования желудочков. Вместе с тем, данная методика еще находится на этапе своего становления и для подтверждения ее эффективности необходимы результаты клинических исследований.
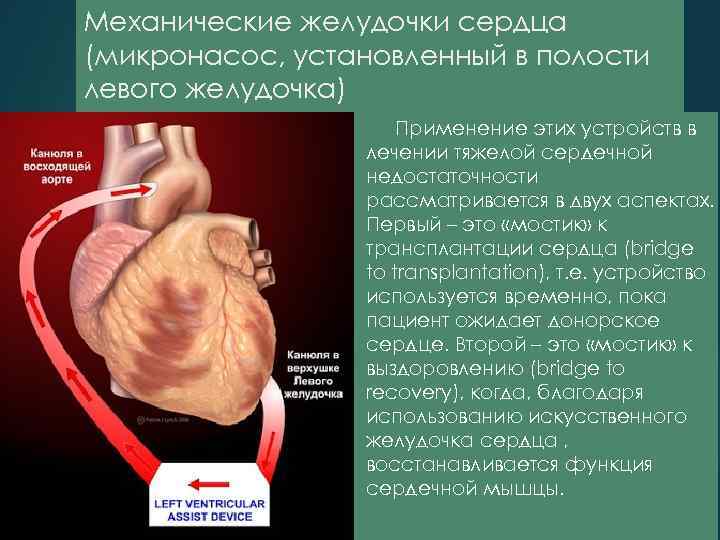
Механические желудочки сердца (микронасос, установленный в полости левого желудочка) Применение этих устройств в лечении тяжелой сердечной недостаточности рассматривается в двух аспектах. Первый – это «мостик» к трансплантации сердца (bridge to transplantation), т. е. устройство используется временно, пока пациент ожидает донорское сердце. Второй – это «мостик» к выздоровлению (bridge to recovery), когда, благодаря использованию искусственного желудочка сердца , восстанавливается функция сердечной мышцы.
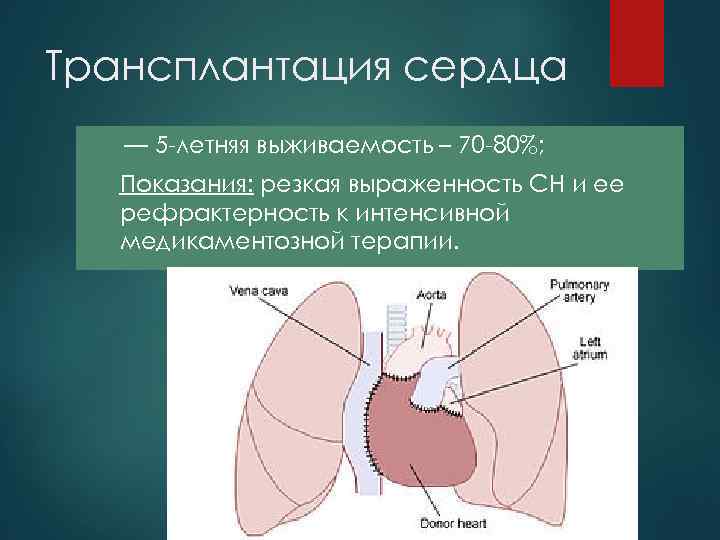
Трансплантация сердца — 5 летняя выживаемость – 70 80%; Показания: резкая выраженность СН и ее рефрактерность к интенсивной медикаментозной терапии.

Трансплантация сердца процедура выбора для пациентов с терминальной сердечной недостаточность. Основным критерием для определения показаний к трансплантации сердца является прогноз однолетней выживаемости без трансплантации < 50 %. снижение максимального потребления кислорода < 10 мл/кг/мин на фоне максимальной медикаментозной поддержки. Уменьшение фракция выброса и снижение максимального потребления кислорода — наиболее надежные независимые прогностические критерии выживаемости пациентов.
Лечение стволовыми клетками Лечение ДКМП стволовыми клетками основано на способности стволовых клеток восстанавливать утраченную популяцию клеток сердца (кардиомиобластов). Введенные мезенхимальные стволовые клетки и кардиомиобласты замещают клетки соединительной ткани, нарушающей работу сердечной мышцы. Здоровая мышечная ткань сердца возвращает сократительную функцию сердечной мышцы. Нормализуются показатели работы сердца: увеличивается фракция выброса, лучше звучат тоны сердца. Сосуды очищаются от атеросклеротических бляшек и тромбов, увеличиваются их проходимость и эластичность. Лечение ДКМП стволовыми клетками восстанавливает работу печени, почек, легких, освобождая их от застоя крови и жидкостей. Однако в настоящее время вопрос подобной терапии исследован недостаточно, и находится в фазе активных клинических испытаний.

Критерии эффективного лечения ДКМП: ü отсутствие прогрессирования СН, расширения камер сердца и снижения фракции выброса левого желудочка; ü отсутствие осложнений ДКМП (тромбоэмболий и опасных для жизни нарушений сердечного ритма); ü удовлетворительные переносимость физической нагрузки (определенная с помощью тредмил теста, велоэргометрии или пробы с 6 минутной ходьбой) и качество жизни больных.

Прогноз Ø условно неблагоприятный — в случае идиопатической формы заболевания ежегодная летальность от 5 до 45 %, для форм с известной этиологией смертность может быть меньше. Ø Успехи в лечении привели к существенному увеличению выживаемости при этой форме кардиомиопатии.

ЛИТЕРАТУРА 1. Джанашия П. Х. Кардиомиопатии и миокардиты. — М. , 2000. − 128 с 2. Кузнецов Г. П. Кардиомиопатии. — Самара, 2005. — 138 с. 3. Кушаковский М. С. Хроническая застойная сердечная недостаточность. Идиопатические кардиомиопатии. —СПб. , 1997. — 320 с 4. Национальные Рекомендации ВНОК и ОССН по диагностике и лечению ХСН (второй пересмотр)// Журнал Сердечная Недостаточность. — 2007. — Т. 8, № 1 (39). — С. 4 − 41. 5. Шапошник И. И. Диспансеризация больных кардиомиопатиями. — Челябинск, 1993. — 22 с. 6. Maron BJ. Contemporary Definitions and Classification of the Cardiomyopathies: An American Heart Association Scientific Statement From the Council on Clinical Cardiology, Heart Failure and Transplantation Committee; Quality of Care and Outcomes Research and Functional Genomics and Translational Biology Interdisciplinary Working Groups; and Council on Epidemiology and Prevention/ B. J. Maron, J. A. Towbin, G. Thiene, C. Antzelevitch et al. // Circulation − 2006. — № 113. — Р. 1807— 1816 7. Maron B. J. Hypertrophic cardiomiopathy. A systematic review // JAMA. – 2002. – 287. – P. 1308 -20. 8. A Report of the American Collage of Cardiology Foundation Task Forse on Clinical Expert Consensus Documents and the European Society of Cardiology Committee for Practice Guidelines // Eur Heart J. – 2003. – 24. – P. 1965 -91. 9. Repot of the 1995 World Health Organization/International Society and Federation of Cardiology Task Forse on the dei nition and classii cation of cardiomyopathies // Circulation. – 1996. – 93 – P. 841 -842. 10. Contemporary dei nitions and classii cation of the cardiomyopathies // Circulation. – 2006. – 113 – P. 1807 - 1816. 11. Current Conceps of the Pathogenesis and Treatment of Hypertrophic Cardiomyopathy // Circulation. – 2005. – 12 (Yuly). – P. 293 -6. 12. ASS/ANA/NASPE Guidelines for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices // J of American College of Cardiology. -2008. -27 (May). –P. 256 -90.

Источники https: //diseases. medelement. com/disease/view/Mzg 4 OQ%253 D%25 3 D/f. DEwf. A%253 D http: //www. twirpx. com/file/1312231/ http: //www. myshared. ru/slide/967575/ http: //lookmedbook. ru/disease/dilatacionnaya kardiomiopatiya https: //ru. wikipedia. org/wiki/%D 0%94%D 0%B 8%D 0%BB%D 0%B 0%D 1%8 2%D 0%B 0%D 1%86%D 0%B 8%D 0%BE%D 0%BD%D 0%B 0%D 1%8 F_ %D 0%BA%D 0%B 0%D 1%80%D 0%B 4%D 0%B 8%D 0%BE%D 0%BC%D 0%B 8% D 0%BE%D 0%BF%D 0%B 0%D 1%82%D 0%B 8%D 1%8 F

Дилятационная КМП Финал 1.0 .pptx