дифтерия.ppt
- Количество слайдов: 53

Дифтерия.

Это острая токсикоинфекция, характеризующаяся синдромом общей интоксикации и фибринозным воспалением на месте входных ворот.
Этиология. Возбудитель – токсигенные штаммы коринебактерии дифтерии (бактерии. Леффлера, открытые в 1883 – 84 гг). Существует 3 серологических типа коринебактерий В настоящее время чаще всего встречается тип гравис, митис, который интермедиус. вызывает тяжёлые формы дифтерии.

Особенности возбудителя дифтерии Способны вырабатывать сильный экзотоксин, очень ядовитый для человека. Устойчив во внешней среде, хорошо переносит низкие температуры (до -20), высушивание, долго сохраняется на предметах: белье, игрушках, книгах, посуде – по нескольку недель. Могут размножаться в молоке и креме. Быстро гибнут при кипячении, воздействии дезосредств: хлорамина, перекиси водорода, фенола и др.

Эпидемиология. Источником инфекции является только человек: Больной Реконвалесцент Носитель токсигенных штаммов.

Больной становится заразным в последний день инкубационного периода и весь период заболевания до 20 – 25 дня болезни.

• Здоровые носители токсигенных штаммов играют большую эпидемиологическую роль. • Частота и длительность носительства зависит от ряда факторов.

Формированию носительства способствуют факторы: нарушения санитарно-гигиенического режима скученность хронические заболевания ЛОР органов

Пути передачи: § воздушно-капельный § контантный (через предметы, которыми пользовался больной: игрушки, посуда, бельё и через 3 -х лиц, которые могут быть носителями дифтерийной палочки) § пищевой путь редкий (через инфицированное молоко, молочные продукты, кремы).

Восприимчивость. Заболевают дети и взрослые: • не имеющие антитоксического иммунитета • не привитые или привитые против дифтерии, но с нарушениями в сроках прививок • резко снижается иммунитет против дифтерии у детей, переболевших корью.

Перенесённая дифтерия оставляет стойкий антитоксический иммунитет.
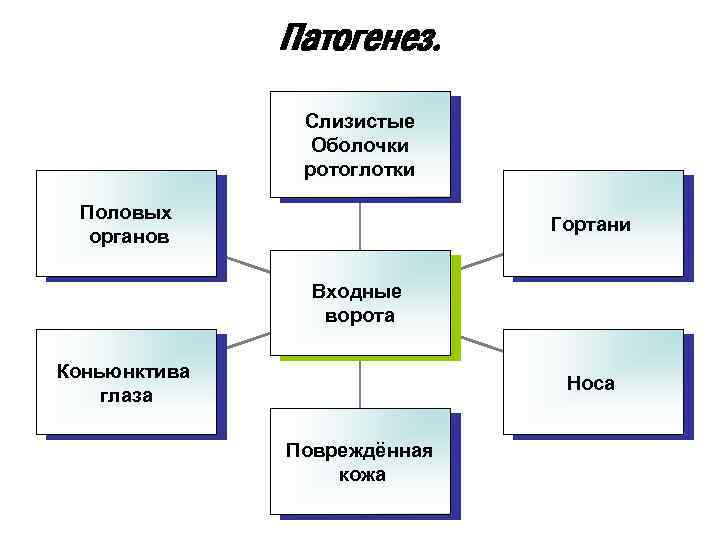
Патогенез. Слизистые Оболочки ротоглотки Половых органов Гортани Входные ворота Коньюнктива глаза Носа Повреждённая кожа

На месте входных ворот микроб размножается и продуцирует экзотоксин.

Дифтерия – клиническая токсикоинфекция. Местно, у входных ворот – • гиперемия, отёк, • образование фибринозной плёнки характерный признак дифтерии. Из местного очага токсин по лимфатическим путям проникает вглубь тканей, вызывая отёк тканей и регионарных лимфатических узлов. Поступая в кровь, токсин воздействует на нервную, сердечно-сосудистую и др. системы, оказывая общетоксическое действие.

Клиника. Различают по локализации процесса: Частые формы дифтерию ротоглотки ( зева ) дифтерию носа дифтерию дыхательных путей ( гортани ) Редкие формы дифтерию глаз дифтерию уха дифтерию половых органов дифтерию кожи дифтерию пупка у новорождённых. Могут быть комбинированные формы.

Общий симптом для дифтерии любой локализациифибринозное воспаление на месте входных ворот. Фибринозная плёнка ь возвышается над поверхностью слизистой ( «ткань плюс» ) ь цвет её в первые два дня серо-белый с перламутровым оттенком, в более поздние сроки – серовато-грязный ь поверхность плёнки гладкая, блестящая ь плёнка плотная, с трудом снимается и не растирается между предметными стёклами ь фибринозная плёнка имеет тенденцию к распространению по поверхности слизистой оболочки, особенно при токсических формах, когда отмечается быстрое утолщение плёнки и её распространение с поверхности миндалин на нёбные дужки, маленький язычок и мягкое нёбо.

Клиника • Инкубационный период от 2 до 7 дней.
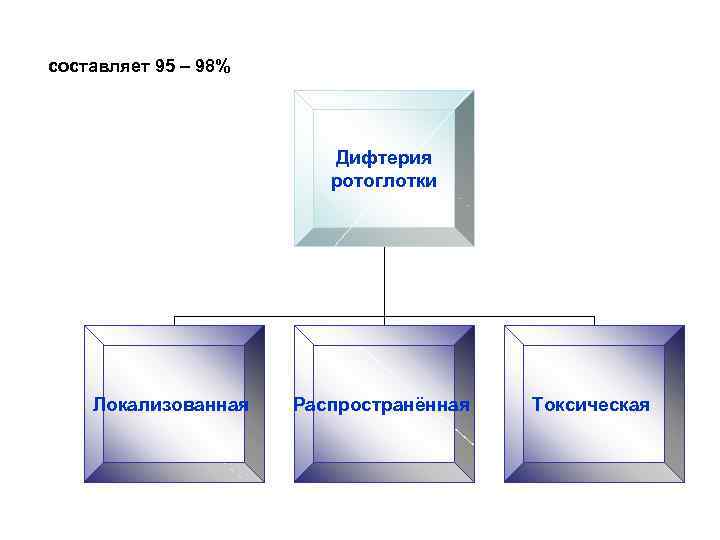
составляет 95 – 98% Дифтерия ротоглотки Локализованная Распространённая Токсическая

Клиника дифтерии ротоглотки • Начинается дифтерия ротоглотки остро, с болей в горле, недомогания, повышения температуры тела. • С первых часов болезни отмечается гиперемия и отёчность миндалин, появляются налёты, которые со 2 -х суток имеют характерный вид – гладкая поверхность, чётко очерченные края, которые как бы наплывают слегка на слизистую оболочку миндалин и возвышаются над её поверхностью.
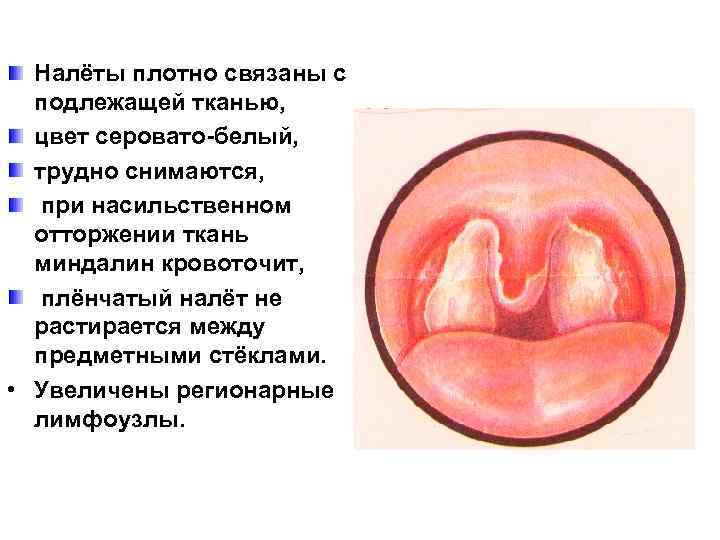
Налёты плотно связаны с подлежащей тканью, цвет серовато-белый, трудно снимаются, при насильственном отторжении ткань миндалин кровоточит, плёнчатый налёт не растирается между предметными стёклами. • Увеличены регионарные лимфоузлы.
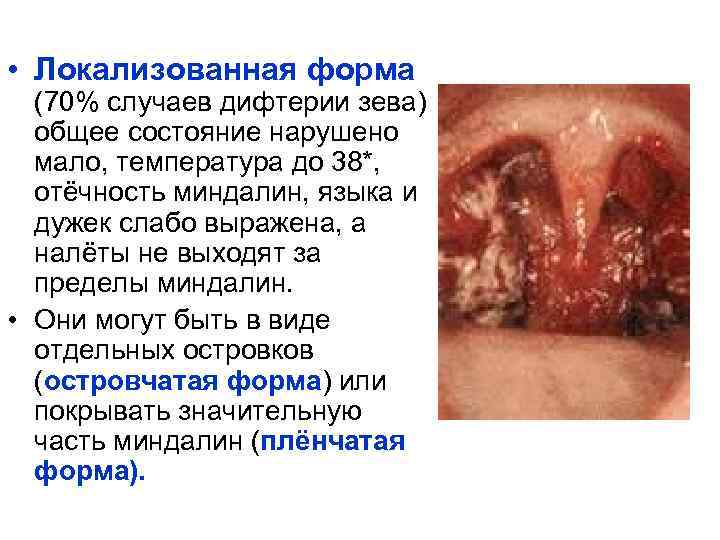
• Локализованная форма (70% случаев дифтерии зева) общее состояние нарушено мало, температура до 38*, отёчность миндалин, языка и дужек слабо выражена, а налёты не выходят за пределы миндалин. • Они могут быть в виде отдельных островков (островчатая форма) или покрывать значительную часть миндалин (плёнчатая форма).

• Катаральная форма, без налётов, только гиперемия и отёк миндалин и протекает при нормальной температуре. • Распознаётся только при бактериологическом обследовании.

• Распространённая форма (1 – 2% всех случаев зева) дифтерии зева характеризуется появлением типичных налётов не только на миндалинах, но и на нёбных дужках, язычке, стенках глотки, значительный отёк тканей зева, миндалин, языка. Признаки интоксикации (недомогание, головная боль, расстройство сна, отказ от еды, лихорадка) и реакция со стороны лимфатических узлов могут быть более выраженными. Возможны осложнения со стороны сердечнососудистой системы, нервной системы и почек.

• Токсическая форма дифтерии. Начало острое или бурное с повышения температуры тела до 39 – 40* и появления выраженной интоксикации (вялость, общая слабость, головная боль, иногда рвота и боли в животе, отсутствие аппетита). Резкая бледность кожных покровов. Ребёнок жалуется на боль в горле. В зеве с первых часов болезни отмечается яркая гиперемия слизистых и отёк нёбных миндалин, дужек, язычка, мягкого нёба. Из-за отёка тканей зева дыхание через рот может быть затруднено, голос приобретает носовой оттенок. Налёты появляются через 12 – 15 часов от начала заболевания и уже к концу 1 -ых суток они распространяются за пределы миндалин на дужки, язычок, мягкое и даже твёрдое нёбо. Изо рта сладковато-гнилостный запах. С первых дней болезни увеличиваются и становятся болезненными регионарные лимфоузлы. Всегда присоединяются ослоднения.

Особенностью токсической формы является отёк шейной подкожной клетчатки со второго дня заболевания. В зависимости от распространённости отёка различают: Субтоксическую форму – отёк в области тонзиллярных лимфоузлов I степени тяжести – отёк до средины шеи II степени тяжести – отёк до ключицы III степени тяжести – отёк распространяется ниже ключицы

Дифтерия носа протекает без выраженных симптомов интоксикации и может начинаться незаметно чаще встречается у детей раннего возраста подозрение на дифтерию возникает обычно при упорном сукровичном отделяемом из носа и раздражении кожи у входа в полость носа на перегородке носа при риноскопии обнаруживают эрозии, кровянистые корочки или фибринозную плёнку при отсутствии специфической терапии возможно распространение процесса на слизистые зева, гортани, на кожу.

Дифтерия дыхательных путей ( дифтерия гортани ) дифтерия гортани или дифтерийный круп сопровождается: изменением голоса вплоть до афонии грубым лающим кашлем затруднённым стенотическим дыханием. Дифтерийный круп ( удушье из-за стеноза гортани ) развивается постепенно. Причина стеноза – закупорка просвета гортани дифтерийной пленкой.
Дифтерийный круп Изолированный Комбинированный
В зависимости от распространения процесса различают Дифтерийный круп Локализованный Распространённый Гортани Трахеи Бронхов

I-ая стадия крупа или катаральный период: • начинается с умеренного повышения температуры (до 38*), недомогания, грубого лающего кашля и лёгкой осиплости голоса • продолжительность его 1 – 3 суток.

2 -ая стенотическая стадия • стеноз гортани – дыхание становится затруднённым, шумным • появляются втяжения податливых мест грудной клетки (межреберий, над- и подключичных впадин, ярёмной ямки) • напряжение вспомогательной дыхательной мускулатуры (грудино-ключично-сосцевидной, трапециевидной мышц) • голос сиплый или афоничный • кашель беззвучный Этот период длится от нескольких часов до 2 – 3 суток.

Стадия асфиксии • присоединяется сильное беспокойство • чувство страха • потливость головы • цианоз губ и носогубного треугольника • выпадение пульса на глубине вдоха (парадоксальный пульс).

Если не оказать помощь, наступает асфиксия – Дыхание частое, аритмичное, поверхностное, менее шумное Ребёнок как бы успокаивается Состояние крайне тяжёлое, кожа бледно-серая, цианоз не только губ, но и кончика носа, пальцев рук и ног Гипотония мышц, зрачки расширены, конечности холодные, пульс нитевидный, АД падает Это симптомы отравления углекислотой – ребёнок затихает, успокаивается и даже засыпает под наркотическим воздействием углекислоты В это время быстро может наступить смерть.

Специфическая терапия – раннее введение ПДС. • При введении противодифтерийной сыворотки через 12 – 18 часов клинические проявления уменьшаются, • Пленки в гортани рассасываются • В отдельных случаях отторгающиеся плёнки могут вызвать закрытие дыхательных путей и асфиксию. • Дифтерийный круп часто осложняется пневмонией.

Осложнения дифтерии. Наиболее выраженные осложнения возникают со стороны: сердечно-сосудистой, нервной системы, почек. Осложнения объясняются действием дифтерийного токсина, поэтому обычно встречаются при токсических формах, при поздно начатом лечении сывороткой.

Миокардит возникает в конце 1 -ой, начале 2 -ой недели. Проявляется: приглушением тонов сердца, расширением границ систолическим шумом, экстрасистолией слабостью, ухудшением самочувствия в тяжёлых случаях - бледность, цианоз губ и триада симптомов: расширение границ сердца, повторная рвота и боли в животе (увеличение печени), понижение АД Может быть смертельный исход при явлениях сердечной слабости. Это самое частое осложнение дифтерии.

Нефротический синдром возникает в остром периоде болезни, на высоте интоксикации в моче определяется большая протеинурия, цилиндры (гиалиновые, зернистые) и микрогематурия. Со стороны нервной системы: Параличи и парезы:
Периферические параличи Ранние Поздние

• Ранние параличи возникают на 2 -ой неделе поражаются черепные нервы: парез мягкого нёба – голос гнусавый, ребёнок не может задуть зажжённую свечу, жидкая пища выливается через нос, нёбная занавеска не подвижна, может быть асимметрична парез аккомодации – не может читать, различать мелкие предметы реже бывает паралич лицевого нерва, птоз и др.

• Поздние параличи возникают на 4 – 5 неделе и протекают по типу полирадикулоневрита со снижением сухожильных рефлексов и мышечной слабостью. • Может быть паралич гортани (голос и кашель беззвучные), поражение глотки (не может глотать пищу, слюну). • Обычно полирадикулоневриты исчезают через 1 - 3 месяца с полным восстановлением функций

Лечение. • • Госпитализация в инфекционную больницу, размещение в боксы. Соблюдение санитарно-эпидемиологического режима, ношение масок персоналом, учитывая устойчивость возбудителя во внешней среде. Постельный режим, длительность его зависит от тяжести болезни и наличия осложнений. Диета в остром периоде обычная для лихорадящих больных (жидкая, полужидкая, щадящая).

Медикаментозное лечение. Специфическая терапия: • Раннее введение противодифтерийной антитоксической сыворотки для нейтрализации токсина и ликвидации местного очага. • Сыворотка вводится дробным методом по Безредко в присутствии врача, имея наготове противошоковые средства. Наблюдают за больным после введения сыворотки не менее часа с контролем АД, частоты дыхания и пульса. • Доза сыворотки зависит от формы болезни и дня заболевания (от 10 до 30 АЕ при локализованных формах до 100 – 120 тысяч АЕ при токсических).

Техника введения ПДС. • С целью выявления повышенной чувствительности к чужеродному белку проводят в/к пробу сывороткой, разведённой 1: 100 в дозе 0, 1 мл в предплечье. • Через 20 мин. Если проба будет отрицательной (не будет местной реакции или образуется папула размером не более 9 мм), делают подкожную пробу неразведённой сывороткой в дозе 0, 1 мл в плечо. • Если через 30 – 60 мин реакции на это введение не будет, всю назначенную дозу сыворотки вводят в/м в ягодицу, бедро. Наблюдают за пациентом после введения сыворотки не менее 1 часа.

Патогенетическая терапия. Дезинтоксикация, восстановление гемодинамических нарушений и надпочечниковой недостаточности: Инфузионная терапия – в/в капельно введение жидкостей, сердечно-сосудистых средств. Витамины В 1, В 2, С. Гормоны коры надпочечников – преднизолон, гидрокортизон. Антибиотики Лечение крупа состоит из введения ПДС в комплексе с ингаляциями и отвлекающей терапией.

• Выписку из стационара производят после полного выздоровления и 2 -х кратного обследования – отрицательных мазков из носа и зева на дифтерию.
Профилактика Специфическая Неспецифическая

Неспецифическая профилактика: Раннее выявление и изоляция больного в инфекционный стационар. Экстренное извещение в ЦГСЭН телефонограммой. Карантин на 7 дней. Заключительная дезинфекция. Текущая дезинфекция в течение всего срока карантина. Мазок из зева и носа на дифтерию у всех контактных в течение 24 часов.

• Осмотр контактных детей ЛОР врачом в течение первых 3 -х суток. • Ежедневная термометрия и осмотр зева контактным в течение 7 дней. • В течение 24 часов с момента выявления больного проанализировать все ф 63 у контактных.
Прививкам подлежат: не привитые те, у кого нет сведений о прививках с низким титром антител (ниже 1: 20) не привитых детей и взрослых срочно привить АДС-М анатоксином

Неспецифическая профилактика: у привитых сделать серологический контроль на напряжённость антитоксического иммунитета и срочно привить АДС-М анатоксином при титре ниже 0, 3 МЕ/мл санитарно - просветительная работа среди населения в сельской местности при выявлении тяжёлого или повторного заболевания дифтерией проводить подворные обходы фельдшером, акушеркой или медсестрой под руководством врача для выявления температурящих больных и их госпитализации широко пользоваться превентивной госпитализацией больных ангиной, обструктивным ларингитом и с затянувшимися ринитами; и обследованием их на дифтерию.

Специфическая профилактика: По приказам МЗ РФ № 229 от 2001 г и № 673 «О календаре профилактических прививок» все здоровые дети должны быть привиты против дифтерии. Вакцинация проводится с 3 -х месяцев трёхкратно с интервалом 45 дней вакциной АКДС 0, 5 мл в/м одновременно с вакцинацией против полиомиелита +ИПВ 0, 5 мл в/м.

Вакцинация против дифтерии. I –я ревакцинация в 18 месяцев АКДС 0, 5 мл в/м + 4 кап ОПВ II- я ревакцинация в 6 – 7 лет 0, 5 мл в/м АДС-М III - я ревакцинация в 14 лет АДС-М 0, 5 мл в/м +4 кап ОПВ Взрослых прививают АДС-М каждые 10 лет.

Спасибо за внимание
дифтерия.ppt