Дифтерия Дифтерия — острая антропонозная бактериальная инфекция, характеризующаяся


Дифтерия

Дифтерия — острая антропонозная бактериальная инфекция, характеризующаяся развитием общетоксических явлений и воспалительного процесса преимущественно фибринозного характера в месте входных ворот. Дифтерийная палочка была открыта в 1883-1884 гг. Т. Клебсом и Ф. Леффлером. corynebacterium diphtheriae (от греч. coryne — булава, diphthera — плёнка). Грамположительная неспорообразующая тонкая палочка, не имеющая капсулы. Этиология
Основным фактором патогенности является экзотоксин, поражающий мышцу сердца, надпочечники, почки, нервные ганглии. Результат действия токсина на нервную ткань — демиелинизация нервных волокон, часто приводящая к параличам и парезам. Возбудитель дифтерии устойчив к низким температурам, в воде, молоке сохраняется до 3 нед., длительно сохраняется на поверхности сухих предметов, но быстро инактивируется во влажной среде и на свету. При кипячении погибает мгновенно.
Эпидемиология Источником инфекции является только человек — больной или бактерионоситель. Механизм заражения — аэрозольный, основной путь передачи воздушно-капельный. Изредка возможны контактно-бытовой путь передачи через инфицированные предметы обихода, игрушки, посуду, бельё, а также пищевой при размножении бактерий в молоке, кондитерских кремах, являющихся хорошей питательной средой для дифтерийных бактерий. Сезонный подъём заболеваемости отмечается в осенне-зимнее время

Клиническая картина Инкубационный период колеблется от 2 до 10 дней. Самые частые формы — дифтерия ротоглотки (зева) и дыхательных путей (дифтерия гортани). Возможна также дифтерия носа, глаза, уха, половых органов, в странах тропического пояса встречаются дифтерия кожи и ран. 1. Дифтерия зева (ротоглотки) Наиболее частая форма дифтерии (95% всех случаев заболевания). 1.1. Локализованная дифтерия зева Начинается остро с подъёмом температуры до 37,5-38,0°С, недомоганием, незначительными болями при глотании. В зеве наблюдается небольшой отёк и умеренная гиперемия нёбных дужек и миндалин.

К концу 1-х, началу 2-х суток появляются дифтерийные налёты на миндалинах. Они могут быть точечными, островчатыми или сплошными, плотные, с трудом снимаются и не растираются между шпателями. При попытке снять налёт обнажается кровоточащая поверхность. 1.2. Распространённая дифтерия зева Протекает с более выраженными проявлениями. Температура достигает 38,5-39,0°С, налёты в зеве выходят за пределы миндалин, появляясь на нёбе, маленьком язычке, задней стенки глотки. Отмечается умеренный отёк дужек и миндалин.

1.3. Субтоксическая дифтерия зева Характерны явления интоксикации, выраженные боли при глотании. Миндалины умеренно отёчны, багрово-цианотичного цвета, с налётом, располагающимся в пределах миндалин или слегка выходящим за дужки. Отёк миндалин, дужек язычка и мягкого нёба умеренный. Регионарные лимфоузлы увеличенные, болезненные и плотные. Отличительная особенность субтоксической дифтерии ротоглотки — локальный, часто односторонний отёк подкожной клетчатки шеи над регионарными лимфоузлами. Отёк подкожной клетчатки шеи в подчелюстной области.
1.4. Токсическая дифтерия зева Начинается остро. Повышается температура тела до 39,0-41,0°С, появляются головные боли, боль в горле. Выраженный отёк и диффузная гиперемия слизистой ротоглотки предшествуют появлению грубых и стойких фибринозных налётов, чаще имеющих распространённый характер. Развивается безболезненный отёк подкожной клетчатки шеи являющийся характерной особенностью токсической дифтерии ротоглотки. Отёк плотный, при надавливании ямки не остаются.

Границы отёка при токсической дифтерии I степени достигают середины шеи, при II степени — ключицы. При III степени отёк быстро прогрессирует и спускается ниже ключицы, может распространиться на заднюю поверхность шеи, спину, подниматься на лицо. У больных отмечают цианоз губ, тахикардию, снижение АД. 1.5. Гипертоксическая дифтерия зева Характерны бурное начало, гипертермия (40,0-41,0°С), бред, спутанное сознание, рвота, могут быть судороги. К концу 1-х на 2-е сутки болезни развиваются признаки ОНН, ИТШ. В зеве — резкий отёк, разлитая гиперемия, обширные грязно-серые налёты, распространяющиеся на мягкое и твёрдое нёбо.

Отёк подкожной клетчатки занимает переднюю и боковую поверхность шеи. При отсутствии медпомощи через 2-3 дня наступает летальный исход. 1.6. Геморрагическая дифтерия зева Начинается как токсическая дифтерия зева III степени, но с 3-4 дня появляются признаки ДВС-синдрома: кровоточивость из мест инъекций, кровоизлияния в слизистые, ткань миндалин, подкожную клетчатку шеи, носовые, желудочные, кишечные кровотечения. С 4-5 дня болезни развивается тяжёлый миокардит. Летальность достигает 60-65%.

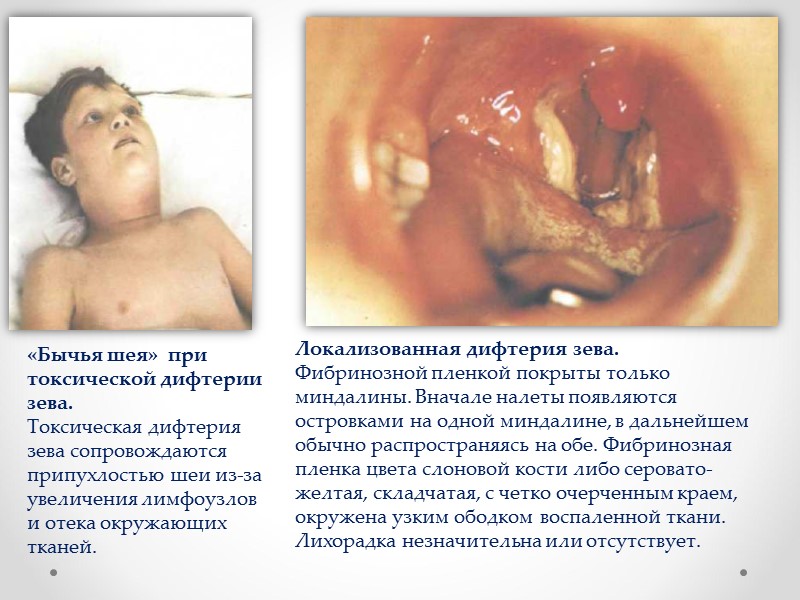
«Бычья шея» при токсической дифтерии зева. Токсическая дифтерия зева сопровождаются припухлостью шеи из-за увеличения лимфоузлов и отека окружающих тканей. Локализованная дифтерия зева. Фибринозной пленкой покрыты только миндалины. Вначале налеты появляются островками на одной миндалине, в дальнейшем обычно распространяясь на обе. Фибринозная пленка цвета слоновой кости либо серовато-желтая, складчатая, с четко очерченным краем, окружена узким ободком воспаленной ткани. Лихорадка незначительна или отсутствует.

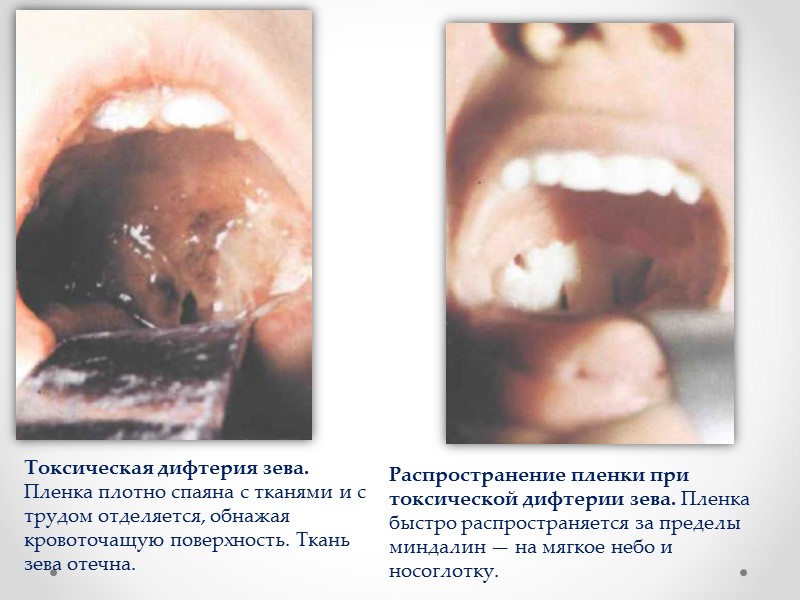
Токсическая дифтерия зева. Пленка плотно спаяна с тканями и с трудом отделяется, обнажая кровоточащую поверхность. Ткань зева отечна. Распространение пленки при токсической дифтерии зева. Пленка быстро распространяется за пределы миндалин — на мягкое небо и носоглотку.

2. Дифтерия гортани Заболевание начинается постепенно, с невысокого (до 38°С) подъёма температуры и небольшого недомогания, на фоне которых появляются хриплый голос и периодический «лающий» кашель, которые в течение первых двух-трёх суток не сопровождаются явлениями стеноза гортани. Главной особенностью начального периода дифтерийного крупа является прогрессирующее падение звучности голоса (до полной афонии).

Круп развивается чаще у маленьких детей в возрасте до 2 лет. В клинической картине крупа выделяют три стадии: Дисфоническая стадия начинается постепенно с повышения температуры тела до 38°С, умеренной интоксикации (недомогание, снижение аппетита), грубого лающего кашля и осиплости голоса. Продолжается она 1-3 сут. Стенотическая стадия длится от нескольких часов до 3 сут. Развивается афония, кашель становится беззвучным, возникает чувство нехватки воздуха, шумное дыхание. При отсутствии своевременной помощи наступает асфиксическая стадия.

Асфиксическая стадия характеризуется частым и поверхностным дыханием, нарастанием цианоза, нитевидным пульсом, выраженным падением АД. В дальнейшем нарушается сознание, появляются судороги, наступает смерть от асфиксии. Длительность крупа составляет в среднем 5-6 дней и зависит от тяжести инфекции и быстроты врачебного вмешательства. Темпы развития крупа зависят и от возраста. Они тем быстрее, чем моложе ребёнок.


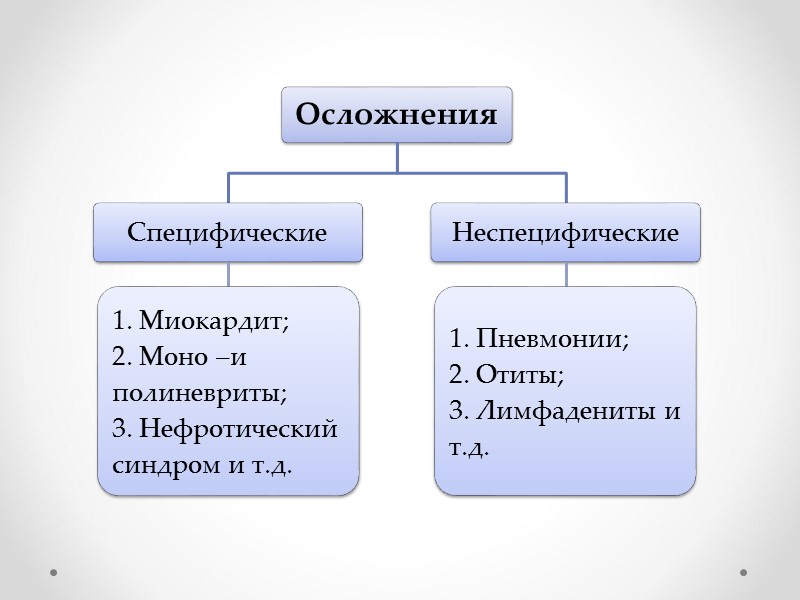
Диагностика Материал для исследования: плёнки из очагов дифтеритического воспаления и слизь. Материал берётся сухим стерильным тампоном, материал необходимо брать не позднее 12 часов с момента обращения в ЛПУ. Взятие проводить ежедневно в течение 3-х дней, берётся натощак или через 2 ч после еды. Для исследования необходимы стерильные пробирки с ватными тампонами. При выполнении мазка необходимо снимать тампоном слизь, плёнку на границе налёта и неповреждённой ткани с обеих миндалин, нёбных дужек, язычка. В лаборатории материал исследуют бактериоскопическим, бактериологическим и иммунологическим методами. Окончательный ответ можно получить через 48-72 ч.

Лечение Все больные с подозрением на дифтерию подлежат госпитализации и изоляции. В остром периоде показан постельный режим. Рекомендуются следующие сроки соблюдения постельного режима для больных дифтерией: при локализованной форме — 5-7 дней, при распространённой и субтоксической — 7-10, при дифтерии гортани 7-10, при токсической форме 20-25 дней. Даже в самых лёгких случаях дифтерии больной должен находиться в постели не менее 5 дней. Ограничение двигательного режима направлено на предупреждение возникновения тяжёлых осложнений вплоть до паралича сердца. Основным средством лечения является противодифтерийная сыворотка, которая эффективна только в ранние сроки болезни.

Антибиотикотерапия с использованием бензилпенициллина, эритромицина в течении 5-10 дней. При лечении локализованных форм дифтерии можно ограничиться лишь проведением ПДС, но не лишним будет и назначение десенсибилизирующих препаратов (супрастин, тавегил и т.д.). Местное лечение патологического процесса в зеве заключается в частых полосканиях глотки слабыми дезрастворами (перикись водорода, 2% раствором борной кислоты, 2% раствором натрия гидрокарбоната, раствором фурациллина). При токсической дифтерии I-III степени показано применение кортикостероидов.

При дифтерии гортани: введение эуфиллина, паровые ингаляции с растворами гидрокортизона, тепловые и отвлекающие процедуры. При неэффективности медикаментозного лечения крупа — интубация трахеи или трахеостомия. Для санации бактериовыделителей применяют клиндамицин по 150 мг 4 раза в день, бензилпенициллин-новокаиновую соль по 600 000 ЕД 2 раза в день в/м, цефалотин и цефалеандол парентерально в средних терапевтических дозах. Длительность курсов антибиотикотерапии — 7 дней.

Профилактика Специфическая профилактика заключается во введении грудным детям, начиная с трехмесячного возраста (до этого времени у них сохраняется плацентарный иммунитет), дифтерийного анатоксина, входящего в состав препаратов АКДС (адсорбированной коклюшно-дифтерийно-столбнячной вакцины), АДС (адсорбированного дифтерийно-столбнячного анатоксина). Помимо данных препаратов, выпускают АКДС-М, АДС-М, АД-М — анатоксины, содержащие малое количество антигена и используемые для иммунизации людей с предрасположенностью к аллергии, однако эти препараты являются менее иммуногенными.

АКДС вводится с 3-х месяцев трёхкратно с интервалом в 30-45 дней, в/м в верхний наружный квадрант ягодицы, переднюю наружную область бедра (доза 0,5 мл). Схема: 3 мес-4,5 мес-6 мес. Первая ревакцинация проводится в 18 мес. после законченной вакцинации, в 6-7 лет —вторая ревакцинация, 14 лет — третья ревакцинация, после 18 лет — ревакцинация каждые 10 лет до 56-летнего возраста.

Мероприятия в отношении больных и контактных лиц Информация в ЦГСЭН: извещение не позднее 12 часов после выявления больного. Госпитализация: все формы заболевания, включая носительство токсигенных коринбактерий. Изоляция контактных: не проводится. Мероприятия в очаге инфекции: проводится текущая и заключительная дезинфекция.

Мероприятия в отношении контактных лиц: при выявлении больного дифтерией в детском учреждении устанавливается карантин на 7 дней. Все контактные, в том числе персонал, одномоментно обследуются на носительство дифтерийной палочки и наблюдаются в течение 7 дней с ежедневной термометрией. Всех детей осматривает ЛОР-врач. При выявлении в очаге носителей токсигенных коринебактерий, все контактные обследуются еще раз и так до получения у всех отрицательного результата. Выявленные носители токсигенных коринебактерий изолируются и лечатся в стационаре.

Условия выписки: больные, перенесшие дифтерию, выписываются после клинического выздоровления и двух отрицательных бак.анализов, взятых с интервалом в 1-2 дня, но не ранее чем через 3 дня после отмены антибиотиков. Допуск в коллектив: по выздоровлению с 2-мя отрицательными анализами. Диспансеризация: не регламентирована.
44-difteriya.ppt
- Количество слайдов: 25

