Диффузный токсический зоб (Болезнь Грейвса) Выполнил: Липатников Константин


Диффузный токсический зоб (Болезнь Грейвса) Выполнил: Липатников Константин 31 группа

Диффузный токсический зоб - аутоиммунное заболевание, сопровождающееся увеличением щитовидной железы и избыточной продукцией тиреоидных гормонов.

История Название "Болезнь Грейвса" (диффузный токсический зоб) ведет свою историю еще с 1835 года, когда ирландский врач Роберт Грейвс (Robert Graves) описал заболевание у нескольких пациентов в Лондонском медицинском журнале. Но первые данные о болезни встречаются в работах Калеба Пари (Caleb Pary) за 10 лет до этого. В Европе заболевание более известно по имени немецкого врача общей практики из Мерзебурга Карла фон Базедова (Karl von Basedow).

Распространенность Заболевание наиболее часто встречается у женщин - в 8 раз чаще чем у мужчин. Чаще всего оно развивается в среднем возрасте (наиболее часто между 30 и 50 годами), но не является редкостью заболевание и у подростков и молодых людей, в период беременности, менопаузы и у людей старше 50 лет.

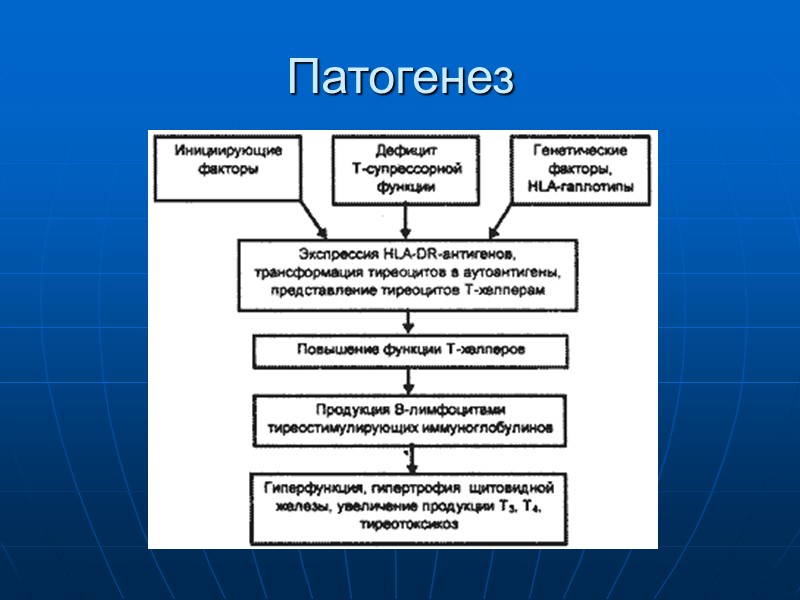
Этиология Наиболее часто ДТЗ возникает из-за аутоимунных процессов в организме. Аутоимунные заболевания развиваются при поражении иммунитета, в данном случае к нормальным клеткам здорового организма иммунная система вырвбатывает специфические клетки (антитела), повреждающие их. При ДТЗ вырабатывается аномальный белок, который «заставляет» щитовидную железу работать более интенсивно.

Этиология Развитие аутоиммунных процессов возможно при наличии наследственной предрасположеннности, которая передается многофакторным (полигенным) путем. Доказательствами роли генетического фактора в развитии ДТЗ являются: наличие семейных случаев заболевания; наличие довольно часто у больных ДТЗ и их ближайших родст венников определенных антигенов HLA-системы и антитиреоидных антител; высокий риск развития ДТЗ (60%) у второго монозиготного близнеца, если один из них болен этим заболеванием. Особенно часто Базедова болезнь возникает при хронической ангине, вирусных инфекциях, при введении радиоактивного йода. Риск развития ДТЗ возрастает у больных сахарным диабетом, гипопаратиреозом, витилиго.

Патогенез

Классификация В России до настоящего времени наиболее часто продолжает использоваться классификация по О.В. Николаеву, предложенная в 1955 году.

Классификация зоба по ВОЗ (1992)

Степени тяжести тиреотоксикоза (А)

Степени тяжести тиреотоксикоза (Б)
Клиника В большинстве случаев при диффузном токсическом зобе происходит увеличение размеров щитовидной железы, которое, как правило, имеет диффузный характер. Нередко железа увеличена значительно. В ряде случаев над щитовидной железой можно выслушать систолический шум. Тем не менее, зоб не является облигатным симптомом диффузного токсического зоба, поскольку он отсутствует не менее чем у 25-30 % пациентов.

Клиника Характерны глазные симптомы: экзофтальм, конъюнктивит,повышенный блеск глаз, широкое раскрытие глазных щелей (симптом Дальримпля), редкое мигание (симптом Штельвага), ослабление конвергенции (симптом Мебиуса), гиперпигментация кожи век, симптом Грефе (при движении глазного яблока вниз появляется полоска склеры между верхним веком и радужной оболочкой); симптом Кохера ( обнажение участка склеры при фиксации зрением предмета, перемещаемого вверх), дрожание закрытых век (симптом Розенбаха).

Клиника Частыми симптомами являются: потеря веса, чувство тревоги, раздражительность, повышенное потоотделение, непереносимость жары, тремор (дрожание), мышечная слабость. Среди остальных изменений следует отметить: учащенное сердцебиение, теплая влажная кожа, «напряженный взгляд». Характерные изменения обычно видны невооруженным взглядом. Иногда развивается претибиальная микседема - кожа передней поверхности голени становится отечной, уплотненной, пурпурно-красного цвета («апельсиновая корка»), часто сопровождается эритемой и зудом.

Клиника Тяжелым осложнением является тиреотоксический криз (представляет угрозу для жизни) - быстрое поступление в кровь большого количества тиреоидных гормонов. Причиной могут являться инфекции, стрессы, оперативные вмешательства. Клинические проявления тиреотоксического криза характеризуются резким усилением симптомов тиреотоксикоза. Повышается температура тела (до 38-40 °С), появляется психическое возбуждение, бред, галлюцинации, тошнота, рвота, понос. Отмечается выраженная тахикардия (150 ударов в минуту и более), сильные боли в животе. Возможна острая сердечно-сосудистая, почечная и надпочечниковая недостаточность.

Диагностика К диагностическим критериям диффузного токсического зоба относят: Повышение концентраций в сыворотке крови Т4 и Т3 Увеличение поглощения радиоактивного йода щитовидной железой Уровень ТТГ в сыворотке крови низкий Определение повышенного титра стимулирующих рецепторы к ТТГ антител (80—90% больных) УЗИ щитовидной железы На первом этапе диагностики диффузного токсического зоба необходимо подтвердить, что имеющаяся у пациента клиническая симптоматика (тахикардия, похудение, тремор) обусловлена синдромом тиреотоксикоза. С этой целью проводят гормональное исследование, которое обнаруживает снижение или даже полное подавление уровня ТТГ и повышение уровней Т4 и/или Т3. Дальнейшая диагностика направлена на дифференцировку ДТЗ от других заболеваний, протекающих с тиреотоксикозом. При наличии клинически выраженной эндокринной офтальмопатии диагноз ДТЗ практически очевиден. В ряде случаев при отсутствии явной эндокринной офтальмопатии имеет смысл осуществить ее активный поиск при помощи инструментальных методов (УЗИ и МРТ орбит)

Лечение 1. Консервативное фармакологическое лечение Консервативная терапия осуществляется при помощи препаратов тиомочевины, к которым относится тиамазол (мерказолил, тирозол, метизол) и пропилтиоурацила (ПТУ, пропицил). Механизм действия обоих препаратов заключается в том, что они активно накапливаются в щитовидной железе и блокируют синтез тиреоидных гормонов благодаря ингибированию тиреоидной пероксидазы, которая осуществляет присоединение йода к остаткам тирозина в тиреоглобулине.

Лечение 2. Хирургическое лечение Целью оперативного лечения является удаление практически всей щитовидной железы, с одной стороны обеспечивающее развитие послеоперационного гипотиреоза (который достаточно легко компенсируется), а с другой - исключающее любую возможность рецидива тиреотоксикоза. Абсолютными показаниями для оперативного лечения служат аллергические реакции или стойкое снижение лейкоцитов, отмечаемые при консервативном лечении, большие размеры зоба (увеличение щитовидной железы выше III степени), нарушения ритма сердечных сокращений по типу мерцательной аритмии с симптомами сердечно-сосудистой недостаточности, выраженный зобогенный эффект мерказолила.

Лечение 3. Радиойодтерапия — это один из современных методов лечения диффузного токсического зоба и других заболеваний щитовидной железы. В ходе лечения радиоактивный йод (изотоп I-131) вводится в организм в виде желатиновых капсул перорально (в редких случаях используется жидкий раствор I-131). Радиоактивный йод, накапливающийся в клетках щитовидной железы, подвергает бета- и гамма- излучению всю железу. При этом уничтожаются клетки железы и опухолевые клетки, распространившиеся за её пределы. Проведение радиойодтерапии подразумевает обязательную госпитализацию в специализированное отделение. Метод эффективен, неинвазивен, относительно недорог, лишен тех осложнений, которые могут развиться во время операции на щитовидной железе. Единственными противопоказаниями к лечению 131I являются беременность и грудное вскармливание.

Лечение 4. Лечение эндокринной офтальмопатии Лечение заболевания ЩЖ с поддержанием стойкого эутиреоза. Гипотиреоз и курение провоцируют прогрессирование ЭОП. Местное лечение: светозащитные очки, глазные капли с дексаметазоном. Глюкокортикоиды (ГК) начиная со 2 степени ЭОП. Рентгенотерапия на область орбиты при резистентности к терапии ГК, в сочетании с ней, при рецидивах ЭОП после отмены ГК. Хирургическая декомпрессия глазницы с удалением ретробульбарной клетчатки, а при необходимости костных стенок глазницы. Косметические операции на глазном яблоке с целью коррекции экзофтальма и косоглазия, развивающихся в результате фиброза.

Лечение Особенность лечения у беременных Особенность лечения диффузного токсического зоба во время беременности заключается в том, что тиреостатик (предпочтение отдается ПТУ, который хуже проникает через плаценту) назначается в минимально необходимой дозе, которая необходима для поддержания уровня свободного Т4 на верхней границе нормы или несколько выше нее. Обычно по мере увеличения сроков беременности потребность в тиреостатике уменьшается и большинство женщин после 25-30 недели препарат не принимает. Тем не менее, у большинства из них после родов (обычно через 3-6 месяцев) развивается рецидив заболевания.
Профилактика Профилактика диффузного токсического зоба включает в себя прежде всего сохранение психического спокойствия, поскольку стрессы – один из самых главных пусковых механизмов возникновения этой болезни. Рекомендуется принимать легкие успокаивающие препараты, особенно на основе трав, пить травяные чаи и принимать ванны с травяными экстрактами. Полезна при стрессах и ароматерапия.Для защиты организма от инфекций рекомендуется укреплять иммунитет, принимая витамины, особенно относящиеся к группе В, и проводя общеукрепляющие процедуры – теплый душ, обливания теплой водой, прогулки. В случае наследственной предрасположенности необходимо обращаться к врачу при самых первых, даже на первый взгляд незначительных, симптомах.

Прогноз При отсутствии лечения неблагоприятный и определяется постепенным развитием фибрилляции предсердий, сердечной недостаточности, истощения (марантический тиреотоксикоз). Прогноз при правильном и своевременном лечении благоприятный, однако после оперативного лечения возможно развитие гипотиреоза. Больным следует избегать инсоляции. Недопустимы злоупотребления йодсодержащими лекарственными средствами и пищевыми продуктами, богатыми йодом. Прогноз лечения: 30% - улучшение, 60% стабилизация процесса, 10% дальнейшее прогрессирование.

Спасибо за внимание!
30-diffuznyy_toksicheskiy_zob.ppt
- Количество слайдов: 24

