Томаш-Диффузные заболевания миокарда.ppt
- Количество слайдов: 65

Диффузные заболевания миокарда: дифференциальная диагностика, принципы лечения Томаш Олег Викторович, к. м. н. , доцент кафедры внутренних болезней № 2

Цель – уметь диагностировать диффузные заболевания миокарда и определять тактику ведения больного. Задачи: ª выделять ведущие синдромы, характерные для диффузных заболеваний миокарда; § проводить внутрисиндромную дифференциальную диагностику с целью верификации нозологического диагноза; ¨ составлять план обследования пациента; © знать принципы лечения и профилактики.

n n n Сердечно-сосудистые заболевания в мире и в Украине занимают 1 -е место по заболеваемости, инвалидности и смертности. В структуре сердечно-сосудистой патологии лидируют ИБС и артериальная гипертензия (гипертоническая болезнь и вторичные артериальные гипертензии). Помимо ИБС и АГ существует достаточно обширная группа заболеваний миокарда известной и неизвестной природы, приводящих к тяжёлой СН или жизнеопасным аритмиям – кардиомиопатии (КМП).

n n n Миокард подвержен целому ряду заболеваний, вызываемых самыми различными причинами, часть из которых и сегодня остаётся неизвестными. Клиническая картина КМП весьма вариабельна – от отсутствия или незначительной выраженности симптомов до тяжёлой СН или внезапной смерти вследствие аритмии. Гетерогенность причин КМП, однотипность клиники и отсутствие патогномоничных признаков значительно затрудняет диагностику.

n n Термин «кардиомиопатия» был предложен W. Brigden в 1957 году для определения заболеваний сердца неизвестного происходжения. До настоящего времени специалисты, занимающиеся проблемой заболеваний миокарда, не могут прийти к единому мнению об их номенклатуре и классификации, о чём свидетельствуют разнообразные трактовки данного вопроса в современной литературе.

Рекомендации ВОЗ 1980 года предусматривали разделение диффузных заболеваний миокарда на 2 группы: I. специфические болезни миокарда – поражения миокарда известной этиологии (инфекции, токсические вещества, дефицит химических элементов и питательных веществ, поражения других органов и систем – эндокринные заболевания, ДЗСТ, б-ни накопления и инфильтрации, гранулёматозные и семейные нервно-мышечные болезни); II. кардиомиопатии – заболевания миокарда неизвестной/неясной этиологии. Неклассифицируемые заболевания – миокардит Фидлера; эндомиокардиальный фиброэластоз.

§ § Многие специалисты оставались сторонниками распространения понятия «КМП» и на заболевания миокарда известной этиологии, обозначая их термином «вторичная КМП» в отличие от т. н. «первичных КМП» неизвестной этиологии. В дальнейшем грань между «специфическими болезнями миокарда» и «кардиомиопатиями» стала стираться благодаря уточнению неизвестных ранее причин некоторых их этих заболеваний, с одной стороны, и сходству клинических проявлений многих поражений миокарда неизвестной и известной этиологии с другой.

§ В 1996 г. группа экспертов ВОЗ совместно с Международным обществом и Федерацией кардиологов опубликовали рекомендации, в соответствии с которыми кардиомиопатиями следует называть любые заболевания миокарда, связанные с нарушением его функции. § КМП объединяют всё многообразие первичных поражений миокарда (т. е. не связанных с заболеваниями других структур сердца – атеросклерозом венечных артерий, клапанными пороками, системной и лёгочной АГ) независимо от их причин.

§ Для обозначения заболеваний миокарда известной этиологии рекомендован термин «специфические КМП» (прежние названия – вторичные КМП, специфические болезни миокарда). § Для обозначения заболеваний миокарда неизвестной этиологии рекомендован термин «идиопатические КМП» (прежнее название первичные КМП). Report of the 1995 WHO/ISFC Task Force on the Definition and Classification of Cardiomyopathies. Circulation. 1996; 93: 841– 2.

Этиологическая классификация КМП (1) (Амосова Е. Н. , 2002, с сокращениями) А. Специфические КМП. 1. Воспалительные КМП (миокардиты). 1. 1. Инфекционные (вирусы, бактерии, риккетсии, микоплазмы, хламидии, спирохеты, простейшие, грибки, гельминты). 1. 2. Неинфекционные: аллергические – ДЗСТ и СВ (РА, СКВ, Д(П)М, ББ, УП, ГВ); саркоидоз; лекарственные (АБ, сульфаниламиды, противо. ТВС, индометацин, диуретики); р-ция отторжения трансплантата сердца; укусы змей, пауков, скорпионов; токсические, вызванные лекарствами – антрациклиновые АБ (адриамицин, блеомицин), антидепрессанты, парацетамол, циклофосфамид, кокаин, амфетамин, 5 -ФУ, α -интерферон, катехоламины, ГКС, барбитураты и др. ). 1. 3. Особые формы неизвестной этиологии (гигантоклеточный; изолированный миокардит Фидлера).

Этиологическая классификация КМП (2) (Амосова Е. Н. , 2002, с сокращениями) 2. Метаболические КМП. 2. 1. Эндокринные (тиреотоксикоз, гипотиреоз, СД, болезнь и синдром Иценко-Кушинга, акромегалия, феохромоцитома). 2. 2. Уремическая. 2. 3. Подагрическая. 2. 4. Гипероксалатурическая. 2. 5. «Дефицитные» : дефицит электролитов (Са, Р) и алиментарных веществ (анемия, квашиоркор, бери, пеллагра, дефицит селена и карнитина). 2. 6. Вследствие нарушения обмена электролитов (К, Мg и др. ).

Этиологическая классификация КМП (3) (Амосова Е. Н. , 2002, с сокращениями) n n n n 3. Токсические КМП (алкогольная, кобальтовая). 4. КМП при болезнях накопления и инфильтрации (гемохроматоз; лейкоз и другие злокачественные опухоли). 5. КМП при амилоидозе. 6. КМП при карциноидном синдроме. 7. КМП при семейных нервно-мышечных заболеваниях. 8. КМП вследствие действия физических факторов (тепловой удар, гипотермия, ионизирующее излучение). 9. КМП, вызванная тахикардией. 10. Послеродовая, или перипартальная КМП.

Этиологическая классификация КМП (4) (Амосова Е. Н. , 2002, с сокращениями) Б. Идиопатические КМП. 1. Идиопатическая ДКМП. 2. Идиопатическая ГКМП. 3. Идиопатическая РКМП (фибропластический париетальный эндокардит; эндомиокардиальный фиброз). 4. Идиопатическая аритмогенная КМП ПЖ.

В соответствии с рекомендациями ВОЗ (1996) к специфическим КМП относят также ишемическую, клапанную и гипертензивныю формы. § Ишемическая КМП имеет все признаки ДКМП, характеризуется значительным нарушением сократительной способности миокарда, степень которого не соответствует относительно небольшой выраженности коронарного атеросклероза.

§ При клапанной КМП степень дисфункции миокарда значительно превышает выраженность гемодинамической перегрузки сердца вследствие патологии клапанов. § Гипертензивная КМП характеризуется гипертрофией ЛЖ в сочетании с симптомами СН, которые аналогичны наблюдаемым при ГКМП, ДКМП или РКМП.

Патофизиологические варианты КМП § Несмотря на обилие этиологических вариантов КМП, их патофизиология сводится к трём формам. В зависимости от механизмов дисфункции миокарда различают: - дилатационную КМП; - гипертрофическую КМП и - рестриктивную КМП. § Эти формы существенно отличаются по характеру структурных изменений сердца и клинических проявлений, что имеет важное дифференциально-диагностическое значение.
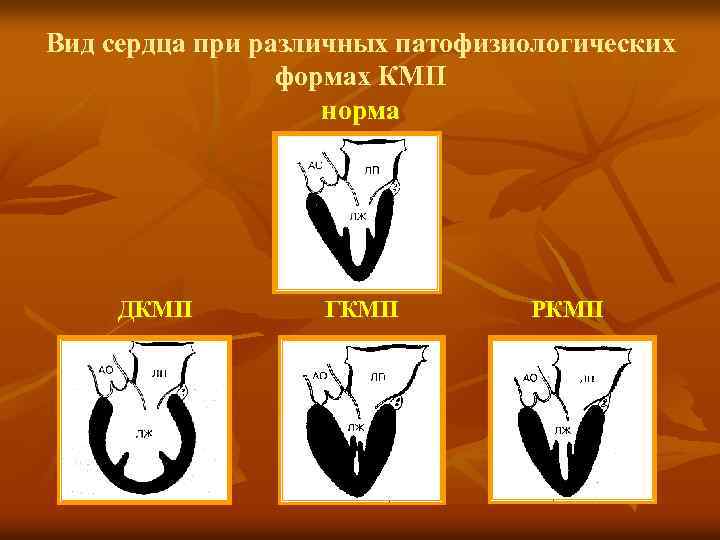
Вид сердца при различных патофизиологических формах КМП норма ДКМП ГКМП РКМП

ДКМП § ДКМП характеризуется резким расширением полостей сердца, снижением его сократительной ф-ции и развитием СН. § Выявляемость среди мужчин в среднем в 3 раза выше, чем среди женщин. § Хотя этиология окончательно не установлена, большинство авторов указывают на гетерогенность причин, вызывающих ДКМП. Считается, что ДКМП является конечным результатом различных патологических процессов.

ДКМП Генетические факторы? § У 20 -40% пациентов в семейном анамнезе имеется указание на эту патологию. § Описана т. н. семейная ДКМП, повторившаяся в 3 х поколениях (аутосомно-доминантный тип наследования). § Известен синдром Барта (Barth syndrome) – генетически обусловленное заболевание сердца с формированием ДКМП; её признаки возникают у мальчиков в течение первых месяцев жизни, сочетаются с изменениями скелетных мышц, низким ростом, нейтропенией со склонностью к инфекциям и патологией митохондрий.

ДКМП Инфекционные факторы? § Взаимоотношение ДКМП и воспалительной КМП, или миокардита – интересная и актуальная проблема. § У части больных с ДКМП при тщательном клиникоморфологическом исследовании, включающем биопсию миокарда, обнаруживаются признаки воспаления. § Известно, что миокард поражается практически при любых инфекциях (особенно при вирусных – Коксаки группы В – до 40% всех(!) миокардитов, А, грипп, корь, краснуха, гепатит, EBV, CMV, HIV, herpes simplex и др. ). § Воспалительные изменения в миокарде при световой микроскопии обнаруживаются у 1% лиц, умерших от острых инфекций.

Миокардит (воспалительная КМП) Возможные пути повреждения кардиомиоцитов при инфекциях: n Прямое миокардиоцитолитическое действие вследствие инвазии возбудителя в миокард и последующей репликации там же; n Клеточное повреждение циркулирующими при системной инфекции токсинами; n Неспецифическое клеточное повреждение вследствие генерализованного воспаления; n Клеточное повреждение вследствие продукции специфическими клетками и гуморальной иммунной системой факторов, направленных против инфекционного агента и/или неоантигенов (хронизация процесса? ).

Миокардит (воспалительная КМП) n n Инфекционный агент (чаще – вирус) инициирует начальный иммунный ответ. В случае, если антигены кардиомиоцитов гомологичны антигенам вируса, последующая иммунная реакция будет направлена не только против вируса, но и против собственных миокардиальных структур. Элиминация инфекционного агента не останавливает процесс аутоиммунной агрессии, поскольку в результате воспалительных изменений кардиомиоциты могут приобретать свойства аутоантигенов. Исходом этого процесса может быть формирование ДКМП.
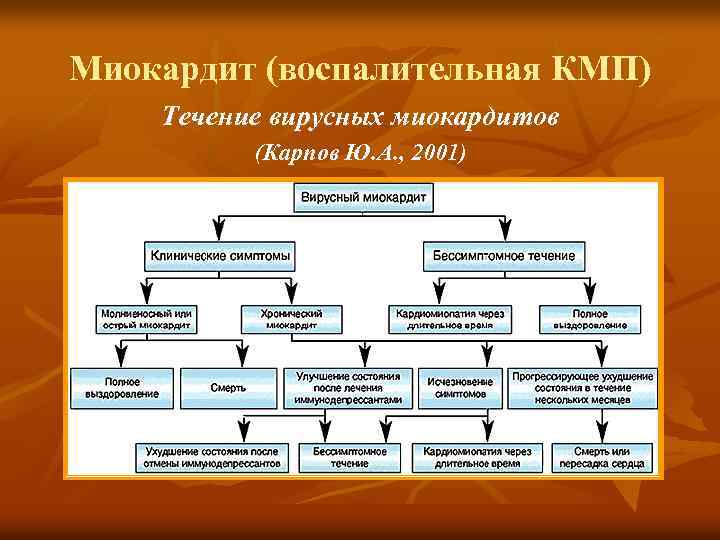
Миокардит (воспалительная КМП) Течение вирусных миокардитов (Карпов Ю. А. , 2001)

Миокардит (воспалительная КМП) Сложности диагностики миокардитов и верификации их связи с формированием ДКМП n n В большинстве случаев миокардиты протекают «доброкачественно» - без клинических симптомов / с минимальными симптомами. На первый план выступают симптомы основного заболевания, в рамках которого развивается миокардит. ДКМП как исход миокардита формируется через достаточно длительное время, что не позволяет чётко и однозначно связать её возникновение с когдато перенесённой инфекцией (особенно если во время этой инфекции миокардит не был диагностирован). Специфические симптомы миокардита отсутствуют.

Миокардит (воспалительная КМП) n n Жалобы – лихорадка; слабость, утомляемость; одышка; сердцебиение, перебои в области сердца; дискомфорт и/или разнообразные боли в области сердца (редко провоцируются физической нагрузкой). Физикальное исследование – тахикардия, непропорциональная тяжести лихорадки; приглушённость I тона; систолический шум на верхушке (диастолические шумы – редкость!); гипотония; в тяжёлых случаях – СН: периферические отёки, кардиомегалия, асцит, застойные хрипы в лёгких и т. д.

Миокардит (воспалительная КМП) n n Инструментальные и лабораторные методы ЭКГ – тахикардия, различные нарушения ритма и проводимости, неспецифические изменения сегмента ST и зубца Т (NB! При нормальной ЭКГ поражение миокарда маловероятно). Эхо. КГ – иногда нарушение систолический и диастолической ф-ции, изредка – нарушение локальной сократимости миокарда (NB! Позволяет исключить другие причины ухудшения состояния больного).

Миокардит (воспалительная КМП) Инструментальные и лабораторные методы § Сцинтиграфия с Ga 67, антимиозиновые антитела, меченые In 111, и МРТ позволяют выявить воспалительно-некротические изменения миокарда. § Доказательством кардионекроза может быть повышение в плазме активности КФК и концентрации тропонина I (чувствительность – 34%, специфичность – 89%).

Миокардит (воспалительная КМП) Инструментальные и лабораторные методы n n n Трансвенозная эндомиокардиальная биопсия с морфологическим исследованием – прижизненная диагностика миокардита. Гистологическая диагностика основана на использовании «Далласских критериев» (1986): оценивается воспалительная инфильтрация миокарда различными клетками, дистрофия и некроз кардиомиоцитов. Считается, что при бактериальных миокардитах преобладают полиморфноядерные нейтрофилы, при аутоиммунных поражениях – эозинофилы, при вирусных – лимфоциты.

Миокардит (воспалительная КМП) Как его диагностировать? n Тщательный сбор анамнеза – связь кардиальных симптомов с предшествующими эпизодами инфекций (в т. ч. респираторных) и неясной лихорадки, всевозможными аллергическими реакциями, контактами с токсическими веществами, пищевыми отравлениями, облучением, переохлаждением или перегревом.

Миокардит (воспалительная КМП) n Как его диагностировать? Наличие синдромов СН, нарушений ритма и проводимости, тромбоэмболических осложнений, воспалительного синдрома (лабораторные признаки перенесённой инфекции, острофазовые реакции, продукты разрушения кардиомиоцитов) и синдрома иммунных нарушений (повышение титра противовирусных антител, аутоантител к структурам кардиомиоцитов, нарушение субпопуляций Тлимфоцитов) свидетельствуют в пользу воспалительной КМП.

Миокардит (воспалительная КМП) Как его диагностировать? n Окончательный диагноз может быть подтверждён только гистологически. NB! На практике к этому методу прибегают только при крайне неблагоприятном течении заболевания (гигантоклеточный миокардит) и/или при неэффективности проводимой терапии. NB! При большинстве миокардитов гистологические данные малоспецифичны (исключение – гигантоклеточный миокардит, некоторые гранулёматозные и паразитарные поражения сердца).

Миокардит (воспалительная КМП) Диагностические критерии миокардита NYHA (1964, 1973, с дополнениями) Возникновение в течение 10 дней после перенесённой инфекции больших критериев: - застойная СН; - кардиогенный шок; - полная AV-блокада с приступами МЭС; - патологические изменения ЭКГ; - повышение активности миокардиальных ферментов крови; n малых критериев: - лабораторные подтверждения перенесённого вирусного заб-я; - тахикардия; - ослабление I тона; - ритм галопа; - результаты субэндомиокардиальной биопсии. О миокардите говорят при наличии 2 больших или 1 большого и 2 малых; при наличии любого из первых 3 -х больших – тяжёлое течение.

Миокардит (воспалительная КМП) n n Принципы лечения Режимные мероприятия – постельный режим, органичение нагрузок с постепенным их расширением и т. д. Этиотропная терапия – когда возможно(? ) СН – общепринятые подходы (ИАПФ, диуретики, БАБ, антагонисты альдостерона по показаниям; СГ – очень осторожно!). АБТ – эффект практически отсутствует (при гиперсенситивных опасна!).

Миокардит (воспалительная КМП) Принципы лечения § НПВС – могут усиливать явления СН; в остром периоде обладают повреждающим действием на кардиомиоциты. § Убедительных данных благополучного влияния на исход противовирусных препаратов и иммунодепрессантов не получено (American Myocarditis Treatment Trial – преднизолон + циклоспорин не отличались по эффекту от плацебо); однако иммуносупрессия считается оправданной при тяжёлом течении заболевания.

ДКМП n n n Характерный структурный признак значительная дилатация всех камер сердца (больше ЛЖ) при неизменённой толщине стенок (возможна незначительная гипертрофия). Изменения сердечной гемодинамики - диффузная гипокинезия ЛЖ, снижение ФВ и МОС, повышение КДД ЛЖ (часто и ПЖ), развитие митральной и трикуспидальной рекургитации. Дисфункция миокарда носит характер систолической.

ДКМП n n n Характерные клинические проявления – симптомы и признаки прогрессирующей застойной СН, преимущественно ЛЖ. Она сопровождается кардиомегалией, ритмом галопа и относительной митральной и трикуспидальной недостаточностью. Частыми осложнениями являются системные и лёгочные тромбоэмболии, особенно на фоне закономерно возникающей фибрилляции предсердий (МА). Возможны пароксизмальная тахикардия, экстрасистолии, нарушения проводимости.

ДКМП Принципы лечения n СН – лечение по общепринятым схемам; при неэффективности – пересадка сердца (более 50% нуждающихся в ней – пациенты с ДКМП). n Аритмии: острые нарушения ритма – лечение по общепринятым схемам; профилактика – препараты К, Мg, БАБ, верапамил, кордарон; возможна имплантация дефибрилляторакардиовертера. n Кардиопротекция (триметазидин). NB! Следует избегать препаратов с недоказанной эффективностью.

ГКМП n n n ГКМП – заболевание миокарда, характеризующееся выраженной гипертрофией миокарда ЛЖ (реже - и/или ПЖ) с вовлечением в процесс МЖП при отсутствии этиологических факторов увеличения массы сердца (прежде всего, АГ и аортального стеноза). Распространённость в популяции - 0, 2% (в основном у мужчин). ГКМП считается наследственным заболеванием, передающимся по аутосомнодоминантному типу.

ГКМП § § - - Причины – мутации одного из саркомерных генов, кодирующих структуру миофибриллярных белков. Макроскопические варианты ГКМП: асимметричная – изолированная гипертрофия МЖП, или гипертрофический субаортальный стеноз (ИГСС) – 60 -95% всех форм; гипертрофия различных отделов ЛЖ, чаще апикальной части; симметричная – тотальная концентрическая гипертрофия.
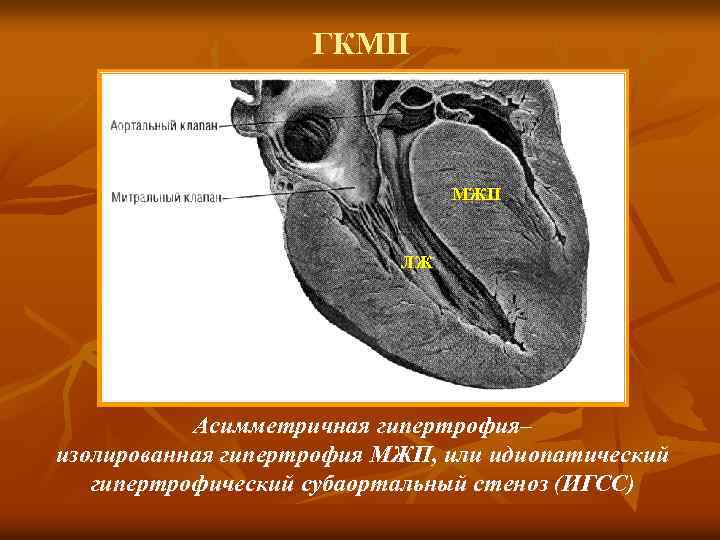
ГКМП МЖП ЛЖ Асимметричная гипертрофия– изолированная гипертрофия МЖП, или идиопатический гипертрофический субаортальный стеноз (ИГСС)
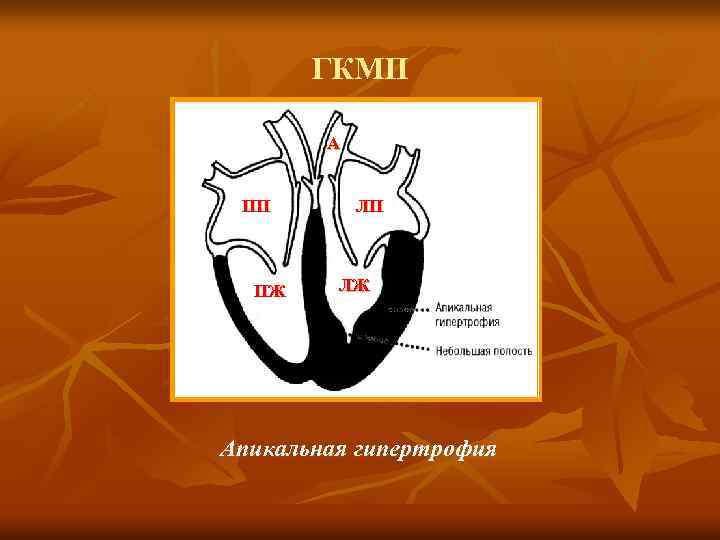
ГКМП А ПП ПЖ ЛП ЛЖ Апикальная гипертрофия
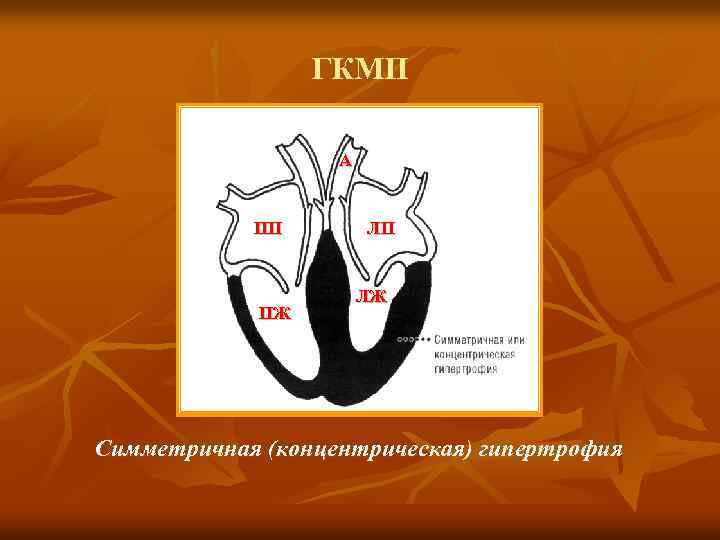
ГКМП А ПП ПЖ ЛП ЛЖ Симметричная (концентрическая) гипертрофия
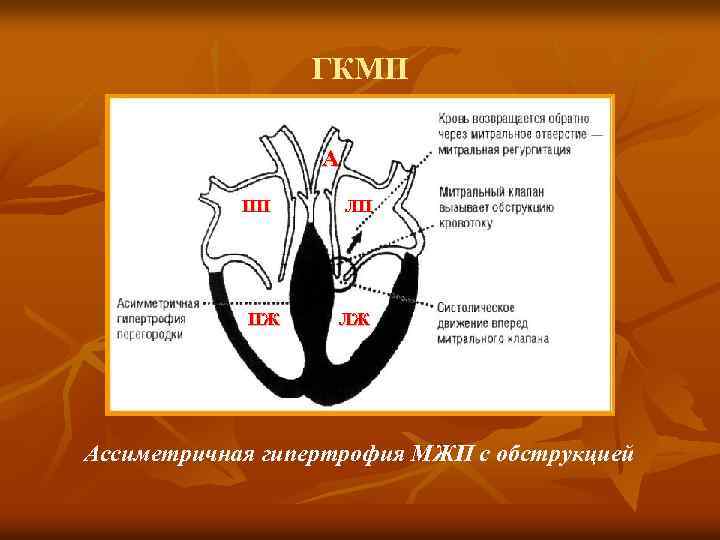
ГКМП А ПП ПЖ ЛП ЛЖ Ассиметричная гипертрофия МЖП с обструкцией
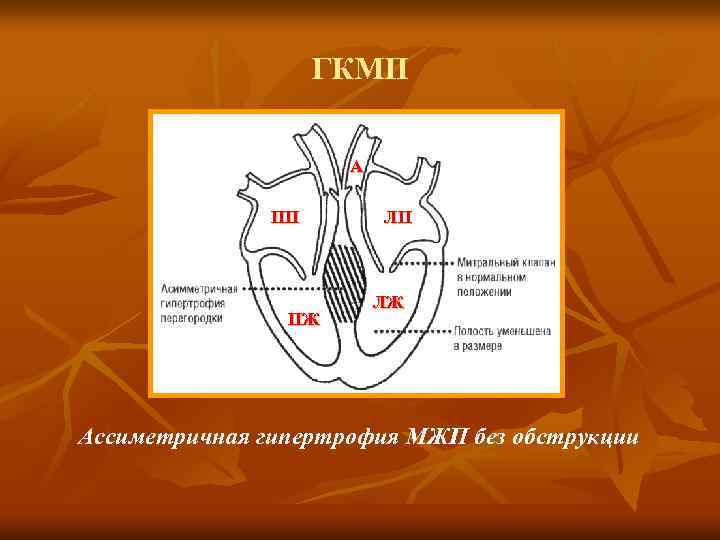
ГКМП А ПП ПЖ ЛП ЛЖ Ассиметричная гипертрофия МЖП без обструкции

ГКМП § § § В зависимости от выраженности утолщения миокарда выделяют 3 степени гипертрофии: умеренная – 15 -20 мм; средней степени – 21 -25 мм; выраженная - более 25 мм. Гипертрофия кардиомиоцитов в сочетании с уплотнением коллагеновой сети внеклеточного матрикса приводят к нарушению расслабления миокарда; возникает диастолическая дисфункция. Систолическая функция сохранена/повышена – ФВ достигает 90% и более; однако МОС всё равно снижается, т. к. резко падает УО.

ГКМП n n n ГКМП может быть полностью бессимптомной или манифестировать в любом возрасте. Первым проявлением заболевания может быть внезапная смерть. Выраженность гипертрофии ЛЖ и степень обструкции не коррелируют с наличием и выраженностью клинических симптомов.

ГКМП Классическая триада симптомов: - стенокардия напряжения; - симптомы ЛЖ-недостаточности (прежде всего, одышка при физической нагрузке); - синкопальные состояния. § Закономерны различные нарушения ритма, вплоть до фатальных. n

ГКМП n Боли в области сердца отмечают ¾ больных с ГКМП, при этом у 25% отмечается классическая стенокардия напряжения. Она возникает вследствие ряда причин – нарушения наполнения венечных артерий, которое происходит в диастолу; сдавления интрамиокардиальных ветвей венечных артерий гипертрофированными кардиомиоцитами; несоответствием между массой миокарда и кровотоком по венечному руслу.

ГКМП n В основе сердечной недостаточности лежит резкое нарушение диастолической функции ригидного гипертрофированного ЛЖ и ухудшение его заполнения. Левожелудочковая недостаточность проявляется одышкой при нагрузке, приступами сердечной астмы, отёком лёгких.

ГКМП n Синкопальное состояние – наиболее тяжёлое клиническое проявление ГКМП. Основные причины – нарушение диастолического наполнения ЛЖ, аритмии и обструкция выносящего тракта. В итоге при физической нагрузке сердце не способно увеличить СВ. Поэтому происходит перераспределение кровотока к работающим мышцам, что приводит к ишемии мозга с кратковременной потерей сознания.

ГКМП n Нарушение взаимной ориентации кардиомиоцитов при ГКМП является патологическим субстратом для развития злокачественных желудочковых аритмий, которые могут быть причиной внезапной смерти. Вероятно, провоцирующими факторами при этом являются ишемия миокарда и/или чрезмерная катехоламиновая стимуляция миокарда при нагрузках.

ГКМП n n Диагностика Основной метод – Эхо. КГ (утолщение задней стенки ЛЖ и/или МЖП, уменьшение полости ЛЖ, признаки обструкции выносящего тракта ЛЖ). При пограничной гипертрофии миокарда (13 -15 мм) и отсутствии обструкции – семейный анамнез ГКМП и генетическое обследование, выявляющее соответствующие мутации.

ГКМП n n n Лечение Препарата, влияющего на естественное течение болезни и вызывающего регресс гипертрофии ЛЖ, нет. Терапия по сути является симптоматической. Целесообразность агрессивной тактики лечения большинства больных сомнительна, поскольку нередко ГКМП протекает стабильно без серьёзных осложнений, а смертность в популяции больных составляет до 1, 5% в год, что не превышает смерность среди взрослого населения в целом.

ГКМП n - - Лечение С учётом возможности внезапной смерти (особенно в молодом возрасте) важна адекватная оценка её факторов риска: остановка сердца и стойкая ЖТ в анамнезе; случаи внезапной смерти у родственников; частые/длительные эпизоды ЖТ при холтеровском мониторировании; повторные обмороки; массивная гипертрофия (более 35 мм).

ГКМП n n n Лечение БАБ - уменьшение ЧСС (удлиняется диастола, облегчается пассивное наполнение желудочков; уменьшение потребности миокарда в О 2; возможно, предупреждают обструкцию при нагрузке. Верапамил (АК) – улучшение диастолической функции; уменьшение ишемии миокарда. Указанные препараты дают симптоматический эффект, но не предупреждают внезапной смерти.

ГКМП n n Лечение У 25% б-ных – постоянная/пароксизмальная форма ФП, способствующая нарастанию СН и тромбоэмболиям. Профилактика пароксизмов ФП – амиодарон. Постоянная форма ФП – БАБ, верапамил; СГ нежелательны. При высоком риске внезапной смерти – амиодарон или имплантация дефибрилляторакардиовертера.

ГКМП n n Лечение При бессимптомной форме ГКМП лечение целесообразно только при массивной гипертрофии (для уменьшения ишемии миокарда, улучшения диастолической ф-ции и возможной отсрочки появления симптомов). При симптомной обструктивной форме ГКМП, рефрактерной к медикаментозному лечению (до 5% б-ных), показано оперативное лечение, при необструктивной рефрактерной – не показано.
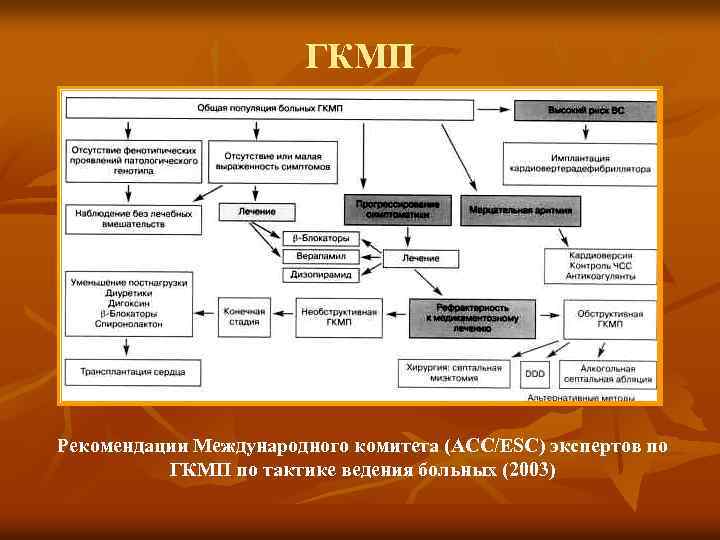
ГКМП Рекомендации Международного комитета (ACC/ESC) экспертов по ГКМП по тактике ведения больных (2003)

РКМП n n РКМП – инфильтративное или фиброзное поражение миокарда, характеризующееся ригидными, неподатливыми стенками желудочков, уменьшением наполнения и снижением диастолического объёма одного или обоих желудочков при нормальной или почти неизменённой систолической функции и толщине стенок. В основе РКМП - распространённый интерстициальный фиброз.

РКМП В рамках РКМП выделяют несколько заболеваний: - эндомиокардиальный фиброз; - фиброэластоз эндокарда новорождённых и детей младшего возраста; - эозинофильный париетальный фибропластический эндокардит Леффлера; - африканская облитерирующая КМП. § Возможно, эти заболевания имеют сходный патогенез или являются разными стадиями одного процесса. n
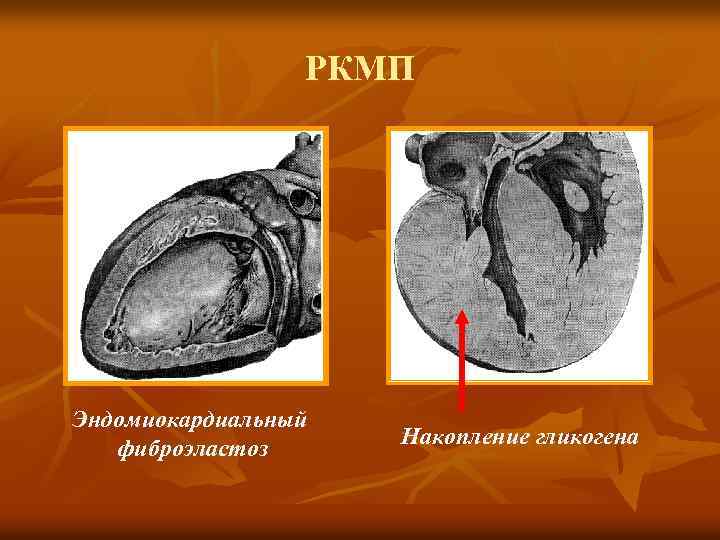
РКМП Эндомиокардиальный фиброэластоз Накопление гликогена

РКМП n Ведущая роль в развитии РКМП принадлежит иммунным нарушениям с гиперэозинофильным синдромом. Размеры сердца небольшие (170 -500 г). Характерно прогрессирующее утолщение (до 1 см) пристеночного эндокарда; он плотный, состоит из фиброзной ткани. Вследствие выраженного фиброза эндо-/миокарда увеличивается жёсткость ( или снижается податливость) одного или обоих желудочков, нарушается их диастолическое расслабление, что нарушает кровенаполнение сердца.

РКМП n n Клинические симптомы зависят от типа поражения сердца: ПЖ-, ЛЖ- или смешанного право-левожелудочкового. При этом развиваются характерные признаки ПЖ-, ЛЖили бивентрикулярной недостаточности. Характерны тяжёлые нарушения ритма и тромбоэмболический синдром. Кардиалгия и синкопальные состояния не характерны. Диагностика затруднена ввиду многообразия клинических форм и отсутствия кардиомегалии.

РКМП На ранних этапах решающий диагностический критерий – эозинофилия в сочетании с признаками активного аутоиммунного воспаления. n Верифицирует диагноз эндомиокардиальная биопсия. n Дифференциальную диагностику РКМП следует проводить с другими КПМ: - в отличие от ДКМП нет кардиомегалии, дилатации всех полостей (больше желудочков), диффузной гипокинезии желудочков; - в отличие от ГКМП нет стенокардии, обмороков, гипертрофии миокарда. n

РКМП n n Прогноз неблагоприятный – смертность 70% в течение первых 5 лет. Неблагоприятные прогностические признаки – утолщение стенки ЛЖ и уменьшение амплитуды QRS. Лечение в основном симптоматическое. Единственный радикальный метод – трансплантация сердца.
Томаш-Диффузные заболевания миокарда.ppt