fce74f64c31ffa10b4a1322ec0eccc8b.ppt
- Количество слайдов: 25
 Дифференциальный диагноз гиперкинезов и эпилептических приступов С. О. Айвазян Руководитель отдела клинической неврологии и эпилептологии Научно-практический центр медицинской помощи детям ДЗ г. Москвы
Дифференциальный диагноз гиперкинезов и эпилептических приступов С. О. Айвазян Руководитель отдела клинической неврологии и эпилептологии Научно-практический центр медицинской помощи детям ДЗ г. Москвы
 Цель исследования • Изучить результаты обследования пациентов, поступивших в эпилепологический стационар с направляющим диагнозом "эпилепсия", оценить частоту и причины диагностических ошибок. Метод и объект исследования: • Видео-ЭЭГ мониторинг, продолжительность 6 -96 часов • Пациенты эпилептологического стационара, n=2015, возраст от 1 месяца до 21 года
Цель исследования • Изучить результаты обследования пациентов, поступивших в эпилепологический стационар с направляющим диагнозом "эпилепсия", оценить частоту и причины диагностических ошибок. Метод и объект исследования: • Видео-ЭЭГ мониторинг, продолжительность 6 -96 часов • Пациенты эпилептологического стационара, n=2015, возраст от 1 месяца до 21 года
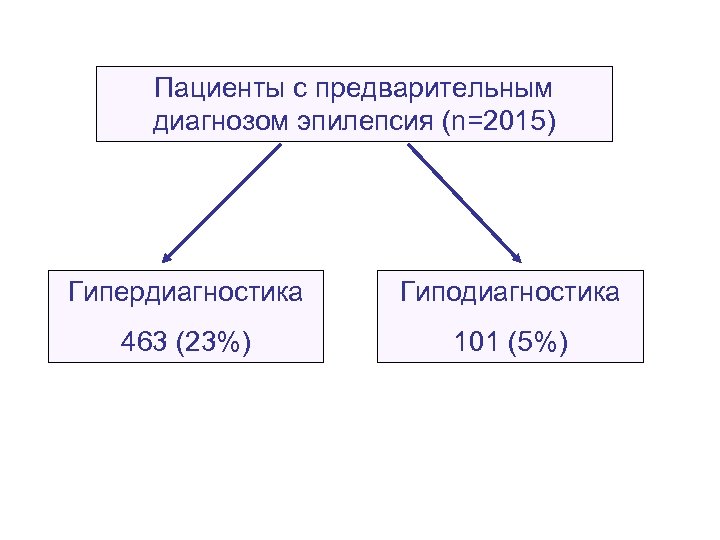 Пациенты с предварительным диагнозом эпилепсия (n=2015) Гипердиагностика Гиподиагностика 463 (23%) 101 (5%)
Пациенты с предварительным диагнозом эпилепсия (n=2015) Гипердиагностика Гиподиагностика 463 (23%) 101 (5%)
 Достоверность направляющего диагноза "эпилепсия" (n=223) (J. Buchholt, J. Alving, 2002. Эпилептологический центр, Дианалунд, Дания. ) • 39% (87) - диагноз не подтвержден • 64% из них лечились 1 -5 противоэпилептическими препаратами • Наиболее часто имитировали эпилепсию: – Staring – Псевдоэпилептические приступы – Неизвестно 23% 10% 30%
Достоверность направляющего диагноза "эпилепсия" (n=223) (J. Buchholt, J. Alving, 2002. Эпилептологический центр, Дианалунд, Дания. ) • 39% (87) - диагноз не подтвержден • 64% из них лечились 1 -5 противоэпилептическими препаратами • Наиболее часто имитировали эпилепсию: – Staring – Псевдоэпилептические приступы – Неизвестно 23% 10% 30%
 I. Гипердиагностика эпилепсии – 23% Причины ошибочного диагноза: • Недостаток объективной информации при сборе анамнеза • Пароксизмы идентичны эпилептическим • Неправильная интерпретация ЭЭГ • «Давление» родственников пациента на врача • Синдром Мюнхаузена От 10 % до 40 % пациентов с диагнозом «Фармакорезистентная эпилепсия» страдают неэпилептическими приступами (H. Luders, 2000).
I. Гипердиагностика эпилепсии – 23% Причины ошибочного диагноза: • Недостаток объективной информации при сборе анамнеза • Пароксизмы идентичны эпилептическим • Неправильная интерпретация ЭЭГ • «Давление» родственников пациента на врача • Синдром Мюнхаузена От 10 % до 40 % пациентов с диагнозом «Фармакорезистентная эпилепсия» страдают неэпилептическими приступами (H. Luders, 2000).
 События/пароксизмы неэпилептического генеза, имитирующие эпилепсию у детей 1. Здоровые дети (n=162 / 8, 5%, из них 114 получали от 1 до 6 АЭП) – Физиологические рефлексы новорожденного • Моро, ошибочно принимался за инфантильный или эпилептический тонический спазм. • АШТР, схожий с асимметричным тоническим приступом. • сосательный рефлекс расценивался как оперкулярный припадок с жевательными автоматизмами. • хватательный рефлекс симулировал тонический припадок – Физиологическое поведение младенца, нормальные поведенческие реакции ребенка. – Физиологическая двигательная активность во сне – Парциальные пробуждения во время сна – Инфантильная мастурбация
События/пароксизмы неэпилептического генеза, имитирующие эпилепсию у детей 1. Здоровые дети (n=162 / 8, 5%, из них 114 получали от 1 до 6 АЭП) – Физиологические рефлексы новорожденного • Моро, ошибочно принимался за инфантильный или эпилептический тонический спазм. • АШТР, схожий с асимметричным тоническим приступом. • сосательный рефлекс расценивался как оперкулярный припадок с жевательными автоматизмами. • хватательный рефлекс симулировал тонический припадок – Физиологическое поведение младенца, нормальные поведенческие реакции ребенка. – Физиологическая двигательная активность во сне – Парциальные пробуждения во время сна – Инфантильная мастурбация
 События/пароксизмы неэпилептического генеза, имитирующие эпилепсию у детей 2. Соматические/неврологические расстройства (n=200 / 10, 4%) Неонатальный период • Апноэ Ранний детский возраст • Дрожание/тремор 9 Дети и подростки • Ранний младенческий доброкачественный миоклонус 3 • Доброкачественный неонатальный миоклонус сна 4 • Доброкачественное пароксизмальное головокружение • Аффект-респираторные приступы • Патологический неэпилептический миоклонус 14 • Пароксизмальные нарушения сна • Синкопе с побледнением ( «бледные синкопе» ) • Мигрень • Доброкачественный пароксизмальный тортиколиз 2 • Синкопальные • Spasmus Nutans состояния и аноксические судороги • Тики 13 • Опсоклонус 17 • Гиперэкплексия 2 • Гастроэзофагальный рефлюкс. Синдром Sandifer. • Пароксизмальные дискинезии 19 • Инфантильная мастурбация • Психогенные неэпилептические приступы • Приступы дрожания ("Shuddering attacks") 3 • Двигательные феномены, связанные со сном • Стереотипии • Нарколепсия
События/пароксизмы неэпилептического генеза, имитирующие эпилепсию у детей 2. Соматические/неврологические расстройства (n=200 / 10, 4%) Неонатальный период • Апноэ Ранний детский возраст • Дрожание/тремор 9 Дети и подростки • Ранний младенческий доброкачественный миоклонус 3 • Доброкачественный неонатальный миоклонус сна 4 • Доброкачественное пароксизмальное головокружение • Аффект-респираторные приступы • Патологический неэпилептический миоклонус 14 • Пароксизмальные нарушения сна • Синкопе с побледнением ( «бледные синкопе» ) • Мигрень • Доброкачественный пароксизмальный тортиколиз 2 • Синкопальные • Spasmus Nutans состояния и аноксические судороги • Тики 13 • Опсоклонус 17 • Гиперэкплексия 2 • Гастроэзофагальный рефлюкс. Синдром Sandifer. • Пароксизмальные дискинезии 19 • Инфантильная мастурбация • Психогенные неэпилептические приступы • Приступы дрожания ("Shuddering attacks") 3 • Двигательные феномены, связанные со сном • Стереотипии • Нарколепсия
 Ранний младенческий доброкачественный миоклонус ( «Доброкачественные неэпилептические инфантильные спазмы» ) • Двигательные феномены аналогичны серийным, флексорным или экстензорным инфантильным спазмам • ЭЭГ – норма • Нейровизуальзация - норма • Нервно-психическое развитие не нарушено • Прогноз: Самопроизвольно исчезает к 2 -3 годам жизни вне зависимости от проводимого лечения Dravet C. et al. , 1986; Donat JF, Wright FS, 1992
Ранний младенческий доброкачественный миоклонус ( «Доброкачественные неэпилептические инфантильные спазмы» ) • Двигательные феномены аналогичны серийным, флексорным или экстензорным инфантильным спазмам • ЭЭГ – норма • Нейровизуальзация - норма • Нервно-психическое развитие не нарушено • Прогноз: Самопроизвольно исчезает к 2 -3 годам жизни вне зависимости от проводимого лечения Dravet C. et al. , 1986; Donat JF, Wright FS, 1992
 Приступы дрожания (“Shuddering spells”) • Этиология неизвестна, иногда наследственная • • • предрасположенность Патофизиология неизвестна, предполагается родство с эссенциальным тремором Дебют в грудном или раннем детском возрасте Неврологический статус, ЭЭГ не нарушены Характер приступов: внезапно возникающие дрожательные движения туловища и конечностей, без потери сознания, продолжительность 5 -10 секунд; часто связаны с приемом пищи, негативными эмоциями, иногда с мочеиспусканим, некоторыми позами (постуральный тремор), могут быть очень частыми Дифференциальный диагноз: с миоклоническими приступами. Прогноз: После 5 лет спонтанно исчезают. Редко возможен переход в эссенциальный тремор
Приступы дрожания (“Shuddering spells”) • Этиология неизвестна, иногда наследственная • • • предрасположенность Патофизиология неизвестна, предполагается родство с эссенциальным тремором Дебют в грудном или раннем детском возрасте Неврологический статус, ЭЭГ не нарушены Характер приступов: внезапно возникающие дрожательные движения туловища и конечностей, без потери сознания, продолжительность 5 -10 секунд; часто связаны с приемом пищи, негативными эмоциями, иногда с мочеиспусканим, некоторыми позами (постуральный тремор), могут быть очень частыми Дифференциальный диагноз: с миоклоническими приступами. Прогноз: После 5 лет спонтанно исчезают. Редко возможен переход в эссенциальный тремор
 Пароксизмальная дискинезия. Пароксизмальный хореоатетоз/дистония (ПХА) • Формы: – пароксизмальный кинезиогенный ХА (ПКХА) – пароксизмальный некинезиогенный ХА (ПНХА) • Этиология: – ПКХА - аутосомно-доминантный или рецессивный тип наследования, имеются спорадические случаи, мужчины страдают в 4 раза чаще женщин – ПНХА - аутосомно-доминантный тип наследования – симптоматический ПХА - возникает при рассеянном склерозе, ишемических атаках, ЧМТ, интоксикациях, метаболических нарушениях (гипопаратиреоз, гипертиреоз и др) • Клиника: пароксизмально возникающие хореоатетозные, дистонические гиперкинезы, позы, чаще односторонние, без нарушениями сознания, при ПНХА могут провоцироваться эмоциональными нагрузками, приемом алкоголя или кофеина
Пароксизмальная дискинезия. Пароксизмальный хореоатетоз/дистония (ПХА) • Формы: – пароксизмальный кинезиогенный ХА (ПКХА) – пароксизмальный некинезиогенный ХА (ПНХА) • Этиология: – ПКХА - аутосомно-доминантный или рецессивный тип наследования, имеются спорадические случаи, мужчины страдают в 4 раза чаще женщин – ПНХА - аутосомно-доминантный тип наследования – симптоматический ПХА - возникает при рассеянном склерозе, ишемических атаках, ЧМТ, интоксикациях, метаболических нарушениях (гипопаратиреоз, гипертиреоз и др) • Клиника: пароксизмально возникающие хореоатетозные, дистонические гиперкинезы, позы, чаще односторонние, без нарушениями сознания, при ПНХА могут провоцироваться эмоциональными нагрузками, приемом алкоголя или кофеина
 Пароксизмальная дискинезия. Пароксизмальный хореоатетоз/дистония (ПХА) • Частота и продолжительность приступов ПКХА - многократные в течение суток, непродолжительные (до нескольких минут); ПНХА - редкие (не более 3 эпизодов в сутки), но продолжительные - до нескольких часов • Пароксизмальная дискинезия, индуцирумая физической нагрузкой – Пароксизмы обычно провоцируются физическими упражнениями (нагрузкой), проводимыми в течение 10 -15 минут, но не связаны с двигательным актом. – Типично вовлечение тех мышечных групп, на которые приходилась основная нагрузка. – Гиперкинезы прекращаются постепенно, в течение 5 -30 минут после завершения физических упражнений. – Противоэпилептические средства неэффективны. В ряде случаев эффективен ацетазоламид.
Пароксизмальная дискинезия. Пароксизмальный хореоатетоз/дистония (ПХА) • Частота и продолжительность приступов ПКХА - многократные в течение суток, непродолжительные (до нескольких минут); ПНХА - редкие (не более 3 эпизодов в сутки), но продолжительные - до нескольких часов • Пароксизмальная дискинезия, индуцирумая физической нагрузкой – Пароксизмы обычно провоцируются физическими упражнениями (нагрузкой), проводимыми в течение 10 -15 минут, но не связаны с двигательным актом. – Типично вовлечение тех мышечных групп, на которые приходилась основная нагрузка. – Гиперкинезы прекращаются постепенно, в течение 5 -30 минут после завершения физических упражнений. – Противоэпилептические средства неэффективны. В ряде случаев эффективен ацетазоламид.
 А. , 1 год 3 мес. Направляющий диагноз: Фокальная симптоматическая эпилепсия. Окончательный диагноз: Пароксизмальный хореоатетоз/дистония
А. , 1 год 3 мес. Направляющий диагноз: Фокальная симптоматическая эпилепсия. Окончательный диагноз: Пароксизмальный хореоатетоз/дистония
 Ф. , 11 лет Направляющий диагноз: Фокальная симптоматическая эпилепсия. Окончательный диагноз: Пароксизмальный хореоатетоз/дистония
Ф. , 11 лет Направляющий диагноз: Фокальная симптоматическая эпилепсия. Окончательный диагноз: Пароксизмальный хореоатетоз/дистония
 Гиперэкплексия (стартл-синдром, синдром «прыгающего француза из штата Мэн» ) • Наследственное заболевание с защитной реакцией на непредвиденный, потенциально опасный стимул любого типа • Этиология: аутосомно-доминантный тип наследования или спорадическая мутация (субъединица [GLRA 1] альфа 1 ингибитора глицинового рецептора, хромосома 5 q 33 -q 35) • Характер приступов: провоцируются сенсорными раздражителями; сокращение мышц головы, шеи, спины, иногда конечностей, сопровождающееся криком, приводящее к прыжкам или падениям, реже к синкопе • Неврологический статус: мышечная ригидность в младенческом возрасте • Прогноз: возможен летальный исход в связи со спазмом голосовой щели
Гиперэкплексия (стартл-синдром, синдром «прыгающего француза из штата Мэн» ) • Наследственное заболевание с защитной реакцией на непредвиденный, потенциально опасный стимул любого типа • Этиология: аутосомно-доминантный тип наследования или спорадическая мутация (субъединица [GLRA 1] альфа 1 ингибитора глицинового рецептора, хромосома 5 q 33 -q 35) • Характер приступов: провоцируются сенсорными раздражителями; сокращение мышц головы, шеи, спины, иногда конечностей, сопровождающееся криком, приводящее к прыжкам или падениям, реже к синкопе • Неврологический статус: мышечная ригидность в младенческом возрасте • Прогноз: возможен летальный исход в связи со спазмом голосовой щели
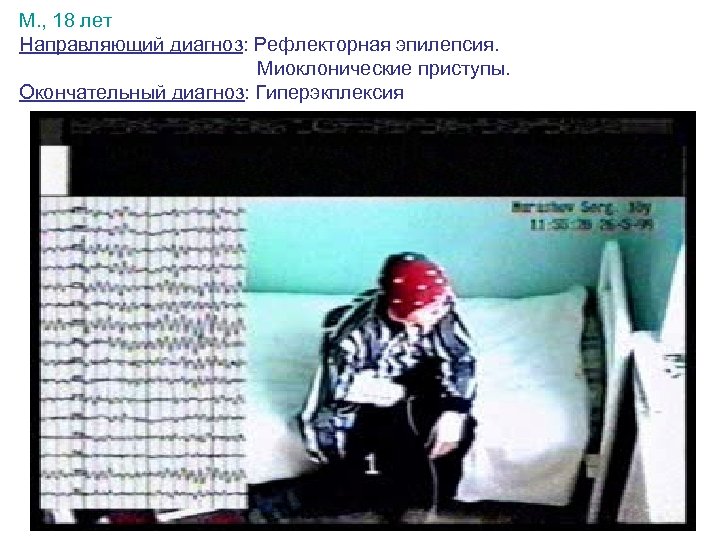 М. , 18 лет Направляющий диагноз: Рефлекторная эпилепсия. Миоклонические приступы. Окончательный диагноз: Гиперэкплексия
М. , 18 лет Направляющий диагноз: Рефлекторная эпилепсия. Миоклонические приступы. Окончательный диагноз: Гиперэкплексия
 II. Гиподиагностика эпилепсии (n=101 / 5%) Причины ошибочного диагноза: • Недостаток объективной информации при сборе анамнеза • Неконвульсивные эпилептические припадки, сопровождающиеся «необычным» поведением пациента (лобная и височная локализации): - с психическими симптомами; - аутомоторные, гипермоторные, геластические; • Эпилептические припадки с минимальными клиническими проявлениями • Неконвульсивная эпилепсия (ESES/CSWS) • «ЭЭГ негативная» эпилепсия – Отсутствие эпилептиформной активности в интериктальной ЭЭГ – Отсутствие иктальных ЭЭГ паттернов (медиальные фронтальные, париетальные, темпоральные отделы, орбито -фронтальная кора)
II. Гиподиагностика эпилепсии (n=101 / 5%) Причины ошибочного диагноза: • Недостаток объективной информации при сборе анамнеза • Неконвульсивные эпилептические припадки, сопровождающиеся «необычным» поведением пациента (лобная и височная локализации): - с психическими симптомами; - аутомоторные, гипермоторные, геластические; • Эпилептические припадки с минимальными клиническими проявлениями • Неконвульсивная эпилепсия (ESES/CSWS) • «ЭЭГ негативная» эпилепсия – Отсутствие эпилептиформной активности в интериктальной ЭЭГ – Отсутствие иктальных ЭЭГ паттернов (медиальные фронтальные, париетальные, темпоральные отделы, орбито -фронтальная кора)
 Гиперкинетические расстройства, которые имитировала эпилепсия • Тики и синдром Туретта ошибочно диагностировались вместо: – – • ЮМЭ (синдром Янца) - 4 Миоклония век с абсансами (синдром Jeavons) - 9 Типичные абсансы с миоклоническим компонентом - 3 Фокальный миоклонус - 1 Патологический неэпилептический миоклонус ( «повышенный рефлекс Моро» , вздрагивания) ошибочно диагностировался вместо: – Ифантильных спазмов 14
Гиперкинетические расстройства, которые имитировала эпилепсия • Тики и синдром Туретта ошибочно диагностировались вместо: – – • ЮМЭ (синдром Янца) - 4 Миоклония век с абсансами (синдром Jeavons) - 9 Типичные абсансы с миоклоническим компонентом - 3 Фокальный миоклонус - 1 Патологический неэпилептический миоклонус ( «повышенный рефлекс Моро» , вздрагивания) ошибочно диагностировался вместо: – Ифантильных спазмов 14
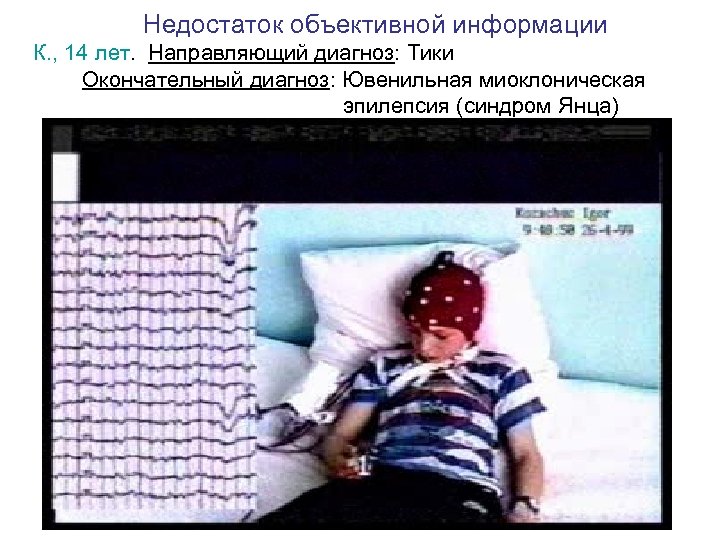 Недостаток объективной информации К. , 14 лет. Направляющий диагноз: Тики Окончательный диагноз: Ювенильная миоклоническая эпилепсия (синдром Янца)
Недостаток объективной информации К. , 14 лет. Направляющий диагноз: Тики Окончательный диагноз: Ювенильная миоклоническая эпилепсия (синдром Янца)
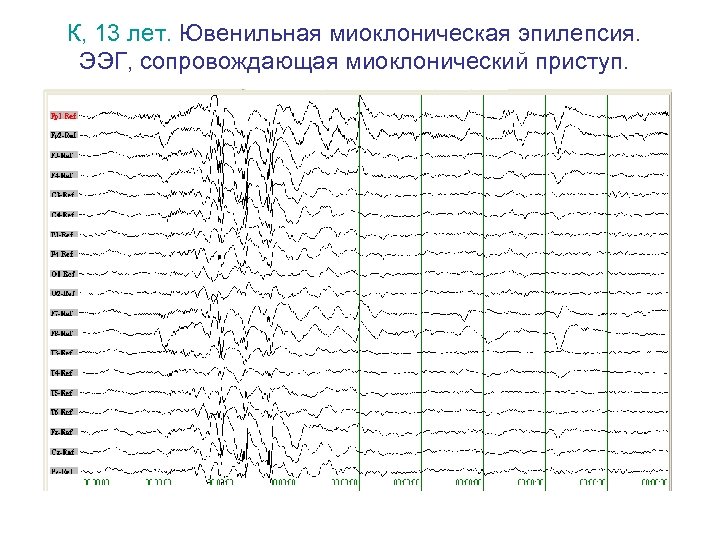 К, 13 лет. Ювенильная миоклоническая эпилепсия. ЭЭГ, сопровождающая миоклонический приступ.
К, 13 лет. Ювенильная миоклоническая эпилепсия. ЭЭГ, сопровождающая миоклонический приступ.
 Миоклония век с абсансами (синдром Jeavons) • Идиопатическая генерализованная фотосенситивная эпилепсия • Частота 2, 7% среди больных эпилепсией в детской популяции (Panayiotopoulos, 2000) • Дебют: от 2 до 6 лет • В 22% случаев предшествуют фебрильные судороги • Характер приступов: абсансы с частым ритмичным миоклонусом век ( «трепетание» ), сотни в сутки. Часто наблюдается самоиндукция приступов • Невростатус: когнитивные нарушения • ЭЭГ – генерализованная полипик-волновая активность, фотосенситивность • Прогноз: часто фармакорезистентность
Миоклония век с абсансами (синдром Jeavons) • Идиопатическая генерализованная фотосенситивная эпилепсия • Частота 2, 7% среди больных эпилепсией в детской популяции (Panayiotopoulos, 2000) • Дебют: от 2 до 6 лет • В 22% случаев предшествуют фебрильные судороги • Характер приступов: абсансы с частым ритмичным миоклонусом век ( «трепетание» ), сотни в сутки. Часто наблюдается самоиндукция приступов • Невростатус: когнитивные нарушения • ЭЭГ – генерализованная полипик-волновая активность, фотосенситивность • Прогноз: часто фармакорезистентность
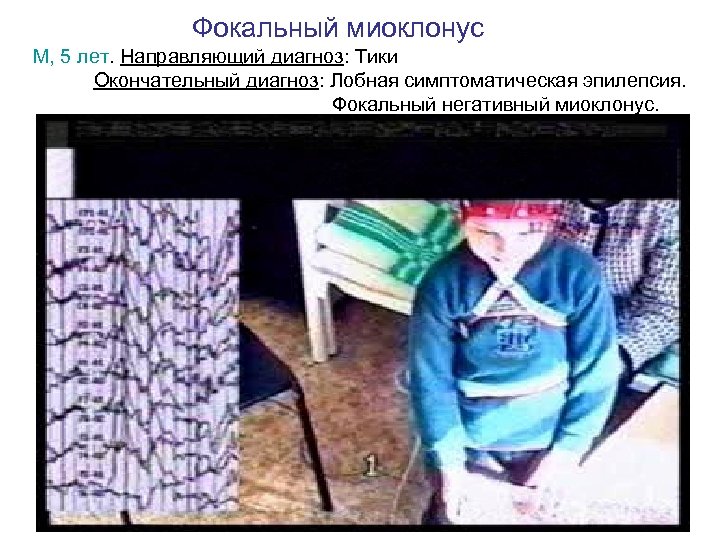 Фокальный миоклонус М, 5 лет. Направляющий диагноз: Тики Окончательный диагноз: Лобная симптоматическая эпилепсия. Фокальный негативный миоклонус.
Фокальный миоклонус М, 5 лет. Направляющий диагноз: Тики Окончательный диагноз: Лобная симптоматическая эпилепсия. Фокальный негативный миоклонус.
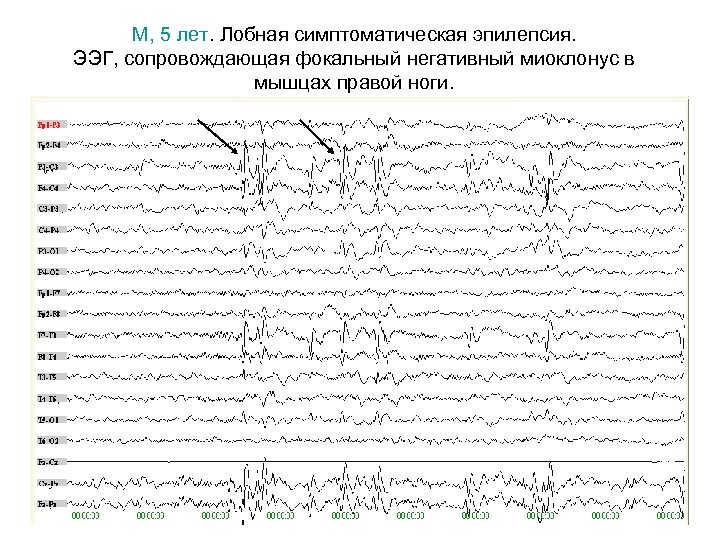 М, 5 лет. Лобная симптоматическая эпилепсия. ЭЭГ, сопровождающая фокальный негативный миоклонус в мышцах правой ноги.
М, 5 лет. Лобная симптоматическая эпилепсия. ЭЭГ, сопровождающая фокальный негативный миоклонус в мышцах правой ноги.
 Выводы • В большинстве случаев, среди причин диагностических ошибок, фигурировали недостаток объективной информации и формальный опрос анамнеза • Среди гиперкинетических расстройств наиболее часто имитировали эпилепсию: – – Пароксизмальные дискинезии, Опсоклонус Патологический неэпилептический миоклонус Тики • Эпилепсия наиболее часто имитировала – Тики – Патологический неэпилептический миоклонус • Во всех диагностически сложных случаях показано проведение ВЭЭГ
Выводы • В большинстве случаев, среди причин диагностических ошибок, фигурировали недостаток объективной информации и формальный опрос анамнеза • Среди гиперкинетических расстройств наиболее часто имитировали эпилепсию: – – Пароксизмальные дискинезии, Опсоклонус Патологический неэпилептический миоклонус Тики • Эпилепсия наиболее часто имитировала – Тики – Патологический неэпилептический миоклонус • Во всех диагностически сложных случаях показано проведение ВЭЭГ