дифф.диагностика экзантемы.pptx
- Количество слайдов: 181

Дифференциальная диагностика заболеваний, протекающих с синдромом экзантемы Куимова Ирина Валентиновна Профессор кафедры детских инфекционных болезней НГМУ, доктор медицинских наук

Дифференциально-диагностические особенности заболеваний, протекающих с синдромом экзантемы инфекционной природы наличие общеинфекционного синдрома, нередко с лихорадочной реакцией катаральные изменения на входных воротах инфекции цикличность в течение заболевания (продром, разгар, период угасания сыпи и т. д. ) эпидемиологический анамнез изменения в гемограмме «инфекционного характера»

Классификация инфекционных заболеваний по частоте встречаемости синдрома экзантемы заболевания, при которых сыпь является обязательным компонентом (ветряная оспа, корь) заболевания при которых сыпь чаще встречается, чем нет-50 -70% (краснуха, тифопаратифозные заболевания, псевдотуберкулез) заболевания при которых сыпь чаще отсутствует (вирусный гепатит В, инфекционный мононуклеоз, грипп)

Механизмы появления сыпи: В результате воздействия возбудителя, его токсинов или иммунных комплексов на сосудистую стенку происходят изменения от легкой сосудистой реакции с повышением проницаемости до появления выраженных воспалительных инфильтратов и деструкций.
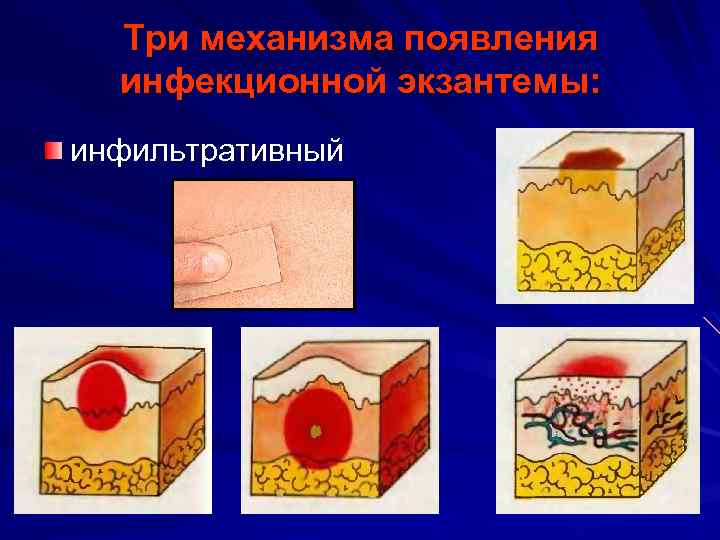
Три механизма появления инфекционной экзантемы: инфильтративный
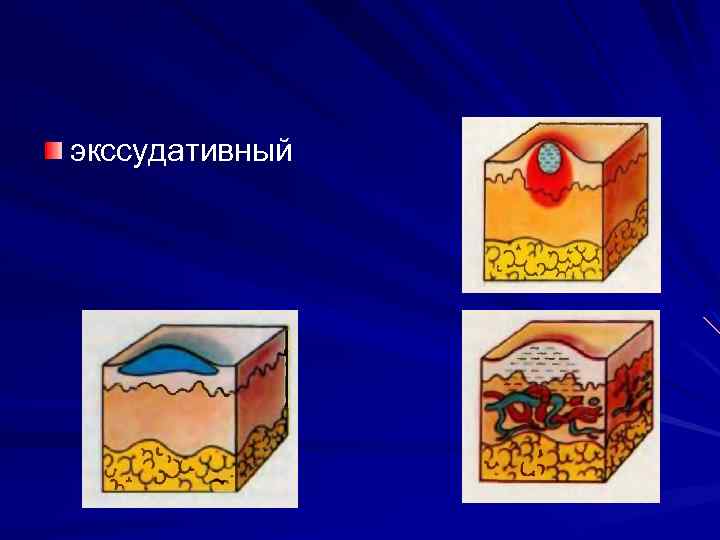
экссудативный

Пролиферативный

Элементы сыпи: Первичные: Мелкоточечная сыпь (до 1 мм) Розеола (2 -5 мм) Пятно (5 -20 мм) Эритема (>20 мм) Папула Волдырь (уртика) Везикула (пузырек) (1, 5 -5 мм) Булла (пузырь) (>5 мм) Геморрагии (петехии, экхимозы) Бугорок (3 -20 мм) Узел (1 -5 см)

Элементы сыпи: Вторичные: Эрозии (erosio) Язва (ulcus) Дисхромия кожи (dischromia cutis) Чешуйки (мелкопластинчатое и крупнопластинчатое шелушение) (squama) Корка (crusta) Рубец (cicatrix)

Оценка синдрома экзантемы Наличие сыпи (есть или нет) Морфологический состав сыпи Количество элементов (единичные, множественные) Равномерность распространения Фон кожи Влажность, температура кожи Шероховатость кожи Время появления сыпи по отношению к заболеванию 1 - 2 й день: герпетическая инфекция краснуха менингококкемия ветряная оспа псевдотуберкулез скарлатина энтеровирусная инфекционная эритема Чамера эритема узловатая 3 - 5 й день: сыпной тиф геморрагические лихорадки корь эритема Розенберга Одномоментность появления сыпи Субъективные ощущения пациента >6 дней: лептоспироз инф. мононуклеоз брюшной тиф паратифы сальмонеллез

Виды экзантем: Мелкоточечная Розеолезная Пятнистая Папулезная Эритема Уртикарная Везикулезная Бугорковая Узловатая
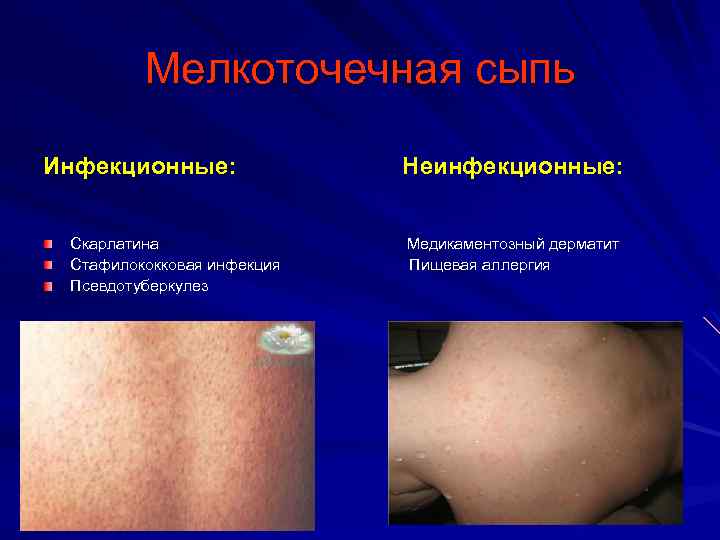
Мелкоточечная сыпь Инфекционные: Скарлатина Стафилококковая инфекция Псевдотуберкулез Неинфекционные: Медикаментозный дерматит Пищевая аллергия

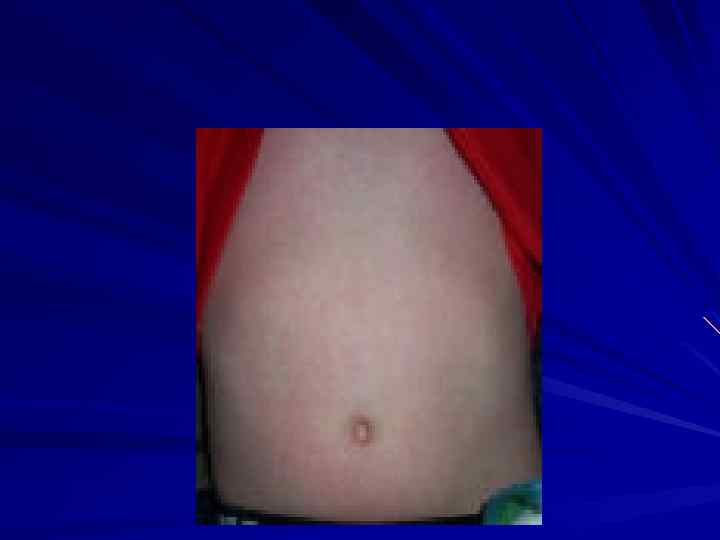
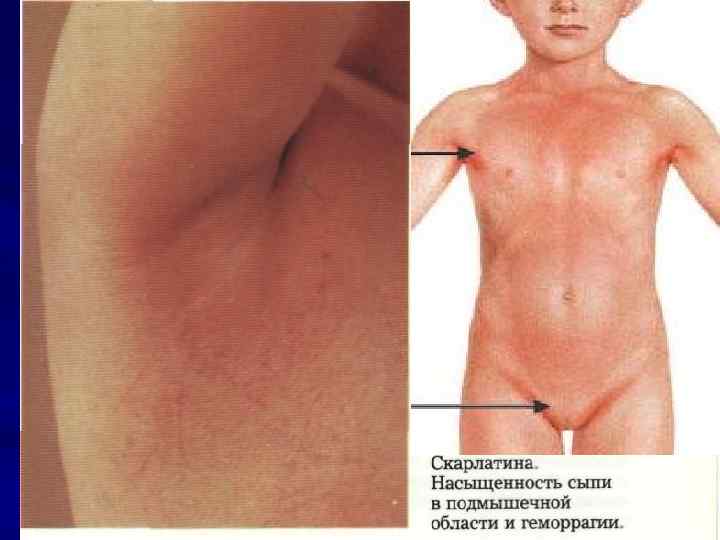
Скарлатина инкубационный период 2 -7 дней Основные диагностические признаки: 1. Острое начало: фебрильная лихорадка головная боль рвота 2. Ангина 3. Регионарный лимфаденит 4. Сыпь: ранняя мелкоточечная гиперемированный фон сухость характерная локализация сохраняется от 3 х до 7 дней шелушение
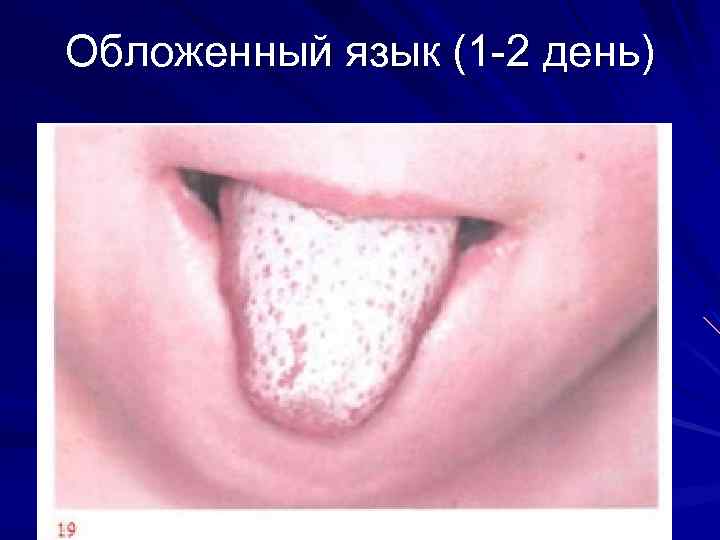
Обложенный язык (1 -2 день)
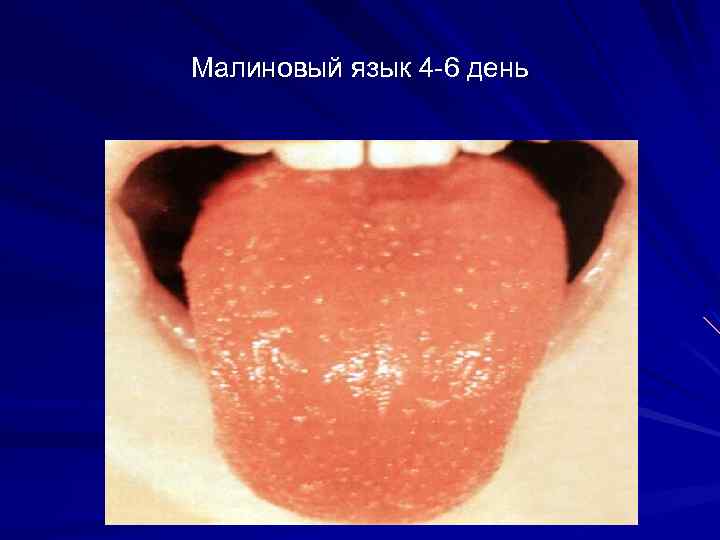
Малиновый язык 4 -6 день
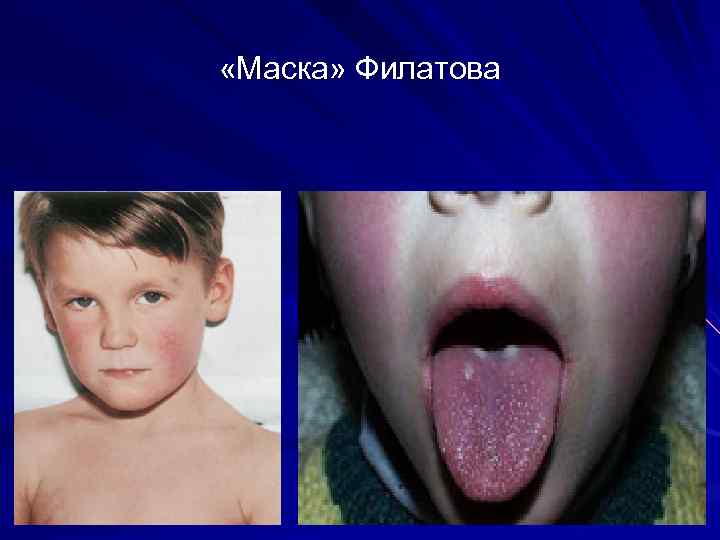
«Маска» Филатова
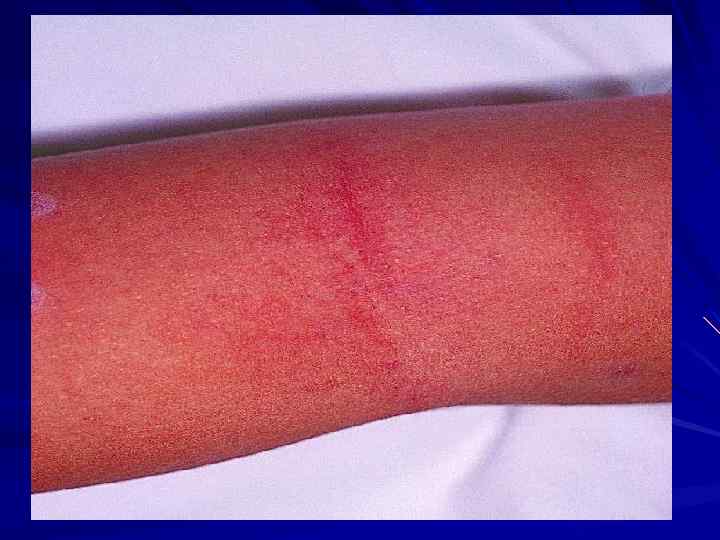
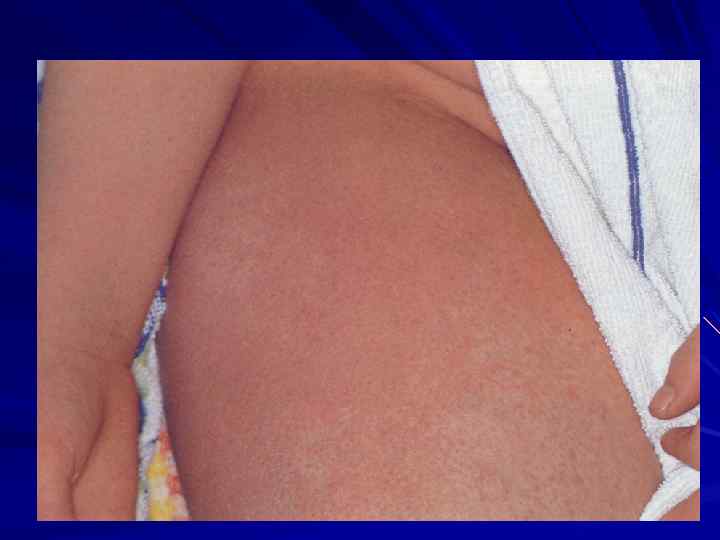
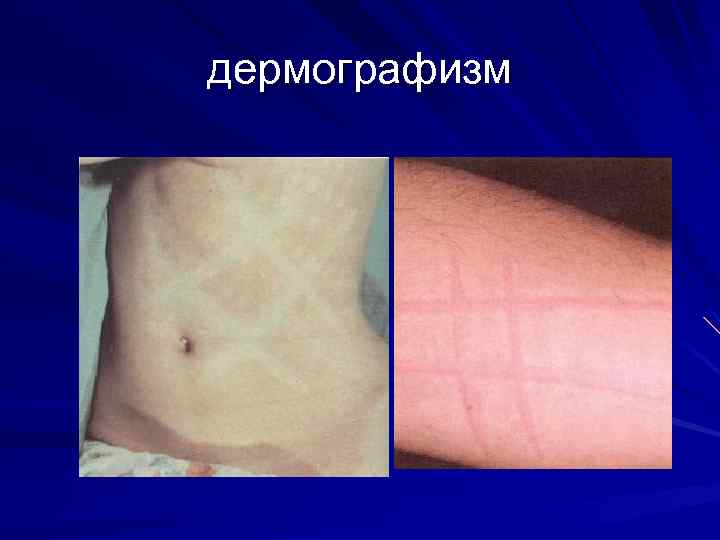
дермографизм

Лабораторная диагностика Общий анализ крови Общий анализ мочи ЭКГ АСЛО Мазок из зева

Антибиотикотерапия 7 дней Препараты выбора: Пенициллин Амоксициллин Сумамед Рулид Амоксиклав Макропен Эритромицин

Профилактика Изоляция больного на 7 -10 дней Посещение детских учреждений через 22 дня Бициллинопрофилактика

Стафилококковая инфекция со скарлатиноподобным синдромом 1. Наличие первичного септического очага (инфицированная рана, панариций, флегмона ит. д. ) 2. Сыпь появляется на 3 -4 день, менее обильная, менее яркая 3. Менее выраженная интоксикация 4. Ангина может отсутствовать
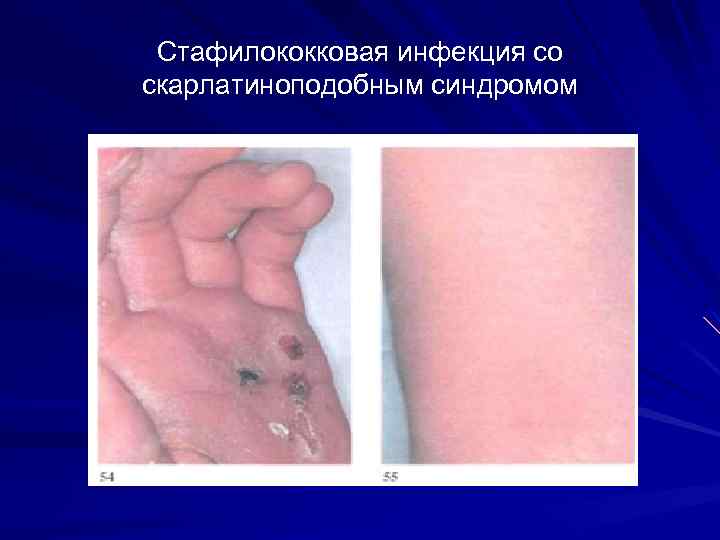
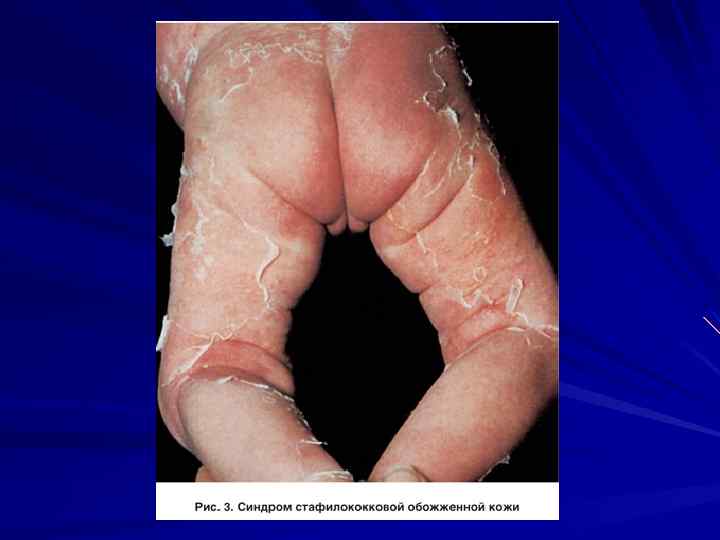
Стафилококковая инфекция со скарлатиноподобным синдромом
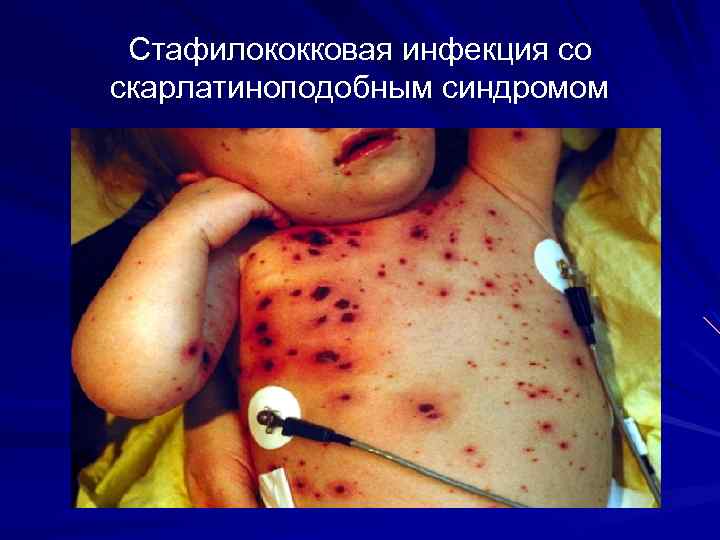
Стафилококковая инфекция со скарлатиноподобным синдромом

Розеолезная сыпь Инфекционные болезни Неинфекционные болезни Брюшной тиф Сифилис вторичный Паратифы А и В Укусы насекомых Сыпной тиф Болезнь Брилла Сальмонеллезы Псевдотуберкулез Лептоспироз

Брюшной тиф Позднее появление (7 -10 -й день болезни) Мономорфность элементов и четкие края Отсутствие тенденции к слиянию Малочисленность. Локализация: Верхние отделы живота и нижние отделы грудной клетки. Срок существования отдельных элементов <2 -4 дня, исчезают бесследно. На высоте лихорадки возможно подсыпание Типичные симптомы бр. тифа : лихорадка постоянного типа, гепатоспленомегалия, дикротия пульса, относительная брадикардия … Эпид. Анамнез: Характерна летне-осенняя сезонность, преимущественно водный, хотя возможны пищевой и бытовой пути передачи. Лабораторные данные: Лейкопения, лимфоцитоз, анэозинофилия, Р-ция Видаля, РПГА, гемо-, урино, копрокультура и тд.
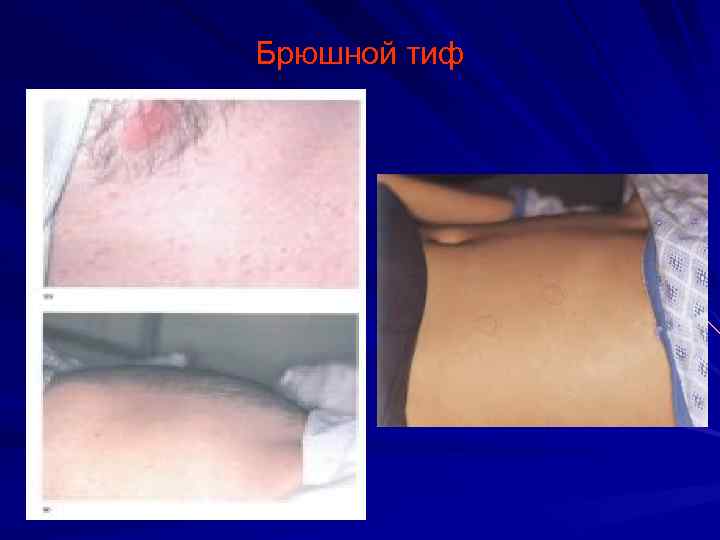
Брюшной тиф

Диагностика Гемокультура Уринокультура Посев кала Посев желчи Серология: Реакция Видаля РНГА с использованием эритроцитарных О, Н, и Vi антигенов

Лечение брюшного тифа Питание больных предусматривает резкое ограничение механических и химических раздражителей слизистой оболочки желудочнокишечного тракта, исключение продуктов и блюд, усиливающих процессы брожения и гниения в кишечнике. При неосложненных формах заболевания назначают стол 2, который за 5 -7 дней до выписки заменяется на диету 15. Обязательным является прием комплекса витаминов (аскорбиновой кислоты - до 900 мг в сутки, витамины В и В 2 по 9 мг, РР - 60 мг, Р 300 мг в сутки).

Этиотропная терапия занимает ведущее место в лечении брюшного тифа. Курс этиотропной терапии должен продолжаться до 10 -го дня нормальной температуры тела вне зависимости от тяжести течения и быстроты клинического выздоровления больного. Если в течение ближайших 4 -5 дней после начала этиотропного лечения состояние больного не меняется, то назначенный препарат заменяют.

Основным антимикробным препаратом является левомицетин (хлорамфеникол). Его назначают взрослым внутрь за 20 -30 мин до еды в суточной дозе 50 мг/кг, разделенной на 4 приема. После нормализации температуры тела суточная доза может быть снижена до 30 мг/кг массы тела. В случаях невозможности перорального приема (из-за тошноты, рвоты, боли в эпигастрии) препарат назначают внутривенно или внутримышечно в виде левомицетина сукцината по 3 г в сутки или в свечах. Наиболее часто вместо левомицетина для лечения брюшного тифа применяют ампициллин. Препарат назначают взрослым внутрь после еды (ампициллина тригидрат) по 1 -1, 5 г 4 -6 раз в сутки или парентерально (натриевую соль) в суточной дозе 6 г. Эффективность ампициллина ниже, чем левомицетина. Противопоказанием к применению является непереносимость препаратов пенициллина. Патогенетическая терапия больных брюшным тифом должна способствовать дезинтоксикации, коррекции гомеостаза, повышению резистентности организма и стимуляции репаративных процессов, профилактике и лечению осложнений.

Сыпной тиф и болезнь Брилла. На 4 -5 –й день Достаточно обильная Локализация: боковые поверхности туловища, грудная клетка , сгибательные поверхности конечностей Наряду с розеолами часто отмечаются первичные и вторичные петехии Специфический с-м Киари - Авцына-расплывчатое фиолетово-пурпурное пятно на переходной складке нижнего века.
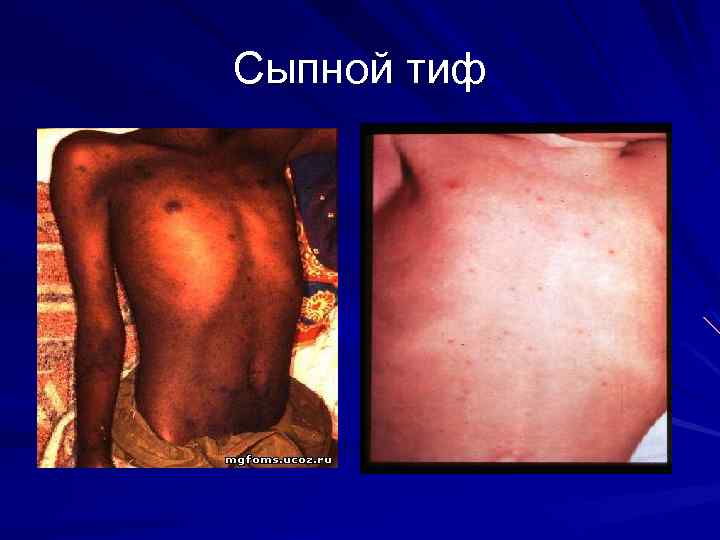
Сыпной тиф

Лечение Препараты тетрациклинового ряда: Тетрациклин Олететрин Сигмамицин

Лептоспироз (больше 200 серотипов) Широко распространенный зооноз Преимущественно водный путь передачи (питьевая вода, купание в водоемах) Резервуар и источник инфекции грызуны, дополнительные -домашние животные (крупный рогатый скот, свиньи, собаки). Роль человека не велика. Сезонность с максимумом заболеваемости в августе У 15 -40% заразившихся инфекция клинически не проявляется

Лептоспироз. Чаще без сыпи Более характерны уртикарные и пятнистые высыпания с геморрагическим компонентом 7 -9 -й день Частый исход-шелушение. Основные клинические признаки: Интоксикация Гепатит Миалгии Поражение почек Этиотропная терапия пенициллином
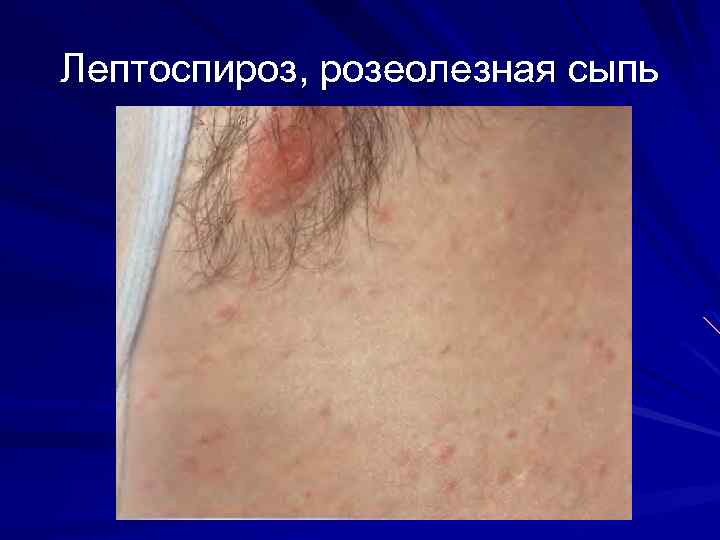
Лептоспироз, розеолезная сыпь
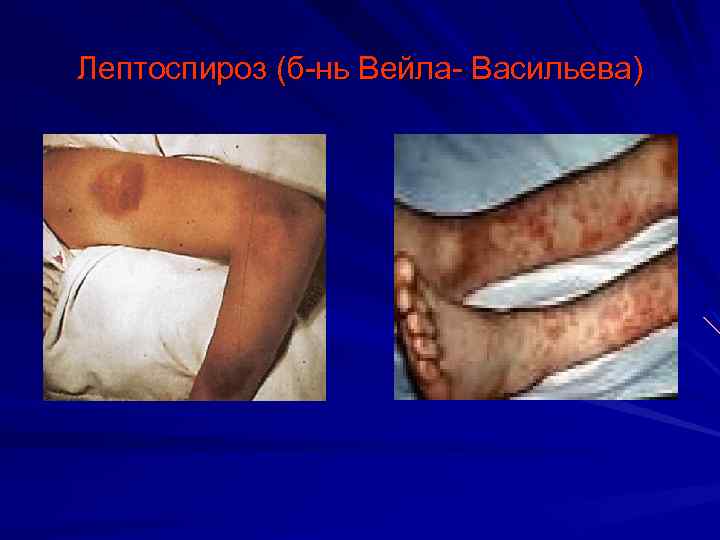
Лептоспироз (б-нь Вейла- Васильева)
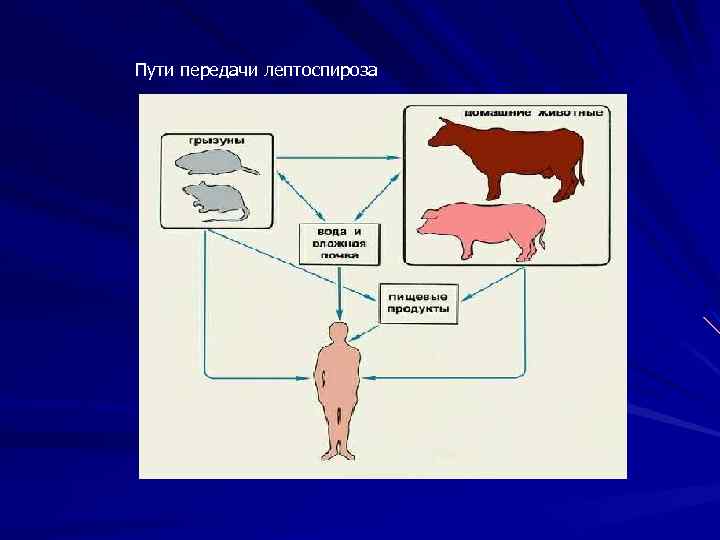
Пути передачи лептоспироза

Основное патологическое действие: Повреждение лептоспирами эндотелия капилляров→развитие васкулита, с чем связано большинство проявлений болезни 2 фазы: 1. острая (лептоспиремическая) 2. иммунная (лептоспирурическая)

Опорно-диагностические признаки: Инкубационный период 4 -14 дней (7 -9) 90%-легкие и среднетяжелые формы Острое начало, фебрильная лихорадка Мышечные боли (икроножные), интенсивность вплоть до ограничения движений Гиперемия, одутловатость лица, инъекция склер Волнообразный характер лихорадки (в течение недели, затем снижение и новый подъем) Геморрагический синдром Желтушный синдром (тяжелые формы) Почечный синдром Лейкоцитоз, нейтрофильный сдвиг влево, ускорение СОЭ

Осложнения: Энцефалит Менингит Иридоциклит Ирит Геморрагическая пневмония Почечная недостаточность Миокардит Сердечная недостаточность Анемия Полиорганная недостаточность

Лабораторная диагностика: реакция микроагглютинации (РМА) РСК РНИФ.

Лечение лептоспироза: Легкие формы (монотерапия): Доксициклин 100 мг per os 2 раза в сутки Ампициллин 500 -750 мг per os 4 раза в сутки Амоксициллин, 500 мг per os 4 раза в сутки Курс лечения 7 дней Средне- и тяжелые формы (монотерапия): Бензилпенициллин, 1, 5 млн ед в/в 4 раза в сутки Ампициллин 1 г в/в 4 раза в сутки Эритромицин 500 мг в/в 4 раза в сутки Амоксициллин, 1 г per os 4 раза в сутки

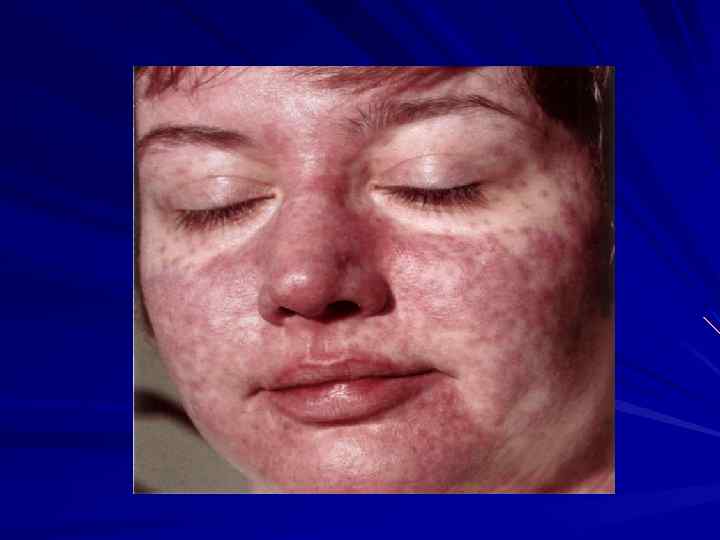
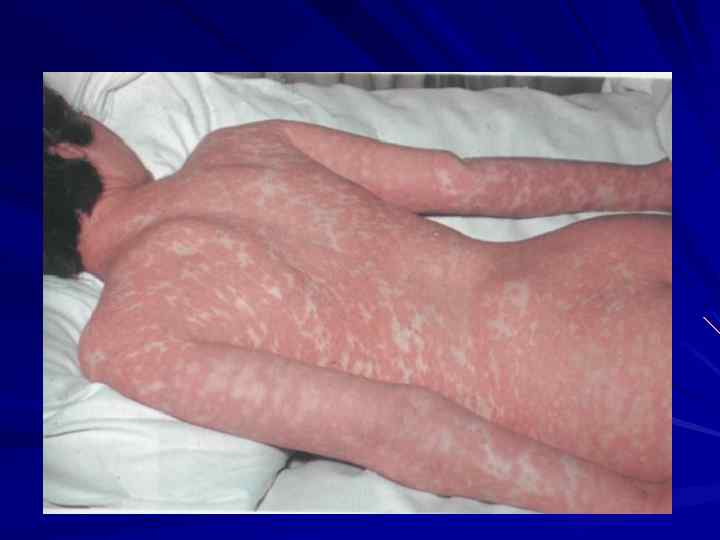
Вторичный сифилис Через 40 -50 дней после первичной сифиломы на фоне нормального состояния. Длительность высыпания до 3 недель
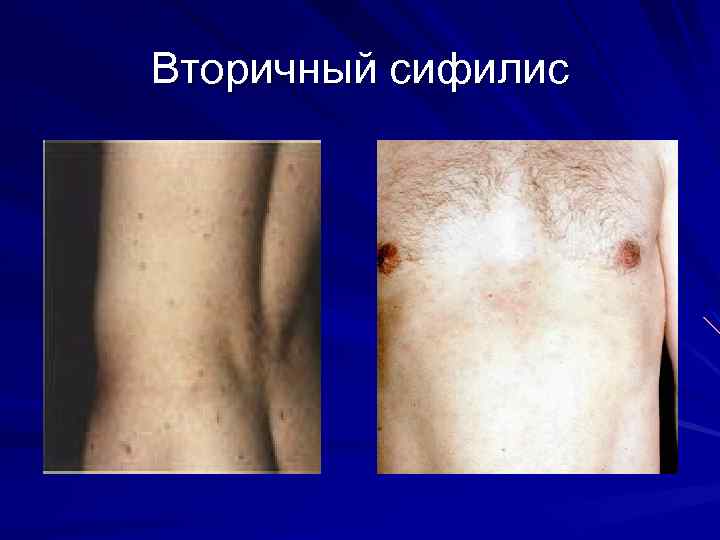
Вторичный сифилис
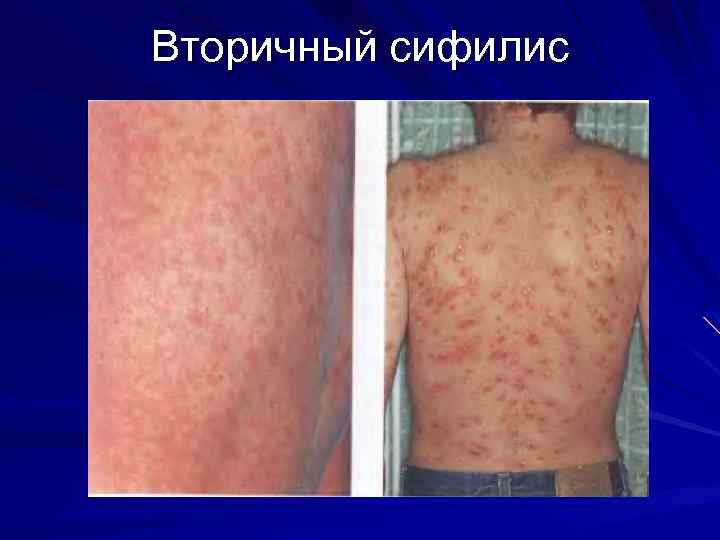
Вторичный сифилис
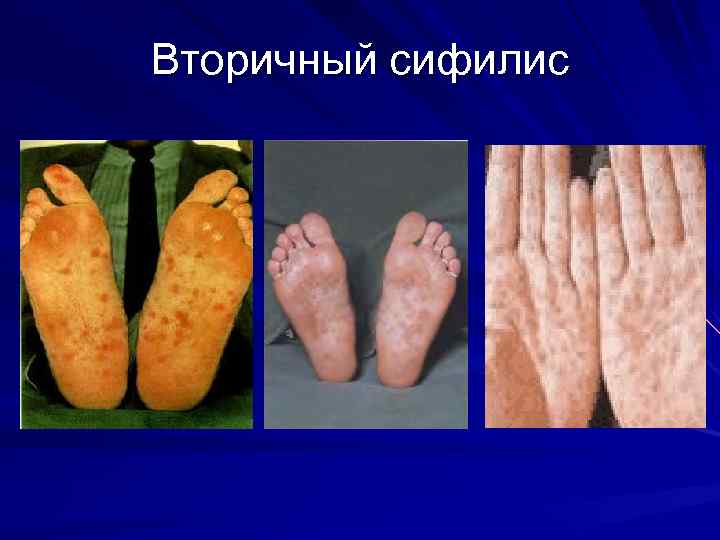
Вторичный сифилис

Пятнистая сыпь Инфекционные болезни Корь Краснуха Инфекционная эритема Розинберга Инфекционный мононуклеоз Лептоспироз Энтеровирусная инфекция Гельминтозы Неинфекционные Сифилис вторичный Медикаментозный дерматит Розовый лишай Болезнь Кавасаки

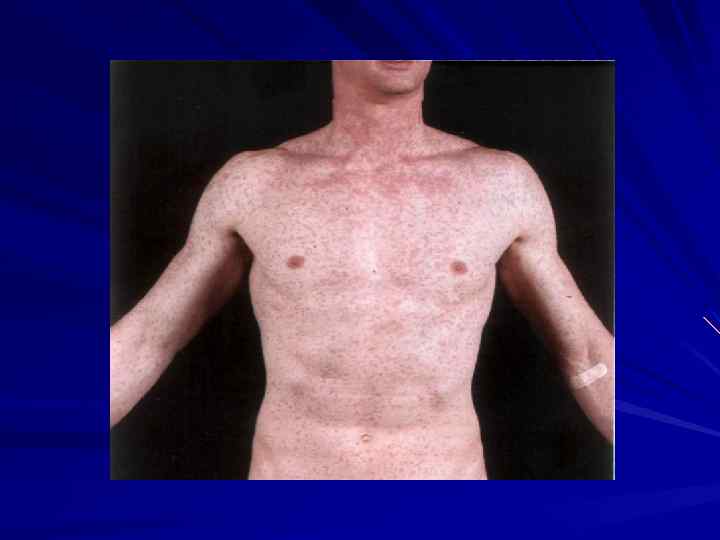
Корь инкубационный период 7 -17 дней Основные диагностические признаки: 1. Острое начало интоксикация катаральный синдром (коньюктивит, ринит, ларингит) «пестрые» слизистые 2. Цикличность 3. Характерная сыпь (появление на 4 -5 день этапно)
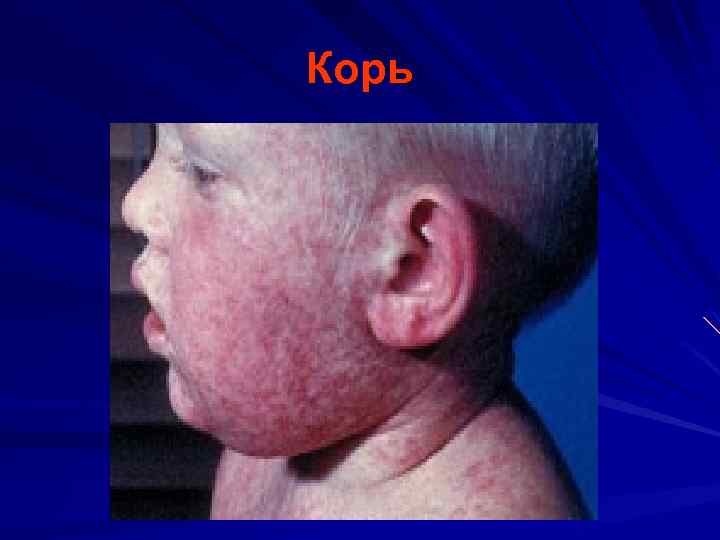
Корь
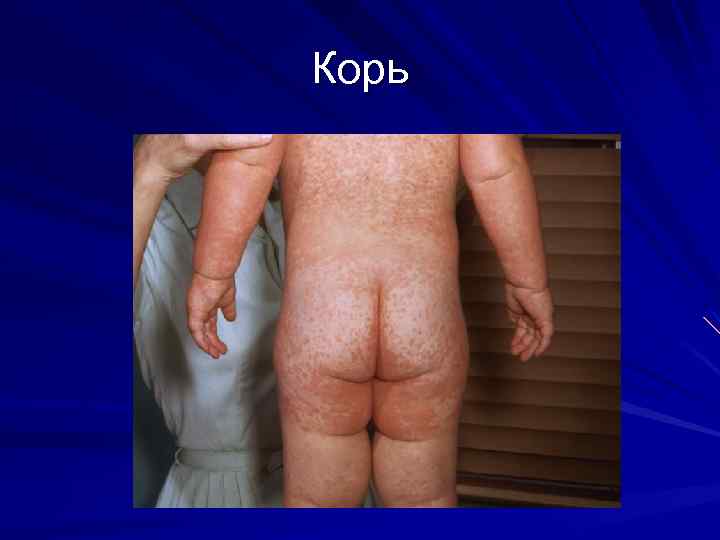
Корь
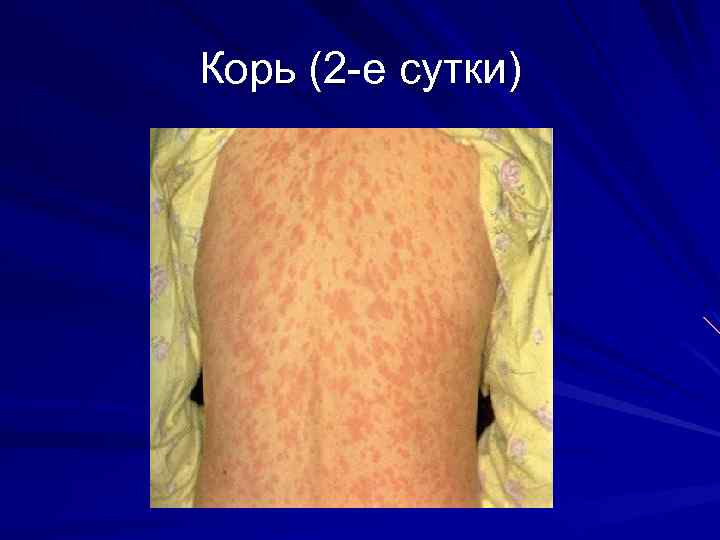
Корь (2 -е сутки)
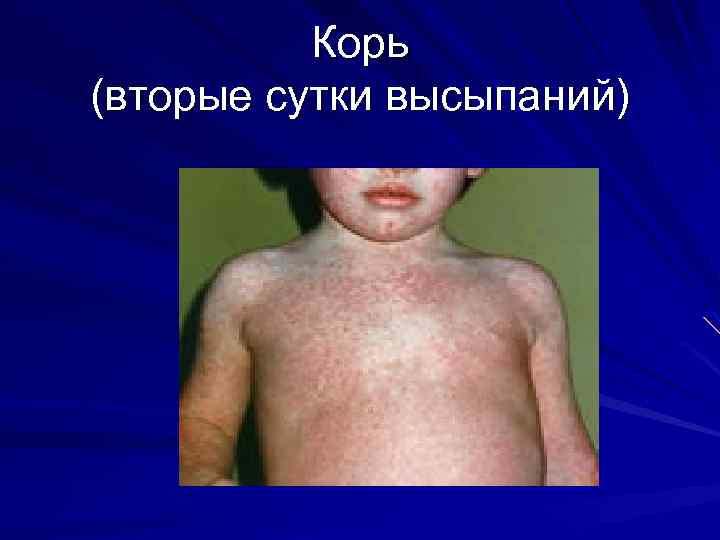
Корь (вторые сутки высыпаний)
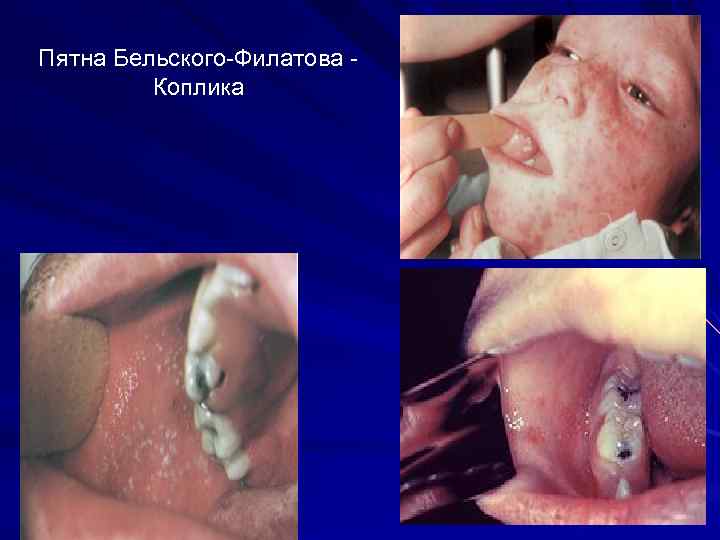
Пятна Бельского-Филатова Коплика

Краснуха инкубационный период 18 -23 дня Основные диагностические признаки: Интоксикация Умеренный катаральный синдром Увеличение заднешейных и затылочных лимфатических узлов Сыпь (раннее появление, характерная локализация, сохраняется 3 -4 дня Возможен суставной синдром

Лабораторная диагностика Прямая микроскопия в темном поле (моча. кровь, смж) Бак. посев (моча. кровь, смж) РА (1 -ая сыворотка 5 -7 день б-ни), 2 -ая спустя неделю) 1: 100 ИФА
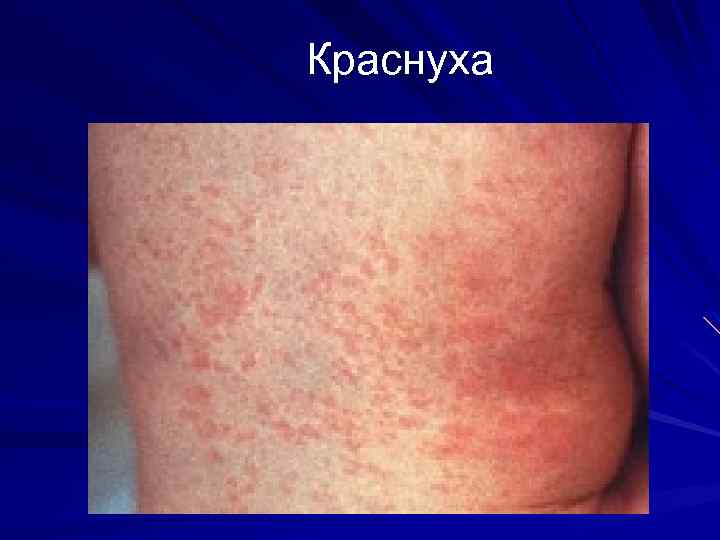
Краснуха
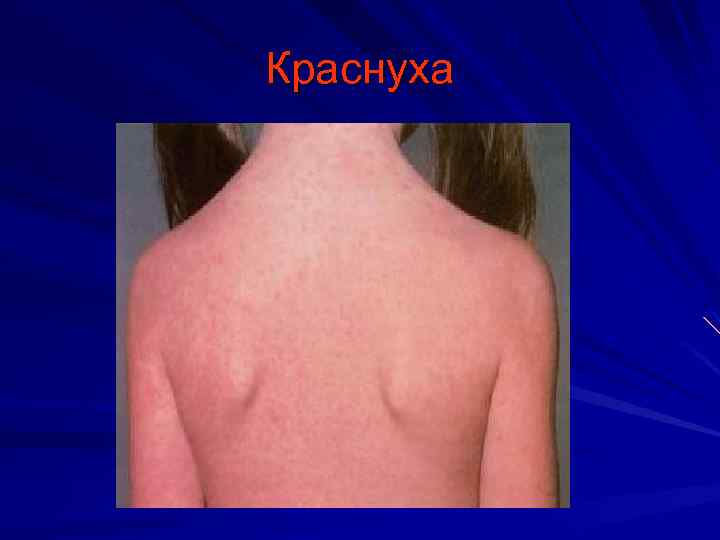
Краснуха
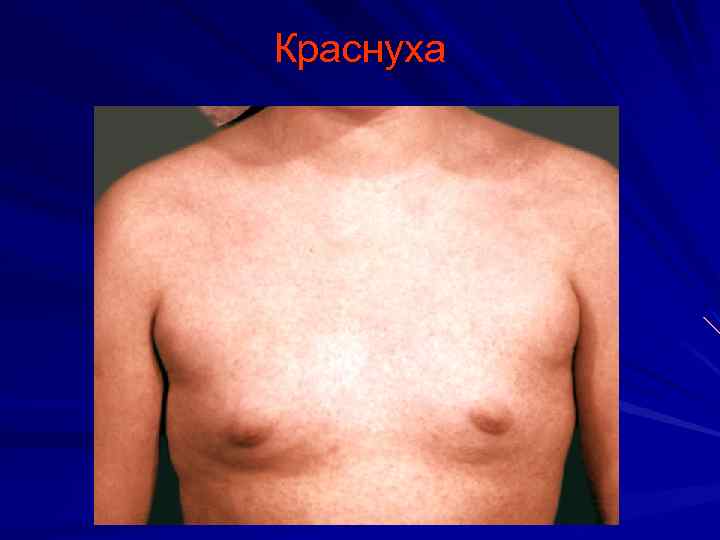
Краснуха
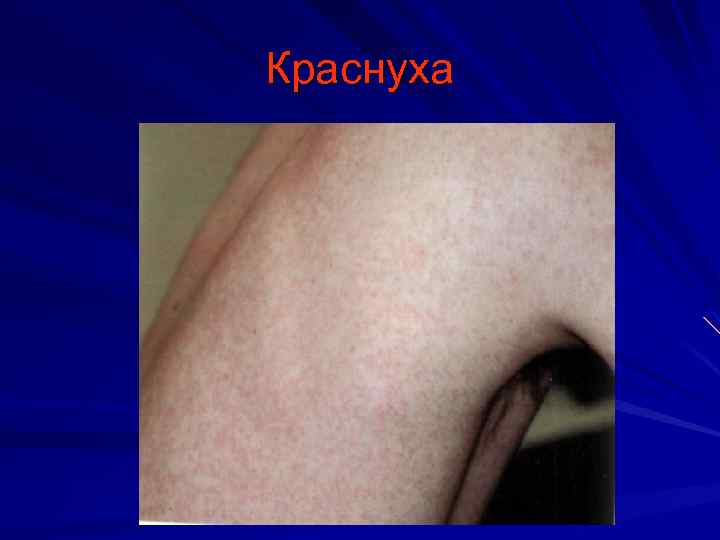
Краснуха
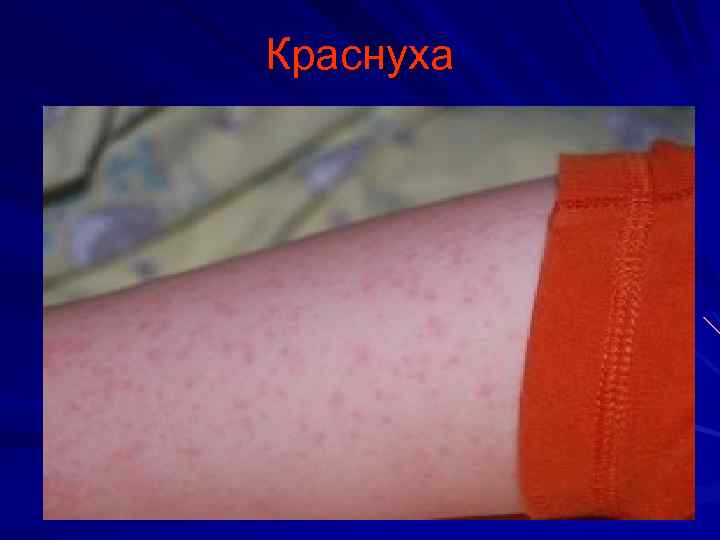
Краснуха
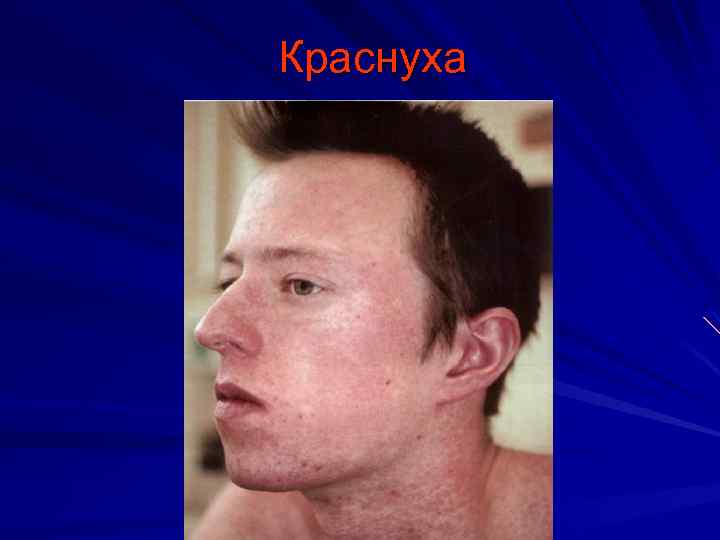
Краснуха

Приобретенная краснуха (доброкачественный лимфоретикулез) Врожденная краснуха -замедление митоза -цитотоксическое действие -воспаление сосудов плаценты
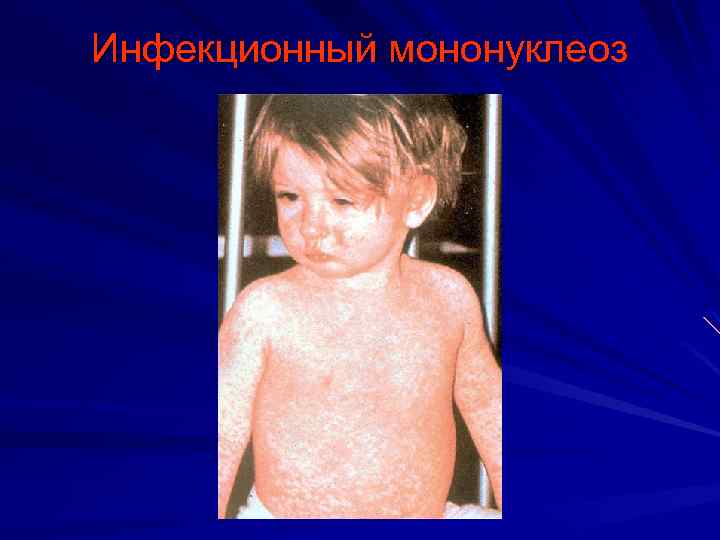
Инфекционный мононуклеоз
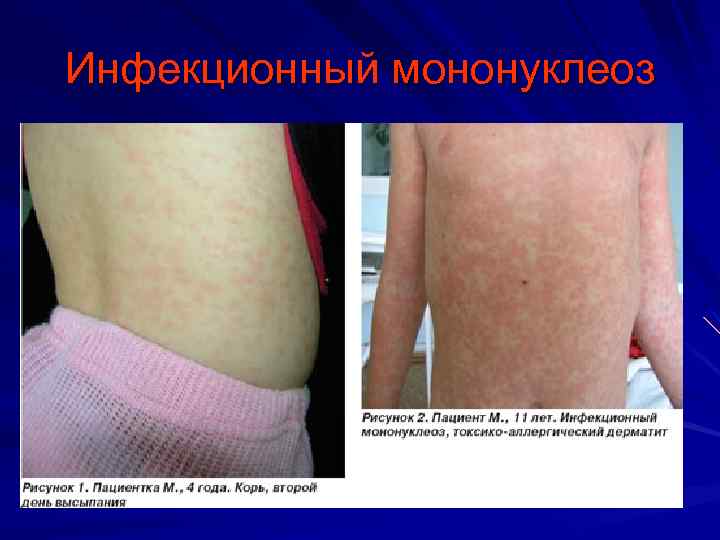
Инфекционный мононуклеоз
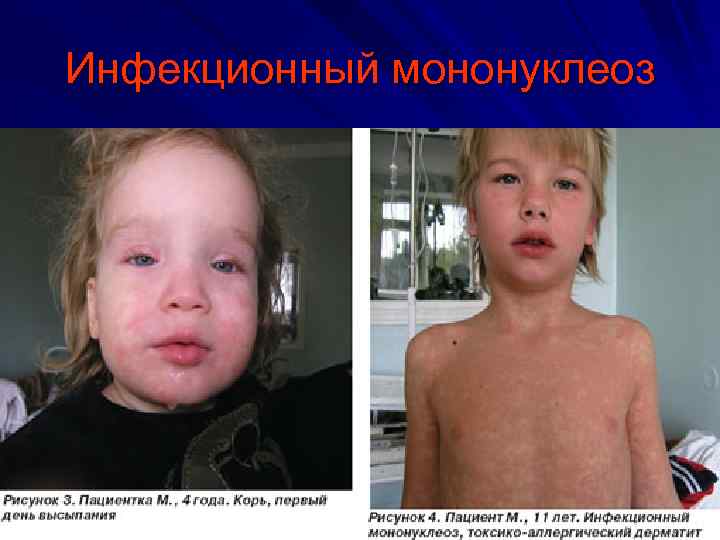
Инфекционный мононуклеоз
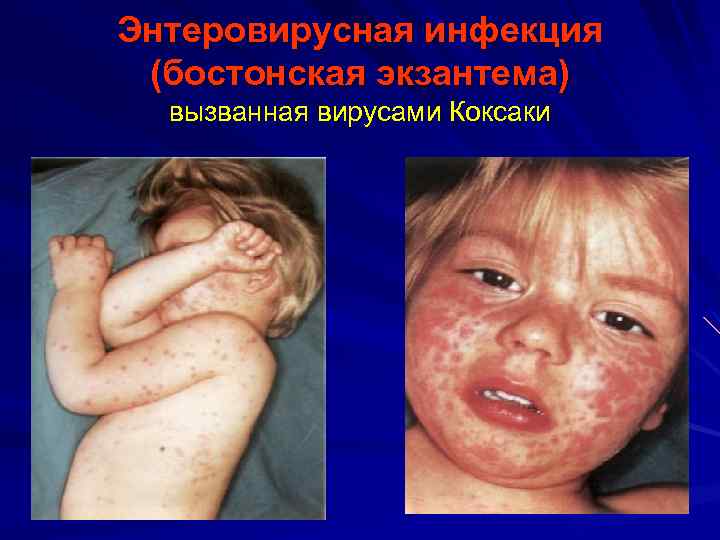
Энтеровирусная инфекция (бостонская экзантема) вызванная вирусами Коксаки

Острое начало с t° 39 и Макулезная (краснухоподобная сыпь) размеры 6 - 10 мм Чаще не сливается На 2 -3 день, сохраняется 3 -4 дня Чаще туловище При выраженной экзантеме – слияние, м. б пигментация и шелушение Одномоментно Слизистые интактны
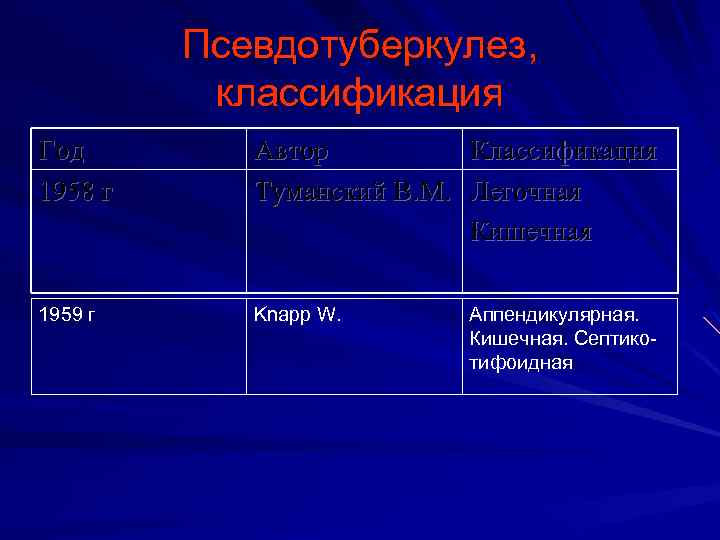
Псевдотуберкулез, классификация Год 1958 г Автор Туманский В. М. Классификация Легочная Кишечная 1959 г Knapp W. Аппендикулярная. Кишечная. Септикотифоидная

1969 г. Залмовер И. Ю. Генерализованная Абдоминальная Желтушная Артралгическая Скарлатиноподобная Рецидивирующая 1969 г Топылов Г. М. . Слышко В. Н. Абдоминальная: -аппендикулярная, мезентериально-лимфоаденическая, кишечная. Септико-тифоидная. Легочная Дальневосточная скарлатиноподобная Комбинированная с другими болезнями 1970 г Мартиневский И. Л. Мезентериальный лимфаденит Аппендицит. Гастроэнтерит. Узловая эритема. Глазожелезистая

1971 г. Соболев П. Н. Генерализованная с клинически выраженными локальными осложнениями: -смешанная с локальными очагами в нескольких органах; -преимущественным поражением зева и респираторного тракта; -преимущественно с абдоминальными проявлениями (аппендикулярная) Генерализрванная форма без клинически выраженных локальных поражений

1976 г. Матковский В. С. , Антонов В. С. , Бочоришвили В. Г. По основным клиническим проявлениям: Стертая-латентная Генерализованная Абдоминальная Желтушная Артралгическая Скарлатиноподобная Смешанная Катаральная По тяжести: -тяжелаясреднетяжелая –легкая По течению: -с рецидивами-без рецидивов

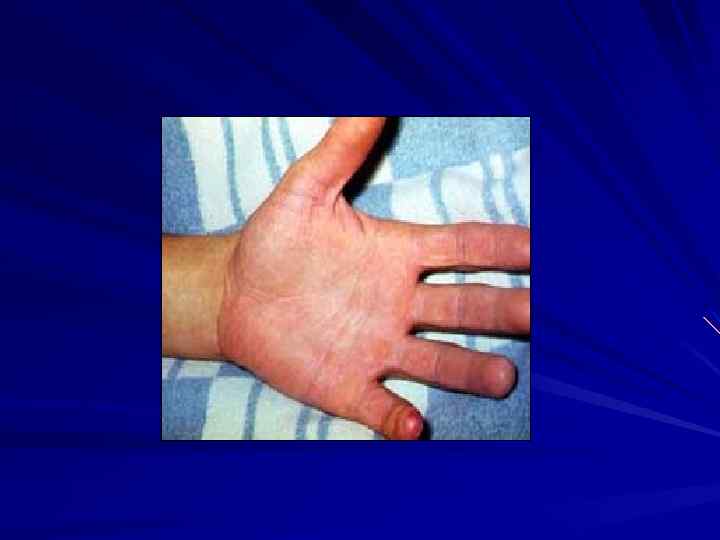
Псевдотуберкулез инкубация 3 -18 дней Основные диагностические признаки: Интоксикация Абдоминальный синдром Умеренные воспалительные изменения в ротоглотке Сыпь (вокруг суставов, «перчатки» , «носки» , «капюшон» Генерализованная лимфаденопатия
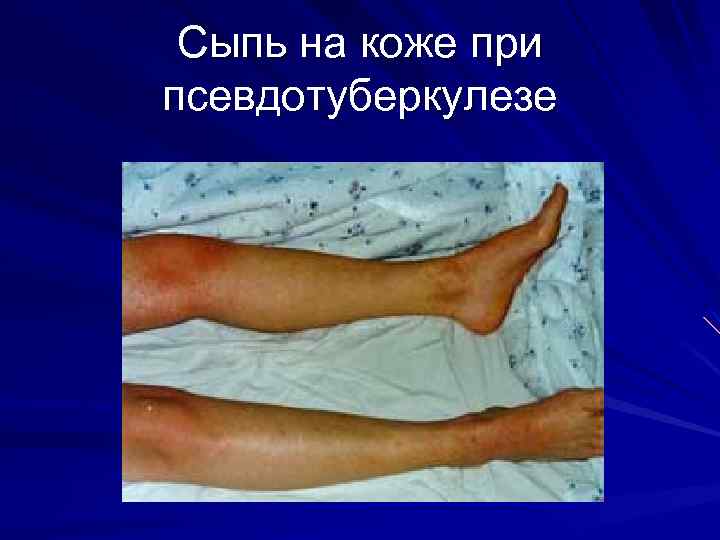
Сыпь на коже при псевдотуберкулезе
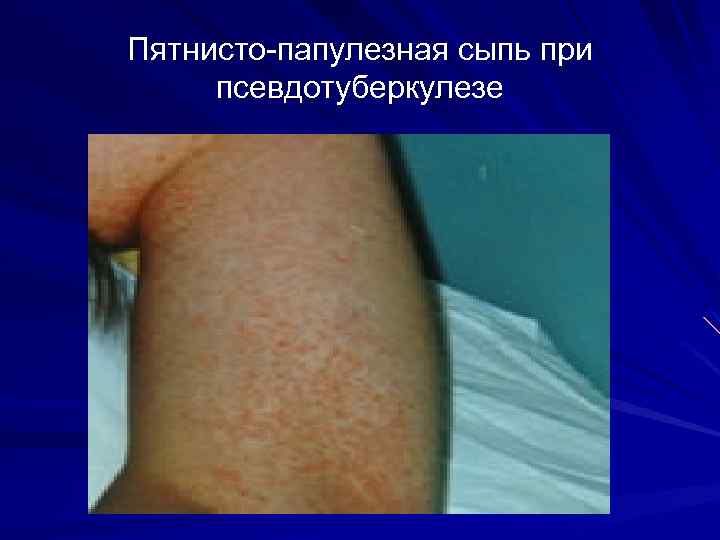
Пятнисто-папулезная сыпь при псевдотуберкулезе
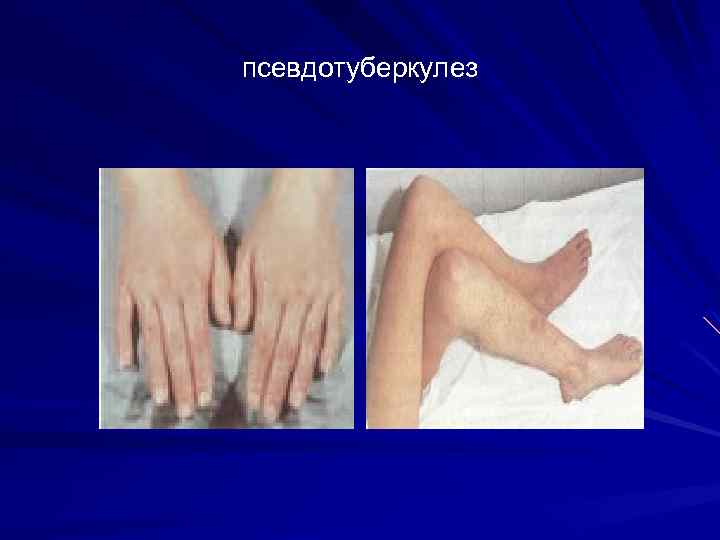
псевдотуберкулез
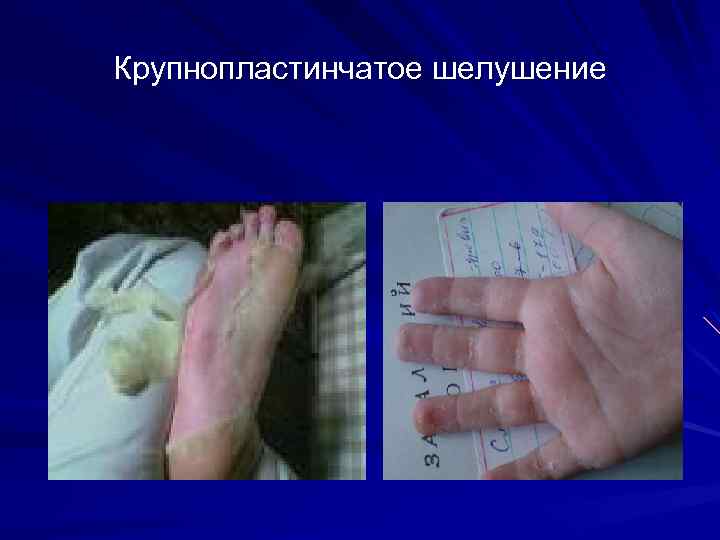
Крупнопластинчатое шелушение
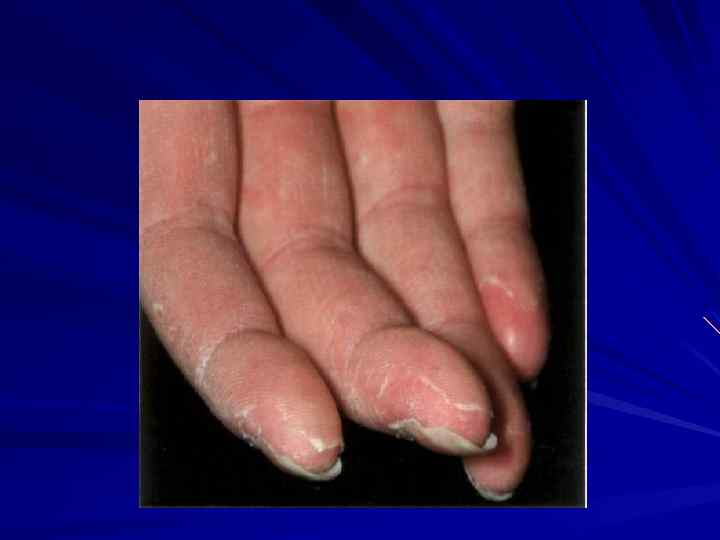

Лечение псевдотуберкулеза Легкая Бисептол – 5 -7 дней, десенсибилизирующие – 3 -5 дней, индометацин – 3 дня Средне-тяжелая. Цифран – 5 -7 дней. 2. Десенсибилизирующие – 5 -7 дней. 3. Дезинтоксикационная терапия № 1 -2 (глюкозо-солевые растворы). 4. Индометацин – 5 дней. 5. Симптоматическое лечение. Препараты выбора: Абактал , доксициклин, цефалоспорины 2 ; резерва: цефалоспорины 3 поколения, аминогликозиды, левомицетин. Тяжелая. Цифран, гентамицин, цефалоспорины 2; Десенсибилизирующие – 5 -7 дней; . Дезинтоксикационная терапия (коллоиды, глюкозо-солевые растворы); Индометацин – 5 дней. 5. По показаниям – гормоны. 6. Симптоматическое лечение. Препараты выбора 1. Амикацин. 2. Цефалоспорины 3 поколения – 7 -10 дней вм. препарат резерва Рифампицин - вм. 2. Левомицетин – вм. 3. По показаниям – гормоны. Устранение патологических изменений в различных органах, в зависимости от формы заболевания (желтушная , артралгическая, абдоминальная ) Гепатопротекторы, гормоны коротким курсом, 1 -2 мг/кг, сорбенты, аскорбиновая кислота, нпвс 5 -7 дней , консультация хирурга.

Болезнь Кавасаки Морфологически-узелковый периартериит Клинические критерии: Стойкая фебрильная лихорадка, устойчивость к а/б Яркая гиперемия и сухость губ Сыпь в паховых областях и на туловище Эритема и уплотнение кожи ладоней и стоп Лимфаденит Артралгии Боли в животе Мочевой с-м Лабораторные маркеры: УЗИ сердца (Поражение коронарных артерий с формированием аневризм на 1 -4 й недели заболева 6 ния) тромбоцитоз
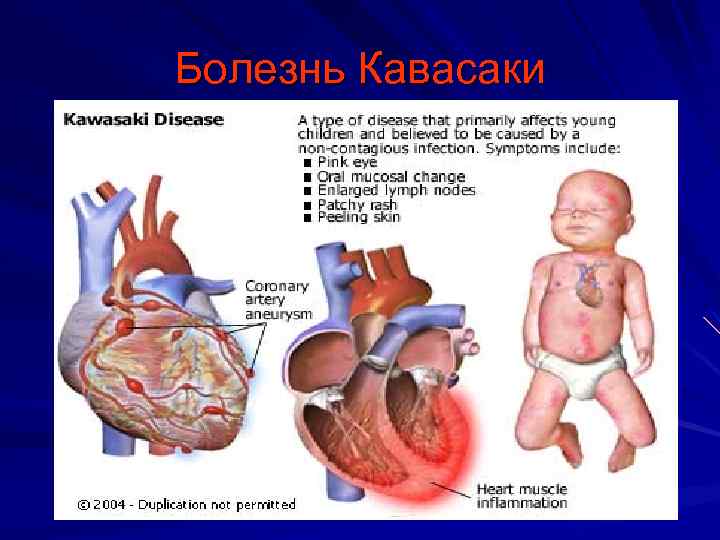
Болезнь Кавасаки
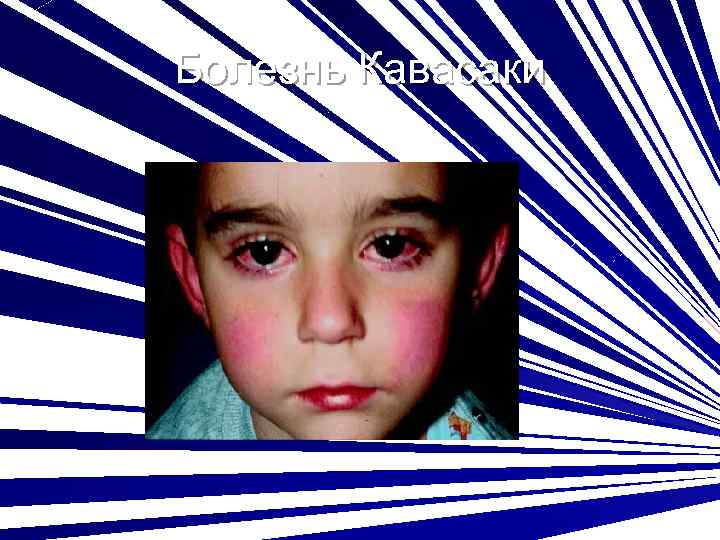
Болезнь Кавасаки
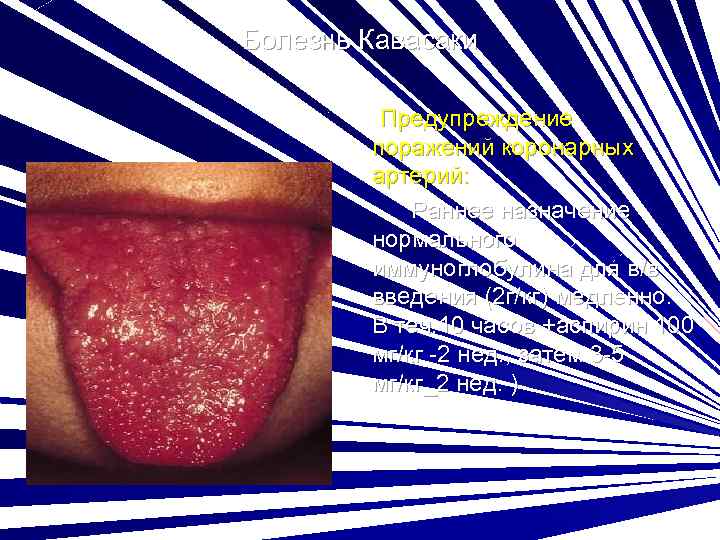
Болезнь Кавасаки Предупреждение поражений коронарных артерий: Раннее назначение нормального иммуноглобулина для в/в введения (2 г/кг) медленно. В теч. 10 часов +аспирин 100 мг/кг -2 нед. , затем 3 -5 мг/кг_2 нед. )
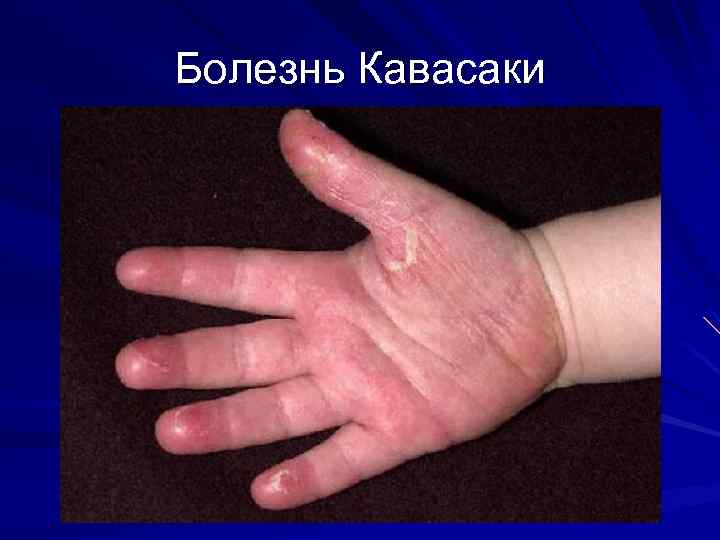
Болезнь Кавасаки
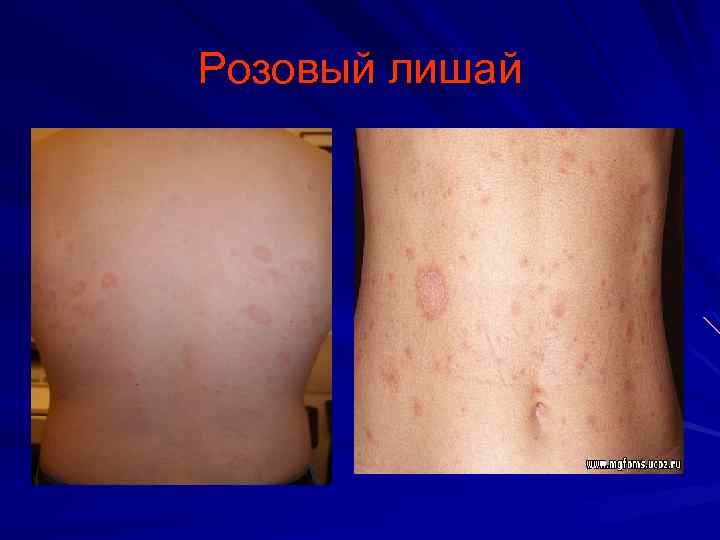
Розовый лишай

Розовый лишай

Инфекционная эритема Инфекционная: Рожа, инфекционная эритема Розенберга, инфекционная эритема Чамера, недифференцированная инфекционная эритема Неинфекционные: многоморфная экссудативная эритема (на фоне приема лекарственных препаратов), системная красная волчанка

Рожа

Эритематозно –буллезная рожа

Рожистое воспаление

Провоцирующие факторы: Травмы кожи Операционные раны Укусы насекомых Лимфостаз (после перенесенной мастэктомии, тромбоз глубоких вен, коронарное шунтирование)

Особенности кожных проявлений: Яркая гиперемия Отечность Четкие границы пораженного участка Горячая на ощупь Болезненность Блестящая Напоминает апельсиновую корку

Классификация По характеру местных поражений: Эритематозная Эритематозно-буллезная Эритематозно-геморрагическая Буллезно-геморрагическая По кратности возникновения: Первичная Рецидивирующая (до 2 х лет) Повторная (после 2 х лет) По степени тяжести: Легкая, средняя, тяжелая

Лечение и медикаментозная профилактика рожи: Бензилпеницилин 1 -2 млн ед каждые 4 часа Бициллин-5 в/м через 4 недели в течение 3 -4 месяцев Ретарпен 2, 4 млн. ед. однократно

Инфекционная эритема Чамера Чаще болеют дети Легкое течение t° N или субфебрильная С 1 -ого дня болезни –на лице сыпь в виде мелких пятен, которые сливаются, напоминая фигуру бабочки Единичные элементы сыпи на туловище и конечностях Длительность экзантемы (до 2 х недель) Начиная с центра, элементы сыпи постепенно бледнеют

Первичный аффект в месте укуса клеща

Инфекционная эритема Розенберга. Острое начало с t 39, с выраженной интоксикацией Сыпь появляется на 4 -6 –й день болезни. Сначала появляются пятна, которые в течение суток образуют эритематозные поля. Характерно «разрастание» пятен до 1, 5 см и > Типичная локализация: разгибатели, сгущение вокруг крупных суставов, ягодицы Длительность высыпаний - около недели Возможен гепато-лиенальный синдром На месте эритемы (через 5 -6 дней) отрубевидное шелушение

Инфекционная эритема Чамера. Чаще у детей в возрасте от 2 до 15 лет Протекает относительно легко. Температура до 38°. В 1 -й день болезни появляются красные пятна на щеках, сливающиеся в эритему в форме «бабочки» . На туловище сыпь необильная. Характерны разлитые эритемы на ягодицах и задних поверхностях бедер. Длительность экзантемы (до 2 х недель), начиная с центра, элементы сыпи постепенно бледнеют

Красная волчанка

Красная волчанка

Уртикарная сыпь Инфекционные болезни: Неинфекционные болезни: Лептоспироз Пищевая крапивница Энтеровирусная инфекция Медикаментозная крапивница Полиморфная экссудативная эритема Вирусный гепатит Аскаридоз Трихоцефалез Стронгилоидоз Шистосомоз Описторхоз Солнечная крапивница Контактная крапивница Сывороточная болезнь

Крапивница (лекарственная)

Крапивница (лептоспироз)

Пеленочный дерматит

Экссудативный компонент при крапивнице


Везикулезная сыпь Инфекционная: ветряная оспа herpes zoster Herpes simplex (1, 2), паравакцина, везикулезный риккетсиоз Неинфекционная: аллергические состояния, экзема, синдром Лайела, синдром Стивенса-Джонсона

Везикулы на слизистых полости рта

Ветряная оспа

Везикула

Ветряная оспа

Ветряная оспа


Гангренозная форма

Ветряная оспа у больной с лимфогрануломатозом


Геморрагическая форма ветряной оспы

Herpes Zoster

Herpes Zoster


Herpes Zoster


Паравакцина. Вирусное профессиональное заболевание при работе с коровами, овцами. Свиньями. Инкубационный период 1 -3 недели. Локализация- кожа кистей рук. Сначала появляется розоватое пятно. Через 1 -3 дня образуется узелок, затем везикула. Длительность 2 -3 недели. Везикулезный риккетсиоз. Преносчики-гамазовые клещи. Длительность высыпаний - около недели. Лихорадка постоянная.

Паравакцина

Везикулезный риккетсиоз

Вирусная пузырчатка полости рта и конечностей - нетяжелое заболевание, вызываемое вирусами Коксаки. Серотипы: А 16, А 10 и А 5 Чаще у детей и тяжелее Локальные вспышки(детский сад, школа, семья) Короткий инкубационный период (3 -7 дней) Субфебрильная лихорадка Боль во рту Везикулезная сыпь на кистях рук, стопах. Слизистых рта


Ожог

Контактный дерматит

Буллезная сыпь Инфекционная: ветряная оспа (атипичная), буллезная форма рожи и сибирской язвы Неинфекционная: ожоги (химические, термические), синдром Лайела, синдром Стивенса-Джонсона

Эризипилоидная форма сибирской язвы разновидность кожной формы сибирской язвы характеризуется развитием большого количества пузырей с прозрачной жидкостью, после вскрытия которых остаются язвы, подвергающиеся трансформации в струп

Синдром Стивенса - Джонсона

Синдром Стивенса - Джонсона

Синдром Стивенса - Джонсона

Синдром Стивенса - Джонсона

Синдром Стивенса - Джонсона

Синдром Лайела

Синдром Лайела

Синдром Лайела

Синдром Лайела

Геморрагическая сыпь Инфекционная: менингококковая инфекция грипп вирусные гепатиты сыпной тиф, болезнь Брила, геморрагические лихорадки Лептоспироз

Неинфекционная пурпура: Механическая пурпура Прогрессирующая пигментная пурпура (дерматоз) Аномалии числа и функций тромбоцитов Лекарственный васкулит Цинга Гиперкортицизм, прием глюкокортикостероидов (снижение продукции коллагена) Наследственные заболевания соединительной ткани (различные формы синдрома Элерса-Данло) Амилоидоз (частая локализация-вокруг глаз) Старческая (атрофическая пурпура) Микротромбозы (жировая эмболия, ДВС, миелобластемия, эмболия холестерином) Психогенная пурпура

Менингококковая инфекция Основные диагностические признаки: Сверхострое начало Нейротоксикоз Отсутствие убедительных катаральных проявлений Геморрагическая сыпь

Геморрагическая сыпь при менингококковой инфекции

Менингококковая инфекция

Менингококковая инфекция

Геморрагическая форма ветряной оспы

Сыпь при геморрагической лихорадке с почечным синдромом

Геморрагическая сыпь при лептоспирозе

Лихорадка скалистых гор

Лихорадка скалистых гор

Лихорадка скалистых гор

Геморрагическая сыпь при кори

Болезнь Шенляйн-Геноха Первичный системный некротизирующий лейкоцитокластический иммунокомплексный васкулит

Геморрагический васкулит

Тромбоцитопеническая пурпура

тромбоцитопатия

Бугорковая экзантема • Кожный лейшманиоз • Висцеральный лейшманиоз • Туберкулоидный тип лепры • Туберкулезная волчанка • бактериальный ангиоматоз Мелкоузелковый саркоидоз Бугорковый сифилис

Кожный лейшманиоз

Кожный лейшманиоз


саркоидоз

Узловатая экзантема острая узловатая эритема гранулема купальщиков лепра кокцидиоидомикоз бластомикоз актиномикоз

Гранулема купальщиков Возбудитель Mycobacterium marinum (balnei), битающая в морской воде Заражение происходит через воду Инкубационный период 2 -3 недели В месте внедрения возбудителя появляются быстрорастущие папулы, которые нагнаиваются и изъязвляются Поражаются открытые участки, чаще конечности Заживают самостоятельно Местные антисептики

Узловатая эритема Воспаление подкожной клетчатки Стрептококковая инфекци Иерсиниоз Стафлококковая инфекция Лекарственная аллергия Использование пероральных контрацептивов

Гранулема купальщиков

Контагиозный моллюск

Контагиозный моллюск

Лепра §Львиное лицо (узловатая экзантема)

Узловатая эритема

Актиномикоз

Благодарю за внимание !
дифф.диагностика экзантемы.pptx