Лекция гепатоспленомегалия новая.ppt
- Количество слайдов: 127
 Дифференциальная диагностика при гепатомегалии и гепатолиенальном синдроме кафедра госпитальной терапии № 1 к. м. н. , доцент Нигматуллина А. Э.
Дифференциальная диагностика при гепатомегалии и гепатолиенальном синдроме кафедра госпитальной терапии № 1 к. м. н. , доцент Нигматуллина А. Э.
 Заболевания, проявляющиеся гепатомегалией, можно разделить на следующие группы 1. Болезни печени и ее сосудов • Острые и хронические гепатиты • Цирроз печени • Алкогольная болезнь печени • Неалкогольная жировая болезнь печени • Паразитарные заболевания печени • Непаразитарные кисты печени • Рак печени и метастазы в печень • Доброкачественные опухоли печени • Туберкулезный гранулематоз • Туберкулома печени • Болезнь Бадда-Киари
Заболевания, проявляющиеся гепатомегалией, можно разделить на следующие группы 1. Болезни печени и ее сосудов • Острые и хронические гепатиты • Цирроз печени • Алкогольная болезнь печени • Неалкогольная жировая болезнь печени • Паразитарные заболевания печени • Непаразитарные кисты печени • Рак печени и метастазы в печень • Доброкачественные опухоли печени • Туберкулезный гранулематоз • Туберкулома печени • Болезнь Бадда-Киари
 2. Болезни накопления • Гемохроматоз • Болезнь Вильсона-Коновалова • Амилоидоз 3. Болезни сердечно-сосудистой системы • Констриктивный перикардит • Хроническая сердечная недостаточность 4. Болезни крови • Хронический миелолейкоз • Остеомиелофиброз • Эссенциальная полицитемия • Хронический лимфолейкоз • Множественная миелома • Лимфогранулематоз
2. Болезни накопления • Гемохроматоз • Болезнь Вильсона-Коновалова • Амилоидоз 3. Болезни сердечно-сосудистой системы • Констриктивный перикардит • Хроническая сердечная недостаточность 4. Болезни крови • Хронический миелолейкоз • Остеомиелофиброз • Эссенциальная полицитемия • Хронический лимфолейкоз • Множественная миелома • Лимфогранулематоз
 • У 88% здоровых людей нижний край печени пальпируется (мягкий, безболезненный, ровный). • За край правой доли печени можно принять новообразование желчного пузыря, толстой кишки, правой почки, кроме того, имитировать гепатомегалию может гепатоптоз. • К смещению печени книзу могут привести эмфизема легких, экссудативный плеврит, поддиафрагмальный абсцесс. • При болезнях печени край печени на фоне гепатомегалии может быть плотным, острым. У больных с ХСН- закругленным. При опухолях и паразитарных заболеваниях край печени может быть бугристым. Дифференцировать истинное увеличение печени позволяет пальпация печени в различных положениях и УЗИ печени.
• У 88% здоровых людей нижний край печени пальпируется (мягкий, безболезненный, ровный). • За край правой доли печени можно принять новообразование желчного пузыря, толстой кишки, правой почки, кроме того, имитировать гепатомегалию может гепатоптоз. • К смещению печени книзу могут привести эмфизема легких, экссудативный плеврит, поддиафрагмальный абсцесс. • При болезнях печени край печени на фоне гепатомегалии может быть плотным, острым. У больных с ХСН- закругленным. При опухолях и паразитарных заболеваниях край печени может быть бугристым. Дифференцировать истинное увеличение печени позволяет пальпация печени в различных положениях и УЗИ печени.
 • Быстрое увеличение печени характерно для ОВГ, злокачественных опухолей. • Быстрое уменьшение органа указывает на развитие массивных некрозов и является плохим прогностическим признаком.
• Быстрое увеличение печени характерно для ОВГ, злокачественных опухолей. • Быстрое уменьшение органа указывает на развитие массивных некрозов и является плохим прогностическим признаком.
 Гепатомегалия при заболеваниях печени часто сочетается увеличением селезенки. Основные причины спленомегалии при болезнях печени - портальная гипертензия и системная гиперплазия ретикулогистиоцитарной ткани печени и селезенки.
Гепатомегалия при заболеваниях печени часто сочетается увеличением селезенки. Основные причины спленомегалии при болезнях печени - портальная гипертензия и системная гиперплазия ретикулогистиоцитарной ткани печени и селезенки.
 Гепатолиенальный синдром. Основным симптомом гепатолиенального синдрома любой этиологии является увеличение печени и селезенки. Наблюдается при • Острых и хронических диффузных поражениях печени • Врожденных и приобретенных дефектах сосудов портальной системы • Болезнях накопления (отложение в печени и селезенки продуктов нарушенного метаболизма) • Системных заболеваниях крови (лейкемическая инфильтрация при лейкозах, явления фиброза в них-при остеомиелофиброзе, полнокровие и тромбоз сосудов –при эритремии) • Хронических инфекциях и паразитарных заболеваниях • Болезнях сердечно-сосудистой системы Болезням печени принадлежит основная роль в развитии гепатолиенального синдрома (90% случаев).
Гепатолиенальный синдром. Основным симптомом гепатолиенального синдрома любой этиологии является увеличение печени и селезенки. Наблюдается при • Острых и хронических диффузных поражениях печени • Врожденных и приобретенных дефектах сосудов портальной системы • Болезнях накопления (отложение в печени и селезенки продуктов нарушенного метаболизма) • Системных заболеваниях крови (лейкемическая инфильтрация при лейкозах, явления фиброза в них-при остеомиелофиброзе, полнокровие и тромбоз сосудов –при эритремии) • Хронических инфекциях и паразитарных заболеваниях • Болезнях сердечно-сосудистой системы Болезням печени принадлежит основная роль в развитии гепатолиенального синдрома (90% случаев).
 • При заболеваниях печени консистенция обоих органов плотная, особенно при циррозах и раке печени. Величина органов колеблется в зависимости от стадии заболевания и не всегда отражает тяжесть процесса. На далеко зашедшей стадии цирроза при выраженной печеночноклеточной недостаточности печень уменьшается. Селезенка увеличивается позднее, чем печень. При портальной гипертензии селезенка может быть большой, а при некоторых формах цирроза селезенка больше печени. При спленомегалии может наблюдаться синдром гиперспленизма, выражающийся усилением и извращением нормальной функции селезенки по удалению разрушенных тромбоцитов, гранулоцитов и эритроцитов, при этом уменьшено количество всех трех или отдельных типов клеток периферической крови (тромбоцитопения, анемия, лейкопения) • При заболеваниях крови инфильтртивные изменения выражены больше в селезенке, спленомегалия чаще более выражена • При застое в печени (ХСН) селезенка увеличивается незначительно и гиперспленизм отсутствует • Инфильтративные поражения могут быть одинаково выражены в обоих органах при сепсисе, инфекционном эндокардите
• При заболеваниях печени консистенция обоих органов плотная, особенно при циррозах и раке печени. Величина органов колеблется в зависимости от стадии заболевания и не всегда отражает тяжесть процесса. На далеко зашедшей стадии цирроза при выраженной печеночноклеточной недостаточности печень уменьшается. Селезенка увеличивается позднее, чем печень. При портальной гипертензии селезенка может быть большой, а при некоторых формах цирроза селезенка больше печени. При спленомегалии может наблюдаться синдром гиперспленизма, выражающийся усилением и извращением нормальной функции селезенки по удалению разрушенных тромбоцитов, гранулоцитов и эритроцитов, при этом уменьшено количество всех трех или отдельных типов клеток периферической крови (тромбоцитопения, анемия, лейкопения) • При заболеваниях крови инфильтртивные изменения выражены больше в селезенке, спленомегалия чаще более выражена • При застое в печени (ХСН) селезенка увеличивается незначительно и гиперспленизм отсутствует • Инфильтративные поражения могут быть одинаково выражены в обоих органах при сепсисе, инфекционном эндокардите
 ОСНОВНЫЕ КЛИНИКО-ЛАБОРАТОРНЫЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ПЕЧЕНИ • • • Цитолитический синдром Мезенхимально-воспалительный синдром Холестатический синдром Синдром печеночно-клеточной недостаточности Синдром портальной гипертензии
ОСНОВНЫЕ КЛИНИКО-ЛАБОРАТОРНЫЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ПЕЧЕНИ • • • Цитолитический синдром Мезенхимально-воспалительный синдром Холестатический синдром Синдром печеночно-клеточной недостаточности Синдром портальной гипертензии
 ЦИТОЛИТИЧЕСКИЙ СИНДРОМ Или синдром нарушения целостности гепатоцитов, обусловлен нарушением проницаемости клеточных мембран, распадом мембранных структур, некрозом гепатоцитов и выходом в плазму ферментов. Этот синдром относят к основным показателям активности патологического процесса в печени. Основные маркеры цитолиза и печеночноклеточных некрозов: аминотрансферазы (Ал. АТ, Ас. АТ), альдолаза, сорбитдегидрогеназа, ЛДГ и ее изоферменты;
ЦИТОЛИТИЧЕСКИЙ СИНДРОМ Или синдром нарушения целостности гепатоцитов, обусловлен нарушением проницаемости клеточных мембран, распадом мембранных структур, некрозом гепатоцитов и выходом в плазму ферментов. Этот синдром относят к основным показателям активности патологического процесса в печени. Основные маркеры цитолиза и печеночноклеточных некрозов: аминотрансферазы (Ал. АТ, Ас. АТ), альдолаза, сорбитдегидрогеназа, ЛДГ и ее изоферменты;
 Внепеченочные причины повышения уровня трансаминаз: • Инфаркт миокарда • Заболевания скелетной мускулатуры • ТЭЛА • Чрезмерная физическая нагрузка, длительное голодание • Гипо-гипертиреоз • Целиакия • Гипертермия • Гемолиз • Длительный венозный застой • Ожирение
Внепеченочные причины повышения уровня трансаминаз: • Инфаркт миокарда • Заболевания скелетной мускулатуры • ТЭЛА • Чрезмерная физическая нагрузка, длительное голодание • Гипо-гипертиреоз • Целиакия • Гипертермия • Гемолиз • Длительный венозный застой • Ожирение
 МЕЗЕНХИМАЛЬНО-ВОСПАЛИТЕЛЬНЫЙ СИНДРОМ Обусловлен развитием в печени так называемого иммунного воспаления. Клинические признаки • Лихорадка • Артралгии • Васкулиты • Спленомегалия • Лимфоаденопатия
МЕЗЕНХИМАЛЬНО-ВОСПАЛИТЕЛЬНЫЙ СИНДРОМ Обусловлен развитием в печени так называемого иммунного воспаления. Клинические признаки • Лихорадка • Артралгии • Васкулиты • Спленомегалия • Лимфоаденопатия
 ЛАБОРАТОРНЫЕ ПРИЗНАКИ • ↑ уровня γ-глобулинов, нередко в сочетании с гипопротеинемией, • Изменение белково-осадочных проб (тимоловой, сулемовой), • ↑ уровня Ig. G, Ig. M, Ig. A, • ↑ в крови неспецифических антител • Появление неспецифических маркеров воспаления (лейкоцитоз, ускорение СОЭ, ↑ серомукоида, появление С-реактивного белка)
ЛАБОРАТОРНЫЕ ПРИЗНАКИ • ↑ уровня γ-глобулинов, нередко в сочетании с гипопротеинемией, • Изменение белково-осадочных проб (тимоловой, сулемовой), • ↑ уровня Ig. G, Ig. M, Ig. A, • ↑ в крови неспецифических антител • Появление неспецифических маркеров воспаления (лейкоцитоз, ускорение СОЭ, ↑ серомукоида, появление С-реактивного белка)
 ХОЛЕСТАТИЧЕСКИЙ СИНДРОМ Обусловлен как нарушением желчевыделительной функции гепатоцитов и поражением желчных канальцев (внутрипеченочный холестаз), так и нарушением оттока желчи по печеночным и общему желчному протокам вследствии их обтурации, н-р, при холедохолитиазе, раке ПЖ (внепеченочный холестаз). Данный синдром характерен для первичного и вторичного билиарного цирроза печени, ПСХ, для вирусных, аутоимунных, лекарственных гепатитов, алкогольной болезни печени
ХОЛЕСТАТИЧЕСКИЙ СИНДРОМ Обусловлен как нарушением желчевыделительной функции гепатоцитов и поражением желчных канальцев (внутрипеченочный холестаз), так и нарушением оттока желчи по печеночным и общему желчному протокам вследствии их обтурации, н-р, при холедохолитиазе, раке ПЖ (внепеченочный холестаз). Данный синдром характерен для первичного и вторичного билиарного цирроза печени, ПСХ, для вирусных, аутоимунных, лекарственных гепатитов, алкогольной болезни печени
 КЛИНИЧЕСКИЕ ПРИЗНАКИ • Упорный кожный зуд • Желтуха • Пигментация кожи • Потемнение мочи, посветление кала
КЛИНИЧЕСКИЕ ПРИЗНАКИ • Упорный кожный зуд • Желтуха • Пигментация кожи • Потемнение мочи, посветление кала
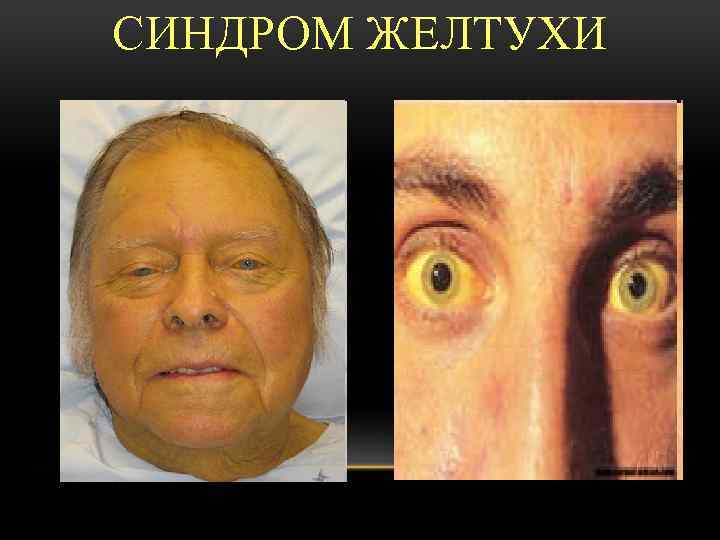 СИНДРОМ ЖЕЛТУХИ
СИНДРОМ ЖЕЛТУХИ
 ЛАБОРАТОРНЫЕ ПРИЗНАКИ • Гипербилирубинемия (преимущественно за счет повышения концентрации прямого билирубина) • ↑ активности щелочной фосфатазы • γ-глутаматтранспептидазы, 5 -нуклеотидазы • ↑ холестерина, нередко в сочетании с повышением содержания фосфолипидов, βлипопротеидов.
ЛАБОРАТОРНЫЕ ПРИЗНАКИ • Гипербилирубинемия (преимущественно за счет повышения концентрации прямого билирубина) • ↑ активности щелочной фосфатазы • γ-глутаматтранспептидазы, 5 -нуклеотидазы • ↑ холестерина, нередко в сочетании с повышением содержания фосфолипидов, βлипопротеидов.
 СИНДРОМ ПЕЧЕНОЧНОКЛЕТОЧНОЙ НЕДОСТАТОЧНОСТИ Это комплекс клинико-лабораторных проявлений, обусловленных снижением синтетической и детоксикационной функций клеток печени. Среди основных клинических синдромов, характеризующих тяжесть печеночно-клеточной недостаточности, выделяют: • Печеночную энцефалопатию • Геморрагический синдром • Прогрессирующую желтуху.
СИНДРОМ ПЕЧЕНОЧНОКЛЕТОЧНОЙ НЕДОСТАТОЧНОСТИ Это комплекс клинико-лабораторных проявлений, обусловленных снижением синтетической и детоксикационной функций клеток печени. Среди основных клинических синдромов, характеризующих тяжесть печеночно-клеточной недостаточности, выделяют: • Печеночную энцефалопатию • Геморрагический синдром • Прогрессирующую желтуху.
 КЛИНИКА • Желтуха • Снижение массы тела • Геморрагический диатез • «Печеночный» запах, «печеночный» язык, «печеночные» ладони (пальмарная эритема) • Сосудистые звездочки • Изменение оволосения, гинекомастия
КЛИНИКА • Желтуха • Снижение массы тела • Геморрагический диатез • «Печеночный» запах, «печеночный» язык, «печеночные» ладони (пальмарная эритема) • Сосудистые звездочки • Изменение оволосения, гинекомастия

 ЛАБОРАТОРНЫЕ ПРИЗНАКИ • гипоальбуминемия, • ↓ протромбина, • ↓ глюкозы, • ↓ мочевины, • ↓ холестерина, • снижение холинестеразы • ↓ факторов свертывания, • ↑ билирубина, • ↑ увеличение фенолов, • ↑ остаточного азота
ЛАБОРАТОРНЫЕ ПРИЗНАКИ • гипоальбуминемия, • ↓ протромбина, • ↓ глюкозы, • ↓ мочевины, • ↓ холестерина, • снижение холинестеразы • ↓ факторов свертывания, • ↑ билирубина, • ↑ увеличение фенолов, • ↑ остаточного азота
 СИНДРОМ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ Клинический симптомокомплекс, который гемодинамически проявляется патологическим повышением портального градиента давления, что сопровождается формированием портосистемных коллатералей, через которые происходит сброс крови из портальной вены в обход печени. Портальный градиент давления- разница между давлением в воротной и нижней полой вене. В норме -1 -5 мм рт. ст. Клинически значимая ПГ- при повышении портального градиента давления выше 10 мм рт. ст.
СИНДРОМ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ Клинический симптомокомплекс, который гемодинамически проявляется патологическим повышением портального градиента давления, что сопровождается формированием портосистемных коллатералей, через которые происходит сброс крови из портальной вены в обход печени. Портальный градиент давления- разница между давлением в воротной и нижней полой вене. В норме -1 -5 мм рт. ст. Клинически значимая ПГ- при повышении портального градиента давления выше 10 мм рт. ст.
 Клинические проявления ПГ • Спленомегалия • Асцит • Печеночная энцефалопатия • Варикозное расширение вен пищевода • Расширение вен передней брюшной стенки ( «голова медузы» ) Плотная печень при ПГ –при циррозе печени, мягкаяпри внепеченочном портальном блоке.
Клинические проявления ПГ • Спленомегалия • Асцит • Печеночная энцефалопатия • Варикозное расширение вен пищевода • Расширение вен передней брюшной стенки ( «голова медузы» ) Плотная печень при ПГ –при циррозе печени, мягкаяпри внепеченочном портальном блоке.
 ПОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ
ПОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ
 В соответствии с локализацией препятствия току портальной крови выделяют • Внутрипеченочная форма портальной гипертензии (препятствие кровотоку находится в самой печени) 8590% случаев • Надпеченочная (постпеченочная) форма (препятствие локализуется во внеорганных отделах печеночных вен или в нижней полой вене проксимальнее места впадения в нее печеночных вен) 3 -4% • Подпеченочная (предпеченочная) форма (препятствие кровотоку локализуется в стволе воротной вены или ее крупных ветвях-селезеночной вене) 10 -12%.
В соответствии с локализацией препятствия току портальной крови выделяют • Внутрипеченочная форма портальной гипертензии (препятствие кровотоку находится в самой печени) 8590% случаев • Надпеченочная (постпеченочная) форма (препятствие локализуется во внеорганных отделах печеночных вен или в нижней полой вене проксимальнее места впадения в нее печеночных вен) 3 -4% • Подпеченочная (предпеченочная) форма (препятствие кровотоку локализуется в стволе воротной вены или ее крупных ветвях-селезеночной вене) 10 -12%.
 Ранние симптомы внутрипеченочной ПГ – упорный диспептический синдром, похудания, признаки поражения печени. Значительная спленомегалия, ВРВП, асцит-поздние признаки этой формы ПГ. Уже первое кровотечение из ВРВП может быть роковым, приводя к ухудшению функции печени. Надпеченочная форма (блокада венозного оттока из печени)тяжелое клиническое течение: раннее развитие асцита, не поддающегося диуретической терапии, боли в области печени, значительная гепатомегалия при относительно небольшом увеличении селезенки (синдром Бадда-Киари, заболевания сердца-констриктивный перикардит, выраженная тикуспидальная недостаточность) Основной симптом подпеченочной портальной гипертензииспленомегалия, печень обычно не увеличена. Обычно развивается медленно, с многократными пищеводножелудочными кровотечениями. Н-р, тромбоз или окклюзия портальных или селезеночных вен при опухолях, панкреатите, инфекциях. При гигантской спленомегалии у больных с миелопролиферативными заболеваниями.
Ранние симптомы внутрипеченочной ПГ – упорный диспептический синдром, похудания, признаки поражения печени. Значительная спленомегалия, ВРВП, асцит-поздние признаки этой формы ПГ. Уже первое кровотечение из ВРВП может быть роковым, приводя к ухудшению функции печени. Надпеченочная форма (блокада венозного оттока из печени)тяжелое клиническое течение: раннее развитие асцита, не поддающегося диуретической терапии, боли в области печени, значительная гепатомегалия при относительно небольшом увеличении селезенки (синдром Бадда-Киари, заболевания сердца-констриктивный перикардит, выраженная тикуспидальная недостаточность) Основной симптом подпеченочной портальной гипертензииспленомегалия, печень обычно не увеличена. Обычно развивается медленно, с многократными пищеводножелудочными кровотечениями. Н-р, тромбоз или окклюзия портальных или селезеночных вен при опухолях, панкреатите, инфекциях. При гигантской спленомегалии у больных с миелопролиферативными заболеваниями.
 ДИАГНОСТИКА ПГ • ЭГДС • УЗИ ОБП- расширение воротной вены до 13 мм и более, появление портокавальных коллатералей, реже. КТ, сцинтиграфия печени • Венография (селезеночная или транспеченочная портография)- для выявления уровня и предположительной причины нарушения портального кровотока • Целиакография • Транспеченочная катетеризация портальных вен
ДИАГНОСТИКА ПГ • ЭГДС • УЗИ ОБП- расширение воротной вены до 13 мм и более, появление портокавальных коллатералей, реже. КТ, сцинтиграфия печени • Венография (селезеночная или транспеченочная портография)- для выявления уровня и предположительной причины нарушения портального кровотока • Целиакография • Транспеченочная катетеризация портальных вен
 Асцит. Причины. 1. Болезни печени и ее сосудов (75 -80%) 2. Злокачественные заболевания (10 -15%) • Опухоли брюшной полости, метастазы • Болезнь Ходжкина, лейкемия 3. Болезни брюшины • Туберкулезный перитонит, другие перитониты 4. Болезни сердца. • Констриктивный перикардит, застойная сердечная недостаточность 5. Другие болезни • Опухоли и кисты яичников (синдром Мейгса) • Панкреатогенный асцит • Болезнь Уиппла , гастроэнтеропатия с выраженной потерей белка, голодание • Саркоидоз • Микседема • Нефротический сидром
Асцит. Причины. 1. Болезни печени и ее сосудов (75 -80%) 2. Злокачественные заболевания (10 -15%) • Опухоли брюшной полости, метастазы • Болезнь Ходжкина, лейкемия 3. Болезни брюшины • Туберкулезный перитонит, другие перитониты 4. Болезни сердца. • Констриктивный перикардит, застойная сердечная недостаточность 5. Другие болезни • Опухоли и кисты яичников (синдром Мейгса) • Панкреатогенный асцит • Болезнь Уиппла , гастроэнтеропатия с выраженной потерей белка, голодание • Саркоидоз • Микседема • Нефротический сидром
 Начинать диагностику при гепатомегалии необходимо с выявления опасной для окружающих патологии, требующей госпитализации в инфекционный стационар- острого вирусного гепатита • Неблагоприятный эпиданамнез, сведения о переливании крови и ее препаратов, парентеральных манипуляциях, гемодиализе. • Значительное повышение активности аминотрансфераз. Характерно большее повышение уровня Ал. АТ, чем Ас. АТ. • Обнаружение маркеров острых вирусных гепатитов А, В, С, D, Е
Начинать диагностику при гепатомегалии необходимо с выявления опасной для окружающих патологии, требующей госпитализации в инфекционный стационар- острого вирусного гепатита • Неблагоприятный эпиданамнез, сведения о переливании крови и ее препаратов, парентеральных манипуляциях, гемодиализе. • Значительное повышение активности аминотрансфераз. Характерно большее повышение уровня Ал. АТ, чем Ас. АТ. • Обнаружение маркеров острых вирусных гепатитов А, В, С, D, Е
 Хронический гепатит - полиэтиологический диффузный воспалительный процесс в печени, продолжающийся более 6 месяцев (Рекомендации Европейского (Рим, 1988) и Всемирного (Лос-Анджелес, 1994) конгрессов гастроэнтерологов). В отличие от цирроза печени при хроническом гепатите не нарушается архитектоника печени.
Хронический гепатит - полиэтиологический диффузный воспалительный процесс в печени, продолжающийся более 6 месяцев (Рекомендации Европейского (Рим, 1988) и Всемирного (Лос-Анджелес, 1994) конгрессов гастроэнтерологов). В отличие от цирроза печени при хроническом гепатите не нарушается архитектоника печени.
 КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ГЕПАТИТА (ВСЕМИРНЫЙ КОНГРЕСС ГАСТРОЭНТЕРОЛОГОВ, ЛОС-АНДЖЕЛЕС, 1994) Этиология Серологические маркеры Хронический 1. Фаза репликации (НВе. Аg – гепатит В позитивный хронический гепатит): НВе. Аg, НВс. Аb. Ig. M, антигены pre-S, ДНКполимераза, ДНК-HBV 2. Фаза интеграции (НВе. Аg – негативный хронический гепатит): НВs. Аg, НВс. Аb. Ig. G, НВе. Аb 3. НВе. Аg –негативный хронический гепатит с сохраненной репликацией вируса: НВс. Аb. Ig. M, антигены pre-S, НВе. Аb, ДНКполимераза, ДНК-HBV Степень активности Минимальная (индекс гистологической активности 1 -3) Низкая (индекс гистологической активности 4 -8) Умеренная (индекс гистологической активности 9 -12) Степень фиброза 0 -Нет фиброза 1 -Слабо выраженный (перипортальный) фиброз 2 - Умеренно выраженный фиброз (портопортальные септы) 3 - Тяжелый фиброз (портоцентральные септы) Высокая (индекс гистологической 4 - Цирроз печени активности 1318)
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО ГЕПАТИТА (ВСЕМИРНЫЙ КОНГРЕСС ГАСТРОЭНТЕРОЛОГОВ, ЛОС-АНДЖЕЛЕС, 1994) Этиология Серологические маркеры Хронический 1. Фаза репликации (НВе. Аg – гепатит В позитивный хронический гепатит): НВе. Аg, НВс. Аb. Ig. M, антигены pre-S, ДНКполимераза, ДНК-HBV 2. Фаза интеграции (НВе. Аg – негативный хронический гепатит): НВs. Аg, НВс. Аb. Ig. G, НВе. Аb 3. НВе. Аg –негативный хронический гепатит с сохраненной репликацией вируса: НВс. Аb. Ig. M, антигены pre-S, НВе. Аb, ДНКполимераза, ДНК-HBV Степень активности Минимальная (индекс гистологической активности 1 -3) Низкая (индекс гистологической активности 4 -8) Умеренная (индекс гистологической активности 9 -12) Степень фиброза 0 -Нет фиброза 1 -Слабо выраженный (перипортальный) фиброз 2 - Умеренно выраженный фиброз (портопортальные септы) 3 - Тяжелый фиброз (портоцентральные септы) Высокая (индекс гистологической 4 - Цирроз печени активности 1318)
 Этиология Серологические маркеры >> Хронический Серологические гепатит Д маркеры фазы репликации: HDV-РНК, антитела к Д-антигену Ig. M и Ig. G Хронический Серологические гепатит С маркеры фазы репликации: HСV-РНК, НСVcore. Аb. Ig. M и Ig. G Хронический вирусный гепатит (не характеризуемый иным образом) Степень активности фиброза
Этиология Серологические маркеры >> Хронический Серологические гепатит Д маркеры фазы репликации: HDV-РНК, антитела к Д-антигену Ig. M и Ig. G Хронический Серологические гепатит С маркеры фазы репликации: HСV-РНК, НСVcore. Аb. Ig. M и Ig. G Хронический вирусный гепатит (не характеризуемый иным образом) Степень активности фиброза
 Этиология Серологические маркеры Аутоиммунны Антитела к ядерным й гепатит антигенам или к гладкой тип 1 мускулатуре тип 2 Антитела к печеночнопочечным микросомам 1 типа, направленные против цитохрома Р-450 11 Д 6 тип 3 Антитела солюбилизированному печеночному антигену Хронический лекарственны й гепатит В ряде случаев антинуклеарные антитела и антитела к печеночнопочечным микросомам Криптогенный к Степень активности Степень фиброза
Этиология Серологические маркеры Аутоиммунны Антитела к ядерным й гепатит антигенам или к гладкой тип 1 мускулатуре тип 2 Антитела к печеночнопочечным микросомам 1 типа, направленные против цитохрома Р-450 11 Д 6 тип 3 Антитела солюбилизированному печеночному антигену Хронический лекарственны й гепатит В ряде случаев антинуклеарные антитела и антитела к печеночнопочечным микросомам Криптогенный к Степень активности Степень фиброза
 При верифицированном вирусном гепатите: • -фаза репликации • -фаза интеграции При неверифицированном гепатите: • -активная фаза (наличие симптомов холестаза, цитолиза, аутоиммунных проявлений, энцефалопатии); • -неактивная фаза. Степень активности хронического гепатита устанавливают по результатам гистологического исследования ткани печени (индекс гистологической активности по Р. Ноделю и соавт. , 1981), а также по степени повышения активности АЛТ и АСТ: в 1, 5 -2 раза больше нормы-минимальная, в 2 -5 раз-низкая, 5 -10 разумеренная, более чем в 10 раз-выраженная активность. Стадию фиброзирования также определяют на основании патоморфологического исследования биоптатов печени.
При верифицированном вирусном гепатите: • -фаза репликации • -фаза интеграции При неверифицированном гепатите: • -активная фаза (наличие симптомов холестаза, цитолиза, аутоиммунных проявлений, энцефалопатии); • -неактивная фаза. Степень активности хронического гепатита устанавливают по результатам гистологического исследования ткани печени (индекс гистологической активности по Р. Ноделю и соавт. , 1981), а также по степени повышения активности АЛТ и АСТ: в 1, 5 -2 раза больше нормы-минимальная, в 2 -5 раз-низкая, 5 -10 разумеренная, более чем в 10 раз-выраженная активность. Стадию фиброзирования также определяют на основании патоморфологического исследования биоптатов печени.
 Хронический гепатит В
Хронический гепатит В
 • По оценкам экспертов ВОЗ в настоящее время в мире насчитывают 300 -400 млн. больных хроническим гепатитом В • Ежегодно от поражений печени, связанных с инфекцией HBV, погибают не менее 250000 человек (9 место в структуре общей смертности) • В России распространенность НВV-инфекции 7% с тенденцией к росту
• По оценкам экспертов ВОЗ в настоящее время в мире насчитывают 300 -400 млн. больных хроническим гепатитом В • Ежегодно от поражений печени, связанных с инфекцией HBV, погибают не менее 250000 человек (9 место в структуре общей смертности) • В России распространенность НВV-инфекции 7% с тенденцией к росту
 ЭТИОЛОГИЯ. Возбудитель НВV-инфекции-вирус из семейства Hepadnaviridae Вирус гепатита В содержит ДНК, имеет внешнюю липопротеиновую оболочку и внутреннюю часть нуклеокапсид или сердцевину (соre) вируса. Внутренняя часть вируса гепатита В (нуклеокапсид) проникает в ядро гепатоцита
ЭТИОЛОГИЯ. Возбудитель НВV-инфекции-вирус из семейства Hepadnaviridae Вирус гепатита В содержит ДНК, имеет внешнюю липопротеиновую оболочку и внутреннюю часть нуклеокапсид или сердцевину (соre) вируса. Внутренняя часть вируса гепатита В (нуклеокапсид) проникает в ядро гепатоцита

 Фазы НВV-инфекции 1. Фаза интеграции вируса 2. Фаза репликации вируса РЕПЛИКАЦИЯ HВV • В гепатоцитах • В моноцитах • В лимфоцитах Поражение печенииммунноопостредованное
Фазы НВV-инфекции 1. Фаза интеграции вируса 2. Фаза репликации вируса РЕПЛИКАЦИЯ HВV • В гепатоцитах • В моноцитах • В лимфоцитах Поражение печенииммунноопостредованное
 ПУТИ ПЕРЕДАЧИ • 1. Парентеральный (особенно трансфузионный) • 2. Половой • 3. Вертикальный ( от матери к плоду)
ПУТИ ПЕРЕДАЧИ • 1. Парентеральный (особенно трансфузионный) • 2. Половой • 3. Вертикальный ( от матери к плоду)
 Клиника хронического гепатита В -Специфические симптомы хронического гепатита В отсутствуют. • В большинстве случаев клинических проявлений заболевания нет. • Иногда повышенная утомляемость, мышечные и суставные боли • Могут быть внесуставные проявления: узелковый периартериит, гломерулонефрит, криоглобулинемия, апластическая анемия и др. • При отсутствии лечения у 20 -30% больных ХВГ формируется цирроз. Риск гепатоцеллюлярной карциномы на фоне цирроза печени 2 -6% в год
Клиника хронического гепатита В -Специфические симптомы хронического гепатита В отсутствуют. • В большинстве случаев клинических проявлений заболевания нет. • Иногда повышенная утомляемость, мышечные и суставные боли • Могут быть внесуставные проявления: узелковый периартериит, гломерулонефрит, криоглобулинемия, апластическая анемия и др. • При отсутствии лечения у 20 -30% больных ХВГ формируется цирроз. Риск гепатоцеллюлярной карциномы на фоне цирроза печени 2 -6% в год
 Лабораторные исследования. 1 ОАК: возможны повышение СОЭ, лейкопения, лимфоцитоз 2 ОАМ: возможно появление желчных пигментов 3 Биохимический анализ крови: • Синдромы цитолиза, холестаза, мезенхимального воспаления, печеночной недостаточности 4 Маркеры вирусов гепатитов.
Лабораторные исследования. 1 ОАК: возможны повышение СОЭ, лейкопения, лимфоцитоз 2 ОАМ: возможно появление желчных пигментов 3 Биохимический анализ крови: • Синдромы цитолиза, холестаза, мезенхимального воспаления, печеночной недостаточности 4 Маркеры вирусов гепатитов.
 Инструментальные исследования Обязательные методы исследования: • -УЗИ печени и селезенки • -Биопсия печени необходима для оценки степени поражения печени и планирования специфической противовирусной терапии. Дополнительные методы исследования • -КТ органов брюшной полости- при затруднениях в установлении диагноза или необходимости дифференциального диагноза, например, с объемными процессами в печени. • -ЭГДСдля исключения сопутствующей патологии верхних отделов ЖКТ, выявления варикозного расширения вен пищевода.
Инструментальные исследования Обязательные методы исследования: • -УЗИ печени и селезенки • -Биопсия печени необходима для оценки степени поражения печени и планирования специфической противовирусной терапии. Дополнительные методы исследования • -КТ органов брюшной полости- при затруднениях в установлении диагноза или необходимости дифференциального диагноза, например, с объемными процессами в печени. • -ЭГДСдля исключения сопутствующей патологии верхних отделов ЖКТ, выявления варикозного расширения вен пищевода.
 АНТИГЕННЫЕ ДЕТЕРМИНАНТЫ • -Hbs. Ag – поверхностный антиген вируса • -HВcore. Ag - сердцевинный антиген, локализуется исключительно в ядрах гепатоцитов и не обнаруживается в крови; • -Hbe. Ag - локализуется в нуклеокапсиде вируса;
АНТИГЕННЫЕ ДЕТЕРМИНАНТЫ • -Hbs. Ag – поверхностный антиген вируса • -HВcore. Ag - сердцевинный антиген, локализуется исключительно в ядрах гепатоцитов и не обнаруживается в крови; • -Hbe. Ag - локализуется в нуклеокапсиде вируса;

 ОСНОВНЫЕ СЕРОЛОГИЧЕСКИЕ МАРКЕРЫ ВИРУСА ГЕПАТИТА В НВs. Аg –маркирует инфицированность вирусом гепатита В. Выявление HBs. Ag в стабильном титре на протяжении 6 месяцев и более от начала острого ГВ даже при нормальных клиниколабораторных показателях свидетельствует о хронизации процесса. НВе. Аg Наличие НВе. Аg отражает фазу репликации вируса и коррелирует с высокой активностью воспалительного процесса и контагиозностью больного, высоким риском перинатальной передачи вируса НВс. Аg – в крови не определяется, располагается в ядрах гепатоцитов.
ОСНОВНЫЕ СЕРОЛОГИЧЕСКИЕ МАРКЕРЫ ВИРУСА ГЕПАТИТА В НВs. Аg –маркирует инфицированность вирусом гепатита В. Выявление HBs. Ag в стабильном титре на протяжении 6 месяцев и более от начала острого ГВ даже при нормальных клиниколабораторных показателях свидетельствует о хронизации процесса. НВе. Аg Наличие НВе. Аg отражает фазу репликации вируса и коррелирует с высокой активностью воспалительного процесса и контагиозностью больного, высоким риском перинатальной передачи вируса НВс. Аg – в крови не определяется, располагается в ядрах гепатоцитов.
 НВс. Аb. Ig. M Их наличие свидетельствует об остром или хроническом гепатите с репликацией вируса. НВс. Аb Ig. G –их выявление может указывать на перенесенный и полностью разрешившийся ОВГ -В или на ХВГ-В в фазе интеграции вируса. НВе. Аb При ХВГ-В является маркером интеграции вируса в геном гепатоцита. НВs. Аb –Их появление говорит об иммунном разрешении инфекции. Выявляются также после вакцинации ДНК-НВV определяется методом ПЦР в сыворотке крови. Является маркером репликации вируса
НВс. Аb. Ig. M Их наличие свидетельствует об остром или хроническом гепатите с репликацией вируса. НВс. Аb Ig. G –их выявление может указывать на перенесенный и полностью разрешившийся ОВГ -В или на ХВГ-В в фазе интеграции вируса. НВе. Аb При ХВГ-В является маркером интеграции вируса в геном гепатоцита. НВs. Аb –Их появление говорит об иммунном разрешении инфекции. Выявляются также после вакцинации ДНК-НВV определяется методом ПЦР в сыворотке крови. Является маркером репликации вируса
 Серологические маркеры фазы репликации вируса гепатита В • выявление в крови НВs. Аg, НВе. Аg, НВс. Аb Ig. M, вирусной ДНК в концентрации > 200 нг/л
Серологические маркеры фазы репликации вируса гепатита В • выявление в крови НВs. Аg, НВе. Аg, НВс. Аb Ig. M, вирусной ДНК в концентрации > 200 нг/л
 Серологические маркеры фазы интеграции вируса гепатита В • выявление в крови только НВs. Аg или в сочетании с НВс. Аb Ig. G • отсутствие в крови ДНК-вируса • сероконверсия НВе. Аg в НВе. Аb (исчезновение из крови НВе. Аg и появление НВе. Аb
Серологические маркеры фазы интеграции вируса гепатита В • выявление в крови только НВs. Аg или в сочетании с НВс. Аb Ig. G • отсутствие в крови ДНК-вируса • сероконверсия НВе. Аg в НВе. Аb (исчезновение из крови НВе. Аg и появление НВе. Аb
 ОСОБЕННОСТИ НВЕАG-НЕГАТИВНОГО ВАРИАНТА ХВГ-В • Развивается при инфицировании «мутантным» штаммом вируса • отсутствие в крови НВе. Аg при наличии маркеров репликации HBV • более тяжелое клиническое течение • менее выраженный ответ на лечение интерфероном
ОСОБЕННОСТИ НВЕАG-НЕГАТИВНОГО ВАРИАНТА ХВГ-В • Развивается при инфицировании «мутантным» штаммом вируса • отсутствие в крови НВе. Аg при наличии маркеров репликации HBV • более тяжелое клиническое течение • менее выраженный ответ на лечение интерфероном
 Лечение Хронического гепатита В Противовирусная терапия показана пациентам с высоким риском развития прогрессирующего поражения печени (пациенты с повышением Ал. АТ более чем в 2 раза или с признаками умеренного или тяжелого воспаления по данным биопсии). Критерии эффективности терапиинормализация активности Ал. АТ, исчезновение НВV-ДНК и НВе. Аg, уменьшение некротических и воспалительных изменений в печени (биопсия). Нве. Аg-позитивный гепатит: • α-Интерферон п/к 5 -6 МЕ/сут ежедневно 6 мес. или α-Интерферон п/к 10 МЕ/сут 3 р/нед. 6 мес. • Пег (40 к. Да) α 2 а-интерферон п/к 180 мкг 1 р/нед 6 мес. • Антивирусные препараты (аналоги нуклеозидов): ламивудин внутрь 100 мг/сут. , энтекавир, тенофовир В отсутствие Нве. Аg (инфицирование “мутантным” вирусом) • α-Интерферон п/к 10 МЕ/сут 3 р/нед, 12 мес. • Пег (40 к. Да) α 2 а-интерферон п/к 180 мкг 1 р/нед. 12 мес. • Антивирусные препараты: ламивудин внутрь 100 мг/сут. , не менее 12
Лечение Хронического гепатита В Противовирусная терапия показана пациентам с высоким риском развития прогрессирующего поражения печени (пациенты с повышением Ал. АТ более чем в 2 раза или с признаками умеренного или тяжелого воспаления по данным биопсии). Критерии эффективности терапиинормализация активности Ал. АТ, исчезновение НВV-ДНК и НВе. Аg, уменьшение некротических и воспалительных изменений в печени (биопсия). Нве. Аg-позитивный гепатит: • α-Интерферон п/к 5 -6 МЕ/сут ежедневно 6 мес. или α-Интерферон п/к 10 МЕ/сут 3 р/нед. 6 мес. • Пег (40 к. Да) α 2 а-интерферон п/к 180 мкг 1 р/нед 6 мес. • Антивирусные препараты (аналоги нуклеозидов): ламивудин внутрь 100 мг/сут. , энтекавир, тенофовир В отсутствие Нве. Аg (инфицирование “мутантным” вирусом) • α-Интерферон п/к 10 МЕ/сут 3 р/нед, 12 мес. • Пег (40 к. Да) α 2 а-интерферон п/к 180 мкг 1 р/нед. 12 мес. • Антивирусные препараты: ламивудин внутрь 100 мг/сут. , не менее 12
 ПРОФИЛАКТИКА • Здоровые дети (10 мкг НВs. Ag 1 мл): вакцинация проводится в первые 24 ч. жизни, в 3 месяца, в 6 месяцев. • Взрослые (20 мкг НВs. Ag 1 мл): 01 мес. -6 мес. Эффективность 9599%. Через 5 лет у 25% вакцинированных м. б. снижение титра антител ниже протективного уровня. Пассивная иммунизация (при инфицировании)- инъекция иммуноглобулина в течение 24 -48 часов после заражения
ПРОФИЛАКТИКА • Здоровые дети (10 мкг НВs. Ag 1 мл): вакцинация проводится в первые 24 ч. жизни, в 3 месяца, в 6 месяцев. • Взрослые (20 мкг НВs. Ag 1 мл): 01 мес. -6 мес. Эффективность 9599%. Через 5 лет у 25% вакцинированных м. б. снижение титра антител ниже протективного уровня. Пассивная иммунизация (при инфицировании)- инъекция иммуноглобулина в течение 24 -48 часов после заражения
 Распространенность хронической НСV-инфекции в мире 0, 5 -2%. Характеристики вируса гепатита С • РНК-содержащий вирус сем. Flaviviridae • Внешняя белковолипидная оболочка(содержит гликопротеины), внутренняя часть(нуклеокапсид) • Вирус характеризуется изменчивостью антигенной структуры • Выделяют 7 генетических вариантов вируса • Менее устойчив к физико-химическим воздействиям по сравнению с НВV
Распространенность хронической НСV-инфекции в мире 0, 5 -2%. Характеристики вируса гепатита С • РНК-содержащий вирус сем. Flaviviridae • Внешняя белковолипидная оболочка(содержит гликопротеины), внутренняя часть(нуклеокапсид) • Вирус характеризуется изменчивостью антигенной структуры • Выделяют 7 генетических вариантов вируса • Менее устойчив к физико-химическим воздействиям по сравнению с НВV
 ПУТИ ПЕРЕДАЧИ • 1. Парентеральный (особенно трансфузионный) • 2. Вертикальный ( от матери к плоду) • 3. Половой
ПУТИ ПЕРЕДАЧИ • 1. Парентеральный (особенно трансфузионный) • 2. Вертикальный ( от матери к плоду) • 3. Половой
 РЕПЛИКАЦИЯ HCV • В гепатоцитах • В моноцитах • В лимфоцитах Механизмы повреждения печени вирусом ГС 1. ПРЯМОЕ ЦИТОПАТИЧЕСКОЕ ДЕЙСТВИЕ НА ГЕПАТОЦИТЫ 2. ИММУНООПОСРЕДОВАННОЕ ПОВРЕЖДЕНИЕ ПЕЧЕНИ
РЕПЛИКАЦИЯ HCV • В гепатоцитах • В моноцитах • В лимфоцитах Механизмы повреждения печени вирусом ГС 1. ПРЯМОЕ ЦИТОПАТИЧЕСКОЕ ДЕЙСТВИЕ НА ГЕПАТОЦИТЫ 2. ИММУНООПОСРЕДОВАННОЕ ПОВРЕЖДЕНИЕ ПЕЧЕНИ
 КЛИНИКА • Преобладают безжелтушные формы болезни. В большинстве случаев протекает бессимптомно. 6% больных- астенический синдром, часто-тяжесть в правом подреберье, реже-тошнота, кожный зуд, артралгии, миалгии • Характерная черта ВГС - частое развитие хронических форм после острой инфекции-7585%. • Осложнения: цирроз печени 20 -25% (в среднем 20 лет), гепатоцеллюлярная карцинома (1, 4 -6, 9%). • Латентное, малосимптомное, длительное течение.
КЛИНИКА • Преобладают безжелтушные формы болезни. В большинстве случаев протекает бессимптомно. 6% больных- астенический синдром, часто-тяжесть в правом подреберье, реже-тошнота, кожный зуд, артралгии, миалгии • Характерная черта ВГС - частое развитие хронических форм после острой инфекции-7585%. • Осложнения: цирроз печени 20 -25% (в среднем 20 лет), гепатоцеллюлярная карцинома (1, 4 -6, 9%). • Латентное, малосимптомное, длительное течение.
 ВНЕПЕЧЕНОЧНЫЕ ПРОЯВЛЕНИЯ • Криоглобулинемия (пурпура, артралгии, поражение почек, редко нервной системы) • Мембранозный гломерулонефрит • Поздняя кожная порфирия • Аутоиммунная тромбоцитопения • Красный плоский лишай • Синдром Шегрена
ВНЕПЕЧЕНОЧНЫЕ ПРОЯВЛЕНИЯ • Криоглобулинемия (пурпура, артралгии, поражение почек, редко нервной системы) • Мембранозный гломерулонефрит • Поздняя кожная порфирия • Аутоиммунная тромбоцитопения • Красный плоский лишай • Синдром Шегрена
 ДИАГНОСТИКА Маркеры HCV-инфекции • Анти-НСV • НСV–РНК в ПЦР (маркер репликации вируса)
ДИАГНОСТИКА Маркеры HCV-инфекции • Анти-НСV • НСV–РНК в ПЦР (маркер репликации вируса)
 В случае положительного результата HCV- РНК методом ПЦР производится: • определение генотипа вируса; • определение HCV- РНК (количественное)вирусная нагрузка. Эти показатели необходимо определить перед началом противовирусной терапии (генотипы 1 и 4 хуже поддаются лечению интерферонами)
В случае положительного результата HCV- РНК методом ПЦР производится: • определение генотипа вируса; • определение HCV- РНК (количественное)вирусная нагрузка. Эти показатели необходимо определить перед началом противовирусной терапии (генотипы 1 и 4 хуже поддаются лечению интерферонами)
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
 СХЕМЫ ФАРМАКОТЕРАПИИ. ИНФИЦИРОВАНИЕ HCV С ГЕНОТИПОМ 1 ИЛИ 4 • Пег (40 к. Да) α 2 а-интерферон п/к 180 мкг 1 р/нед. , в сочетании с рибавирином из расчета 15 мг на кг, 48 нед. Инфицирование HCV с другим генотипом • α-Интерферон п/к 3 МЕ 3 р/нед. в сочетании с рибавирином из расчета 15 мг на кг в течение 24 нед. • или Пег (40 к. Да) α 2 а-интерферон (пегасис) п/к 180 мкг 1 р/нед. , в сочетании с рибавирином 24 недели
СХЕМЫ ФАРМАКОТЕРАПИИ. ИНФИЦИРОВАНИЕ HCV С ГЕНОТИПОМ 1 ИЛИ 4 • Пег (40 к. Да) α 2 а-интерферон п/к 180 мкг 1 р/нед. , в сочетании с рибавирином из расчета 15 мг на кг, 48 нед. Инфицирование HCV с другим генотипом • α-Интерферон п/к 3 МЕ 3 р/нед. в сочетании с рибавирином из расчета 15 мг на кг в течение 24 нед. • или Пег (40 к. Да) α 2 а-интерферон (пегасис) п/к 180 мкг 1 р/нед. , в сочетании с рибавирином 24 недели
 • Критерием элиминации вируса и соответственно излечения хронического гепатита С в настоящее время считают стойкий вирусологический ответ – отрицательный результат качественного теста на HCV RNA через 6 месяцев после завершения лечения.
• Критерием элиминации вируса и соответственно излечения хронического гепатита С в настоящее время считают стойкий вирусологический ответ – отрицательный результат качественного теста на HCV RNA через 6 месяцев после завершения лечения.
 ХРОНИЧЕСКИЙ ГЕПАТИТ D
ХРОНИЧЕСКИЙ ГЕПАТИТ D
 HDV ПРЕДСТАВЛЯЕТ СОБОЙ НЕПОЛНЫЙ РНК-ВИРУС, для экспрессии и проявления патогенности которого необходимо наличие HBV СТРУКТУРНО D – ВИРУС ПРЕДСТАВЛЯЕТ СОБОЙ ЧАСТИЦУ ВЕЛИЧИНОЙ 35 -37 НМ, СОСТОЯЩУЮ ИЗ НАРУЖНОЙ ОБОЛОЧКИ (ЛИПИДЫ И HBSAG) И ВНУТРЕННЕЙ ЧАСТИ.
HDV ПРЕДСТАВЛЯЕТ СОБОЙ НЕПОЛНЫЙ РНК-ВИРУС, для экспрессии и проявления патогенности которого необходимо наличие HBV СТРУКТУРНО D – ВИРУС ПРЕДСТАВЛЯЕТ СОБОЙ ЧАСТИЦУ ВЕЛИЧИНОЙ 35 -37 НМ, СОСТОЯЩУЮ ИЗ НАРУЖНОЙ ОБОЛОЧКИ (ЛИПИДЫ И HBSAG) И ВНУТРЕННЕЙ ЧАСТИ.
 СХЕМА СТРОЕНИЯ ВИРУСА ГЕПАТИТА D
СХЕМА СТРОЕНИЯ ВИРУСА ГЕПАТИТА D
 ВИРУС ГЕПАТИТА D
ВИРУС ГЕПАТИТА D
 Механизмы повреждения печени вирусом гепатита D • иммуноопосредованное повреждение печени • прямое цитопатическое действие на гепатоциты Репликация вируса только в гепатоцитах
Механизмы повреждения печени вирусом гепатита D • иммуноопосредованное повреждение печени • прямое цитопатическое действие на гепатоциты Репликация вируса только в гепатоцитах
 КОИНФЕКЦИЯ (МИКСТ-ИНФЕКЦИЯ) • Одновременное заражение HBV+HDV у лиц, не болевших ранее HBV – инфекцией • Развивается острый ВГВ+ВГД с появлением серологических маркеров сразу двух острых инфекций • Хронизация редко (0, 5 %)
КОИНФЕКЦИЯ (МИКСТ-ИНФЕКЦИЯ) • Одновременное заражение HBV+HDV у лиц, не болевших ранее HBV – инфекцией • Развивается острый ВГВ+ВГД с появлением серологических маркеров сразу двух острых инфекций • Хронизация редко (0, 5 %)
 СУПЕРИНФЕКЦИЯ HDV • ВГД наслаивается на текущую HBV – инфекцию • Развивается клиника ОВГД, сопровождается появлением антител к Д-антигену • Высокая вероятность возникновения фульминантного гепатита с развитием массивного некроза гепатоцитов • Прогрессирование ВГВ с быстрым развитием активного гепатита и цирроза печени (в течение 5 -10 лет)
СУПЕРИНФЕКЦИЯ HDV • ВГД наслаивается на текущую HBV – инфекцию • Развивается клиника ОВГД, сопровождается появлением антител к Д-антигену • Высокая вероятность возникновения фульминантного гепатита с развитием массивного некроза гепатоцитов • Прогрессирование ВГВ с быстрым развитием активного гепатита и цирроза печени (в течение 5 -10 лет)
 МАРКЕРЫ HDV-ИНФЕКЦИИ • HDV-РНК в ПЦР (репликация вируса) • наличие анти-HDV Ig. G (при хронической HDVинфекции)
МАРКЕРЫ HDV-ИНФЕКЦИИ • HDV-РНК в ПЦР (репликация вируса) • наличие анти-HDV Ig. G (при хронической HDVинфекции)
 Единственный эффективный препарат при хроническом вирусном гепатите Д – интерферон альфа в высоких дозах длительными курсами. Интерферон альфа назначают подкожно или внутримышечно – 5 -6 МЕ/сут ежедневно или 10 МЕ 3 раза в неделю в течение не менее 48 недель Пэгинтерферон-альфа-2 а -180 мкг в нед. п/к в течение 48 нед.
Единственный эффективный препарат при хроническом вирусном гепатите Д – интерферон альфа в высоких дозах длительными курсами. Интерферон альфа назначают подкожно или внутримышечно – 5 -6 МЕ/сут ежедневно или 10 МЕ 3 раза в неделю в течение не менее 48 недель Пэгинтерферон-альфа-2 а -180 мкг в нед. п/к в течение 48 нед.
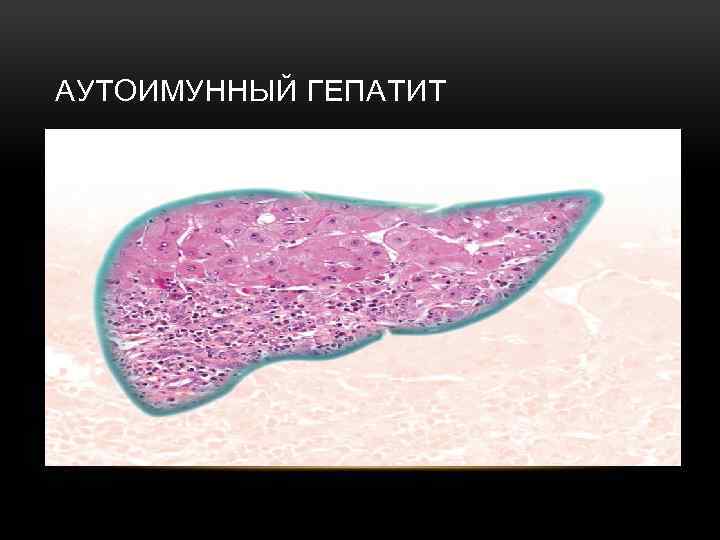 АУТОИМУННЫЙ ГЕПАТИТ
АУТОИМУННЫЙ ГЕПАТИТ
 ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ АУТОИМУННОГО ГЕПАТИТА:
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ АУТОИМУННОГО ГЕПАТИТА:
 • непрерывное прогрессирующее течение заболевания с высокой активностью гепатита (трансаминазы обычно повышены в 10 раз и более, отмечается поликлональная гамма-глобулинемия с преимущственным повышением Ig. G) • отсутствие маркеров вирусов гепатитов • обнаружение в крови аутоантител к гладкой мускулатуре и антинуклеарных антител при 1 типе аутоиммунного гепатита, антител к печеночнопочечным микросомам при аутоиммунном гепатите 2 типа, антител к растворимому печеночному антигену при аутоиммунном гепатите 3 типа, а также волчаночных клеток
• непрерывное прогрессирующее течение заболевания с высокой активностью гепатита (трансаминазы обычно повышены в 10 раз и более, отмечается поликлональная гамма-глобулинемия с преимущственным повышением Ig. G) • отсутствие маркеров вирусов гепатитов • обнаружение в крови аутоантител к гладкой мускулатуре и антинуклеарных антител при 1 типе аутоиммунного гепатита, антител к печеночнопочечным микросомам при аутоиммунном гепатите 2 типа, антител к растворимому печеночному антигену при аутоиммунном гепатите 3 типа, а также волчаночных клеток
 • выраженные системные внепеченочные проявления заболевания • болеют преимущественно девочки, девушки, молодые женщины до 30 лет, реже - женщины старшей возрастной группы после менопаузы • хронический активный гепатит с выраженной лимфоцитарной и плазмоклеточной инфильтрацией портальных и перипортальных зон, ступенчатыми и мостовидными некрозами печеночных долек (морфологическое исследование биоптатов) • эффективность глюкокортикоидной терапии
• выраженные системные внепеченочные проявления заболевания • болеют преимущественно девочки, девушки, молодые женщины до 30 лет, реже - женщины старшей возрастной группы после менопаузы • хронический активный гепатит с выраженной лимфоцитарной и плазмоклеточной инфильтрацией портальных и перипортальных зон, ступенчатыми и мостовидными некрозами печеночных долек (морфологическое исследование биоптатов) • эффективность глюкокортикоидной терапии
 ПЕРИПОРТАЛЬНЫЙ ГЕПАТИТ СО СТУПЕНЧАТЫМ НЕКРОЗОМ
ПЕРИПОРТАЛЬНЫЙ ГЕПАТИТ СО СТУПЕНЧАТЫМ НЕКРОЗОМ
 ЛЕЧЕНИЕ АУТОИМУННОГО ГЕПАТИТА
ЛЕЧЕНИЕ АУТОИМУННОГО ГЕПАТИТА
 ЛЕЧЕНИЕ АИГ Преднизолон и азатиоприн, суточная доза Преднизолон: 30 мг - 1 -я неделя 20 мг - 2 -я неделя 15 мг - 3 -я и 4 -я неделя 10 мг - поддерживающая доза Азатиоприн - 100 мг 1 -я неделя, затем 50 мг постоянно При холестазе- урсодеоксихолевая кислота (13 -15 мг/кг) 3 -6 месяцев
ЛЕЧЕНИЕ АИГ Преднизолон и азатиоприн, суточная доза Преднизолон: 30 мг - 1 -я неделя 20 мг - 2 -я неделя 15 мг - 3 -я и 4 -я неделя 10 мг - поддерживающая доза Азатиоприн - 100 мг 1 -я неделя, затем 50 мг постоянно При холестазе- урсодеоксихолевая кислота (13 -15 мг/кг) 3 -6 месяцев
 СХЕМЫ ЛЕЧЕНИЯ АУТОИММУННОГО ГЕПАТИТА Преднизолон, суточная доза Преднизолон: 60 мг - 1 -я неделя 40 мг - 2 -я неделя 30 мг - 3 -я и 4 -я неделя 20 мг - поддерживающая доза
СХЕМЫ ЛЕЧЕНИЯ АУТОИММУННОГО ГЕПАТИТА Преднизолон, суточная доза Преднизолон: 60 мг - 1 -я неделя 40 мг - 2 -я неделя 30 мг - 3 -я и 4 -я неделя 20 мг - поддерживающая доза
 АЛКОГОЛЬНАЯ БОЛЕЗНЬ ПЕЧЕНИ Группа нозологических форм, обусловленных повреждающим действием этанола на клетки печени. Формы алкогольной болезни печени • Алкогольный стеатоз (жировой гепатоз) • Алкогольный гепатит (острый и хронический) • Алкогольный цирроз печени
АЛКОГОЛЬНАЯ БОЛЕЗНЬ ПЕЧЕНИ Группа нозологических форм, обусловленных повреждающим действием этанола на клетки печени. Формы алкогольной болезни печени • Алкогольный стеатоз (жировой гепатоз) • Алкогольный гепатит (острый и хронический) • Алкогольный цирроз печени
 • Употребление более 40 г чистого этанола в день представляет риск развития АБП, употребление более 80 г на протяжении 10 лет и более повышает вероятность формирования цирроза печени. Однако прямой корреляции между степенью поражения печени и количеством принимаемого алкоголя нет. В развитии тяжелых форм АБП играют роль генетическая предрасположенность, женский пол, инфицирование вирусами В и С, трофологическая недостаточность, пищевой дисбаланс
• Употребление более 40 г чистого этанола в день представляет риск развития АБП, употребление более 80 г на протяжении 10 лет и более повышает вероятность формирования цирроза печени. Однако прямой корреляции между степенью поражения печени и количеством принимаемого алкоголя нет. В развитии тяжелых форм АБП играют роль генетическая предрасположенность, женский пол, инфицирование вирусами В и С, трофологическая недостаточность, пищевой дисбаланс

 ОБЩИЕ ПРИНЦИПЫ ДОКАЗАТЕЛЬСТВА АЛКОГОЛЬНОЙ ЭТИОЛОГИИ ПОРАЖЕНИЯ ПЕЧЕНИ • Анализ данных анамнеза в отношении количества, вида и длительности употребления алкогольных напитков. • Выявление при осмотре маркеров хронического алкоголизма Характерный внешний облик: «помятый вид» , одутловатое багрово-синюшное лицо с сетью расширенных кожных капилляров, отечность век, венозное полнокровие глазных яблок, выраженная потливость
ОБЩИЕ ПРИНЦИПЫ ДОКАЗАТЕЛЬСТВА АЛКОГОЛЬНОЙ ЭТИОЛОГИИ ПОРАЖЕНИЯ ПЕЧЕНИ • Анализ данных анамнеза в отношении количества, вида и длительности употребления алкогольных напитков. • Выявление при осмотре маркеров хронического алкоголизма Характерный внешний облик: «помятый вид» , одутловатое багрово-синюшное лицо с сетью расширенных кожных капилляров, отечность век, венозное полнокровие глазных яблок, выраженная потливость
 • Тремор пальцев рук, век • Дефицит массы тела • Изменения поведения и эмоционального статуса • Контрактура Дюпюитрена, гипертрофия околоушных желез • Мышечные атрофии • Признаки гипогонадизма
• Тремор пальцев рук, век • Дефицит массы тела • Изменения поведения и эмоционального статуса • Контрактура Дюпюитрена, гипертрофия околоушных желез • Мышечные атрофии • Признаки гипогонадизма
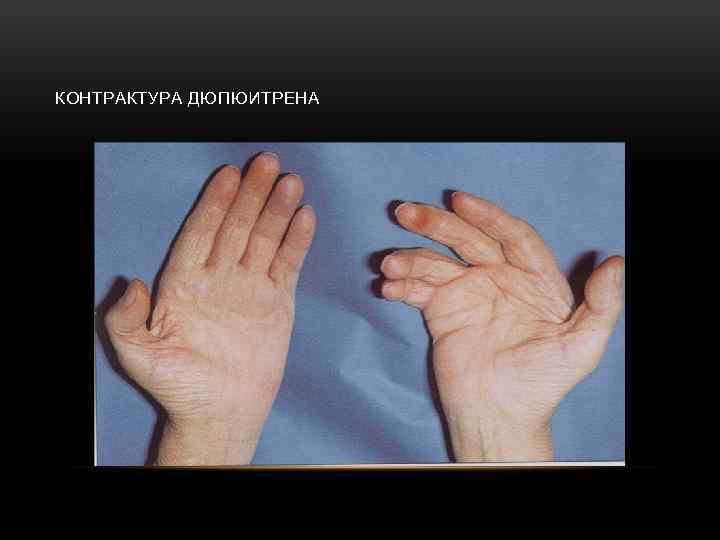 КОНТРАКТУРА ДЮПЮИТРЕНА
КОНТРАКТУРА ДЮПЮИТРЕНА
 УВЕЛИЧЕНИЕ ОКОЛОУШНЫХ ЖЕЛЕЗ У БОЛЬНОГО ХРОНИЧЕСКИМ АЛКОГОЛИЗМОМ
УВЕЛИЧЕНИЕ ОКОЛОУШНЫХ ЖЕЛЕЗ У БОЛЬНОГО ХРОНИЧЕСКИМ АЛКОГОЛИЗМОМ
 • Выявление сопутствующих заболеваний внутренних органов и нервной системы – спутников хронического алкоголизма: хронического эрозивного и хронического атрофического гастрита, хронического кальцифицирующего панкреатита, кардиопатии, полинейропатии, энцефалопатии • Обязательно -консультация нарколога
• Выявление сопутствующих заболеваний внутренних органов и нервной системы – спутников хронического алкоголизма: хронического эрозивного и хронического атрофического гастрита, хронического кальцифицирующего панкреатита, кардиопатии, полинейропатии, энцефалопатии • Обязательно -консультация нарколога
 • • Характерные лабораторные данные анемия, лейкопения, тромбоцитопения нарастание активности аминотрансфераз (характерно более значительное повышение АСТ) повышение содержания в крови гамма -глутамилтранспептидазы (даже в отсутствие повышения уровня аминотрансфераз) повышение содержания в крови щелочной фосфатазы
• • Характерные лабораторные данные анемия, лейкопения, тромбоцитопения нарастание активности аминотрансфераз (характерно более значительное повышение АСТ) повышение содержания в крови гамма -глутамилтранспептидазы (даже в отсутствие повышения уровня аминотрансфераз) повышение содержания в крови щелочной фосфатазы
 • Гиперурикемия • Гиперлипидемия • повышение содержания иммуноглобулина А • изменение среднего корпускулярного объема эритроцитов • наличие в сыворотке крови углеводнодефицитного трансферрина
• Гиперурикемия • Гиперлипидемия • повышение содержания иммуноглобулина А • изменение среднего корпускулярного объема эритроцитов • наличие в сыворотке крови углеводнодефицитного трансферрина
 Характерные гистологические данные при исследовании биоптатов печени • Обнаружение в гепатоцитах алкогольного гиалина (телец Мэллори) • Жировая дистрофия • Перивенулярное поражение гепатоцитов • Перицеллюлярный фиброз
Характерные гистологические данные при исследовании биоптатов печени • Обнаружение в гепатоцитах алкогольного гиалина (телец Мэллори) • Жировая дистрофия • Перивенулярное поражение гепатоцитов • Перицеллюлярный фиброз
 • Морфологическая картина алкогольного стеатоза печени • Морфологическая картина алкогольного гепатита
• Морфологическая картина алкогольного стеатоза печени • Морфологическая картина алкогольного гепатита
 ЛЕЧЕНИЕ • Отказ от употребления алкоголя • Полноценное достаточное питание • Адеметионин • Эссенциальные фосфолипиды • Урсодеоксихолевая кислота • Орнитин-аспартат (при печеночной энцефалопатии) • Силимарин • Глюкокортикоиды при остром алкогольном гепатите, при тяжелом алкогольном гепатите
ЛЕЧЕНИЕ • Отказ от употребления алкоголя • Полноценное достаточное питание • Адеметионин • Эссенциальные фосфолипиды • Урсодеоксихолевая кислота • Орнитин-аспартат (при печеночной энцефалопатии) • Силимарин • Глюкокортикоиды при остром алкогольном гепатите, при тяжелом алкогольном гепатите
 НЕАЛКОГОЛЬНЫЙ СТЕАТОГЕПАТИТ Гетерогенная группа патологических изменений печени, характеризующихся воспалительной инфильтрацией на фоне жировой дистрофии гепатоцитов у пациентов, не употребляющих алкоголь в гепатотоксических дозах
НЕАЛКОГОЛЬНЫЙ СТЕАТОГЕПАТИТ Гетерогенная группа патологических изменений печени, характеризующихся воспалительной инфильтрацией на фоне жировой дистрофии гепатоцитов у пациентов, не употребляющих алкоголь в гепатотоксических дозах
 • G: images. jpg
• G: images. jpg
 КЛАССИФИКАЦ Я • Жировой гепатоз (Стеатоз печени) • Неалкогольный стеатогепатит с фиброзом
КЛАССИФИКАЦ Я • Жировой гепатоз (Стеатоз печени) • Неалкогольный стеатогепатит с фиброзом
 ЭТИОЛОГИЯ Выделяют первичный и вторичный НАСГ. Первичный НАСГ • Ожирение • Сахарный диабет 2 типа • Гиперлипидемия Вторичный НАСГ • Лекарственные препараты • Синдром мальабсорбции • Быстрое похудение • Длительное парентеральное питание • СИБР в тонкой кишке • Абеталипопротеинемия • Липодистрофия конечностей
ЭТИОЛОГИЯ Выделяют первичный и вторичный НАСГ. Первичный НАСГ • Ожирение • Сахарный диабет 2 типа • Гиперлипидемия Вторичный НАСГ • Лекарственные препараты • Синдром мальабсорбции • Быстрое похудение • Длительное парентеральное питание • СИБР в тонкой кишке • Абеталипопротеинемия • Липодистрофия конечностей
 КЛИНИКА • Чаще страдают женщины (65 -80%) • Нет яркой симптоматики • Повышанная утомляемость • Ноющая боль или дискомфорт в правой подреберной области • Диспептические явления • Увеличение печени (50 -75% больных)
КЛИНИКА • Чаще страдают женщины (65 -80%) • Нет яркой симптоматики • Повышанная утомляемость • Ноющая боль или дискомфорт в правой подреберной области • Диспептические явления • Увеличение печени (50 -75% больных)
 ДИАГНОСТИКА Общий план обследования пациента целью установления диагноза • Оценка антропометрических показателей • Клинический анализ крови • Биохимический анализ крови • Коагулограмма(протромбиновое время) • Определение уровня глюкозы, инсулина в крови натощак • Исследование липидного профиля • Определение серологических маркеров вирусного гепатита
ДИАГНОСТИКА Общий план обследования пациента целью установления диагноза • Оценка антропометрических показателей • Клинический анализ крови • Биохимический анализ крови • Коагулограмма(протромбиновое время) • Определение уровня глюкозы, инсулина в крови натощак • Исследование липидного профиля • Определение серологических маркеров вирусного гепатита
 • Определение маркеров аутоиммунного поражения печени • Общий анализ мочи • УЗИ органов брюшной полости • Биопсия печени
• Определение маркеров аутоиммунного поражения печени • Общий анализ мочи • УЗИ органов брюшной полости • Биопсия печени
 • M: 1. jpg
• M: 1. jpg
 • M: images. jpg
• M: images. jpg
 ОСНОВНЫЕ НАПРАВЛЕНИЯ ЛЕЧЕНИЯ: Изменение образа жизни (диета, физическая активность) • Уменьшение массы тела • Применение средств , повышающих чувствительность периферических тканей к инсулину. •
ОСНОВНЫЕ НАПРАВЛЕНИЯ ЛЕЧЕНИЯ: Изменение образа жизни (диета, физическая активность) • Уменьшение массы тела • Применение средств , повышающих чувствительность периферических тканей к инсулину. •
 Препараты, повышающие чувствительность к инсулину Метформин 20 мг/кг в сутки Препараты метаболического действия • Урсодезоксихолиевая кислота 15 мг/кг в сутки • Адеметионин • Эссенциальные фосфолипиды • Липоевая кислота Нормализация липидного спектра крови (статины) Для ускорения динамики снижения массы телаингибиторы кишечной липазы (орлистат)
Препараты, повышающие чувствительность к инсулину Метформин 20 мг/кг в сутки Препараты метаболического действия • Урсодезоксихолиевая кислота 15 мг/кг в сутки • Адеметионин • Эссенциальные фосфолипиды • Липоевая кислота Нормализация липидного спектра крови (статины) Для ускорения динамики снижения массы телаингибиторы кишечной липазы (орлистат)
 ЦИРРОЗ ПЕЧЕНИ-ДИФФУЗНЫЙ ПРОЦЕСС, ХАРАКТЕРИЗУЮЩИЙСЯ ФИБРОЗОМ И ТРАНСФОРМАЦИЕЙ НОРМАЛЬНОЙ СТРУКТУРЫ ПЕЧЕНИ С ФОРМИРОВАНИЕМ УЗЛОВ
ЦИРРОЗ ПЕЧЕНИ-ДИФФУЗНЫЙ ПРОЦЕСС, ХАРАКТЕРИЗУЮЩИЙСЯ ФИБРОЗОМ И ТРАНСФОРМАЦИЕЙ НОРМАЛЬНОЙ СТРУКТУРЫ ПЕЧЕНИ С ФОРМИРОВАНИЕМ УЗЛОВ
 ЭТИОЛОГИЯ • Вирусные гепатиты (В, С, Д) • Алкоголь. • Иммунные нарушения: аутоиммунный гепатит, первичный билиарный цирроз, болезнь «трансплантат против хозяина» • Заболевания желчных путей: внепеченочная обструкция желчных путей, внутрипеченочная обструкция желчных путей
ЭТИОЛОГИЯ • Вирусные гепатиты (В, С, Д) • Алкоголь. • Иммунные нарушения: аутоиммунный гепатит, первичный билиарный цирроз, болезнь «трансплантат против хозяина» • Заболевания желчных путей: внепеченочная обструкция желчных путей, внутрипеченочная обструкция желчных путей
 • Болезни обмена веществ: гемохроматоз, болезнь Вильсона-Коновалова, дефицит α-1 антитрипсина, муковисцидоз, гликогенозы, галактоземия, наследственная тирозинемия, наследственная непереносимость фруктозы, абеталипопротеинемия, порфирии) • Нарушение венозного оттока из печени: синдром Бадда-Киари, веноокклюзионная болезнь, тяжелая правожелудочковая недостаточность • Лекарственные препараты (метотрексат, амиодарон и др. ), токсины, химикаты • НАСГ • Саркоидоз
• Болезни обмена веществ: гемохроматоз, болезнь Вильсона-Коновалова, дефицит α-1 антитрипсина, муковисцидоз, гликогенозы, галактоземия, наследственная тирозинемия, наследственная непереносимость фруктозы, абеталипопротеинемия, порфирии) • Нарушение венозного оттока из печени: синдром Бадда-Киари, веноокклюзионная болезнь, тяжелая правожелудочковая недостаточность • Лекарственные препараты (метотрексат, амиодарон и др. ), токсины, химикаты • НАСГ • Саркоидоз
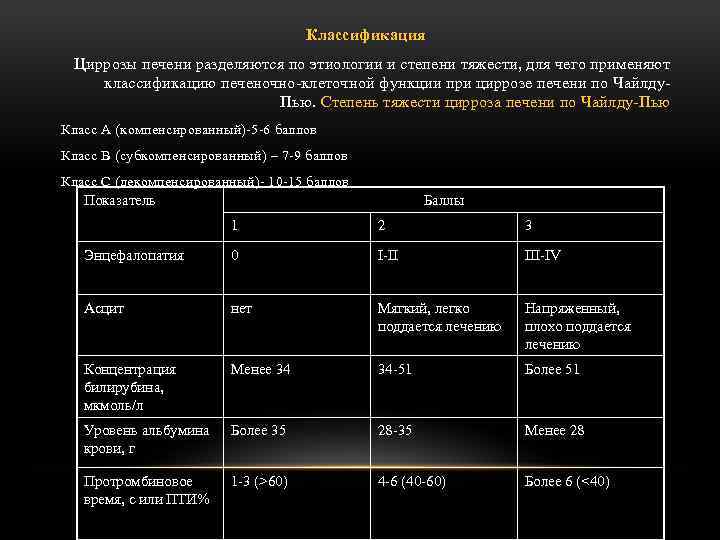 Классификация Циррозы печени разделяются по этиологии и степени тяжести, для чего применяют классификацию печеночно-клеточной функции при циррозе печени по Чайлду. Пью. Степень тяжести цирроза печени по Чайлду-Пью Класс А (компенсированный)-5 -6 баллов Класс В (субкомпенсированный) – 7 -9 баллов Класс С (декомпенсированный)- 10 -15 баллов Показатель Баллы 1 2 3 Энцефалопатия 0 I-II III-IV Асцит нет Мягкий, легко поддается лечению Напряженный, плохо поддается лечению Концентрация билирубина, мкмоль/л Менее 34 34 -51 Более 51 Уровень альбумина крови, г Более 35 28 -35 Менее 28 Протромбиновое время, с или ПТИ% 1 -3 (>60) 4 -6 (40 -60) Более 6 (<40)
Классификация Циррозы печени разделяются по этиологии и степени тяжести, для чего применяют классификацию печеночно-клеточной функции при циррозе печени по Чайлду. Пью. Степень тяжести цирроза печени по Чайлду-Пью Класс А (компенсированный)-5 -6 баллов Класс В (субкомпенсированный) – 7 -9 баллов Класс С (декомпенсированный)- 10 -15 баллов Показатель Баллы 1 2 3 Энцефалопатия 0 I-II III-IV Асцит нет Мягкий, легко поддается лечению Напряженный, плохо поддается лечению Концентрация билирубина, мкмоль/л Менее 34 34 -51 Более 51 Уровень альбумина крови, г Более 35 28 -35 Менее 28 Протромбиновое время, с или ПТИ% 1 -3 (>60) 4 -6 (40 -60) Более 6 (<40)
 КЛИНИЧЕСКАЯ КАРТИНА • Общая симптоматика (сонливость, слабость, повышенная утомляемость) • Зуд кожи (при холестазе) • Желтуха • Изменения печени и селезенки • Геморрагический синдром • Портальная гипертензия
КЛИНИЧЕСКАЯ КАРТИНА • Общая симптоматика (сонливость, слабость, повышенная утомляемость) • Зуд кожи (при холестазе) • Желтуха • Изменения печени и селезенки • Геморрагический синдром • Портальная гипертензия
 Прочие признаки, характерные для цирроза печени: • - телеангиоэктазии на лице и верхней половине туловища, ладонная эритема, гинекомастия, атрофия яичек/аменорея • -отеки ног • -венозный шум Крювелье-Баумгартена (связан с функционированием венозных коллатералей) • -атрофия скелетной мускулатуры • -печеночный запах изо рта • -хлопающий тремор (печеночная энцефалопатия) • -контрактура Дюпюитрена, увеличение околоушных слюнных желез (характерно для пациентов, страдающих алкоголизмом)
Прочие признаки, характерные для цирроза печени: • - телеангиоэктазии на лице и верхней половине туловища, ладонная эритема, гинекомастия, атрофия яичек/аменорея • -отеки ног • -венозный шум Крювелье-Баумгартена (связан с функционированием венозных коллатералей) • -атрофия скелетной мускулатуры • -печеночный запах изо рта • -хлопающий тремор (печеночная энцефалопатия) • -контрактура Дюпюитрена, увеличение околоушных слюнных желез (характерно для пациентов, страдающих алкоголизмом)
 ПАЛЬМАРНАЯ ЭРИТЕМА
ПАЛЬМАРНАЯ ЭРИТЕМА
 ГИНЕКОМАСТИЯ
ГИНЕКОМАСТИЯ
 Признаки развившихся осложнений: • Симптомы желудочно-кишечных кровотеченийкровавая рвота, мелена, тахикардия, снижение АД • Признаки спонтанного бактериального перитонитаразлитая боль в брюшной полости различной интенсивности, лихорадка, рвота, диарея, признаки пареза кишечника • Спутанность сознания, отражающая развитие печеночной энцефалопатии • Снижение суточного диуреза- вероятный признак развития почечной недостаточности (гепаторенальный синдром)
Признаки развившихся осложнений: • Симптомы желудочно-кишечных кровотеченийкровавая рвота, мелена, тахикардия, снижение АД • Признаки спонтанного бактериального перитонитаразлитая боль в брюшной полости различной интенсивности, лихорадка, рвота, диарея, признаки пареза кишечника • Спутанность сознания, отражающая развитие печеночной энцефалопатии • Снижение суточного диуреза- вероятный признак развития почечной недостаточности (гепаторенальный синдром)
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА Обязательные исследования • Общий анализ крови • Биохимический анализ крови (активность Ас. АТ, Ал. АТ, γ-глутамилтранспептидазы, щелочной фосфотазы, общий белок и протеинограмма, билирубин, глюкоза, мочевина, креатинин, натрий, калий) • Коагулограмма • Содержание в крови иммуноглобулинов А, М. G • Маркеры вирусных гепатитов • Группа крови, резус-фактор • Общий анализ мочи • Копрограмма
ЛАБОРАТОРНАЯ ДИАГНОСТИКА Обязательные исследования • Общий анализ крови • Биохимический анализ крови (активность Ас. АТ, Ал. АТ, γ-глутамилтранспептидазы, щелочной фосфотазы, общий белок и протеинограмма, билирубин, глюкоза, мочевина, креатинин, натрий, калий) • Коагулограмма • Содержание в крови иммуноглобулинов А, М. G • Маркеры вирусных гепатитов • Группа крови, резус-фактор • Общий анализ мочи • Копрограмма
 Дополнительные исследования Биохимический анализ крови (концентрация железа, ОЖСС, насыщение трансферрина, концентрация ферритина для исключения гемохроматоза) Исследования для диагностики аутоиммунных заболеваний • -концентрация гормонов щитовидной железы (чаще при аутоиммунном гепатите, хроническом гепатите С) • -содержание криоглобулинов (для выявления криоглобулинемии) • -титр антимитохондриальных антител (характерны для первичного билиарного цирроза печени) • -титр антиядерных и других антител, характерных для аутоиммунных гепатитов 1, 2, 3 типов
Дополнительные исследования Биохимический анализ крови (концентрация железа, ОЖСС, насыщение трансферрина, концентрация ферритина для исключения гемохроматоза) Исследования для диагностики аутоиммунных заболеваний • -концентрация гормонов щитовидной железы (чаще при аутоиммунном гепатите, хроническом гепатите С) • -содержание криоглобулинов (для выявления криоглобулинемии) • -титр антимитохондриальных антител (характерны для первичного билиарного цирроза печени) • -титр антиядерных и других антител, характерных для аутоиммунных гепатитов 1, 2, 3 типов
 • Исследование фенотипа по α-1 антитрипсину • Определение суточной протеинурии • Концентрация церулоплазмина (исключение болезни Вильсона-Коновалова) • α-Фетопротеин (повышение более 500 нг/мл с высокой степенью достоверности свидетельствует о диагнозе гепатоцеллюлярной карциномы
• Исследование фенотипа по α-1 антитрипсину • Определение суточной протеинурии • Концентрация церулоплазмина (исключение болезни Вильсона-Коновалова) • α-Фетопротеин (повышение более 500 нг/мл с высокой степенью достоверности свидетельствует о диагнозе гепатоцеллюлярной карциномы
 ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА Обязательные исследования • УЗИ органов брюшной полости • ЭГДС (для определения степени выраженности варикозного расширения вен) • Биопсия печени с гистологическим исследованием биоптата (индекс фиброза, индекс гистологической активности) • Исследование асцитической жидкости Дополнительные исследования • КТ, магнитно-резонансная томография органов брюшной полости (при необходимости для уточнения диагноза)
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА Обязательные исследования • УЗИ органов брюшной полости • ЭГДС (для определения степени выраженности варикозного расширения вен) • Биопсия печени с гистологическим исследованием биоптата (индекс фиброза, индекс гистологической активности) • Исследование асцитической жидкости Дополнительные исследования • КТ, магнитно-резонансная томография органов брюшной полости (при необходимости для уточнения диагноза)
 ЛЕЧЕНИЕ • Лечебный режим, питание (при наличии активности и декомпенсации - постельный режим; рацион направлен на восстановление нормального нутритивного статуса, при развитии печеночной энцефалопатии - уменьшение содержания белка в пище, при развитии асцита- ограничение поступления натрия до 2 г/сут и жидкости). • Этиологическое лечение (специфическая противовирусная терапия, прекращение употребления алкоголя, лекарственных препаратов, явившихся причиной цирроза). • Симптоматическая терапия (для уменьшения кожного зуда-колестирамин, урсодеоксихолевая кислота)
ЛЕЧЕНИЕ • Лечебный режим, питание (при наличии активности и декомпенсации - постельный режим; рацион направлен на восстановление нормального нутритивного статуса, при развитии печеночной энцефалопатии - уменьшение содержания белка в пище, при развитии асцита- ограничение поступления натрия до 2 г/сут и жидкости). • Этиологическое лечение (специфическая противовирусная терапия, прекращение употребления алкоголя, лекарственных препаратов, явившихся причиной цирроза). • Симптоматическая терапия (для уменьшения кожного зуда-колестирамин, урсодеоксихолевая кислота)
 • Метаболическая терапия • Хирургическое лечение (у пациентов с выраженным варикозным расширением вен пищевода- эндоскопическое лигирование вен пищевода) Трансплантация печени. В качестве временной меры (до проведения трансплантации печени)возможно наложение трансъюгулярного внутрипеченочного портосистемного шунта (TIPS).
• Метаболическая терапия • Хирургическое лечение (у пациентов с выраженным варикозным расширением вен пищевода- эндоскопическое лигирование вен пищевода) Трансплантация печени. В качестве временной меры (до проведения трансплантации печени)возможно наложение трансъюгулярного внутрипеченочного портосистемного шунта (TIPS).
 Лечение осложнений А) Асцит • Диуретики-Спиронолактон 100 -200 мг/сут; фуросемид, торасемид; • коррекция гипоальбуминемии (инфузии альбумина), • лапароцентез с инфузиями альбумина (более 5 л удаленной жидкости –на каждый дополнительный литр-8 г альбумина), • хирургическое лечение - TIPS.
Лечение осложнений А) Асцит • Диуретики-Спиронолактон 100 -200 мг/сут; фуросемид, торасемид; • коррекция гипоальбуминемии (инфузии альбумина), • лапароцентез с инфузиями альбумина (более 5 л удаленной жидкости –на каждый дополнительный литр-8 г альбумина), • хирургическое лечение - TIPS.
 Б) Портальная гипертензия и кровотечения из варикознорасширенных вен. Профилактика- неселективные β-адреноблокаторы, изосорбида мононитрат, эндоскопическое лигирование вен пищевода. Альтернативный метод профилактики шунтирующие операции. Лечение кровотечений из варикозно расширенных вен пищевода и желудка (в условиях отделения реанимации)- устанавливают зонд Блэкмора, катетеризируют центральную вену для введения препаратов крови и растворов, антибиотикотерапия. Фармакотерапия, направленная на снижение давления в системе воротной вены-вазопрессин, соматостатин, эндоскопическое лигирование вен пищевода.
Б) Портальная гипертензия и кровотечения из варикознорасширенных вен. Профилактика- неселективные β-адреноблокаторы, изосорбида мононитрат, эндоскопическое лигирование вен пищевода. Альтернативный метод профилактики шунтирующие операции. Лечение кровотечений из варикозно расширенных вен пищевода и желудка (в условиях отделения реанимации)- устанавливают зонд Блэкмора, катетеризируют центральную вену для введения препаратов крови и растворов, антибиотикотерапия. Фармакотерапия, направленная на снижение давления в системе воротной вены-вазопрессин, соматостатин, эндоскопическое лигирование вен пищевода.
 • В) Лечение печеночной энцефалопатии. Лактулоза, орнитин-аспартат в/в 20 -40 мг, затем перорально 18 мг/сут, антибиотикотерапия (рифаксимин, метронидазол, ципрофлоксацин). • Г) Лечение синдрома холестаза. Урсодеоксихолевая кислота. • Д) Инфекционные осложнения. Профилактикарифаксимин, норфлоксацин 400 мг, ципрофлоксацин. Для лечения спонтанного бактериального перитонита – цефотаксим внутривенно, альтернативная схемаамоксициллин+клавулановая кислота внутривенно.
• В) Лечение печеночной энцефалопатии. Лактулоза, орнитин-аспартат в/в 20 -40 мг, затем перорально 18 мг/сут, антибиотикотерапия (рифаксимин, метронидазол, ципрофлоксацин). • Г) Лечение синдрома холестаза. Урсодеоксихолевая кислота. • Д) Инфекционные осложнения. Профилактикарифаксимин, норфлоксацин 400 мг, ципрофлоксацин. Для лечения спонтанного бактериального перитонита – цефотаксим внутривенно, альтернативная схемаамоксициллин+клавулановая кислота внутривенно.
 ПЕРВИЧНЫЙ БИЛИАРНЫЙ ЦИРРОЗ Воспалительное заболевание внутрипеченочных желчных протоков аутоиммунного генеза, сопровождающееся их постепенным разрушением, что приводит к развитию дуктопении и персистирующего холестаза, а также к печеночной недостаточности в терминальной стадии Диагностические критерии 1. Интенсивный кожный зуд, клиническое подозрение на основании наличия внепеченочных проявлений (ревматоидный артрит, синдром Шегрена, др. ) 2. Повышение уровня ферментов холестаза в 2 -3 раза по сравнению с нормой 3. Нормальные внепеченочные ходы при УЗИ 4. Обнаружение антимитохондриальных антител в титре выше 1: 40 5. Повышение Ig М в крови 6. Характерные изменения в пунктате печени
ПЕРВИЧНЫЙ БИЛИАРНЫЙ ЦИРРОЗ Воспалительное заболевание внутрипеченочных желчных протоков аутоиммунного генеза, сопровождающееся их постепенным разрушением, что приводит к развитию дуктопении и персистирующего холестаза, а также к печеночной недостаточности в терминальной стадии Диагностические критерии 1. Интенсивный кожный зуд, клиническое подозрение на основании наличия внепеченочных проявлений (ревматоидный артрит, синдром Шегрена, др. ) 2. Повышение уровня ферментов холестаза в 2 -3 раза по сравнению с нормой 3. Нормальные внепеченочные ходы при УЗИ 4. Обнаружение антимитохондриальных антител в титре выше 1: 40 5. Повышение Ig М в крови 6. Характерные изменения в пунктате печени
 НАСЛЕДСТВЕННЫЙ ГЕМОХРОМАТОЗ Тяжелое многосистемное заболевание, связанное с генетическими дефектами, определяющими повышение всасывания железа в ЖКТ, его накопления в тканях организма, приводящее к нарушению функций печени, ПЖ, сердца, гипофиза 1. В начальной стадии клинические признаки отсутствуют 2. В поздней стадии- гепатомегалия, затем цирроз печени, сахарный диабет, пигментация кожных покровов. Также в клинике могут наблюдаться нелокализованные упорные боли в животе, дегенеративная артропатия, гипогонадизм 3. Значительное повышение железа в сыворотке крови, повышение ферритина, повышенное насыщение трансферрина железом 4. Молекулярно-генетические методы диагностики: миссенсмутации HEF-гена (C 282 Y, H 63 D, S 65 C) в различных комбинациях 5. Биопсия печени с определением содержания железа в ее ткани
НАСЛЕДСТВЕННЫЙ ГЕМОХРОМАТОЗ Тяжелое многосистемное заболевание, связанное с генетическими дефектами, определяющими повышение всасывания железа в ЖКТ, его накопления в тканях организма, приводящее к нарушению функций печени, ПЖ, сердца, гипофиза 1. В начальной стадии клинические признаки отсутствуют 2. В поздней стадии- гепатомегалия, затем цирроз печени, сахарный диабет, пигментация кожных покровов. Также в клинике могут наблюдаться нелокализованные упорные боли в животе, дегенеративная артропатия, гипогонадизм 3. Значительное повышение железа в сыворотке крови, повышение ферритина, повышенное насыщение трансферрина железом 4. Молекулярно-генетические методы диагностики: миссенсмутации HEF-гена (C 282 Y, H 63 D, S 65 C) в различных комбинациях 5. Биопсия печени с определением содержания железа в ее ткани
 БОЛЕЗНЬ ВИЛЬСОНА ИЛИ ГЕПАТОЛЕНТИКУЛЯРНАЯ ДЕГЕНЕРАЦИЯ Аутосомно-рецессивное наследственное заболевание, характеризующееся чрезмерным накоплением меди в печени, мозге, почках и других органах и тканях 1. Нарушения функции печени (хронический гепатит, цирроз печени, фульминантная печеночная недостаточность). Во всех случаях заболевания печени, которые нельзя объяснить другими причинами, особенно у пациентов до 40 лет, следует исключить болезнь Вильсона 2. Неврологические нарушения : дрожательно-ригидный симптом или гиперкинезы, снижение интеллекта 3. Офтальмологический признак- кольца Кайзера-Флейшера (депозиты меди по краю роговицы) при осмотре роговицы при помощи щелевой лампы 4. Поражение костно-мышечной системы (остеопения, артропатия) 5. Снижение уровня сывороточного церулоплазмина < 200 нг/л. Увеличение содержания меди в сыворотке крови. Повышение экскреции меди с мочой 6. Повышение содержания меди в ткани печени более 250 мкг%
БОЛЕЗНЬ ВИЛЬСОНА ИЛИ ГЕПАТОЛЕНТИКУЛЯРНАЯ ДЕГЕНЕРАЦИЯ Аутосомно-рецессивное наследственное заболевание, характеризующееся чрезмерным накоплением меди в печени, мозге, почках и других органах и тканях 1. Нарушения функции печени (хронический гепатит, цирроз печени, фульминантная печеночная недостаточность). Во всех случаях заболевания печени, которые нельзя объяснить другими причинами, особенно у пациентов до 40 лет, следует исключить болезнь Вильсона 2. Неврологические нарушения : дрожательно-ригидный симптом или гиперкинезы, снижение интеллекта 3. Офтальмологический признак- кольца Кайзера-Флейшера (депозиты меди по краю роговицы) при осмотре роговицы при помощи щелевой лампы 4. Поражение костно-мышечной системы (остеопения, артропатия) 5. Снижение уровня сывороточного церулоплазмина < 200 нг/л. Увеличение содержания меди в сыворотке крови. Повышение экскреции меди с мочой 6. Повышение содержания меди в ткани печени более 250 мкг%
 РАК ПЕЧЕНИ 1. Боль в области печени 2. Резкое похудание 3. Быстрое увеличение печени 4. Может быть асцит упорный, резистентный к диуретической терапии 5. Выявление очаговых образований на эхограммах и дефектов паренхимы при сканировании печени 6. Выявление четких очагов со сниженной по сравнению с нормальной паренхимой плотностью при КТ 7. Положительная реакция на альфа-фетопротеин в высоких концентрациях 8. Данные лапароскопии с прицельной биопсией печени
РАК ПЕЧЕНИ 1. Боль в области печени 2. Резкое похудание 3. Быстрое увеличение печени 4. Может быть асцит упорный, резистентный к диуретической терапии 5. Выявление очаговых образований на эхограммах и дефектов паренхимы при сканировании печени 6. Выявление четких очагов со сниженной по сравнению с нормальной паренхимой плотностью при КТ 7. Положительная реакция на альфа-фетопротеин в высоких концентрациях 8. Данные лапароскопии с прицельной биопсией печени
 БОЛЕЗНЬ И СИНДРОМ БАДДА-КИАРИ Нарушение венозного оттока из печени • Умеренное увеличение печени, сопровождающееся болью в правом подреберье, повышением температуры тела • Синдром портальной гипертензии. Асцит, плохо поддающийся диуретической терапии • Ультразвуковая допплерография с оценкой кровотока по портальной, печеночной и селезеночной венам • Сужение печеночных вен по данным ангиографических исследований нижней каваграфии и веногепатографии
БОЛЕЗНЬ И СИНДРОМ БАДДА-КИАРИ Нарушение венозного оттока из печени • Умеренное увеличение печени, сопровождающееся болью в правом подреберье, повышением температуры тела • Синдром портальной гипертензии. Асцит, плохо поддающийся диуретической терапии • Ультразвуковая допплерография с оценкой кровотока по портальной, печеночной и селезеночной венам • Сужение печеночных вен по данным ангиографических исследований нижней каваграфии и веногепатографии


