Лихорадка для дня педиатра.ppt
- Количество слайдов: 110

Дифференциальная диагностика лихорадки неясного генеза. «Болезнь не может приспосабливаться к знаниям врача» Парацельс (1493 -1541) Доцент Строева П. В. Кафедра госпитальной педиатрии Кем. ГМА

Лихорадка (febris, pyrexia)защитно-приспособительная реакция организма, стимулирующая естественную реактивность организма.

По степени повышения температуры различают: • Субфебрильная 37, 2 ˚ - 38, 0˚С • Низкая фебрильная 38, 1 ˚ - 39, 0˚С • Высокая фебрильная – 39, 1˚ - 40, 1˚С • Чрезмерная (гипертермическая) свыше 41, 1˚С.

Различают лихорадку: • Острую. • Длительный субфебрилитет. • Лихорадка неясного генеза.

Острая лихорадка (до 2 -х недель). 1. Лихорадка с явными клиническими проявлениями: соответствующая симптоматика и анамнез позволяют поставить диагноз без применения дополнительных исследований (детские инфекции, грипп, ОРВИ и др. ); 2. Лихорадка без конкретных симптомов: анамнез, физикальное обследование не позволяют поставить диагноз, но традиционные исследования помогают решить вопрос о причине лихорадки и диагностировать заболевание (пиелонефрит, гайморит, пневмония и др. );

Наиболее частые причины острой лихорадки. • ОРВИ. • Патология носоглотки (ангина, синусит), афтозный стоматит. • Пневмонии типичные и атипичные. • Пиелонефрит. • Детские инфекции. • Менингит.

Синдром длительного субфебрилитета повышение температуры от 37˚С до 38˚С , длящееся более месяца и являющееся единст венным проявлением болезни или иногда в со четании в неспецифическими симптомами (слабость, потливость, возбудимость).

• «Лихорадка неясного генеза - это лихорадка продолжительностью более 2 -х недель, в течение которых невозможно установить диагноз, даже при обследовании ребенка в условиях стационара» . AB. Dechovitz, H. L. Moffet 1968 г.

Проблемы, возникающие при ЛНГ: длительное отсутствие клинического диагноза, • удлинение сроков пребывания больного в стационаре, • большой объем дорогостоящего обследования, • утрата доверия больного к врачу, • задержка этио-патогенетического лечения на неопределенный срок. •

Вопросы для лечащего врача: • На время обследования назначить ли антибиотики? противовирусные препараты?
Причины ЛНГ Воспалительная лихорадка Иммуновоспалительная лихорадка Невоспалительная лихорадка

При проведении дифференциальной диагностики причин лихорадки необходимо обращать внимание на:

• 1. Анамнез, эпиданамнез. • 2. Объективное обследование (наличие конкретных клинических симптомов и синдромов: суставной, кожный синдромы, спленомегалия, гемоколит, мочевой синдром, кардит, лимфоаденопатия и др. )

Характеристика лихорадки Дробная (трехчасовая) термометрия аксилярной температуры с 2 -х сторон в течение 1 -2 дней. • степень выраженности • продолжительность лихорадки • Ответ на НПВП, ГКТГ, антибиотикотерапию

По характеру температурной кривой различают:
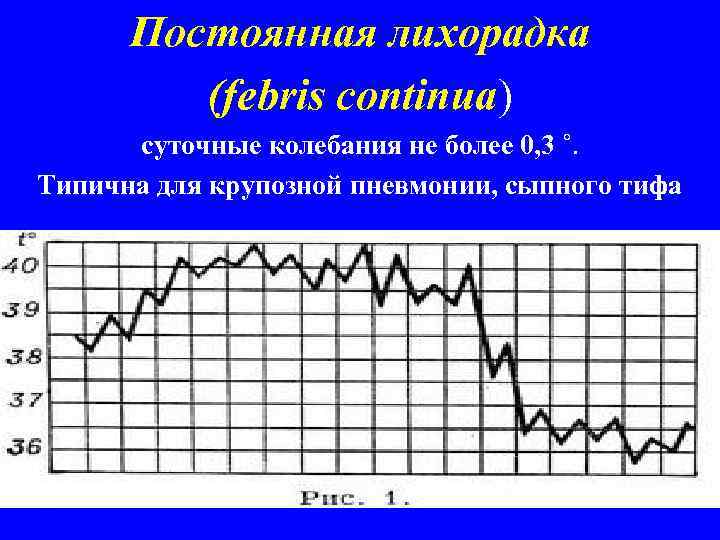
Постоянная лихорадка (febris сontinua) суточные колебания не более 0, 3 ˚. Типична для крупозной пневмонии, сыпного тифа
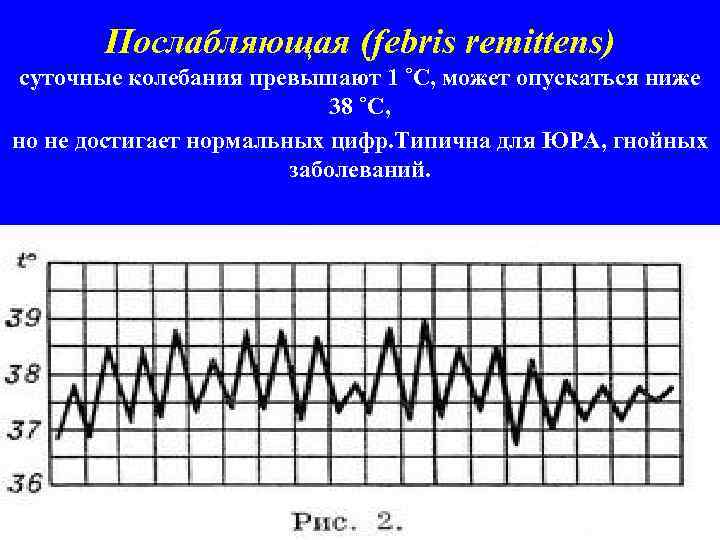
Послабляющая (febris remittens) суточные колебания превышают 1 ˚С, может опускаться ниже 38 ˚С, но не достигает нормальных цифр. Типична для ЮРА, гнойных заболеваний.

Перемежающая (febris intermittens) -в пределах суток чередуются периоды нормальной и . повышенной температуры Характерна для малярии, системных вирусных заболеваний
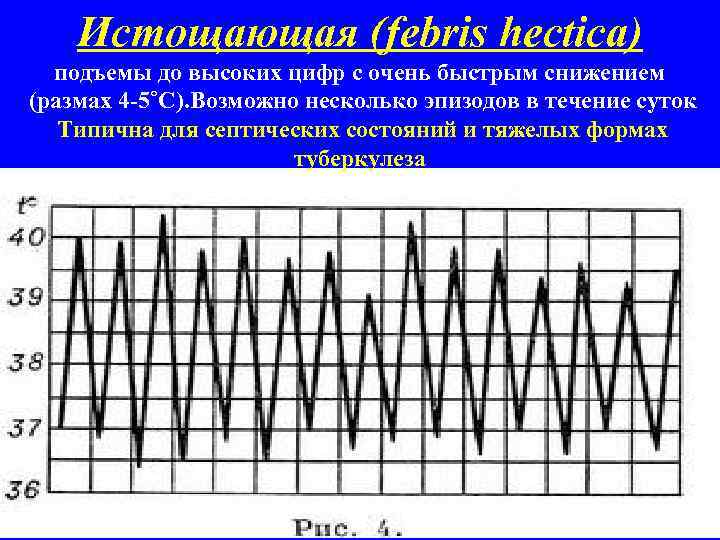
Истощающая (febris hectica) подъемы до высоких цифр с очень быстрым снижением (размах 4 -5˚С). Возможно несколько эпизодов в течение суток Типична для септических состояний и тяжелых формах туберкулеза
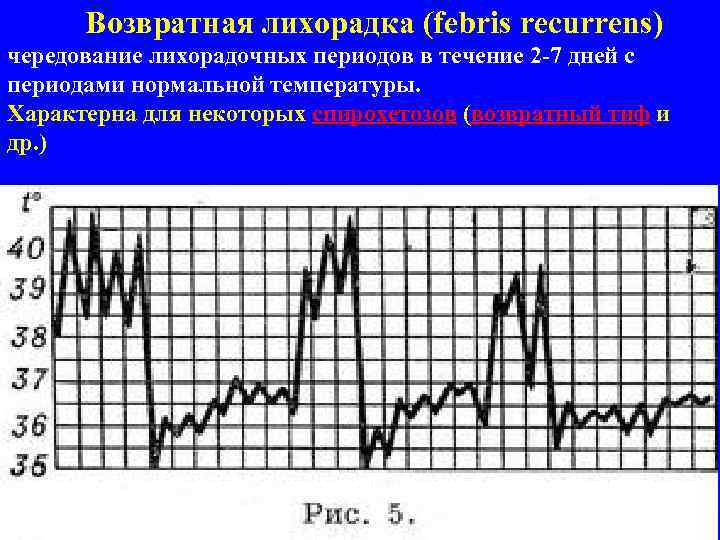
Возвратная лихорадка (febris recurrens) чередование лихорадочных периодов в течение 2 -7 дней с периодами нормальной температуры. Характерна для некоторых спирохетозов (возвратный тиф и др. )
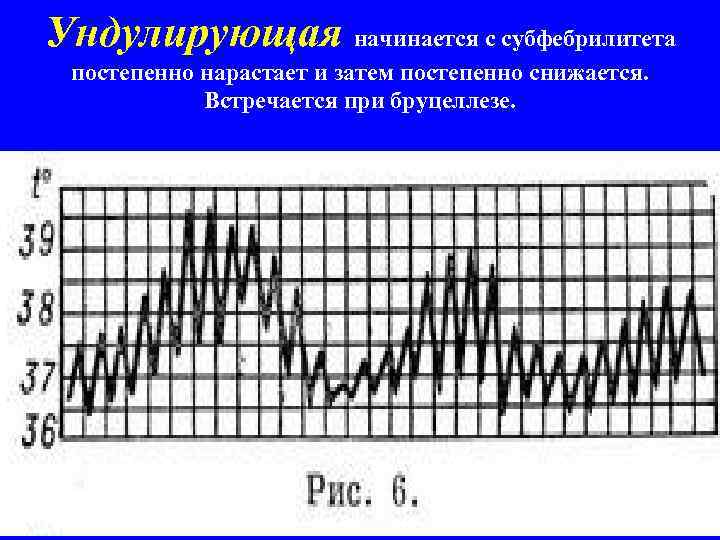
Ундулирующая начинается с субфебрилитета постепенно нарастает и затем постепенно снижается. Встречается при бруцеллезе.
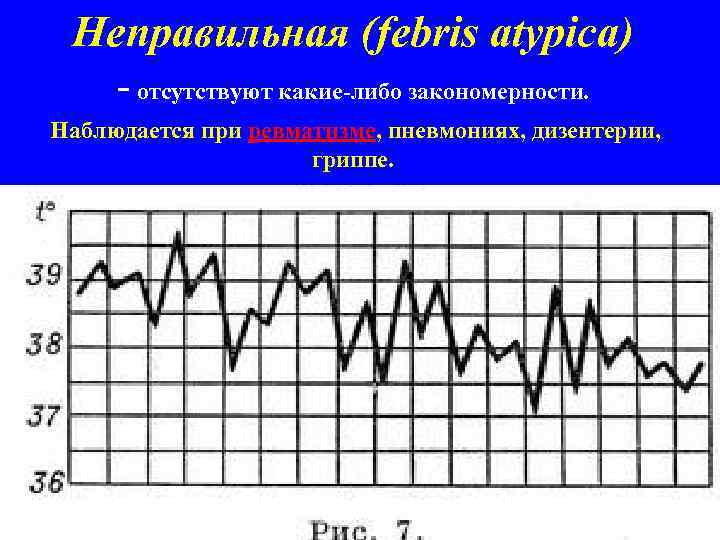
Неправильная (febris atypicа) - отсутствуют какие-либо закономерности. Наблюдается при ревматизме, пневмониях, дизентерии, гриппе.
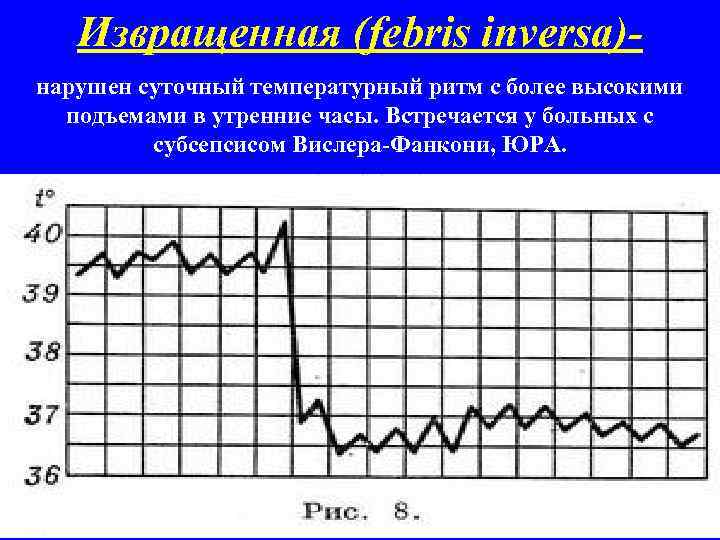
Извращенная (febris inversa)- нарушен суточный температурный ритм с более высокими подъемами в утренние часы. Встречается у больных с субсепсисом Вислера-Фанкони, ЮРА.

Результаты параклинических параметров. • 4. Об. ан. крови и мочи. • 5. Рентгенография грудной клетки, ППН. • 6. Электрофорез белков крови, СРБ, фибриноген, ИЦК.

Признаки воспалительной лихорадки: • 1. Связь дебюта заболевания с инфекцией (наличие симптомов инфекционного заболевания, отягощенный эпиданамнез). • 2. Воспалительные изменения со стороны крови: лейкоцитоз, ускорение СОЭ, повышение уровня фибриногена, С-реактивного белка, диспротеинемия. • 3. Наличие симптомов интоксикации: нарушение самочувствия, тахикардия и тахипноэ. • 4. Купирование лихорадки применении жаропонижающих средств. • 5. Положительный эффект при назначении антибакте риальных препаратов. • Прокальцитониновый тест.

Лихорадка при иммунопатологических процессах. • 1 Интермиттирующая, фебрильная, с двумя суточными пиками. • 2. Сопровождается кожными высыпаниями • 3. Опережает развитие суставного синдрома, лимфоадено патии и др. проявлений заболевания. • 4. Падение температуры сопровождается проливным потом. • 5. В клиническом анамнезе крови: лейкоцитоз с нейтрофиль ным сдвигом, ускорение СОЭ до 40 -60 мм/ч, СРБ резко увеличен. • 6. Антибактериальная терапия лихорадку не снижает. • 7. Жаропонижающие средства дают слабый и кратковре менный эффект. • 8. Назначение ГКС препаратов приводит к нормализации • температуры в течение 24 -36 часов.

«Невоспалительная» температура. 1. Связь с психоэмоциональными влияниями. 2. Хорошая переносимость лихорадки. 3. Отсутствие озноба, возможно чувство «жара» в период повышения температуры. 4. Нормализация температуры ночью. 5. Температурное картирование выявляет ассимметрию. 6. Учащение пульса не адекватно степени повышения температуры.

7. Спонтанное снижение температуры. 8. Отсутствует эффект от жаропонижающих препаратов (парацетамола и др. ). 9. Типична для детей дошкольного и школьного возраста 10. Особенно часто встречается у детей в пубертатный период. 11. Периоды повышения температуры имеют сезонный характер (осень, зима).

Если исключены : • сепсис • септический эндокардит, • острый живот, то можно не назначать антибактериальную терапию.

Причины ЛНГ. • 1. Инфекционные заболевания. • 2. Иммуноопосредованные заболевания. • 3. Онкологические заболевания. • 4. Нагноительные процессы (остеомиелит, абсцессы различной локализации). • 5. Нейроэндокринные заболевания. • 6. Аллергическая реакция на медикаменты. • 7. Редкие причины (истерия, периодическая болезнь).
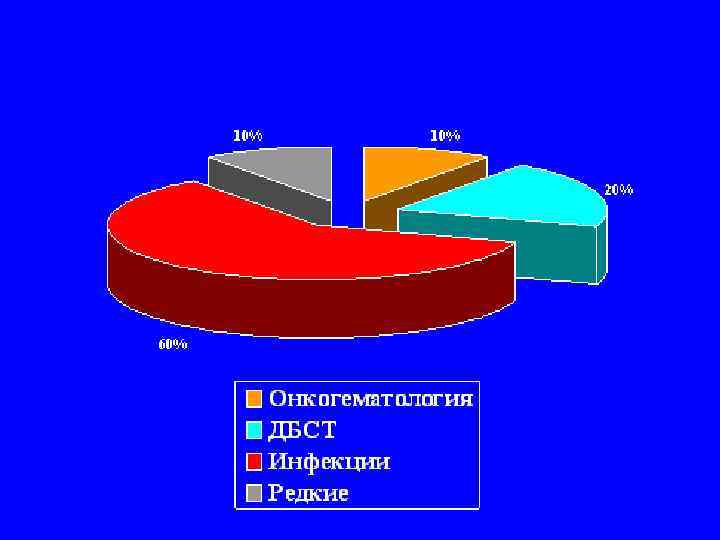

Возможные причины ЛНГ у детей до 3 лет: • инфекция респираторного (атипичная пневмония, туберкулез) или урогенитального тракта.

Велик риск возникновения сепсиса и менингита. • Любая лихорадка неясного генеза у детей в возрасте от 3 мес до 2 лет служит основанием для проведения люмбальной пункции (ЛП), особенно в том случае, если у ребенка • развивается повышенная раздражительность, • он плохо ест, появляются рвота, • заторможенность, • эпилептические припадки, • менингеальные симптомы. • Если есть веские основания подозревать бактериальный менингит, следует назначить антибиотики, не дожидая результатов обследования

Сепсис. • Наличие первичного очага инфекции. • SIRS ( синдром системного воспалительного ответа). • Признаки органно-системной дисфункции. Диагностические методы исследования: . • Анемия. • Лейкоцитоз с нейтрофильным сдвигом, токсическая зернистость нейтрофилов. • Бактериологическое исследование крови, прокальцитониновый тест, антитела к возбудителю.

• локализованная инфекция (абсцесс, остеомиелит), • ювенильный ревматоидный артрит, • редко лейкемия. • нарушения водно-электролитного обмена (тубулопатии).
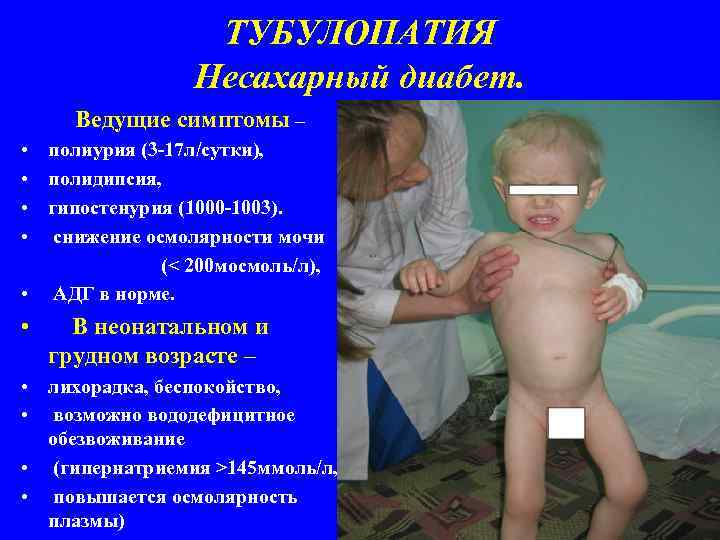
ТУБУЛОПАТИЯ Несахарный диабет. Ведущие симптомы – • полиурия (3 -17 л/сутки), • полидипсия, • гипостенурия (1000 -1003). • снижение осмолярности мочи (< 200 мосмоль/л), • АДГ в норме. • В неонатальном и грудном возрасте – • лихорадка, беспокойство, • возможно вододефицитное обезвоживание • (гипернатриемия >145 ммоль/л, • повышается осмолярность плазмы)

ЛНГ у 1/3 больных ассоциируется с инфекционными заболеваниями • • Генерализованная бактериальная инфекция. Системные вирусные заболевания Генерализованная кишечная инфекция. Паразитарная, грибковая инфекция

Генерализованные бактериальные инфекции: • • сепсис, пневмония, менингит туберкулез инфекционный эндокардит ИМС абсцесс брюшной полости остеомиелит бруцеллез

Диагностические критерии пневмонии. • ДН. • Интоксикация. • Локальное притупление. Параклиника: • Нейтрофильный лейкоцитоз, ускоренная СОЭ • Рентгенограмма, КТГ грудной клетки

Септический эндокардит. Виноградова Т. Л. , Чипигина Н. С. , 1998 г. • Лихорадка. • Шум регургитации. • Спленомегалия. • Васкулит. • Гломерулонефрит. • Тромбоэмболия. Диагностические методы исследования: Позитивная гемокультура. ЭХО-КГ Анемия, ускорение СОЭ >30 мм/час


Туберкулез. • Синдром интоксикации. • Увеличение лимфатических узлов. Информативный метод исследования: • • • Эпиданамнез. Диаскин-тест. Динамика р. Манту. КТГ грудной клетки, брюшной полости. Гистологическое исследование лимфоузла.

Абсцессы брюшной полости. Интоксикация. Локальная симптоматика. Диагностические методы исследования: • Нейтрофильный лейкоцитоз, анемия. • УЗИ, КТГ брюшной полости, лапароскопия

Абсцесс селезенки. • Наличие инфаркта селезенки. • Левостронний плевральный выпот. Диагностические методы исследования: • УЗИ, КТГ, лапароскопия

Остеомиелит Синдром интоксикации. Болевой синдром. Локальная симптоматика. Информативный метод исследования: Об. ан. крови –нейтрофильный лейкоцитоз Рентгенологическое исследование

Системные вирусные заболевания • • энтеровирусы, инфекционный мононуклеоз СПИД, вирус Эпштейн-Бара, ЦМВ, парвовирус, гепатит В, С.

Инфекционный мононуклеоз: • • • «Заложенность» носа. Гнойная ангина. Увеличение заднешейных лимфоузлов. Крапивница. Спленомегалия. Информативный метод исследования: • Ан. мазков крови -лимфоцитоз, мононуклеары в крови. • Серологические реакции.

Болезнь кошачьей царапины • Возбудитель Bartonella henselae передается при укусах, царапинах, наносимых домашней кошкой. - ремиттирующая или интермиттирующая лихорадка, - регионарная лимфоаденопатия, - конъюнктивит, - миалгии, атрталгии, - боли в животе, тошнота рвота, - возможны осложнения -энцефалит, эндокардит. Атипичная форма –с-м Парино: лихорадка в течение нескольких месяцев, односторонний лимфоалденит, конъюнктивит + желтые узелки на веках.

Болезни Лайма • • Теплое время года, посещение лесных массивов. Факт присасывания клещей. Мигрирующая эритема. Лифоаденопатия. Артралгии, артрит. Асептичнский менигит, менигоэнцефалит. Серологическая диагностика.

Генерализованная кишечная, паразитарная инфекция. • • иерсениоз, сальмонеллез, бруцеллезная, тиф, токсоплазмоз, малярия. трихинеллез.

Трихинеллез. • Признаки гастроэнтерита. • Отек век и лица. • Диагностические методы исследования: • Эозинофилия. • Серологические исследования крови. • Биопсия мышц.

Бруцеллез. • Лимфоаденопатия. • Корешковая неврологическая симптоматика. • Миалгии. • Диагностические методы исследования: • Профанамнез. • Серологические исследования крови.

Грибковая инфекция • Кандидоз. • Фузариоз. • Актиномикоз.

Иммуноопосредованные заболевания. • Диффузные болезни соединительной ткани. • Системные васкулиты. • Заболевания кишечника.

Ревматическая лихорадка. • Кардит (вальвулит преимущественно митрального, реже аортального клапана), артрит (мигрирующий полиарит преимущественно крупных и средних суставов), хорея, кольцевидная эритема, ревматические узелки • Лихорадка, артральгии, абдоминальный синдром, серозиты. • Информативный метод исследования: • Данные, подтверждающие предшествующую стрептококовую инфекцию (А-стрептокк культура выделенная из зева, А-стреп. антиген, повышающиеся АСЛ-О, анти-ДНКаза В • осторофазавые реактанты (СРБ), • ЭХО-КГ, • Об. ан. крови: лейкоцитоз, ускорение СОЭ.

ЮВЕНИЛЬНЫЙ РЕВМАТОИДНЫЙ АРТРИТ (системный вариант). _ • Лихорадка гектическая или интермиттирующая, чаще по утрам или поздно вечером, не отвечающая на антибиотики, затягивающаяся на многие месяцы, пока не появяться такие симптомы, как мимолетная сыпь, лимфоаденопатия, гепатоспленомегалия, полисерозит, стойкий артрит. • Артрит, продолжительностью 3 месяца и более • Артрит второго сустава, возникающий через 3 месяца и более. • Симметричное поражение мелких суставов. • Контрактуры. Теносиновиит или бурсит. • Региональная мышечная атрофия. • Утренняя скованность. Ревматоидное поражение глаз. • Ревматические узелки. Информативный метод исследования: • Положительный РФ. • Положительные данные биопсии, УЗИ, рентгенография

Субсепсис Вислера-Фанкони. • Лихорадка в ранние утренние часы с ознобом, гектическое падение температуры с проливным потом • « Линейная» аллергическая сыпь на фоне лихорадки. • Лимфоаденопатия. • Артральгии. • Гепатоспленомегалия. • Суставной синдром отсрочен на 2 -3 года. • Информативный метод исследования: • Положительный РФ. • Высокий нейтрофильный лейкоцитоз с палочкоядерным сдвигом, анемия, >СОЭ.

Болезнь Кавасаки. • Упорная ремиттирующая лихорадка 5 -14 и более дней. • Негнойный конъюнктивит, чаще 2 -хсторонний. Негнойная шейная лимфоаденопатия одностороняя. • Полиморфная сыпь. • Изменения на слизистой рта и губах (сухость, покраснение, припухлость, кровоточивость, вертикальные трещины, «земляничный язык» ). • Эритемы ладоней и подошв. • Плотный отек рук и ног, артралгии, полиартрит. • Патология коронарных сосудов. • Лейкоцитоз с нейтрофильным сдвигом, тромбоцитоз, повышение острофазовых белков. • Повышен прокальцитониновый тест.

Дерматомиозит. • Эритематозная «гелиотропная» сыпь, • феномен Рейно, • нарастающая слабость в проксимальных группах мышц, миалгии, • дисфагия, аспирационные пневмонии. • симметричный артрит. • Информативный метод исследования: • АСТ, креатинфосфокиназа в крови, электромиография, биопсия мышц.

СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА. • • • Кожная эритема ( «бабочка» , зона «декольте» ). Фоточувствительность. Алопеция. Проявления васкулита. Полисерозиты. Лимфоаденопатия. Артралгии и артрит. Висцеральные поражения. Гломерулонефрит. Тромбоцитопеническая пурпура. Поражение цнс. Информационные методы исследования: • Исследование крови на антинуклеарный фактор, антитела к ДНК. • Ан крови : цитопения. • м

Узелковый полиартериит. • Мононеврит или полиневрит. • Ишемическое поражение кишечника. • Похудание. • Синдром артериальной гипертензии. • Боли в суставах и/или мышцах. Информативный метод исследования: • Об ан крови: нейтрофильный лейкоцитоз, >СОЭ. • Ангиография: аневризмы мелких и средних артерий. • Очаговая сосудистая деформация печеночных, почечных и др. артерий. • Биопсия: деструктивно-пролиферативный васкулит мелких и средних артерий мышечного типа.

Болезнь Кавасаки. • Гиперемия конъюнктив. • Поражение слизистой губ (сухие, красные, потрескавшиеся) и полости рта (малиновый язык, гиперемия глотки). • Ладонная и подошвенная эритема • Шелушение кончиков пальцев на 2 -3 неделе заболевания • Полиморфная сыпь. • Увеличение шейных лимфатических узлов. • Дополнительные симптомы: коронариит, аневризма венечных артерий, диарея, гепатомегалия. Информативный метод исследования: Документация инструментально наличие коронариита при наличии клиники.

НЯК • Гемоколит. • Синдром мальабсорбции. • Внекишечные проявления: суставной синдром, поражение глаз, печени, кожный синдром. • Диагностические методы исследования: • RRS ( контактная кровоточивость), гистологическое исследование биоптата кишки

Болезнь Крона. • Гемоколит. • Абдоминальный синдром( сужение просвете кишечника). • Синдром мальабсорбции. • Сужение анального отверстия, свищи • Внекишечные проявления. Диагностические методы исследования: • Колоноскопия, биопсия

Онкогематологические заболевания.

Острый лейкоз. • • Спленомегалия. Оссалгии, артрит. Язвенно-некротические поражения слизистых. Геморрагический синдром. Информативный метод исследования: Ан. крови -анемия, тромбоцитопения, лейкоцитоз. Бластные клетки на периферии и в миелограмме.

Опухоли брюшной полости. • Анорексия. • Похудание. • Анемия. • Запоры. Диагностические методы исследования: • УЗИ, КТГ брюшной полости

Гемолитические анемии. • Желтушность кожных покровов. • Спленомегалия. • Темная моча. Информативный метод исследования: • Ан. крови – анемия, ретикулоцитоз, непрямая гипербилирубинемия.

Апластические анемии Нарастающая бледность, слабость, потеря аппетита, рвота. Боли в животе. Язвенно-некротичнские изменения полости рта, некротическая ангина. Геморрагический синдром. Информативный метод исследования: Ан крови: панцитопепия. Трепанобиопсия : замещения костного клеточных элементов паренхимы костного мозга на жировую ткань.

Лимфогранулематоз. • • • Ночная проливная потливость. Кожный зуд. Увеличение групп лимфоузлов. Информативный метод исследования: Гистологическое исследование лимфоузла.

Саркоидоз. • Увеличение бронхопульмональных лимфатических узлов. • Поражение легких, печени. • Узловатая эритема. • Иридоциклиты. Информативный метод исследования: • Отрицательные туберкулиновые пробы. • Гистологическое исследования узла.

Лихорадка в сочетании с поражением легких, плевры и средостения. • • • Пневмонии. Туберкулез легких. Абсцесс легких. Эмпиема плевры. Пневмомикозы. Периодическая болезнь.

Лихорадка с признаками поражения сердечно-сосудистой системы. • • Ревматическая лихорадка. Бактериальный эндокардит. Миксома (чаще левого предсердия). Болезнь Такаясу.

Лихорадка в сочетании с лимфаденопатией. • • • 1. Инфекционный мононуклеоз. 2. Острый лейкоз. 3. Лимфогранулематоз. 4. Реактивный лимфаденит. 5. Саркоидоз. 6. Туберкулезный лимфаденит.

Лихорадка в сочетании с увеличением селезенки. • • Сепсис Абсцесс селезенки. Острый лейкоз. Малярия.

Лихорадка с увеличением печени. • • Хронический активный гепатит. Холангит. Абсцесс печени. Метастатическое поражение печени.

Лихорадка в сочетании с лейкопенией. • • • Иммунный агранулоцитоз. Периодическая нейтропения. Миелотоксический агранулоцитоз.

Лихорадка с мочевым синдромом. • Пиелонефрит. • Туберкулез мочевой системы.

Лихорадка с суставно-мышечным синдромом • • Ревматическая лихорадка. ЮРА. СКВ. Дерматомиозит. Узелковый полиартериит. Трихинеллез. Бруцеллез.

Лихорадка в сочетании с болями в животе. • Опухоли различной локализации (кишечник, поджелудочная железа, забрюшинное пространство и др. ) • Абсцессы в брюшной полости. • Туберкулезный мезоаденит. • НЯК. • Болезнь Крона.

Лихорадка в сочетании в анемией. • Апластическая анемия. • Гемолитическая анемия. • Нагноительные процессы( абсцессы, апостематозный пиелонефрит, эмпиема).

Лихорадка в сочетании с кожным синдромом. • Лекарственная аллергия. • Рожистое воспаление (гиперемия с четкими границами, припухлость, зуд, болезненность, регионарный лимфа денит, эффект от пенициллина). • Узловатая эритема (болезненные багрово-синюшные плотные высыпания, чаще на голенях).

Причины апирогенной лихорадки: • • • Гипоталамический синдром. Нейроциркуляторная дистония. Предменструальная лихорадка. Гипертиреоз. Синдром Мюнхаузена. Психоз. Медикаментозная аллергия.

Нейроциркуляторная дистония: -лабильность пульса и АД, -потливость, - эмоциональная неустойчивость, - значительные колебания t (от 0, 2˚С до 1, 6˚С), -ассиметричность при сравнении подмышечной и парадоксальность при сравнении ректальной и подмышечной t (в норме ректальная выше подмышечной на 0, 8˚С -1, 0˚С).

Лекарственная аллергия. • Крапивница. • Отек Квинке. • Экзематозные, буллезные, некротические поражения. • Артралгии. Диагностические методы исследования: Связь с приемом лекарств, Эозинофилия.

Принципы рациональной тактики при лихорадке: • Должны использоваться только безопасные жаропонижающие средства.

ОКИ новое противовоспалительное средство для снятия боли и снижения температуры Назначается каждому 3 -му пациенту при гриппе и ОРВИ в Италии, нуждающемуся в противовоспалительной терапии

ОКИ лизиновая соль кетопрофена • Производное пропионовой кислоты (ибупрофен, флурбипрофен, кетопрофен и др. ) • Синтезирована компанией Dompé laboratory в Италии • Соединение кетопрофена с аминокислотой лизин – лизиновая соль кетопрофена

ОКИ • Более 15 лет используется в Италии как средство противовоспалительной терапии у пациентов с патологией верхних дыхательных путей и при болевом синдроме различной локализации ОКИ эффективно купирует лихорадку • Жаропонижающее действие ОКИ сравнимо с парацетамолом, но более выраженное, чем у
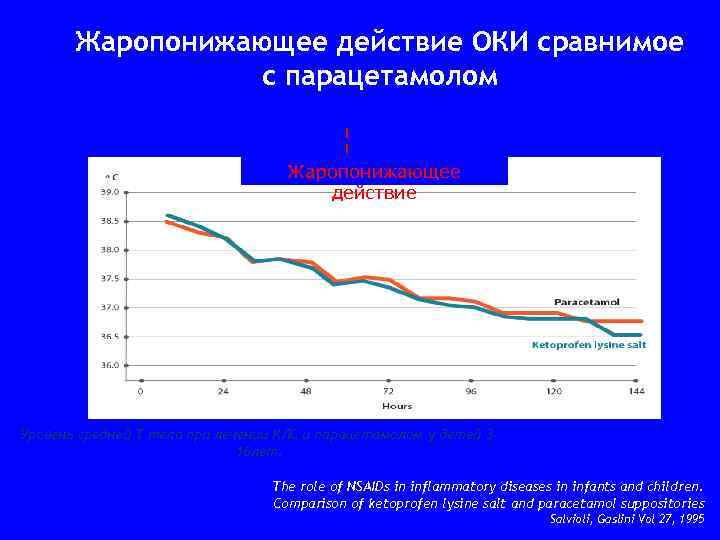
Жаропонижающее действие ОКИ сравнимое с парацетамолом Жаропонижающее действие Уровень средней Т тела при лечении КЛС и парацетамолом у детей 316 лет. The role of NSAIDs in inflammatory diseases in infants and children. Comparison of ketoprofen lysine salt and paracetamol suppositories Salvioli, Gaslini Vol 27, 1995

Противовоспалительное действие ОКИ -достоверно эффективнее в уменьшении всех симптомов воспаления с первого дня терапии по сравнению с плацебо -превосходящая эффективность и хорошая переносимость по сравнению с нимесулидом -более высокий терапевтический успех по сравнению с нимесулидом

ОКИ эффективно купирует боль, лихорадку и симптомы воспаления • Аналгетическая активность выше и наступает быстрее, чем у парацетамола и ибупрофена • - начало действия через 15 минут • - максимумом через 30 минут после приема первой дозы
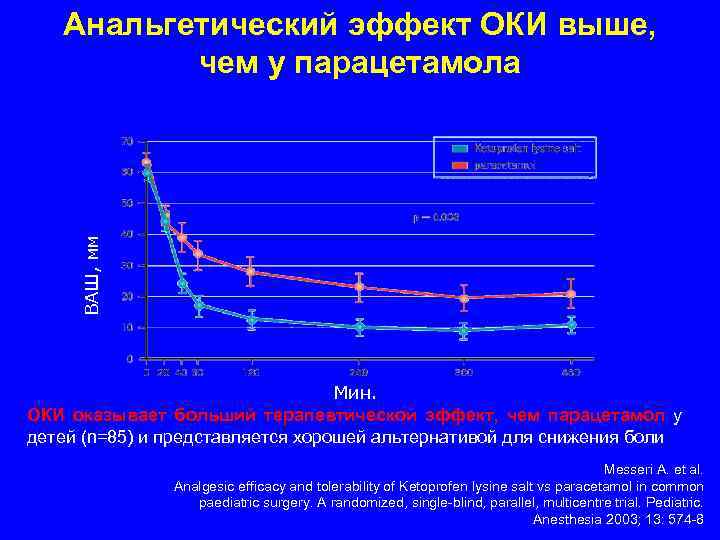
Анальгетический эффект ОКИ выше, чем у парацетамола ВАШ, мм fsd Мин. ОКИ оказывает больший терапевтической эффект, чем парацетамол у детей (n=85) и представляется хорошей альтернативой для снижения боли Messeri A. et al. Analgesic efficacy and tolerability of Ketoprofen lysine salt vs paracetamol in common paediatric surgery. A randomized, single-blind, parallel, multicentre trial. Pediatric. Anesthesia 2003; 13: 574 -8
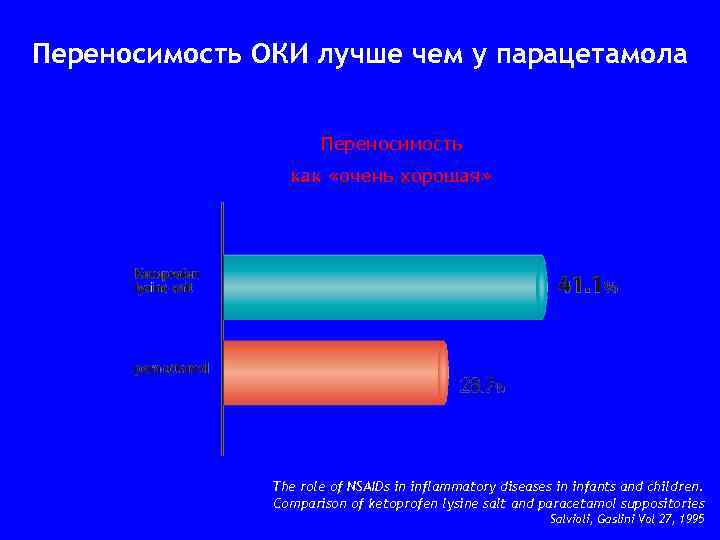
Переносимость ОКИ лучше чем у парацетамола Переносимость как «очень хорошая» The role of NSAIDs in inflammatory diseases in infants and children. Comparison of ketoprofen lysine salt and paracetamol suppositories Salvioli, Gaslini Vol 27, 1995

ОКИ саше Кому? Пациенты старше 6 лет при наличии симптомов гриппа, ОРВИ и других проявлений простуды Жар, озноб, головная боль, мышечные боли ( «ломает» ) и Боль в горле и за грудиной, покраснение горла, осиплость голоса Боль в ушах при отите

OKИ саше, 80 мг N 12 гранулы для приготовления раствора для приема внутрь с запахом мяты Единственный из системных форм кетопрофенов, разрешенный к применению в педиатрии Для детей (в возрасте старше 6 лет) — кратковременное симптоматическое лечение воспалительных процессов, сопровождающихся повышением температуры тела и болевыми ощущениями, в т. ч. при заболеваниях опорнодвигательного аппарата и отите; — купирование послеоперационных болей По 1/2 саше (пакету) – детям от 6 до 14 лет Детям от 14 до 18 лет – полную дозу 3 раза в день

OKИ свечи детские, 60 мг № 10 Показания: Кратковременное симптоматическое лечение воспалительных процессов, сопровождающихся жаром и болевыми ощущениями, в том числе заболевания опорно-двигательного аппарата и отит. Купирование послеоперационных болей. Детям от 6 до 12 лет (вес >30 кг) 1 суппозиторий ОКИ 60 мг 1 -2 раза в день ректально. Детям старше 12 лет до 3 раз в день. Суточная доза не более 5 мг/кг массы тела

ОКИ раствор для местного применения Кому? Боль в горле и при глотании, першение и покраснение горла, осиплость голоса при простуде Болезненность и покраснение десен, слизистой оболочки полости рта при гингивитах, глосситах и парадонтозе Язвочки на слизистой полости рта при стоматитах и травмах Боль и нарушение слизистой полости рта после стоматологических вмешательств и удаления зубов

OKИ раствор для местного применения Дозировка: 2 полоскания в день, 1 мл раствора – 16 мг ЛСК На полстакана питьевой воды Для взрослых – 5 впрыскиваний (5 по 2 мл = 10 мл раствора = 160 мг ЛСК) Подросткам старше 12 лет – не более 3 впрыскиваний (96 мг ЛСК) Детям 6 -12 лет – 2 впрыскивания (64 мг ЛСК)

БЛАГОДАРЮ ЗА ВНИМАНИЕ






Преимущество нурофена: • Обладает • жаропонижающим и • противовоспалительным • обезболивающим эффектом.


Жаропонижающий эффект нурофена • Начинается через 30 минут. • По сравнению с парацетамолом более интенсивен и более продолжителен. Белоусов Ю. Б. с соавт. 1997. Коровина Н. А. с соавт. 2006.


Лихорадка для дня педиатра.ppt