Диф дз ком.ppt
- Количество слайдов: 130
 Дифференциальная диагностика коматозных состояний
Дифференциальная диагностика коматозных состояний
 Содержимое черепа Физиологические компоненты* • Мозг 85 90% • Спинномозговая жидкость 5 10% • Кровь 3 6% *А. Р. Шахнович, А. Ю. Лубнин, 199
Содержимое черепа Физиологические компоненты* • Мозг 85 90% • Спинномозговая жидкость 5 10% • Кровь 3 6% *А. Р. Шахнович, А. Ю. Лубнин, 199
 Содержимое черепа Патологические компоненты* • Гематома (опухоль, абсцесс) • Паренхиматозное кровоизлияние • Цитотоксический отек • Окклюзионная гидроцефалия *А. Р. Шахнович, А. Ю. Лубнин, 1999
Содержимое черепа Патологические компоненты* • Гематома (опухоль, абсцесс) • Паренхиматозное кровоизлияние • Цитотоксический отек • Окклюзионная гидроцефалия *А. Р. Шахнович, А. Ю. Лубнин, 1999
 Принцип Monro Kellie Если один из компонентов увеличивается в размере, должно произойти компенсаторное уменьшение объема других компонентов A. Monro (1783), G. Kellie (1824)
Принцип Monro Kellie Если один из компонентов увеличивается в размере, должно произойти компенсаторное уменьшение объема других компонентов A. Monro (1783), G. Kellie (1824)
 Кома • состояние глубокого повреждения ЦНС, сопровождающееся угнетением сознания, реакций на внешние раздражители и нарушением регуляции жизненно важных функций организма.
Кома • состояние глубокого повреждения ЦНС, сопровождающееся угнетением сознания, реакций на внешние раздражители и нарушением регуляции жизненно важных функций организма.
 Нозологическая классификация коматозных состояний • • • Алкогольная Гипертермическая Гипергликемическая (кетоацидоз) Гипергликемическая (гиперосмолярная) Лактатацидотическая Гипогликемическая Голодная (алиментарно дистрофическая) Опиатная Травматическая Цереброваскулярная Эпилептическая
Нозологическая классификация коматозных состояний • • • Алкогольная Гипертермическая Гипергликемическая (кетоацидоз) Гипергликемическая (гиперосмолярная) Лактатацидотическая Гипогликемическая Голодная (алиментарно дистрофическая) Опиатная Травматическая Цереброваскулярная Эпилептическая
 Анамнез неконтактного больного расспрос родственников свидетелей, медработников и т. д. 1. 2. 3. Когда наступила потеря сознания? Как быстро это произошло? Какими заболеваниями страдает? 1. 2. 3. 4. 5. 6. 7. 4. Сахарный диабет Гипертоническая болезнь Болезни почек, печени СПИД Наркомания, алкоголизм, Эпилепсия Нарушения ритма сердца Имеются ли указания на следующие события? 1. 2. 3. 4. 5. Инфекция Употребление наркотиков, алкоголя Рвота с аспирацией Суицидальные настроения Отсутствие дома больного при неизвестных обстоятельствах
Анамнез неконтактного больного расспрос родственников свидетелей, медработников и т. д. 1. 2. 3. Когда наступила потеря сознания? Как быстро это произошло? Какими заболеваниями страдает? 1. 2. 3. 4. 5. 6. 7. 4. Сахарный диабет Гипертоническая болезнь Болезни почек, печени СПИД Наркомания, алкоголизм, Эпилепсия Нарушения ритма сердца Имеются ли указания на следующие события? 1. 2. 3. 4. 5. Инфекция Употребление наркотиков, алкоголя Рвота с аспирацией Суицидальные настроения Отсутствие дома больного при неизвестных обстоятельствах
 Обследование нейрореанимационного больного Оценка дефицита сознания Количественно Качественно психомоторное возбуждение делирий оглушение деменция сопор вегетативное состояния кома
Обследование нейрореанимационного больного Оценка дефицита сознания Количественно Качественно психомоторное возбуждение делирий оглушение деменция сопор вегетативное состояния кома
 Качественное изменение сознания • Делирий - нарушение психической деятельности, характеризующееся дезориентацией, страхом, возбуждением , нарушением восприятия сенсорных стимулов зрительными галлюцинациями. Полное отсутствие контакта с окружающими • Деменция - глубокое угнетение познавательной деятельности и отсутствие признаков восприятия окружающей обстановки при сохранении бодрствования
Качественное изменение сознания • Делирий - нарушение психической деятельности, характеризующееся дезориентацией, страхом, возбуждением , нарушением восприятия сенсорных стимулов зрительными галлюцинациями. Полное отсутствие контакта с окружающими • Деменция - глубокое угнетение познавательной деятельности и отсутствие признаков восприятия окружающей обстановки при сохранении бодрствования
 Критерии оценки когнитивного дефицита • • Ориентация в месте, времени, себе Кто президент, мэр, губернатор и т. д. Домашний адрес, имена родственников Способность к чтению, письму, простому счету
Критерии оценки когнитивного дефицита • • Ориентация в месте, времени, себе Кто президент, мэр, губернатор и т. д. Домашний адрес, имена родственников Способность к чтению, письму, простому счету
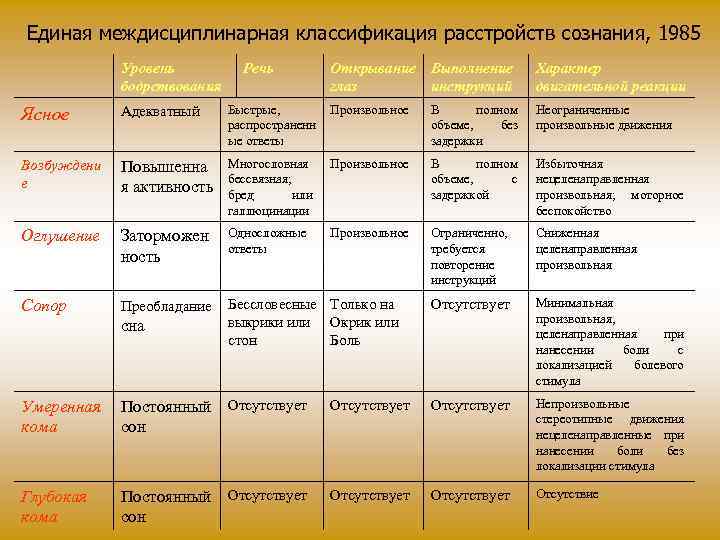 Единая междисциплинарная классификация расстройств сознания, 1985 Уровень бодрствования Речь Открывание Выполнение глаз инструкций Характер двигательной реакции Ясное Адекватный Быстрые, распространенн ые ответы Произвольное В полном объеме, без задержки Неограниченные произвольные движения Возбуждени е Повышенна я активность Многословная бессвязная; бред или галлюцинации Произвольное В полном объеме, с задержкой Избыточная нецеленаправленная произвольная; моторное беспокойство Оглушение Заторможен ность Односложные ответы Произвольное Ограниченно, требуется повторение инструкций Сниженная целенаправленная произвольная Сопор Преобладание Бессловесные Только на выкрики или Окрик или сна стон Боль Отсутствует Минимальная произвольная, целенаправленная при нанесении боли с локализацией болевого стимула Умеренная кома Постоянный Отсутствует сон Отсутствует Непроизвольные стереотипные движения нецеленаправленные при нанесении боли без локализации стимула Глубокая кома Постоянный Отсутствует сон Отсутствует Отсутствие
Единая междисциплинарная классификация расстройств сознания, 1985 Уровень бодрствования Речь Открывание Выполнение глаз инструкций Характер двигательной реакции Ясное Адекватный Быстрые, распространенн ые ответы Произвольное В полном объеме, без задержки Неограниченные произвольные движения Возбуждени е Повышенна я активность Многословная бессвязная; бред или галлюцинации Произвольное В полном объеме, с задержкой Избыточная нецеленаправленная произвольная; моторное беспокойство Оглушение Заторможен ность Односложные ответы Произвольное Ограниченно, требуется повторение инструкций Сниженная целенаправленная произвольная Сопор Преобладание Бессловесные Только на выкрики или Окрик или сна стон Боль Отсутствует Минимальная произвольная, целенаправленная при нанесении боли с локализацией болевого стимула Умеренная кома Постоянный Отсутствует сон Отсутствует Непроизвольные стереотипные движения нецеленаправленные при нанесении боли без локализации стимула Глубокая кома Постоянный Отсутствует сон Отсутствует Отсутствие
 Шкала Glasgow 1. Открывание глаз 3. Словесный ответ 2. Двигательные реакции
Шкала Glasgow 1. Открывание глаз 3. Словесный ответ 2. Двигательные реакции
 Экспресс неврологическое исследование в РАО • Менингеальные знаки – болезненная гримаса при надавливании на глазные яблоки; – ригидность затылочных мышц; – симптом Кернига. • Зрачки и фотореакция • Статическое положение глазных яблок • Движения глаз
Экспресс неврологическое исследование в РАО • Менингеальные знаки – болезненная гримаса при надавливании на глазные яблоки; – ригидность затылочных мышц; – симптом Кернига. • Зрачки и фотореакция • Статическое положение глазных яблок • Движения глаз
 Экспресс неврологическое исследование в РАО • Оценка двигательных реакций – Объем движений – Сила движений • Мышечный тонус – Гипотонус – Гипертонус • сгибательный • разгибательный – Паратония • Рефлекторная сфера – Симметричность подошвенных рефлексов – Симптомы орального автоматизма
Экспресс неврологическое исследование в РАО • Оценка двигательных реакций – Объем движений – Сила движений • Мышечный тонус – Гипотонус – Гипертонус • сгибательный • разгибательный – Паратония • Рефлекторная сфера – Симметричность подошвенных рефлексов – Симптомы орального автоматизма
 Обследование нейрореанимационного больного Исследование двигательных функций Medical Research Council Weakness Scale (MRC)
Обследование нейрореанимационного больного Исследование двигательных функций Medical Research Council Weakness Scale (MRC)
 Дифференциальная диагностика структурной и метаболической комы Структурное повреждение Размер зрачков и реакция на свет Метаболическое повреждение • Одностороннее расширение зрачка и суженные, но отсутствие его реакции на свет реагирующие на свет (повреждение полушария на стороне зрачки расширенного зрачка); • Одностороннее сужение зрачка и отсутствие его реакции на свет (повреждение ствола головного мозга на стороне суженого зрачка) • Средний размер зрачков (диаметр 4 6 мм) и отсутствие реакции на свет (первичное повреждение или одна из стадии вклинения ствола головного мозга); • Равномерно расширенные и не реагирующие на свет зрачки (терминальная стадия вклинения ствола головного мозга) при сохранении витальных функций
Дифференциальная диагностика структурной и метаболической комы Структурное повреждение Размер зрачков и реакция на свет Метаболическое повреждение • Одностороннее расширение зрачка и суженные, но отсутствие его реакции на свет реагирующие на свет (повреждение полушария на стороне зрачки расширенного зрачка); • Одностороннее сужение зрачка и отсутствие его реакции на свет (повреждение ствола головного мозга на стороне суженого зрачка) • Средний размер зрачков (диаметр 4 6 мм) и отсутствие реакции на свет (первичное повреждение или одна из стадии вклинения ствола головного мозга); • Равномерно расширенные и не реагирующие на свет зрачки (терминальная стадия вклинения ствола головного мозга) при сохранении витальных функций
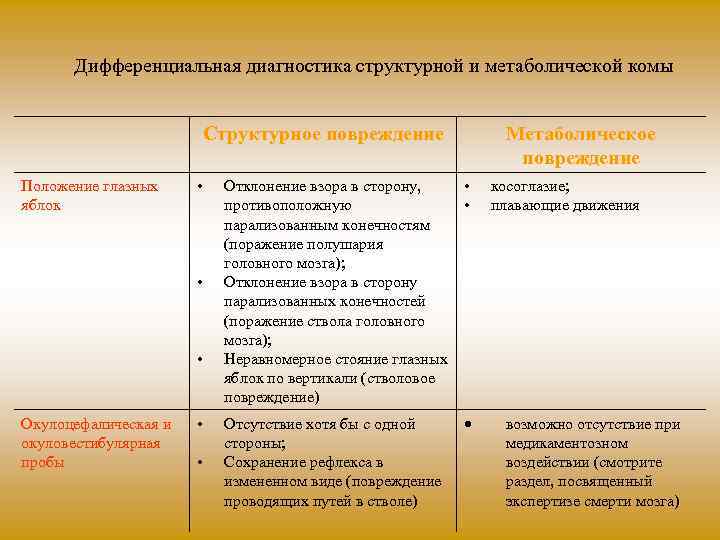 Дифференциальная диагностика структурной и метаболической комы Структурное повреждение Положение глазных яблок • • • Окулоцефалическая и окуловестибулярная пробы • • Метаболическое повреждение Отклонение взора в сторону, • противоположную • парализованным конечностям (поражение полушария головного мозга); Отклонение взора в сторону парализованных конечностей (поражение ствола головного мозга); Неравномерное стояние глазных яблок по вертикали (стволовое повреждение) Отсутствие хотя бы с одной стороны; Сохранение рефлекса в измененном виде (повреждение проводящих путей в стволе) косоглазие; плавающие движения возможно отсутствие при медикаментозном воздействии (смотрите раздел, посвященный экспертизе смерти мозга)
Дифференциальная диагностика структурной и метаболической комы Структурное повреждение Положение глазных яблок • • • Окулоцефалическая и окуловестибулярная пробы • • Метаболическое повреждение Отклонение взора в сторону, • противоположную • парализованным конечностям (поражение полушария головного мозга); Отклонение взора в сторону парализованных конечностей (поражение ствола головного мозга); Неравномерное стояние глазных яблок по вертикали (стволовое повреждение) Отсутствие хотя бы с одной стороны; Сохранение рефлекса в измененном виде (повреждение проводящих путей в стволе) косоглазие; плавающие движения возможно отсутствие при медикаментозном воздействии (смотрите раздел, посвященный экспертизе смерти мозга)
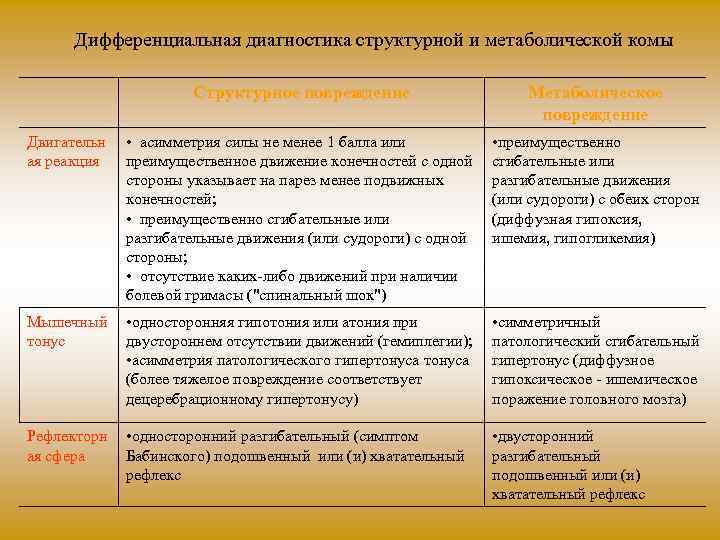 Дифференциальная диагностика структурной и метаболической комы Структурное повреждение Метаболическое повреждение • асимметрия силы не менее 1 балла или преимущественное движение конечностей с одной стороны указывает на парез менее подвижных конечностей; • преимущественно сгибательные или разгибательные движения (или судороги) с одной стороны; • отсутствие каких либо движений при наличии болевой гримасы ("спинальный шок") • преимущественно сгибательные или разгибательные движения (или судороги) с обеих сторон (диффузная гипоксия, ишемия, гипогликемия) Мышечный • односторонняя гипотония или атония при тонус двустороннем отсутствии движений (гемиплегии); • асимметрия патологического гипертонуса (более тяжелое повреждение соответствует децеребрационному гипертонусу) • симметричный патологический сгибательный гипертонус (диффузное гипоксическое ишемическое поражение головного мозга) Двигательн ая реакция Рефлекторн ая сфера • односторонний разгибательный (симптом Бабинского) подошвенный или (и) хватательный рефлекс • двусторонний разгибательный подошвенный или (и) хватательный рефлекс
Дифференциальная диагностика структурной и метаболической комы Структурное повреждение Метаболическое повреждение • асимметрия силы не менее 1 балла или преимущественное движение конечностей с одной стороны указывает на парез менее подвижных конечностей; • преимущественно сгибательные или разгибательные движения (или судороги) с одной стороны; • отсутствие каких либо движений при наличии болевой гримасы ("спинальный шок") • преимущественно сгибательные или разгибательные движения (или судороги) с обеих сторон (диффузная гипоксия, ишемия, гипогликемия) Мышечный • односторонняя гипотония или атония при тонус двустороннем отсутствии движений (гемиплегии); • асимметрия патологического гипертонуса (более тяжелое повреждение соответствует децеребрационному гипертонусу) • симметричный патологический сгибательный гипертонус (диффузное гипоксическое ишемическое поражение головного мозга) Двигательн ая реакция Рефлекторн ая сфера • односторонний разгибательный (симптом Бабинского) подошвенный или (и) хватательный рефлекс • двусторонний разгибательный подошвенный или (и) хватательный рефлекс
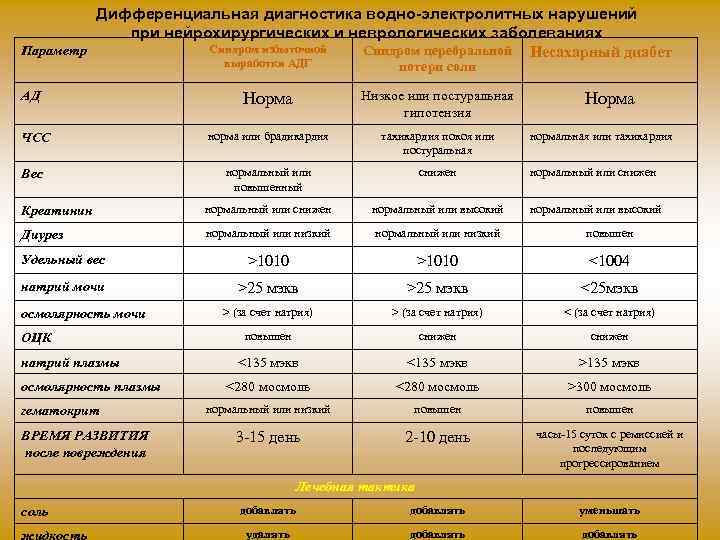 Дифференциальная диагностика водно-электролитных нарушений при нейрохирургических и неврологических заболеваниях Синдром избыточной Параметр Синдром церебральной Несахарный диабет выработки АДГ потери соли Норма Низкое или постуральная гипотензия норма или брадикардия тахикардия покоя или постуральная нормальный или повышенный снижен нормальный или снижен Креатинин нормальный или снижен нормальный или высокий Диурез нормальный или низкий повышен Удельный вес >1010 <1004 натрий мочи >25 мэкв <25 мэкв > (за счет натрия) < (за счет натрия) повышен снижен <135 мэкв >135 мэкв <280 мосмоль >300 мосмоль нормальный или низкий повышен 3 15 день 2 10 день часы 15 суток с ремиссией и последующим прогрессированием АД ЧСС Вес осмолярность мочи ОЦК натрий плазмы осмолярность плазмы гематокрит ВРЕМЯ РАЗВИТИЯ после повреждения Норма нормальная или тахикардия Лечебная тактика соль добавлять уменьшать удалять добавлять
Дифференциальная диагностика водно-электролитных нарушений при нейрохирургических и неврологических заболеваниях Синдром избыточной Параметр Синдром церебральной Несахарный диабет выработки АДГ потери соли Норма Низкое или постуральная гипотензия норма или брадикардия тахикардия покоя или постуральная нормальный или повышенный снижен нормальный или снижен Креатинин нормальный или снижен нормальный или высокий Диурез нормальный или низкий повышен Удельный вес >1010 <1004 натрий мочи >25 мэкв <25 мэкв > (за счет натрия) < (за счет натрия) повышен снижен <135 мэкв >135 мэкв <280 мосмоль >300 мосмоль нормальный или низкий повышен 3 15 день 2 10 день часы 15 суток с ремиссией и последующим прогрессированием АД ЧСС Вес осмолярность мочи ОЦК натрий плазмы осмолярность плазмы гематокрит ВРЕМЯ РАЗВИТИЯ после повреждения Норма нормальная или тахикардия Лечебная тактика соль добавлять уменьшать удалять добавлять
 Варианты коматозных состояний
Варианты коматозных состояний
 Алкогольная кома
Алкогольная кома
 Особенности анамнеза и развитие • Анамнестические данные: употребление алкоголя. Может развиваться у подростков при первых употреблениях алкоголя в жизни • Скорость развития и предвестники: как правило, развивается постепенно при алкогольном эксцессе, начинается с алкогольного опьянения, атаксии значительно реже начинается внезапно с судорожного припадка
Особенности анамнеза и развитие • Анамнестические данные: употребление алкоголя. Может развиваться у подростков при первых употреблениях алкоголя в жизни • Скорость развития и предвестники: как правило, развивается постепенно при алкогольном эксцессе, начинается с алкогольного опьянения, атаксии значительно реже начинается внезапно с судорожного припадка
 Клинические проявления алкогольной комы • • • Гиперемия и цианоз лица сменяются бледностью Маятникообразные движения глазных яблок Бронхоррея Гипергидроз Гипотермия, снижение тургора кожи Мышечная атония, артериальная гипотензия, тахикардия • Запах алкоголя, который, однако, не отвергает любой другой, в частности травматический или гипогликемический характер комы
Клинические проявления алкогольной комы • • • Гиперемия и цианоз лица сменяются бледностью Маятникообразные движения глазных яблок Бронхоррея Гипергидроз Гипотермия, снижение тургора кожи Мышечная атония, артериальная гипотензия, тахикардия • Запах алкоголя, который, однако, не отвергает любой другой, в частности травматический или гипогликемический характер комы
 ВОЕННО МЕДИЦИНСКАЯ АКАДЕМИЯ им. С. М. Кирова КАФЕДРА АНЕСТЕЗИОЛОГИИ И РЕАНИМАТОЛОГИИ Стандарт действий • 2. Первичные мероприятия при угрозе жизни • 2. 1. Восстановить проходимость дыхательных путей: освободить ротовую полость от инородных предметов, использовать воздуховоды или интубировать трахею. • 2. 2. Катетеризировать вену, начать инфузию физиологического раствора. • 2. 3. При гиперсаливации ввести внутривенно 0, 5 0, 1% атропина. • 2. 4. При гипоксемии ингаляция кислорода. • 2. 5. При выраженной гиповентиляции проводить ИВЛ через маску, воздуховод или интубационную трубку. • • 2. 6. Ввести зонд большого диаметра в желудок, промыть желудок водой до чистых промывных вод (8 10 л).
ВОЕННО МЕДИЦИНСКАЯ АКАДЕМИЯ им. С. М. Кирова КАФЕДРА АНЕСТЕЗИОЛОГИИ И РЕАНИМАТОЛОГИИ Стандарт действий • 2. Первичные мероприятия при угрозе жизни • 2. 1. Восстановить проходимость дыхательных путей: освободить ротовую полость от инородных предметов, использовать воздуховоды или интубировать трахею. • 2. 2. Катетеризировать вену, начать инфузию физиологического раствора. • 2. 3. При гиперсаливации ввести внутривенно 0, 5 0, 1% атропина. • 2. 4. При гипоксемии ингаляция кислорода. • 2. 5. При выраженной гиповентиляции проводить ИВЛ через маску, воздуховод или интубационную трубку. • • 2. 6. Ввести зонд большого диаметра в желудок, промыть желудок водой до чистых промывных вод (8 10 л).
 Диагностические действия 4. 1. Оценка клинических данных. • 4. 2. Катетеризировать мочевой пузырь, собрать мочу, измерить количество, оценить цвет, прозрачность, запах, забрать пробу на анализ. • 4. 3. Оценить кислотно основное состояние и водно электролитный состав крови. • 4. 4. Оценить соответствие объема циркулирующей крови емкости сосудистого русла (по показателям АД, ЦВД, гематокрита, гемоглобина). • 4. 5. Исследовать функциональное состояние системы дыхания.
Диагностические действия 4. 1. Оценка клинических данных. • 4. 2. Катетеризировать мочевой пузырь, собрать мочу, измерить количество, оценить цвет, прозрачность, запах, забрать пробу на анализ. • 4. 3. Оценить кислотно основное состояние и водно электролитный состав крови. • 4. 4. Оценить соответствие объема циркулирующей крови емкости сосудистого русла (по показателям АД, ЦВД, гематокрита, гемоглобина). • 4. 5. Исследовать функциональное состояние системы дыхания.
 Интенсивная терапия 5. 1. Продолжить респираторную терапию: • признаках гипоксемии – ингаляция О 2 или интубация • при наличии отека слизистой трахео бронхиального дерева ингаляции преднизолона (3 мин через 2 часа), • ингаляции содового раствора (10 мин через 2 часа), • антибактериальная терапия, • при тяжелой обструкции дыхательных путей желудочным содержимым туалетная бронхоскопия. 5. 2. Коррекция водно электролитного равновесия (плазмозаменители, кристаллоидные растворы). 5. 3. Коррекция кислотно основного состояния. 5. 4. Глюкокортикоидные препараты внутривенно по показаниям.
Интенсивная терапия 5. 1. Продолжить респираторную терапию: • признаках гипоксемии – ингаляция О 2 или интубация • при наличии отека слизистой трахео бронхиального дерева ингаляции преднизолона (3 мин через 2 часа), • ингаляции содового раствора (10 мин через 2 часа), • антибактериальная терапия, • при тяжелой обструкции дыхательных путей желудочным содержимым туалетная бронхоскопия. 5. 2. Коррекция водно электролитного равновесия (плазмозаменители, кристаллоидные растворы). 5. 3. Коррекция кислотно основного состояния. 5. 4. Глюкокортикоидные препараты внутривенно по показаниям.
 Дифференциальная диагностика с другими состояниями • 6. 1. Необходимо провести дифференциальную диагностику коматозного состояния при отравле нии алкоголем с: • гипогликемическим состоянием, • черепно мозговой травмой, • острым нарушением мозгового кровообращения, • отравлением суррогатами алкоголя (метиловый спирт, этиленгликоль), • отравлением снотворными и седативными препаратами. • 6. 2. Развитие синдрома позиционного сдавления. • 6. 3. Гепаторенальный синдром. • 6. 4. Аспирационный синдром.
Дифференциальная диагностика с другими состояниями • 6. 1. Необходимо провести дифференциальную диагностику коматозного состояния при отравле нии алкоголем с: • гипогликемическим состоянием, • черепно мозговой травмой, • острым нарушением мозгового кровообращения, • отравлением суррогатами алкоголя (метиловый спирт, этиленгликоль), • отравлением снотворными и седативными препаратами. • 6. 2. Развитие синдрома позиционного сдавления. • 6. 3. Гепаторенальный синдром. • 6. 4. Аспирационный синдром.
 Гипертермическая кома
Гипертермическая кома
 Анамнез и развитие: • Анамнестические данные: указание на перегревание длительная некупируемая лихорадка на фоне инфекционного (ОРВИ) процесса Развитие: постепенное обильное потоотделение или его отсутствие, нарастающая вялость, головная боль, головокружение, шум в ушах, тошнота, рвота, сердцебиение, одышка, обморок или медленная утрата сознания (невозможность разбудить)
Анамнез и развитие: • Анамнестические данные: указание на перегревание длительная некупируемая лихорадка на фоне инфекционного (ОРВИ) процесса Развитие: постепенное обильное потоотделение или его отсутствие, нарастающая вялость, головная боль, головокружение, шум в ушах, тошнота, рвота, сердцебиение, одышка, обморок или медленная утрата сознания (невозможность разбудить)
 Клинические проявления: • Гипертермия, • Гиперемия кожи, или вазоспазм (при «белой» гипертермии) • Тахипноэ, патологические типы и ритмы дыхания • Тахикардия, • Артериальная гипотензия, • Олиго или анурия
Клинические проявления: • Гипертермия, • Гиперемия кожи, или вазоспазм (при «белой» гипертермии) • Тахипноэ, патологические типы и ритмы дыхания • Тахикардия, • Артериальная гипотензия, • Олиго или анурия
 Интенсивная терапия: снижение температуры тела Физические методы: • Снять одежду. • Приложить пузырь со людом к голове, животу и паховым сосудам. • Обтирание кожи спиртом или эфиром. • Промывание желудка и кишечника через зонд холодной водой. • Холодные ванны, обдувание вентилятором. Медикаментозные методы: • Анальгин 50% – 0, 1 мл/год + Димедрол 1% – 0, 1 мл/год (в/м). • Литическая смесь (аминазин 2, 5% 1 мл + пипольфен 2, 5% 1 мл + новокаин 0, 25% 4 мл) – 0, 1 0, 2 мл смеси на кг массы.
Интенсивная терапия: снижение температуры тела Физические методы: • Снять одежду. • Приложить пузырь со людом к голове, животу и паховым сосудам. • Обтирание кожи спиртом или эфиром. • Промывание желудка и кишечника через зонд холодной водой. • Холодные ванны, обдувание вентилятором. Медикаментозные методы: • Анальгин 50% – 0, 1 мл/год + Димедрол 1% – 0, 1 мл/год (в/м). • Литическая смесь (аминазин 2, 5% 1 мл + пипольфен 2, 5% 1 мл + новокаин 0, 25% 4 мл) – 0, 1 0, 2 мл смеси на кг массы.
 Коррекция жизненно важных функций • Нейроплегия – аминазин. • Дегидратационная терапия – маннитол, лазикс 1% 2 4 мг/кг. • Ликвидация дыхательной недостаточности. • Борьба с СС недостаточностью – коргликон 0, 06% 0, 1 мл/год (в/в на Na. Cl 0, 9%). • Коррекция метаболического ацидоза – ИВЛ, 4% бикарбонат натрия (0, 1 0, 2 г/кг) ? . • Преднизолон 3% 1 2 мг/кг – в/м, в/в ? . • Глюкоза 5 10% 10 мл/кг + инсулин + хлорид калия 7, 5% 1 мл/кг.
Коррекция жизненно важных функций • Нейроплегия – аминазин. • Дегидратационная терапия – маннитол, лазикс 1% 2 4 мг/кг. • Ликвидация дыхательной недостаточности. • Борьба с СС недостаточностью – коргликон 0, 06% 0, 1 мл/год (в/в на Na. Cl 0, 9%). • Коррекция метаболического ацидоза – ИВЛ, 4% бикарбонат натрия (0, 1 0, 2 г/кг) ? . • Преднизолон 3% 1 2 мг/кг – в/м, в/в ? . • Глюкоза 5 10% 10 мл/кг + инсулин + хлорид калия 7, 5% 1 мл/кг.
 Гипергликемическая кома (кетоацидотическая)
Гипергликемическая кома (кетоацидотическая)
 Особенности анамнеза • • Указания на сахарный диабет не обязательны. Развитию комы могут предшествовать: голодание, инфекции или другие острые заболевания, физические или психические травмы, прекращение сахароснижающей терапии, нарушение диеты
Особенности анамнеза • • Указания на сахарный диабет не обязательны. Развитию комы могут предшествовать: голодание, инфекции или другие острые заболевания, физические или психические травмы, прекращение сахароснижающей терапии, нарушение диеты
 Развитие: • Постепенное: на фоне похудания нарастает общая слабость, жажда, полидипсия и полиурия, кожный зуд; Непосредственно перед развитием комы появляется анорексия, тошнота, могут отмечаться интенсивные боли в животе вплоть до имитации картины «острого живота» , головная боль, боль в горле и пищеводе. • На фоне острых интерркурентных заболеваний кома может развиться быстро без явных предшественников
Развитие: • Постепенное: на фоне похудания нарастает общая слабость, жажда, полидипсия и полиурия, кожный зуд; Непосредственно перед развитием комы появляется анорексия, тошнота, могут отмечаться интенсивные боли в животе вплоть до имитации картины «острого живота» , головная боль, боль в горле и пищеводе. • На фоне острых интерркурентных заболеваний кома может развиться быстро без явных предшественников
 Клиническая картина: • Дегидратация (сухость кожи и слизистой рта, снижение тургора кожи и глазных яблок, постепенное развитие анурии), • Общая бледность и локальная гиперемия в области скуловых дуг, подбородка, лба, • Кожа холодная, но возможен субфебрилитет, • Мышечная гипотония, • Артериальная гипотензия, • Тахипноэ или шумное дыхание Куссмауля, • Запах ацетона изо рта
Клиническая картина: • Дегидратация (сухость кожи и слизистой рта, снижение тургора кожи и глазных яблок, постепенное развитие анурии), • Общая бледность и локальная гиперемия в области скуловых дуг, подбородка, лба, • Кожа холодная, но возможен субфебрилитет, • Мышечная гипотония, • Артериальная гипотензия, • Тахипноэ или шумное дыхание Куссмауля, • Запах ацетона изо рта
 Направления интенсивной терапии • инсулинотерапия, • восстановление потерянной жидкости, • коррекция минерального и электролитного обмена • лечение провоцирующих кому заболеваний и осложнений кетоацидоза.
Направления интенсивной терапии • инсулинотерапия, • восстановление потерянной жидкости, • коррекция минерального и электролитного обмена • лечение провоцирующих кому заболеваний и осложнений кетоацидоза.
 Инсулинотерапия • Использовать только инсулины короткой продолжительности действия • Наиболее эффективно применение человеческих инсулинов • Рекомендуется введение инсулина в дозе 10– 20 ЕД внутривенно струйно или внутримышечно, затем внутривенно капельно — 0, 1 ЕД/кг/час или 5– 10 ЕД/час. • Обычно гликемия снижается со скоростью 4, 2– 5, 6 ммоль/л/час. Если в течение 2– 4 часов не отмечается снижение уровня гипергликемии, доза вводимого инсулина увеличивается в 2– 10 раз. • При снижении гликемии до 14 ммоль/л скорость введения инсулина снижается до 1– 4 Ед/час. Определяющим в выборе скорости и дозы введения инсулина является постоянный контроль содержания глюкозы крови и общее состояние. • Желательно проведение анализа крови каждые 30– 60 минут
Инсулинотерапия • Использовать только инсулины короткой продолжительности действия • Наиболее эффективно применение человеческих инсулинов • Рекомендуется введение инсулина в дозе 10– 20 ЕД внутривенно струйно или внутримышечно, затем внутривенно капельно — 0, 1 ЕД/кг/час или 5– 10 ЕД/час. • Обычно гликемия снижается со скоростью 4, 2– 5, 6 ммоль/л/час. Если в течение 2– 4 часов не отмечается снижение уровня гипергликемии, доза вводимого инсулина увеличивается в 2– 10 раз. • При снижении гликемии до 14 ммоль/л скорость введения инсулина снижается до 1– 4 Ед/час. Определяющим в выборе скорости и дозы введения инсулина является постоянный контроль содержания глюкозы крови и общее состояние. • Желательно проведение анализа крови каждые 30– 60 минут
 Восстановление ОЦК • Na. Cl 0, 9 % в течение первых 1– 3 часов 5– 10 мл/кг/час. • При снижении уровня глюкозы крови до 15– 16 ммоль/л (250 мг/дл) необходимо вводить инфузионно 5 10% р р глюкозы для предотвращения гипогликемии и обеспечения доставки глюкозы тканям • Ориентироваться на уровень гематокрита • Поскольку диабетический кетоацидоз корригируется введением инсулина и жидкости, избыточное назначение бикарбоната может привести к развитию алкалоза. Некоторые специалисты рекомендуют начинать введение бикарбоната только в случае, если р. Н падает ниже 6, 9.
Восстановление ОЦК • Na. Cl 0, 9 % в течение первых 1– 3 часов 5– 10 мл/кг/час. • При снижении уровня глюкозы крови до 15– 16 ммоль/л (250 мг/дл) необходимо вводить инфузионно 5 10% р р глюкозы для предотвращения гипогликемии и обеспечения доставки глюкозы тканям • Ориентироваться на уровень гематокрита • Поскольку диабетический кетоацидоз корригируется введением инсулина и жидкости, избыточное назначение бикарбоната может привести к развитию алкалоза. Некоторые специалисты рекомендуют начинать введение бикарбоната только в случае, если р. Н падает ниже 6, 9.
 Гипергликемическая (некетоацидотическая, гиперосмолярная)
Гипергликемическая (некетоацидотическая, гиперосмолярная)
 Расчет осмолярности крови • Нормальное значение осмолярности крови 285 295 мосмоль/л. • 2 (Na+ ммоль/л + К+ ммоль/л) + глюкоза (ммоль/л) + мочевина (ммоль/л) + 0, 03 х общий белок (г/ л) = осмолярность (мосмоль/л).
Расчет осмолярности крови • Нормальное значение осмолярности крови 285 295 мосмоль/л. • 2 (Na+ ммоль/л + К+ ммоль/л) + глюкоза (ммоль/л) + мочевина (ммоль/л) + 0, 03 х общий белок (г/ л) = осмолярность (мосмоль/л).
 Анамнез • Развивается при легком сахарном диабете или нарушении толерантности к глюкозе • Может провоцироваться факторами, вызывающие дегидратацию и повышение осмотического давления крови: рвотой, диареей, полиурией, гипертермией, ожогами, приемом диуретиков, больших доз глюкокортикоидов, введением гипертонических растворов
Анамнез • Развивается при легком сахарном диабете или нарушении толерантности к глюкозе • Может провоцироваться факторами, вызывающие дегидратацию и повышение осмотического давления крови: рвотой, диареей, полиурией, гипертермией, ожогами, приемом диуретиков, больших доз глюкокортикоидов, введением гипертонических растворов
 Развитие • Развивается еще медленнее, чем гипергликемическая кетоацидотическая кома • Возможны те же предвестники • Не характерны боли в животе • Характерны ортостатические обмороки
Развитие • Развивается еще медленнее, чем гипергликемическая кетоацидотическая кома • Возможны те же предвестники • Не характерны боли в животе • Характерны ортостатические обмороки
 Клиническая картина • Признаки дегидратации, • Артериальная гипотензия вплоть до гиповолемического шока, • Поверхностное дыхание, • Возможны гипертермия, мышечный гипертонус, • Фокальные или генерализованные судороги, • Бульбарные нарушения, • Менингеальные знаки и афазия при неглубоком угнетении сознания, • Запах ацетона отсутствует • Психические расстройства, нарушения поведения
Клиническая картина • Признаки дегидратации, • Артериальная гипотензия вплоть до гиповолемического шока, • Поверхностное дыхание, • Возможны гипертермия, мышечный гипертонус, • Фокальные или генерализованные судороги, • Бульбарные нарушения, • Менингеальные знаки и афазия при неглубоком угнетении сознания, • Запах ацетона отсутствует • Психические расстройства, нарушения поведения
 Интенсивная терапия • Кома является показанием к экстренной госпитализации. • На догоспитальном этапе, во время транспортировки больного в стационар проводится внутривенная инфузия 0, 9% раствора хлорида натрия со скоростью около 1 л/час; • внутримышечно вводят 20 ед инсулина короткого действия (ИКД). • В стационаре: экспресс анализ сахара крови, кетоновых тел в моче или сыворотке, натрия, калия, креатинина сыворотки, общий анализ крови, газоанализ венозной крови, р. Н крови. В ходе лечения ежечасно должен проводиться экспресс анализ гликемии, натрия и калия сыворотки, в идеале газоанализ крови. • Подсчет осмолярности
Интенсивная терапия • Кома является показанием к экстренной госпитализации. • На догоспитальном этапе, во время транспортировки больного в стационар проводится внутривенная инфузия 0, 9% раствора хлорида натрия со скоростью около 1 л/час; • внутримышечно вводят 20 ед инсулина короткого действия (ИКД). • В стационаре: экспресс анализ сахара крови, кетоновых тел в моче или сыворотке, натрия, калия, креатинина сыворотки, общий анализ крови, газоанализ венозной крови, р. Н крови. В ходе лечения ежечасно должен проводиться экспресс анализ гликемии, натрия и калия сыворотки, в идеале газоанализ крови. • Подсчет осмолярности
 Интенсивная терапия • Инсулинотерапия (непрерывная инфузия, опасность резкого снижения уровня гликемии большими дозами инсулина) – не главное направление ИТ гиперосмолярной комы • Регидратация (за первые 12 часов не более 10% массы тела, преимущественно – 0, 9% Na. Cl) сама является лечением гипергликемии • Коррекция электролитных нарушений и ацидоза • Опубликовано в журнале: В мире лекарств, № 3 1999 «Диабетический кетоацидоз и гиперосмолярное состояние при сахарном диабете. ОСНОВНЫЕ ПОДХОДЫ К ТЕРАПИИ» Е. Г. Старостина
Интенсивная терапия • Инсулинотерапия (непрерывная инфузия, опасность резкого снижения уровня гликемии большими дозами инсулина) – не главное направление ИТ гиперосмолярной комы • Регидратация (за первые 12 часов не более 10% массы тела, преимущественно – 0, 9% Na. Cl) сама является лечением гипергликемии • Коррекция электролитных нарушений и ацидоза • Опубликовано в журнале: В мире лекарств, № 3 1999 «Диабетический кетоацидоз и гиперосмолярное состояние при сахарном диабете. ОСНОВНЫЕ ПОДХОДЫ К ТЕРАПИИ» Е. Г. Старостина
 Лактатацидотическая кома
Лактатацидотическая кома
 Гиперлактатацидемия (лактатацидоз) синдром неспецифический • Может развиться не только при сахарном диабете, но и при ряде других тяжелых патологических состояний, когда создаются предпосылки для повышенного образования и накопления в крови и тканях молочной кислоты. • При сахарном диабете может быть вызван алкогольным или другим поражением печени, часто связан с шоком. • Применение бигуанидов у больных сахарным диабетом 2 го типа с выраженной гипоксией тканей, связанной с хронической сердечной недостаточностью, поражением печени, хроническими воспалительными заболеваниями легких, может привести к развитию лактатацидоза. • Кетонурия у больного отсутствует или нерезко выражена, хотя определяется метаболический ацидоз.
Гиперлактатацидемия (лактатацидоз) синдром неспецифический • Может развиться не только при сахарном диабете, но и при ряде других тяжелых патологических состояний, когда создаются предпосылки для повышенного образования и накопления в крови и тканях молочной кислоты. • При сахарном диабете может быть вызван алкогольным или другим поражением печени, часто связан с шоком. • Применение бигуанидов у больных сахарным диабетом 2 го типа с выраженной гипоксией тканей, связанной с хронической сердечной недостаточностью, поражением печени, хроническими воспалительными заболеваниями легких, может привести к развитию лактатацидоза. • Кетонурия у больного отсутствует или нерезко выражена, хотя определяется метаболический ацидоз.
 Особенности • Возможно сочетание лактатацидоза с диабетическим кетоацидозом или даже с гиперосмолярной гипергликемией. • Лактат плазмы повышается более 7 ммоль/л. • Если нет возможности измерить лактат плазмы прямым методом, его можно заподозрить по снижению содержания анионов: • Недостаток анионов = (Na+K) (Cl+HCO 3), в норме — менее 25 ммоль/л.
Особенности • Возможно сочетание лактатацидоза с диабетическим кетоацидозом или даже с гиперосмолярной гипергликемией. • Лактат плазмы повышается более 7 ммоль/л. • Если нет возможности измерить лактат плазмы прямым методом, его можно заподозрить по снижению содержания анионов: • Недостаток анионов = (Na+K) (Cl+HCO 3), в норме — менее 25 ммоль/л.
 Принципы лечения • Не отличаются от лечения при диабетическом кетоацидозе • Инсулинотерапия не является основным методом лечения молочнокислой комы. • Ее проводят очень малыми дозами инсулина (около 2 4 ЕД/ч) внутривенно капельно в сочетании с 5% раствором глюкозы в связи с невысокими уровнями гликемии. • Коррекцию дозы осуществляют по общим правилам лечения больных в коматозных состояниях с ежечасным определением уровня гликемии.
Принципы лечения • Не отличаются от лечения при диабетическом кетоацидозе • Инсулинотерапия не является основным методом лечения молочнокислой комы. • Ее проводят очень малыми дозами инсулина (около 2 4 ЕД/ч) внутривенно капельно в сочетании с 5% раствором глюкозы в связи с невысокими уровнями гликемии. • Коррекцию дозы осуществляют по общим правилам лечения больных в коматозных состояниях с ежечасным определением уровня гликемии.
 • Ведущее значение в терапии лактатацидоза имеет устранение ацидоза с помощью внутривенного капельного введения 1 2 л 2, 5% раствора бикарбоната натрия. • При ацидозе тяжелой степени (р. Н крови 7, 0 6, 8) вводят внутривенно струйно медленно 45 50 мл 8, 4% раствора бикарбоната натрия. • Устранению ацидоза способствуют метиленовый синий, трисамин (трис буфер). • В качестве вспомогательных мер борьбы с шоком используют гидрокортизон, переливание плазмо заменяющих растворов. • В тяжелых случаях показан перитонеальный диализ или гемодиализ.
• Ведущее значение в терапии лактатацидоза имеет устранение ацидоза с помощью внутривенного капельного введения 1 2 л 2, 5% раствора бикарбоната натрия. • При ацидозе тяжелой степени (р. Н крови 7, 0 6, 8) вводят внутривенно струйно медленно 45 50 мл 8, 4% раствора бикарбоната натрия. • Устранению ацидоза способствуют метиленовый синий, трисамин (трис буфер). • В качестве вспомогательных мер борьбы с шоком используют гидрокортизон, переливание плазмо заменяющих растворов. • В тяжелых случаях показан перитонеальный диализ или гемодиализ.
 Гипогликемическая кома
Гипогликемическая кома
 Особенности анамнеза • Могут быть указания на получение сахароснижающих препаратов; • Отсутствие сахарного диабета и сахароснижающей терапии не исключает гипогликемии
Особенности анамнеза • Могут быть указания на получение сахароснижающих препаратов; • Отсутствие сахарного диабета и сахароснижающей терапии не исключает гипогликемии
 Развитие • Острое начало (как исключение постепенное) • Короткий период предвестников • При атипичном течении, обусловленном дисметаболической невропатией, предвестники могут отсутствовать: слабость, потливость, сердцебиение, дрожь во всем теле, • Острое чувство голода, страх, возбуждение (возможны несвойственные гипогликемии психические расстройства эйфория, делирий) • Гипогликемическое состояние возникает при разных уровнях гликемии от 4 до 2 ммоль/л и ниже. В ряде случаев может развиться при быстром снижении гликемии с очень высокого уровня, например с 20 и более ммоль/л, до нормального и даже несколько повышенного содержания глюкозы в крови (6 8 ммоль/л).
Развитие • Острое начало (как исключение постепенное) • Короткий период предвестников • При атипичном течении, обусловленном дисметаболической невропатией, предвестники могут отсутствовать: слабость, потливость, сердцебиение, дрожь во всем теле, • Острое чувство голода, страх, возбуждение (возможны несвойственные гипогликемии психические расстройства эйфория, делирий) • Гипогликемическое состояние возникает при разных уровнях гликемии от 4 до 2 ммоль/л и ниже. В ряде случаев может развиться при быстром снижении гликемии с очень высокого уровня, например с 20 и более ммоль/л, до нормального и даже несколько повышенного содержания глюкозы в крови (6 8 ммоль/л).
 Клиническая картина • Гипергидроз, • Гипотермия, • Выраженная бледность кожи при неизмененном цвете слизистых, • Тонико клонические судороги, мышечный гипертонус, сменяемый гипотонией мышц, • Возможна очаговая неврологическая симптоматика, • Тахикардия, • Артериальная гипотензия (возможны несвойственные гипогликемии вегетативные расстройства артериальная гипертензия, брадикардия, рвота), • Дыхание не изменено
Клиническая картина • Гипергидроз, • Гипотермия, • Выраженная бледность кожи при неизмененном цвете слизистых, • Тонико клонические судороги, мышечный гипертонус, сменяемый гипотонией мышц, • Возможна очаговая неврологическая симптоматика, • Тахикардия, • Артериальная гипотензия (возможны несвойственные гипогликемии вегетативные расстройства артериальная гипертензия, брадикардия, рвота), • Дыхание не изменено
 Отек головного мозга • Развитие отека мозга обусловлено несколькими факторами: поздней диагностикой, ошибочным введением инсулина передозировкой гипертонического (40 %) раствора глюкозы. Клинические проявления отека мозга менингеальные симптомы, рвота, повышение температуры тела, нарушения дыхания и ритма сердца.
Отек головного мозга • Развитие отека мозга обусловлено несколькими факторами: поздней диагностикой, ошибочным введением инсулина передозировкой гипертонического (40 %) раствора глюкозы. Клинические проявления отека мозга менингеальные симптомы, рвота, повышение температуры тела, нарушения дыхания и ритма сердца.
 Лабораторные критерии • Принято считать, что гипогликемическая реакция наблюдается при гликемии от 3 и менее ммоль/л. • Клинические проявления гипогликемии могут быть при показателях глюкозы крови 5 7 и более ммоль/л в случаях нарушения утилизации глюкозы клетками центральной нервной системы. • Существенный диагностический критерий гипогликемического состояния положительная реакция на внутривенное введение глюкозы.
Лабораторные критерии • Принято считать, что гипогликемическая реакция наблюдается при гликемии от 3 и менее ммоль/л. • Клинические проявления гипогликемии могут быть при показателях глюкозы крови 5 7 и более ммоль/л в случаях нарушения утилизации глюкозы клетками центральной нервной системы. • Существенный диагностический критерий гипогликемического состояния положительная реакция на внутривенное введение глюкозы.
 Интенсивная терапия догоспитального этапа • Внутривенно 40 % раствор глюкозы в количестве, необходимом для полного устранения клинических симптомов гипогликемической реакции, но не превышающем 100 мл во избежание развития отека головного мозга. • Больной подлежит госпитализации для предупреждения ранних последствий гипогликемии и коррекции сахароснижающей терапии.
Интенсивная терапия догоспитального этапа • Внутривенно 40 % раствор глюкозы в количестве, необходимом для полного устранения клинических симптомов гипогликемической реакции, но не превышающем 100 мл во избежание развития отека головного мозга. • Больной подлежит госпитализации для предупреждения ранних последствий гипогликемии и коррекции сахароснижающей терапии.
 Интенсивная терапия в стационаре • Струйно внутривенно 40 % раствор глюкозы, • Затем переходят на капельную инфузию 5 % раствора глюкозы. • Уровень гликемии поддерживается в пределах 6 9 ммоль/л. • При отсутствии эффекта подкожное введение 0, 5 1 % раствора адреналина или внутримышечное или подкожное введение 10 % раствора глюкагона. • После указанных мероприятий сознание восстанавливается через 15 20 мин. • Действие вводимых гормонов связано с мобилизацией эндогенной глюкозы и гликогена из депо, главным образом из печени. Частое использование этих препаратов может способствовать истощению запасов гликогена и последующему ухудшению течения диабета, особенно при сопутствующих поражениях печени.
Интенсивная терапия в стационаре • Струйно внутривенно 40 % раствор глюкозы, • Затем переходят на капельную инфузию 5 % раствора глюкозы. • Уровень гликемии поддерживается в пределах 6 9 ммоль/л. • При отсутствии эффекта подкожное введение 0, 5 1 % раствора адреналина или внутримышечное или подкожное введение 10 % раствора глюкагона. • После указанных мероприятий сознание восстанавливается через 15 20 мин. • Действие вводимых гормонов связано с мобилизацией эндогенной глюкозы и гликогена из депо, главным образом из печени. Частое использование этих препаратов может способствовать истощению запасов гликогена и последующему ухудшению течения диабета, особенно при сопутствующих поражениях печени.
 Голодная (алиментарно дистрофическая) кома
Голодная (алиментарно дистрофическая) кома
 Особенности анамнеза и развития • Анамнез: неполноценное и, главное, недостаточное питание в течение длительного времени • Возникает внезапно: после периода возбуждения развивается обморок, быстро переходящий в кому
Особенности анамнеза и развития • Анамнез: неполноценное и, главное, недостаточное питание в течение длительного времени • Возникает внезапно: после периода возбуждения развивается обморок, быстро переходящий в кому
 Клиническая картина • Гипотермия, • Кожа бледная, шелушащаяся, возможен акроцианоз, • Лицо бледно желтушное, иногда отечное, • Атрофия мышц, • Возможны тонические судороги, • Артериальная гипотензия, • Редкое поверхностное дыхание
Клиническая картина • Гипотермия, • Кожа бледная, шелушащаяся, возможен акроцианоз, • Лицо бледно желтушное, иногда отечное, • Атрофия мышц, • Возможны тонические судороги, • Артериальная гипотензия, • Редкое поверхностное дыхание
 Интенсивная терапия • Согревание больного • Регидратация: инфузия 0, 9% Na. Cl (с добавлением 40% раствора глюкозы из расчета 60 мл на 500 мл раствора) с начальной скоростью 200 мл за 10 минут под контролем частоты дыхания, ЧСС, АД и биомеханики дыхания • Дробное введение витаминов тиамина (100 мг), пиридоксина (100 мг), цианокобаламина (до 200 мкг), аскорбиновой кислоты (500 мг) • Дексаметазон или гидрокортизон в возрастных дозах • Инотропная поддержка миокарда • Нутритивная поддержка (пошаговая, сочетание парентерального и энтерального пути алиментации)
Интенсивная терапия • Согревание больного • Регидратация: инфузия 0, 9% Na. Cl (с добавлением 40% раствора глюкозы из расчета 60 мл на 500 мл раствора) с начальной скоростью 200 мл за 10 минут под контролем частоты дыхания, ЧСС, АД и биомеханики дыхания • Дробное введение витаминов тиамина (100 мг), пиридоксина (100 мг), цианокобаламина (до 200 мкг), аскорбиновой кислоты (500 мг) • Дексаметазон или гидрокортизон в возрастных дозах • Инотропная поддержка миокарда • Нутритивная поддержка (пошаговая, сочетание парентерального и энтерального пути алиментации)
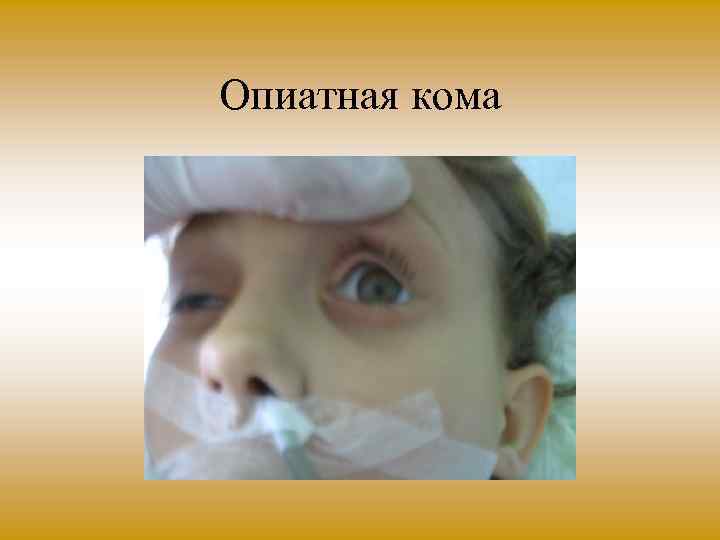 Опиатная кома
Опиатная кома
 Особенности анамнеза и развитие • Анамнез: употребление наркотических веществ нередко скрывается от родственников и медицинских работников. • Развитие: относительно быстро развивающееся наркотическое опьянение трансформируется в кому
Особенности анамнеза и развитие • Анамнез: употребление наркотических веществ нередко скрывается от родственников и медицинских работников. • Развитие: относительно быстро развивающееся наркотическое опьянение трансформируется в кому
 Клиническая картина • Угнетение дыхания поверхностное, аритмичное, Чейна Стокса, апноэ; • цианоз, • гипотермия, • брадикардия, • возможна артериальная гипотензия вплоть до коллапса, редко отек легких; • почти постоянно точечный зрачок (исключение отравления промедолом или комбинации с атропином);
Клиническая картина • Угнетение дыхания поверхностное, аритмичное, Чейна Стокса, апноэ; • цианоз, • гипотермия, • брадикардия, • возможна артериальная гипотензия вплоть до коллапса, редко отек легких; • почти постоянно точечный зрачок (исключение отравления промедолом или комбинации с атропином);
 Клиническая картина • «дорожка наркомана» и другие признаки применения наркотических средств не исключает другой (например, травматический) характер комы • общемозговая симптоматика может сочетаться с менингеальными знаками и признаками очагового поражения головного мозга; • брадикардия и редкое дыхание сменяется на поздних стадиях тахикардией и тахипноэ
Клиническая картина • «дорожка наркомана» и другие признаки применения наркотических средств не исключает другой (например, травматический) характер комы • общемозговая симптоматика может сочетаться с менингеальными знаками и признаками очагового поражения головного мозга; • брадикардия и редкое дыхание сменяется на поздних стадиях тахикардией и тахипноэ
 Интенсивная терапия • Налоксон в дозе 0, 4 0, 8 мг. • Для снятия явлений интоксикации применении агонистов антагонистов (пентазоцина, нальбуфина, буторфонала) требуются большие дозы налоксона (до 10 15 мг). • Для диагностики наркомании вводят 0, 5 мг налоксона
Интенсивная терапия • Налоксон в дозе 0, 4 0, 8 мг. • Для снятия явлений интоксикации применении агонистов антагонистов (пентазоцина, нальбуфина, буторфонала) требуются большие дозы налоксона (до 10 15 мг). • Для диагностики наркомании вводят 0, 5 мг налоксона
 Цереброваскулярная кома
Цереброваскулярная кома
 Особенности анамнеза и развития • Анамнез: характерно развитие на фоне острых гемодинамических нарушений, хотя указания на артериальную гипертонию, васкулиты, аневризмы мозговых артерий могут отсутствовать • Развитие: скорость развития и наличие или отсутствие предвестников роли не играют, поскольку на догоспитальном этапе дифференциальная диагностика геморрагического и ишемического инсульта не проводится
Особенности анамнеза и развития • Анамнез: характерно развитие на фоне острых гемодинамических нарушений, хотя указания на артериальную гипертонию, васкулиты, аневризмы мозговых артерий могут отсутствовать • Развитие: скорость развития и наличие или отсутствие предвестников роли не играют, поскольку на догоспитальном этапе дифференциальная диагностика геморрагического и ишемического инсульта не проводится
 Клиническая картина • Общемозговая и очаговая неврологическая симптоматика, • Менингеальные симптомы на фоне вариабельных расстройств гемодинамики
Клиническая картина • Общемозговая и очаговая неврологическая симптоматика, • Менингеальные симптомы на фоне вариабельных расстройств гемодинамики
 Интенсивная терапия • Коррекция нарушений витальных функций: дыхания: обеспечение адекватной вентиляции легких и поддержание свободной проходимости дыхательных путей с созданием режима умеренной гипервентиляции гемодинамики: инотропная поддержка миокарда купирование нарушений гомеостаза церебральная метаболическая защита • Антибактериальная химиотерапия, • Энтеральное и парентеральное питание с учетом покрытия энергетических затрат организма • Решение вопроса о хирургической помощи
Интенсивная терапия • Коррекция нарушений витальных функций: дыхания: обеспечение адекватной вентиляции легких и поддержание свободной проходимости дыхательных путей с созданием режима умеренной гипервентиляции гемодинамики: инотропная поддержка миокарда купирование нарушений гомеостаза церебральная метаболическая защита • Антибактериальная химиотерапия, • Энтеральное и парентеральное питание с учетом покрытия энергетических затрат организма • Решение вопроса о хирургической помощи
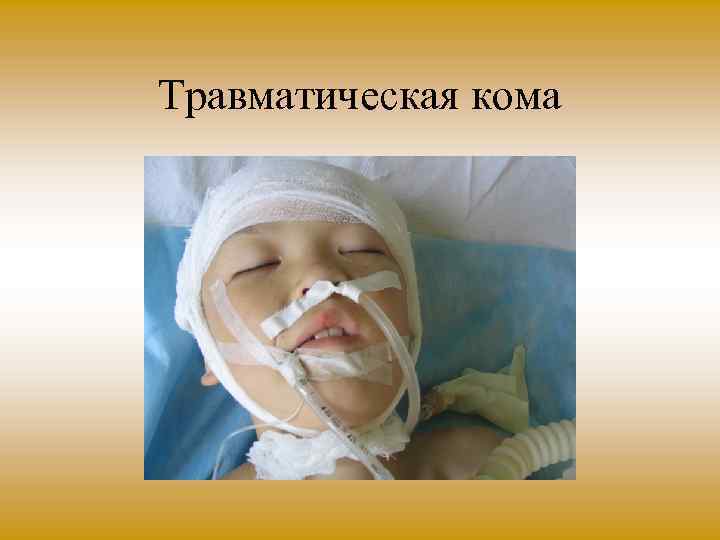 Травматическая кома
Травматическая кома
 Особенности анамнеза и развития • Анамнез: указания на травму. • Развитие: чаще всего развивается быстро, однако возможно и наличие «светлого промежутка» , во время которого могут отмечаться резкая головная боль, тошнота, рвота, психомоторное возбуждение
Особенности анамнеза и развития • Анамнез: указания на травму. • Развитие: чаще всего развивается быстро, однако возможно и наличие «светлого промежутка» , во время которого могут отмечаться резкая головная боль, тошнота, рвота, психомоторное возбуждение
 Клиническая картина • Общемозговая симптоматика может сочетаться с менингеальными знаками и признаками очагового поражения головного мозга; • Брадикардия и редкое дыхание сменяется на поздних стадиях тахикардией и тахипноэ
Клиническая картина • Общемозговая симптоматика может сочетаться с менингеальными знаками и признаками очагового поражения головного мозга; • Брадикардия и редкое дыхание сменяется на поздних стадиях тахикардией и тахипноэ
 Интенсивная терапия • Решение вопроса о хирургическом лечении • Обеспечение транспорта кислорода к тканям, профилактика вторичного повреждения мозга • Профилактика инфекции • Нутритивная поддержка • Обеспечение режима асептики, антисептики, уход за пациентом и ранняя реабилитация (профилактика пролежней, позиционирование конечностей и т. д. )
Интенсивная терапия • Решение вопроса о хирургическом лечении • Обеспечение транспорта кислорода к тканям, профилактика вторичного повреждения мозга • Профилактика инфекции • Нутритивная поддержка • Обеспечение режима асептики, антисептики, уход за пациентом и ранняя реабилитация (профилактика пролежней, позиционирование конечностей и т. д. )
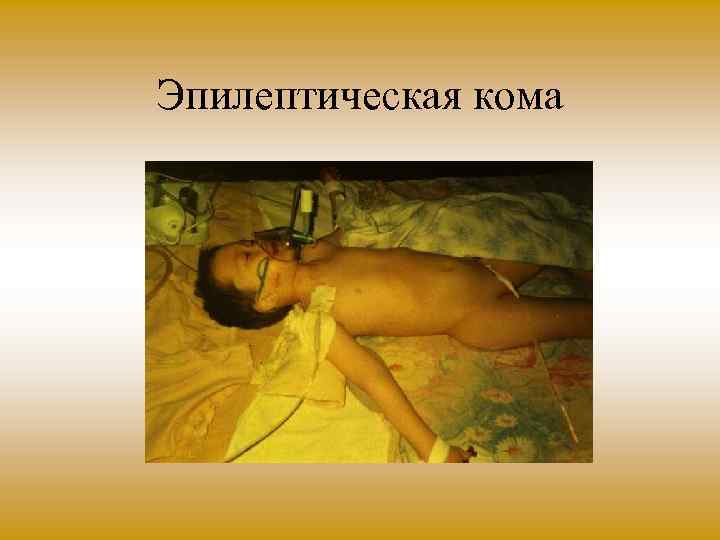 Эпилептическая кома
Эпилептическая кома
 Особенности анамнеза и развития: • Анамнез: могут быть указания на эпиприпадки в прошлом, на ЧМТ в анемнезе • Развитие: развивается внезапно, часто после короткой ауры. Выключение сознания и судороги начинаются одновременно.
Особенности анамнеза и развития: • Анамнез: могут быть указания на эпиприпадки в прошлом, на ЧМТ в анемнезе • Развитие: развивается внезапно, часто после короткой ауры. Выключение сознания и судороги начинаются одновременно.
 Клиническая картина • В первый период (период эпилептического статуса) частые припадки тонических судорог, сменяемых клоническими; • цианоз лица, • зрачки широкие без реакции на свет (зависит от глубины комы), • пена на губах, • прикус языка, • стридорозное дыхание, • тахикардия, • набухшие шейные вены, • непроизвольные мочеиспускание и дефекация.
Клиническая картина • В первый период (период эпилептического статуса) частые припадки тонических судорог, сменяемых клоническими; • цианоз лица, • зрачки широкие без реакции на свет (зависит от глубины комы), • пена на губах, • прикус языка, • стридорозное дыхание, • тахикардия, • набухшие шейные вены, • непроизвольные мочеиспускание и дефекация.
 Клиническая картина • Во второй период (период постэпилептической прострации): гипотония мышц, арефлексия, симптом Бабинского, гиперемия, бледность или цианоз лица, рот приоткрыт, глаза отведены в сторону, зрачки расширены (не всегда), тахипноэ, тахикардия.
Клиническая картина • Во второй период (период постэпилептической прострации): гипотония мышц, арефлексия, симптом Бабинского, гиперемия, бледность или цианоз лица, рот приоткрыт, глаза отведены в сторону, зрачки расширены (не всегда), тахипноэ, тахикардия.
 Интенсивная терапия • Обеспечение проходимости дыхательных путей (кислород, воздуховод, ИВЛ) • Противосудорожная терапия (реланиум, оксибутират натрия, медикаментозный сон с ИВЛ) • Восстановление ОЦК и реологических свойств крови • Лечение заболевания, на фоне которого произошло обострение или манифест состояния
Интенсивная терапия • Обеспечение проходимости дыхательных путей (кислород, воздуховод, ИВЛ) • Противосудорожная терапия (реланиум, оксибутират натрия, медикаментозный сон с ИВЛ) • Восстановление ОЦК и реологических свойств крови • Лечение заболевания, на фоне которого произошло обострение или манифест состояния
 Единые принципы диагностики коматозных состояний
Единые принципы диагностики коматозных состояний
 Показания к инвазивному мониторингу ВЧД: • • • GCS <8 Уточнение нейрохирургической тактики Неуправляемая ВЧГ Патологические мышечные феномены Нарастающая гидроцефалия Сопутствующая угнетению сознания пневмония
Показания к инвазивному мониторингу ВЧД: • • • GCS <8 Уточнение нейрохирургической тактики Неуправляемая ВЧГ Патологические мышечные феномены Нарастающая гидроцефалия Сопутствующая угнетению сознания пневмония
 Показания для прекращения инвазивного мониторинга • Пока уровень ВЧД > 20 мм рт ст • Если при нормокапнии без осмодиуретиков ВЧД не повышается в течение 24 48 часов • Если выполнена нейрохирургическая коррекция причины ВЧГ • Если появились признаки инфекции
Показания для прекращения инвазивного мониторинга • Пока уровень ВЧД > 20 мм рт ст • Если при нормокапнии без осмодиуретиков ВЧД не повышается в течение 24 48 часов • Если выполнена нейрохирургическая коррекция причины ВЧГ • Если появились признаки инфекции
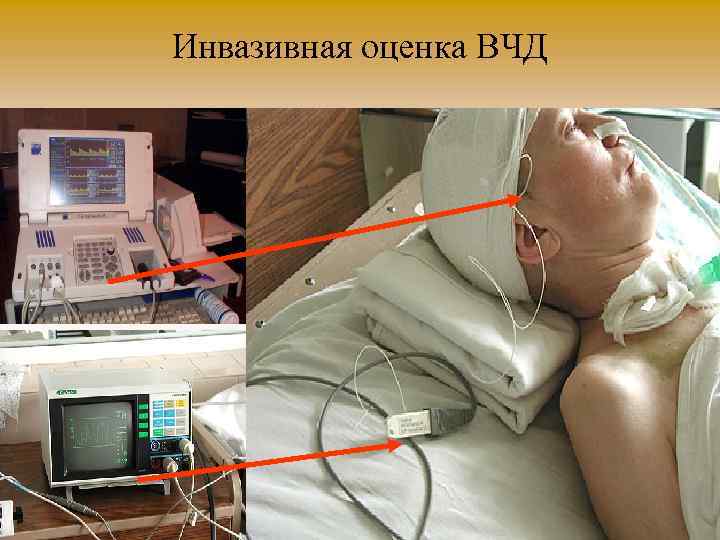 Инвазивная оценка ВЧД
Инвазивная оценка ВЧД
 Неспецифические признаки дислокации • Рвота • Повышение АД, брадикардия, периодическое дыхание (синдром Кушинга) • Отек сосков зрительных нервов • Парез VI пары черепно мозговых нервов • Преходящее нарушение сознания • Нарастание угнетения сознания
Неспецифические признаки дислокации • Рвота • Повышение АД, брадикардия, периодическое дыхание (синдром Кушинга) • Отек сосков зрительных нервов • Парез VI пары черепно мозговых нервов • Преходящее нарушение сознания • Нарастание угнетения сознания
 Специфические признаки дислокации • Супратенториальное смещение – Центральное транстенториальное – Вклинение медиальных отделов височной доли (крючка гиппокампа) • Субтенториальное смещение – Направленное вверх транстенториальное вклинение – Непосредственное сдавление ствола мозга – Направленное вниз сдавление в большое затылочное отверстие
Специфические признаки дислокации • Супратенториальное смещение – Центральное транстенториальное – Вклинение медиальных отделов височной доли (крючка гиппокампа) • Субтенториальное смещение – Направленное вверх транстенториальное вклинение – Непосредственное сдавление ствола мозга – Направленное вниз сдавление в большое затылочное отверстие
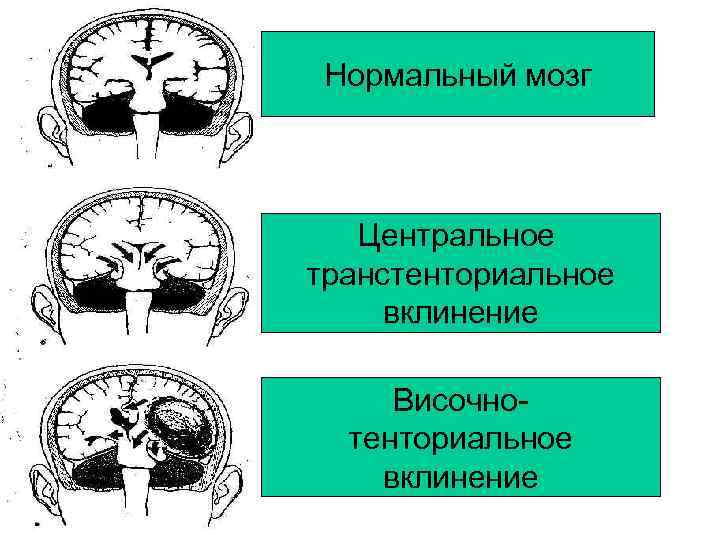 Нормальный мозг Центральное транстенториальное вклинение Височнотенториальное вклинение
Нормальный мозг Центральное транстенториальное вклинение Височнотенториальное вклинение
 Визуализационный мониторинг ВЧД (КТ, МРТ) • Признаки диффузного отека – Сужение конвекситальных щелей – Уменьшение размеров ликворных пространств (желудочков) – Гидроцефалия – Смещение срединных структур • Очаговое поражение – Локальный рчаг повышеной или пониженной плотности с масс эффектом – Пролапс мозгового вещества
Визуализационный мониторинг ВЧД (КТ, МРТ) • Признаки диффузного отека – Сужение конвекситальных щелей – Уменьшение размеров ликворных пространств (желудочков) – Гидроцефалия – Смещение срединных структур • Очаговое поражение – Локальный рчаг повышеной или пониженной плотности с масс эффектом – Пролапс мозгового вещества
 Визуализационный мониторинг
Визуализационный мониторинг
 Нейрофизиологический мониторинг ВЧД
Нейрофизиологический мониторинг ВЧД
 Расчетное определение ВЧД и ЦПД Каротидно-компрессионый тест (вазодилататорный резерв, Transient Hyperemic Response Test) Коэффициент овершута КО=V 2/V 1 (N= 1, 23 1, 54)где V 2 скорость кровотока после прекращения компрессии ВСА V 1 – средняя скорость кровотока до пережатия ВСА
Расчетное определение ВЧД и ЦПД Каротидно-компрессионый тест (вазодилататорный резерв, Transient Hyperemic Response Test) Коэффициент овершута КО=V 2/V 1 (N= 1, 23 1, 54)где V 2 скорость кровотока после прекращения компрессии ВСА V 1 – средняя скорость кровотока до пережатия ВСА
 Ауторегуляция мозгового кровообращения J. Kirsch, M. Helfaer, 1989
Ауторегуляция мозгового кровообращения J. Kirsch, M. Helfaer, 1989
![Контроль ЦПД [Aslid R. , Lindergaard, 1986] • ЦПД расчетное =АД сис. х Vmean/Vs, Контроль ЦПД [Aslid R. , Lindergaard, 1986] • ЦПД расчетное =АД сис. х Vmean/Vs,](https://present5.com/presentation/3/73917687_71446839.pdf-img/73917687_71446839.pdf-94.jpg) Контроль ЦПД [Aslid R. , Lindergaard, 1986] • ЦПД расчетное =АД сис. х Vmean/Vs, где АД сис. первая гармоника систолического давления при манжеточном измерении на лучевой артерии • ЦПД реальное = (1, 1 х ЦПД расчетное) – 5
Контроль ЦПД [Aslid R. , Lindergaard, 1986] • ЦПД расчетное =АД сис. х Vmean/Vs, где АД сис. первая гармоника систолического давления при манжеточном измерении на лучевой артерии • ЦПД реальное = (1, 1 х ЦПД расчетное) – 5
 Комплайнс (Сс) • Податливость (комплайнс) краниоспинальной системы (Сс) обеспечивается соответствием между продукцией и резорбцией спинномозговой жидкости • Сс= d. ICV / d. ICP, где ICV – изменение объема внутричерепных компонентов ICP – изменение внутричерепного давления
Комплайнс (Сс) • Податливость (комплайнс) краниоспинальной системы (Сс) обеспечивается соответствием между продукцией и резорбцией спинномозговой жидкости • Сс= d. ICV / d. ICP, где ICV – изменение объема внутричерепных компонентов ICP – изменение внутричерепного давления
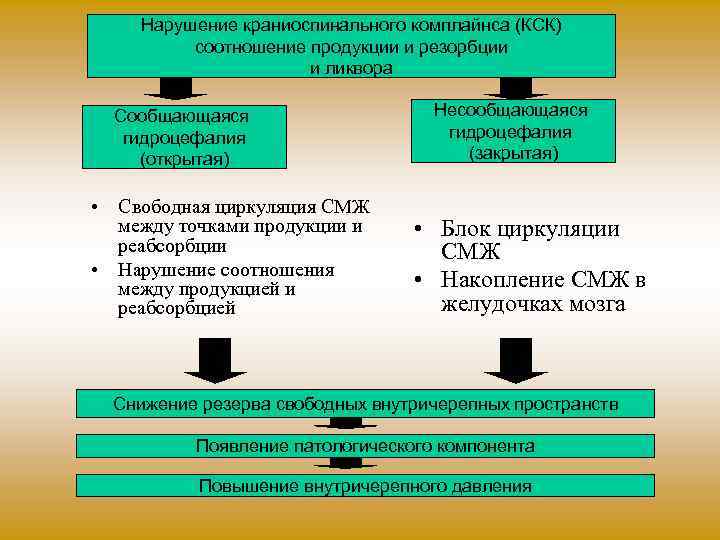 Нарушение краниоспинального комплайнса (КСК) соотношение продукции и резорбции и ликвора Сообщающаяся гидроцефалия (открытая) • Свободная циркуляция СМЖ между точками продукции и реабсорбции • Нарушение соотношения между продукцией и реабсорбцией Несообщающаяся гидроцефалия (закрытая) • Блок циркуляции СМЖ • Накопление СМЖ в желудочках мозга Снижение резерва свободных внутричерепных пространств Появление патологического компонента Повышение внутричерепного давления
Нарушение краниоспинального комплайнса (КСК) соотношение продукции и резорбции и ликвора Сообщающаяся гидроцефалия (открытая) • Свободная циркуляция СМЖ между точками продукции и реабсорбции • Нарушение соотношения между продукцией и реабсорбцией Несообщающаяся гидроцефалия (закрытая) • Блок циркуляции СМЖ • Накопление СМЖ в желудочках мозга Снижение резерва свободных внутричерепных пространств Появление патологического компонента Повышение внутричерепного давления
 Комплайнс (Сс) • Возрастает при атрофии головного мозга за счет дополнительного объема межщелевых пространств • Снижается при уменьшении этих пространств • При медленно прогрессирующих процессах длительно сохраняется изобарический статус
Комплайнс (Сс) • Возрастает при атрофии головного мозга за счет дополнительного объема межщелевых пространств • Снижается при уменьшении этих пространств • При медленно прогрессирующих процессах длительно сохраняется изобарический статус
 Значение оценки комплайнса в общей реаниматологии • Прогнозирование динамики церебральной недостаточности • Коррекция терапии отека головного мозга за счет мониторинга волемических, гемодинамических и вентиляционных влияний на церебральный гомеостаз • В мировой практике используется только инвазивная оценка ВЧД с расчетом Сс (монитор Spiegelberg) • Наиболее современные методики построены на анализе частотных характеристик волновых колебаний ВЧД
Значение оценки комплайнса в общей реаниматологии • Прогнозирование динамики церебральной недостаточности • Коррекция терапии отека головного мозга за счет мониторинга волемических, гемодинамических и вентиляционных влияний на церебральный гомеостаз • В мировой практике используется только инвазивная оценка ВЧД с расчетом Сс (монитор Spiegelberg) • Наиболее современные методики построены на анализе частотных характеристик волновых колебаний ВЧД
 Методика оценки краниоспинального комплайнса Проба на проходимость Введение или выведение объема Оценка результата PVI= V/log P 2/P 1 МНД-01 Сс= 0, 4343 х PVI/P 1 Монитор низких давлений “Тритон МНД-01” Норма PVI=33, 0+2, 8 мл Норма Сс= 1, 1+0, 12 мм рт ст Marmarou A, J. Neurosurgery 1975; 43: 523
Методика оценки краниоспинального комплайнса Проба на проходимость Введение или выведение объема Оценка результата PVI= V/log P 2/P 1 МНД-01 Сс= 0, 4343 х PVI/P 1 Монитор низких давлений “Тритон МНД-01” Норма PVI=33, 0+2, 8 мл Норма Сс= 1, 1+0, 12 мм рт ст Marmarou A, J. Neurosurgery 1975; 43: 523
 Значение краниоспинального комплайнса Сс при гипоперфузии Сс при ЦПД Сс при <60 мм рт ЦПД >60 мм ст рт ст Среднее (Р=0, 012) 0, 729+0, 25 1, 01+0, 12 Корреляция 0, 62 0, 39
Значение краниоспинального комплайнса Сс при гипоперфузии Сс при ЦПД Сс при <60 мм рт ЦПД >60 мм ст рт ст Среднее (Р=0, 012) 0, 729+0, 25 1, 01+0, 12 Корреляция 0, 62 0, 39
 Прогностическое значение краниоспинального комплайнса • Прогрессирование церебральной недостаточности определяется исчерпанием компонентов церебрального комплайнса (нет резервов) • Сосудистый комплайнс – последний резерв компенсации внутричерепной гипертензии • Включение церебрального комплайнса в нейрореанимационный мониторинг повысит его информативность
Прогностическое значение краниоспинального комплайнса • Прогрессирование церебральной недостаточности определяется исчерпанием компонентов церебрального комплайнса (нет резервов) • Сосудистый комплайнс – последний резерв компенсации внутричерепной гипертензии • Включение церебрального комплайнса в нейрореанимационный мониторинг повысит его информативность
 Общие принципы интенсивной терапии коматозных состояний
Общие принципы интенсивной терапии коматозных состояний
 Лечение внутричерепной гипертензии • Дегидратация «сухой» мозг • Умеренная (? ) гипервентиляция • Кортикостероиды • Церебральная дегидратация и гипервентиляция в пределах нормального церебрального перфузионного давления на фоне нормотермии, нормоволемии • Метаболический покой, обеспечивающий профилактику прогрессирования цитотоксического отека головного мозга за счет минимизации потребления О 2 в условиях дефицита его поступления или утилизации
Лечение внутричерепной гипертензии • Дегидратация «сухой» мозг • Умеренная (? ) гипервентиляция • Кортикостероиды • Церебральная дегидратация и гипервентиляция в пределах нормального церебрального перфузионного давления на фоне нормотермии, нормоволемии • Метаболический покой, обеспечивающий профилактику прогрессирования цитотоксического отека головного мозга за счет минимизации потребления О 2 в условиях дефицита его поступления или утилизации
 Контроль ВЧД • Существенное улучшение результата лечения больных с тяжелой церебральным повреждением (GCS<8) может быть получены при постоянной поддержке СРР >70. При этом следует избегать любых мер, способствующих снижению церебральной фракции крови (гипервентиляция). [Rosner MJ. Cerebral perfusion pressure protocol and clinical results. J. Neurosurgery. 1995 Dec; 83(6): 365 7]
Контроль ВЧД • Существенное улучшение результата лечения больных с тяжелой церебральным повреждением (GCS<8) может быть получены при постоянной поддержке СРР >70. При этом следует избегать любых мер, способствующих снижению церебральной фракции крови (гипервентиляция). [Rosner MJ. Cerebral perfusion pressure protocol and clinical results. J. Neurosurgery. 1995 Dec; 83(6): 365 7]
 Неспецифические мероприятия, понижающие ВЧД • Положение тела • Нормотермия • Анальгезия • Седация Подъем головного конца до 30 450 • Снижение ВЧД за счет оптимизации венозного оттока. • Защита от гипертензионного эффекта РЕЕР • Уменьшение среднего артериального давления на уровне каротидных артерий, что исключает развитие вазогенного отека
Неспецифические мероприятия, понижающие ВЧД • Положение тела • Нормотермия • Анальгезия • Седация Подъем головного конца до 30 450 • Снижение ВЧД за счет оптимизации венозного оттока. • Защита от гипертензионного эффекта РЕЕР • Уменьшение среднего артериального давления на уровне каротидных артерий, что исключает развитие вазогенного отека
 Седация Показания • Снятие возбуждения, тревоги, страха • Сокращение энергетических затрат • Облегчение адаптации ИВЛ к потребностям больного • Уменьшение стрессорных реакций организма • Снятие психомоторного возбуждения • Профилактика судорог Критерии адекватности – отсутствие реакции пульса, АД, ВЧД на раздражение эндотрахеальной трубкой
Седация Показания • Снятие возбуждения, тревоги, страха • Сокращение энергетических затрат • Облегчение адаптации ИВЛ к потребностям больного • Уменьшение стрессорных реакций организма • Снятие психомоторного возбуждения • Профилактика судорог Критерии адекватности – отсутствие реакции пульса, АД, ВЧД на раздражение эндотрахеальной трубкой
 Адекватное обезболивание • Локальное устранение болевого стимула – Местная анестезия – Блокирование эндогенных источников болевой импульсации (дренаж ран, репозиция переломов, анестезия манипуляций) • Блокирование передачи болевого импульса (проводниковая анестезия) • Торможение центральных механизмов боли (рутинное использование наркотических и ненаркотических анальгетиков)
Адекватное обезболивание • Локальное устранение болевого стимула – Местная анестезия – Блокирование эндогенных источников болевой импульсации (дренаж ран, репозиция переломов, анестезия манипуляций) • Блокирование передачи болевого импульса (проводниковая анестезия) • Торможение центральных механизмов боли (рутинное использование наркотических и ненаркотических анальгетиков)
 Коррекция нарушений водно солевого обмена • • Накопление свободный гипоосмолярной воды 1000 мл изоосмолярной жидкости/сутки При Na+110 115 мэкв фуросемид Восстановление Na+ не быстрее, чем 2 мэкв/ч (профилактика понтинного миелинолиза) Признаки несахарного диабета: • • Полиурия >30 мл/кг/ч Каждый час вводить ¾ объема часового диуреза 5%глюкоза+0, 35% Na. Cl Если диурез>300 мл/ч вазопрессин
Коррекция нарушений водно солевого обмена • • Накопление свободный гипоосмолярной воды 1000 мл изоосмолярной жидкости/сутки При Na+110 115 мэкв фуросемид Восстановление Na+ не быстрее, чем 2 мэкв/ч (профилактика понтинного миелинолиза) Признаки несахарного диабета: • • Полиурия >30 мл/кг/ч Каждый час вводить ¾ объема часового диуреза 5%глюкоза+0, 35% Na. Cl Если диурез>300 мл/ч вазопрессин
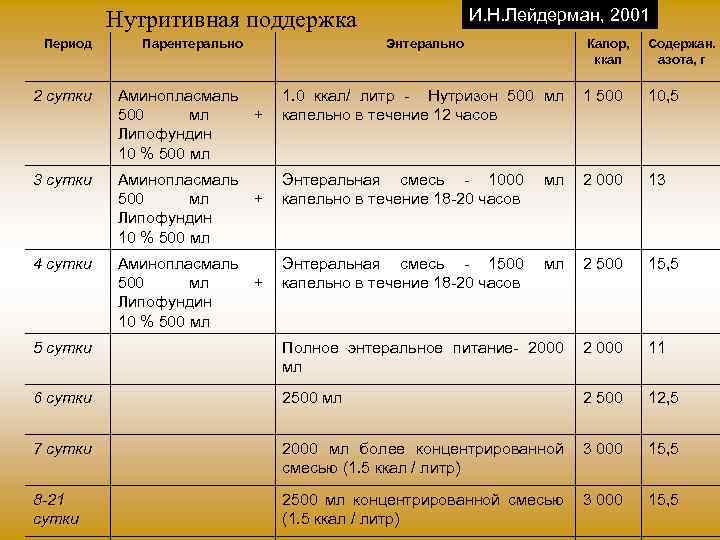 И. Н. Лейдерман, 2001 Нутритивная поддержка Период Парентерально Энтерально Калор, ккал Содержан. азота, г 2 сутки Аминопласмаль 500 мл + Липофундин 10 % 500 мл 1. 0 ккал/ литр - Нутризон 500 мл капельно в течение 12 часов 1 500 10, 5 3 сутки Аминопласмаль 500 мл + Липофундин 10 % 500 мл Энтеральная смесь - 1000 капельно в течение 18 -20 часов мл 2 000 13 4 сутки Аминопласмаль 500 мл + Липофундин 10 % 500 мл Энтеральная смесь - 1500 капельно в течение 18 -20 часов мл 2 500 15, 5 5 сутки Полное энтеральное питание- 2000 мл 2 000 11 6 сутки 2500 мл 2 500 12, 5 7 сутки 2000 мл более концентрированной смесью (1. 5 ккал / литр) 3 000 15, 5 8 -21 сутки 2500 мл концентрированной смесью (1. 5 ккал / литр) 3 000 15, 5
И. Н. Лейдерман, 2001 Нутритивная поддержка Период Парентерально Энтерально Калор, ккал Содержан. азота, г 2 сутки Аминопласмаль 500 мл + Липофундин 10 % 500 мл 1. 0 ккал/ литр - Нутризон 500 мл капельно в течение 12 часов 1 500 10, 5 3 сутки Аминопласмаль 500 мл + Липофундин 10 % 500 мл Энтеральная смесь - 1000 капельно в течение 18 -20 часов мл 2 000 13 4 сутки Аминопласмаль 500 мл + Липофундин 10 % 500 мл Энтеральная смесь - 1500 капельно в течение 18 -20 часов мл 2 500 15, 5 5 сутки Полное энтеральное питание- 2000 мл 2 000 11 6 сутки 2500 мл 2 500 12, 5 7 сутки 2000 мл более концентрированной смесью (1. 5 ккал / литр) 3 000 15, 5 8 -21 сутки 2500 мл концентрированной смесью (1. 5 ккал / литр) 3 000 15, 5
 Дегидратация: осмодиуретики • Применение при осмолярности <310, не более 3 суток • Противопоказания – – – Почечная недостаточность Осмолярность > 310 мосмоль/л Гипергликемия Ожирение 3 степени Общее обезвоживание Декомпенсированная сердечная недостаточность • Осложнения – – – Повышение гематокрита с обезвоживанием ОПН Ацидоз Гипокалиемия Феномен отдачи (при повреждении ГЭБ) • Для профилактики осложнений – Использовать ректальный путь – Контроль гематокрита – Введение калий содержащих растворов
Дегидратация: осмодиуретики • Применение при осмолярности <310, не более 3 суток • Противопоказания – – – Почечная недостаточность Осмолярность > 310 мосмоль/л Гипергликемия Ожирение 3 степени Общее обезвоживание Декомпенсированная сердечная недостаточность • Осложнения – – – Повышение гематокрита с обезвоживанием ОПН Ацидоз Гипокалиемия Феномен отдачи (при повреждении ГЭБ) • Для профилактики осложнений – Использовать ректальный путь – Контроль гематокрита – Введение калий содержащих растворов
 Дегидратация • Маннитол – Продолжительность эффекта 6 9 часов – Доза 1 г/кг за 15 30 минут (экстренно), лучше 0, 7 г/кг каждые 4 часа – Маннит тест: если через 1 час после введения 0, 2 г/кг выделено 40 мл мл мочи лечение безопасно • Глицерин – Продолжительность эффекта 10 часов – Стандартная доза 0, 5 – 1 г/кг per os.
Дегидратация • Маннитол – Продолжительность эффекта 6 9 часов – Доза 1 г/кг за 15 30 минут (экстренно), лучше 0, 7 г/кг каждые 4 часа – Маннит тест: если через 1 час после введения 0, 2 г/кг выделено 40 мл мл мочи лечение безопасно • Глицерин – Продолжительность эффекта 10 часов – Стандартная доза 0, 5 – 1 г/кг per os.
 Дегидратация Фуросемид • При осмолярности более 310 ммоль/л • Для предотвращения эффекта отдачи – 0, 5 мг/кг через 40 минут после применения осмодиуретика Гипертонический раствор (7, 5%) – Поддерживает эуволемический гиперосмолярный статус мозга – Уменьшает дислокацию при травме и у послеоперационных больных, но показан эффект при инсульте – Равномерно дегидратирует оба полушария мозга – Модулирует воспалительный ответ на травму мозга N. J. Toung et al, J. of Neurosurgical Anesthesiology, Vol. 14, No. 3, 2003
Дегидратация Фуросемид • При осмолярности более 310 ммоль/л • Для предотвращения эффекта отдачи – 0, 5 мг/кг через 40 минут после применения осмодиуретика Гипертонический раствор (7, 5%) – Поддерживает эуволемический гиперосмолярный статус мозга – Уменьшает дислокацию при травме и у послеоперационных больных, но показан эффект при инсульте – Равномерно дегидратирует оба полушария мозга – Модулирует воспалительный ответ на травму мозга N. J. Toung et al, J. of Neurosurgical Anesthesiology, Vol. 14, No. 3, 2003
 Гипервентиляция • Снижает ВЧД путем уменьшения уровня СО 2, что вызывает вазоконстрикцию и соответственно уменьшение объема внутричерепной фракции крови. • Избыточная вазоконстрикция может привести к ишемии в зонах с нарушенной ауторегуляцией мозгового кровообращения, если компенсаторно не возрастет экстракция О 2 • При снижении СО 2 до 30 мм рт ст ВЧД снижается на 25 30% через 30 секунд с максимумом на 8 10 минуте. Эффект сохраняется до часа. Переход на нормокапнию должен быть медленным ( в среднем за 4 6 часов), чтобы избежать эффекта отдачи.
Гипервентиляция • Снижает ВЧД путем уменьшения уровня СО 2, что вызывает вазоконстрикцию и соответственно уменьшение объема внутричерепной фракции крови. • Избыточная вазоконстрикция может привести к ишемии в зонах с нарушенной ауторегуляцией мозгового кровообращения, если компенсаторно не возрастет экстракция О 2 • При снижении СО 2 до 30 мм рт ст ВЧД снижается на 25 30% через 30 секунд с максимумом на 8 10 минуте. Эффект сохраняется до часа. Переход на нормокапнию должен быть медленным ( в среднем за 4 6 часов), чтобы избежать эффекта отдачи.
 Показания к гипервентиляции • При поведении лучевой диагностики или установки датчика ВЧД • На этапе транспортировки. • При неэффективности ликворного дренажа и осмотерапии как вторая линия терапии, подтвержденной документированием ВЧГ, но р. СО 2 не ниже 30 мм рт ст. • Необходима ТКДГ (контроль в динамике) для профилактики ишемии.
Показания к гипервентиляции • При поведении лучевой диагностики или установки датчика ВЧД • На этапе транспортировки. • При неэффективности ликворного дренажа и осмотерапии как вторая линия терапии, подтвержденной документированием ВЧГ, но р. СО 2 не ниже 30 мм рт ст. • Необходима ТКДГ (контроль в динамике) для профилактики ишемии.
 Отрицательные эффекты гипервентиляции • Снижение порога судорожной активности • Алкалоз и увеличение сродства кислорода к гемоглобину • Нарушение ауторегуляции мозгового кровотока • Парадоксальное повышение ВЧД
Отрицательные эффекты гипервентиляции • Снижение порога судорожной активности • Алкалоз и увеличение сродства кислорода к гемоглобину • Нарушение ауторегуляции мозгового кровотока • Парадоксальное повышение ВЧД

 Необходимо иметь в виду при проведении гипервентиляции: • Не проводится профилактически, так как уменьшает мозговой кровоток на 30% • Снижение р. СО 2 ниже 25 однозначно опасно • Возвращение к нормовентиляции должно быть постепенным для профилактики феномена отдачи – ацидоза ликвора • При гиперемическом отеке мозга – гипервентиляция безопасна • Показана при явных признаках дислокации: – Патологическая реакция на боль – Нарастающем мидриазе – Прогрессирующем угнетении сознания • При сомнении – гипервентиляция как наиболее простой способ коррекции гипоксемии и отека головного мозга до установления точного диагноза
Необходимо иметь в виду при проведении гипервентиляции: • Не проводится профилактически, так как уменьшает мозговой кровоток на 30% • Снижение р. СО 2 ниже 25 однозначно опасно • Возвращение к нормовентиляции должно быть постепенным для профилактики феномена отдачи – ацидоза ликвора • При гиперемическом отеке мозга – гипервентиляция безопасна • Показана при явных признаках дислокации: – Патологическая реакция на боль – Нарастающем мидриазе – Прогрессирующем угнетении сознания • При сомнении – гипервентиляция как наиболее простой способ коррекции гипоксемии и отека головного мозга до установления точного диагноза
 Эффекты РЕЕР Высокое РЕЕР Центральное венозное давление растет Давление в сагиттальном синусе > ВЧД Повышение внутричерепного давления
Эффекты РЕЕР Высокое РЕЕР Центральное венозное давление растет Давление в сагиттальном синусе > ВЧД Повышение внутричерепного давления

 Контроль температуры тела
Контроль температуры тела
 Аппарат для искусственной гипотермии
Аппарат для искусственной гипотермии
 Барбитуровая кома • Вводная доза тиопентала – 3 5 мг/кг в/в за 10 мин • Инфузия 5 мг/кг/час за 24 часа • Титрование дозы по клиническому эффекту или ЭЭГ контролю ( «ЭЭГ молчание» ) • Через 24 часа – кумуляция – снижение дозы до 2, 5 мг/кг/час • Через 48 часов – прекращение инфузии • Если возобновятся патологические мышечные феномены – пропофол ситуационно 5 10 мг/кг/мин • Оценка неврологического статуса через 24 часа после прекращения инфузии (желательно контроль концентрации в плазме) • Для профилактики кардиотоксического эффекта барбитуратов рекомендуется вводить малые дозы коллоидов в сочетании с дофамином (2 4 мкг/кг/мин).
Барбитуровая кома • Вводная доза тиопентала – 3 5 мг/кг в/в за 10 мин • Инфузия 5 мг/кг/час за 24 часа • Титрование дозы по клиническому эффекту или ЭЭГ контролю ( «ЭЭГ молчание» ) • Через 24 часа – кумуляция – снижение дозы до 2, 5 мг/кг/час • Через 48 часов – прекращение инфузии • Если возобновятся патологические мышечные феномены – пропофол ситуационно 5 10 мг/кг/мин • Оценка неврологического статуса через 24 часа после прекращения инфузии (желательно контроль концентрации в плазме) • Для профилактики кардиотоксического эффекта барбитуратов рекомендуется вводить малые дозы коллоидов в сочетании с дофамином (2 4 мкг/кг/мин).
 Ранняя реабилитация
Ранняя реабилитация
 Терапия положением • Максимально ранняя активизация при отсутствии угнетения сознания. • Поворачивание в постели (если это не противоречит лечению основного заболевания). • Антиконтрактурная фиксация конечностей. • При наличии признаков ранней спастичности использование лангет и лестничных шин • Дополнительная коррекция положения парализованных конечностей при появлении отека • Профилактика тромбоза глубоких вен нижних конечностей: эластичное бинтование нижних конечностей; назначение гепарина или низкомолекулярных гепаринов • Ортостатическая тренировка для реадаптации церебрального кровообращения за счет подъема головного конца, вертикализация.
Терапия положением • Максимально ранняя активизация при отсутствии угнетения сознания. • Поворачивание в постели (если это не противоречит лечению основного заболевания). • Антиконтрактурная фиксация конечностей. • При наличии признаков ранней спастичности использование лангет и лестничных шин • Дополнительная коррекция положения парализованных конечностей при появлении отека • Профилактика тромбоза глубоких вен нижних конечностей: эластичное бинтование нижних конечностей; назначение гепарина или низкомолекулярных гепаринов • Ортостатическая тренировка для реадаптации церебрального кровообращения за счет подъема головного конца, вертикализация.
 Массаж • Пассивные движения во всех суставах от межфаланговых до плечевых и тазобедренных • Специальный массаж в условиях миоплегии (по показаниям) с целью устранения формирования контрактур в результате нарушения мышечного тонуса
Массаж • Пассивные движения во всех суставах от межфаланговых до плечевых и тазобедренных • Специальный массаж в условиях миоплегии (по показаниям) с целью устранения формирования контрактур в результате нарушения мышечного тонуса
 Специфическая стимуляционная терапия • Восстановление произвольного контроля дыхания (кашель, управление глубиной и частотой дыхания) и глотания (акта жевания и 1 фазы глотания) • Акупунктурная стимуляция • Вербальная стимуляция с использованием аудиозаписи голосов родственников и близких больного
Специфическая стимуляционная терапия • Восстановление произвольного контроля дыхания (кашель, управление глубиной и частотой дыхания) и глотания (акта жевания и 1 фазы глотания) • Акупунктурная стимуляция • Вербальная стимуляция с использованием аудиозаписи голосов родственников и близких больного
 Профилактика и лечение нейротрофического синдрома • Обязательна профилактика стрессовых язв путем назначения Н 2 гистаминоблокаторов • Раннее использование нутритивной поддержки через назогастральный зонд с последующим переходом на чрезкожную микрогастростому • Тщательный уход за больным
Профилактика и лечение нейротрофического синдрома • Обязательна профилактика стрессовых язв путем назначения Н 2 гистаминоблокаторов • Раннее использование нутритивной поддержки через назогастральный зонд с последующим переходом на чрезкожную микрогастростому • Тщательный уход за больным
 Показания для перевода больного из ОАР • Стабилизация или регресс неврологического дефекта (максимальный уровень сознания, прекращение нарастания двигательного дефицита, отсутствие признаков ВЧГ). • Контроль бульбарных нарушений (эффективный кашлевой рефлекс, отсутствие поперхивания) или определившийся статус носительства трахеальной канюли и назогастрального зонда (минигастростомы). • Компенсация соматических функций (устойчивые цифры АД при ортостатической пробе, отсутствие гнойно септических осложнений в виде пневмонии, трахеобронхита, цистита, уретрита и т. д. ). • Отсутствие нутритивного и волемического дефицита. • Готовность пациента к расширению двигательного режима.
Показания для перевода больного из ОАР • Стабилизация или регресс неврологического дефекта (максимальный уровень сознания, прекращение нарастания двигательного дефицита, отсутствие признаков ВЧГ). • Контроль бульбарных нарушений (эффективный кашлевой рефлекс, отсутствие поперхивания) или определившийся статус носительства трахеальной канюли и назогастрального зонда (минигастростомы). • Компенсация соматических функций (устойчивые цифры АД при ортостатической пробе, отсутствие гнойно септических осложнений в виде пневмонии, трахеобронхита, цистита, уретрита и т. д. ). • Отсутствие нутритивного и волемического дефицита. • Готовность пациента к расширению двигательного режима.
 Спасибо за внимание!
Спасибо за внимание!


