БОС 6МП.ppt
- Количество слайдов: 55

Диференційна діагностика бронхообструктивного синдрому Ас. Сакович О. О. , кафедра внутрішньої медицини медичного факультету № 2 ВНМУ ім. М. І. Пирогова

Визначення БОС • Бронхообструктивний синдром (БОС) або синдром бронхіальної обструкції - це симптомокомплекс, пов'язаний з порушенням бронхіальної прохідності функціонального або органічного походження

• Бронхообструктивний синдром (БОС) - стан, що виявляється обмеженням повітряного потоку при диханні і відчувається хворим як задишка. • БОС не є самостійною нозологічною формою, але може зустрічатися при багатьох легеневих захворюваннях.

Прояви БОС, крім клінічних симптомів, супроводжуються: • зниженням обсягу форсованого видиху за 1 -у секунду (ОФВ 1), яке визначається спірометрично; • зниженням модифікованого індексу Тиффно - співвідношення ОФВ 1 до форсованої життєвої ємності легень (ФЖЕЛ) <70%.
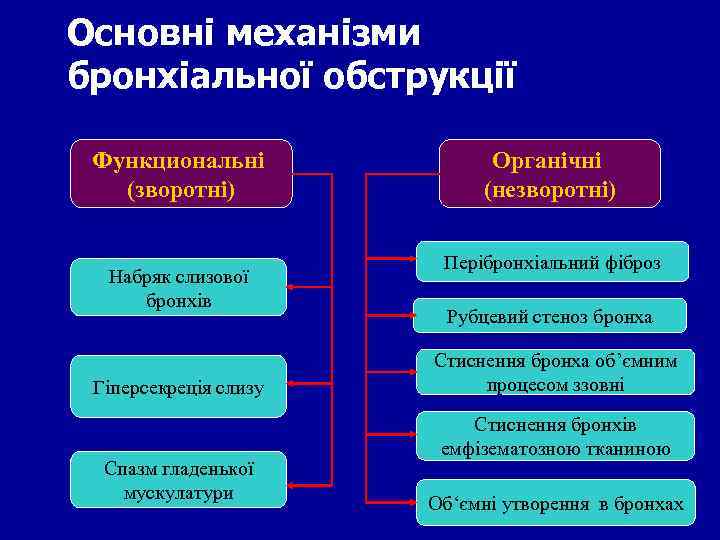
Основні механізми бронхіальної обструкції Функциональні (зворотні) Набряк слизової бронхів Гіперсекреція слизу Спазм гладенької мускулатури Органічні (незворотні) Перібронхіальний фіброз Рубцевий стеноз бронха Стиснення бронха об’ємним процесом ззовні Стиснення бронхів емфізематозною тканиною Об‘ємні утворення в бронхах

Групи захворювань, що супроводжуються синдромом бронхіальної обструкції: 1. Захворювання органів дихання: • Інфекційно-запальні захворювання (бронхіт, • • бронхіоліт, пневмонія). Алергічні захворювання (астматичний бронхіт, бронхіальна астма). Бронхолегеневої дисплазія. Пороки розвитку бронхолегеневої системи. Пухлини трахеї і бронхів.

• 2. Сторонні тіла трахеї, бронхів, стравоходу. • 3. Захворювання аспіраційного генезу • (або аспіраційний обструктивний бронхіт) ГЕРХ, трахестравохідна нориця, вади розвитку шлунково-кишкового тракту, діафрагмальна грижа. 4. Захворювання серцево-судинної системи вродженого і набутого характеру (ВПС з гіпертензією малого кола кровообігу, аномалії судин, вроджені неревматичних кардити та ін. ).

5. Захворювання центральної і периферичної нервової системи. 6. Спадкові аномалії обміну. 7. Вроджені та набуті імунодефіцитні стани. 8. Рідкісні захворювання: синдром Піперса, синдром Лоуренса-Муна-Барде. Бідла, синдром Картогенера та ін.

9. Інші стани: • Травми та опіки. • Отруєння. • Впливу різних фізичних і хімічних факторів зовнішнього середовища. • Здавлення трахеї і бронхів позалегеневого походження.

Основні захворювання, які супроводжуються БОС (всього більше 100) Обов‘язкова обструкція ХОЗЛ Бронхіальна астма Емфізема легенів Факультативна обструкція Гострий бронхіт Туберкульоз легенів Саркоїдоз легенів Фіброзуючі альвеоліти Лівошлуночкова СН. Пневмоконіози Легеневі мікози Паразитарні ураження Пухлини легенів

Классифікація БОС 1. За причинами його розвитку: • Інфекційний (бронхіт, бронхіоліт, ХОЗЛ, пневмонія, туберкульоз та ін. ) • Алергічний (бронхіальна астма, ЕАА, бронхолегеневий аспергільоз) • Обтураційний (чужорідні тіла дихальних шляхів) • Гемодинамічний (захворювання серцево-судинної системи)

Классифікація БОС 2. За тривалістю перебігу: • Гострий (до 10 діб) • Затяжний • Рецидивуючий • Безперервно рецидивуючий

Класифікація БОС 3. За вираженістю обструкції: • Легкий ступінь • Середньотяжкий • Тяжкий • Приховані бронхообструкція • Критерії: свистячі хрипи, задишка, ціаноз, участь допоміжної мускулатури, показники Фз. Д та газів крові

В основі БОС лежать функціональні (оборотні) і органічні (незворотні) зміни. До функціональних механізмів БОС відносяться спазм гладкої мускулатури, гіперсекреція слизу і набряк слизової оболонки бронхів. Спазм гладкої мускулатури і гиперсекреция слизу відбуваються в результаті впливу подразнюючихл факторів (поллютанти, інфекція і т. д. ) на слизову дихальних шляхів. У відповідь на це виділяються медіатори запалення, які дратують закінчення блукаючого нерва і сприяють виділенню ацетилхоліну, що реалізує свою дію через мускаринові холінорецептори.
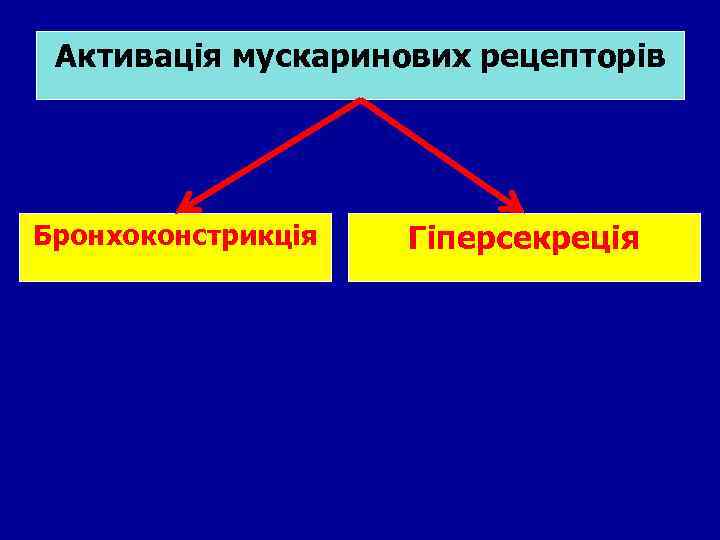
Активація мускаринових рецепторів Бронхоконстрикція Гіперсекреція

Функціональна сінергія вегетативної НС Просвіт бронхів Симпатическая НС СНС β 2 -адренорцепторы 2 -адренорцептори ПСНС M 3 -холинорецептори Бронходилятація зниження секреції Бронхоконстрикція Збільшення секреції

Основний механізм розвитку бронхоспазму • Основним механізмом в патогенезі бронхоспазму є активація холінергічних нервових волокон, яка веде до збільшення продукції АЦХ і підвищенню концентрації гуанілатциклази, яка сприяє надходженню іонів кальцію всередину гладком'язових клітин, тим самим стимулюючи бронхоконстрикцію • Стимуляція α 2 -адренорецепторів катехоламінами, так само як підвищення концентрації ц. АМФ, зменшує прояви бронхоспазму.

Баланс впливу вегетативної НС Симпатичний тонус Парасимпатичний тонус

Баланс впливу вегетативної НС Симпатичний тонус (-) Парасимпатичний тонус (+) Бронхоконстрикція
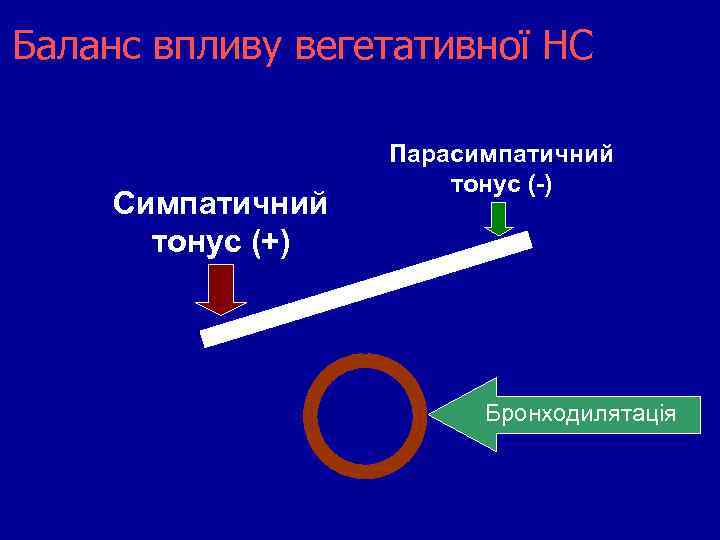
Баланс впливу вегетативної НС Симпатичний тонус (+) Парасимпатичний тонус (-) Бронходилятація

Діагностичний алгоритм при БОС включає: • Встановлення наявності бронхіальної обструкції • Встановлення етіології захворювання, що викликало розвиток БОС • Проведення диференційної діагностики з іншими можливими причинами БОС • Виключення причин синдрому «гучного дихання» , не пов'язаних з БОС

1. Обов'язкові лабораторні дослідження: · Аналіз крові клінічний: еозинофілія - більш виражена еозинофілія при частих нападах астми, нейтрофільний лейкоцитоз – ХОЗЛ. Високі показники гемоглобіну та еритроцитів з'являються при розвитку недостатності зовнішнього дихання. ШОЕ - звичайно в нормі. Приєднання інфекції супроводжується збільшенням ШОЕ, збільшенням кількості нейтрофілів і зрушенням лейкоцитарної формули вліво. • Аналіз харкотиння загальний: зазвичай мокрота слизова, без запаху, іноді з домішкою гною. При виражених нападах мокрота може містити домішки крові. для бронхіальної астми характерним є наявність спіралей Куршмана – відбитки - зліпки бронхів, та кристали Шарко- Лайдена – часточки еозинофілів. При вираженому запальному процесі в мокроті багато нейтрофільних лейкоцитів, бактерій. · Аналіз крові біохімічний (білірубін, АЛТ, АСТ – для виявлення порушень у функціюванні печінки, сечовина, глюкоза) · RW, ВІЛ; · Бактеріологічне дослідження харкотиння на флору і чутливість до антибіотиків; · Аналіз сечі загальний.

2. Додаткові лабораторні дослідження: · Визначення білкових фракцій: характерним є збільшення альфа-2 і гамма-глобулінів, сіалових кислот, гаптоглобіну, фібриногену, серомукоїду · Визначення рівня Ig у сироватці крові: підвищується концентрація імуноглобуліну G (Ig G) і знижується кількість Тсупресорних лейкоцитів. Визначення загальної кількості імуноглобуліну Е може бути використано для диференціальної діагностики алергічної і неалергічний астми. Високий рівень імуноглобуліну G (Ig G) характерний для рецидивуючої атопічний астми.

Алергологічне обстеження обов'язкове: (алергологічний анамнез - наявність у хворого алергічного риніту, атонічного дерматиту або БА чи атопічних захворювань у членів його родини; позитивні шкіряні проби з алергенами; підвищений рівень загального та специфічного Ig E). 3.

НАБІР ДЛЯ СКРИНІНГУ АЗ • містить 7 різнокольорових ланцетів з сумішами (мікстами) алергенів (4 пильцьових та 1 побутовий) та 2 – з контрольними розчинами

4. Обов'язкові інструментальні дослідження: 4. 1 Визначення критеріїв порушення функції зовнішнього дихання: Наявність ознак бронхіальної обструкції –значення пікової об’ємної швидкості видиху (ПОШ) та об’ему форсованого видиху за першу секунду (ОФВ 1) менше 80% від належних. 4. 2. Визначення гіперреактивності бронхів (проводиться у хворих з клінічними симптомами, які характерні для БА, але за відсутності характерних порушень ФЗД; вимірюється за результатом провокаційних тестів з: гістаміном, метахоліном, фізичним навантаженням).

Сучасна спірографія - це метод графічної реєстрації об'ємної швидкості потоку повітря (петлі "потік-об'єм") при спокійному диханні та виконанні пацієнтом певних дихальних маневрів. Метод спрямований на діагностику виду й ступеня вентиляційних порушень, дозволяє визначити оборотність бронхіальної обструкції за допомогою проведення фармакологічних проб з β 2 агоністами короткої дії. Дані швидкостей і обсягів потоку повітря обробляються персональним комп'ютером завдяки адаптованому програмному забезпеченню. Крива "потік-об'єм" форсованого дихання відображається на екрані монітора і може бути роздрукована на папері.

Нормальна петля (крива) співвідношення об'ємної швидкості потоку і об'єму повітря при проведенні дихальних маневрів. Вдих починається в точці А, видих - в точці В. ПОШвид реєструється в точці С. Максимальний експіраторний потік в середині ФЖЄЛ відповідає точці D, максимальний інспіраторний потік - точці Е

ІНТЕРПРЕТАЦІЯ ПОКАЗНИКІВ СПІРОМЕТРИЧНОГО ДОСЛІДЖЕННЯ Інтерпретація або розшифровка даних спірометричного тесту зводиться до аналізу абсолютних значень ОФВ 1, ФЖЄЛ і їхні співвідношення (ОФВ 1 / ФЖЕЛ), порівняння цих даних з очікуваними (нормальними) показниками і вивченням форми графіків. Достовірними можна вважати дані, отримані за умови проведення трьох спроб, якщо вони не відрізняються між собою більш, ніж на 5% (це відповідає приблизно 100 мл).

Крива «потік-об'єм» у здорової людини В нормі графік типу «об’єм / час» повинен мати круту і без зазубрин висхідну частину і досягає горизонтального «плато» через 3 -4 сек. По мірі збільшення ступеня обструкції збільшується час, потрібний для повного видиху (іноді до 15 сек), а висхідна частина графіка стає більш пологою.
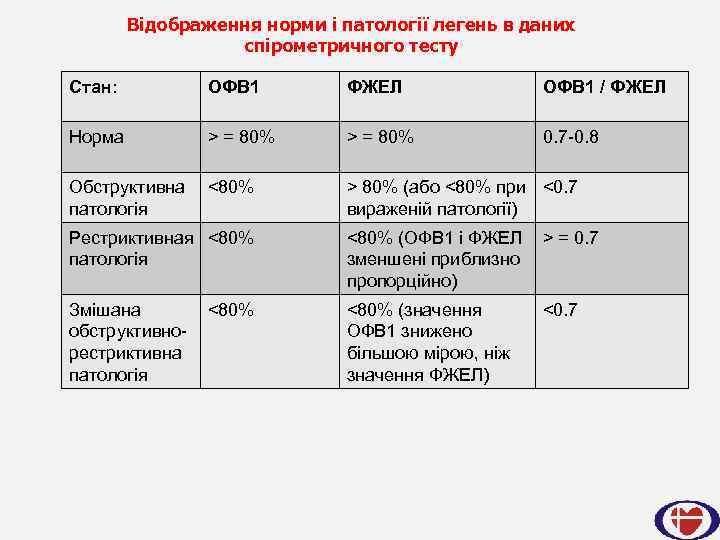
Відображення норми і патології легень в даних спірометричного тесту Стан: ОФВ 1 ФЖЕЛ ОФВ 1 / ФЖЕЛ Норма > = 80% 0. 7 -0. 8 Обструктивна <80% патологія > 80% (або <80% при <0. 7 вираженій патології) Рестриктивная <80% патологія <80% (ОФВ 1 і ФЖЕЛ > = 0. 7 зменшені приблизно пропорційно) Змішана обструктивнорестриктивна патологія <80% (значення ОФВ 1 знижено більшою мірою, ніж значення ФЖЕЛ) <80% <0. 7

Про наявність бронхіальної обструкції свідчить зниження об'ємної швидкості експіраторного потоку з провисанням його низхідного коліна. При цьому найчастіше реєструються такі параметри легеневої вентиляції: зменшення ОФВ 1 до рівня менше 80% від належної величини, зниження індексу Тиффно менше 70%, зменшення максимальних об'ємних швидкостей видиху, насамперед - МОШ 25 (FEF 75) і МОШ 50 (FEF 50) до рівня менше 60 % від належних величин. При цьому показники ЖЕЛ і ФЖЕЛ можуть бути в межах норми або незначно знижуватися.

Рестриктивний тип легеневої недостатності характеризується зниженням, передусім, об'ємної швидкості інспіраторного потоку. При цьому найчастіше реєструються такі параметри легеневої вентиляції: зниження ЖЕЛ і ФЖЕЛ до рівня менше 80% від належної величини, а також зниженні МВЛ

Найчастіше спостерігається змішаний тип легеневої недостатності, при якому знижуються об'ємні швидкості інспіраторного та експіраторного потоків при проведенні форсованих дихальних маневрів. При цьому реєструється зниження всіх основних параметрів легеневої вентиляції - ЖЕЛ, ФЖЕЛ, ОФВ 1, індексу Тиффно, МОШ 25 (FEF 75), МОШ 50 (FEF 50), СОШ 25 -75

Причини переважно обструктивної патології легень: ХОЗЛ; бронхіальна астма; бронхоектази. Причини переважно рестриктивної патології легень: нейром'язові захворювання; захворювання з переважним ураженням інтерстиціальної тканини легень; кіфосколіоз; плевральний випіт; морбідне ожиріння; відсутність легені (внаслідок оперативного видалення);

Для оцінки оборотності бронхіальної обструкції використовується фармакологічний бронходілатаціонний тест з β 2 агоністами короткої дії. Перед проведенням тесту пацієнту слід утриматися від прийому бронходилататорів короткої дії як мінімум протягом 6 годин до його початку. Спочатку записується вихідна крива "потік-об'єм" форсованого дихання пацієнта. Потім хворий робить 1 -2 інгаляції одного з β 2 -агоністів короткої і швидкої дії. Для цього найчастіше використовується сальбутамол. Через 15 -30 хв. знову записуються показники кривої "потік-об'єм". Обструкція дихальних шляхів розглядається як оборотна або «бронходилататор-реактивна", якщо ОФВ 1 або ПОШвид збільшиться на 15% і більше після інгаляції бронходилататора короткої дії. У цих випадках тест вважається позитивним. Крива "потік-об'єм" хворий Б. , 41 рік. Визначаються вихідні ознаки бронхіальної обструкції зі значним порушенням бронхіальної прохідності на рівні середніх і дрібних бронхів. Бронходілатаційна проба з салбутамол / іпратропіум бромідом позитивна. Приріст ОФВ 1 - 19, 9%, що свідчить про оборотність бронхіальної обструкції

Зворотня бронхіальна обструкція Незворотня бронхіальна обструкція

Діагностично важливим для бронхіальної астми служить виявлення значної добової варіабельності бронхіальної обструкції. Для цього використовується спірографія (при перебуванні пацієнта в стаціонарі) або пікфлоуметрія (в домашніх умовах). Підтверджує діагноз бронхіальної астми є розкид (варіабельність) показників ОФВ або ПОШвид більше 20% протягом доби.

Пікфлоуметрія Пікфлоуметр - це портативний прилад, який служить для вимірювання пікової швидкості видиху (ПШВ), тобто максимальної швидкості повітряного потоку при форсованому видиху. Вимірювання ПШВ проводять в положенні стоячи, два рази на день до прийому ліків: вранці, відразу після підйому, коли значення близькі до мінімальних, і ввечері, через 10 -12 годин (зазвичай значення ПШВ досягають найкращих показників). Визначення проводиться 3 рази підряд з невеликими інтервалами. Кращий показник з 3 -х вимірів фіксується і наноситься на графік. Регулярна реєстрація цих показників називається моніторуванням ПШВ. Метод використовується для того, щоб встановити діагноз, визначити ступінь тяжкості захворювання, ступінь контролю астми, ефективність лікування. За допомогою цього методу можна заздалегідь передбачити насувається загострення. Використовується він і для діагностики професійної астми і для встановлення інших провокуючих факторів.

При проведенні рентгенографічного дослідження органів грудної клітки найчастіше виявляють ознаки емфіземи легенів - підвищену прозорість легеневих полів, збіднення легеневого малюнки, низьке стояння куполів діафрагми. При цьому важливим є відсутність інфільтративних та вогнищевих змін в легенях. Рентгенографія ОГК в прямій проекції хворої, 54 років, яка страждає на бронхіальну астму. Визначається підвищена прозорість легеневих полів, збіднення судинного малюнка на периферії, емфізема легенів

Диференціальну діагностику бронхіальної астми слід проводити, в першу чергу, з ХОЗЛ, яке характеризується бронхіальної обструкцією більш постійного характеру. 1. У таких хворих немає характерної для бронхіальної астми спонтанної лабільності симптомів, відсутня або істотно менша добова варіабельність ОФВ 1 і ПОШвид, визначається повна необоротність або менша оборотність (приріст ОФВ 1 менше 15%) бронхіальної обструкції в пробі з β 2 -агоністами. 2. При ХОЗЛ в мокроті переважають нейтрофіли і макрофаги, а не еозинофіли; ефективність бронхолітичної терапії в цілому нижче; більш ефективними бронхолітичними засобами є не β 2 -агоністи короткої дії, а холінолітікі; частіше зустрічаються легенева гіпертензія і ознаки хронічного легеневого серця.
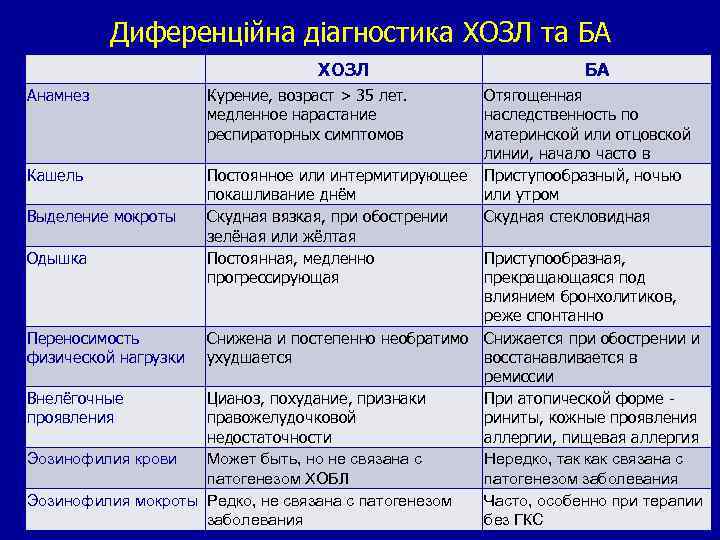
Диференційна діагностика ХОЗЛ та БА ХОЗЛ Анамнез Курение, возраст > 35 лет. медленное нарастание респираторных симптомов БА Отягощенная наследственность по материнской или отцовской линии, начало часто в Кашель Постоянное или интермитирующее Приступообразный, ночью покашливание днём или утром Выделение мокроты Скудная вязкая, при обострении Скудная стекловидная зелёная или жёлтая Одышка Постоянная, медленно Приступообразная, прогрессирующая прекращающаяся под влиянием бронхолитиков, реже спонтанно Переносимость Снижена и постепенно необратимо Снижается при обострении и физической нагрузки ухудшается восстанавливается в ремиссии Внелёгочные Цианоз, похудание, признаки При атопической форме - проявления правожелудочковой риниты, кожные проявления недостаточности аллергии, пищевая аллергия Эозинофилия крови Может быть, но не связана с Нередко, так как связана с патогенезом ХОБЛ патогенезом заболевания Эозинофилия мокроты Редко, не связана с патогенезом Часто, особенно при терапии заболевания без ГКС

Диференційна діагностика ХОЗЛ та БА ХОЗЛ Эритроциоз Увеличение Ig E Сенсибилизация к стандартным аллергенам ОФВ 1 и ОФВ 1/ФЖЕЛ Характерен при хронической гипоксии Может быть, но не связано с патогенезом заболевания Не характерна Не характерен Нарастающее снижение в соответствии со стадией болезни Снижается и восстанавливается в соответствии с тяжестью БА Прирост ОФВ 1> 15 % Изменение ОФВ 1 после Прирост ОФВ 1< 15% пробы с β 2 -агонистами Суточные колебания ПСВ Формирование лёгочного сердца Эффективность ГКС БА Менее 15% Часто при атопической форме Характерна Обязательный признак 20 % и более в зависимости от тяжести БА Не характерно Низкая Высокая

Поєднання ХОЗЛ та БА • Як правило, ця мікст-патологія спостерігається при • поєднанні факторів ризику, найбільш значущими з яких представляються куріння, рецидивні респіраторні інфекції і неадекватна терапія БА в дебюті захворювання. При приєднанні ХОЗЛ до БА посилюються кашель, задишка і напади задухи, збільшується кількість відокремлюваної мокроти, зростає інтенсивність хрипів, підвищується потреба в β 2 -агонистах. Поєднання БА і ХОЗЛ функціонально характеризується зниженням ОФВ 1. По суті, відбувається накладання симптомів одного захворювання на симптоми іншого.

Поєднання БА і ХОЗЛ можна запідозрити при: • зниженні ОФВ 1 при стабільному стані БА • • • (контрольовані симптоми, мала варіабельність БОС); прогресування дихальної недостатності; зниженні ефективності ГКС при раніше високій їх ефективності; погіршенні переносимості фізичного навантаження.

БОС при ГРВІ • Основною причиною розвитку БОС при вірусній • інфекції є блокуючий вплив вірусу грипу на М 2 рецептори, в результаті чого розвивається гіперреактивність бронхів і бронхоспазм Крім того, порушення контролю з боку вегетативної нервової системи можуть сприяти бронхіальній гіперреактивності і супроводжуватися посиленням холінергічної та ослабленням адренергічної активності

БОС при пневмонії та туберкульозі • БОС часто розвивається при пневмонії та ТБ легенів, посилюючи їх клінічний перебіг • Наявність БОС призводить до регіонарного погіршенню газообміну, розвитку гіпоксемії і гіперкапнії, порушенню бронхіальної прохідності, розвитку дихальної недостатності, а при ТБ легенів - до формування хронічного легеневого серця

БОС при ГЕРХ • Патогенез БОС на тлі ГЕРХ пов'язаний з прямим • • (механічна оклюзія просвіту дихальних шляхів аспіраціонним матеріалом) і непрямим (невральним або механічним) механізмами в результаті стимуляції вагусних рецепторів дистальної частини стравоходу з розвитком дискринії, набряку та бронхоспазму Непрямий (невральний) шлях розвитку БОС реалізується по аферентних волокнах блукаючого нерва з розвитком системи бронхоконстрикторних рефлексів і, як наслідок, холінергічного бронхоспазму При такому варіанті розвитку БОС терапія повинна бути спрямована насамперед на холинергічні механізми розвитку БОС.

Лікування БОС • Має бути диференційованим і враховувати всі можливі механізми патогенезу бронхіальної обструкції, в т. ч. в різні вікові періоди життя пацієнтів • Повинно бути спрямоване на усунення причини розвитку БОС • Має бути спрямоване на ліквідацію бронхообструкції

Лікарські препарати, що усувають бронхообструкцію Препарати, які відтворюють дію адренергічної стимуляції Препарати, що блокують бронхозвужуючий вплив ацетилхоліну на бронхи Симпатоміметики (β-агоністи) Холінолітики (холіноблокатори, антихолінергики) Короткої дії Фенотерол Сальбутамол Іпратропіуму бромід Тривалої дії Сальметерол Формотерол Тіотропіуму бромід

Тривожно-депресивні розлади та їх роль при БОС • БА може викликати неврози • Ризик розвитку депресії та тривожних • • розладів при БА зростає в 2 рази (Центр суспільного здоров'я м. Атланта) 7, 5% пацієнтів із БА – серйозне нервове виснаження Ризик психологічних провлем вищий у курців, вживаючих алкоголь, при низькому соціальноекономічному статусі

Потрійна модель депресії Серотонінові симптоми • • • Тахікардія Задишка Розлади ШКТ Сухість в роті Приливи Трясця Психічні симптоми тривоги Симптоми, асоційовані зі зниженням рівня катехоламінів • • Імпульсивність • Обсесії • • • Втома Втрата енергійності Зниження концентрації уваги Меланхолія Апатія Песимізм Нерішучість відсторонення

Особливості впливу тривожно-депресивних розладів (ТДР) на виникнення соматизованих захворювань легень • ТДР негативно впливають на перебіг стоматичних • • захворювань (гірше спілкування, неадекватність з родичами та лікарями). Хворі не виконують повсякденні обов'язки, не дотримуються режиму лікування. У пацієнтів часто виникає підозра на невиліковність соматичного захворювання. Депресія призводить до наростання симптомів ХОЗЛ, погіршання прогшнозу, підвищенню ризику інвалідності та смерті. Усі хворі із соматичними скаргами, причину яких неможливо з'ясувати, повинні оглядатись лікаремпсихіатром для виключення психічної патології.

• ТДР негативно впливають на перебіг та прогноз ХОЗЛ • Це слід враховувати при лікуванні та профілактиці

БОС 6МП.ppt