Диатезы ( пр занятие).ppt
- Количество слайдов: 84

Диатезы Доцент кафедры детских болезней лечебного факультета, Заслуженный врач РФ ГОРНАКОВ Иван Сергеевич Деревня Глушицы (Южский район)

Конституция • Совокупность морфофункциональных признаков организма, которые находятся в состоянии устойчивого равновесия и обеспечивают адекватные реакции в ответ на обычные раздражители. • Основоположником отечественной конституциологии считается Маслов М. С.

Аномалия конституции (диатез) • Свойственное детям первых лет жизни наследуемое, врожденное или приобретенное состояние неустойчивого равновесия нейроэндокринной регуляции, обменных процессов и других функций детского организма, которое может привести к необычным, патологическим реакциям на обычные воздействия.

Маслов Михаил Степанович (1885 ‒ 1961) • • советский педиатр, академик АМН СССР (1944), заслуженный деятель науки РСФСР (1935), генералмайор медицинской службы. В 1910 окончил Военно-медицинскую академию; с 1921 профессор и начальник кафедры педиатрии этой академии и одновременно (с 1938) профессор Ленинградского педиатрического медицинского института. Основные труды посвящены вопросам диететики, пищеварения и лечению болезней желудочнокишечного тракта и печени у детей, а также изучению реактивности у детей, аномалий конституции и т. д. Внёс крупный вклад в изучение происхождения, механизмов развития, особенностей клиники, лечение и профилактику пневмоний, септических и токсических состояний. Внедрял в клинику новые методы исследования больных с врождёнными пороками сердца и разработал показания для хирургического вмешательства при них. Им опубликованы следующие труды: «Учебник детских болезней» (шестое издание), книга «Диагноз и прогноз» , монография «Болезни печени и желчных путей у детей» и ряд других.

Группы диатезов • • Иммунотопические диатезы Дисметаболические диатезы Органотопические диатезы Психонейротопические диатезы

Основные виды диатезов v. Аллергический v. Эксудативно- катаральный v. Лимфатический или лимфатико гипопластический v. Мочекислый или нервноартритический

Эксудативно – катаральный диатез • Это своеобразное состояние организма ребенка, сопровождающееся склонностью кожи и слизистых оболочек к возникновению инфильтративно- десквамативных процессов, лимфоидной гиперплазией, лабильностью водно -солевого обмена, склонностью к аллергическим реакциям, воспалительным и инфекционным заболеваниям. • Термин эксудативно-катаральный диатез был предлжен немецким педиатром А. Черни.

Эксудативно – катаральный диатез • • ЧЕРНИ Адальберт - немецкий педиатр, основатель научной школы. Автор трудов по вопросам физиологии и патологии пищеварения и обмена веществ у детей, нарушений питания у грудных детей и др. Предложил понятие «экссудативный диатез» и описал его клинику (1905). Его имя носят признак малой хореи у детей и молочные смеси для искусственного вскармливания детей (смеси Черни. Клейншмидта). Автор книги «Врач как воспитатель ребенка» .

Эксудативно – катаральный диатез • Маркеры ЭКД • Избыточная секреция гистамина, недостаточность гистаминазы, повышенное образование минералокортикоидов, сниженная активность ферментов кишечника. • Транзиторный иммунный вариант. Патохим. Патофизиол. Стадии развития патологического процесса

Аллергический (атопический) диатез • Истинный иммунный вариант. • Его развитие связано с генетически обусловленной гиперпродукцией Ig E. • В семьях этих детей отмечают частые аллергические заболевания у родственников.

Аллергический (атопический) диатез • Маркеры аллергического диатеза • Генетически детерминированная продукция Ig Е, эозинофилия, неблагоприятный семейный аллергологический анамнез. Иммунол. Патохим. Патофизиол. Стадии развития патологического процесса.

Атопический марш • Термин «атопический марш» подразумевает этапность развития сенсибилизации и трансформации клинических проявлений аллергии в зависимости от возраста у ребенка с атопией. • Он характеризуется типичной последовательностью развития клинических симптомов атопической болезни, когда одни симптомы становятся более выраженными, тогда как другие идут на убыль. • У половины пациентов с АД в дальнейшем развивается бронхиальная астма, особенно при тяжелом АД, и у двух третей - аллергический ринит. Степень тяжести атопического дерматита можно рассматривать как фактор риска бронхиальной астмы. • Поэтому так важно, чтобы лечение было направлено не только на предотвращение обострений самого атопического дерматита, но и на то, чтобы предупредить развитие других форм атопической болезни.

Мочекислый (нервноартритический) диатез • Это генетически обусловленное нарушение обмена веществ, в первую очередь мочевой кислоты и пуриновых оснований, проявляющееся повышенной возбудимостью ЦНС, спастическими и аллергическими симптомами. • Данный термин был предложен французким педиатром Ж. Комби.

Мочекислый (нервно- артритический) диатез • КОМБИ Жюль (Jules Соmbу. род. в 1853 г. ), крупный франц. педиатр. В клиническую практику в 1901 -1902 гг. ввел понятие «нервно- артритический диатез» . Больничная работа его протекала в детском диспансере (La Villette), больнице Труссо и наконец в Hospital des enfants malades, который Комби оставил лишь за выслугой лет. • Состоял главным редактором журнала «Archives de medecine des enfants» , основанного им в 1898 г. • Комби был широко образован и сведущ во всех областях педиатрии, о чем свидетельствует написанный им учебник детских болезней ( «Traite des maladies de l'enfance» , Paris, 1920). • В общей сложности им написано более 400 работ по всем отраслям педиатрии.

КОМБИ Жюль (Jules Соmbу)

Мочекислый (нервноартритический) диатез • Маркеры мочекислого диатеза • Повышенное образование в организме мочевой кислоты (гиперурикемия), уратурия. Ацетонемическая рвота, мочекаменная болезнь, подагра у родственников. Кристаллы уратов в моче
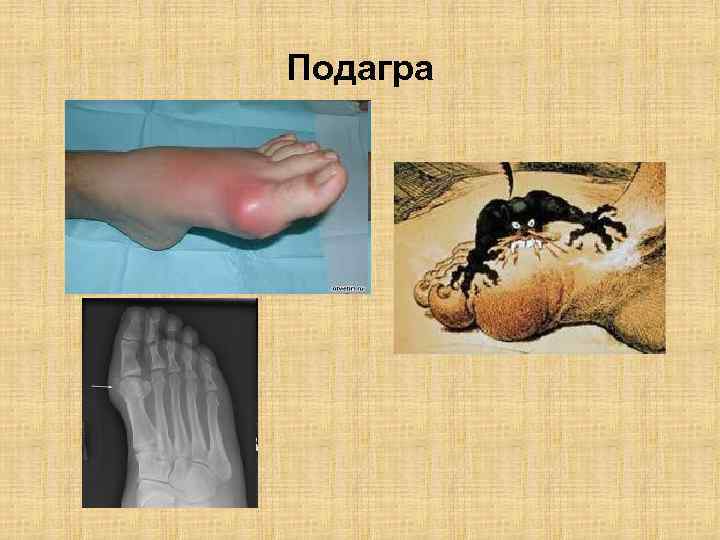
Подагра

Лимфатико- гипопластический диатез • Это аномалия конституции, сопровождающаяся диффузной гиперплазией лимфоидной ткани (генерализованное увеличение лимфатических узлов и вилочковой железы), дисфункцией эндокринной системы, резким изменением реактивности организма и снижением иммунитета и адаптации ребенка к условиям внешней среды, непереносимости стрессовых ситуаций. • Понятие «лимфатико-гипопластический диатез» в клиническую практику ввели австрийский педиатр Т. Эшерих и австрийский патолог А. Пальтауф в 1889 -1890 гг.

Лимфатико- гипопластический диатез Теодор Эшерих (Theodor Escherich; 1857 -1911) — австрийский учёный, педиатр по специальности. Занимался исследованиями кишечной микрофлоры, в результате которых открыл и описал кишечную палочку (Escherichia coli). Занимал должность профессора в трёх немецких университетах: Грацском, Венском и Мюнхенском. В 1881 году получил докторскую степень по медицине. Получил широкую известность в связи с основанием общества защиты младенчества (нем. Sauglingsschutz). Активно пропагандировал грудное вскармливание.

• Пальтауф А. (A. Paltauf, 1860— 1893), чешский врач; описал нанизм примордиальный, Пальтауфа синдром. • Это врожденная болезнь, характеризующаяся сочетанием симптомов лимфатикогипопластического диатеза и карликовости с сохранением нормальных пропорций тела.

Лимфатико- гипопластический диатез Маркеры ЛДØ Ø Ø Лимфоцитоз абсолютный и относительный, пониженная продукция глюкокортикоидов, увеличение ЛУ, гиперплазия вилочковой железы, снижение активности щитовидной железы, частые ОРВИ.
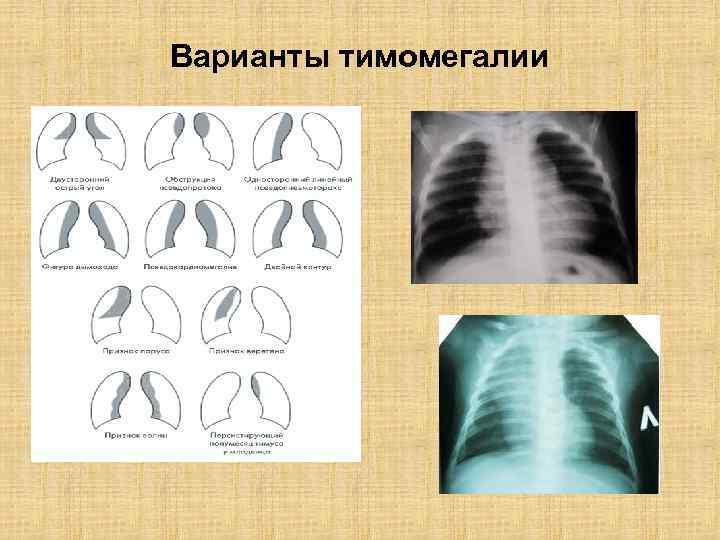
Варианты тимомегалии
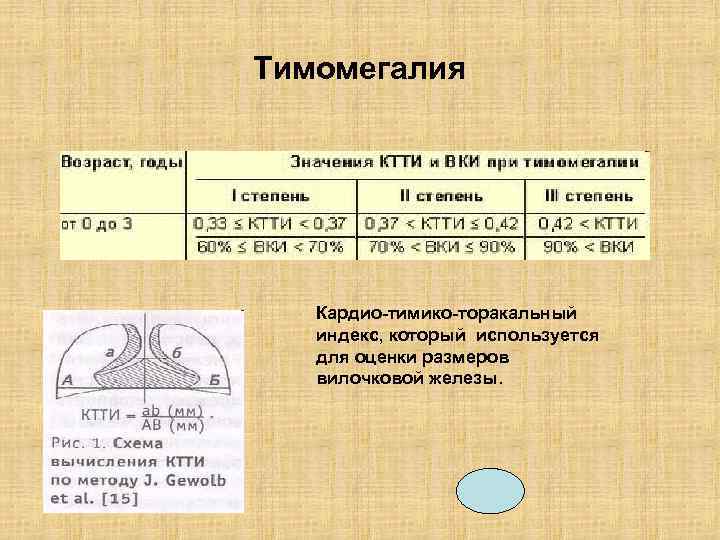
Тимомегалия Кардио-тимико-торакальный индекс, который используется для оценки размеров вилочковой железы.

• • • История изучения вилочковой железы (glandula thymus, thymus) насчитывает около 400 лет. Начало его относится к 1614 г. , когда профессор Базельского университета Феликс Платтер (1536 -1614) описал происшедшую у него на глазах внезапную смерть 5 -месячного ребенка, при вскрытии трупа которого не было найдено никаких причин, способных объяснить смерть, кроме очень большого тимуса. Смерть этого ребенка тогда впервые связали с огромным тимусом, назвав данное состояние тимическим удушьем — asthma thymicum.

Наиболее частым вариантом тимомегалии в детском возрасте является синдром Платтера • Термином «синдром Платтера» следует обозначать состояние, при котором клинические и параклинические методы обследования позволяют выявить у детей и подростков ряд специфических изменений организма, сочетающихся с первичной длительно сохраняющейся тимомегалией. • Клиническое понимание тимомегалии при синдроме Платтера отражает морфологическое состояние вилочковой железы, при котором масса и объем тимуса превышают предельные возрастные значения при сохранении нормальной гистоархитектоники органа.

Состояние здоровья детей с синдромом Платтера. Анализ родословных позволил выявить у родственников первой и второй линии родства детей с синдромом Платтера высокую частоту встречаемости злокачественных новообразований, Антенатальный период у большинства детей с синдромом Платтера осложняется хронической гипоксией, Наиболее частыми осложнениями интранатального периода явились стремительные или затяжные роды. У 80% выявлены аномалии развития или пороки развития, множественные стигмы дизэмбриогенеза, биохимические дефекты. Вторая группа заболеваний представлена патологическими состояниями нервной системы: Гипертензионно-гидроцефальный синдром (выявлен у 90%). Изолированный синдром вегетативно-висцеральных дисфункций: нарушение терморегуляции (немотивированный субфебрилитет), дыхания, сердечной деятельности, функции желудочно-кишечного тракта, пароксизмальное повышение артериального давления и другие расстройства. синдром мышечной гипотонии. У пациентов школьного возраста с синдромом Платтера часто регистрировались заболевания нейроэндокринной и эндокринной системы (диэнцефальный синдром, несахарный диабет, транзиторный гипопаратиреоз, инсулинозависимый сахарный диабет, поликистоз яичников, диффузный токсический зоб, субкомпенсированный гипокортицизм). У детей с синдромом Платтера, отмечается тенденция к высоким показателям роста и слабой пигментации кожи, что может также указывать на дисфункцию гипоталамо-гипофизарной системы. Отмечено негативное отношение к физическим нагрузкам, особенно к бегу на длинные дистанции и езде на велосипеде.

Лечебно-профилактические мероприятия у детей с синдромом Платтера • У детей с синдромом Платтера специальных лечебных мероприятий, направленных на уменьшение размеров вилочковой железы, проводить не следует. Исключение составляют лишь те редкие случаи, при которых у детей развивается синдром сдавления средостения. При появлении признаков сдавления средостения с целью тимолитического действия показано назначение глюкокортикостероидных гормонов (преднизолон из расчета 1– 2 мг/кг/cут внутрь или гидрокортизон по 5– 10 мг/кг/сут внутримышечно) до наступления стойкого клинического эффекта (в среднем препарат назначается на 3– 5 дней). • При возникновении у детей с синдромом Платтера различных заболеваний лечение последних проводится в рамках терапии соответствующих нозологических форм. Следует, однако, иметь в виду, что у указанного контингента пациентов (в связи с существованием целого ряда особенностей) чрезвычайно легко развиваются первичный инфекционный токсикоз и более или менее выраженные проявления надпочечниковой недостаточности. • Проявляющийся в клинике гипертермическим, энцефалическим, менингеальным, кардиоваскулярным или гипервентиляционным синдромами или их сочетаниями первичный инфекционный токсикоз требует проведения общепринятых в таких случаях мероприятий. Однако в связи со склонностью детей с синдромом Платтера к задержке жидкости и с высокой проницаемостью стенок их сосудов (в том числе и за счет эндогенной недостаточности глюкокортикостероидов в условиях инфекционного стресса) явления отека (набухания) мозга, лежащие в основе развития первичного инфекционного токсикоза, у них могут развиваться чрезвычайно бурно. Не исключено, что именно этим обстоятельством у части детей с синдромом Платтера может объясняться скоропостижная смерть в самом начале ОРВИ или других инфекционных заболеваний. • Для предупреждения развития столь грозного осложнения с появлением первых признаков инфекционного заболевания у детей грудного и раннего возраста с синдромом Платтера целесообразно однократное (по показаниям — повторно) введение диуретических средств быстрого действия: фуросемид в возрастных дозах.

Атопический дерматит

Классификация атопического дерматита • Клинические формы- младенческая, детская, подростковая. • Распространенность – ограниченный, распространенный, диффузный. • Стадия развития- начальная, период обострения, стадия ремиссии, клиническое выздоровление

Антигистаминные препараты для приема внутрь • Препараты 1 го поколения • Тавегил : 0, 5 -1, 0 мг/ прием • Супрастин: ¼ - ½ табл/прием • • Препараты 2 - го поколения Кетотифен по 0, 0005 - 0, 001/ 2 раза/сут Зиртек: после 2 -х лет – 0, 25 мг/кг /1 -2 раза/ сут Кларитин: старше 2 -х лет по 5 мг/1 раз /сут
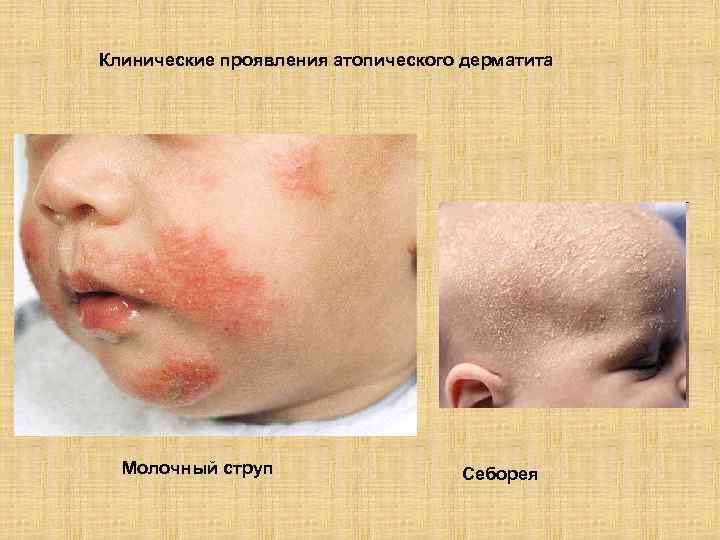
Клинические проявления атопического дерматита Молочный струп Себорея
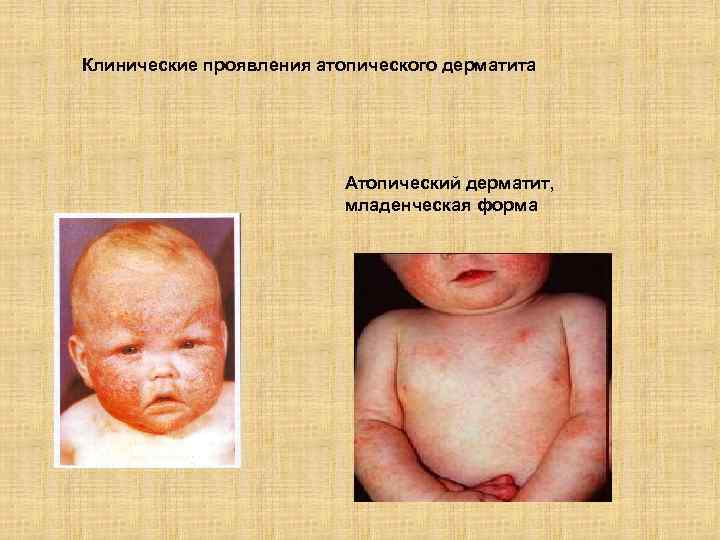
Клинические проявления атопического дерматита Атопический дерматит, младенческая форма
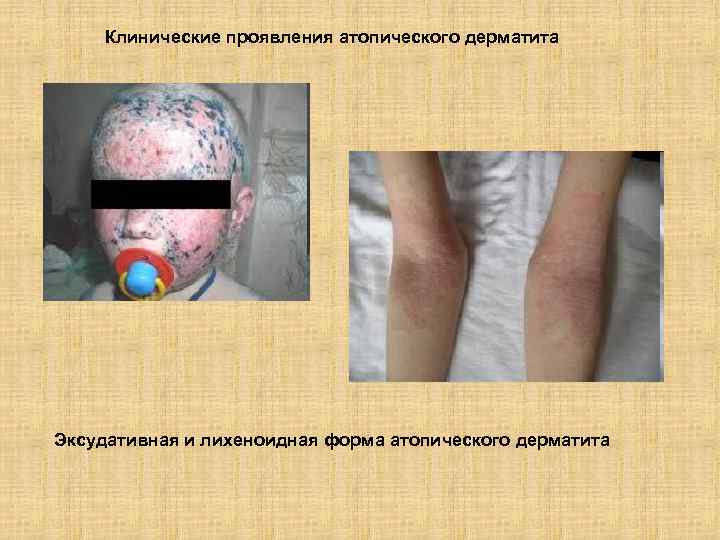
Клинические проявления атопического дерматита Эксудативная и лихеноидная форма атопического дерматита
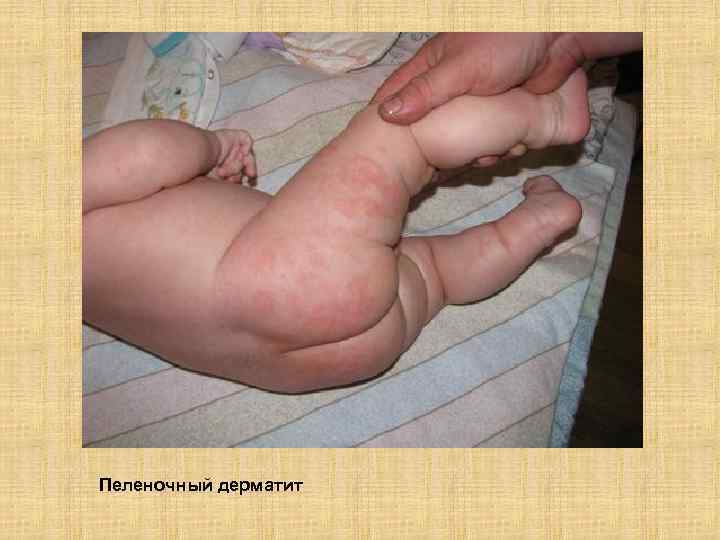
Пеленочный дерматит
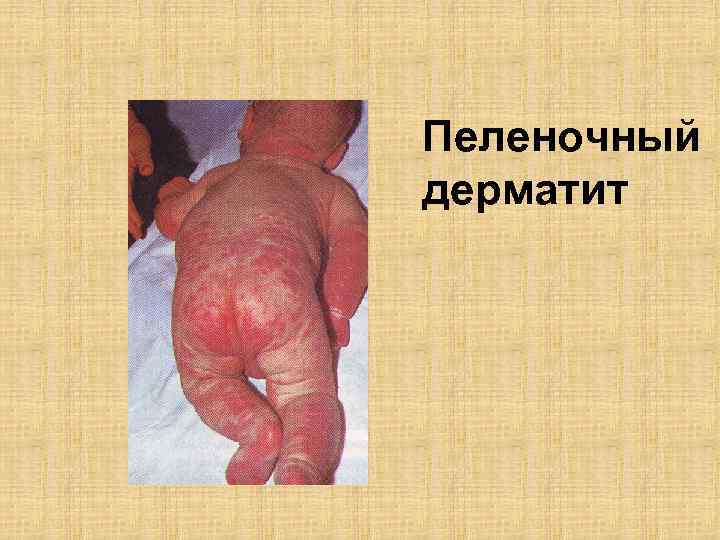
Пеленочный дерматит
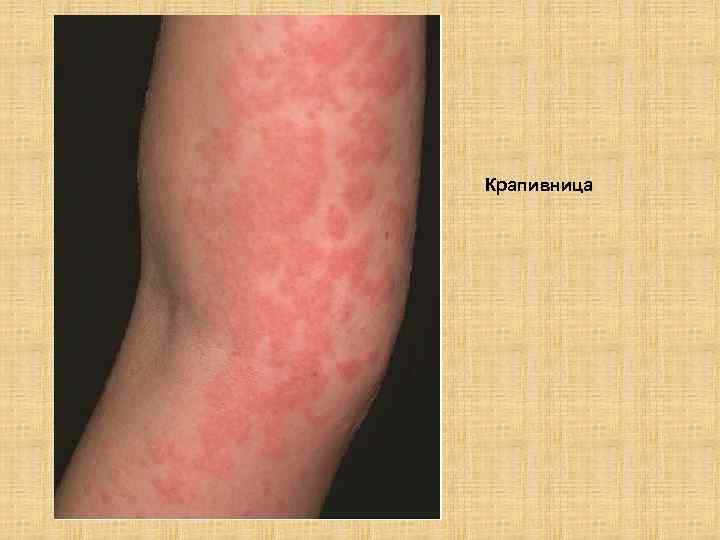
Крапивница
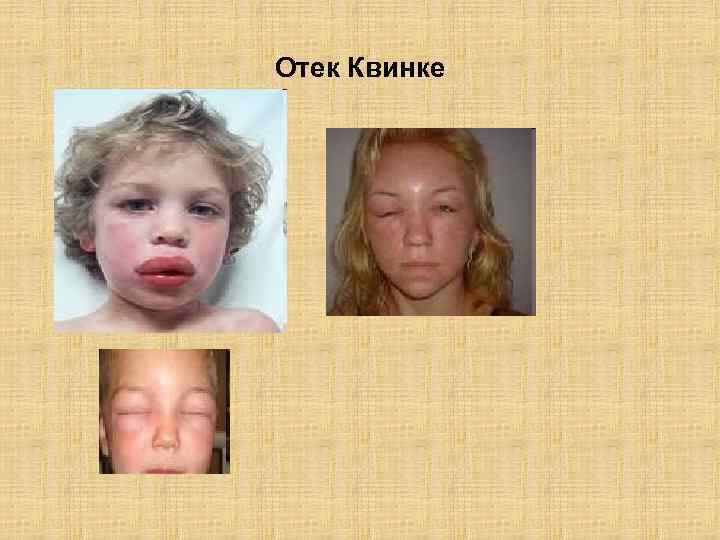
Отек Квинке

Генрих Иренеус Квинке (Heinrich Irenaeus Quincke 1842 1922) — немецкий врач-терапевт и хирург, автор большого числа открытий и новшеств в области медицины. Квинке первым выполнил чрескожную люмбальную пункцию (1890). Квинке первым исследовал спинномозговую жидкость. Он определи её состав, удельный вес, её характеристики при гнойном менингите. В 1879 году впервые описал гастроэзофагеальный рефлюкс, пептическую язву пищевода и рефлюкс-эзофагит, как самостоятельное заболевание. В 1882 году предложил пептическую теорию развития язвенной болезни желудка, по которой главной причиной образования язв желудка является соляная кислота и чем больше в желудочном соке кислоты и её концентрация, тем чаще образуются язвы. В 1882 году Квинке изучил острый ангионевротический отёк кожи, впоследствии названный отёком Квинке.
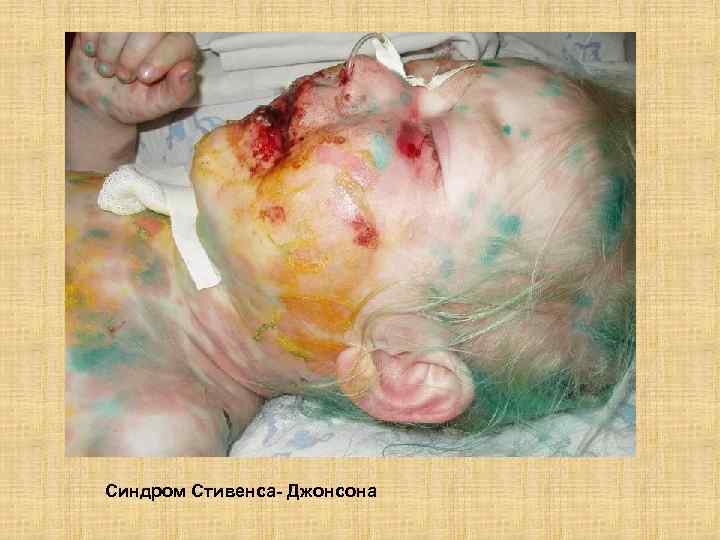
Синдром Стивенса- Джонсона

Альберт Мейсон Стивенс (Albert Mason Stevens, 1884 -1945. Он родился в Бирме. Альберт стивенс был стипендиантом Родса (1905), военным хирургом во Франции во время Второй мировой войны и терапевтом.
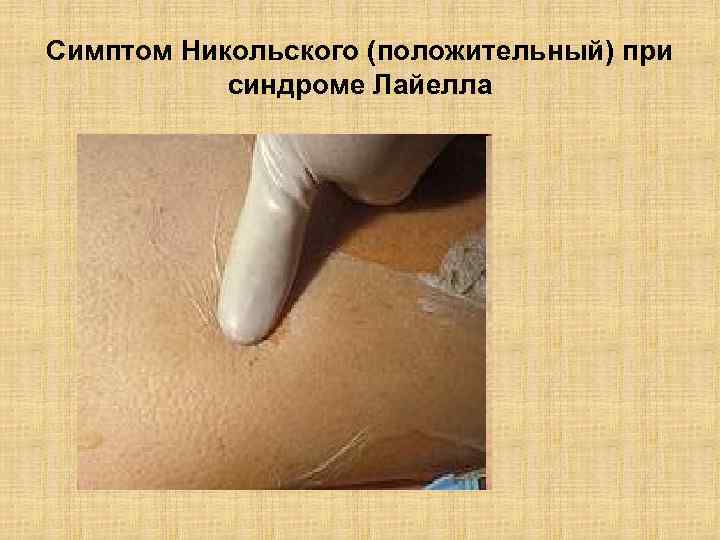
Симптом Никольского (положительный) при синдроме Лайелла
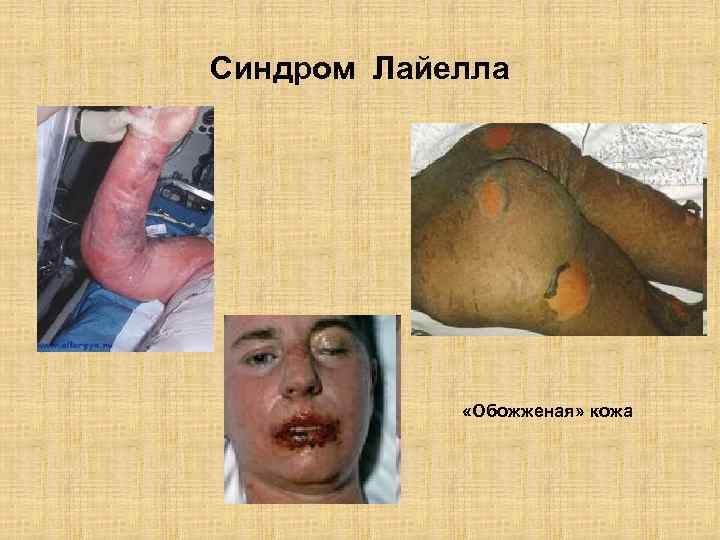
Синдром Лайелла «Обожженая» кожа

Алан Лайелл (Alan Lyell) • • • Алан Лайелл (Alan Lyell, 1917 -2007) один из отцов основателей современной дерматологии. Он родился в Индии. Его мать умерла вскоре после родов. Отец (британский офицер) воспитывал его один. Он хорошо закончил школу, и обучался в Pembroke College, Cambridge и продолжил своё обучение в St. Thomas's Hospital в Лондоне. После специализации в 1942 году он работал в St. Thomas's Hospital, затем в качестве военного врача. В 1944 в Нормандии он был ранен в колено. Это ранение приковало его инвалидному креслу. После войны он отправился практиковать в Глазго (Шотландия). Лайелл обладал энциклопедическими знаниями, он был прекрасным диагностом. Среди множества его интересов, наиболее известны его исследования по изучению формы стафилококка, вызывающей токсический эпидермальный некролиз. Позже это заболевание было названо синдромом Лайелла. Алан Лайелл умер в возрасте 89 лет.

Пётр Васи льевич Нико льский (1858— 1940, — русский врачдерматолог и венеролог, профессор Варшавского университета, председатель Киевского губернского отдела Союза русского народа. В 1884 окончил медицинский факультет Императорского университета св. Владимира в Киеве, работал врачом. С 1887 — действительный член Киевского общества врачей. В 1896 году защитил диссертацию и стал доктором медицины. Стал работать приват-доцентом на кафедре кожных и венерических болезней. В 1899 избран экстраординарным профессором Варшавского университета и некоторое время стажировался в европейских странах. В 1911— 1912 председатель Киевского губернского отдела Союза русского народа. В 1914 году вместе с Варшавским университетом (где он продолжал числиться в штатах) переехал в Ростов-на-Дону, где возглавил клинику кожных и венерических болезней. В 1922 основал и возглавил Донское (позднее Северо-Кавказское) дерматологическое и венерологическое общество, в 1923 стал одним из организаторов 1 -го Всероссийского съезда по борьбе с венерическими болезнями. Занимался научной и педагогической деятельность. Скончался в 1940 году.

Мочекислый диатез, кожные проявления.

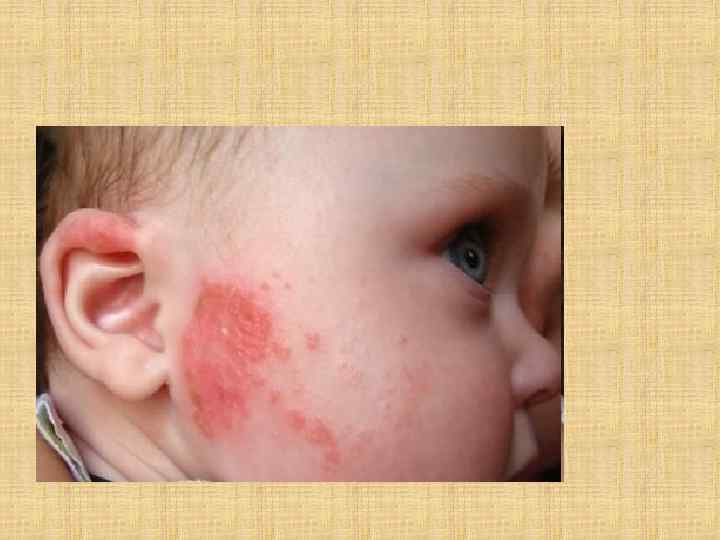
Эксудативно- катаральный диатез.
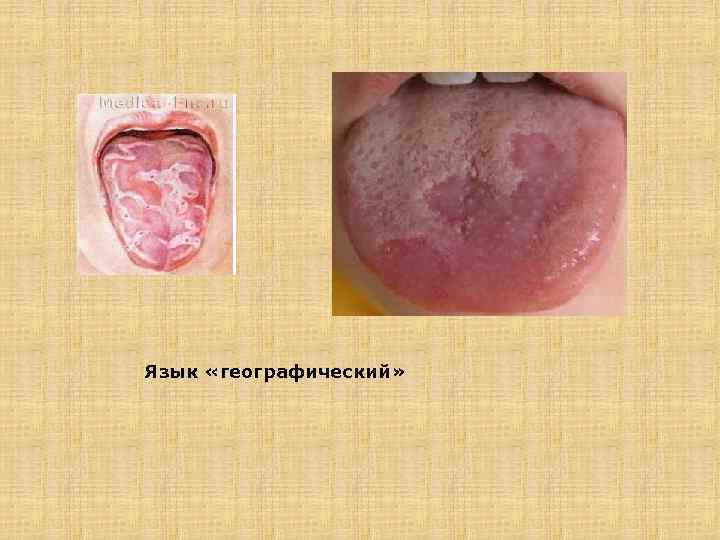
Язык «географический»
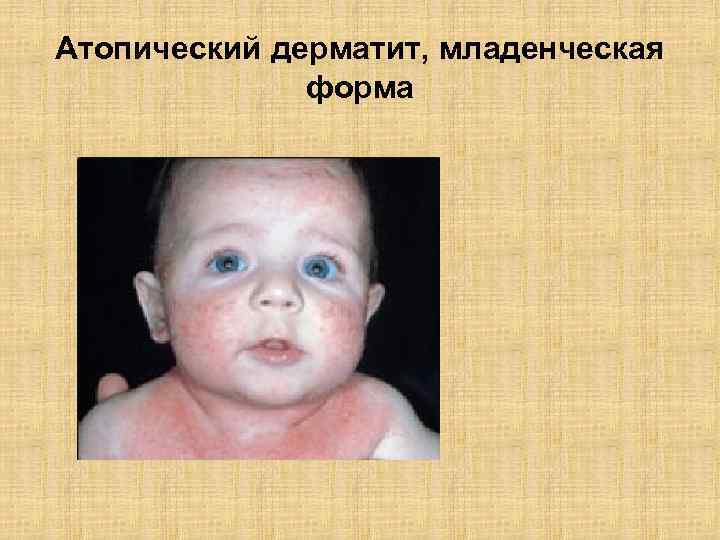
Атопический дерматит, младенческая форма
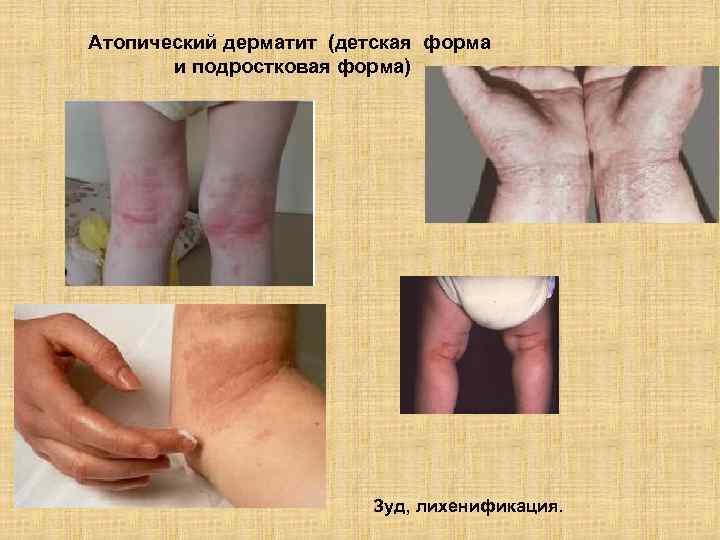
Атопический дерматит (детская форма и подростковая форма) Зуд, лихенификация.

Методика исследования слизистых и кожи

Осмотр полости рта у детей
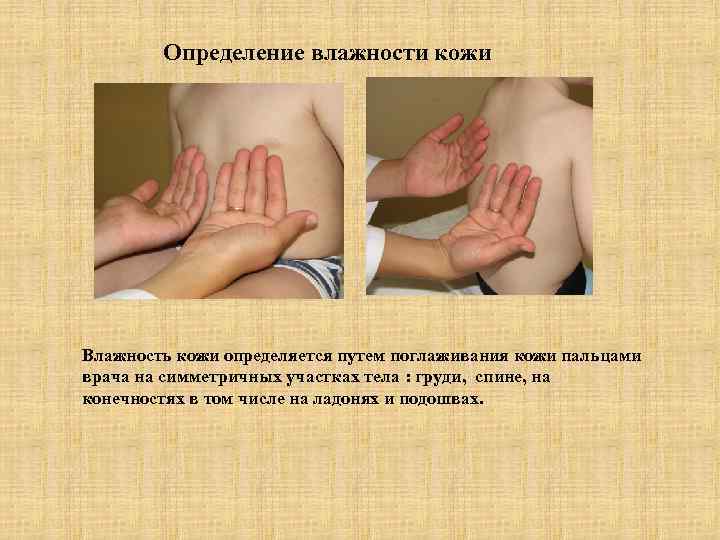
Определение влажности кожи Влажность кожи определяется путем поглаживания кожи пальцами врача на симметричных участках тела : груди, спине, на конечностях в том числе на ладонях и подошвах.
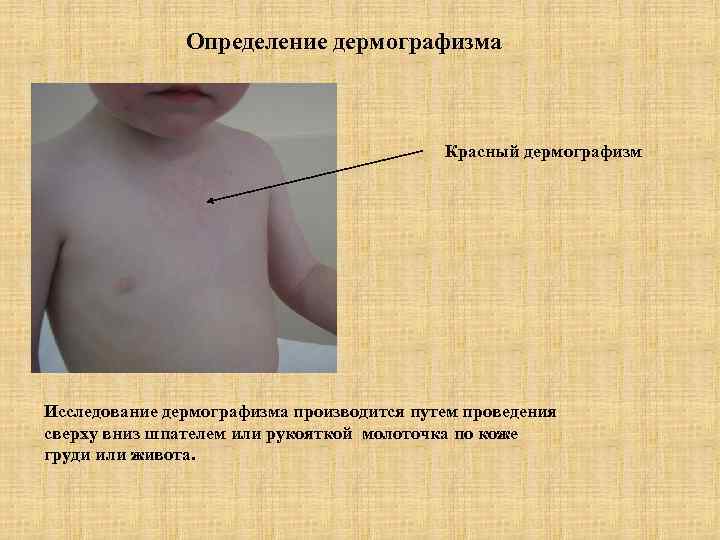
Определение дермографизма Красный дермографизм Исследование дермографизма производится путем проведения сверху вниз шпателем или рукояткой молоточка по коже груди или живота.
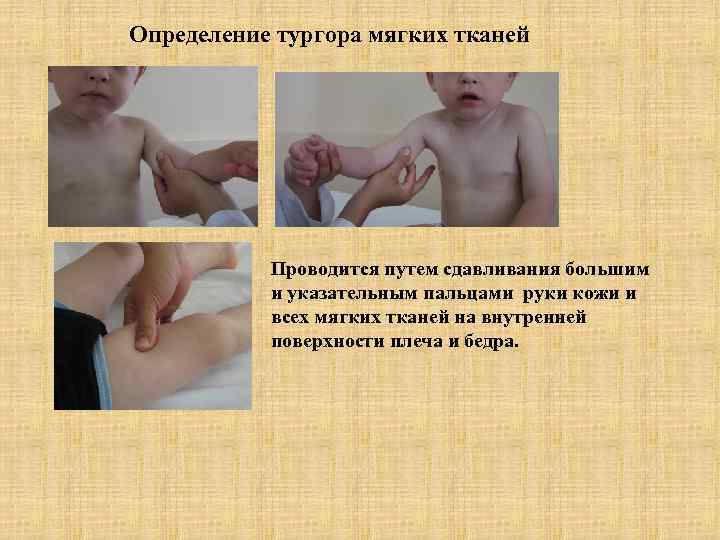
Определение тургора мягких тканей Проводится путем сдавливания большим и указательным пальцами руки кожи и всех мягких тканей на внутренней поверхности плеча и бедра.
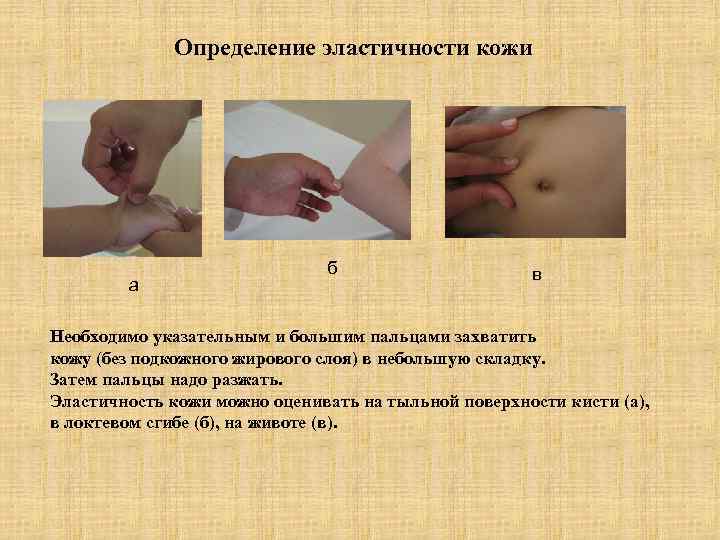
Определение эластичности кожи а б в Необходимо указательным и большим пальцами захватить кожу (без подкожного жирового слоя) в небольшую складку. Затем пальцы надо разжать. Эластичность кожи можно оценивать на тыльной поверхности кисти (а), в локтевом сгибе (б), на животе (в).
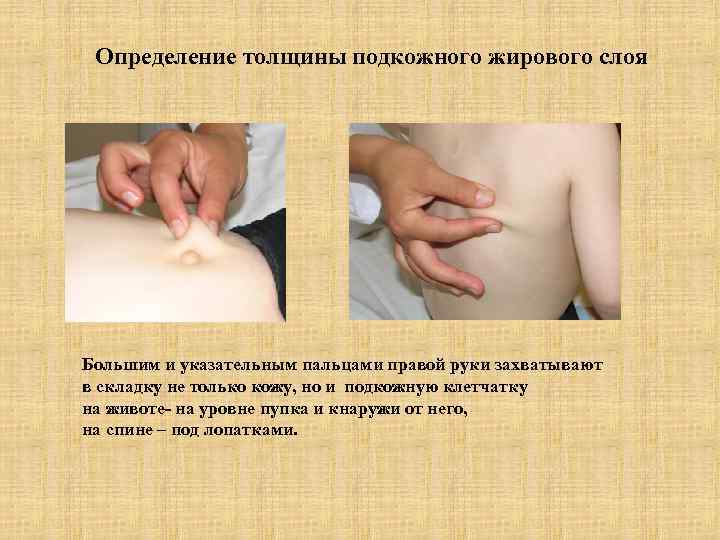
Определение толщины подкожного жирового слоя Большим и указательным пальцами правой руки захватывают в складку не только кожу, но и подкожную клетчатку на животе- на уровне пупка и кнаружи от него, на спине – под лопатками.
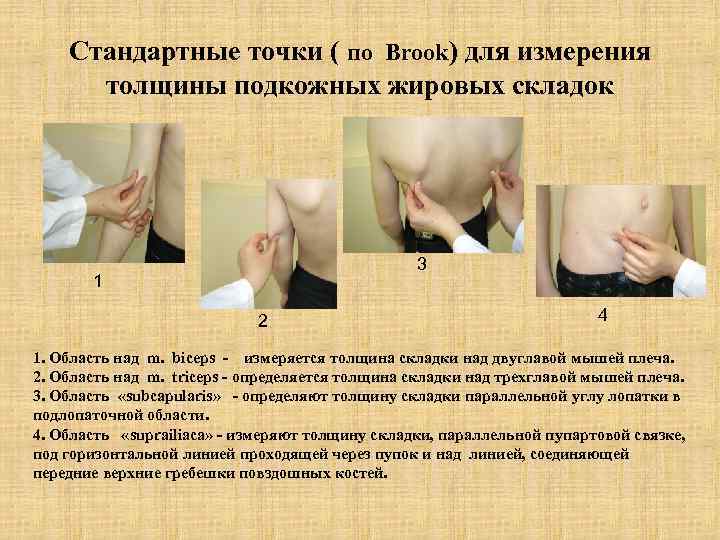
Стандартные точки ( по Brook) для измерения толщины подкожных жировых складок 3 1 2 4 1. Область над m. biceps - измеряется толщина складки над двуглавой мышей плеча. 2. Область над m. triceps - определяется толщина складки над трехглавой мышей плеча. 3. Область «subcapularis» - определяют толщину складки параллельной углу лопатки в подлопаточной области. 4. Область «suprailiaca» - измеряют толщину складки, параллельной пупартовой связке, под горизонтальной линией проходящей через пупок и над линией, соединяющей передние верхние гребешки повздошных костей.
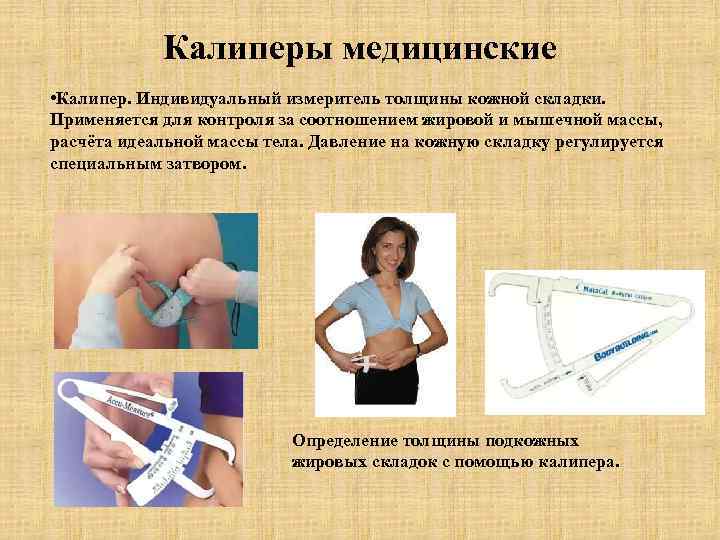
Калиперы медицинские • Калипер. Индивидуальный измеритель толщины кожной складки. Применяется для контроля за соотношением жировой и мышечной массы, расчёта идеальной массы тела. Давление на кожную складку регулируется специальным затвором. Определение толщины подкожных жировых складок с помощью калипера.
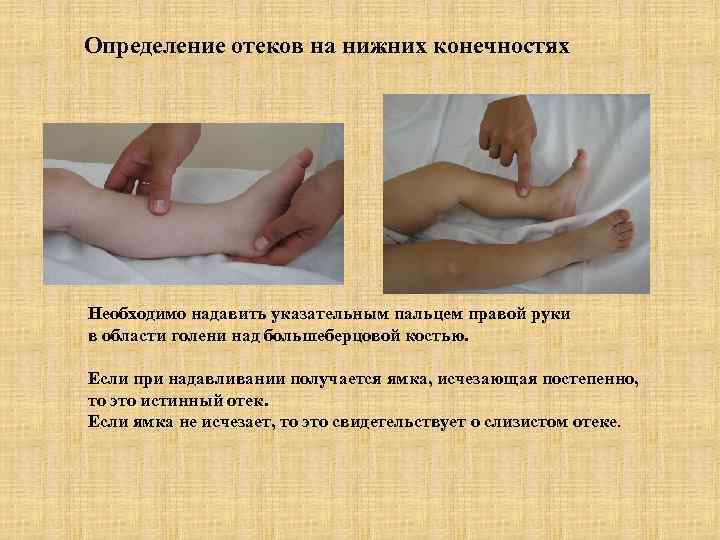
Определение отеков на нижних конечностях Необходимо надавить указательным пальцем правой руки в области голени над большеберцовой костью. Если при надавливании получается ямка, исчезающая постепенно, то это истинный отек. Если ямка не исчезает, то это свидетельствует о слизистом отеке.
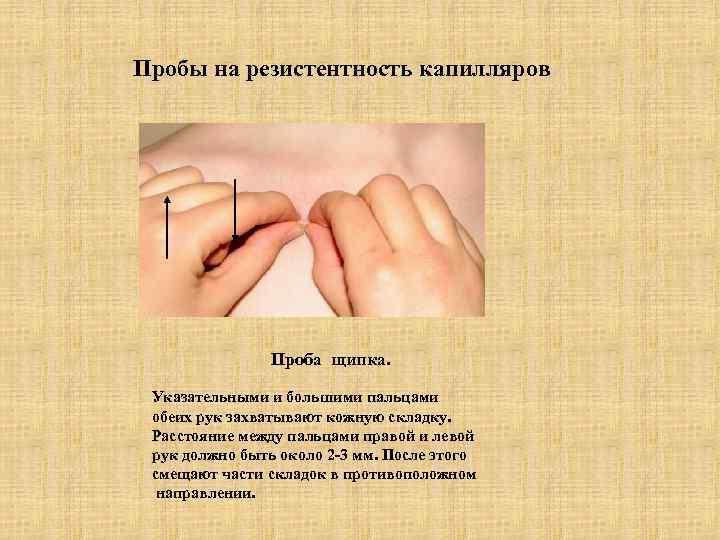
Пробы на резистентность капилляров Проба щипка. Указательными и большими пальцами обеих рук захватывают кожную складку. Расстояние между пальцами правой и левой рук должно быть около 2 -3 мм. После этого смещают части складок в противоположном направлении.

Симптом жгута или манжеточная проба (симптом Кончаловского — Румпеля — Лееде). Для исследования симптома среднюю треть плеча на 10 мин сдавливают жгутом (при сохранении пульсации лучевой артерии) или на 5 мин манжеткой сфигмоманометра, в которой поддерживают давление, равное диастолическому АД. Симптом считается положительным, если на месте сдавления плеча и дистальнее от него появляются обильные петехии, экхимозы. Кончаловский Максим Петрович, (1875— 1942). выдающийся российский и советский врач, крупный клиницист, основатель школы клиники внутренних болезней. Особое значение он придавал установлению диагноза заболевания и выявлению индивидуальных особенностей организма. Т. Румпель (1862 -1923). Немецкий врач. С. Лееде (1882 -). Немецкий врач.

Методика пальпации лимфатических узлов
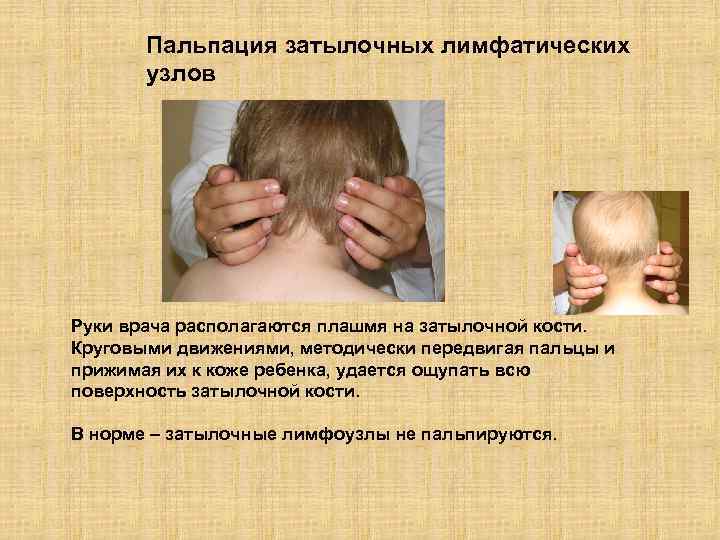
Пальпация затылочных лимфатических узлов Руки врача располагаются плашмя на затылочной кости. Круговыми движениями, методически передвигая пальцы и прижимая их к коже ребенка, удается ощупать всю поверхность затылочной кости. В норме – затылочные лимфоузлы не пальпируются.
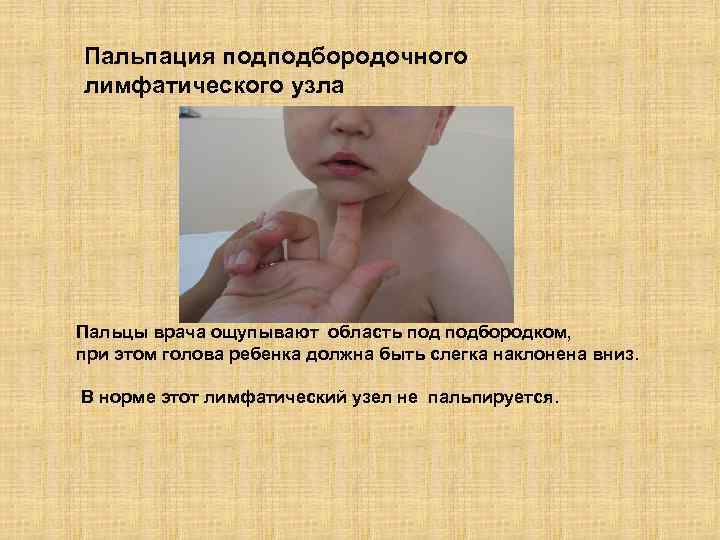
Пальпация подподбородочного лимфатического узла Пальцы врача ощупывают область подбородком, при этом голова ребенка должна быть слегка наклонена вниз. В норме этот лимфатический узел не пальпируется.
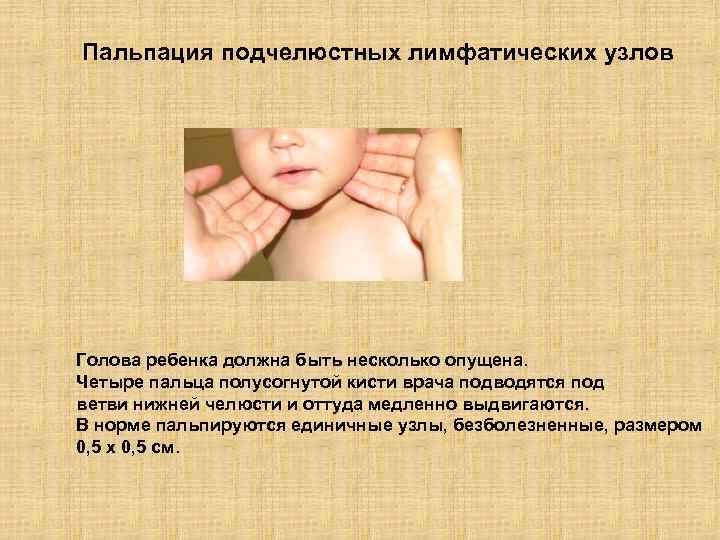
Пальпация подчелюстных лимфатических узлов Голова ребенка должна быть несколько опущена. Четыре пальца полусогнутой кисти врача подводятся под ветви нижней челюсти и оттуда медленно выдвигаются. В норме пальпируются единичные узлы, безболезненные, размером 0, 5 х 0, 5 см.
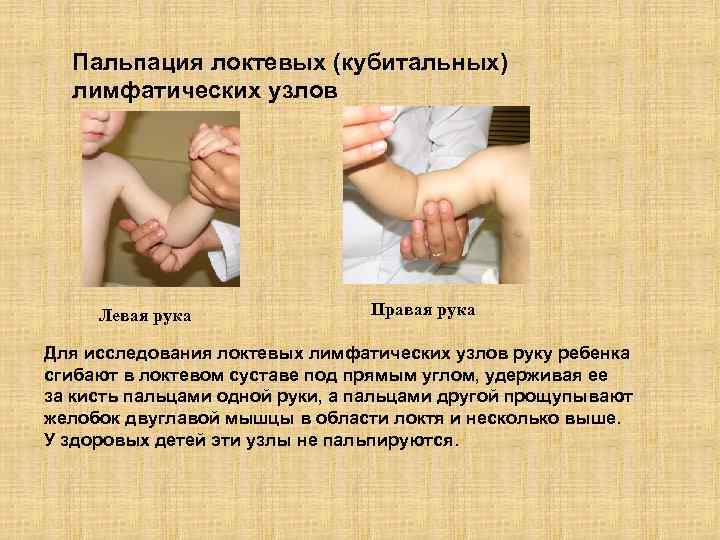
Пальпация локтевых (кубитальных) лимфатических узлов Левая рука Правая рука Для исследования локтевых лимфатических узлов руку ребенка сгибают в локтевом суставе под прямым углом, удерживая ее за кисть пальцами одной руки, а пальцами другой прощупывают желобок двуглавой мышцы в области локтя и несколько выше. У здоровых детей эти узлы не пальпируются.
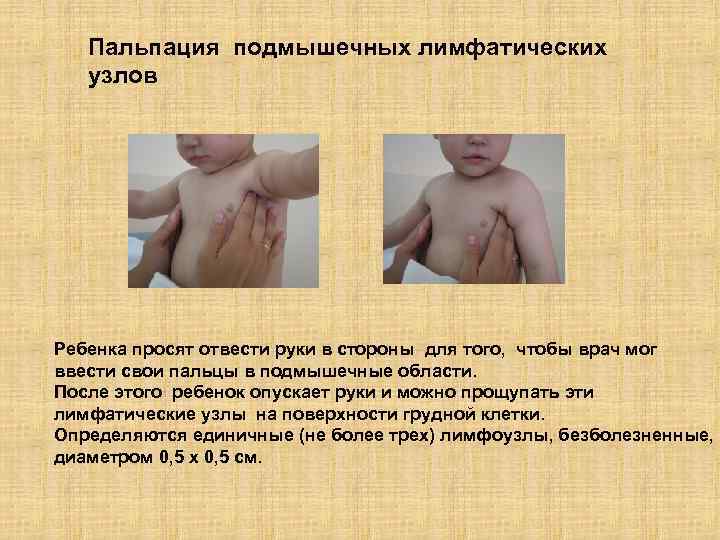
Пальпация подмышечных лимфатических узлов Ребенка просят отвести руки в стороны для того, чтобы врач мог ввести свои пальцы в подмышечные области. После этого ребенок опускает руки и можно прощупать эти лимфатические узлы на поверхности грудной клетки. Определяются единичные (не более трех) лимфоузлы, безболезненные, диаметром 0, 5 х 0, 5 см.
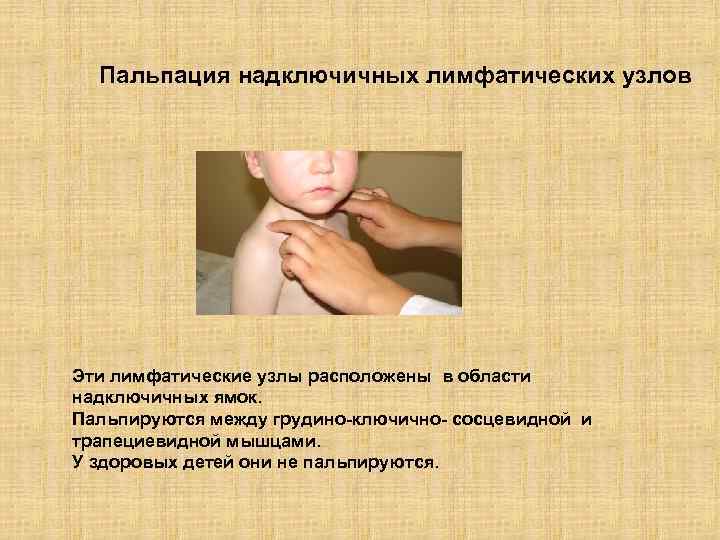
Пальпация надключичных лимфатических узлов Эти лимфатические узлы расположены в области надключичных ямок. Пальпируются между грудино-ключично- сосцевидной и трапециевидной мышцами. У здоровых детей они не пальпируются.
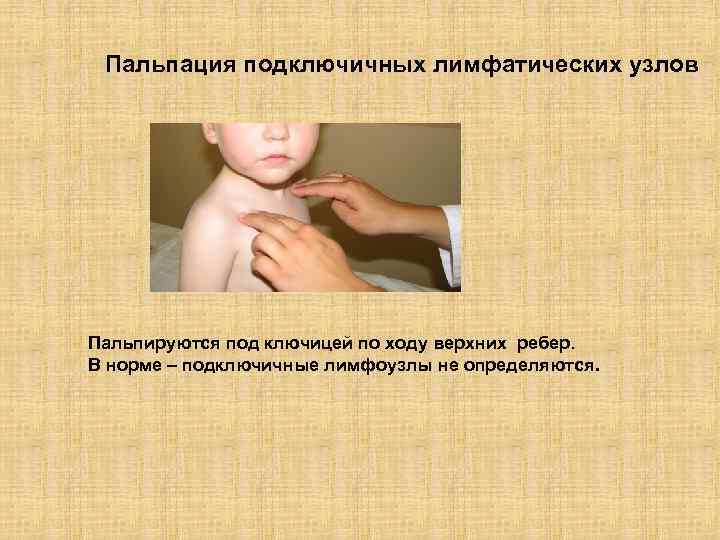
Пальпация подключичных лимфатических узлов Пальпируются под ключицей по ходу верхних ребер. В норме – подключичные лимфоузлы не определяются.
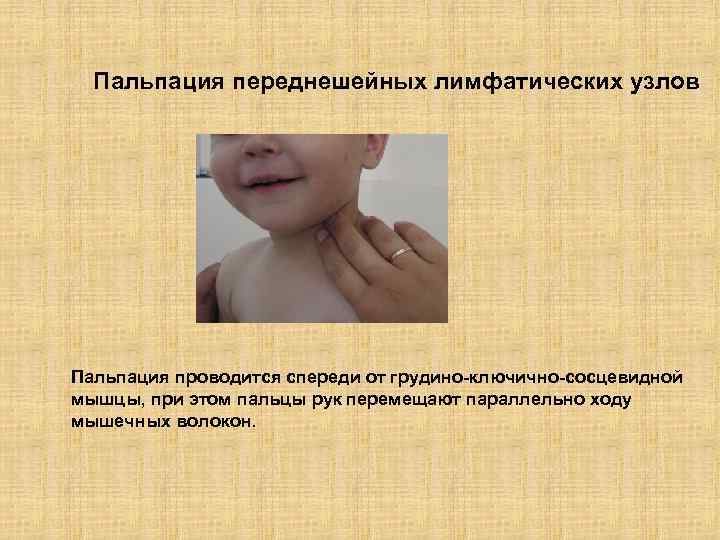
Пальпация переднешейных лимфатических узлов Пальпация проводится спереди от грудино-ключично-сосцевидной мышцы, при этом пальцы рук перемещают параллельно ходу мышечных волокон.
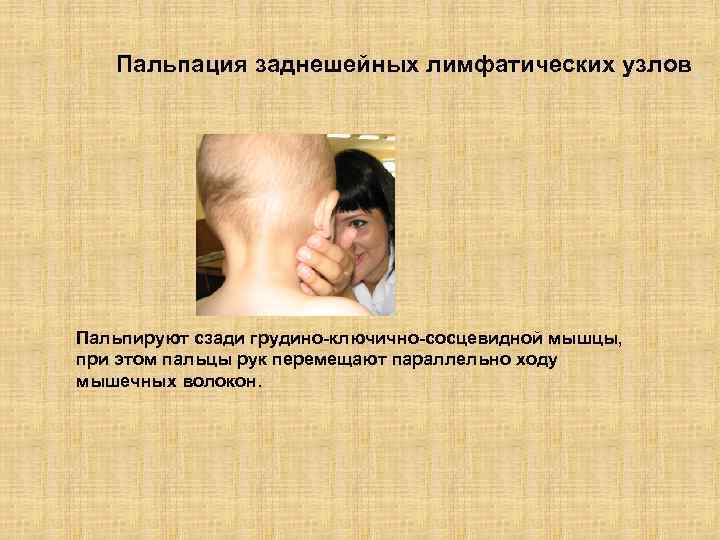
Пальпация заднешейных лимфатических узлов Пальпируют сзади грудино-ключично-сосцевидной мышцы, при этом пальцы рук перемещают параллельно ходу мышечных волокон.
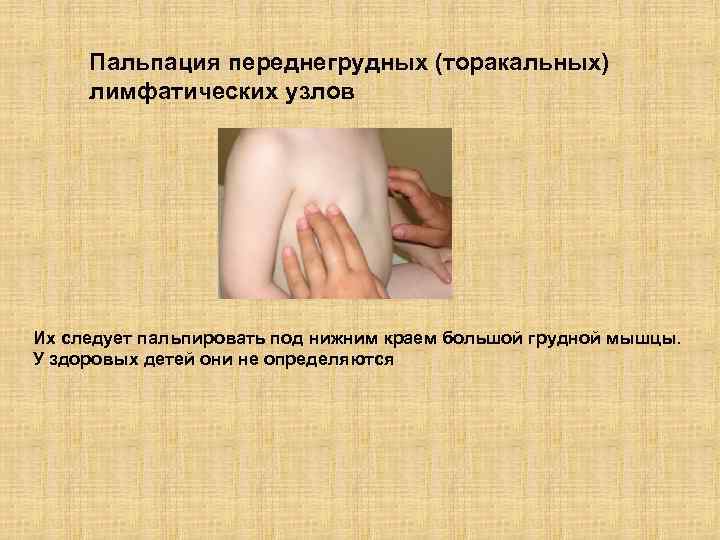
Пальпация переднегрудных (торакальных) лимфатических узлов Их следует пальпировать под нижним краем большой грудной мышцы. У здоровых детей они не определяются
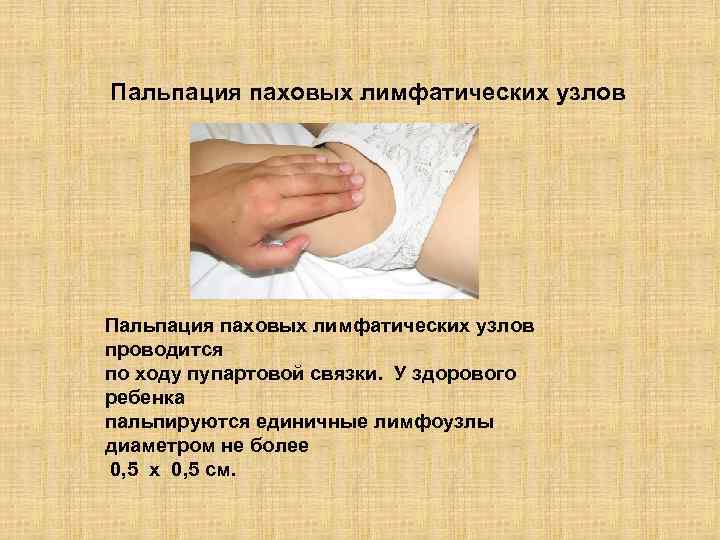
Пальпация паховых лимфатических узлов проводится по ходу пупартовой связки. У здорового ребенка пальпируются единичные лимфоузлы диаметром не более 0, 5 х 0, 5 см.

Ричард Пальтауф (Richard Paltauf) Пальтауфа — Штернберга болезнь (R. Paltauf, 1858 -1924, австрийский патологоанатом;


В 1933 г. на руководство кафедрой детских болезней лечебного факультета 2 -го МГМИ был избран профессор Н. И. Осиновский - ученик известного кардиолога М. В. Яновского. Научная деятельность Н. И. Осиновского была многогранна. Им были хорошо изучены малярия и лейшманиоз в детском возрасте, особенности пневмонии у детей раннего возраста, разрабатывались вопросы питания больных детей. Н. И. Осиновский описал природу и характер акцидентальных шумов сердца. Он один из первых педиатров России вместе с академиком А. Н. Бакулевым начал систематическое и глубокое изучение врожденных пороков сердца у детей. Под руководством Н. И. Осиновского было защищено 6 докторских и около 30 кандидатских диссертаций. Н. И. Осиновский в течение ряда лет был членом Президиума Ученого совета Министерства здравоохранения. Заслуги Н. И. Осиновского отмечены орденом Ленина и присвоением почетного звания Заслуженный деятель науки РФ.

Наиболее частым вариантом тимомегалии в детском возрасте является синдром Платтера • Термином «синдром Платтера» следует обозначать состояние, при котором клинические и параклинические методы обследования позволяют выявить у детей и подростков ряд специфических изменений организма, сочетающихся с первичной длительно сохраняющейся тимомегалией. • Клиническое понимание тимомегалии при синдроме Платтера отражает морфологическое состояние вилочковой железы, при котором масса и объем тимуса превышают предельные возрастные значения при сохранении нормальной гистоархитектоники органа.

Анализ родословных позволил выявить у родственников первой и второй линии родства детей с синдромом Платтера высокую частоту встречаемости злокачественных новообразований, Антенатальный период у большинства детей с синдромом Платтера осложняется хронической гипоксией, Наиболее частыми осложнениями интранатального периода явились стремительные или затяжные роды. Состояние здоровья детей с синдромом Платтера. У 80% выявлены аномалии развития или пороки развития, множественные стигмы дизэмбриогенеза, биохимические дефекты. Вторая группа заболеваний представлена патологическими состояниями нервной системы: Гипертензионно-гидроцефальный синдром (выявлен у 90%). Изолированный синдром вегетативно-висцеральных дисфункций: нарушение терморегуляции (немотивированный субфебрилитет), дыхания, сердечной деятельности, функции желудочно-кишечного тракта, пароксизмальное повышение артериального давления и другие расстройства. синдром мышечной гипотонии. У пациентов школьного возраста с синдромом Платтера часто регистрировались заболевания нейроэндокринной и эндокринной системы (диэнцефальный синдром, несахарный диабет, транзиторный гипопаратиреоз, инсулинозависимый сахарный диабет, поликистоз яичников, диффузный токсический зоб, субкомпенсированный гипокортицизм). У детей с синдромом Платтера, отмечается тенденция к высоким показателям роста и слабой пигментации кожи, что может также указывать на дисфункцию гипоталамо-гипофизарной системы. Отмечено негативное отношение к физическим нагрузкам, особенно к бегу на длинные дистанции и езде на велосипеде.

• Лечебно-профилактические мероприятия у детей с синдромом Платтера • У детей с синдромом Платтера специальных лечебных мероприятий, направленных на уменьшение размеров вилочковой железы, проводить не следует. Исключение составляют лишь те редкие случаи, при которых у детей развивается синдром сдавления средостения. При появлении признаков сдавления средостения с целью тимолитического действия показано назначение глюкокортикостероидных гормонов (преднизолон из расчета 1– 2 мг/кг/cут внутрь или гидрокортизон по 5– 10 мг/кг/сут внутримышечно) до наступления стойкого клинического эффекта (в среднем препарат назначается на 3– 5 дней). • При возникновении у детей с синдромом Платтера различных заболеваний лечение последних проводится в рамках терапии соответствующих нозологических форм. Следует, однако, иметь в виду, что у указанного контингента пациентов (в связи с существованием целого ряда особенностей) чрезвычайно легко развиваются первичный инфекционный токсикоз и более или менее выраженные проявления надпочечниковой недостаточности. • Проявляющийся в клинике гипертермическим, энцефалическим, менингеальным, кардиоваскулярным или гипервентиляционным синдромами или их сочетаниями первичный инфекционный токсикоз требует проведения общепринятых в таких случаях мероприятий. Однако в связи со склонностью детей с синдромом Платтера к задержке жидкости и с высокой проницаемостью стенок их сосудов (в том числе и за счет эндогенной недостаточности глюкокортикостероидов в условиях инфекционного стресса) явления отека (набухания) мозга, лежащие в основе развития первичного инфекционного токсикоза, у них могут развиваться чрезвычайно бурно. Не исключено, что именно этим обстоятельством у части детей с синдромом Платтера может объясняться скоропостижная смерть в самом начале ОРВИ или других инфекционных заболеваний. • Для предупреждения развития столь грозного осложнения с появлением первых признаков инфекционного заболевания у детей грудного и раннего возраста с синдромом Платтера целесообразно однократное (по показаниям — повторно) введение диуретических средств быстрого действия: фуросемид в возрастных дозах.

• • Группа детей с указанным синдромом по фенотипу гетерогенна. 90% детей имеют мягкие округлые формы тела, некоторую пастозность тканей, относительно крупные черты уплощенного лица, прямой тип лба, широкоовальные глаза, относительно короткий нос с низким переносьем, средней величины или толстые губы, слабый изгиб профиля, короткую шею. Дети этой группы имеют как бы увеличенные поперечные размеры тела: широкое лицо, широкая грудная клетка, широкие плечи, широкие ладони и стопы, относительно короткие и широкие пальцы. Около 3/4 детей-европеоидов этой подгруппы имеют нежную, но несколько утолщенную, слабопигментированную белую кожу, для которой характерно быстрое развитие ожога после инсоляции, светлую окраску волос и глаз, слабое развитие мускулатуры, сниженную физическую активность. Дети данной подгруппы отличаются хорошим (и даже избыточным) аппетитом и высокими темпами роста. В дошкольном и младшем школьном возрасте у них отмечаются хорошее развитие подкожного жирового слоя, слабое развитие мускулатуры, снижение общего тонуса и тургора тканей, а также физической активности, замедленная реакция на внешние раздражители, замедленное образование новых условных рефлексов, ослабление процессов внутреннего торможения с преобладанием реакций внешнего торможения.

• Клиническая характеристика детей с синдромом Платтера включает характеристику системы лимфоидных органов, которая, согласно мнению большинства исследователей, отличается генерализованной гиперплазией системы лимфоидных органов: лимфатических узлов, лимфатических фолликулов корня языка, задней поверхности глотки, поверхности надгортанника, гипертрофией небных и глоточной миндалин. • • К числу особенностей физического развития детей грудного и раннего возраста относятся: высокие темпы увеличения длины тела, слабое развитие скелетной мускулатуры, несвоевременность и неправильный порядок прорезывания молочных зубов, относительно позднее начало самостоятельной ходьбы. • В эмоциональной сфере в первые 2– 3 мес жизни обращает внимание менее выраженный комплекс оживления (за счет снижения двигательной активности). • Начало становления речи у детей с синдромом Платтера не отличалось от такового у детей соответствующего возраста в популяции в целом: гуление, слоги и первые слова у них появлялись своевременно. В возрасте 4, 5– 6 лет 25% детей этой группы страдали дислалией, требующей проведения логопедической коррекции. •

• Состояние здоровья детей с синдромом Платтера. • При анализе структуры выявленных заболеваний наибольшую по численности группу составили аномалии развития (выявлены у 80% наблюдавшихся пациентов) — пороки развития, множественные стигмы дизэмбриогенеза, биохимические дефекты. Пороки развития чаще проявлялись гипоплазией органов и тканей: широкие отверстия паховых каналов и пупочного кольца, септальные дефекты в сердце, гипоплазия аорты, сердца, легких, почек, щитовидной железы и др. • Вторая группа заболеваний была представлена патологическими состояниями нервной системы. Гипертензионно-гидроцефальный синдром (выявлен у 90%). Указанный синдром у 2/3 детей сочетался с синдромами фебрильных судорог и вегетативно-висцеральных дисфункций, однако последние два синдрома у части детей встречались и изолированно. • • • Изолированный синдром вегетативно-висцеральных дисфункций характеризовался крайне выраженным полиморфизмом проявлений: нарушение терморегуляции (немотивированный субфебрилитет), дыхания, сердечной деятельности, функции желудочно-кишечного тракта, пароксизмальное повышение артериального давления и другие расстройства. Т. н. немотивированный субфебрилитет хорошо контролировался мочегонными средствами, что явно указывает на связь этого симптома с ликворной гипертензией, в том числе с повышением давления в области третьего желудочка мозга — месте локализации центра терморегуляции.

Клинические проявления атопического дерматита ЭКД- гнейс, молочный струп
Диатезы ( пр занятие).ppt